SQLITE NOT INSTALLED
Факторы риска заболевания
Существует множество факторов риска развития дивертикулярной болезни, основные из них следующие:
- Рацион питания с низким содержанием клетчатки. Диеты с низким содержанием клетчатки, фруктов и овощей и высоким содержанием красного мяса являются факторами риска развития дивертикулярной болезни. Такой рацион питания увеличивает риск патологии в три раза. Добавление клетчатки в рацион защищает толстую кишку от дивертикулярных заболеваний. В прошлые годы пациентам с дивертикулезом советовали избегать орехов, семян и попкорна, поскольку считалось, что это может увеличить риск возникновения приступа дивертикулита. Более поздние исследования, в которых рассматривалась эта рекомендация, не подтвердили ее истинности.
- Нестероидные противовоспалительные препараты (НПВП). Постоянное или длительное применение НПВП, таких как ибупрофен, аспирин, напроксен при артрите или других заболеваниях, повышает риск осложнений дивертикулеза.
- Иммунный статус. Люди, иммунная система которых подавлена такими препаратами, как стероиды или иммунодепрессанты, подвержены риску более серьезных осложнений, таких как перфорация толстой кишки.
- Алкоголь. Чрезмерное употребление алкоголя повышает риск развития дивертикулита в 2-3 раза по сравнению с общей популяцией.
- Возраст и пол. Неясно, в какой степени возраст и пол являются факторами риска развития осложнений дивертикулеза. Данные исследований варьируют, но в большинство случаев заболевания встречается после 40 лет, до 50 лет – чаще у мужчин, после 70 лет – чаще у женщин, в диапазоне 50-70 лет примерно одинаково с небольшим перевесом в сторону женщин. Как правило, у женщин осложнения от дивертикулеза развиваются позже, чем у мужчин.
- Наличие заболеваний толстой и/или прямой кишки и/или ЖКТ (колит, болезнь Крона, при осложненной форме болезни Крона с хирургическим вмешательством в прошлом дивертикулярная болезнь развивается у 50% пациентов);
- Избыточный вес, отсутствие физической активности, курение.
Симптомы
В неосложненных случаях дивертикул Меккеля не имеет клинических проявлений и может выявляться случайно при обследовании по другим показаниям либо при лапаротомии (оперативном вмешательстве в брюшной полости) по поводу другой болезни.
Клинические проявления при дивертикуле Меккеля возникают только в случае развития осложнений.
Кишечное кровотечение
Является наиболее частым осложнением (возникает в 2,2 % случаев дивертикула) у деток первых 4 лет жизни. Оно развивается при кровоточащей пептической язве, образующейся под воздействием соляной кислоты, секретируемой эктопированной в дивертикул слизистой желудка. Кровотечение может быть интенсивным острым или же скрытым, хроническим.
Дивертикулит
Острое воспаление дивертикула проявляется симптомами, напоминающими острый аппендицит:
- боль в животе с локализацией в околопупочной области или в нижних отделах живота справа;
- тошнота;
- повышение температуры;
- локальное напряжение брюшной стенки при ощупывании врачом живота и другие признаки раздражения брюшины;
- увеличение количества лейкоцитов в анализе крови.
Правильный диагноз ставится уже во время операции при обнаружении неизмененного червеобразного отростка (аппендикса). Проведенная ревизия кишечника и выявляет воспаленный дивертикул.
Заворот
Кишечную непроходимость могут вызвать при дивертикуле перекрут кишки, инвагинация (внедрение части одной кишки в другую) или заворот.
- схваткообразными приступообразными болями в животе;
- тошнотой;
- повторяющейся рвотой;
- усиливающейся в динамике интоксикацией;
- кровянистыми выделениями из кишечника.
Врач может при осмотре прощупать опухолевидное образование.
Грыжа
Дивертикул Меккеля может также ущемляться в грыжевом мешке при бедренной или паховой грыже. В этом случае появляются резкие боли в животе. Грыжевое выпячивание будет напряженным, не вправляемым.
Перитонит
Воспаление брюшины – тяжелое осложнение, развитие которого возможно при дивертикуле Меккеля в случае перфорации (прободения) его стенки при изъязвлении и воспалении. Боли в животе приобретают разлитой характер, при осмотре выявляются признаки раздражения брюшины, нарастающие симптомы интоксикации.
Опухоли
Доброкачественные (липома, миома, гамартома) или злокачественные (карциноид, аденокарцинома) опухоли дивертикула у детей развиваются в редких случаях. Проявлением служат симптомы интоксикации, нарастающие в динамике.
Симптомы дивертикулеза
Дивертикулез – болезнь толстого кишечника, при которой у 80% больных не наблюдается никаких патологических явлений. Это приводит к тому, что дивертикулярная болезнь кишечника часто может диагностироваться случайно. При наличии нескольких дивертикулов могут проявляться симптомы, которые чаще всего сами пациенты не считают признаками болезни, требующей обследования и лечения:
- изменение режима дефекации (привычные запоры с отсутствием стула более суток или, наоборот, учащение ритма);
- ощущение дискомфорта, тяжести в животе ;
- иногда спастические боли в области живота, чаще всего, в левой и нижней частях брюшной полости, обычно проходящие после акта дефекации;
- метеоризм, вздутие живота, повышенное газообразование;
- ложные позывы к дефекации;
- ощущение наполненности прямой кишки после дефекации;
- безболезненное кровотечение из заднего прохода, включения крови в каловых массах;
Кровотечения могут указывать на эрозию кровеносного сосуда, находящегося рядом с дивертикулом.
Диагностика дивертикулеза
Ирригоскопия:
Одним из наиболее доступных методов диагностики является ирригоскопия, позволяющая достоверно выявить локализация, размеры и количество дивертикулов.
! Данный метод не рекомендован для использования при осложненном течении в виду высокого риска перфорации воспаленного дивертикула.
Колоноскопия:
Методом позволяющим визуализировать дивертикулы и выявить осложнения является колоноскопия. При данной процедуре с достаточной достоверностью можно диагностировать воспалительные изменения в области устья дивертикула и выявить кровотечение из дивертикула.
! Этот метод не может быть рекомендован как обязательная процедура при наличии у пациента клинической картины острого хирургического заболевания органов брюшной полости.
Мультиспиральная компьютерная томография:
Наиболее безопасным методом диагностики дивертикулярной болезни, как в период скрытого течения, так и при диагностике осложнения является компьютерная томография, позволяющая не только подтвердить наличие у пациента дивертикулов, но и определить характер осложнений. К ним относятся острый дивертикулит с перфорацией, абсцессом, перитонитом.
! несмотря на безопасность, данный метод используется ограниченно в виду высокой стоимости исследования и малодоступности, по причине отсутствия в ряде больниц аппарата МСКТ.
Ультрасонография (УЗИ брюшной полости):
Эффективный и доступный метод диагностики осложнений дивертикулярной болезни, позволяет выявить воспалительные изменения в стенке толстой кишки, признаки абсцесса и перитонита.
Лапароскопия:
Из инвазивных методов диагностики осложнений дивертикулярной болезни следует отметить лапароскопию, которая может рассматриваться не только как диагностическая процедура, но и носить лечебный характер. При данном методе возможно выполнение, санационных мероприятия при местных перитонитах, дренирование брюшной полости.
Причины возникновения дивертикулеза
Причины развития дивертикулярной болезни остается до настоящего времени темой многочисленных дискуссий. Существует несколько теорий возникновения дивертикулов.
К наиболее вероятным и чаще всего обсуждаемым причинам относят: повышение внутрипросветного давление в кишке, нарастающая слабость кишечной стенки, нарушение моторики толстой кишки и врожденная предрасположенность.
Повышение внутрипросветного давления в кишке:
В настоящее время наиболее признанным фактором в возникновении дивертикулеза является пищевой. Снижение в рационе растительных волокон в должном количестве уменьшает объем каловых масс, что в свою очередь приводит к нарушению к их эвакуации с повышением внутрипросветного давления в кишке. Доказательной основой являются наблюдения за вегетарианцами и жителями аграрных стран, потребляющих клетчатку в значительном количестве, у которых иск возникновения дивертикулов на 42 % ниже, чем в группе людей, не потребляющих растительные волокна в достаточном количестве.
Нарастающая слабость кишечной стенки:
Факт появления дивертикулов в пожилом возрасте подтверждает теорию слабости кишечной стенки, являющейся следствием процессов старения организма, когда в стенке кишки развиваются дегенеративные изменения мышечной ткани, колагеновых волокон.
Нарушение моторики толстой кишки:
Нарушению моторики кишки приводит к запорам и повышению давления в просвете кишки при необходимости эвакуации каловых масс. Потеря эластичности стенки кишки приводит, при ее растяжении, к микроразрывам циркулярных мышц, через которые начинает формироваться дивертикулы.
Сосудистые нарушения в стенке кишки:
Нельзя не указать сосудистый компонент в формирование дивертикула. Нарушение кровоснабжения приводит к структурным изменениям в стенке кишки, при этом в месте прохождения сосудом мышечного слоя к кишки формируется расширение, которое с течением времени трансформируется в устье дивертикула.
Врожденная предрасположенность:
Различные врожденные системные заболевания соединительной ткани, коллагенозы являются провоцирующим фактором развития дивертикуярной болезни.
Механизм развития осложнений дивертикула
Дивертикулярная болезнь – заболевание прогрессирующее. Обратного развития дивертикулы не претерпевают. Риск развития дивертикулита при 5 летнем существовании дивертикула составляет примерно 10 %. При длительности заболевания более 10 лет, риск возрастает до 25%.
Дивертикулит:
При дивертикулярной болезни развиваются воспалительные изменения в стенке дивертикула. Отсутствие мышечного слоя приводит к тому, что в них застаивается кишечное содержимое без возможности эвакуации. Это ведет к формированию фекалита (калового камня) в просвете дивертикула с последующим воспалением в стенке дивертикула.
Перфорация дивертикула:
Воспалительные изменения могут ограничиться стенкой дивертикула с ее отеком и инфильтрацией. При агрессивной микробной флоре воспаление принимает злокачественное течение и может приводить к прободению стенки дивертикула, которая в свою очередь может отграничиться прилежащей жировой тканью подвеска кишки или брыжейки с формированием абсцесса.
Нарушение целостности стенки дивертикула может приводить к серьезным осложнениям в виде перитонита при локализации дивертикула на свободном крае кишки.
Рецидивы дивертикулита:
При купировании острого воспаления восстановления стенки дивертикула не происходит. Поврежденная слизистая замещается грануляционной тканью, с вхождением в плотное соприкосновение с окружающими дивертикул тканями, создавая благоприятные условия для хронического воспалительного процесса и последующим рецидивам острого дивертикулита.
Кровотечения из дивертикула:
Повреждение воспаленной слизистой дивертикула фекалитом при его выхождении из устья или развитие пролежня может приводить к кровотечениями.
Образование свищей:
При распространении воспалительный изменений на близлежащие органы брюшной полости и/или переднюю брюшную стенку возможно образование свищей. Через такие соустья кишечное содержимое может распространятся в просвет мочевого пузыря, полость матки и даже на переднюю брюшную стенку.
Осложнения дивертикулярной болезни
Если болезнь протекает без видимых признаков и не доставляет неудобств, нужно ли лечение заболевания? Дивертикулез опасен развитием осложнений, на некоторых стадиях он может приводить к инвалидизации и летальному исходу. Во-первых, это воспаление дивертикулов – дивертикулит. Кроме того, постоянная травматизация слизистых оболочек кишечным содержимым приводит к эрозивным изменениям слизистой, может вызвать прободение поверхности кишки. Из-за дивертикулита может произойти перфорации стенок кишки, в результате чего каловые массы оказываются в брюшной полости, что приводит к развитию острого перитонита. Также перфорация кишки является причиной образования свищей с выходом в мочевой пузырь, влагалище, иные близко расположенные органы и ткани.
Дивертикулярная болезнь также может приводить к возникновению кровотечений, причиной которых являются травмы сосудов, расположенных рядом с дивертикулами, что часто приводит к анемии пациентов. Еще одно возможное осложнение – непроходимость кишечника. Осложнения в большинстве случаев являются показаниями к неотложному хирургическому лечению.
Дивертикулит также повышает риск образования опухолей толстой кишки. Таким образом, если проявления болезни слабо выражены или даже совсем не заметны, ее все равно надо лечить.
Лечение дивертикулеза толстой кишки
Лечение строго индивидуально и назначается только после консультации врача-специалиста. Бессимптомный дивертикулез специального лечения не требует. Необходимо тщательно следить за регулярным стулом и высоким содержанием растительной клетчатки в рационе. В консервативном лечении дивертикулярной болезни используют кишечные антибиотики, спазмолитки, средства, нормализующие перистальтику толстой кишки.
Любое осложнение дивертикулярной болезни требует неотложной госпитализации в хирургический стационар.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.



- Но-шпа (спазмолитическое средство). Режим дозирования: внутрь, в суточной дозе у взрослых 120–240 мг на 2–3 приема. Максимальная разовая доза составляет 80 мг. Максимальная суточная доза — 240 мг.
- Платифиллин (седативное, вазодилатирующее, спазмолитическое средство). Режим дозирования: п/к по 2-4 мг 3 р/день. Высшая разовая доза — 10 мг, суточная — 30 мг.
- Метоклопрамид (противорвотное средство центрального действия). Режим дозирования: внутрь, за 30 мин. до еды, запивая небольшим количеством воды, взрослым в дозе 5-10 мг 3-4 раза в сутки. Максимальная разовая доза — 20 мг, суточная — 60 мг.
- Лоперамид (противодиарейное средство). Режим дозирования: внутрь, первоначально 2 капс. (0,004 г), затем — по 1 капс. (0,002 г) после каждого акта дефекации в случае жидкого стула. Максимальная суточная доза — 8 капс. (0,016 г). При отсутствии стула более 12 ч лечение Лоперамидом следует прекратить.
| • | Ведущие специалисты и учреждения по лечению данного заболевания в России: |
| врачи Государственного научного центра колопроктологии (директор — доктор медицинских наук, профессор Шелыгин Ю.А. | |
| • | Ведущие специалисты и учреждения по лечению данного заболевания в мире: |
| Великобритания, госпиталь Святого Марка в Лондоне. |
Кто такой гастроэнтеролог?
Специалист, который выявляет, диагностирует, лечит заболевания желудочно-кишечной системы, это врач-гастроэнтеролог. Именно таким образом надо было бы формулировать направление этой специализации согласно греческим источникам — gaster, enteron, logos, что дословно обозначает желудок, кишка и учение. Однако с каждым годом информация о патологиях в различных частях пищеварительного тракта добавляется, болезни изучаются более глубоко, поэтому в специализации начали происходить изменения – добавление курируемых органов и разделения на узкие направления. Сейчас нам с вами знакомы такие врачи как: гепатологи, панкреатологи, абдоминальные хирурги, колопроктологи.
Диагностика дивертикулярной болезни
У большинства людей с дивертикулезом симптомов заболевания нет, поэтому он обычно обнаруживается при обследовании по поводу других патологий.
При наличии симптомов дивертикулита, важно обратиться к проктологу, чтобы получить правильный диагноз. В первую очередь выясняется анамнез, включая текущие симптомы, типы продуктов питания, частота дефекации, прием лекарственных препаратов
В первую очередь выясняется анамнез, включая текущие симптомы, типы продуктов питания, частота дефекации, прием лекарственных препаратов.
Наиболее распространенными симптомами дивертикулита являются боли в животе и лихорадка
При сборе анамнеза важно обратить на них внимание и выяснить подробности. Боль в животе при дивертикулите обычно бывает низкой и/или левосторонней, она обычно острая и постоянная. Может показаться, что боль распространяется или излучается в ногу, пах, спину и бок
Изменяется работа кишечника, возникает диарея или запор, со стороны мочевыделительной системы частота мочеиспускания увеличивается
Может показаться, что боль распространяется или излучается в ногу, пах, спину и бок. Изменяется работа кишечника, возникает диарея или запор, со стороны мочевыделительной системы частота мочеиспускания увеличивается.
При наличии осложнений дивертикулита, симптомы хронические, более длительные. Тонкий стул или запор указывают на образование стриктуры. Темная, мутная моча или проходящий с мочой воздух указывают на образование свища в мочевом пузыре.
Такие симптомы, как боль в животе и болезненность, характерны для многих заболеваний, связанных с несколькими системами органов. Это заболевания аппендикса, желчного пузыря, желудка, тонкой кишки, яичников, матки, предстательной железы и мочевого пузыря. Тщательный анамнез и физикальное обследование необходимы, чтобы сузить диагноз или устранить другие патологии.
После сбора анамнеза проктолог проводит пальцевое ректальное исследование и назначает визуализирующие методы диагностики
- Аноскопию, чтобы осмотреть состояние заднего прохода и дистального отдела прямой кишки;
- Сигмоидоскопию, чтобы осмотреть прямую и сигмовидную (где чаще всего возникают дивертикулы);
- УЗИ брюшной полости при подозрении на обострение, обострение хронической формы, во время приступов обязательно (стенки кишки локально утолщены и отечны), УЗИ почек и половых органов проводится по показаниям (симптомы, подозрения на свищи);
- Колоноскопию, чтобы проверить толстую кишку на наличие аномальных новообразований, язв, кровотечений или других патологий, которые вызывают расстройство кишечника или боли в животе. Колоноскопия проводится только при неосложненной форме, при отсутствии обострений, поскольку увеличивает риск перфорации когда в кишку нагнетается воздух во время исследования;
- Обзорный рентген брюшной полости, чтобы исключить перфорации, кишечную непроходимость;
- Бариевая клизма (также называемая рентгенографией нижних отделов желудочно-кишечного тракта): контраст, содержащий барий, вводится в задний проход. Он покрывает внутреннюю часть толстой кишки, что помогает сделать более заметными на рентгеновских снимках любые отклонения в толстой кишке;
- КТ. Компьютерная томография считается “золотым стандартом” диагностики дивертикулита, чувствительность составляет от 70 до 95-98%, специфичность – от 75 до 100%. Позволяет определить, какая часть толстой кишки вовлечена, и если есть какие-либо признаки абсцесса, стриктуры или свища.
В обязательном порядке применяются лабораторные исследования. Назначается:
- Клинический анализ крови, необходим, чтобы определить уровень лейкоцитов (лейкоцитоз и сдвиг влево) и СОЭ (повышено) в период обострения. Однако, норма лейкоцитов не исключает дивертикулит. Определяется гемоглобин, эритроциты, цветной показатель, чтобы определить анемию, развивающуюся вследствие кровотечений из кишки;
- Анализ мочи, необходим, чтобы исключить заболевания МВП (инфекции, пиелонефрит). Если в моче обнаруживаются кишечные бактерии и частицы кишечного содержимого, это указывает на образование свищей;
- Исследование кала на скрытую кровь, простейшие, посев на дисбактериоз.
Дифференциальный диагноз дивертикулярной болезни
Дифференциальная диагностика дивертикулярной болезни проводится в отношении:
- колоректального рака;
- целиакии;
- ишемического колита;
- СРК;
- болезни Крона;
- псевдомембранозного колита;
- Язвы БЖ и 12-ти перстной кишки, осложненной кровотечением, перфорацией;
- мочекаменной болезни;
- пиелонефрита (острого и хронического);
- внематочной беременности;
- перекрута яичника (или кисты).
Классификация и лечение осложненной дивертикулярной болезни
Для характеристики осложненного течения дивертикулярной болезни широко используется классификация Hinchey E.J. предложенная в 1978 году.
! Установить характер осложнения и назначить соответствующее лечение может только ВРАЧ. Не занимайтесь самолечением, это может привести к тяжелым последствиям!
Hinchey I.
Периколический абсцесс или инфильтрат: острое состояние, причина которого воспаление дивертикула с возможным образованием ограниченного гнойника (абсцесса) в брыжейке ободочной кишки или в его жировом подвеске. Лечение данного осложнения консервативное, заключается в назначении строгой диеты и антибактериальных препаратов
Hinchey II.
Тазовый, внутрибрюшной или ретроперитонеальный абсцесс. Данное состояние характеризуется формирование гнойника в ограниченном пространстве в брюшной полости или за брюшинном пространстве за пределами кишечной стенки. Лечение заключается в госпитализации в хирургический или колопроктологический стационар, назначение постельного режима, строгой диеты, антибактериальной терапии и дезинтоксикационного лечения. При отсутствии эффекта показано хирургическое лечение. Как правило, достаточным объемом хирургического вмешательства являются пункции гнойника с целью его эвакуации. Однако, при неэффективности показана экстренная операция с целью удаления очага гнойной инфекции. При данной стадии развития болезни возможно выполнение одномоментного резекционного вмешательства с восстановлением непрерывности кишечника.
Hinchey III.
Генерализованный гнойный перитонит. Грозное осложнение, развивающееся при прорыве гнойника в свободную брюшную полость. Лечение только хирургическое. При данном осложнении выполняется резекция пораженного участка ободочной кишки с формированием стомы, санация и дренирование брюшной полости. В последующем выполняется реконструктивное вмешательство, направленное на восстановление естественного пассажа по кишечнику .
Hinchey IV.
Генерализованный каловый перитонит. Наиболее тяжелое осложнение, развивающееся в запущенных случаях, при позднем обращении пациентов за медицинской помощью, у ослабленных больных, людей старческого возраста. Объем хирургической операции сходен с лечением при Хинчи III, однако послеоперационный период требует проведения длительной интенсивной терапии в условиях отделения реанимации.
Особенности лечения
Лечение дивертикулеза сигмовидной кишки или другого отдела кишечника имеет благоприятный прогноз, если обратиться к врачу своевременно. Неосложненные формы легче поддаются терапии
Важно соблюдать все рекомендации лечащего врача, особенно по питанию: необходимо увеличить количество растительной клетчатки в рационе, отказаться от рафинированных продуктов, жирных и тяжелых блюд. Это поможет снизить давление в кишечнике и поспособствует нормализации стула.
Обязательна и регуляция процессов опорожнения кишечника с помощью медикаментов. Врач назначит препараты в зависимости от конкретных проявлений, стадии развития заболевания. К основным лекарственным средствам, широко назначаемым при дивертикулите, относят следующие:
-
слабительные системного действия — растительные или на основе лактулозы, а также местные — микроклизмы, свечи на основе глицерина;
-
противовоспалительные, антибактериальные (для лечения и профилактики воспалительных осложнений);
-
ферментные препараты для нормализации пищеварительных процессов;
-
про- и пребиотики;
-
антисептики;
-
спазмолитики и анальгетики.
Нормализация процессов опорожнения кишечника требует не только употребления растительной клетчатки, но и соблюдения других рекомендаций. Лучше питаться дробно, включать в свой рацион измельченную пищу, отказаться от большого количества хлеба, бобовых, цельного молока
Важно употреблять 1,5−2 литра чистой воды в сутки.
Хирургическое лечение дивертикулеза требуется только при определенных показаниях, к которым относятся:
-
частые обострения дивертикулита;
-
единично возникшее тяжелое кровотечение или часто повторяющиеся кровотечения;
-
высокий риск развития тяжелых осложнений.
Оперативное лечение заключается в удалении части кишечника. Как правило, это сигмовидная, или ободочная, кишка. Вмешательство заканчивается формированием стомы или наложением анастомоза с прямой кишкой. Восстанавливается нормальная функция кишечника в среднем через 2−4 недели. В случае если операция была проведена по экстренным показаниям, возможна временная установка калоприемника
Чтобы избежать тяжелых осложнений, важно как можно раньше получить квалифицированную помощь и отрегулировать функцию кишечника.
Для записи на удобное для Вас время, позвоните по телефону единого контакт-центра в Москве +7 (495) 775 75 66, заполните форму или обратитесь в регистратуру клиники.
Акушерство и Гинекология №5 / 2017
Оглавление номера
Пренатальная диагностика дивертикула Меккеля у плода
27 мая 2017
Кафедра акушерства и патологии беременности, Медицинский университет в Люблинe, Польша
Актуальность. Дивертикул Меккеля (ДМ) представляет собой остаток желточного протока у плода и развивается на шестой неделе эмбриогенеза. Он присутствует у 2–3% в популяции и остается наиболее распространенной аномалией желудочно-кишечного тракта. Описано лишь несколько подтвержденных случаев заболевания, обнаруженных антенатально.
Описание клинического наблюдения. Представлено клиническое наблюдение беременной женщины, где с 17-й недели беременности наблюдалась анэхогенная полость в брюшной полости плода. Во время ультразвукового исследования непосредственно чуть ниже печени была найдена круглая киста размером 11,9×8,1 мм с гиперэхогенными, толстыми стенками. В последующих контрольных обследованиях, которые проводились один раз в три недели, не было обнаружено какого-либо изменения ультразвуковой картины.
Заключение. Данное наблюдение является единственным в литературе случаем с подтверждением каждые 3 недели антенатально, а также в течение трех лет с момента постановки диагноза. ДМ следует дифференцировать с другими внутрибрюшными анэхогенными образованиями у плода.
Дивертикул Меккеля (ДМ) образуется во время эмбриогенеза и является наиболее распространенной аномалией желудочно-кишечного тракта, которая редко обнаруживается в антенатальном периоде .
Обзор литературы демонстрирует, что он может не влиять на антенатальное состояние плода, но вызывать осложнения в первые дни жизни или привести к внезапному, представляющему угрозу для жизни, требующему операции состоянию во взрослой жизни. Вследствие этого понимание патогенеза и исходов ДМ требует более частой и тщательной антенатальной диагностики анэхогенных округлых образований в брюшной полости плода.
Описание клинического наблюдения
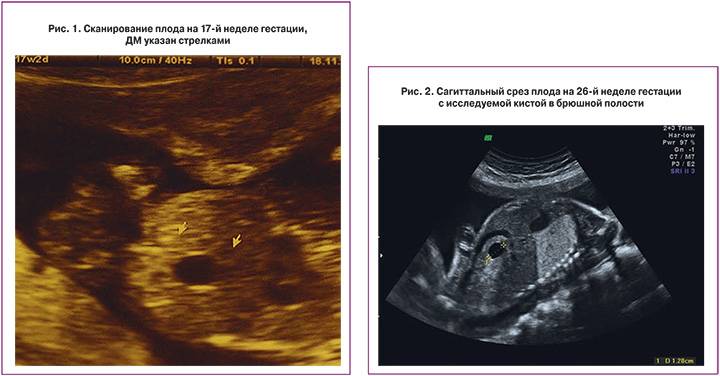
Представлено клиническое наблюдение 25-летней женщины европеоидной расы со второй беременностью, вторыми родами. Первая беременность закончилась преждевременно, на 37-й неделе гестации (НГ) было сделано кесарево сечение из-за угрозы асфиксии плода. Два года спустя пациентка перенесла спленэктомию по поводу идиопатической тромбоцитопенической пурпуры (болезни Верльгофа). Данная беременность протекала без осложнений. На 17-й неделе во время планового ультразвуковго исследования (УЗИ) брюшной полости плода обнаружена анэхогенная область с гиперэхогенными толстыми стенками, диаметром 7,6 мм (рис. 1).
В ходе допплеровского исследования патологическая васкуляризация не наблюдалась. Исследуемый плод был женского пола, поэтому первоначально нельзя было исключить кисту яичника. Другие аномалии не выявлены. На 26-й неделе во время очередного УЗИ была диагностирована расположенная ниже печени анэхогенная область размером 11,9×8,1 мм с гиперэхогенными толстыми стенками.
В последующих контрольных обследованиях, которые проводились один раз в три недели, патологические изменения не прогрессировали. Развитие плода характеризовалось нормальным объемом амниотической жидкости. На 26-й неделе во время очередного обследования была диагностирована расположенная ниже печени анэхогенная область размером 11,9×8,1 мм с гиперэхогенными толстыми стенками (рис. 2, 3).
На 38-й неделе пациентка была родоразрешена путем кесарева сечения в связи с риском разрыва матки. На второй день жизни ребенку было выполнено УЗИ. Оно показало частичное расширение просвета кишки, заполненного жидкостью без видимой перильстатики – цистерну размером 18×13×11 мм – дивертикул (рис. 4).
Осложнений со стороны желудочно-кишечного тракта у новорожденного обнаружено не было. Для дальнейшей диагностики ребенок был переведен в детскую хирургическую больницу. Хромосомный анализ пороков развития не выявил.
На третьей неделе жизни ребенка УЗИ брюшной полости подтвердило наличие кистозного образования вокруг ворот печени, расположенного близко к кишке, диаметром 17 мм, толщиной стенки 2 мм, заполненного жидкостью. Образование было расположено медиально от шейки желчного пузыря и латерально от двенадцатиперстной кишки. Рентгенологическая картина соответствовала ДМ и требовало дальнейшего наблюдения.
Последующие к…
DOI: https://dx.doi.org/10.18565/aig.2017.5.144-51
Кржижановский А., Kондрацка А., Cтупак А., Квасьневска А.
Статья платная, чтобы прочесть ее полностью, вам необходимо произвести покупку







