SQLITE NOT INSTALLED
Причины непроходимости слёзного канала
Есть несколько причин непроходимости слёзного канала у грудничков. Чаще всего такую проблему провоцируют такие факторы:
- Неспособность канала к открытию из-за сильного недоразвития.
- Инфицирование зрительных органов во время родов.
- Особенности строения носовой кости, при которых возникает давление на слёзный проток.
- Закупоренные или же не полностью развитые отверстия в уголочках глаз, через которые должна выходить слеза.
- Не рассосавшаяся к моменту появлению на свет желатиновая плёнка, которая мешает свободно вытекать слёзной жидкости.
- Истинное заращение слёзного канала.
У детей старшего возраста причиной непроходимости канала могут быть хронические заболевания лор-органов. Сюда относится тонзиллит, аденоидит и хронические синуситы. Спровоцировать закупорку слёзных каналов могут и травмы лица.
Длительность проведения массажа слезного канала у новорожденных
Массаж слезного канала у новорожденных призван облегчить состояние ребенка и избежать дальнейших осложнений, в результате которых понадобится более жесткое лечение, например, зондирование. Эта процедура выполняется под местной или общей анестезией. Если зондирование провести в нужное время, не затягивая, то боль не будет слишком сильной.
Чтобы массаж слезного канала был действенен, необходимо соблюдать следующие правила:
- длительность должна быть не менее 2-х недель, в среднем по 5 сеансов в сутки. Нельзя делать перерывы и переносить не сделанные в предыдущий день действия на следующий период;
- лучше всего делать массаж, когда ребенок плачет, это повышает давление внутри канальцев и облегчает его открытие;
- обязательно проводится консультация со специалистом, который может посоветовать, как правильно выполнять движения;
- лечение следует начинать как можно раньше. С возрастом пробка становится прочнее и избавится от гноя и слизи станет труднее и это может вызвать у ребенка сильные боли;
- при отсутствии положительного результата через 2 недели, врач после проведения осмотра может назначить процедуру зондирования как последний способ удалить гнойную пробку.
Самолечение, без проведения обследования может повлечь серьезные последствия. Сама процедура не сложная, но нужно делать все правильно, чтобы избежать травм и осложнений.
Причины возникновения непроходимости слезного канала следующие:
- не удаление пленки на слезном канале после рождения;
- дефект строения носовой кости, приводящий к сдавливанию слезоотводящего канала и его закупорке;
- проблемы с открытием отверстия, ввиду его неправильного развития у новорожденного;
- слепое окончание канала, отводящего слезы или его атрезия;
- развитие инфекции внутри слезного мешочка, которая вызвала отек и стала причиной непроходимости канала.
У детей старше полугода причиной нарушения оттока выделений может быть хроническая инфекция в носовой полости и околоносовых пазухах, а также травмы, приведшие к нарушению целостности слёзного канала.
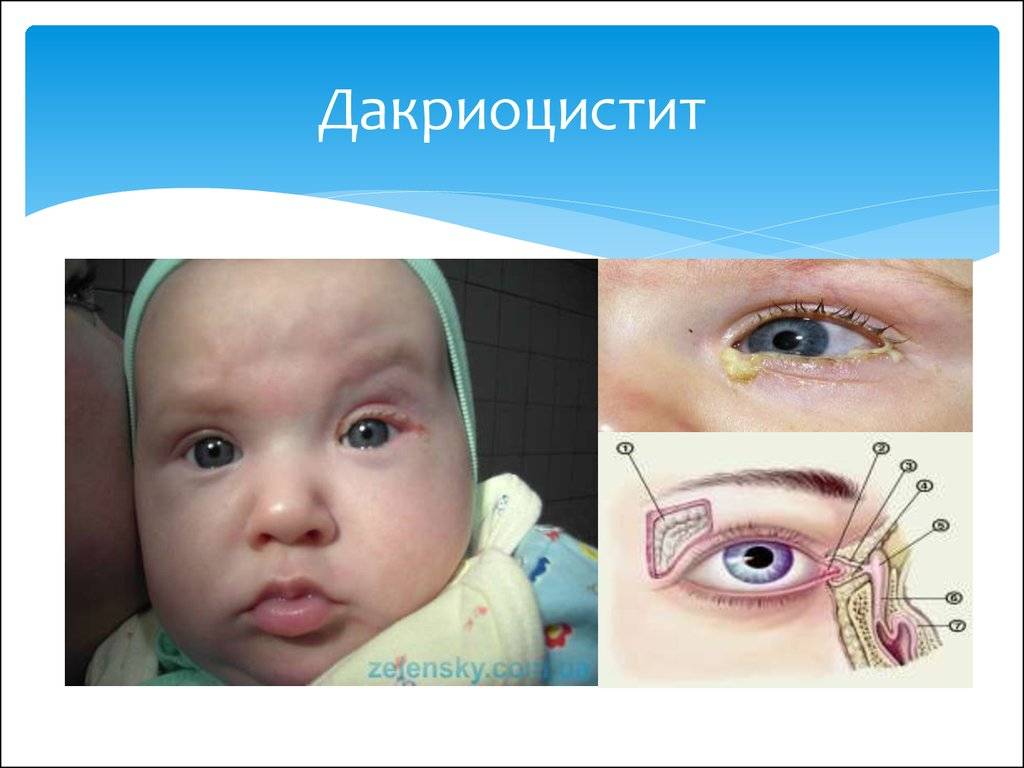
Чтобы диагностировать дакриоцистит или непроходимость слезоотводящего канала, необходимо наблюдать следующие признаки:
- постоянное слезотечение. У больного малыша слезки текут без видимой причины из 1 или сразу 2-х глаз. Такое состояние может быть постоянным или периодическим;
- не просыхание слез. В глазках у малыша постоянно стоят слезы, как будто он вот-вот заплачет;
- выделение слизисто-гнойной жидкости. Вначале они в небольшом количестве скапливаются во внутренней части глаза. Их количество увеличивается после сна или плача малыша. Процесс развивается быстро и вскоре от гноя ребенок не может нормально смотреть, реснички слипаются. Это означает, что в организм попала инфекция;
- возникновение покраснения и отеков глаз, особенно внутренней их части;
- выделяемые слезы имеют вкрапления слизи и гноя.
Присутствие любого из этих признаков говорит о том, что ребенок болен, и его нужно немедленно лечить. После обследования и постановки диагноза, врач назначает лечение, одним из составляющих которого является массаж.
Массаж при дакриоцистите новорожденных
При формировании органов слезный проток заполняется эпителиальной тканью, а выход мембранной пленкой. При рождении у новорожденного повышается давление, которое выталкивает слизистую массу из канала и разрывает мембрану.
Если ребенок слабенький или есть аномалии развития, пленка не разрывается. Это приводит к дакриоциститу. Дакриоцистит — распространенная проблема у грудничков. Основным методом лечения является массаж глаз. Он стимулирует отток жидкости и гнойного экссудата, скопившихся в слезном мешке.
Рекомендуем почитать: Дакриоцистит у взрослых
Эффективность массажа
Показаниями к выполнению массажа служат классические признаки дакриоцистита:
- слезотечение;
- отечность;
- гнойные выделения.
Процедура назначается офтальмологом, после проведения обычного осмотра новорожденного. Окулист дает рекомендации относительно техники массирующих движений.
Эффективность процедуры состоит в более быстром удалении остатков слез и гноя. Он предотвращает развитие инфекционного процесса.
Мягкое и щадящее механическое воздействие на железу — самый эффективный метод устранения закупорки канальцев и облегчения выхода жидкости. Способ позволяет предотвратить хронизацию процесса.
Подготовка к массажу
Особой подготовки к процедуре не требуется. Перед манипуляцией ребенок не нуждается в применении обезболивающих препаратов. Не нужно медицинское оборудование для выполнения массажа.
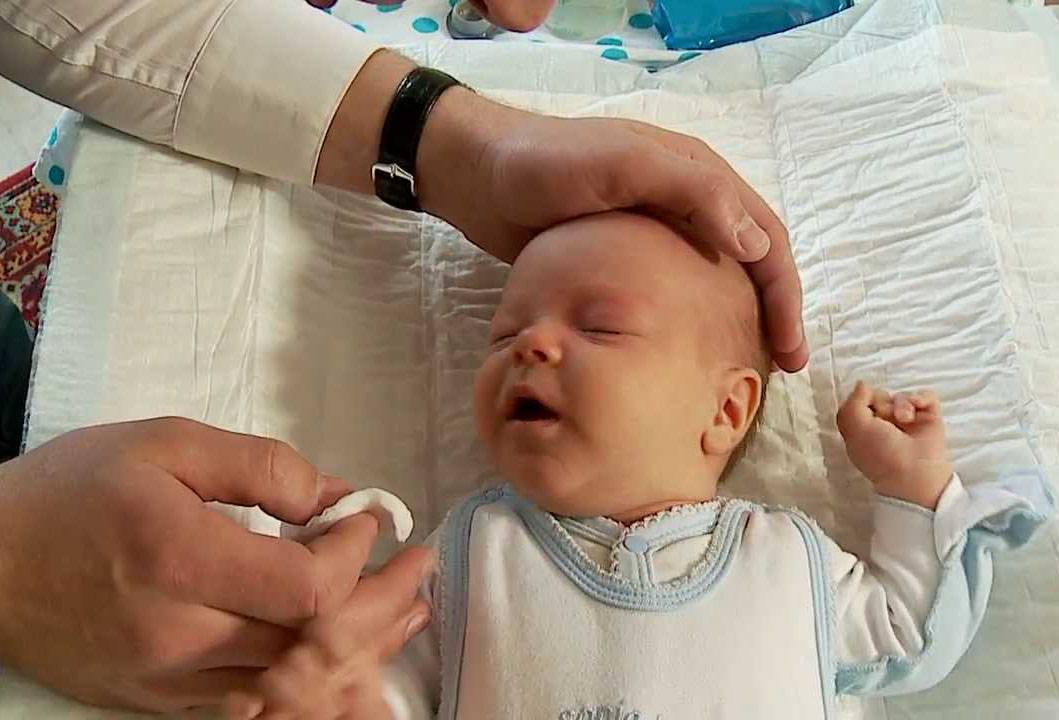
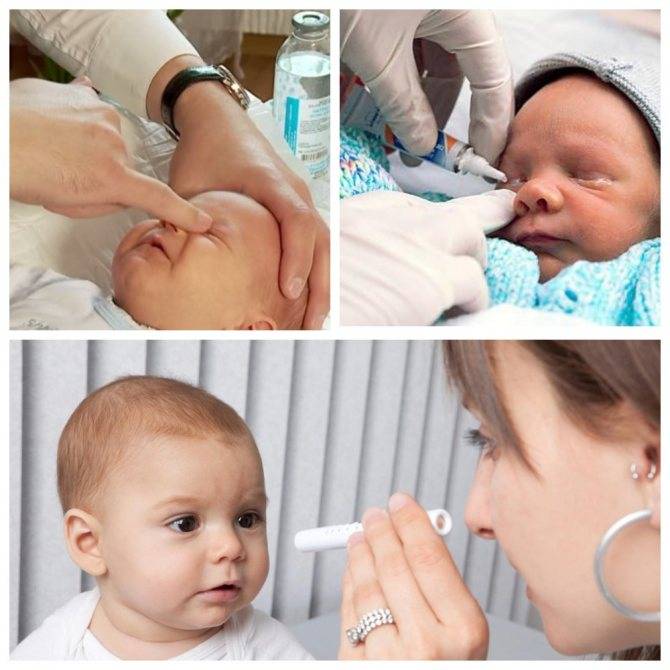
Процедура проводится на приеме офтальмолога. Изначально родители смотрят, как правильно выполнять массирование, затем окулист покажет, как правильно делать массаж новорожденному.
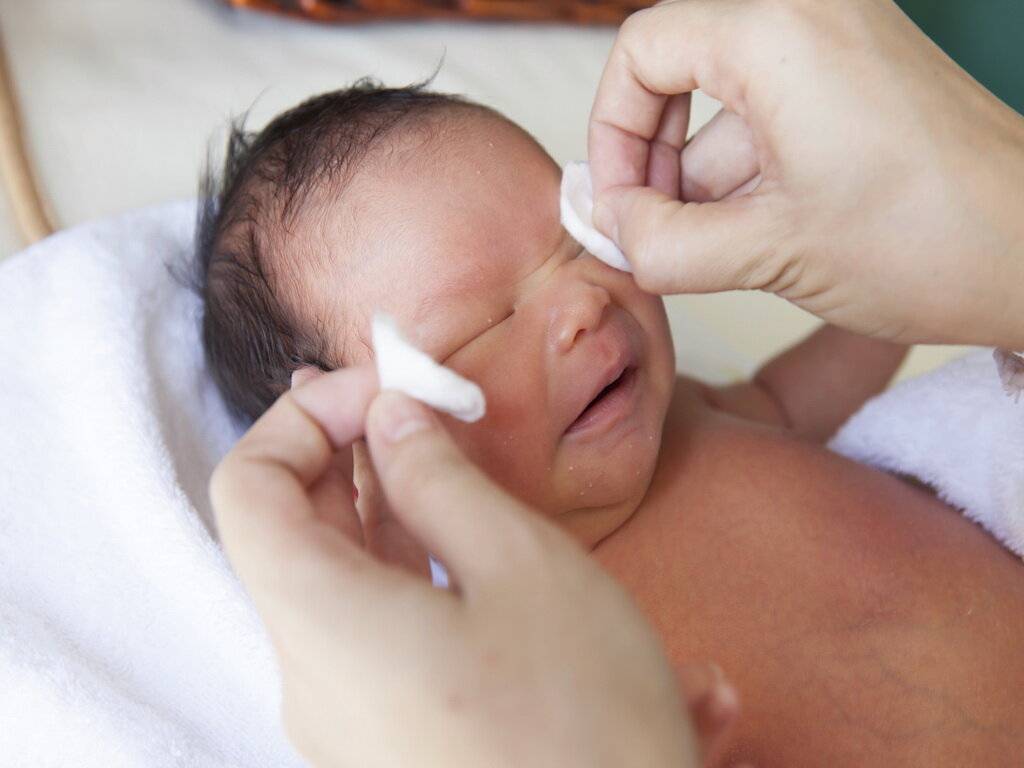
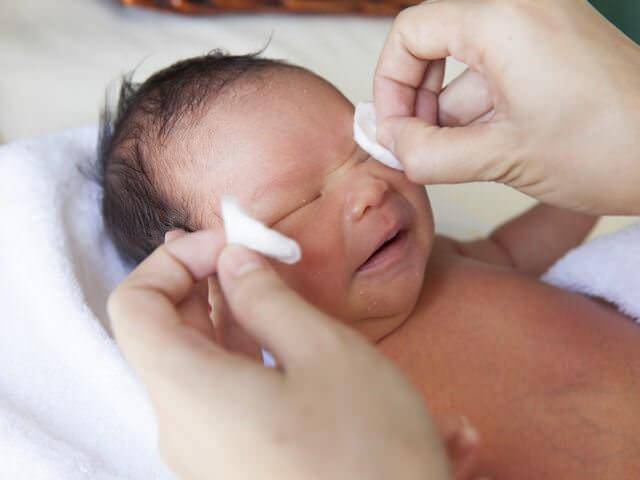
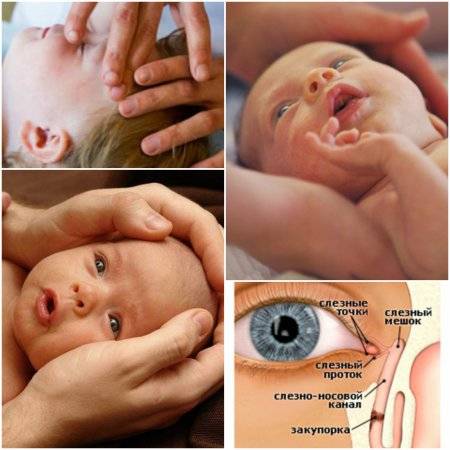
К процедуре готовится мама. Необходимо коротко остричь ногти и тщательно вымыть руки, желательно с антибактериальным мылом. Если руки холодные, согреть. На пальцы перед массажем наносят крем или масло, так его проще проводить. Понадобится косметический спонж и антисептическое средство.
Перед тем, как приступить к манипуляции веки малыша осторожно промывают. Косметический спонж смачивают антисептиком и протирают от наружного угла к переносице. Для каждого глаза используется отдельный спонж
Для каждого глаза используется отдельный спонж.
Пошаговая техника массажа при дакриоцистите
Выполнение процедуры следует выполнять осторожно, чтобы не навредить малютке. Массаж не следует проводить самостоятельно, если врач не показал, как это делается. В домашних условиях его выполнение разрешается только после обучения
В домашних условиях его выполнение разрешается только после обучения.
Офтальмолог должен провести первый сеанс самостоятельно, рассказать родителям о тонкостях процедуры.
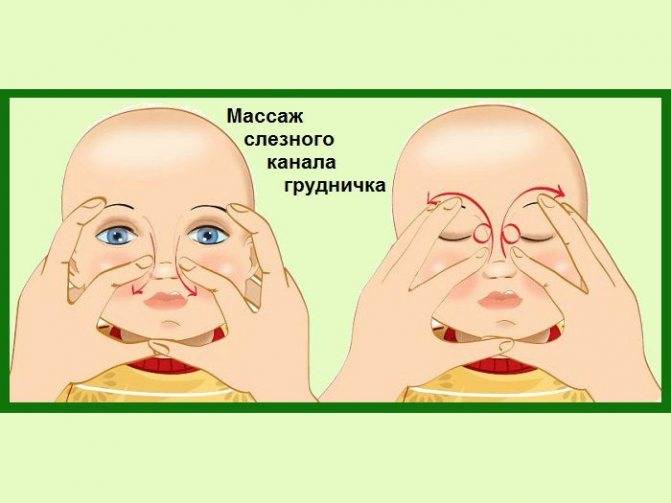
Схема несложная. Главное — соблюдать рекомендации доктора. Пошаговая техника:
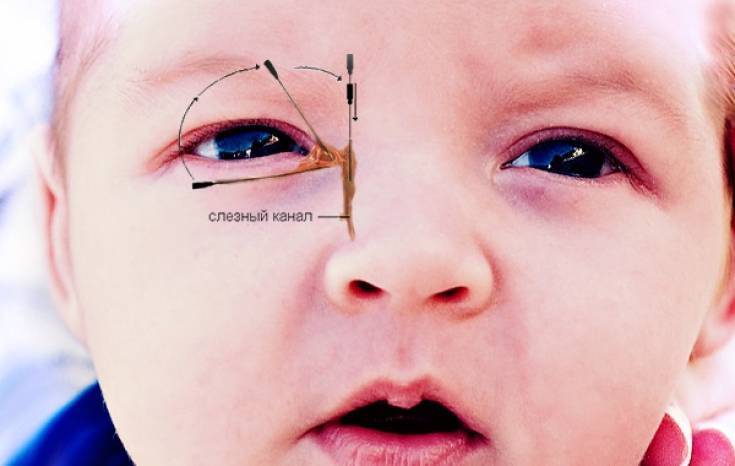
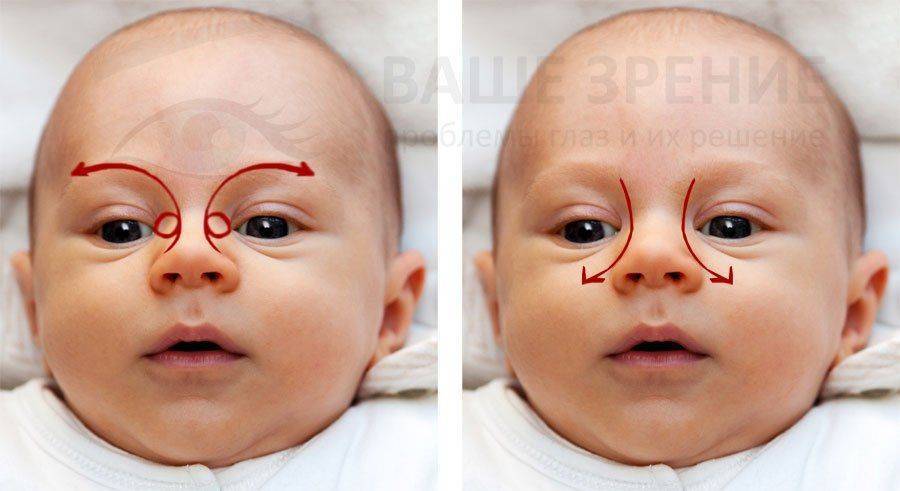
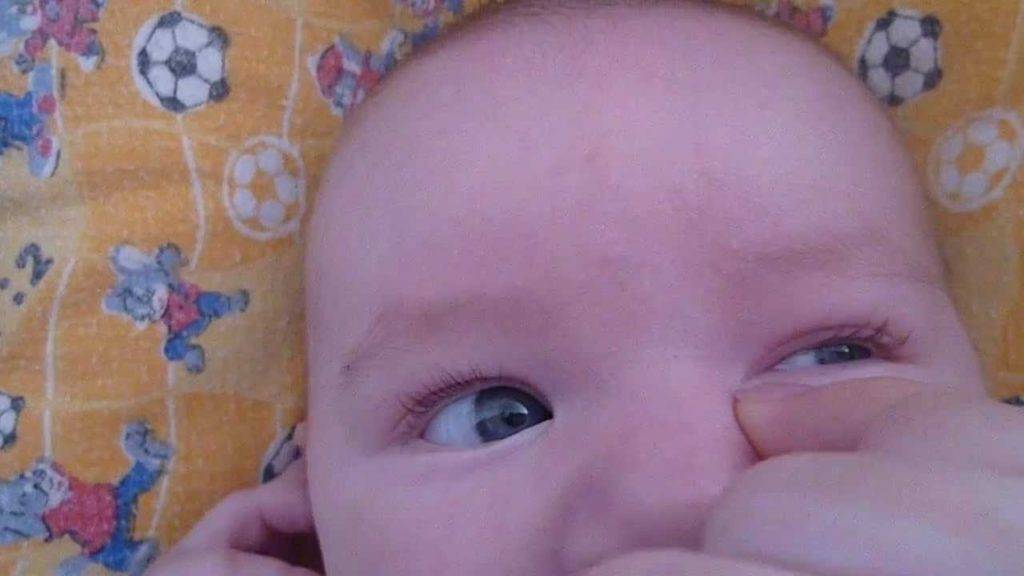
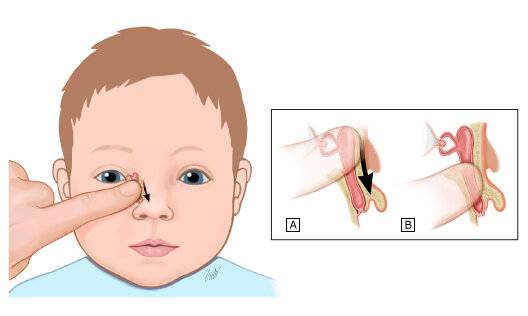
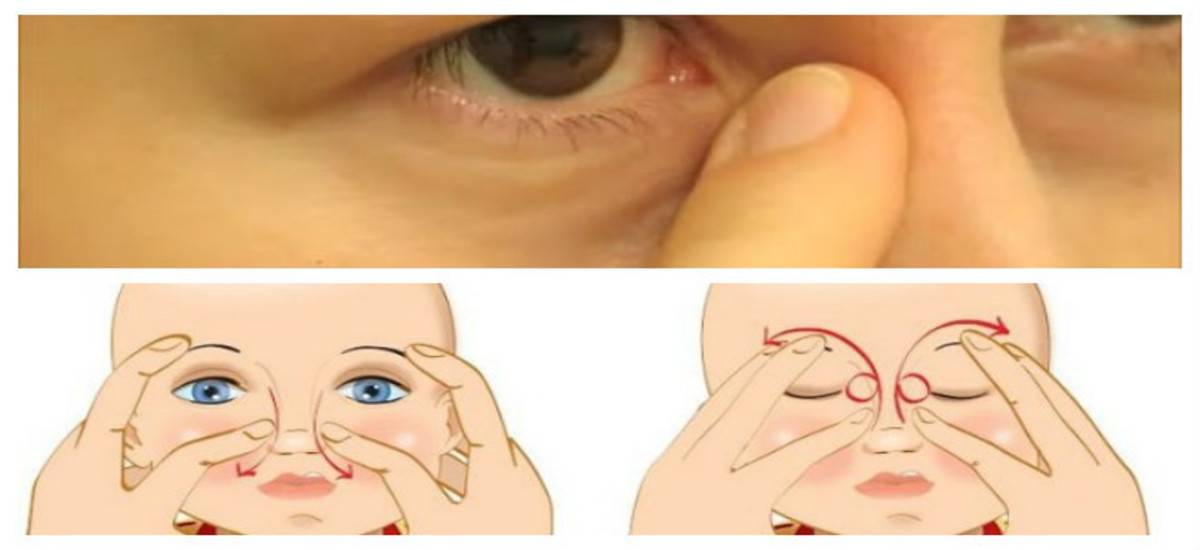
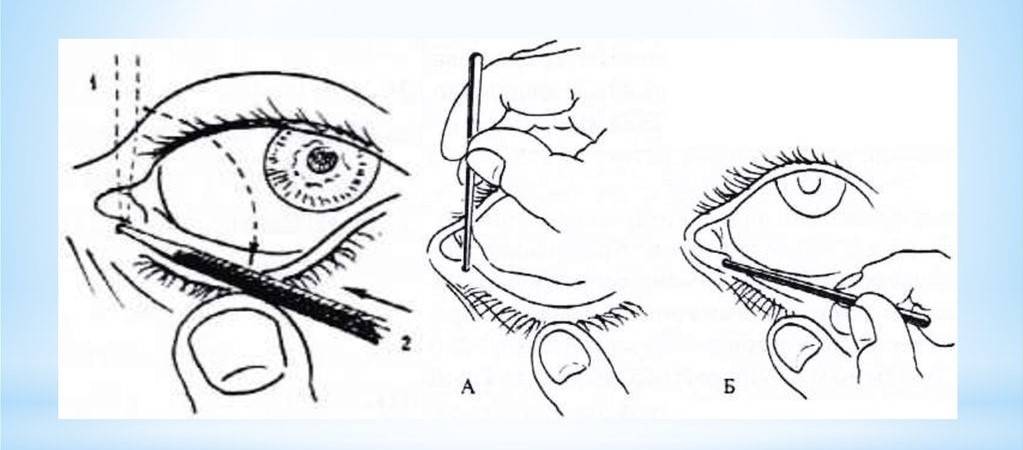
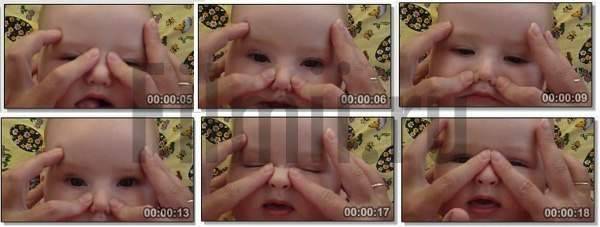
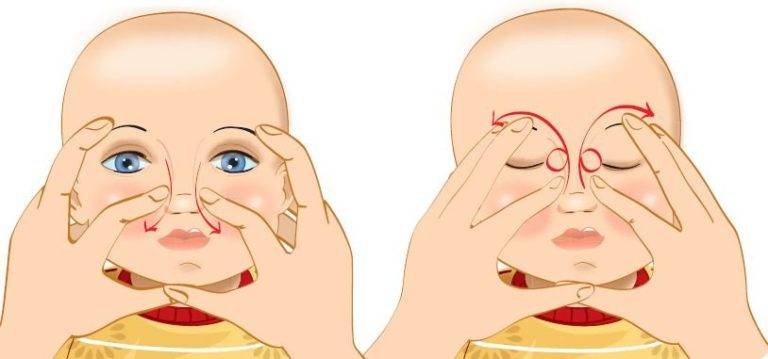
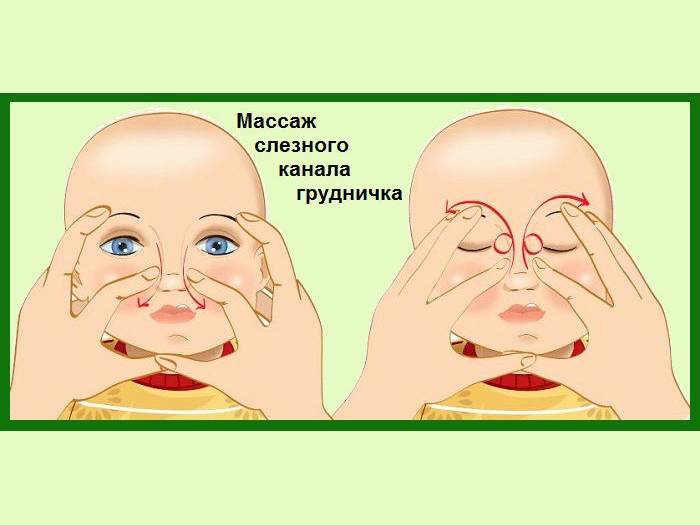
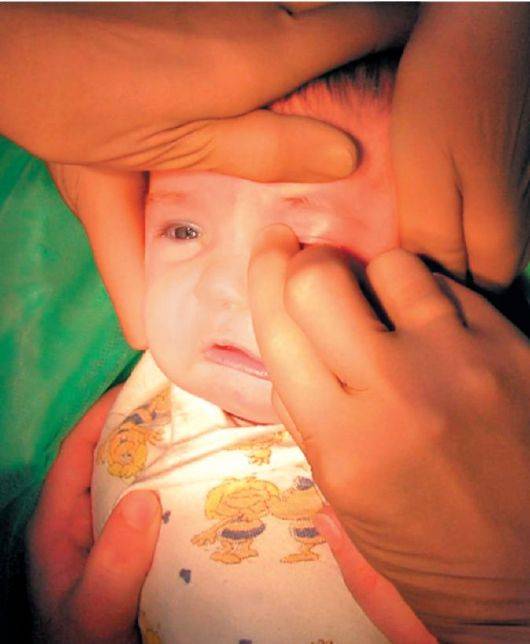
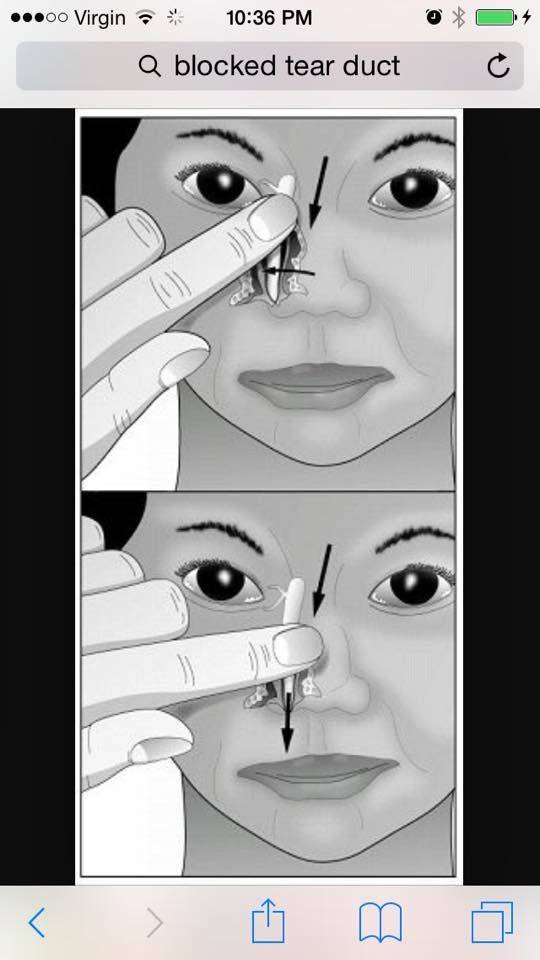
- Смазать палец кремом, не использовать много, чтобы у малыша не возникло раздражение. Выполняется массаж мизинцем, средним или указательным пальцем.
- Найти слезный канал. Он находится между внутренним углом глаза и бровью. Палец следует расположить выше внутреннего уголка.
- Выполнять скользящие движения с небольшим надавливанием от уголка зрительного органа по направлению к крылу носа. Сделать 10 повторений.
- Движения направляют на прорыв пробки. Таким образом, создается давление, которое пытается разорвать мембрану.
- Массирование заканчивается спиралевидными движениями, но в обратном направлении. Пальцем рисуют спиральки, одновременно надавливая на глазки. Двигаться от внутреннего уголка к бровям.
- Новорожденного положить на бок, повторить движения с 3 пункта по 5.
Во время процедуры выделяются слезы и гной. Убирать их чистым ватным тампоном, спонж чаще менять.
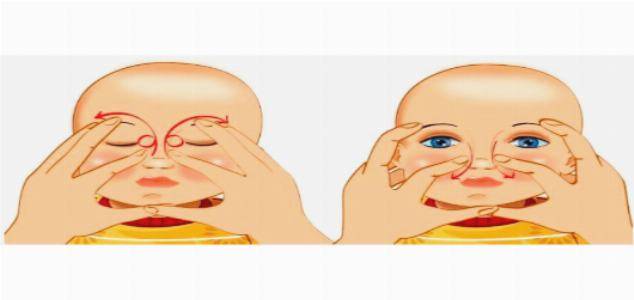
Важно не касаться слизистой оболочки, не оказывать дополнительного давления во время процедуры. Завершается сеанс закапыванием капель. Усилить эффективность массажа можно глазной гимнастикой
Свет в комнате не должен быть ярким до полного выздоровления
Усилить эффективность массажа можно глазной гимнастикой. Свет в комнате не должен быть ярким до полного выздоровления.
Противопоказания
Воздействие на зрительные органы запрещается выполнять, если у ребенка есть гнойное воспаление, закупорка слезных мешков. Данные патологии присутствуют лишь при запущенной степени дакриоцистита либо при неправильной схеме лечения.
Массаж нельзя начинать ранее 14-х суток со дня рождения малыша. У большинства деток желатинозная пробка самостоятельно рассасывается и воспаление проходит. Если ко 2 неделе улучшение не произошло, прописывают лекарства и назначают массаж.
К другим противопоказаниям относят:
Если данных противопоказаний нет, заболевание хорошо поддается лечению без госпитализации.
Можно ли вылечить конъюнктивит грудным молоком?
Польза материнского молока огромна, это известно всем. Оно идеально сбалансировано по составу, содержит ферменты, благодаря которым хорошо усваивается пищеварительной системой ребенка. Рецепты народной медицины часто содержат советы, в которых рекомендуют закапывать грудным молоком нос, уши, глаза новорожденного
Эффективно ли лечение грудным молоком? Является ли молоко целебным, или его просто использовали раньше, так как не было эффективных лекарственных препаратов? Такие вопросы возникают у каждой матери, которой рекомендуют использовать грудное молоко для лечения глазок малыша, и здесь очень важно сохранять благоразумие
Материнское молоко — это идеальная пища для младенца, но не лекарство. Эффективность его при бактериальной или вирусной инфекции будет нулевой, к тому же жирное молоко может забить слезные протоки. Лишь на некоторое время грудное молоко может увлажнить слизистую и облегчить состояние малыша, который, наверняка, страдает от зуда и жжения в глазах. Помните, что пытаясь вылечить конъюнктивит, только промывая глазки ребенка грудным молоком, не обращаясь к врачу, Вы можете потерять время и усугубить ситуацию.
При детском конъюнктивите лечение должно контролироваться врачом, так как болезнь протекает остро, и симптоматика усиливается: появляются сильные отеки, покраснения, увеличивается количество гнойного отделяемого, а главное — быстро справиться с такими осложнениями уже не получится. К тому же, молодые мамы могут и не понять, что у ребенка не конъюнктивит, а дакриоцистит — опасная патология, которая требует незамедлительной медицинской помощи.
Сроки проведения зондирования
Когда же делать зондирование, если один офтальмолог называет одни сроки, другой — другие?
Несмотря на то, что в литературе описана общая частота спонтанного разрешения при врожденной непроходимости слезного протока и эффективность зондирования, оптимальные сроки вмешательства пока не установлены.
Зондирование считается основным методом лечения, в случае отсутствия эффекта массажа слезного мешка.
Есть большое популяционное исследование со спонтанным разрешением непроходимости слезного канала в 90% у детей до года — одним словом, по этим данным, у 9 из 10 малышей все чаще всего проходит само. Есть офтальмологи, которые придерживаются такой тактики: ждать до года и, если ситуация не разрешится после массажа, то делать зондирование.
Но, опять же, у детей старше 9-12 месяцев зондирование с пеленанием и под местным обезболиванием технически невыполнимо. Таким детям проводят процедуру под общим наркозом, потому что для ребенка это психоэмоциональный стресс, при этом высок риск травматизации. Успех простого зондирования несколько снижается с увеличением возраста ребенка. Некоторые исследователи сообщают о снижении показателя успешности зондирования с увеличением возраста, как правило, после 12 до 36 месяцев.
Другая часть офтальмологов придерживаются иной тактики. Считается, что если при адекватной терапии (массаж, капли) в течение первых трех месяцев жизни новорожденного проблема не решена, то необходимо делать зондирование. Раннее зондирование, в возрасте до 6 месяцев, позволяет предотвратить переход дакриоцистита в хроническое течение, снижает количество рецидивов и приводит к полному выздоровлению ребенка.
При отсутствии эффекта зондирование повторяют через 7 дней. Можно проводить его до 3-4 раз, бывает и такое! Помимо всего, несмотря на эффективность проведения первичного зондирования, у некоторых малышей (3-5%) все-таки не восстанавливается проходимость слезных протоков. Это ведет к рецидиву симптомов, а значит, будут неизбежны другие вмешательства.
В случае неудачи зондирования малыша лечат с помощью более агрессивных хирургических процедур, включая баллонную дакриопластику и интубацию протока носо-слезного протока. Если же и они не дают эффекта, то прибегают уже к эндоскопической дакриоцисториностомии (хирургическая операция) — это уже крайняя мера, резервная процедура.
Отекли нижние веки у новорожденного ребенка из-за дакриоцистита — что делать?
У малыша опухло нижнее веко? Это может быть дакриоцистит. Закупорка слезного канала у младенцев бывает врожденной и приобретенной. У плода, находящегося в утробе матери, слезные каналы закрыты и защищают дыхательную систему от попадания околоплодных вод. В норме при рождении ребенка, слезный канал должен открыться — малыш плачет, и под давлением пленка разрывается, а протоки открываются. Если этого не произошло, у новорожденного может развиться дакриоцистит из-за застоя слезы — будет отекать нижнее веко. Вторичный дакриоцистит, при котором отекает нижнее веко, развивается у более старших детей на фоне продолжительных болезней или травмы.
Если Вы заметили, что у ребенка сильно краснеет и отекает нижнее веко или веко над глазом, обращайтесь к педиатру — врач назначит курс специализированного лечения. Без лечения отеки не проходят, болезнь осложняется гнойным инфекционным конъюнктивитом, что может сказаться на остроте зрения младенца. Нередко при дакриоцистите появляется свищ слезного мешка. Дакриоцистит диагностирует офтальмолог, проводя тест на проходимость слезных протоков.
Как лечат дакриоцистит, при котором отекает веко:
- регулярная гигиена век, очищение глаз от гноя и выделений — если веко отекает сильно и есть выделения, используются антисептические растворы;
- антибактериальные капли и мази — препараты назначаются врачом на основе полученных результатов посевов и высеяной микрофлоры;
- массаж — движениями с легким надавливанием необходимо массировать участок от уголка глаза и вдоль носовой перегородки, повторяя упражнение до 10 раз два-три раза в сутки.
Родителям детей, у которых отекает нижний веко или верхнее, стоит быть предельно внимательными и ответственными, так как симптомы этого заболевания часто путают с конъюнктивитом и пытаются его лечить компрессами, каплями для глаз и т.д. В случае с дакриоциститом, даже после антибактериальной терапии, улучшение будет незначительным, так как, кроме лекарств, еще необходимы массажи для освобождения слезного канала. Если консервативные методы оказываются неэффективными и глаза по-прежнему отекают, назначается операция — прокол слезного канала.
Лечение вирусного конъюнктивита у младенцев
Терапия вирусного конъюнктивита исключает использование антибиотиков, так как бактерицидные препараты не уничтожают вирусы. В этом случае они совершенно бесполезны. Конъюнктивит такого вида лечат противовирусными средствами. Как правило, используют глазные капли:
- «Офтальмоферон» — противовирусное и противовоспалительное средство;
- «Актипол» — препарат с противовирусным эффектом, ускоряющий регенерацию тканей.
Иногда в лечении применяются таблетки «Анаферон». Препарат разрешается использовать с 1 месяца жизни, но в ряде случаев врач выписывает его для лечения ребенка до 1 месяца.
Симптоматика
Разделяют ряд признаков неполадок в функционировании слезоотводящих путей. Это могут быть такие симптомы, как:
- Чрезмерное слезоотделение;
- Опухание, боль в уголках глаз;
- Инфекции, воспаления, а также продолжительное время беспокоящие человека;
- Накопление слизи и ее чрезмерное выделение.
Помимо перечисленных признаков, пациенты с непроходимостью часто жалуются на расплывчатость зрения.При появлении вышеперечисленных симптомов верным решением будет обратиться за квалифицированной помощью. Своевременное лечение, которому предшествует ранняя диагностика, позволит избавиться от нежелательных последствий.
Дакриоцистит
Дакриоцистит составляет 5-7% от всей патологии слезных органов, диагностируемой в офтальмологии. У женщин слезный мешок воспаляется в 6-8 раз чаще, чем у мужчин, что связано с более узким анатомическим строением каналов. Дакриоциститом преимущественно заболевают лица в возрасте 30-60 лет; в отдельную клиническую форму выделяется дакриоцистит новорожденных. Опасность дакриоцистита, особенно у детей, состоит в высокой вероятности развития гнойно-септических осложнений со стороны подкожной клетчатки век, щек, носа, мягких тканей глазницы, головного мозга (гнойного энцефалита, менингита, абсцесса мозга).
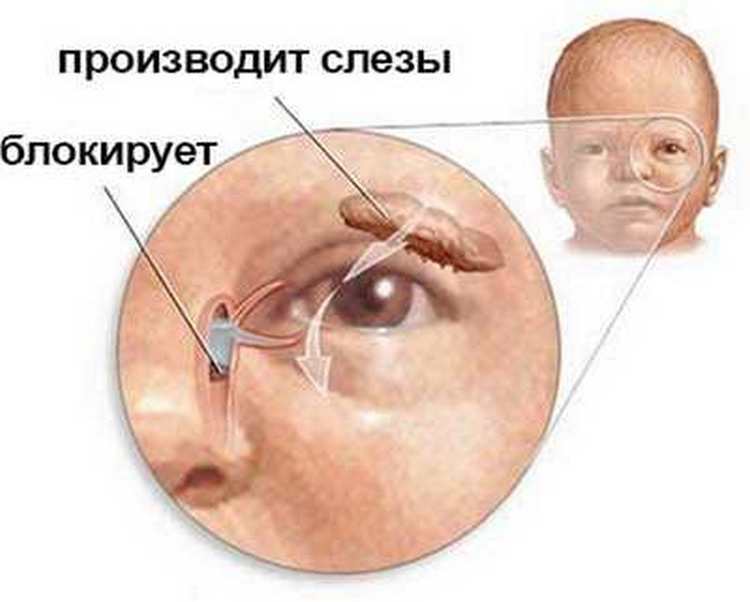
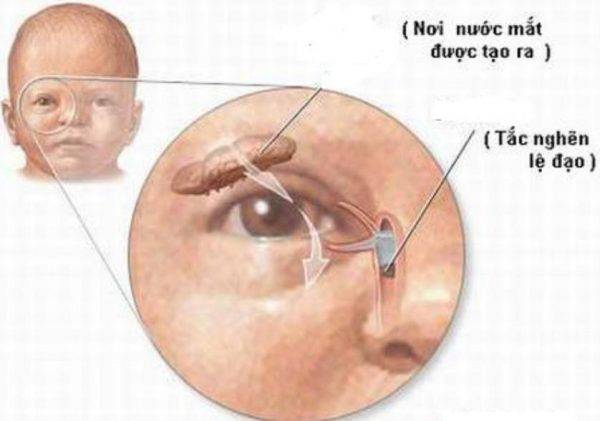
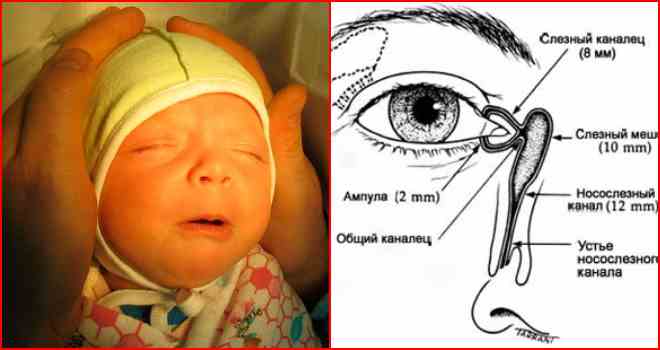
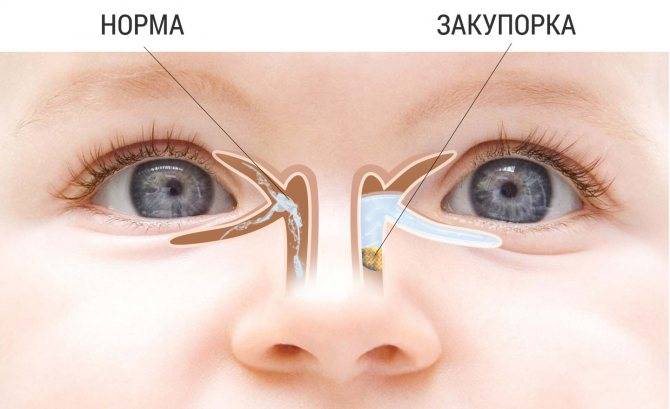
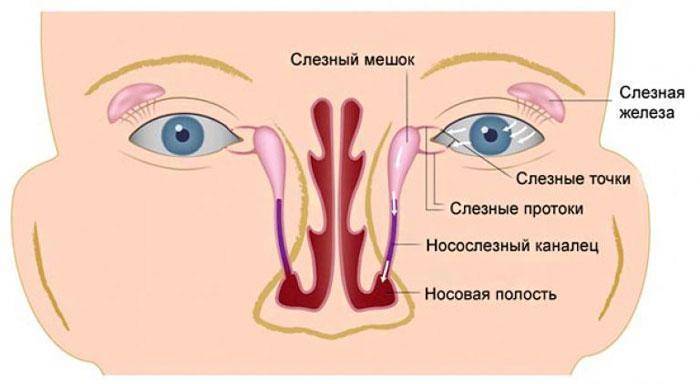
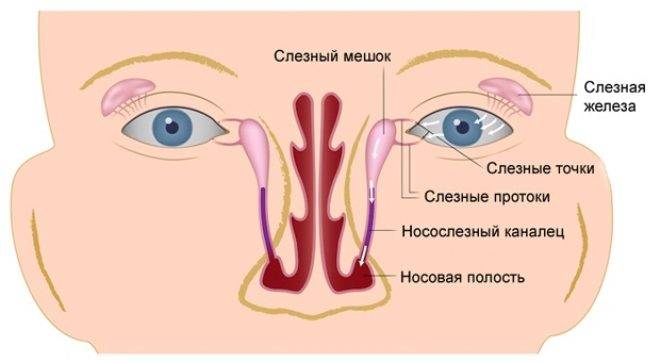
В норме продуцируемый слезными железами секрет (слезная жидкость) омывает глазное яблоко и оттекает к внутреннему углу глаза, где имеются, так называемые, слезные точки, ведущие в слезные канальцы. Через них слеза поступает сначала в слезный мешок, а затем через носослезный канал оттекает в полость носа. При дакриоцистите ввиду непроходимости носослезного канала нарушается процесс слезоотведения, что приводит к скоплению слезы в слезном мешке – цилиндрической полости, расположенной в верхней части носослезного канала. Застой слезы и инфицирование слезного мешка приводит к развитию в нем воспаления – дакриоцистита.
По клиническим формам различают хронический, острый дакриоцистит (абсцесс или флегмону слезного мешка) и дакриоцистит новорожденных. В зависимости от этиологии дакриоцистит может быть вирусным, бактериальным, хламидийным, паразитарным, посттравматическим.
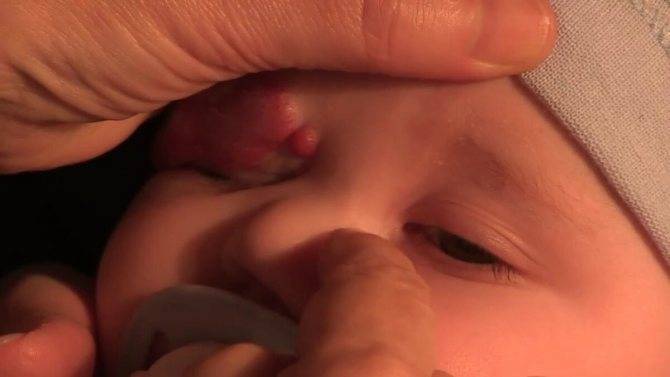
Дакриоцистит глаз у новорожденных
Еще одна распространенная глазная патология в младенческом возрасте — дакриоцистит. Это непроходимость слезного канала, при которой происходит застой в нем слезы. Всего таких канальцев два — со стороны верхнего века и нижнего. 90% слезной жидкости стекает через нижний канал в нос, дополнительно увлажняя его изнутри. Вот почему, когда мы плачем и происходит усиленное слезотечение, возникает насморк.
До появления ребенка на свет его слезные каналы имеют тонкую перепонку из эмбриональной ткани. Она защищает зрительные органы от попадания в них околоплодных вод. Обычно эта пленка разрывается после рождения, когда малыш делает первый вдох, а его глазки начинают нормально работать. Однако бывает так, что пленка никак не хочет разрываться, и тогда нормальный отток слезы нарушается, присоединяется инфекция и возникает дакриоцистит — гнойное воспаление слезного мешка. Вот основные проявления этой болезни у новорожденного:
- гнойное отделяемое из глаз малыша на второй неделе жизни;
- покраснение конъюнктивы и кожи у внутреннего уголка глаза;
- болезненная припухлость, отек век;
- слезотечение;
- выделение гноя при надавливании на область слезного мешка;
- склеенные после сна ресницы;
- временный эффект от использования антибиотиков и антисептиков.
Внешне проявления болезни напоминают конъюнктивит глаз, и родители часто практикуют самостоятельное лечение: промывание глаз настоем ромашки или чая, закапывание антибактериальных капель. На некоторое время симптомы исчезают, а затем повторяются вновь. Поскольку основная причина не ликвидирована, слеза продолжает застаиваться, в глазную щель попадают новые бактерии и начинают размножаться.
Каждый раз при появлении у ребенка гнойных выделений из глаз не нужно искать советов в интернете, стоит посетить окулиста для диагностики. Только специалист определит, какая патология вызвала воспаление: конъюнктивит, дакриоцистит или что-то другое. Стандартные схемы терапии воспалительных заболеваний глаз включают промывание органов зрения, введение капель и мазей. Врач также может дополнительно назначить массаж глаз при забитом слезном канале, чтобы эффективнее удалить излишки гноя. Его могут проводить родители самостоятельно в домашних условиях. Массаж — важная процедура на начальном этапе лечения конъюнктивита глаз и дакриоцистита, так как он воздействует на причину и направлен на улучшение проходимости слезных путей.
Диагностика дакриоцистита
Установить корректный диагноз и начать лечение, которое принесет облегчение и предотвратит осложнения, можно только обратившись к врачу-офтальмологу. Диагностика дакриоцистита выполняется путем визуального осмотра, а также с использованием специальных лабораторных и инструментальных методов.
Визуальный осмотр
Помогает выявить наличие припухлости и повышенной слезоточивости. Проводится пальпация, при которой отмечается возникновение болезненности и наличие выделений гнойного характера.
Цветовая проба Веста (Уэста)
Для проведения пробы в глаз капают специальный раствор. Через 5 минут пациенту предлагают высморкаться во влажную салфетку. Иногда вместо этого в нос вводят зонд, обернутый ватой или марлей. О развитии заболевания судят по времени, которое требуется для окрашивания салфетки:
- 3–5 минут — отсутствие воспалительных проявлений в слезном канале;
- 5–20 минут — наличие небольшой закупорки;
- 15-20 минут — признак серьезного воспаления.
Инстилляционная флюоресцеиновая проба
При выполнении пробы используется флуоресцеин, который капельно вводят в глаз. Затем глаз осматривают с применением щелевой лампы с синим фильтром. Здоровые участки глаза окрашиваются красителем. По их количеству и расположению врач делает заключение о болезни.
Рентгенография
Перед выполнением рентгена слезный канал заполняют контрастным красящим веществом. Метод дает исчерпывающую информацию о состоянии носа и слезных каналов.
Зондирование
Наиболее часто используется зонд Боумена с применением местного обезболивания. Зонд обрабатывают мазью с дезинфицирующим эффектом.
Этот метод проводят только опытные специалисты. И только в том случае, когда другие диагностические методы не были достаточно информативными.
Биомикроскопия глаза
Выполняется с применением щелевой лампы, которую используют для осмотра глазного яблока. Проводится и при полностью открытой диафрагме, и при открытой в виде щели. Метод достаточно эффективен и безопасен. С его помощью можно выявить на ранней стадии не только дакриоцистит, но и другие заболевания.
Пассивная носослезная проба
На роговицу глаза добавляют специальный раствор, который без промедления удаляют и промывают глаз антисептиком. Врач проводит осмотр глаза с помощью специальных приборов, отмечает дефектные участки, окрашенные желтым цветом.
Этот метод можно применять не только для диагностики дакриоцистита, но и для контроля во время лечения.
Диагностика Дакриоцистита у детей:
Для диагностики необходима типичная клиническая картина, характерные для дакриоцистита жалобы, наружный осмотр, пальпация области слезного мешка. Врачи при осмотре обнаруживают симптомы, отписанные выше.
Необходимо провести исследование проходимости слезных путей. Для этого ставят цветовую пробу Веста, известную больше как канальцевая проба. Процедура состоит в том, что тампон вводится в носовой ход, в глаз закапывается раствор колларгола. Если слезные пути проходимы, на протяжении двух минут на тампоне видно красящее вещество. Если тампон окрашивается за 5-10 минут, проходимость слезных путей нарушена. Если за 10 минут на тампоне не видны следы красящего вещества, проба Веста отрицательная, что говорит о том, что проходимости в слезных путях нет.
Чтобы уточнить протяженность и уровень поражения, проводят диагностическое зондирование слезных каналов. Подтвердить непроходимость слезных путей при дакриоцистите у детей можно при помощи пассивной слезно-носовой пробы. Процедура состоит в том, что жидкость не проходит в нос при промывании слезно-носового канала – она вытекает струей через слезные точки.
При диагностике дакриоцистита применяют в том числе биомикроскопию глаза и флюоресцеиновую инстилляционную пробу. Чтобы иметь представление о структуре слезоотводящих путей, делают контрастную рентгенографию слезоотводящих путей с растворомром йодолипола. Тем же путем выясняют локализацию зоны стриктуры или облитерации.
Чтобы уточнить микробных возбудителей болезни, следует провести исследование из слезных точек – применяют бактериологический посев. Если диагностика усложнена, ребенка может осмотреть отоларинголог и провести риноскопию. Также к диагностике могут привлечь травматолога, челюстно-лицевого хирурга, нейрохирурга, невролога. Дакриоцистит отличают при диагностике от конъюнктивита, рожи и каналикулита.
Что предпринять при отсутствии улучшений
Если массаж глаз долго не помогает, врач даёт направление на зондирование слёзных каналов. Эта несложная операция, детям до 3 месяцев её проводят под местным наркозом, малышам старше этого возраста рекомендован общий наркоз.
Перед проведением операции ребёночка всесторонне обследуют. Дают направление к узким специалистам и направления на анализы. Только после этого врач принимает решение о проведении операции.
После зондирования глазки ребёнка следует ещё 5–7 дней капать антибактериальными каплями. Для этого подойдёт Флоксал или Тобрекс.

Противопоказанием к операции является флегмона слёзного мешка и водянка.
Массаж глаз маленьким детям нужно делать с осторожностью, чтобы не повредить хрящевую ткань. Как правильно проводить процедуры, покажет офтальмолог или педиатр
голос
Рейтинг статьи
Для чего нужно зондирование слёзного канала
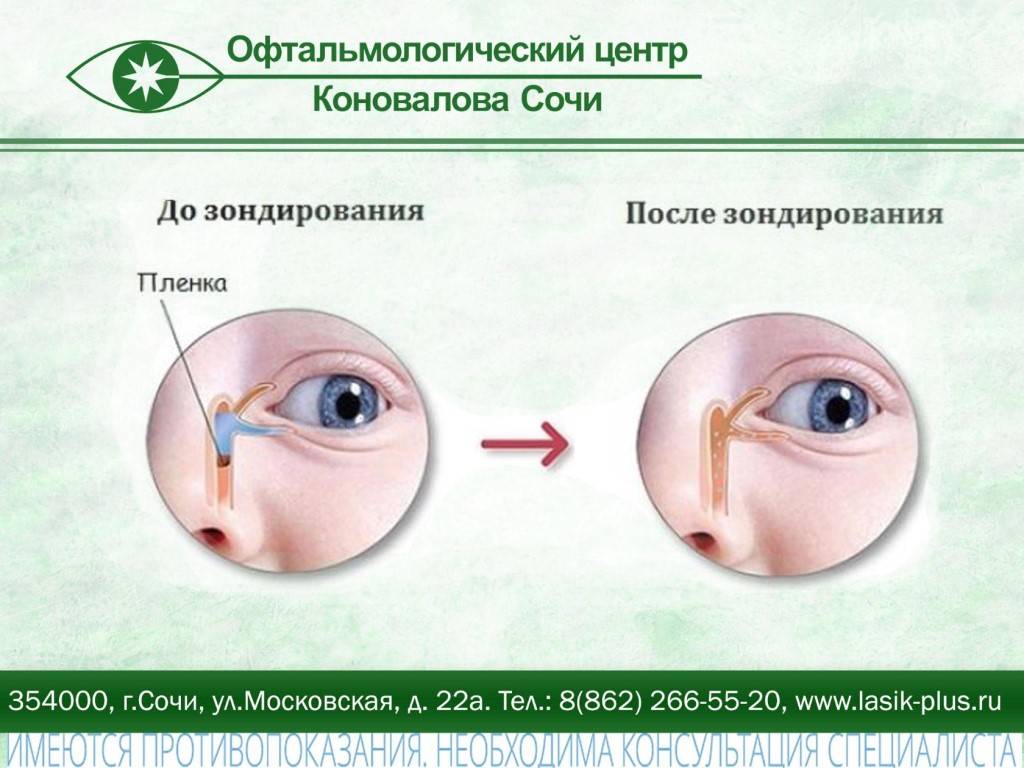
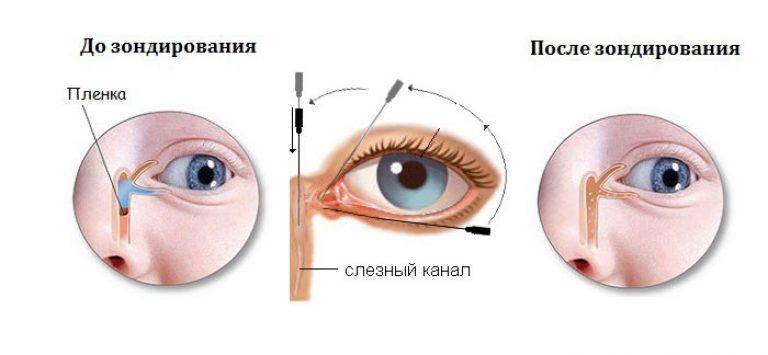
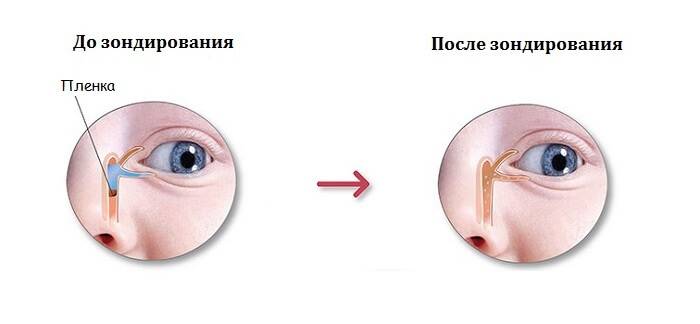
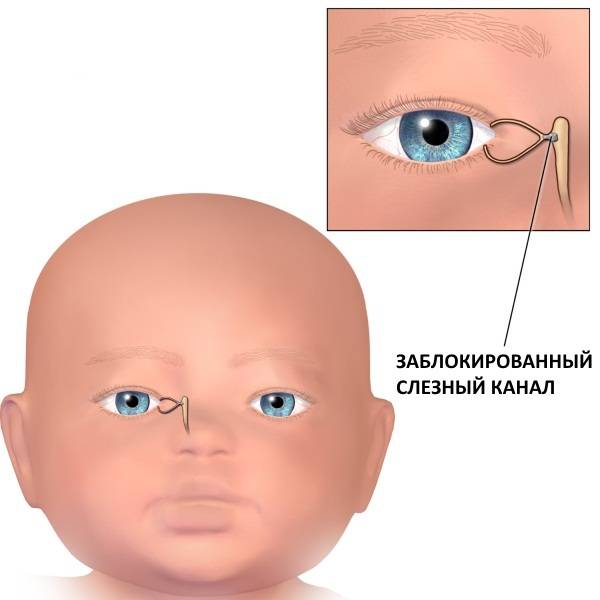
У ребёнка, находящегося в утробе матери, нет свободного сообщения между полостью носа и носослёзным протоком. Выходное отверстие закрыто тонкой перепонкой, которая у большинства детей исчезает к моменту рождения. При этом носослёзный канал обычно закупорен желатиновой пробкой, которая не даёт околоплодным водам попасть в организм малыша. Когда ребёнок рождается на свет, начинает дышать и кричать, этот слизистый комок выходит из протока, попадает в нос и удаляется акушерами.
Если при рождении носослёзный канал не освобождается от естественной пробки, у малыша развивается дакриоцистит
Однако бывает и так, что из-за анатомических особенностей либо аномалий пробка не выходит из слёзно-носового канала. Из-за этого в нём возникают застойные явления. Через некоторое время у новорождённого развивается дакриоцистит — полная либо частичная непроходимость слезоотводящих путей. Глаза малыша сперва слезятся, а затем начинают гноиться и воспаляться.
Дакриоцистит может быть как врождённым, так и приобретённым вследствие травм, воспалительных процессов в глазах либо носу, а также различных заболеваний. Этот недуг может поражать как детей, так и взрослых самых разных возрастов. Однако если пробретённый дакриоцистит часто требует сложных хирургических вмешательств, то врождённая форма обычно проходит самопроизвольно либо в результате промываний и массажей.
Если после консервативного лечения глаза у малыша продолжают гноиться, врачи направляют ребёнка на зондирование — механическое восстановление проходимости носослёзного канала с помощью специального инструмента — зонда. Процедура проводится под местной анестезией и длится совсем недолго. Однако зондирование не даёт гарантии излечения: через определённый промежуток времени выделения могут вновь появиться. При повторном вмешательстве вероятность полного выздоровления составляет 95–98%.
Постоянная слезоточивость — первый признак дакриоцистита
Как правило, врачи не спешат отправлять малышей с «закисающими» глазами на зондирование. Часто они рекомендуют родителям подождать до 3–4 месяцев, чтобы избавиться от проблемы с помощью массажей и глазных капель. Если к этому времени улучшения не наступают, проводится зондирование, которое обычно полностью устраняет все симптомы.
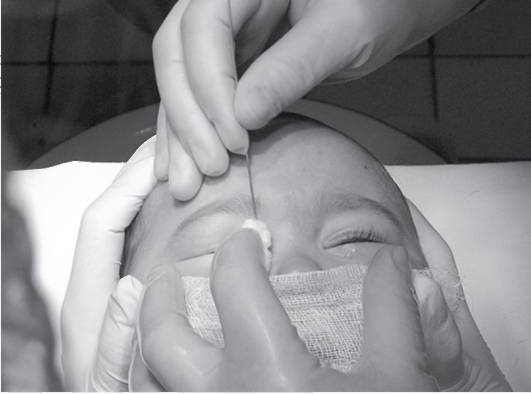
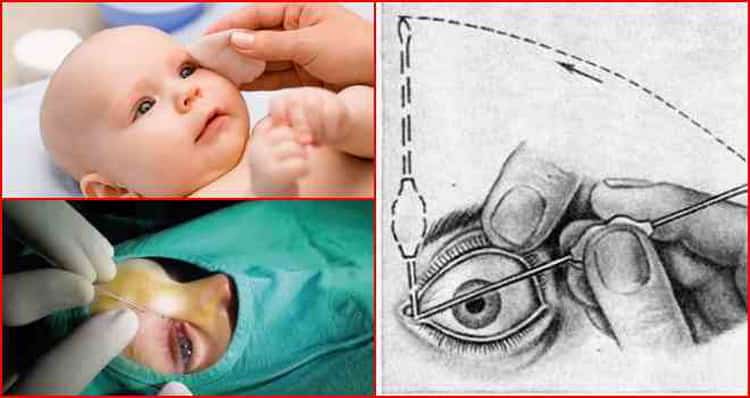
Как проходит процесс зондирования?
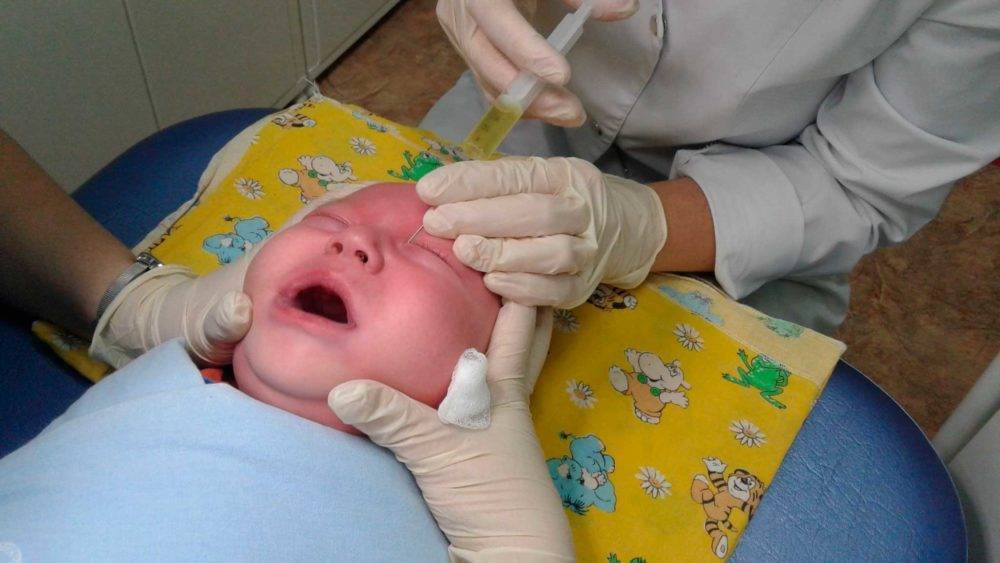
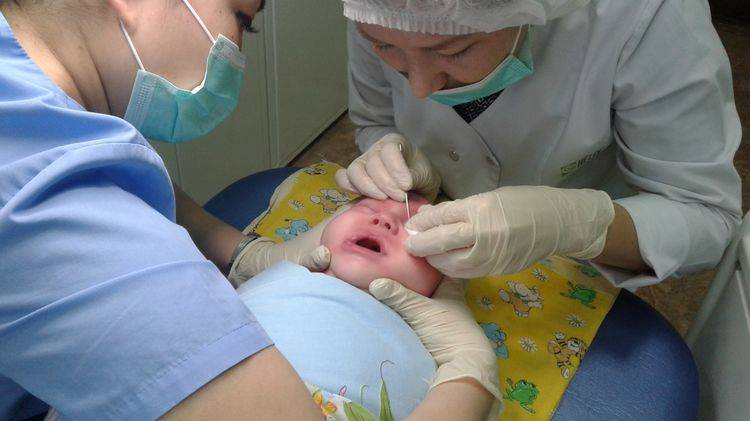
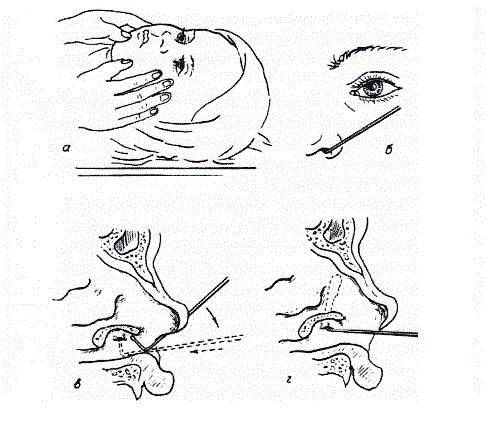
Процедура у новорожденных имеет свои нюансы. Ребенка необходимо пеленать для максимально надежной иммобилизации. Обычно медсестра фиксирует головку, и врач проводит зондирование.
Сам процесс зондирования проходит 5-7 минут. При этой процедуре зонд размером от 0,70 до 1,10 мм в диаметре пропускают через нижнюю слезную точку, после чего она расширяется.
Врач вводит зонд, стараясь не травмировать слизистую оболочку слёзных путей. Зонд продвигается вдоль канальца, одновременно прилагая мягкую боковую стенку до тех пор, пока она не достигнет носовой кости.
Затем зонд поворачивается на 90 градусов и мягко вводится в канал и выдвигается в носовую часть таким образом, что повторяет его ход. Пробивается слизистая пробка, которая является причиной засорения.
Заканчивается манипуляция промыванием канала раствором. Промыванием мы подтверждаем проходимость слезно-носового протока.
Методика проведения массажа
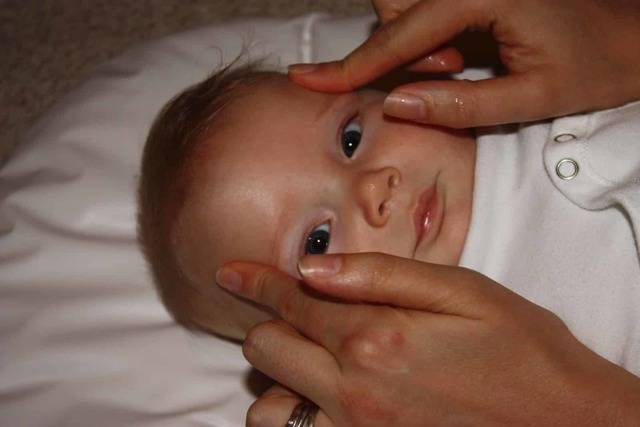
Перед процедурой следует в первую очередь хорошо вымыть руки и обработать их дезинфицирующим средством. Рекомендуется надеть стерильные перчатки, и делать массаж по определенной схеме (а еще лучше, посмотреть предварительно видео):
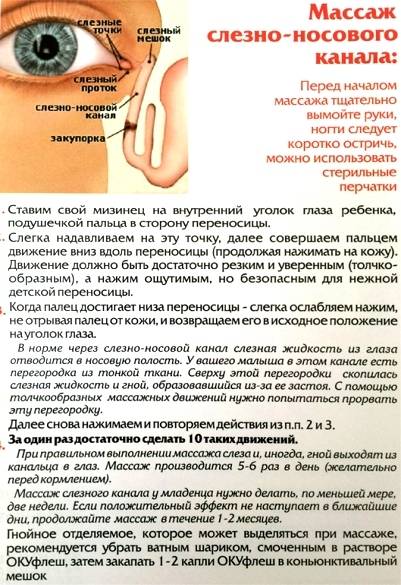
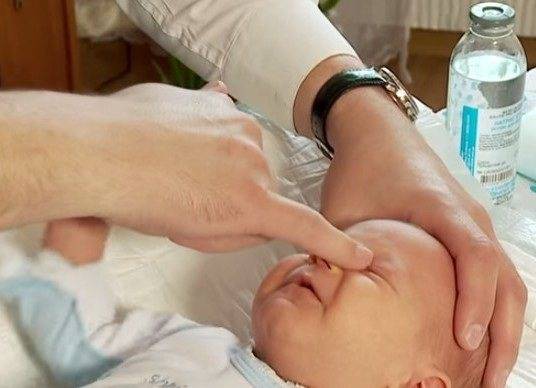
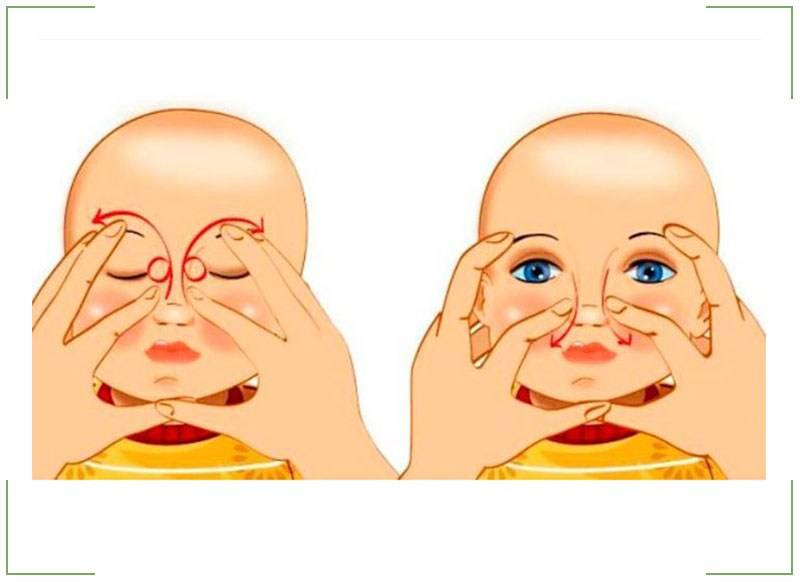
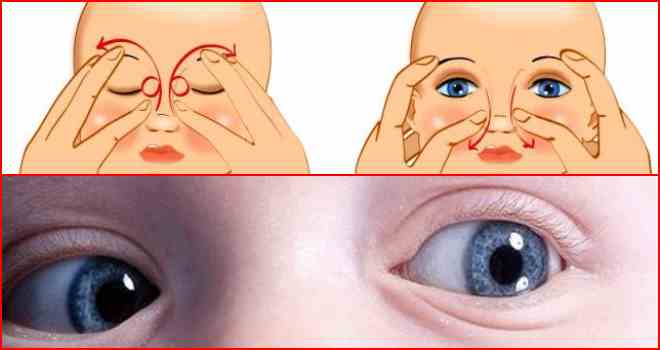
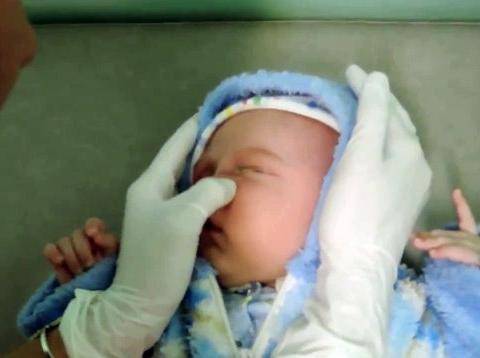
В начале процедуры необходимо слегка надавить подушечкой указательного пальца на внутренний угол глаза, медленно поворачивая его при этом в сторону переносицы.
После этого нужно аккуратно надавить на слезный мешок и это поможет вывести из него скопившуюся гнойно-слезную жидкость
Важно помнить о том, что выполнять такое движение необходимо крайне осторожно, поскольку хрящики и косточки у новорожденного довольно нежные.
В воспаленный глаз следует закапать раствор фурацилина, который предварительно необходимо подогреть до комнатной температуры. Нужно аккуратно убрать вязкое отделяемое с гноем и следить за тем, чтобы оно не попало в другой глаз или ухо.
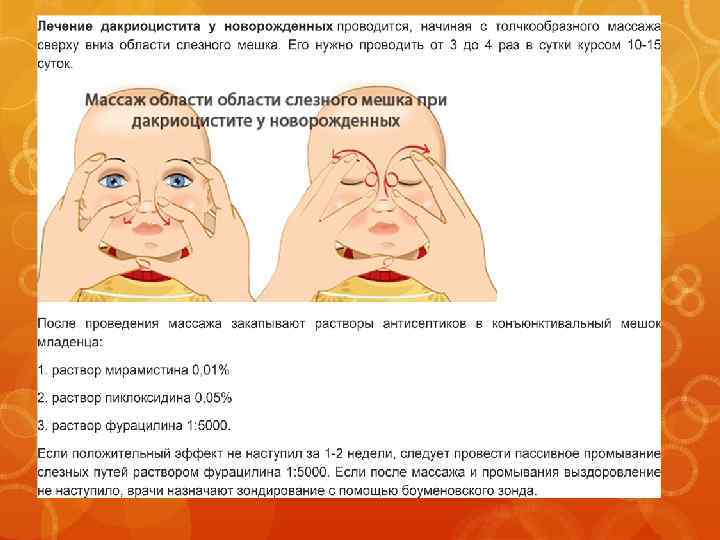
Необходимо продолжить выполнять давящие и скользящие движения вдоль переносицы по слезным путям, в которых скопилась слизь и гнойный экссудат.
Следует выполнить пальцами толчкообразные движения по слезному мешочку в направлении от внутреннего угла глаза вниз
Создается определенное давление, которое помогает прорвать эмбриональную пленку, что и является основной целью массажа.
После этого следует возвратить палец в первоначальное положение и повторить движения еще несколько раз.
Использовать витабакт
В том случае, если слезный канал все еще закрыт, то благодаря массажу он прорывается и удастся вывести патологическое содержимое наружу
В том случае, если слезный канал все еще закрыт, то благодаря массажу он прорывается и удастся вывести патологическое содержимое наружу.
При дакриоцистите у детей начинать делать массаж нужно как можно раньше, поскольку по мере взросления ребенка желатинозная пленка уплотняется, и процедура становится довольно болезненной. В самом начале своего развития такая патология глаза неопасна, но при отсутствии своевременного эффективного лечения она может перейти в хроническую форму с появлением яркой клинической картины. У пациента после любого непродолжительного плача или сна из глаза будет выделяться гнойный экссудат, а массаж придется делать более длительное время.
О проблеме
При нормальном строении глаза глазное яблоко при моргании смачивается слезой. Это предохраняет органы зрения от пересыхания и обеспечивает зрительную функцию. Слеза, столь необходимая в этом процессе, вырабатывается в слезной железе, накапливается в слезном мешочке, куда попадает по канальцам. Другие пути (носослезные) существуют для того, чтобы слезная жидкость могла отходить через полость носа. Наглядный пример — это шмыганье носом во время плача.
При непроходимости слезных или слезноносовых каналов отток затруднен. В результате у ребенка часто появляются признаки конъюнктивита. Родители, ничего не подозревающие об истинных причинах недуга, лечат ребенка антисептиками, промывают глазки чайной заваркой и так далее. Это дает облегчение — правда, временное. Потом воспаление глаз возвращается.
(это научное название проблемы) может быть односторонним или двусторонним. Он не передается по наследству и совершенно не зависит от пола ребенка. И у мальчиков, и у девочек закупорка слезных канальцев встречается с одинаковой частотой.
Диагностика дакриоцистита новорожденных
Особенно важной является диагностика патологии. В первую очередь врач оценивает состояние ребенка
Для этого осматриваются выводные отверстия слезных протоков, прощупывается слезный мешочек, осматривается состояние глаз, век и носа.
Далее добиваются выделения содержимого слезного мешочка. Для этого слегка надавливают на него. Полученная жидкость отправляется на анализ для оценки наличия или отсутствия инфекции.
После этого, проводятся цветные пробы, позволяющие оценить состоятельность протоков. Важна консультация педиатра для исключения простудных и других заболевания малыша.
Дакриоцистит у новорожденных
Отдельно стоит рассмотреть такое заболевание, как дакриоцистит, которое часто принимают за конъюнктивит у месячного ребенка. Его симптомы подобные тем, что проявляются при инфекционном заражении глаз, но причина у патологии совсем иная. Связана она с таким явлением, как непроходимость слезных каналов у новорожденных.
Во время формирования дыхательной системы эмбриона в утробе слезный канал закрыт тоненькой пленкой. Эта анатомическая особенность позволяет не попадать околоплодным водам в дыхательную систему. Родившись, малыш набирает в легкие воздух и впервые начинает плакать. Под давлением эпителиальная перегородка разрывается, делая проход по слезным каналам свободным. Если этого не происходит, то, подобно пробке, пленка закупоривает каналы, не давая проход слезам. В результате происходит застой и воспаление слезного мешка.
Жидкость, которую мы привыкли называть слезами, выполняет важную функцию. Она омывает глазное яблоко, смывая с него бактерии. При отсутствии патологии слезы через канальцы попадают в слезный мешок, а оттуда в носовую полость. Закупорка приводит к тому, что слезы накапливаются в слезном мешке, провоцируя воспалительный процесс. Зачастую он сопровождается постоянным слезотечением и гнойной секрецией. Поэтому многие родители принимают дакриоцистит за конъюнктивит.
Когда прошло несколько дней, а лечение конъюнктивита не дает улучшения, необходимо перепроверить диагноз.
Дакриоцистит невозможно вылечить без вмешательства офтальмолога. В некоторых случаях может помочь массаж. Но если механическое воздействие не дало результатов, в медицинском кабинете специалист проведет безболезненную процедуру по удалению пробки в слезных каналах.