SQLITE NOT INSTALLED
Кашель при ОРЗ
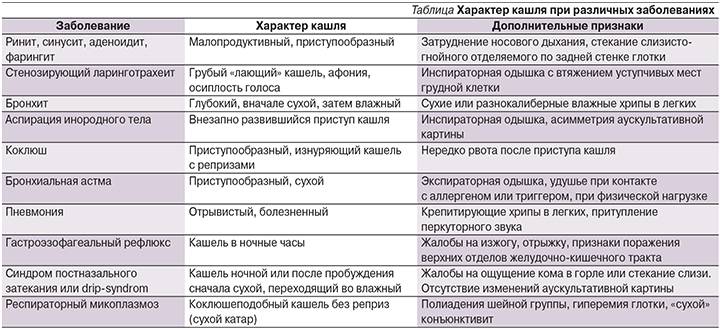
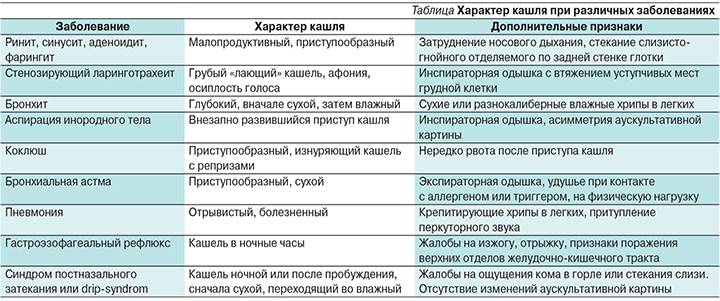
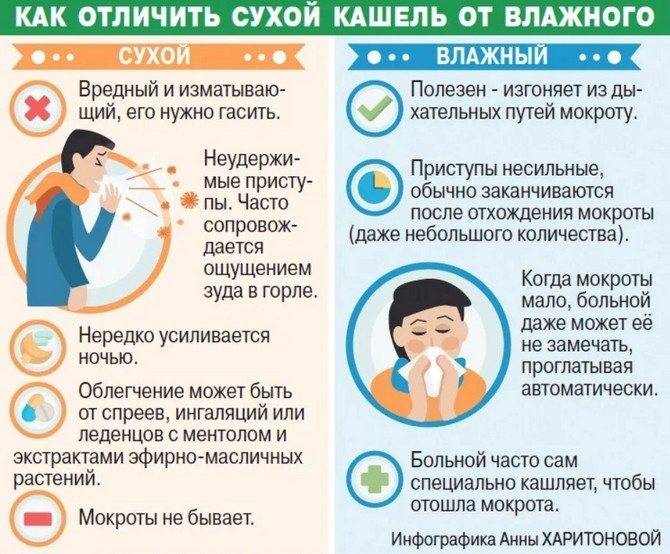
Как правило, кашель появляется в самом начале заболевания (первые 48 часов) и носит характер сухого, непродуктивного, сопровождается неприятными ощущениями в горле в покое и при глотании. Такой кашель связан с воспалением задней стенки глотки, вызванным возбудителем. Позже малопродуктивные покашливания возникают из-за раздражения рецепторов слизистой оболочки выделениями, стекающими по носоглотке. В этих случаях кашель является естественной рефлекторной реакцией, направленной на очищение дыхательных путей от обильного слизистого секрета или инородных тел, и не должен вызывать особого беспокойства у родителей.
Рекомендуется выполнять элементарные действия, направленные на поддержание защитных сил организма: соблюдать чистоту, поддерживать оптимальный уровень влажности воздуха и также температурный режим жилого помещения, делать регулярные проветривания, следить за своевременным очищением, увлажнением полости носа и восстановлением нормального носового дыхания. Для удаления слизи с задней стенки глотки у детей постарше хорошо применять полоскания горла содово-солевым раствором, отваром ромашки, зверобоя, календулы, шалфея. При влажном кашле спать ребенку лучше в разнообразных положениях (на боку, с приподнятым или опущенным головным концом кровати). Это будет способствовать откашливанию мокроты (пассивный дренаж), предотвращать застойные явления. Также можно самостоятельно выполнять дренирующий массаж, слегка постукивая по грудной клетке ребром ладони или подушечками пальцев. В положении на животе массаж будет эффективнее, если уложить ребенка грудной клеткой на подушку так, чтобы голова оказалась ниже туловища.
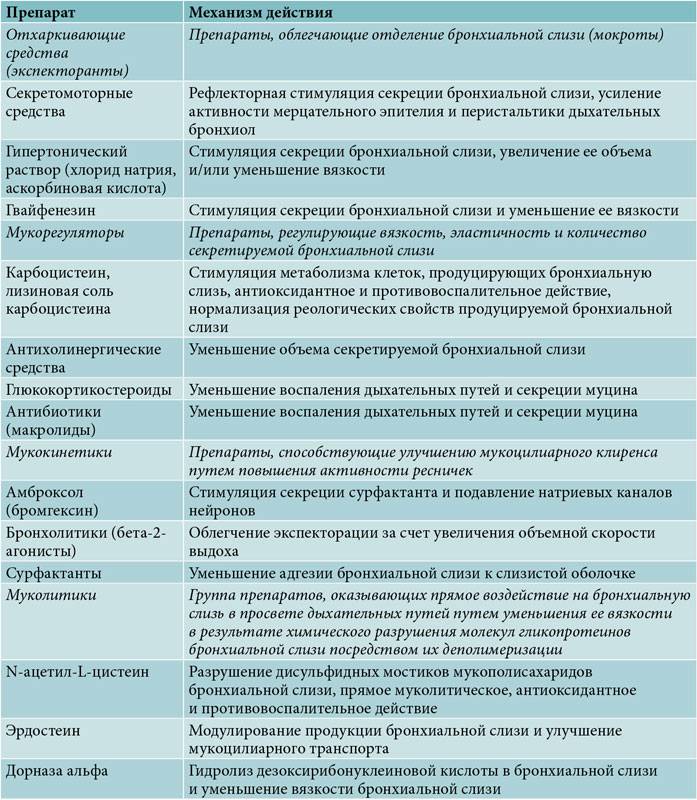
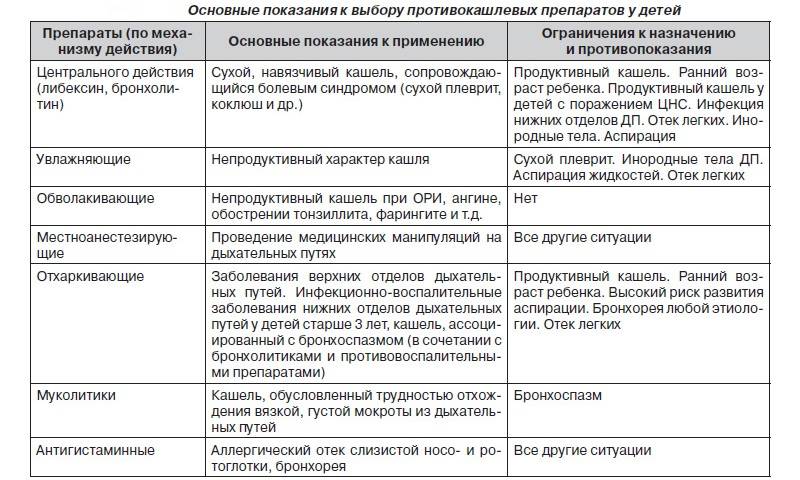
В ряде случаев кашель длительно не проходит самостоятельно, причиняя значительный дискомфорт, может затруднять дыхание и нарушать сон ребенка. Тогда детский организм нуждается в медикаментозной поддержке. При сухом непродуктивном кашле назначаются противокашлевые средства, направленные на уменьшение рефлекторного спазма и отека. Когда ребенок начинает выделять мокроту, тактика лечения кашля у детей предусматривает использование муколитиков (препаратов, разжижающих мокроту) и отхаркивающих средств. В разрешающем периоде целесообразно использование методов физиотерапии, дыхательных упражнений. Кроме того, существует целый ряд немедикаментозных способов облегчения кашля при ОРВИ в домашних условиях.
Если кашель носит затяжной характер (более 2х недель), вновь появляется высокая температура, а мокрота приобретает гнойный характер, возможно, речь идет о присоединении вторичной бактериальной инфекции. В таком случае бывает необходимо назначение антибиотиков и даже госпитализация. Более других подвержены затяжному и осложненному течению простудных заболеваний дети из группы часто длительно болеющих. Такие дети чаще и тяжелее переносят респираторные вирусные инфекции вследствие несостоятельности иммунных сил организма. Это является основанием для профилактики, комплексного лечения ОРЗ и его осложнений с применением иммуномодулирующих препаратов.
Как помочь ребенку?
Чтобы влажный кашель не стал сухим, нужно уменьшать вязкость мокроты. Принимать муколитики без назначения лечащего врача не стоит. Многие препараты, разжижающие патологический секрет, имеют побочные эффекты и вызывают аллергические реакции. Улучшить отделение слизи можно без медикаментов. Необходимо создавать благоприятные условия для откашливания.
Температура в комнате. Оптимальная для выздоровления — 19-22 °C
Также важно следить за чистотой в детской. Пыль, попавшая в бронхи, нарушает вентиляцию
Предметы с резким запахом раздражают дыхательные пути. Поэтому на время болезни лучше убрать из комнаты парфюмерию, ароматические свечи, цветы и т.п.
Высокая влажность. Пересушенный воздух в помещении ухудшает отделение мокроты. Секрет становится вязким, плохо отхаркивается. Чтобы повысить продуктивность кашля, нужно каждые 2 часа хорошо проветривать комнату. Увлажнить воздух помогут емкости с водой, климатическая техника и мокрые полотенца.
Обильное питье. Большое количество воды способствует разжижению мокроты. Давайте ребенку витаминизированные напитки, чтобы восполнить нехватку полезных веществ. Отлично подойдут ягодный морс, кисель, отвар шиповника, теплое молоко с медом, чай с лимоном.
Прогулки. Свежий воздух во время болезни жизненно необходим. Если у ребенка нет повышенной температуры, можно немного погулять. Главное не допускать перегрева и переохлаждения. Подвижные игры лучше оставить до полного выздоровления.
Почему после ОРВИ остается кашель?
Часто бывает так, что лечение ОРВИ успешно пройдено, а малыш продолжает кашлять. В некоторых случаях кашель — это остаточное явление, которое наблюдается у полностью выздоровевшего ребенка 2 лет. Распознать остаточный кашель можно по следующим признакам:
- с каждым днем он становится слабее даже без лечения,
- не сопровождается отхождением мокроты,
- продолжается не более двух недель,
- отсутствуют другие характерные симптомы болезни.
Остаточный кашель у детей раннего возраста педиатры связывают с приемом отхаркивающих препаратов. Он проходит самостоятельно и не требует специального лечения.
Совсем другое дело — кашель, возникающий после недолеченного ОРВИ. Этот симптом свидетельствует о том, что болезнь дала осложнение. Определить, что заболевание не вылечено полностью, можно по характеру кашля, он:
- становится влажным, сопровождается отделением гнойной мокроты и першением в горле,
- продолжается более двух недель.
Как правило, вскоре к кашлю присоединяются и другие симптомы возобновившейся болезни: насморк, слезотечение, боль в горле, повышение температуры. Ребенок становится вялым и раздражительным, отказывается от пищи. В таких случаях лечение ОРВИ у ребенка в 2 года нужно проводить обязательно.
Лечение
При появлении у детей кашля не стоит переживать, обычно это свидетельствует о начале роста зубов. По словам специалистов, он начинается у малышей в полугодовалом возрасте. Стоит подготовиться к этому процессу заранее: купить специальные прорезыватели, капли для носа (Аквамарис), показать чадо квалифицированному доктору.
В домашней обстановке ребенок должен быть окружен вниманием, терпением и заботой родных. Если появились какие-либо осложнения, требуется врачебная помощь
Особенно это касается случаев, когда появляются расстройства детской пищеварительной системы и отказы от еды.
Способы лечения насморка
Ингаляции
При необходимости лечения насморка быстро, многие из нас вспоминают забавный эпизод из детства: как, спрятавшись в кокон из одеяла, сидели и дышали над кастрюлей с вареной картошкой или ароматным отваром трав. Ингаляции на самом деле позволяют облегчить состояние больного и ускорить выздоровление, если речь не идет об аллергии.
Для процедуры вам потребуется специальный ингалятор, но если его нет, подойдет и обычная кастрюля. Вместо картофеля лучше подобрать сушеные травы или ароматические масла. Против насморка хорошо помогают:
- календула;
- ромашка;
- эвкалипт;
- пихта;
- мята;
- камфора.
Ингаляции становятся ответом, как быстро вылечить насморк и горло. Они позволяют увлажнить слизистую оболочку полости носа, что благотворно сказывается на самочувствии. Однако в качестве единственного способа лечения этот вариант не подойдет. Нельзя делать ингаляции, если у больного повышена температура.
Прогревания
Прогревания осуществляются при помощи специальной «синей лампы», которая фокусирует свет, или же «бабушкиным методом» с помощью нагретой на сковородке соли или вареного яйца. Нагретая соль или вареное яйцо помещаются в холщовый мешочек (можно взять чистый носок или носовой платок) и прикладываются к носовым пазухам. Процедура хорошо помогает при начальных признаках заболевания, однако бесполезна при аллергии. Если к насморку «прилагается» еще и повышенная температура, то прогревания делать не рекомендуется.
Промывания
Еще один способ, как быстро остановить насморк, это промывания. Известно, что возбудители инфекции попадают к нам воздушно-капельным путем, то есть при вдыхании, поэтому убрать их оттуда можно, просто как следует промыв нос. Этот же способ можно использовать и для профилактики.
Обычно промывание проводится не простой водой, а следующими средствами:
- физраствор;
- раствор соли;
- минеральная негазированная вода;
- отвар календулы или ромашки.
Физраствор и готовый раствор соли приобретаются в аптеке, а также можно приготовить его дома, растворив одну чайную ложку соли в стакане теплой воды. Затем вам понадобится резиновая «груша». Нужно наклонить голову набок, вставить носик «груши» в верхнюю ноздрю и залить жидкость внутрь. Затем тщательно высморкаться и провести процедуру с другой ноздрей.
Насморк у новорожденных: частые причины
При возрасте ребенка до 3-х месяцев заложенность носа может возникнуть или усилиться из-за еще слабой иммунной системы. В этом возрасте насморк для ребенка критичен, так как из-за небольшого объема носовых ходов, у ребенка практически всегда нарушается носовое дыхание.
В возрасте старше трех месяцев заложенность носа и насморк, хотя и неприятны, но уже не так критичны для сохранения носового дыхания, так как внутреннее пространство носовых ходов к этому возрасту у малыша становится несколько больше. Однако и в этом возрасте насморк может существенно осложнить носовое дыхание и грудное вскармливание. Самой частой причиной является вирусная инфекция. Всего существует около двух сотен вирусов, способных вызвать простуду, при которой основной симптом — насморк. Ребенок может часто простужаться до тех пор, пока его иммунитет не «познакомится» со всеми видами вирусов. Если взрослый человек в норме переносит простуду 3-4 раза за год, то малыш может болеть 8-10 раз за год.
Однако насморк у ребенка не всегда означает простуду. Зимой или в холодную погоду нос ребенка пытается защитить себя от воздействия холода, выделяя больше слизи, чтобы очищать себя. Другой распространенной причиной насморка может быть аллергическая реакция или прорезывание молочных зубов (в этом случае также наблюдается и обильное слюнотечение). Помните, что нарушение носового дыхания может быть вызвано попаданием инородного тела (например, кусочка пищи) в носовые ходы.
3.Симптомы и диагностика
Очень часто первые приступы аллергического кашля принимают за симптомы «простуды» или ОРВИ, поскольку он может сопровождаться насморком, чиханием, першением в горле и другими всем известными явлениями. Однако аллергический кашель может быть и изолированным, единственным симптомом; кроме того, одним из основных критериев дифференциации является нормальная температура тела, чего практически никогда не бывает при простудных заболеваниях. С приступом бронхиальной астмы такой кашель роднит сухой характер (отсутствует отделяемая мокрота), преимущественное ночное время приступов, затрудненное дыхание с чувством удушья.
При подозрении на аллергическую этиологию кашля тщательно изучают анамнез, просят больного проследить, в каких именно ситуациях чаще всего начинается приступ, а также назначают лабораторный анализ крови и проводят специальные внутрикожные аллергопробы, которые в конце концов позволяют установить конкретный аллерген или группу аллергенов, хотя эта диагностика может занять достаточно много времени.
Чем лечить кашель при ОРВИ и гриппе?
Чаще всего кашель у детей развивается при простуде. Если он мокрый, дело идет к выздоровлению. При сухом кашле нужно разжижать мокроту. Вязкий секрет накапливается в бронхах и плохо отхаркивается. Улучшить отхождение мокроты помогут народные рецепты.
- В мед добавляют горчичный порошок и тщательно перемешивают. Полученную массу выкладывают на распаренный капустный лист и прикладывают к спине в районе лопаток. Чтобы компресс согревал и хорошо держался, его накрывают целлофаном и фиксируют бинтом.
- Хорошо разжижают мокроту травяные сборы. Корень солодки, листья мать-и-мачехи, цветки липы и семена подорожника заливают 500 мл кипятка. Оставляют в термосе настаиваться на час. Теплое средство принимают в течение дня по 2-3 глотка.
Что могут сделать родители, если у ребенка кашель без остановки? Выход один — вызывать врача. Медлить нельзя, иначе разовьются осложнения. Специалист выпишет эффективное средство от простуды для детей. Часто врачи назначают препарат Деринат. Он действует сразу в нескольких направлениях:
- борется с возбудителями болезни,
- укрепляет клеточный и гуморальный иммунитет,
- восстанавливает поврежденную слизистую оболочку, препятствует присоединению вторичной инфекции.
Перед использованием проконсультируйтесь с врачом. Правила применения смотрите в инструкции.
Если ребенок переболел ОРВИ, а кашель остался, назначать препараты должен опытный врач. Но облегчить состояние сына или дочки можно и своими силами. Для этого нужно соблюдать несколько простых правил.
Следить за поддержанием температурного режима, регулярно проветривать детскую комнату и проводить влажную уборку. Оптимальная температура — 20-22 градуса.
Увлажнять воздух для облегчения дыхания и предотвращения травмирования слизистой носоглотки. Для этого можно использовать увлажнители или глубокие емкости с теплой водой.
Давать ребенку теплое питье. Полезны витаминные напитки: чай с ромашкой и фенхелем, молоко с медом и сливочным маслом, отвар шиповника, компот из сухофруктов, брусничный, смородиновый и клюквенный морсы
Внимание: предлагать их можно только в том случае, если ребенок не страдает аллергией.
В комплексном лечении кашля у детей с первого дня жизни специалисты часто используют назальные капли Деринат. Лекарственная форма позволяет доставлять активные вещества в очаг инфекции. Средство действует сразу в нескольких направлениях:
- помогает бороться с возбудителями болезни — вирусами,
- благодаря репаративному свойству восстанавливает поврежденную слизистую, которая является первым и самым важным препятствием на пути микробов,
- укрепляет иммунитет и активизирует защитные функции организма.
Следуйте советам врача и используйте Деринат, чтобы победить болезнь и оставить ОРВИ в прошлом.
Причины появления сухого кашля у ребенка
Чтобы эффективно бороться с этим недугом, в первую очередь потребуется определить, с чем придется иметь дело. Если у ребенка долго не проходит сухой кашель, или периодически при кашле появляется мокрота, следует внимательнее прислушаться и определить его форму. Это может быть кашель:
- лающий – нередко во время приступов кашля у ребенка можно услышать протяжные хрипы, что часто указывает на вирусную природу заболевания и свидетельствует о поражении гортани и трахеи;
- хриплый – как правило, он указывает на хронические патологии легких, может свидетельствовать о развития бронхиальной астмы, кроме того, такой кашель может стать причиной механического повреждения слизистой гортани;
- ночной – он появляется у спящего малыша, когда тот лежит на спине, происходит это потому, что в легочных протоках скапливается слизь, как правило, такой кашель возникает у детей с бронхиальной астмой;
- рвотный – такой кашель проявляется приступами, обычно он достаточно сильный, характеризуется отхождением большого количества мокроты, из-за необходимости перехватывать дыхание ребенок не может справиться с кашлевым приступом, потому мокрота попадает в желудок, и этот процесс нередко провоцирует рвотный рефлекс.
Когда у ребенка долго не проходит сухой кашель, причинами этого явления могут быть:
Особенности микроклимата в помещении. Оптимальная влажность воздуха для малыша – на уровне 60-70%. Когда этот показатель снижается, то слизистая горла начинает пересыхать, раздражается, что и провоцирует развитие кашля. Такая же реакция возникает, если в помещении слишком душно, оно задымлено, в нем много пыльных поверхностей.
- Острый бронхит. Зачастую это заболевание сопровождается приступами сильного лающего кашля. Как правило, он усиливается ближе к ночи, из-за чего способен сильно изматывать малыша. Определить кашель, возникший из-за бронхита, также можно по температуре тела – она повышается до 38-39 градусов.
- Воспалительные заболевания горла, такие как ларингит или фарингит. Выявить данные патологии можно по нескольким характерным признакам. В первую очередь, слизистая гортани сильно отекает, в горле появляется неприятное першение, щекочущее ощущение, голос становится низким, иногда вовсе исчезает.
- Коклюш. Распространенное заболевание среди детей. Часто его путают с простудой или аллергией, поскольку первичные симптомы достаточно похожие: сухой кашель, повышение температуры тела, слабость. Но при коклюше у ребенка долго не проходит сухой кашель, его приступы становятся более частыми и интенсивными.
- Аллергическая реакция. Если малыш оказался в поле действия аллергена, то у него может появиться сухой кашель. Отличить аллергический кашель от других заболеваний можно по сопутствующим признакам, которые появляются в результате действия раздражителя: слезоточивость глаз, течение из носа, чихание, зуд, появление багровых пятен на коже, покраснение лица.
- Стрессовая ситуация, нервное перенапряжение. Иногда, когда кашель не проходит долгое время у ребенка, это может указывать на нестабильное психоэмоциональное состояние малыша. Толчком к развитию стресса и депрессии могут быть постоянное нервное или физическое перенапряжение, тяжелая атмосфера в семье, частые ссоры, проблемы со сверстниками и т.п.
При появлении у ребенка кашля, особенно, если он долго не проходит, не стоит заниматься самодиагностикой и самолечением. Чтобы избежать серьезных последствий для здоровья малыша, непременно обратитесь к врачу. Специалист назначит необходимые виды исследований, на основании полученных результатов определит причину возникновения кашля и подберет наиболее подходящую схему лечения.
Методы лечения влажного кашля у детей в домашних условиях
Лечение влажного кашля у ребенка без температуры зависит от причин заболевания. Когда он возникает на фоне аллергии, то первое, что нужно сделать, это избавиться от аллергена. Очистить организм от накопившихся аллергенов способен прием антигистаминных препаратов.
Часто для мокрого кашля, вызванного вирусом, специфическое лечение не требуется. Выздоровление наступит своим чередом.
Уход за пациентом и микроклимат в помещении
Сухой воздух может высушить дыхательные пути и тем самым вызвать начало воспалительного процесса. Для достижения необходимой влажности можно использовать обычное полотенце, положив его на батарею, либо бытовой увлажнитель воздуха (паровой или ультразвуковой).
Чтобы быстрее вылечить влажный кашель без температуры у ребенка, нужно создать в комнате правильный микроклимат. Победить вязкую и густую мокроту поможет влажный (60-70 %) и холодный воздух (от 16 до 18 градусов). Надо чаще проветривать комнату.
Питьевой режим
Также показано обильное теплое питье, которое способно само по себе разжижать мокроту. Горячее давать нельзя, иначе можно обжечь раздраженное горло. Холодное тоже мешает хорошему кровообращению и выделению слизи, кроме того, способно вызывать дискомфорт.
Хорошо способствуют растворению густой слизи щелочные минеральные воды. Общий объем выпитого должен составлять не менее 50-100 мл на каждый кг веса ребенка. То есть если ребенок весит 10 кг, то он должен принимать около 1 литра жидкости в сутки, соответственно, при весе больше 15 кг – до 2 литров. У взрослых это количество равно 30 мл/кг веса плюс еще поллитра.
Дренажный массаж
Борьба с загустевшей, плохо проходящей слизью порой затягивается. Один из самых верных способов лечения кашля без температуры у детей — дренажный массаж.
У мамы или того, кто будет его делать, должны быть коротко острижены ногти, чтобы не поцарапать нежную кожу. Нужно помыть руки с мылом. Можно пользоваться массажными маслами с небольшим количеством отдушек, чтобы у ребенка не началась аллергия, либо простым детским кремом.
Главное, правильно уложить ребенка, чтобы голова находилась немного ниже грудной клетки. Начинать лучше с поглаживаний, чтобы разогреть руки и мышцы, затем выполнять похлопывающие и вибрационные движения в течение 10 минут.
После процедуры полезно выполнить дыхательную гимнастику, чтобы ребенок хорошо прокашлялся. Затем лучше всего обеспечить больному покой, укутать в теплое полотенце и дать отдохнуть.
Чем помочь малышу?
Если ребенок в 2 года кашляет после ОРВИ, назначать препараты должен только опытный врач. Но облегчить состояние малыша можно и своими силами. Первое правило — необходимо поддерживать чистоту и оптимальный температурный режим в детской. Для этого нужно ежедневно проводить влажную уборку, несколько раз в день проветривать помещение и пользоваться увлажнителями.
Хороший эффект дает теплое питье:
- неконцентрированные соки и ягодные морсы — смородиновый, брусничный, клюквенный,
- отвар шиповника,
- ромашковый и фенхелевый чай.
Травяные чаи и настои можно давать ребенку только в том случае, если на них нет аллергии.
В комплексной терапии кашля при недолеченных ОРВИ у детей 2 лет педиатры советуют использовать Деринат в форме назальных капель. Средство разрешено к применению с первого дня жизни ребенка и действует сразу в нескольких направлениях:
- оказывает противовирусный эффект,
- способствует укреплению клеточного и гуморального иммунитета,
- благодаря репаративному воздействию эффективно восстанавливает поврежденную слизистую носоглотки, не позволяя инфекции проникать через естественные «входные ворота».
Правильный уход и применение Дерината в соответствии с рекомендациями врача — залог здоровья ребенка. Заботьтесь о детях и не болейте сами!
Полезные статьи:








































Мамочки, если кашель у вашего малыша никак не уходит, лучше срочно к врачу! Не шутите с этим, здоровью ребенка нужно внимание!