SQLITE NOT INSTALLED
Зачем выявлять инфицирование?
Инфицирование микробактериями – начальная и скрытая форма заболевания, которое может перейти в активную фазу и вызвать тяжелейшие осложнения. Лечение на данном этапе проходит гораздо быстрее и легче. По статистике примерно 10-15% из всех тубинфицированных детей, которые не стали лечиться, вскоре получают диагноз: активный туберкулез.
Согласно международным исследованиям, в России сложная ситуация с туберкулезом. Им заболевают абсолютно любые люди вне зависимости от социального положения. Превышающее норму число зараженных среди младшей возрастной группы – показатель того, что люди постоянно контактируют с источниками инфекции. Среди факторов, которые способствуют ухудшению показателей, это и приток мигрантов, и широкое распространение эпидемии в учреждениях уголовно-исполнительной системы.
Практически все мы, граждане РФ, представляем собой носителей МБТ (микробактерий туберкулеза), однако нас оберегает иммунная система, которая блокирует активизацию вредоносной инфекции. Прививка – основной способ защиты малышей и детей разных возрастов от дальнейшего развития острых и смертельно опасных форм.
Когда нельзя делать?
Туберкулиновая диагностика может проводиться массово или индивидуально. Детям и подросткам проводится массовый скрининг на начальные формы туберкулеза. Он также используется для динамического наблюдения за реакциями у ранее инфицированных людей.
Противопоказаниями к проведению пробы Манту при массовой туберкулиновой диагностике являются:
- Острые инфекционные заболевания;
- Хронические соматические заболевания в период обострений;
- аллергические состояния;
- Неврологические патологии (например, эпилепсия);
- Различные поражения кожи;
- Период карантина при инфекциях у детей;
- расстройства пищеварительного тракта (диарея).
Индивидуальное обследование проводится для выявления активных форм туберкулеза, определения активности возбудителя и оценки эффективности терапии. Диагностика проводится независимо от возраста, предшествующего обследованию. Единственное противопоказание в этом случае — индивидуальная непереносимость туберкулина.
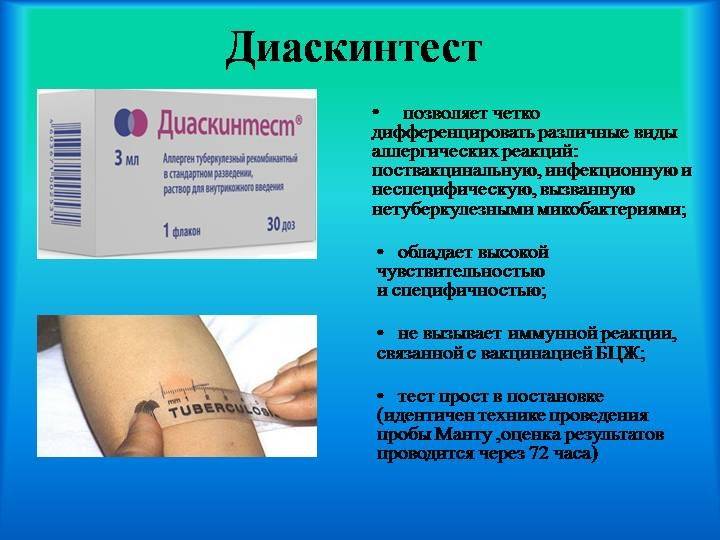
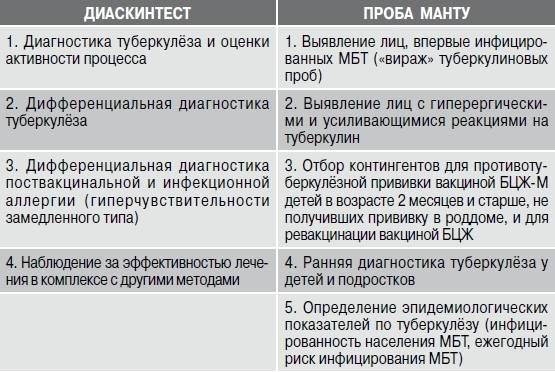
Туберкулиновая диагностика — один из самых безопасных методов выявления туберкулеза на различных стадиях. Процент детей, которым не следует проходить пробу Манту, очень мал. Часто в этой группе встречаются люди с высокой индивидуальной чувствительностью и непереносимостью туберкулина. Этим людям рекомендуется избегать теста и ставить диагноз с помощью других методов, таких как дискинтест или тест t-spot.
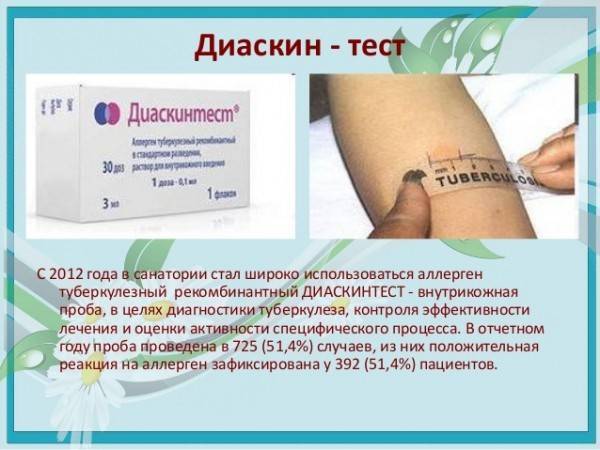
Состав препарата
Препарат, использованный для теста, носит одноименное название — Диакинтест. Он относится к группе иммунологических факторов — MIBP-аллергенов.
В состав препарата входят:
- рекомбинантный бактериальный белок туберкулозы — CFP 10-ESAT 6 (0,2 мкг);
- соли фосфата калия и натрия;
- натрия хлорид;
- полисорбат 80;
- фенол;
- вода для инъекций.
Основным компонентом препарата является рекомбинантный белок CFP 10-ESAT 6. Он содержит 2 основных антигена вирулентных штаммов Mycobacterium tuberculosis, которых нет в вакцине БЦЖ.
Выпускается во флаконах по 1,2 мл (12 доз) и 3 мл (30 доз). Хранить при 2-8 ° C до 2 лет.
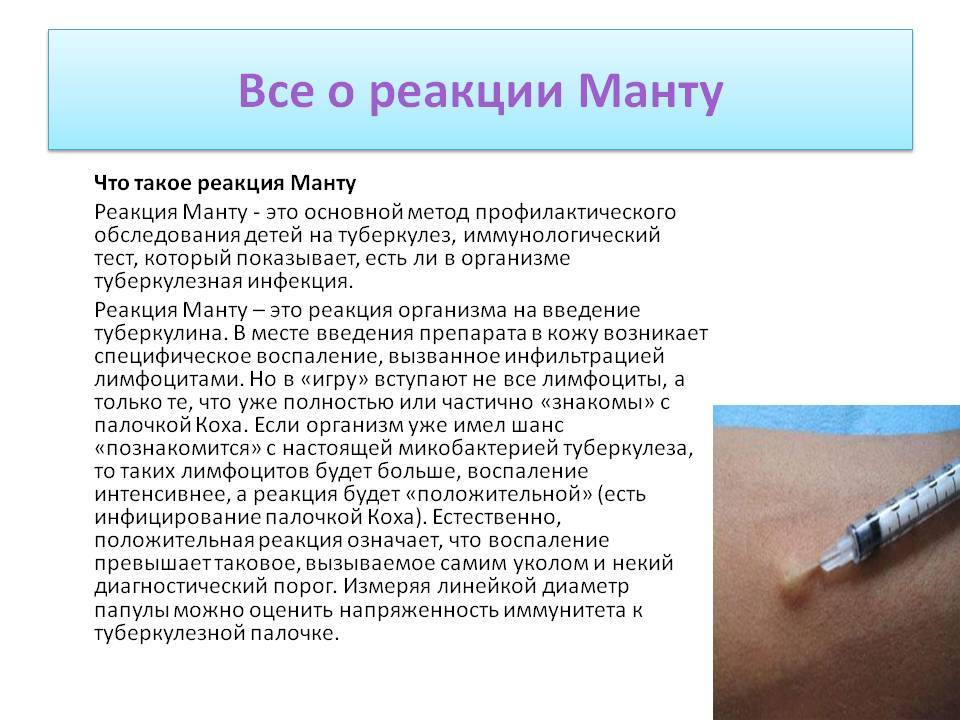
Суть реакции Манту
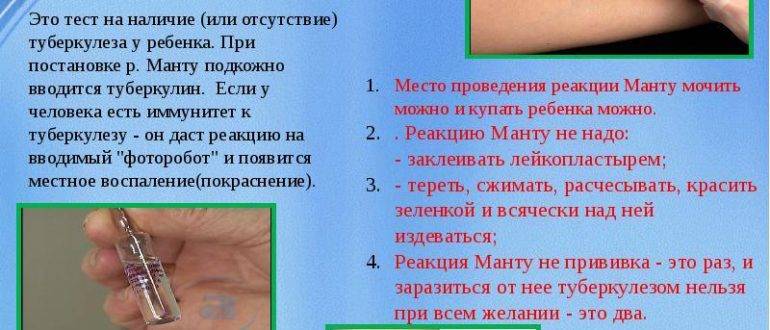
Процедура представляет собой внутрикожное введение в организм туберкулина. Это сложное вещество, в составе которого нет живых или мертвых бактерий, вызывающих развитие туберкулеза. Но присутствуют продукты их жизнедеятельности, частички клеток микробов, а также фрагменты среды, в которой развивались микроорганизмы.
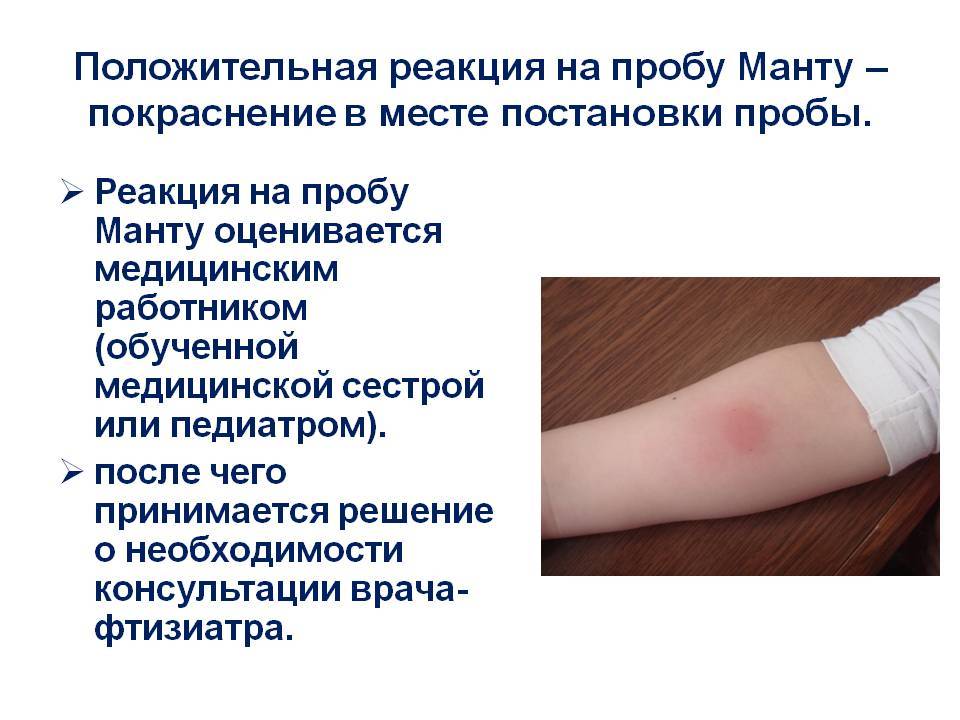
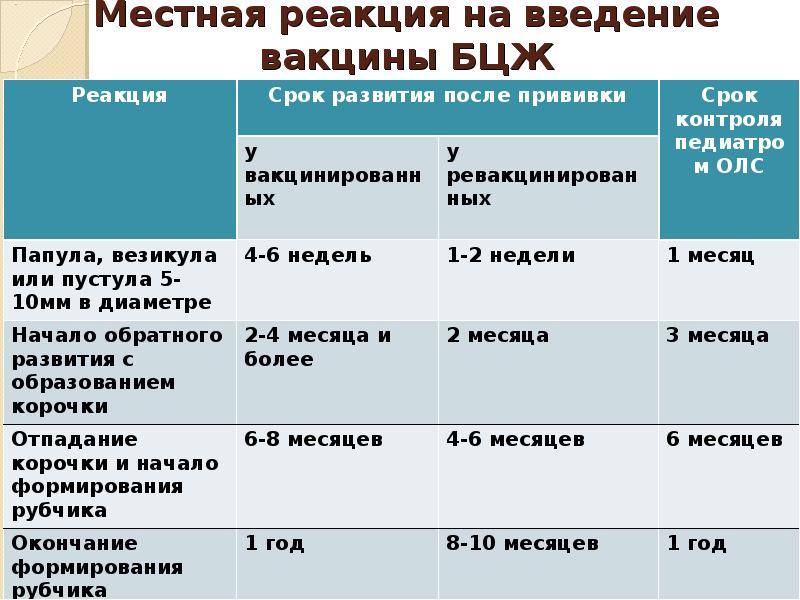
Попадая в тело человека, пораженного туберкулезной палочкой, туберкулин активирует ответ организма. Место его введения краснеет и отекает, что говорит о положительной реакции Манту. Но практически так же, но чуть менее явно, реагирует организм человека, в котором уже есть антитела к туберкулезу, выработанные в результате вакцинации.
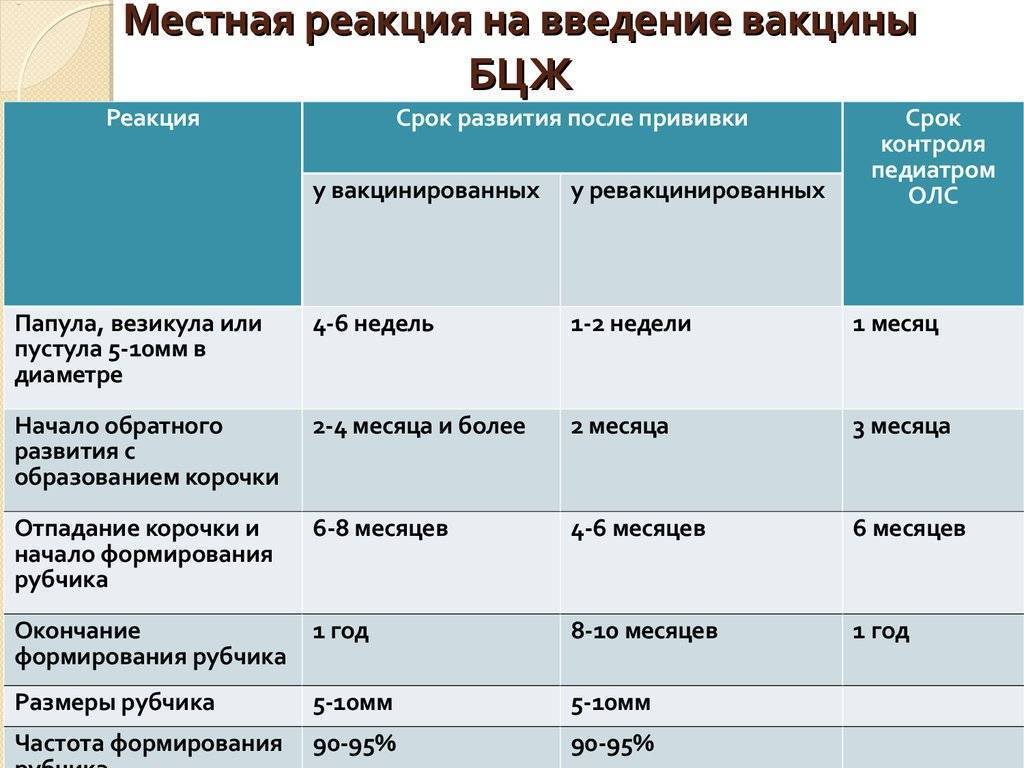
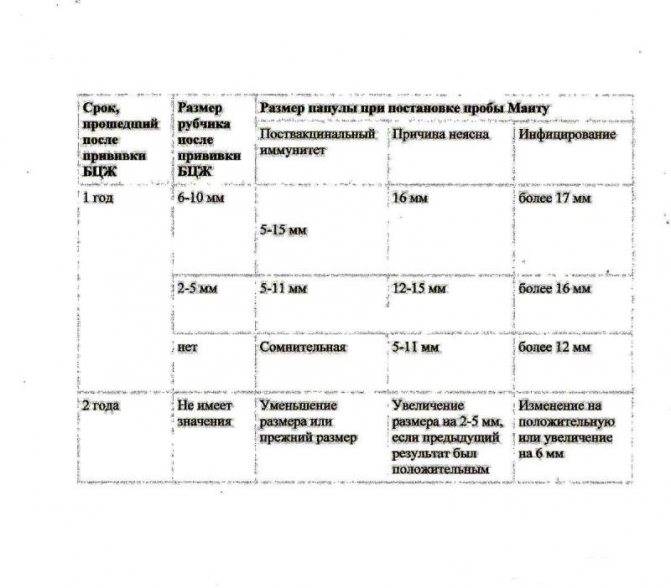
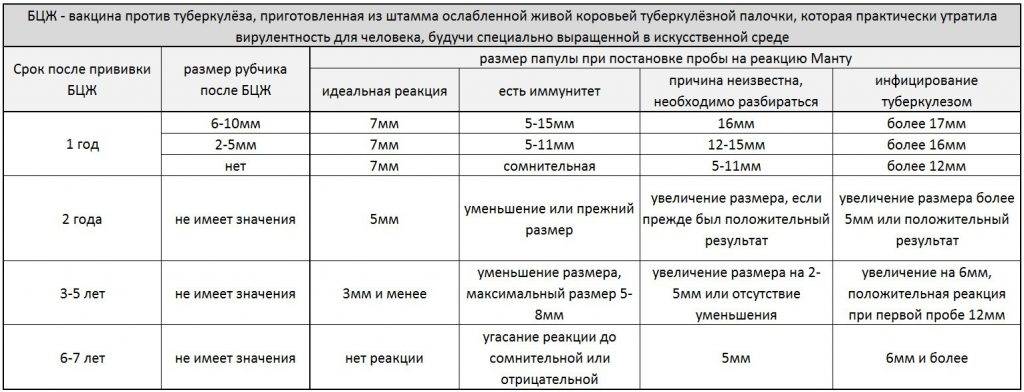
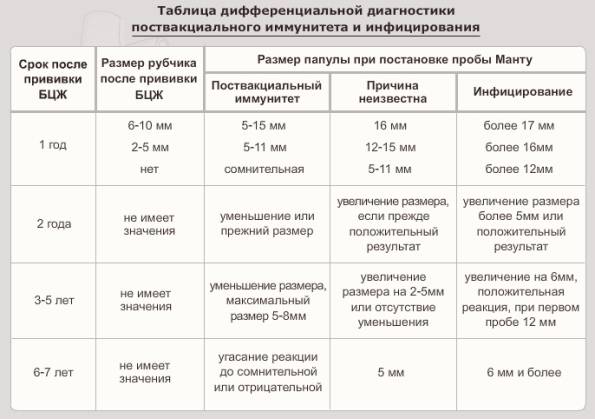
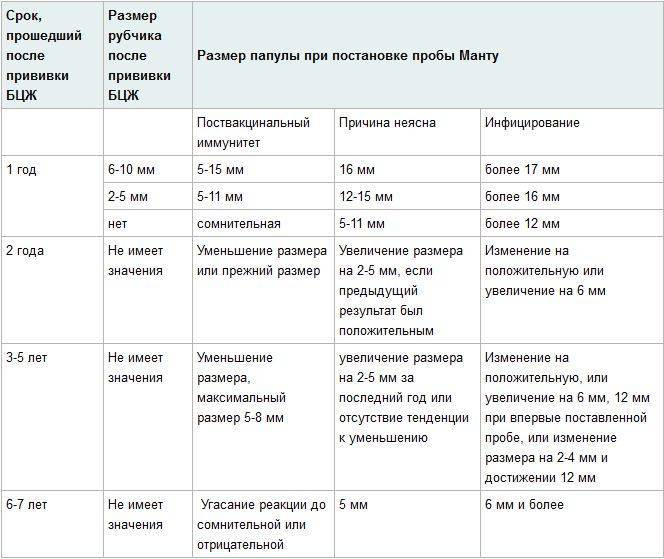
Применение вакцины БЦЖ для контроля заболеваемости туберкулезом в России изначально обуславливает обязательность хоть какого-то, пусть минимального ответа на введение туберкулина. Поэтому нормальной считается реакция на пробу у детей и взрослых, которые ранее были привиты от туберкулеза. При этом существует четкая градация, какой должна быть реакция Манту у инфицированного пациента и привитого ранее, поэтому ошибки диагностики возникают редко.
Впервые туберкулин для диагностики туберкулеза был применен в 1908 году французским медиком Шарлем Манту. По фамилии ученого пробу, получившую широкое международное признание, продолжают называть и сегодня.
pixabay.com  / 
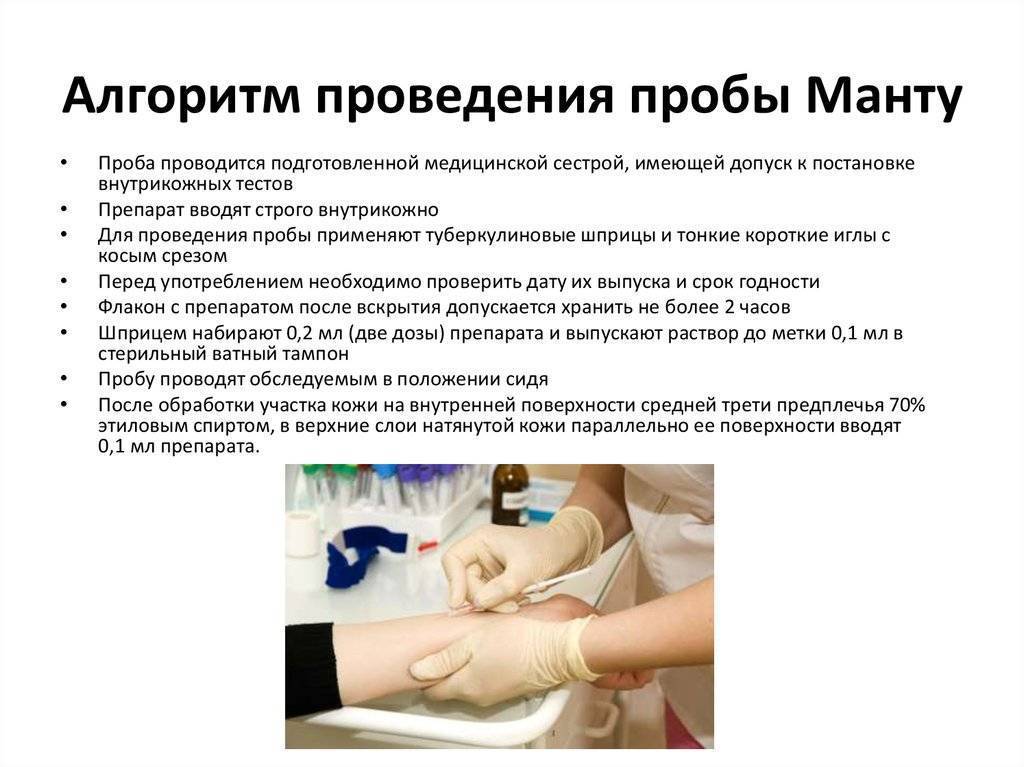
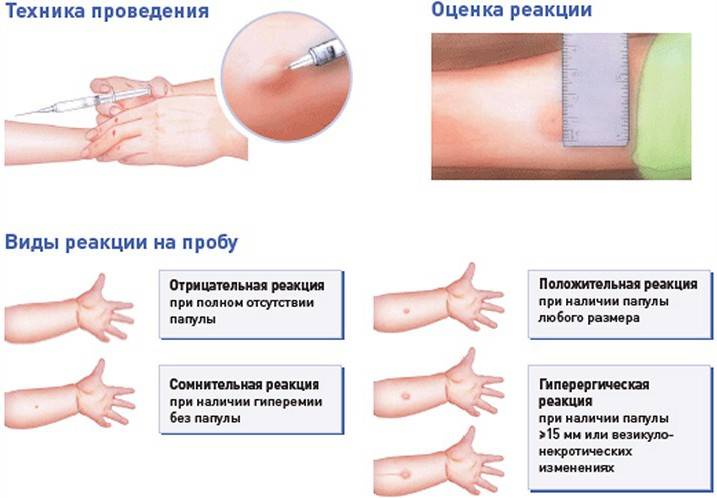
Техника проведения пробы Манту
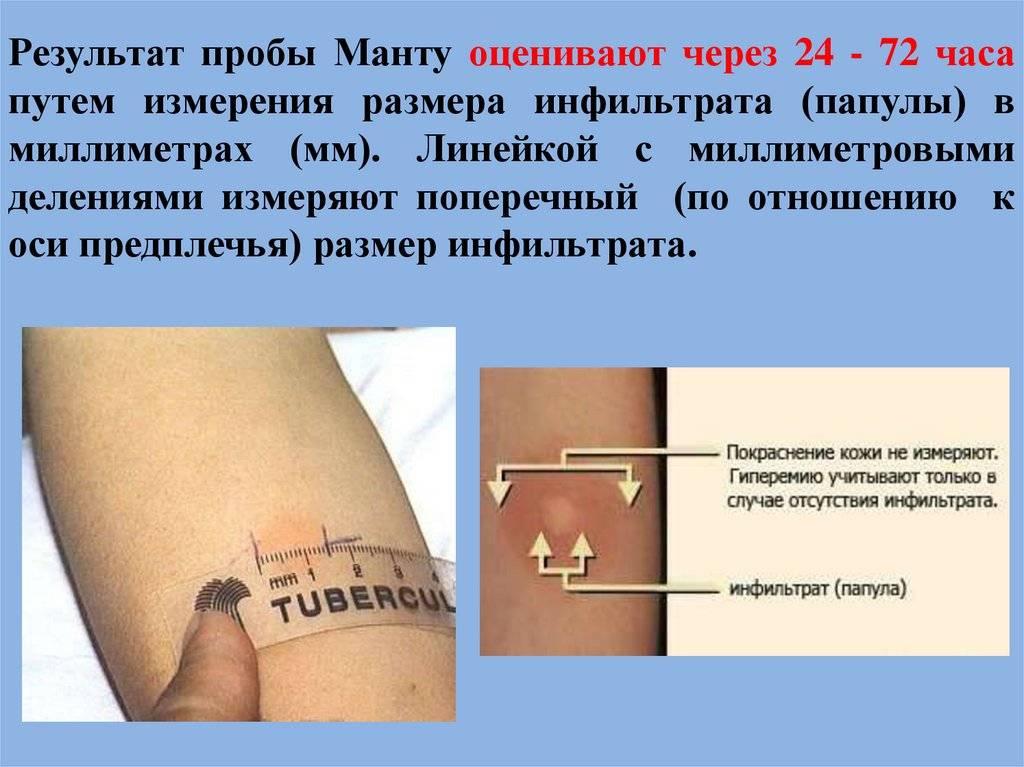
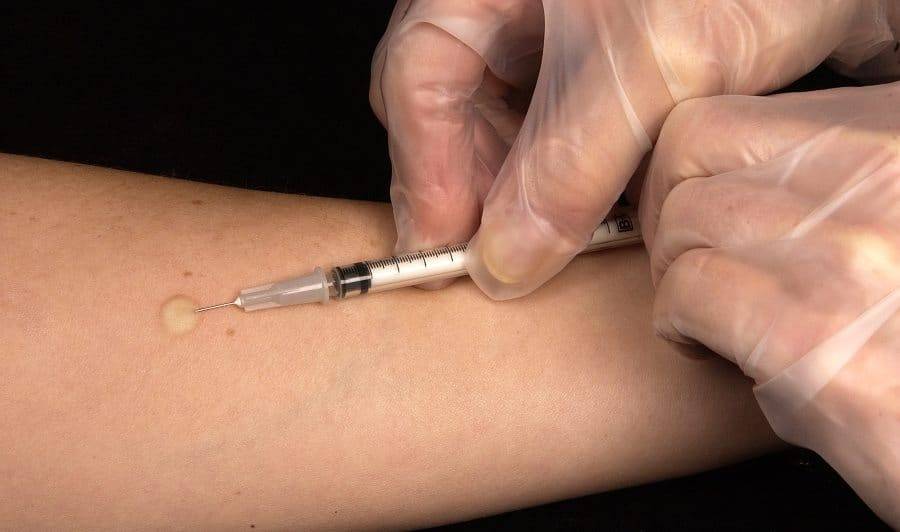
Манту проводится путем внутрикожного введения туберкулина на внутреннюю поверхность предплечья. Туберкулин — это раствор осколков оболочек возбудителя туберкулеза, то есть это аллерген. Туберкулин не содержит микобактерий и, соответственно, не может вызвать заболевание. При технически правильном (внутрикожном) введении туберкулина образуется «лимонная корочка», а затем при положительной реакции появляется папула – она выглядит, как укус комара. Оценку туберкулиновой пробы проводят через 72 часа (через три дня).
Оценка реакции на пробу Манту
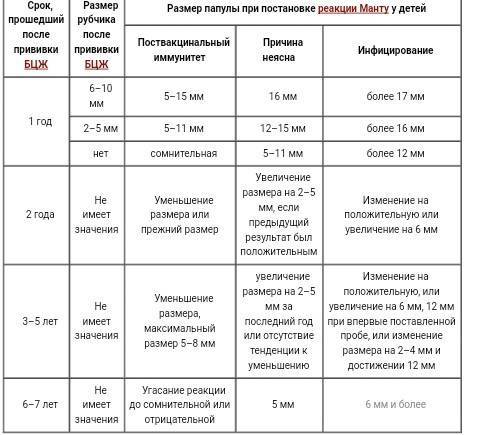
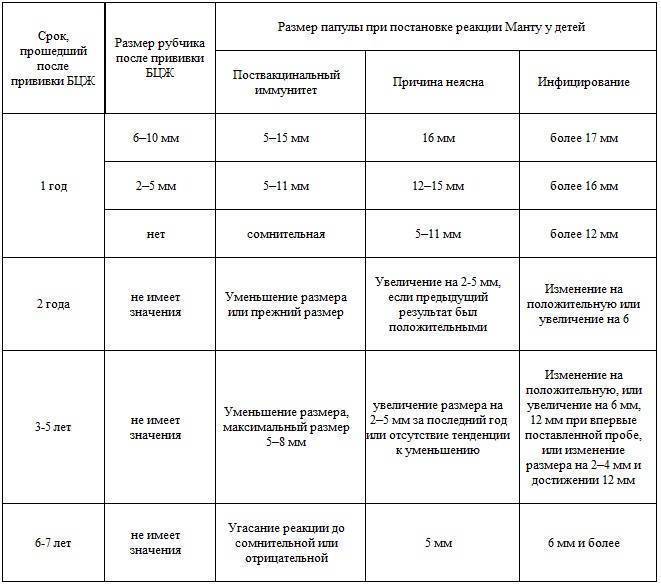
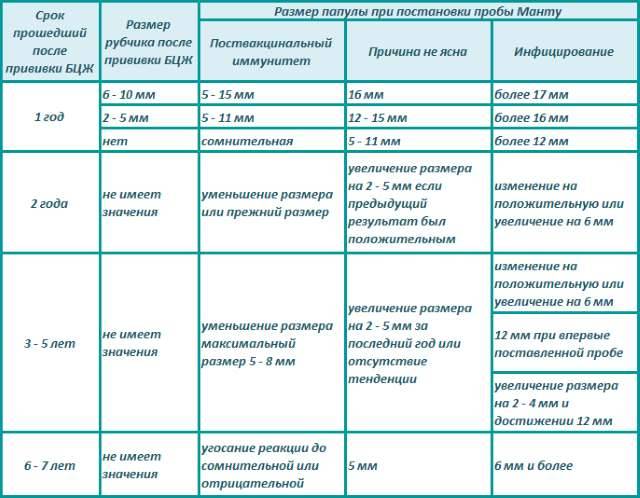
У детей, привитых вакциной БЦЖ, реакция Манту в первые 4-5 лет обычно стойко положительная — более 5 мм, но не больше 16 мм, и постепенно угасает. Это совершенно нормальное явление, которое называется «поствакцинальная аллергия».
Однако возможны и другие варианты – если у привитых детей реакция Манту отрицательная, то проведенная ранее вакцинация может быть признана неэффективной, и детям могут предложить повторную вакцинацию.
Более тревожны следующие ситуации, реакция Манту нарастает более, чем на 6 мм, по сравнению с предыдущей пробой, при этом:
- рядом появляются пузырьки
- увеличиваются лимфоузлы
- красная дорожка от пробы к локтю
все это – признаки так называемого виража туберкулиновых проб, то есть – инфицирования возбудителем туберкулеза. Во всех этих ситуациях детей обязательно направляют на консультацию к фтизиатру.
Другие ситуации, в которых дети отправляются на консультацию к фтизиатру:
- впервые положительная реакция (5 мм и более), не связанная с прививкой от туберкулеза
- стойко сохраняющаяся реакция с папулой в 12 мм и более со стойко (4 года) сохраняющейся реакцией с инфильтратом 12 мм и более
- нарастание чувствительности к туберкулину у ребенка с ранее положительной реакцией Манту – увеличение инфильтрата (папулы) на 6 мм и более, или при инфильтрате более 12 мм и нарастании пробы;
- гиперэргическая реакция на туберкулин – инфильтрат 17 мм и более, или меньших размеров с везикулами (пузырьками) и некрозами.
Риск перехода скрытой инфекции в реальное заболевание в первый год без лечения составляет 15%, поэтому консультация фтизиатра является важной составляющей в структуре заблаговременного выявления туберкулеза. Такая консультация позволяет исключить т.н
ложноположительные реакции, выявить необходимость профилактического лечения, т.к. лечение заболевания в более поздние сроки гораздо сложнее. Отказ от профилактического лечения может в будущем повлечь гораздо более серьезные последствия, чем вероятные побочные эффекты лекарственных средств. Задача врача оценить соотношение риска и пользы от лечения и донести эту информацию до родителей ребенка.
Оценка результатов
Интерпретация результатов реакции проводится через 72 часа (3 дня) после проведения ТЛЧ. За эту функцию отвечает лицензированный врач или медсестра. Для оценки результата используется прозрачная линейка. Инфильтрация или гиперемия (если инфильтрации нет) измеряют по поперечному диаметру (по отношению к оси предплечья).
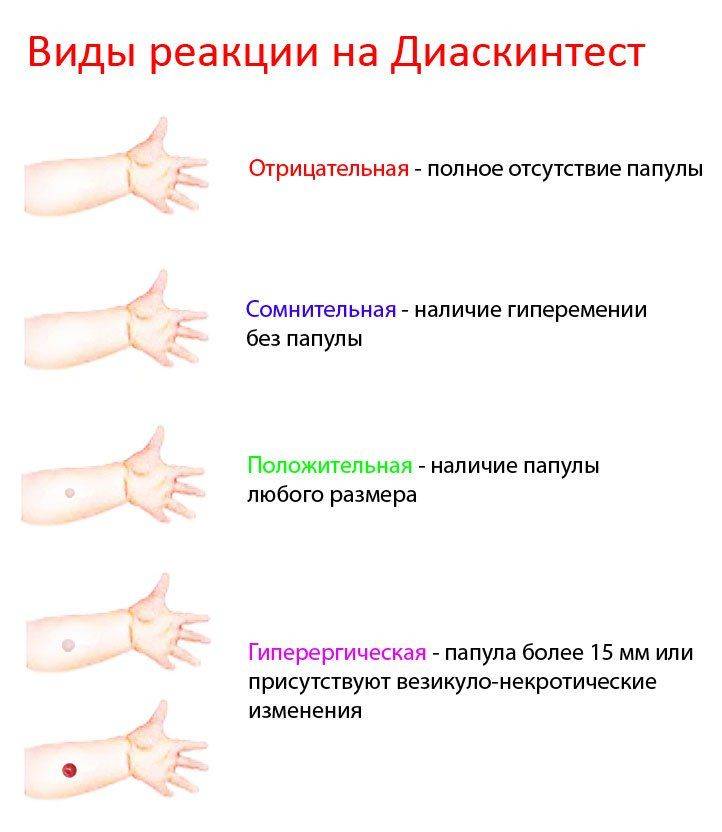
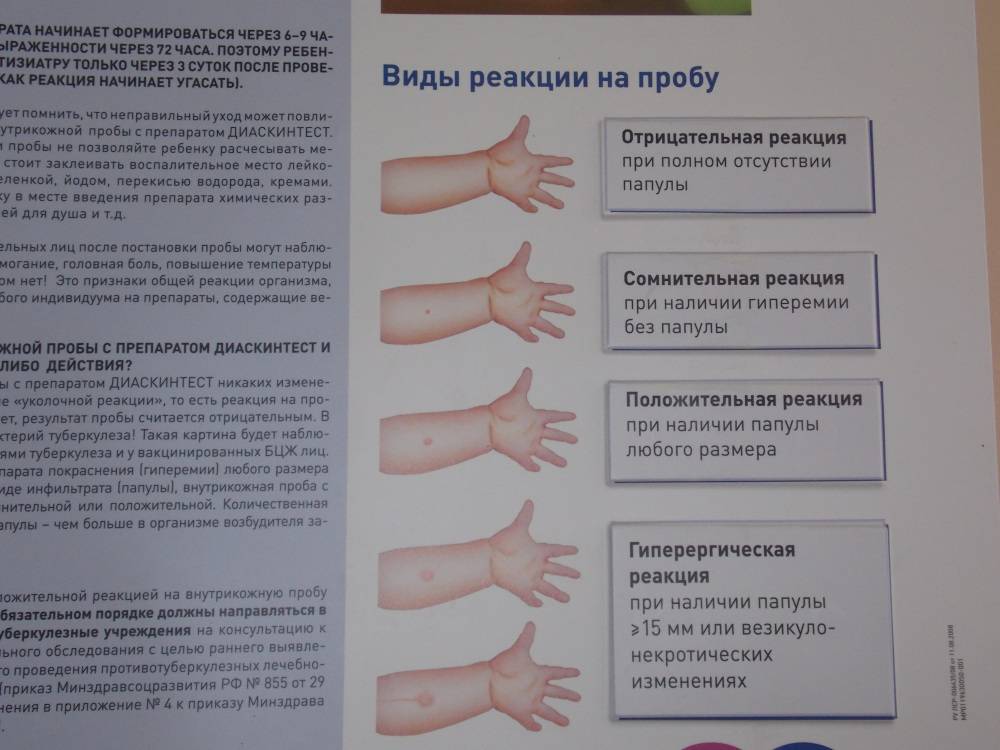
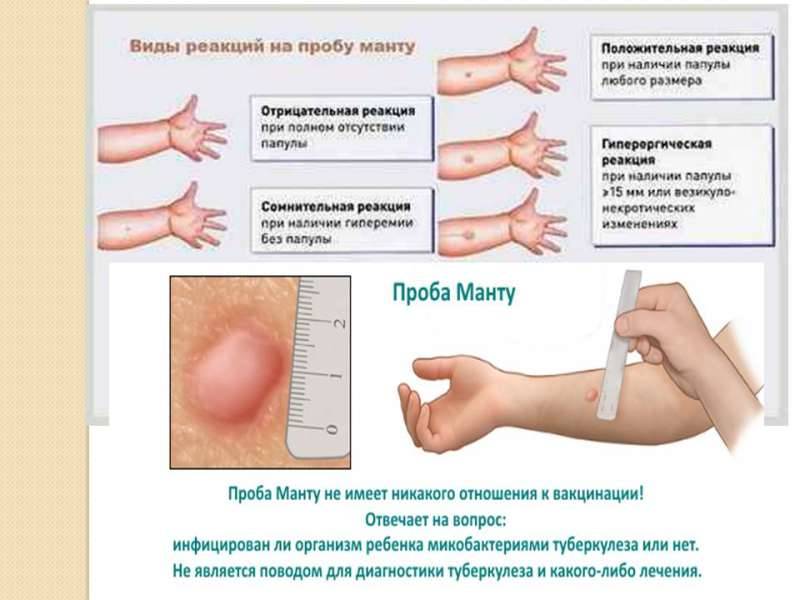
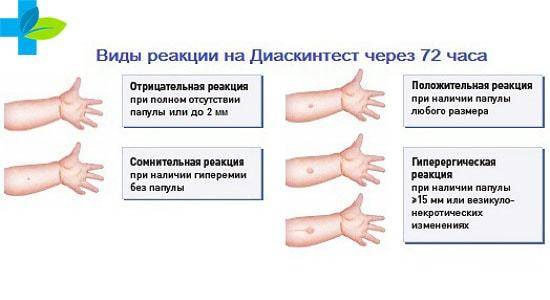
Варианты ответа могут включать:
- отрицательный;
- сомнительный;
- положительный.
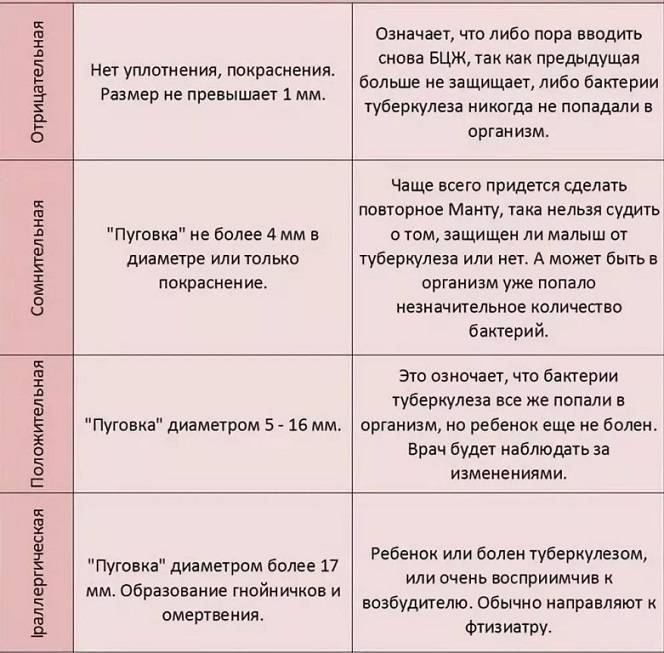
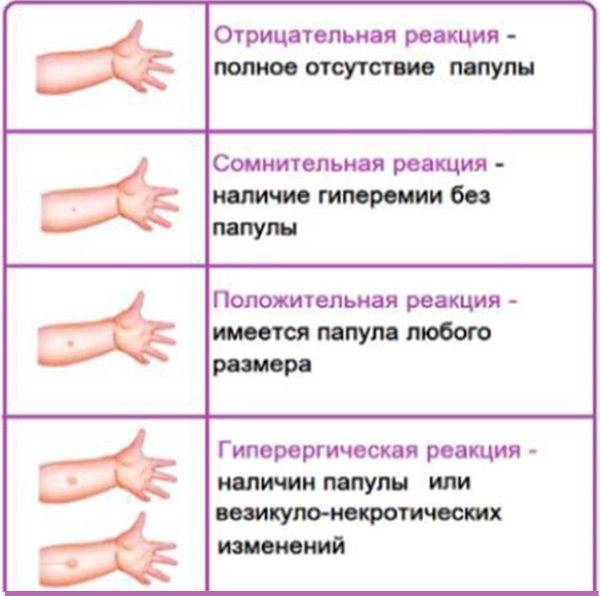
Полное отсутствие каких-либо поствакцинальных симптомов (инфильтрация, гиперемия) или наличие только постинъекционной реакции (результат втыкания иглы в кожу) является отрицательным.
Отрицательный результат у взрослых определяется следующим образом:
Сомнительный результат отмечается при наличии самой гиперемии:
Положительным результатом считается наличие инфильтрата. В зависимости от его размера определяется степень реакции:
- слабый — 5 мм;
- средний — 6-10 мм;
- выразительные — 11-14 мм;
- гипергический — более 15 мм, либо наличие некротических высыпаний в месте введения, лимфаденит, лимфаденит.
Нормальные результаты включают отрицательные и сомнительные реакции, но в сомнительных случаях рекомендуется проконсультироваться с врачом, фитосиром.
Зачем нужна вакцинация? Вакцина – учебное пособие для иммунитета
Если иммунная система уже хорошо знакома с возбудителем инфекции – к нему выработаны антитела, то борьба с микробом происходит быстро и успешно, и заболевание проходит в легкой форме или его нет совсем. А если иммунная система с возбудителем не знакома, то ей нужно довольно длительное время, чтобы наработать антитела – факторы, которые как ключик к замку подойдут к этому микробу и убьют его.
Прививка – это учебное пособие для иммунитета. У каждого микроба уникальный белок, по характерной структуре которого иммунная система его и определяет. Вакцина (прививка) содержит те же белки, из которых состоит микроб. В состав вакцины, как правило, входят ослабленные или убитые микробы или вирусы, которые не в состоянии вызвать заболевание у здорового человека. Когда мы вводим вакцину и «показываем» ее иммунной системе, иммунитет как на учебном пособии учится бороться с заболеванием. Все это просто, логично и хорошо работает.
Техника проведения
Обеззараживание туберкулеза проводится квалифицированным врачом или медсестрой, имеющей лицензию на проведение подобной процедуры. Перед открытием флакона с препаратом следует проверить срок годности и целостность упаковки, а также отсутствие осадка или других частиц во флаконе. При обнаружении какого-либо дефекта препарат применять нельзя. После открытия флакон следует хранить не более 2 часов. Для введения используется туберкулиновый шприц с тонкой иглой со скосом.
Методика теста предполагает строго внутрикожное введение аллергена. В шприц наливают две дозы (0,2 мл), а 0,1 мл помещают на стерильный марлевый тампон
Пациент находится в сидячем положении, неважно, в какую руку делается инъекция
Укол производится во внутреннюю поверхность средней трети предплечья после очищения кожи 70% спиртовым раствором. Кожу слегка растягивают пальцем, в нее вводят иглу под углом 15-30 °, после чего медленно вводят сам препарат до образования комка, похожего на «лимонную корку». После завершения исследования игла удаляется, а комок покрывается стерильным ватным тампоном, чтобы остановить кровотечение.