SQLITE NOT INSTALLED
Показания к проведению анализов на сахар
- Постоянная жажда, сопровождающаяся сухостью во рту. Эти реакции вызваны стремлением организма «разбавить» кровь и вывести лишнюю глюкозу из организма. Жажда усиливается ночью и часто становится первым признаком болезни.
- Выделение большого количества мочи. За эту особенность заболевание раньше называли сахарным мочеизнурением. Выделяющаяся урина содержит глюкозу, поэтому имеет сладковатый запах и может оставлять на белье беловатые следы.
- Долго незаживающие ранки. Повышенный уровень углеводов в организме способствует размножению болезнетворных микробов, которые вызывают нагноение и не дают затягиваться даже небольшим повреждениям.
- Кожный зуд и высыпания на коже. При диабете может появиться красновато-коричневая сыпь, пузырьки, наполненные прозрачной жидкостью и эритема – красные пятна. Может возникнуть диабетический рубеоз – покраснение в виде румянца на лбу, щеках и подбородке.
- Рецидивирующая молочница – высокая концентрация углеводов стимулирует размножение грибка кандида. У больных наблюдается белый творожистый налет на слизистых половых органов, в области заднего прохода и во рту. У женщин может поражаться кожа под молочными железами.
- Нарушения зрения, которые проявляются в виде пелены, снижения резкости, мелькающих «мушек». Это состояние вызывается диабетическим поражением сосудов глаз.
- Необъяснимое снижение массы тела наблюдается при диабете первого типа.
- Повышенный аппетит, который вызван резкими колебаниями уровня сахара в крови.
- Лишний вес, особенно при отложении жира в области талии (абдоминальный тип ожирения). У таких больных часто наблюдается диабет второго типа. Заболевание, в свою очередь, приводит к ожирению, поскольку нарушает процесс переработки углеводов.
- Беременность – в этот период у женщин может возникать гестационный диабет. Чаще всего он развивается при высокой массе тела, многоплодной беременности, поликистозе, после ЭКО.
- Слабость, усталость, снижение работоспособности. При диабете глюкоза находится в крови, а в ткани не поступает, поэтому они лишаются источника энергии.
- Неприятные ощущения в ногах, появляющиеся из-за отрицательного воздействия повышенного уровня глюкозы на сосуды ног. У больных возникают ощущения холода, ползания мурашек, покалывания, пощипывания.
- Боль в пояснице и отёки, вызванные поражением почечных сосудов.

Беременность

Лишний вес

Нарушение зрения
Эти симптомы могут быть постоянными, возникать периодически и иметь различную степень тяжести. Всё зависит от уровня сахара в крови и общего состояния организма. Поэтому даже одно-два проявления недуга должны подтолкнуть к сдаче анализов.
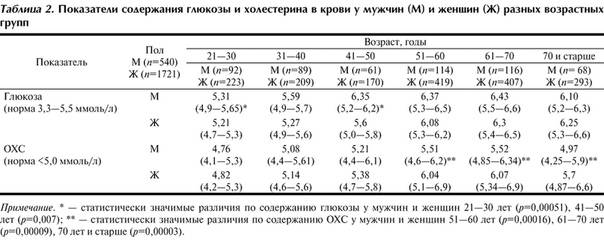
В возрасте старше 45 лет часто развивается диабет второго типа. Поэтому нужно проходить такую лабораторную диагностику даже при отсутствии жалоб
Особенно важно это делать больным ожирением, гипертонией, сосудистыми патологиями. Обязательно нужно обследоваться при неблагоприятной наследственности – наличии в семье больных диабетом
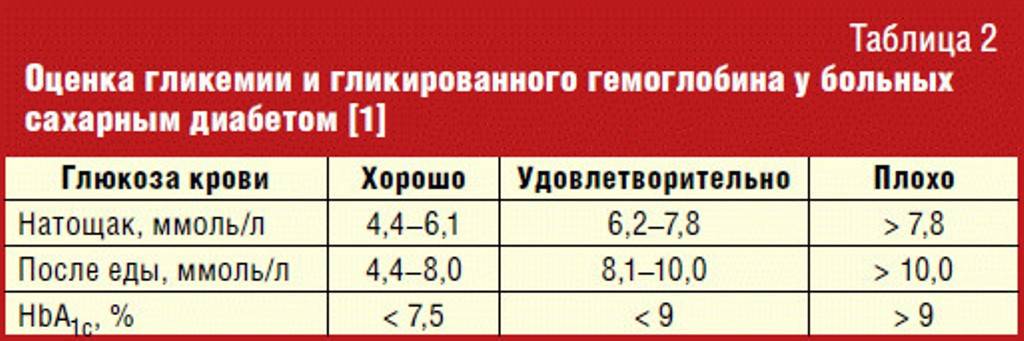
Анализы крови также сдают, чтобы оценить действие противодиабетических средств. Если лечение назначено правильно, уровень сахара не превысит норму.
Причины и последствия повышенного сахара у беременных
В норме уровень сахара в крови контролируется с помощью гормона инсулина, который выделяет поджелудочная железа. Под действием инсулина глюкоза из пищи переходит в клетки нашего тела, а ее уровень в крови снижается.
В то же время гормоны беременности, которые выделяет плацента, действуют противоположно инсулину, то есть увеличивают уровень сахара. Нагрузка на поджелудочную железу при этом возрастает, и в некоторых случаях она не справляется со своей задачей. В результате уровень глюкозы в крови превышает норму.
Избыточное количество сахара в крови нарушает обмен веществ сразу у обоих: и у мамы, и у ее малыша. Дело в том, что глюкоза проникает через плаценту в кровоток плода, и увеличивает нагрузку уже на его, еще пока маленькую, поджелудочную железу.
Поджелудочной железе плода приходится работать с двойной нагрузкой и выделять больше инсулина. Этот лишний инсулин значительно ускоряет усвоение глюкозы и превращает ее в жир, отчего масса плода растет быстрее обычного.
Такое ускорение обмена веществ у малыша требует большого количества кислорода, в то время как поступление его ограничено. Это вызывает недостаток кислорода и гипоксию плода.
В период вынашивания, нагрузка увеличивается на весь организм, в том числе и на поджелудочную железу, с которой она не справляется. Диабет опасен и для малыша, и для будущей мамы.
Чем грозит повышенный сахар у беременных:
- провоцируется поздний токсикоз, после 20-23-й недели. С его развитием увеличивается вес, повышается кровяное давление, появляются скрытые отеки, в моче выявляют белок,
- развивается многоводие, возникает опасность перекручивания пуповины, гипоксии плода,
- из-за преждевременного старения плаценты, повышается вероятность самопроизвольного прерывания беременности. Происходит повреждение ее сосудов, по причине переизбытка глюкозы в крови, и как следствие, ухудшается снабжение младенца кислородом и питательными веществами.
Последствия повышенной концентрации глюкозы, нередко проявляются развитием пиелонефрита, сердечной недостаточности, ухудшения зрения, отслоение сетчатки.
Основные причины повышения сахара у беременных – это активизация гормона прогестерона, препятствующего выработке инсулина, что приводит к увеличению содержания глюкозы в крови.
Причины этой патологии заключаются в гормональных перестройках, которые происходят у женщин, находящихся в интересном положении. Отмечается так называемое снижение толерантности к глюкозе. Если у Вас выявили подобное осложнение, то необходимо начать действовать. Чем опасно высокое содержание сахара в крови у беременных?
- В первом триместре может возникнуть самопроизвольный аборт, или выкидыш;
- Возможны пороки развития (в том числе различные уродства) у малыша. Иногда такие пороки могут быть несовместимы с жизнью;
- Если речь идет о втором и третьем триместре, то гипергликемия может привести к тому, что плод будет очень крупным, «раскормленным»;
- У будущего малыша в результате высокого сахара также может развиться такая патология как диабетическая фетопатия (крупные размеры тела, диспропорциональное телосложение, отеки, избыток подкожно-жировой клетчатки, желтуха, проблемы с дыханием, дисбаланс электролитов в крови и другие признаки);
- Для самой женщины ничего хорошего от гипергликемии тоже нет: чувство жажды, потливость, набор массы тела и другие.
Как видите, гипергликемия при беременности – это не шутки. Бороться с этим можно и нужно. Одним из самых безопасных способов является диета при сахарном диабете беременных. Она занимает первое место по целесообразности.
Многие знают, что обычный сахарный диабет (не у беременных) лечат инсулином и специальными сахароснижающими таблетками, с соблюдением диеты. Разумеется, что беременным такую терапию не назначают.
Анализ на глюкозу при беременности
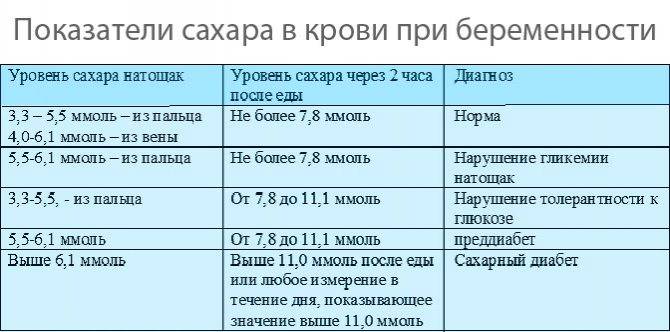
Среди беременных достаточно широко распространен гестационный диабет, который отличается отсутствием ярко выраженной симптоматики, при этом может послужить причиной серьезных патологий плода и заболеваний матери.
Обычные биохимические анализы могут не дать достаточно надежных результатов, поэтому для выявления гестационной формы заболевания используются тесты на гликированный гемоглобин и нагрузочные пробы.
Наиболее достоверные результаты можно получить при проведении анализа на 25-28 неделях беременности. Именно в этот период поджелудочная железа матери испытывает наибольшую нагрузку.
Особой подготовки к нагрузочной пробе от беременной не требуется. Главное не употреблять пищу за 8 часов до теста и пить только воду. Для повышения достоверности анализа рекомендуется за 2-3 дня до обследования снизить уровень потребления сладостей. Если женщина принимает лекарственные препараты – необходимо обязательно сообщить об этом врачу.
Если диабет был обнаружен – потребуется корректировка рациона (снижение уровня потребления углеводов), тщательный мониторинг веса плода, более частые посещения врача. Инсулин и сахароснижающие препараты назначаются редко, только в самых тяжелых случаях. Чаще всего удается проконтролировать уровень сахара без использования лекарственных средств.
Описание методов анализа
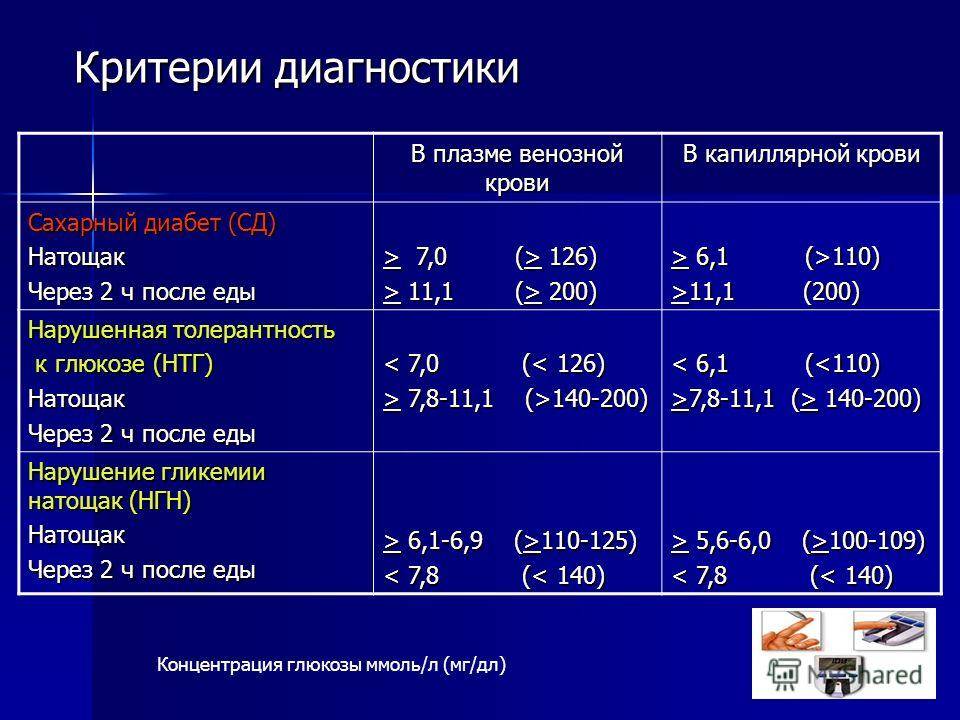
Для проведения анализа на глюкозу требуется кровь, в зависимости от методики берется венозная либо капиллярная. Полученный от пациента материал исследуется при помощи специального оборудования и реактивов, что позволяет определить количество глюкозы в крови. Существует достаточно много разновидностей лабораторных исследований, которые позволяют с высокой точностью определить уровень содержания сахара в крови.
Биохимическое исследование
Это универсальный метод лабораторной диагностики, который позволяет получить точные данные о наличии в крови множества веществ (до 20-30 показателей), в том числе – количестве сахара. Для анализа требуется венозная кровь которая исследуется в специализированной лаборатории.
«Нагрузочный» анализ крови на толерантность
Позволяет обнаружить скрытые нарушения обмена углеводов. Обследуемый сдает кровь из вены строго натощак. Потом выпивает один стакан раствора глюкозы в воде, сдает кровь еще четырежды на протяжении 2 часов.
Обнаружение гликированного гемоглобина
Гликогемоглобин – стойкое соединение глюкозы с гемоглобином, сохраняется в крови до 120 дней. Исследование назначается людям с уже диагностированным диабетом, позволяет достоверно оценить уровень углеводов в предыдущие несколько месяцев.
Глюкозтолерантный тест на C-пептид
Исследуется сыворотка крови больного сахарным диабетом. Основное назначение теста – контроль схемы лечения диабета, подбор правильной дозы инсулина, сахароснижающих препаратов и диеты. Это исследование позволяет оценить функциональную активность клеток, продуцирующих инсулин в островках Лангерганса.
Тест на фруктозамин
Служит для определения количества белков, соединенных с глюкозой в плазме крови. Дает информацию об уровне сахара на протяжении предыдущих 1-3 недель. Используется для точной оценки эффективности лечения диабета и корректировки лекарственных схем. Применяется для обнаружения скрытых форм диабета у больных анемией, беременных.
Тест на глюкозтолерантность для беременных
Проводится также как обычный тест на толерантность к сахару. Назначается беременным для определения скрытых нарушений обмена глюкозы, которые могут вызывать гестационный диабет. Это специфическое для беременных заболевание может приводить к усиленному росту и увеличению веса плода (макросомии), другим нарушениям течения беременности и процесса родов.
Выяснение уровня лактата
Показывает количество молочной кислоты растворенной в плазме. Она является продуктом бескислородного разложения глюкозы, высокий уровень лактата позволяет заподозрить нарушение обмена сахаров на самых ранних стадиях развития диабета.
Экспресс-тест
Позволяет быстро определить уровень глюкозы в крови, часто применяется в бытовых условиях. Позволяет пациенту самостоятельно контролировать уровень сахара. Методика обследования проста:
- На специальную тест-полоску помещается капля крови.
- Она вставляется в прибор – глюкометр.
- За 1 минуту прибор дает достаточно точный результат.
Экспресс-методика не обеспечивает такой же точности как лабораторная диагностика, но позволяет больному проводить ежедневный мониторинг уровня сахара в крови с приемлемой точностью. Также вы можете ознакомиться с ценами на услуги нашего медицинского центра.
Лечение диабета беременных
Диета при сахарном диабете беременных
В большинстве случаев достаточно соблюдения специальной диеты, рекомендованной диетологом на основании индекса массы тела беременной и ее вкусовых предпочтений. Эффективность диетотерапии определяется сохранением нормальных показателей глюкозы в крови.
Диета при диабете беременных рекомендует:
- Исключить простые углеводы — сладости, выпечку, белый хлеб, мёд, сахар, варенье, сладкие напитки и фрукты, мороженое.
- Ограничить сложные углеводы – крупы (манку, рис – исключить), картофель, кукуруза, бобовые, макаронные изделия из твёрдых сортов пшеницы. Распределить их приём равномерно на несколько приёмов пищи в течение дня, чтобы исключить голодание (вызывает образование кетоновых тел).
- Употреблять достаточное количество белка – мясо, рыба, морепродукты, птица, грибы, яйца, твёрдый сыр, молочные и кисломолочные продукты средней жирности (3-5%).
- Необходимо обогатить рацион клетчаткой и витаминами – зелень, овощи (кроме варёной моркови и свеклы), кисло-сладкие ягоды (виноград исключить).
- Правильно выбирать жиры, не превышать рекомендованное врачом их количество – растительные масла (добавлять в готовые блюда), орехи, семечки. Животные жиры (сливочное масло, колбасы) – ограничить.
- При готовке варить, тушить, готовить на пару и запекать блюда. Не жарить. Не готовить во фритюре.
Детально меню беременной при гестационном сахарном диабете составит врач, учитывая индивидуальные особенности каждой конкретной женщины.
Использовать в чистом виде стол №9 при сахарном диабете беременной не стоит из-за существенного ограничения его калорийности. Подробно, что можно кушать при диабете беременных расскажет врач на очной консультации.
Фармакотерапия
В тех случаях, когда с помощью диеты не удается достичь желаемого контроля уровня гликемии в крове, есть признаки негативного влияния на плод — прибегают к назначению лекарственных препаратов – инсулина. При диабете беременных нельзя использовать сахароснижающие препараты в таблетках. Инсулинотерапию назначает врач-эндокринолог. Беременных с сахарным диабетом, находящихся на инсулинотерапии, ведут совместно эндокринолог, терапевт и акушер-гинеколог.
Физическая активность
Пациенткам рекомендуется регулярная физическая активность – прогулки на свежем воздухе (не менее 150 минут в неделю), плавание.
Диабетическая кетоацидотическая кома — причины и механизм развития, признаки
Данный вид осложнения развивается при абсолютной или относительной недостаточности инсулина в организме, а также при нарушении утилизации глюкозы тканями, которое развивается у больных с тяжелой формой инсулинзависимого сахарного диабета. Кетоацидотическое состояние развивается неожиданно, но обычно ему предшествует ряд провоцирующих стресс-факторов, таких как неверно подобранная доза инсулина, смена препарата, прекращение введения инсулина по какой-либо причине, грубое нарушение диеты, злоупотребление алкоголем, нарушение техники введения инсулина, повышение потребности в инсулине из-за особенностей состояния организма (беременность, отравление, хирургическое вмешательство, инфекции и др.).
Развитие кетоацидоза связано с тем, что при нехватке инсулина в организме нарушается процесс проникновения глюкозы в клетки, что в свою очередь приводит к энергетическому обеднению тканей, способствующему дисфункции органов. Несмотря на компенсаторную гипергликемию, развивающуюся из-за усиления выработки адренокортикотропного, соматотропного и других гормонов, а также увеличения выработки глюкозы в печени, из-за отсутствия достаточного количества инсулина глюкоза не может проникнуть через клеточный барьер. В связи с этим в компенсаторных целях для поддержания гомеостаза организм начинает получать недостающую энергию путем активного расщепления жиров — липолиза, а в результате такого биохимического процесса образуются кетоновые тела (ацетон), избыточное количество которого оказывает угнетающее действие на центральную нервную систему, вследствие чего развивается кетоацидотическая кома.
Концентрация кетоновых тел в крови у здоровых людей находится в диапазоне до 100 мкмоль/л, тогда как в моче можно обнаружить лишь следы ацетона. Если течение сахарного диабета переходит в стадию декомпенсации, в печени из-за метаболических изменений образуется большое количество кетоновых тел (до 1000 ммоль/л за сутки). Такое количество кетоновых тел не может быть выведено из организма мышцами и почками, поэтому их скопление приводит к кетоацидозу. Усугубляет состояние образование порочного круга, когда в результате развития кетоацидоза в крови отмечается снижение уровня иммунореактивного инсулина, относительная или абсолютная недостаточность инсулина только нарастает.
Развитие кетоацидотической комы обычно медленное — от нескольких дней до нескольких недель. Если процесс развивается на фоне острых инфекционных заболеваний или тяжелых интоксикаций, диабетическая кома может развиться и за несколько часов. Как правило, клинически диабетический кетоацидоз проходит три стадии, которые при отсутствии своевременной коррекции следуют одна за другой.
1. Стадия умеренного кетоацидоза — больной может предъявлять жалобы на общую слабость, повышенную утомляемость, шум в ушах, вялость, снижение аппетита, чувство жажды, тошноту, острые боли в животе, увеличение объема выделяемой мочи. Выдыхаемый воздух и моча имеют запах ацетона. В крови и в моче обнаруживается увеличение уровня сахара.
2. Стадия прекомы или декомпенсированного кетоацидоза — аппетит у больных исчезает вовсе, помимо тошноты отмечается рвота, которая усиливает общую слабость. Больной безучастен к происходящему вокруг, у него ухудшается зрение, появляется одышка, боли в области сердца и живота. На фоне неукротимого чувства жажды отмечается учащение позывов к мочеиспусканию, что объясняется нарушением водно-электролитного баланса и чрезмерным выведением из организма электролитов — ионов калия, натрия и т.п. Сознание больных сохраняется, так же как и ориентация в пространстве и времени, но отмечается заторможенность при попытке ответить на вопросы. Кожные покровы сухие, шершавые, холодные. Щеки с легким румянцем, а язык покрыт коричневым налетом, на нем могут быть видны отпечатки зубов. Данная стадия может длиться от нескольких часов до нескольких дней. При отсутствии своевременной коррекции подобного состояния наблюдается ухудшение реакции пациентов и переход процесса в заключительную стадию.
3. Стадия комы — больной при этом абсолютно безучастен, может впасть в глубокий сон. При осмотре выявляется глубокое, шумное дыхание с резким запахом ацетона в выдыхаемом воздухе, снижение артериального давления, частый ритмичный пульс. Сухожильные рефлексы постепенно угасают. Отмечается снижение температуры тела.
При подозрении на развитие кетоацидотической комы больного следует незамедлительно госпитализировать с целью проведения необходимого комплекса реанимационных мероприятий.
8 продуктов, которые снижают уровень сахара в крови
Организм диабетика не вырабатывает достаточное количество инсулина или не может правильно его использовать, поэтому в крови накапливается глюкоза. Постоянно высокий уровень глюкозы в крови (гипергликемия) разрушает кровеносные сосуды и нервы, приводит к проблемам со зрением, сердцем и почками. Один из способов контролировать уровень сахара в крови — вводить в меню продукты, снижающие уровень глюкозы. Речь идет о продуктах, которые организм медленно поглощает.
Цельнозерновой хлеб
Хлеб из цельного зерна имеет низкий гликемический индекс (ИГ) и содержит меньше углеводов, чем классический белый хлеб. Он содержит необходимые белки, аминокислоты, липиды, минералы и витамины
Это также помогает поддерживать здоровый вес, что крайне важно при диабете. В цельнозерновом хлебе много клетчатки, которая связывает воду
Это улучшает пищеварение и предотвращает запоры.
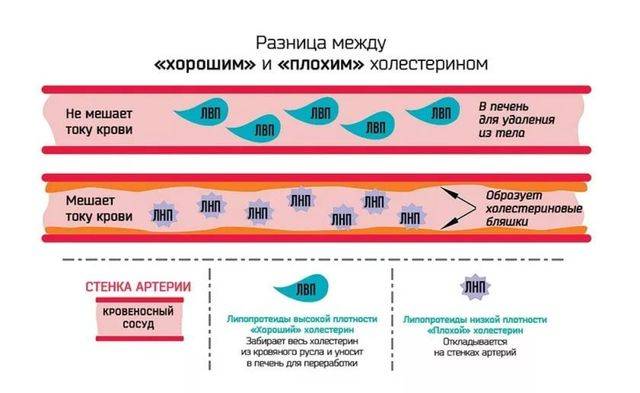
Цельнозерновой хлеб снижает уровень так называемого плохого холестерина, минимизируя риск сердечно-сосудистых заболеваний.
Однако не переусердствуйте: в больших количествах такие продукты вызывают метеоризм.
Чеснок
Чеснок является не только популярной пищевой добавкой, но и компонентом многих лекарств от диабета. Соединения, содержащиеся в чесноке, снижают уровень сахара в крови, улучшая чувствительность к инсулину и его секрецию.
Исследование, проведенное в 2013 г. показало, что у людей, принимающих метаформин и чеснок два раза в день, уровень сахара в крови после еды значительно снижается.
Овсянка и овсяные отруби
Овсяные отруби значительно снижают уровень сахара в крови при условии, что они готовятся быстро или вообще подаются без варки, залитые горячим молоком.
Овес содержит бета-глюканы, снижающие уровень глюкозы и инсулина после еды, улучшающие чувствительность к инсулину и снижающие уровень липидов в крови. Гликемический индекс овса — 55.
Орехи
Исследования показывают, что орехи очень полезны для диабетиков. Наилучшее результаты достигаются у людей, которые заменяют углеводы только ими.
Орехи содержат ненасыщенные омега-6 жирные кислоты и являются отличным источником витамина Е, минералов — магния, калия, фосфора. Орехи также отличаются высоким содержанием клетчатки. Их IG — 55.
Бобовые
Бобовые — бобы, горох, нут и чечевица имеют очень низкие значения IG. Они также являются хорошим источником клетчатки, сложных углеводов и белка, поддерживающих нормальный уровень сахара в крови. Исследование в 2012 г. подтвердило, что включение бобовых в рацион улучшает гликемический контроль и снижает риск развития ишемической болезни сердца у людей с диабетом 2 типа.
Бобовые лучше всего есть в свежем виде, после термической обработки. Следует избегать консервированных продуктов: они содержат сахар и простые крахмалы.
Йогурт
Ежедневное употребление натурального йогурта без сахара, крахмала и ароматических добавок, снижает риск развития диабета 2 типа. Йогурты имеют низкий гликемический индекс, но способны хорошо утолять голод.
Сладкий картофель — топинамбур
Американская Диабетическая Ассоциация (ADA) рекомендует включать топинамбур в рацион диабетиков. Этот корнеплод содержит медленные углеводы (гликемический индекс = 54), является источником ликопина, снижающего риск развития сердечных заболеваний и некоторых видов рака, антоцианов — сильных антиоксидантов, лютеина, улучшающего зрение.
Кроме того, сладкий картофель содержит много минеральных соединений: кальция, фосфора, калия, натрия, магния, серы, хлора, железа, йода, а также небольшие количества марганца, меди, молибдена и селена. Клубни также содержат витамины группы В (особенно витамин В6), витамин С, фолиевую кислоту и витамин Е.
При повышенном сахаре или желании похудеть, нужно грамотно составить диету. Для этого потребуется сдать несколько видов анализов на сахар и гормоны — что именно сдавать скажет эндокринолог. Этот же врач, получив результаты тестов, составит индивидуальную диету.
Кто находится в группе риска?
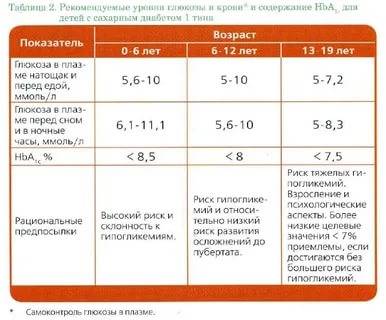
Как в случае со «взрослым» заболеванием сахарным диабетом, дети также находятся в группе риска.
В первую очередь, это дети, родители которых (или один из них), другие родственники болеют сахарным диабетом.
Подвержены СД и те дети, которые недавно перенесли вирусное или инфекционное заболевание. Проведите анализ крови на уровень сахара и если вы заметите, что он равен 10 ммоль/л и даже выше – сразу обращайтесь к врачам для проведения более глубоких исследований.
Риск заболеть СД очень велик и у тех детей, которые страдают ожирением вследствие нарушения всех обменных процессов в организме, проблемами с органами пищеварения.
Низкий уровень иммунитета, отсутствие физических нагрузок, чрезмерно насыщенная углеводами пища, малоподвижный образ жизни – это все то, что способствует появлению сахарного диабета у детей.
Чем раньше вы проведете исследования ребенка на уровень сахара в крови, тем точнее будет поставлен диагноз и эффективнее проведено лечение, предотвращающее дальнейшее развитие СД и осложнений на его фоне.


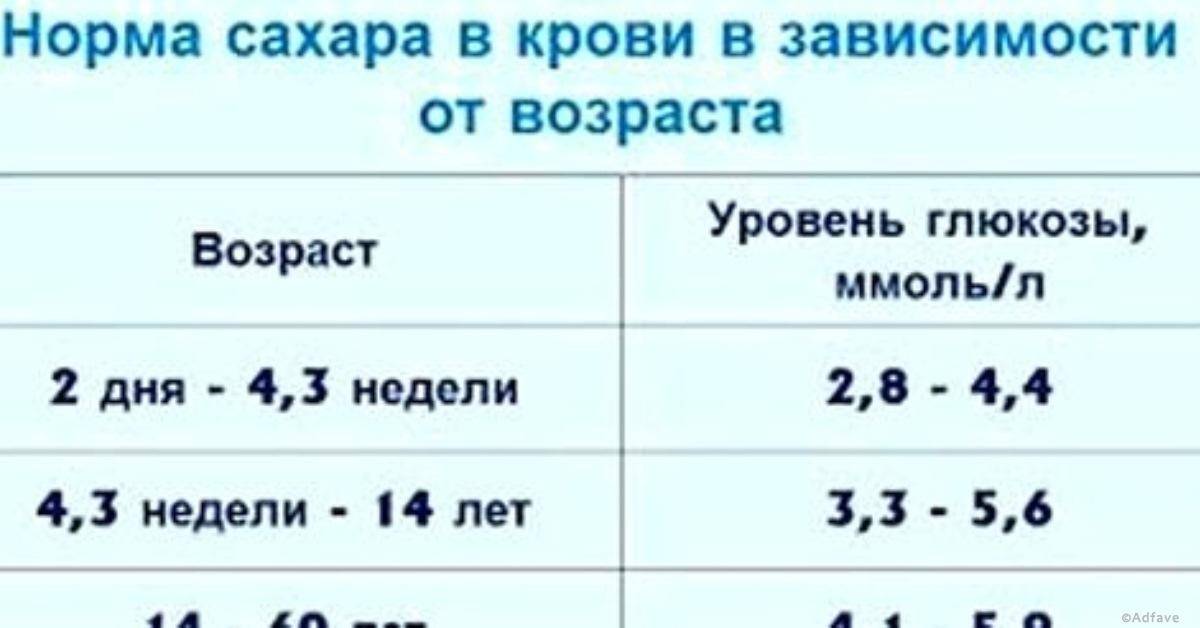
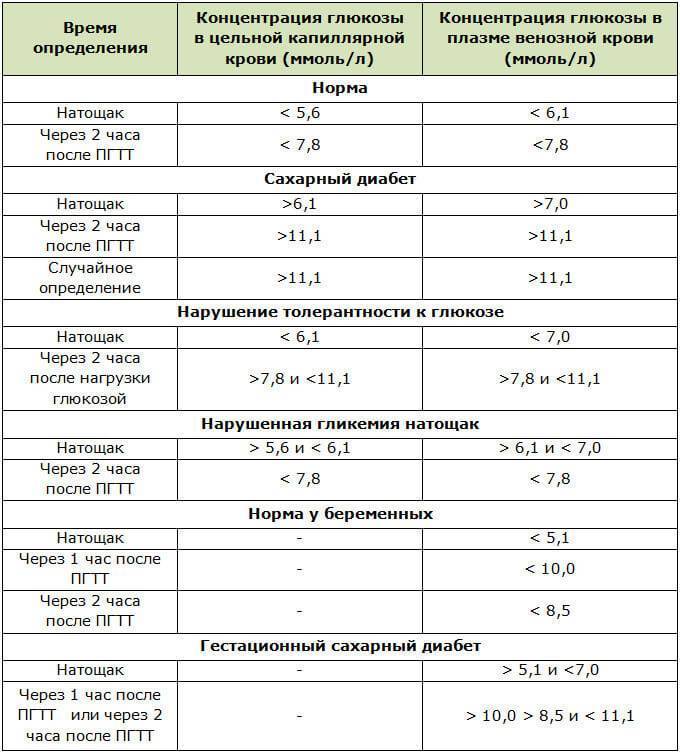
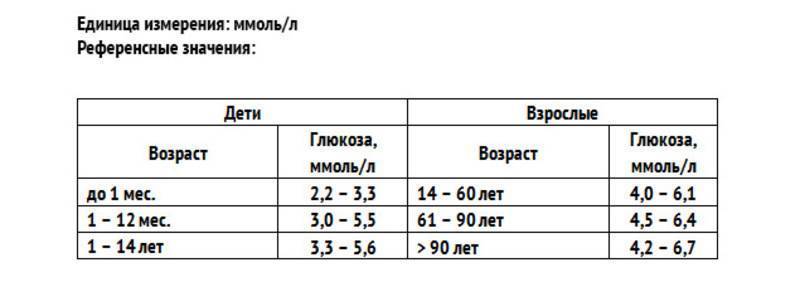
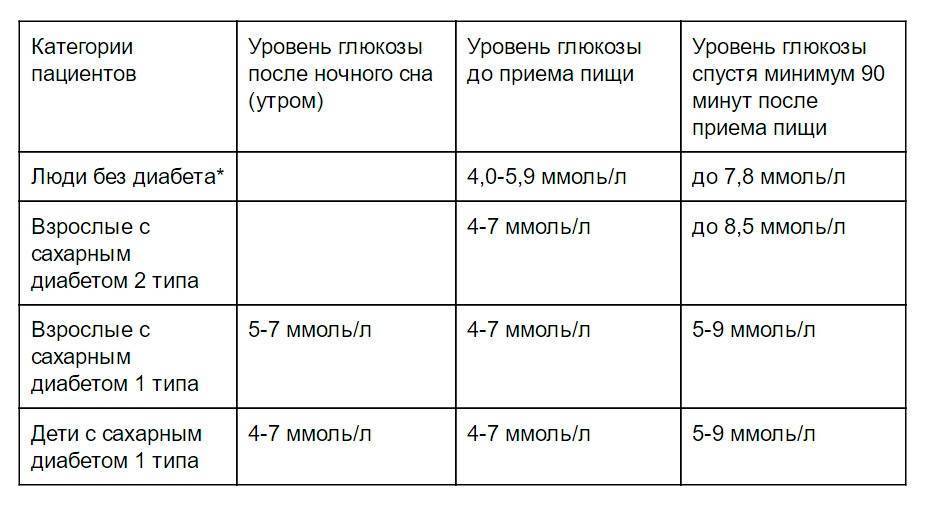
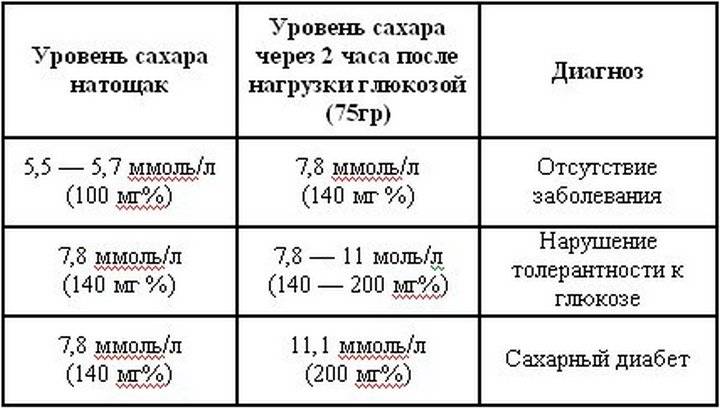
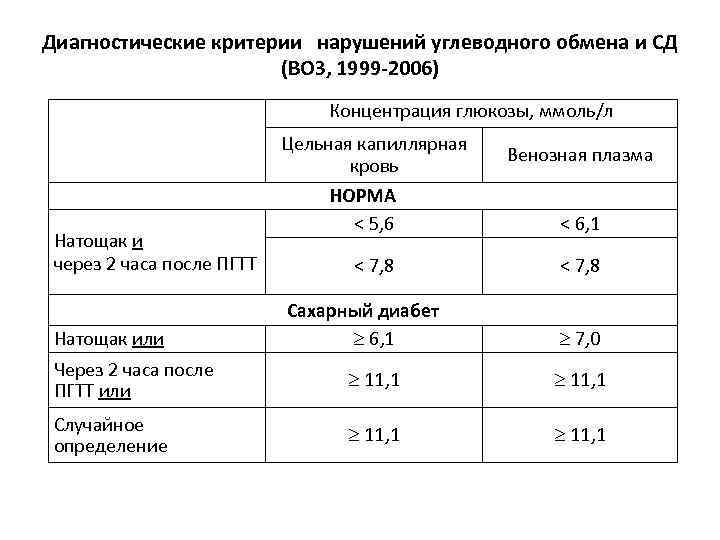
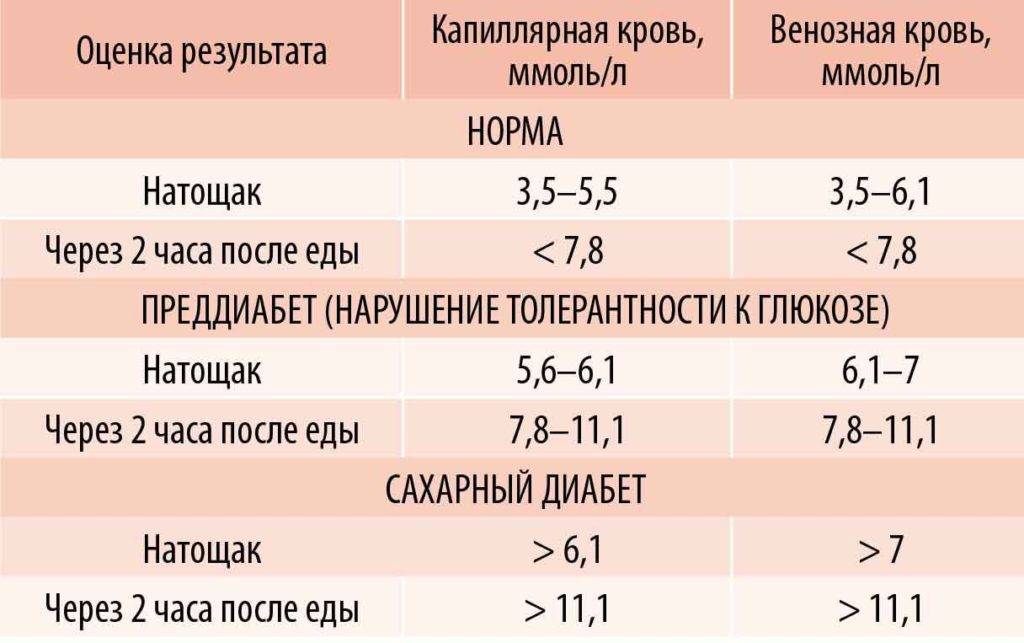
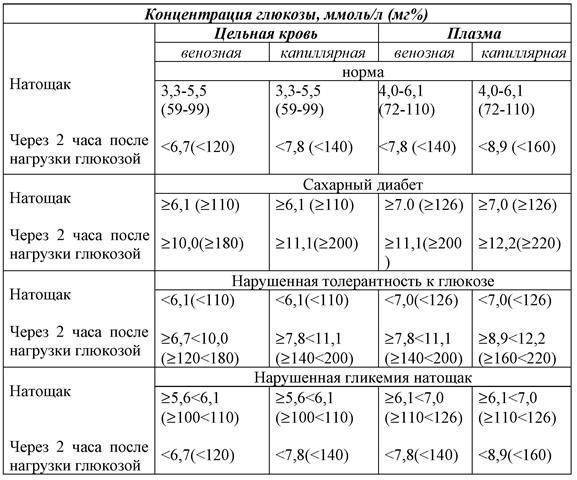
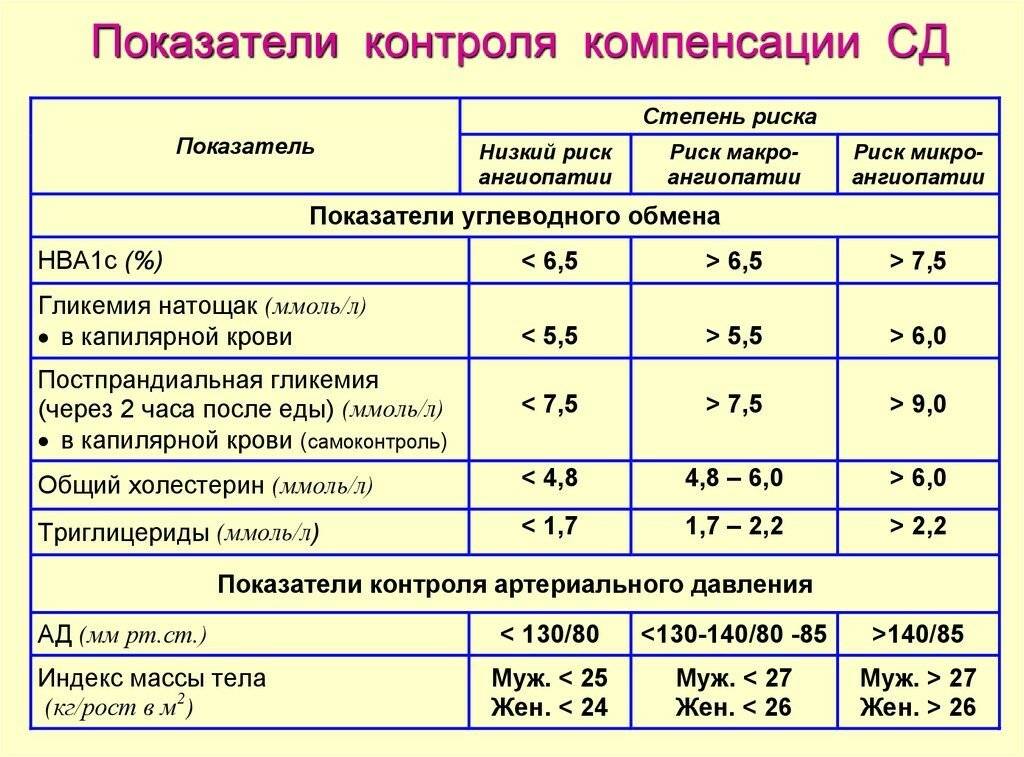
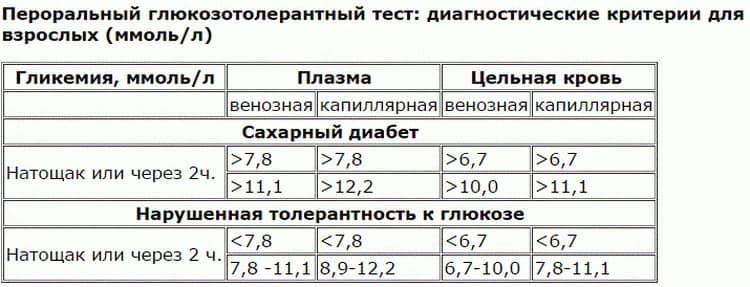
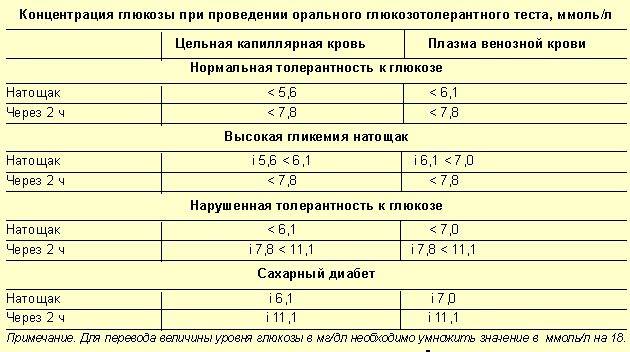
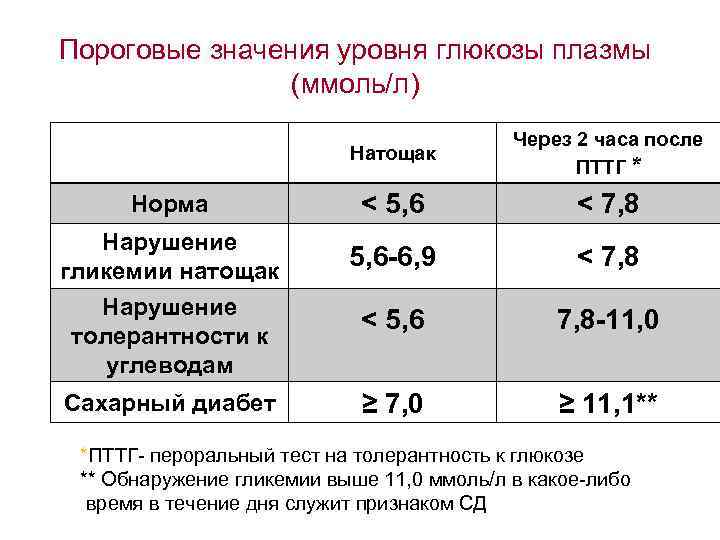
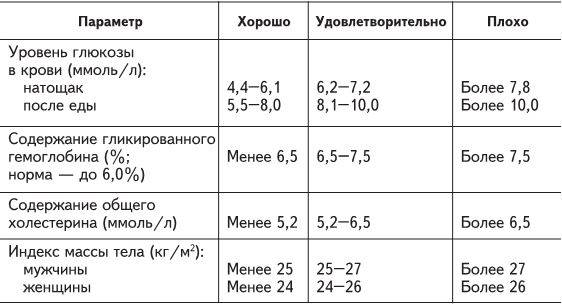
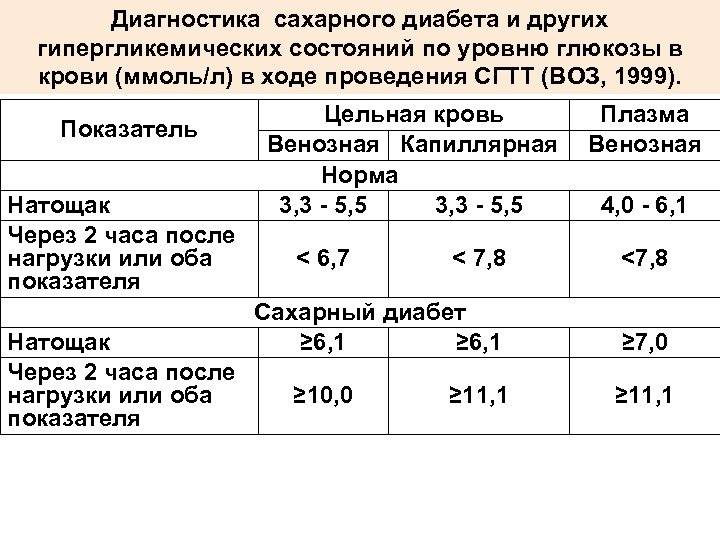
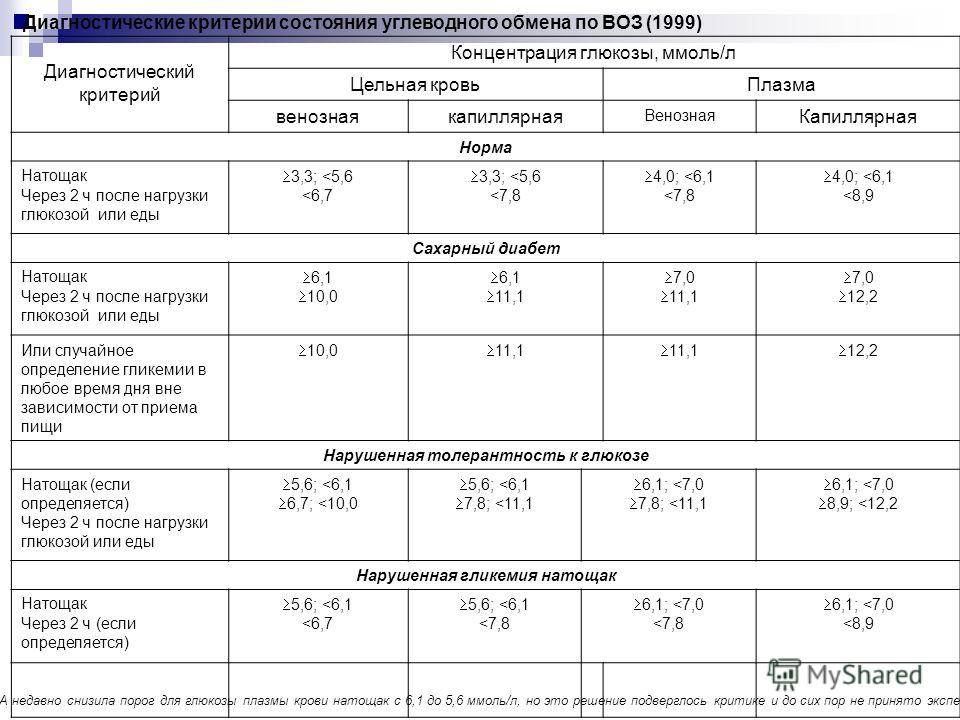
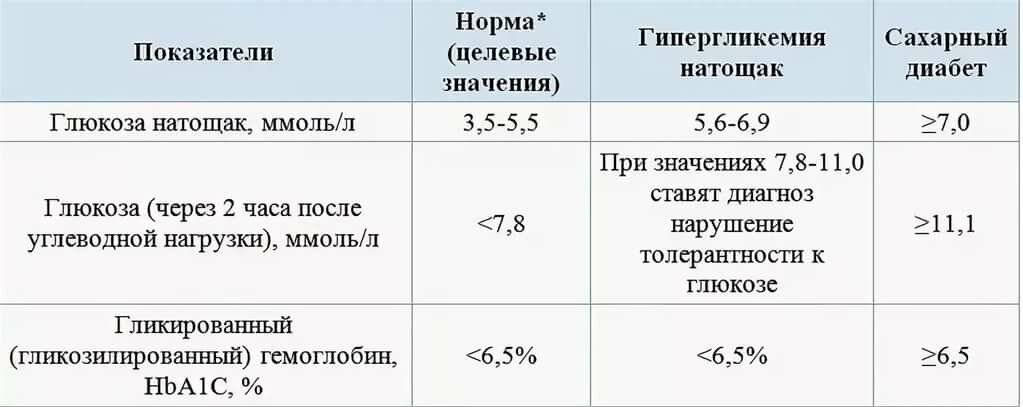
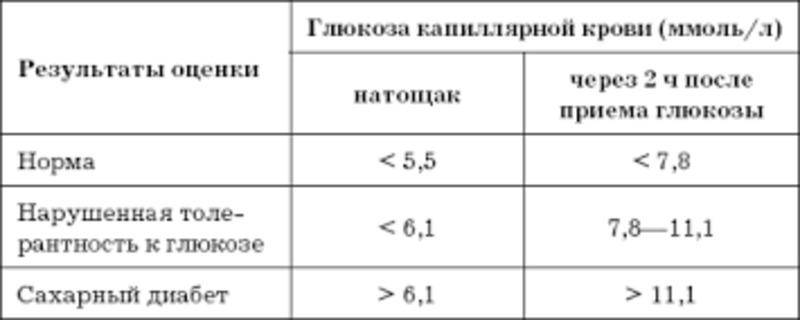


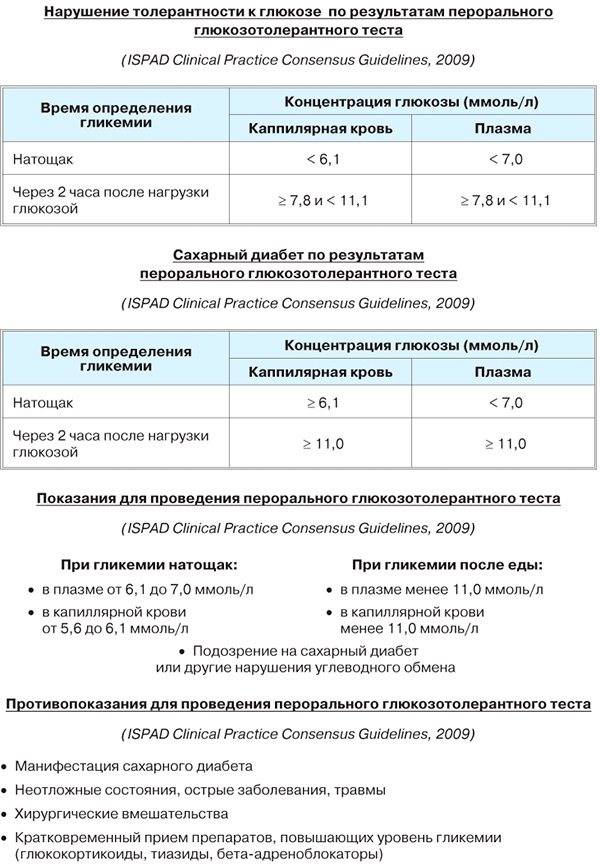
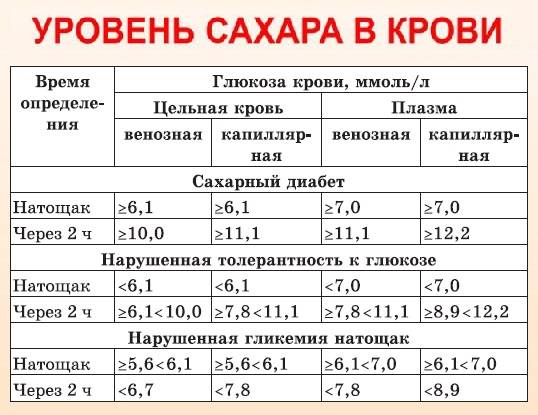
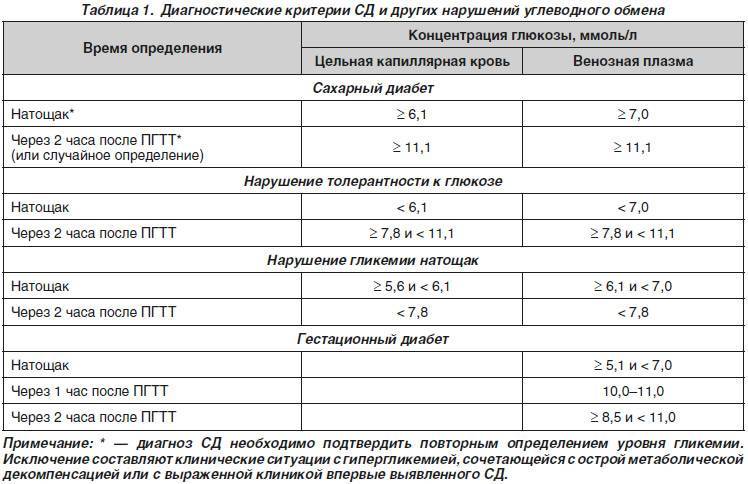
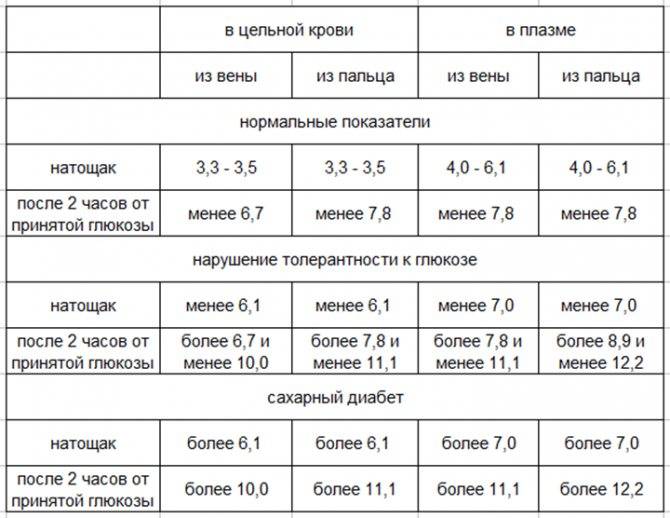

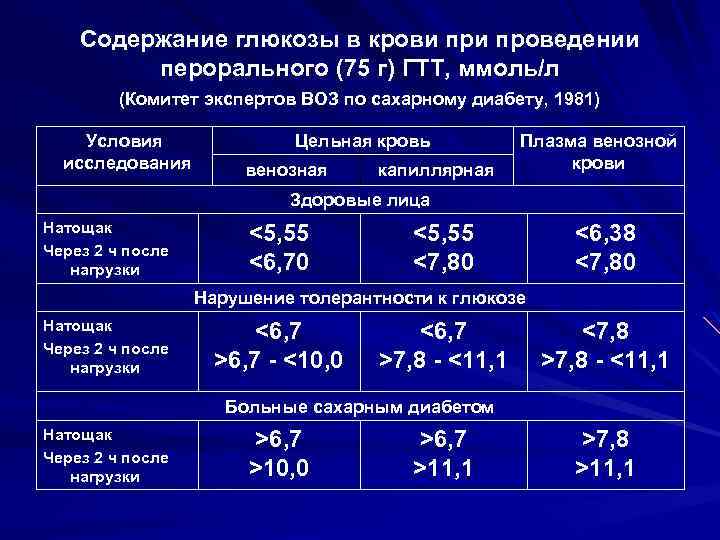

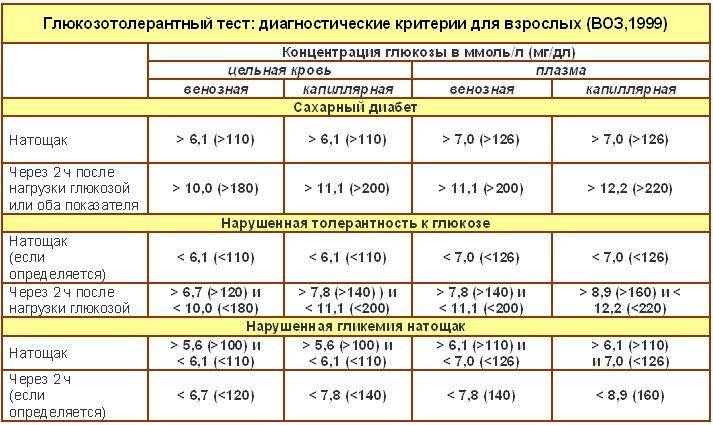
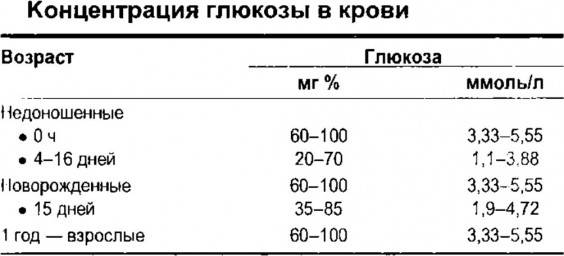
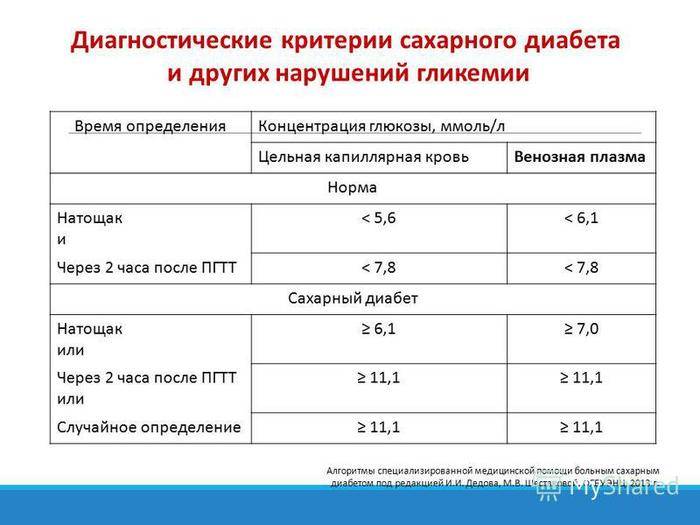

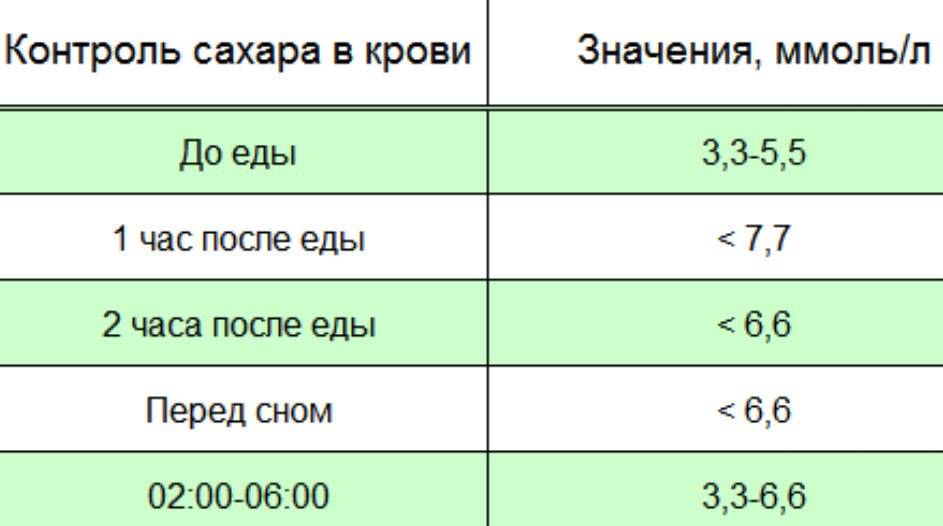
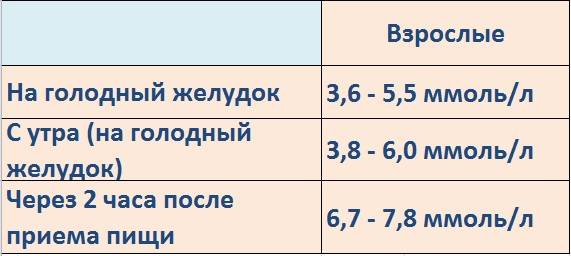
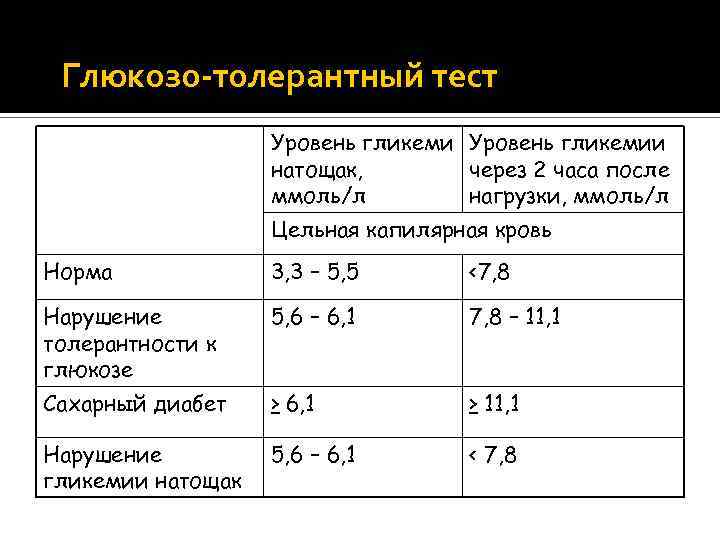
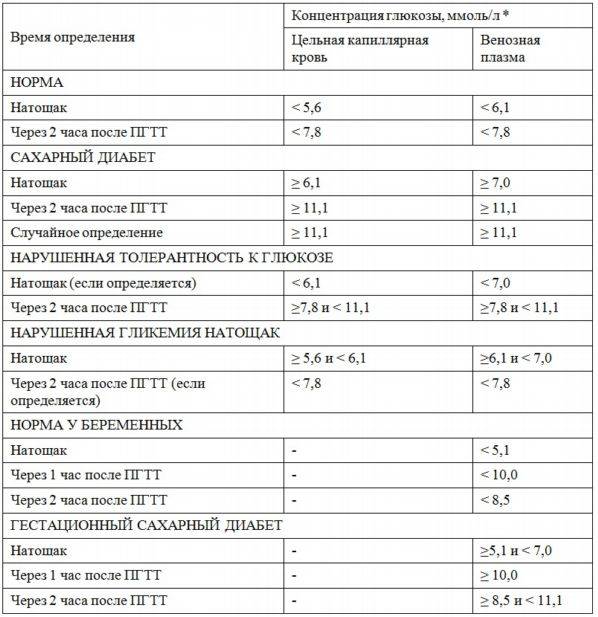

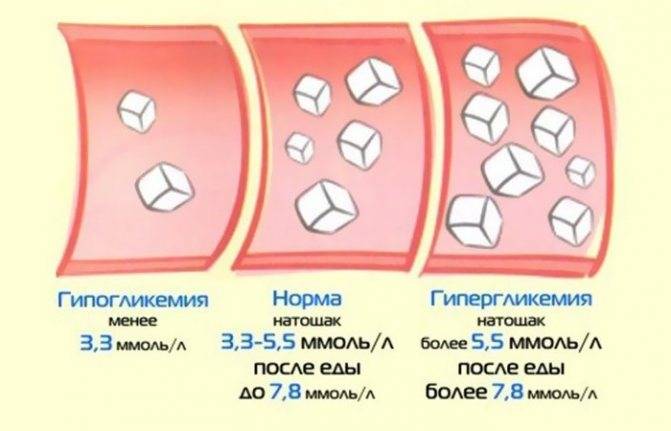




Определение уровня сахара в крови у детей очень важно для их здоровья! Нужно следить за такими показателями, как высокая жажда, частое мочеиспускание, быстрая утомляемость, потеря веса без особой причины и частые инфекции. Если заметили что-то подобное, лучше обратиться к врачу для анализа. Заботьтесь о здоровье своих детей!