SQLITE NOT INSTALLED
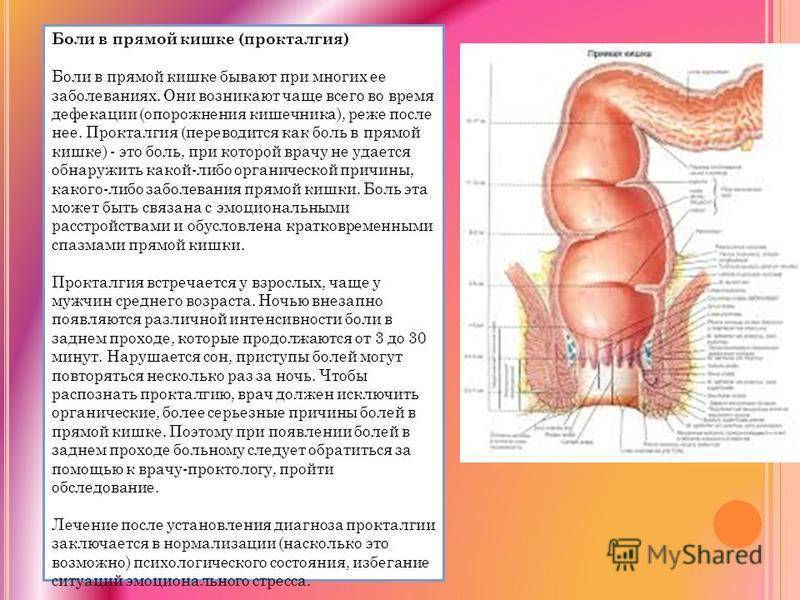
Методы лечения проктита
Лечение проктита включает в себя использование медицинских препаратов, диету и лечебную физкультуру. В случае осложнений проводится хирургическое лечение.
Медикаментозная терапия
Лечение при проктите предполагает использование антибактериальной терапии. Антибиотики назначаются в зависимости от того, какая инфекция вызвала воспаление.
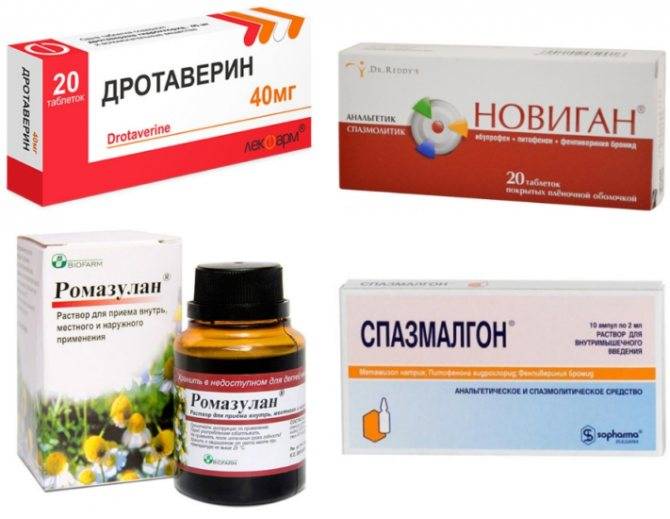
Обычно пациентам также назначаются лечебные клизмы и ванночки. С этой целью используются отвары лекарственных трав, позволяющих снять раздражение в кишечнике, устранить воспаление и обладающих антисептическим действием. Используются также ректальные свечи.
Для снятия боли и спазмов применяются спазмолитические средства и антигистаминные препараты.
Коррекция диеты
При проктите следует соблюдать специальную диету. Пища не должна быть жирной, а также солёной, острой, пряной или кислой. В случае обострения необходимо исключить употребление свежих фруктов и овощей. Алкоголь в период болезни употреблять нельзя.
Лечебная физкультура
Больным проктитом противопоказано длительное пребывание в сидячем положении: это приводит к ослаблению тазовых мышц и застойным явлениям в области таза и ног. Для ускорения выздоровления рекомендуется выполнять назначенный врачом комплекс упражнений.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Что еще может быть?
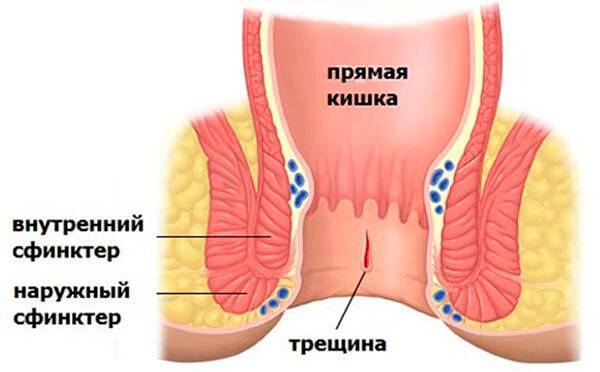
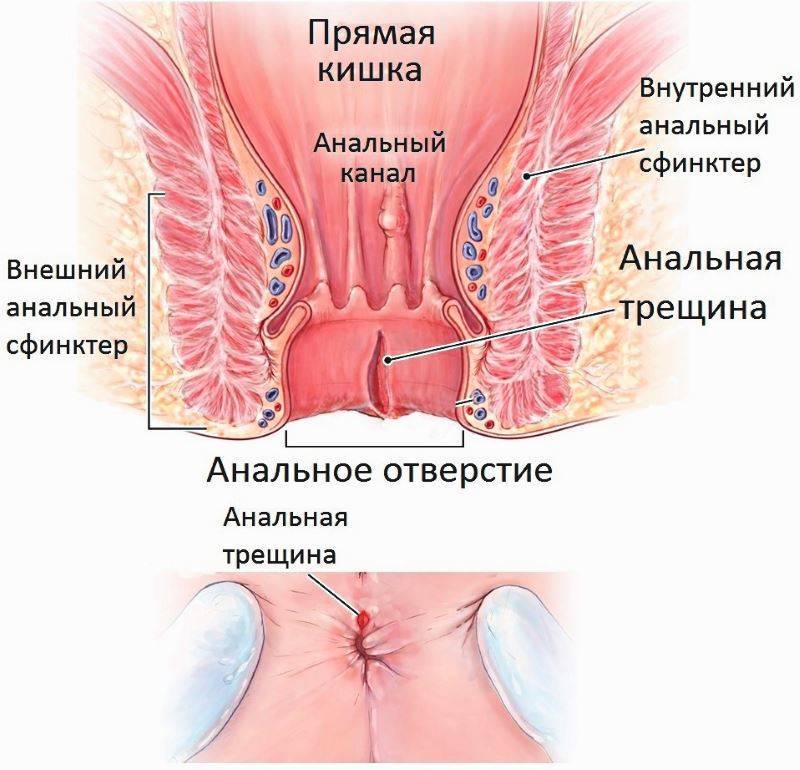
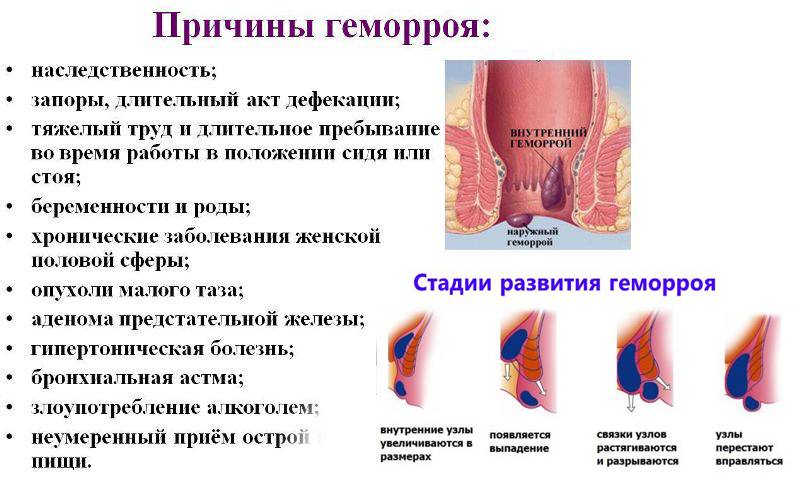
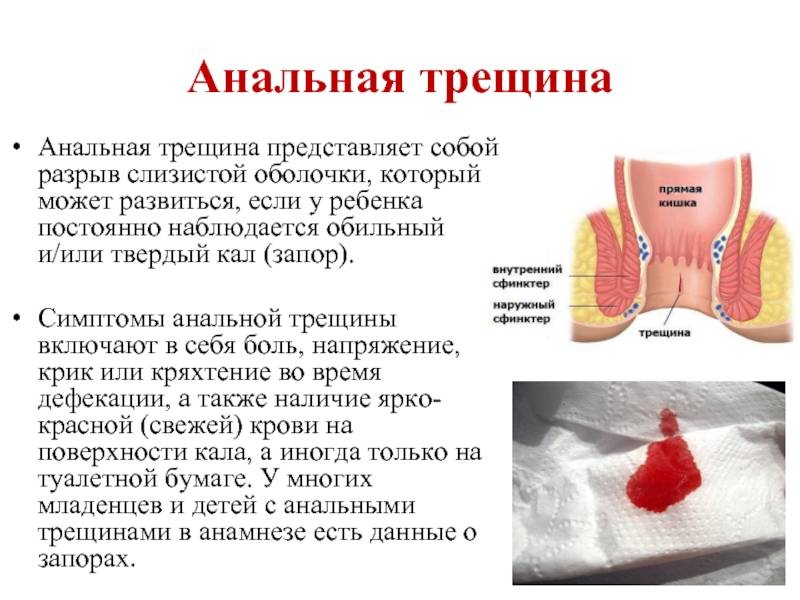
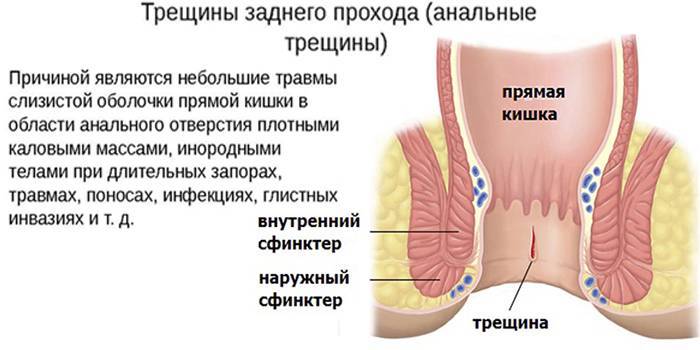
Механическая причина образования трещины – плотный стул и запор, которые способствуют травмированию слизистой. Трещина также возникает при воспалении, желудочно-кишечного тракта. Поражение одного отдела пищеварительной системы влечет за собой воспаление слизистой всего желудочного тракта.
Острая форма заболевания сопровождается сильной болью в районе анального отверстия. В дни менструации из-за застоя крови болевые ощущения усиливаются. Консервативное лечение трещины в прямой кишке включает в себя: нормализацию стула, ванночки с лечебными растворами, прием препаратов, снимающих спазмы. Хирургическое лечение заключается в применение метода иссечения трещины.
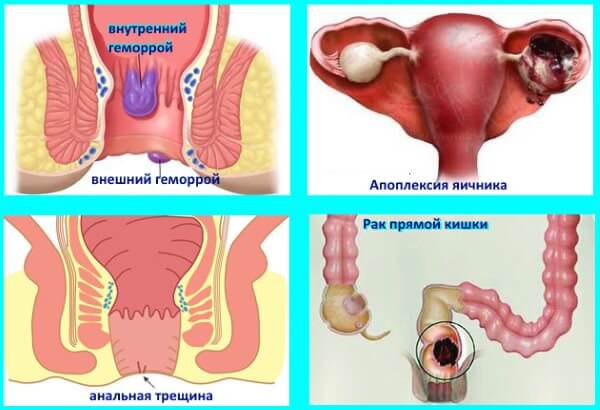
- Рак прямой кишки. Развивается не так быстро, и на 1 этапе заболевания обнаруживается редко. Основные симптомы начальной стадии рака – хронический запор и геморроидальные узлы в прямой кишке. На позднем этапе заболевания развивается непроходимость кишечника, болит желудок, возникают проблемы с дефекацией. Наиболее эффективный метод лечения – удаление опухоли и тканей, пораженных метастазами.
- Сфинктерит – воспаление круговой запирательной мышцы прямой кишки. Причины, способствующие развитию патологии: хроническое воспаление желудочно-кишечного тракта, дисбактериоз, частая диарея, опухоль прямой кишки, аутоиммунная патология. Провоцирующими факторами являются неправильное питание, малоподвижный образ жизни, переохлаждение, лучевая терапия, алкоголизм.
- Прокталгия – это спазм мышц прямой кишки, который не является серьезной патологией, не имеет осложнений. Заболевание плохо поддается лечению, у женщин протекает в более осложненной форме. Существует 3 типа заболевания. Первичная прокталгия возникает ночью и сопровождается острой болью. Болевой синдром распространяется в промежность, поясничный отдел позвоночника. Данная патология развивается вследствие психического перенапряжения, стресса, депрессии.
- Спастическая прокталгия сопровождается продолжительными болями. Причины возникновения: проблемы с дефекацией, нарушенная работа кишечника.
Летучая прокталгия вызывается травмой копчика, запорами, остеохондрозом поясничного отдела позвоночника.
Боли появляются внезапно, способны длиться от нескольких минут до нескольких часов. Лечение прокталгии заключается в облегчение болевого синдрома. Для этого применяют новокаиновую блокаду, физиотерапию, седативные и успокоительные средства, массаж заднего прохода и копчиковой зоны.
https://youtube.com/watch?v=ugARDmGL8_A
Лечение.
Лечение вульводинии направлено на облегчение симптомов и не имеет универсальных схем. Для многих пациенток наиболее эффективным является сочетание различных процедур. Иногда требуется значительное количество времени для подбора правильного метода лечения, а также продолжительный период после начала терапии, прежде чем наступит явное облегчение.
Известные варианты лечения:
Лекарственная терапия. Стероиды, трициклические антидепрессанты или противосудорожные препараты помогут уменьшить хроническую боль. Антигистаминные препараты снимут зуд.
Терапевтический аутотренинг. Эта терапия поможет уменьшить боль, научив вас расслаблять мышцы таза и контролировать реакцию вашего тела на проявления болезни.
Местная анестезия. Местные лекарства, такие как лидокаиновая мазь, обеспечивает временное облегчение симптомов. Ваш врач может рекомендовать применение лидокаина за 30 минут до полового акта, чтобы уменьшить дискомфорт. Следует помнить, что использование лидокаиновой мази может вызвать у вашего партнера снижение ощущений и временное онемение кожи пениса после полового контакта.
Блокады нервных волокон. Женщинам, давно страдающим от боли, которая не поддаётся другим методам лечения, могут помочь инъекционные блокады нервных окончаний в области вульвы.
Терапия тазового дна. Многие женщины с вульводинией испытывают гипертонус мышц тазового дна, которые поддерживают матку, мочевой пузырь и кишечник. Упражнения для расслабления этих мышц могут помочь облегчить боль вульводинии.
Хирургическое вмешательство. В случаях локализованной вульводинии или вестибулодинии, операция по удалению кожи и тканей (вестибулэктомия) в зоне поражения снимает боль у некоторых женщин.
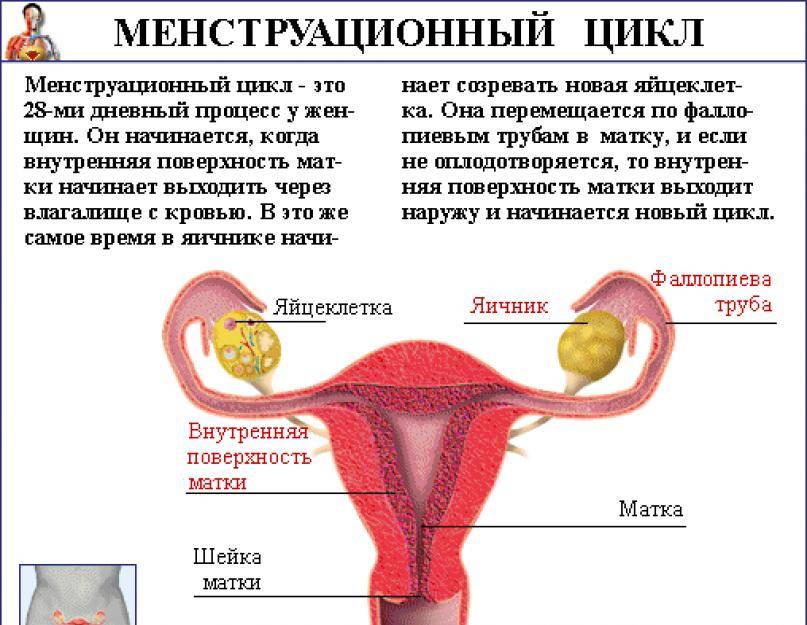
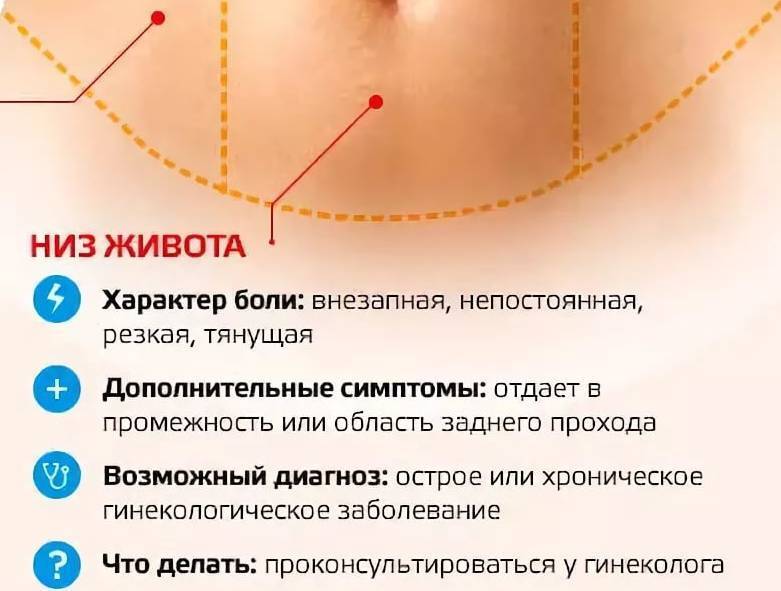
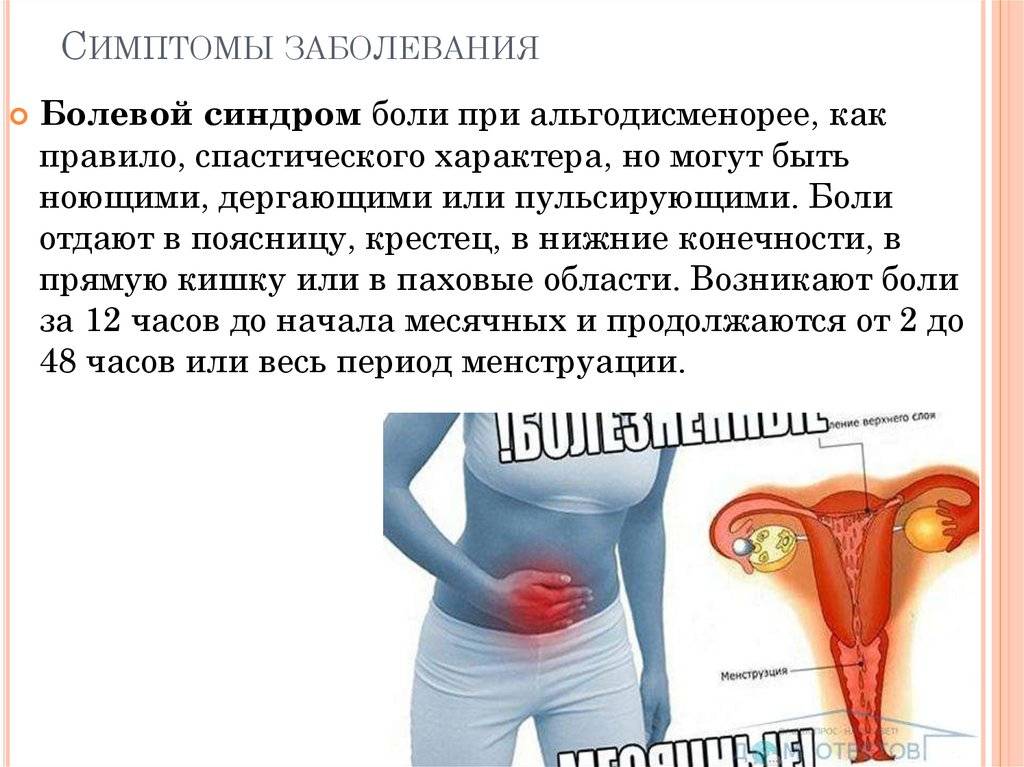
Боль в кишечнике во время месячных
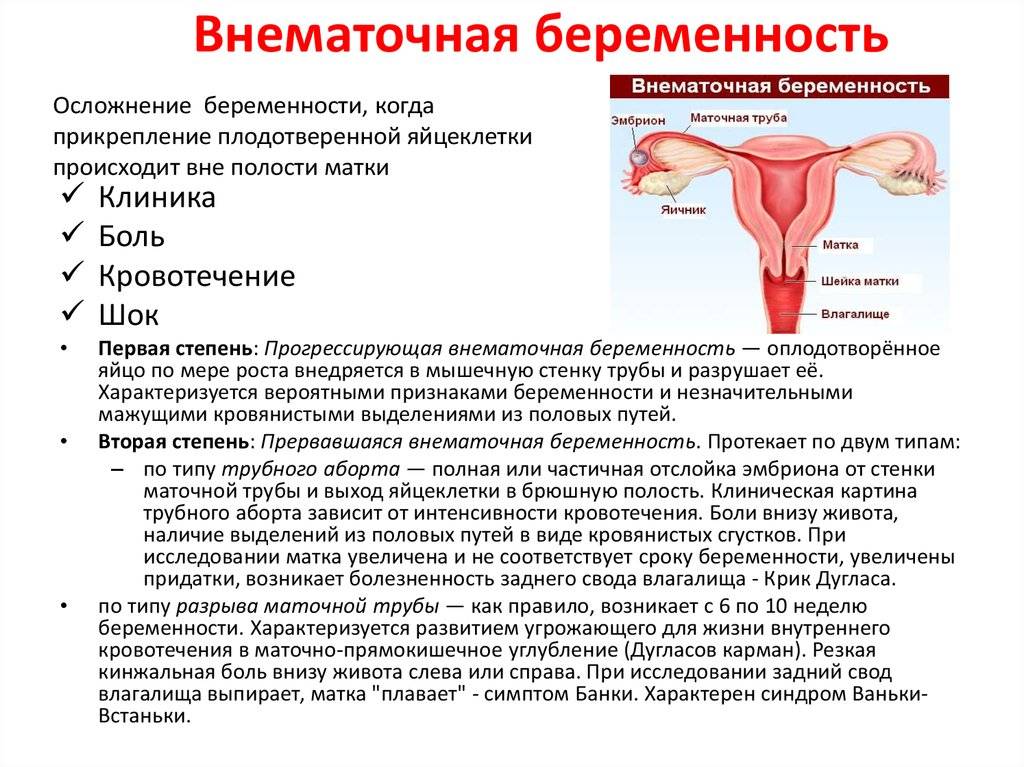
В период менструации у женщин нередко изменяется консистенция фекалий и частота позывов к испражнению. Это проявляется поносом, запором, спазмами в кишечнике. Характер боли ноющий, тянущий, схваткообразный, а при дефекации – острый, резкий или вызывающий полуобморочное состояние. Такие симптомы возможны при ПМС, синдроме раздражения кишечника, дисфункции щитовидки либо половых желез, патологий репродуктивных, пищеварительных органов.

Иногда непонятно: дискомфорт связан с подготовкой матки к месячным или есть проблемы с кишечником. Женщине рекомендуется проконсультироваться у гастроэнтеролога, проктолога, гинеколога, как только появились рези, нарушение стула во время менструации.
Причины болей в кишечнике и желудке при месячных таковы:
- недостаток прогестерона;
- пониженный уровень эндорфинов;
- колебание уровня гормонов (овуляция, менструация);
- отравление пищевыми продуктами;
- побочный эффект от приёма лекарств;
- заболевание матки, влагалища, яичников;
- патологии толстой кишки;
- употребление гормональных средств оральной контрацепции.
Аномальное количество простагландинов также может стать причиной боли в кишечнике перед месячными, диареи, головокружения, образования язвы, тошноты. Чтобы матка правильно сокращалась, они не должны иметь слишком низкий или высокий уровень.
Синдром раздраженного кишечника (СРК) сопровождается симптомами, схожими с проявлениями воспалительного процесса в ЖКТ, инфицированием бактерией или вирусом. Он характеризуется расстройствами стула, резями при позывах к дефекации и болями во время опорожнения кишечника.
Другие симптомы:
- мигрени;
- истерики;
- усталость;
- тревожность;
- плохое самочувствие;
- вздутие;
- ощущение не полностью опустошённой прямой кишки.
Лечение начинают после обследования и врачебной консультации. Поскольку лабораторные анализы всегда показывают отсутствие патогенных возбудителей, медики считают, что наличие СРК имеет психологическую подоплёку и тесно связано с предменструальным синдромом или месячными. Рекомендуется вести здоровый образ жизни, заниматься йогой или гимнастикой без физических нагрузок, сбалансировать рацион.
Профилактические меры

В период лечения рекомендуется отказаться от интенсивных физических нагрузок, алкогольных напитков. Необходимо наладить режим работы и отдыха, уделять достаточное количество времени полноценному сну.
Соблюдение простых профилактических мер поможет избежать болевых ощущений. Не следует самостоятельно подбирать гормональные контрацептивы, это может сделать только врач. Необходимо избегать переохлаждений, своевременно лечить простудные и другие недуги, сбалансировать режим питания, соблюдать правила личной гигиены.
При обнаружении симптомов одного из заболеваний рекомендуется не откладывать визит к специалисту. Это позволит вовремя выявить патологию и предотвратить осложнения.
источник
Симптомы
Как правило, при люмбоишалгии симптоматика бывает на одной стороне, и боль начинается от поясницы и проходит вниз по задней поверхности бедра вниз к стопе.
- Боль в пояснице обычно менее интенсивная, чем в ноге.
- Боль, как правило, с одной стороны поясницы с иррадиацией в ягодицу или бедра по ходу седалищного нерва — по задней поверхности бедра голени и стопы.
- Боль уменьшается при положении пациента лежа и при ходьбе и усиливается в положении стоя или сидя.
- Боль носит острый жгучий характер.
- Некоторые пациенты могут описывать ощущение покалывания, онемения или слабости в ноге.
- Слабость или онемение при перемещении ноги.
- Сильная или стреляющая боль в ноге, которая может приводить к затруднениям при стоянии или ходьбе.
- В зависимости от локализации воздействия на седалищный нерв боли могут быть и в стопе и пальцах стопы.
Симптомы при люмбоишалгии зависят от того, где произошла компрессия корешка.
Например:
- L4 корешок — симптомы обычно будут проявляться на бедре. Пациенты могут чувствовать слабость при выпрямлении ноги и, возможно, снижение коленного рефлекса.
- L5 корешок – симптомы могут проявляться в большом пальце стопы и лодыжке. Пациенты могут чувствовать боль или онемение в верхней части стопы ( между большим и вторым пальцем стопы).
- S1 корешок – симптомы могут проявляться на внешней части стопы с иррадиацией в пальцы стопы и мизинец. Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
При компрессии нескольких корешков возможно комбинация симптомов.
Существует ряд симптомов, которые заслуживают особого внимания, так как требуют экстренной медицинской помощи, иногда вплоть до хирургического вмешательства. Эти симптомы следующие:
- Симптомы, которые продолжают прогрессировать, а не уменьшаться, что может свидетельствовать о возможном повреждение нервов, особенно при наличии прогрессировании неврологической симптоматики (например, появление слабости в ноге).
- Симптомы люмбоишалгии есть в обеих ногах и есть признаки нарушения функции кишечника или мочевого пузыря, что может быть признаком синдрома конского хвоста. При синдроме конского хвоста показано экстренное хирургическое вмешательство.
При наличии таких симптомов необходимо срочно обратиться за медицинской помощью
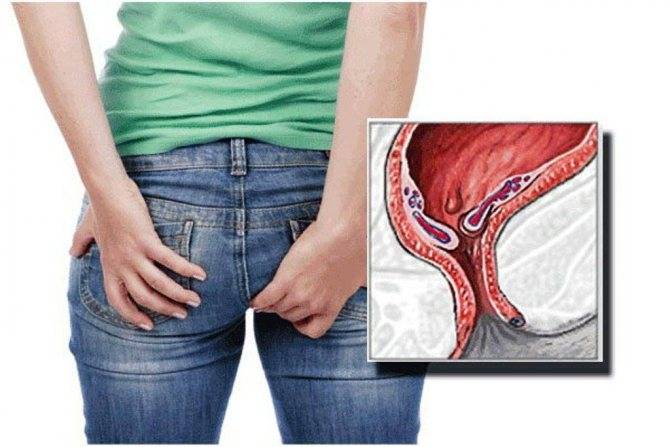
Причины парапроктита
В большинстве случаев воспаление вызывают условно-патогенные бактерии и грибы, которые в норме присутствуют в кишечнике человека; однако, если им удаётся преодолеть слизистую оболочку и попасть в ткань, окружающую прямую кишку, в условиях отсутствия кислорода они начинают стремительно размножаться и вызывают острый воспалительный процесс. Как правило, парапроктит вызывается сразу комплексом возбудителей, в число которых может входить стрептококки, стафилококки, кишечная палочка.
Спусковым механизмом развития парапроктита может быть любое повреждение слизистой прямой кишки. Поэтому в число факторов риска парапроктита входят:
- анальные трещины;
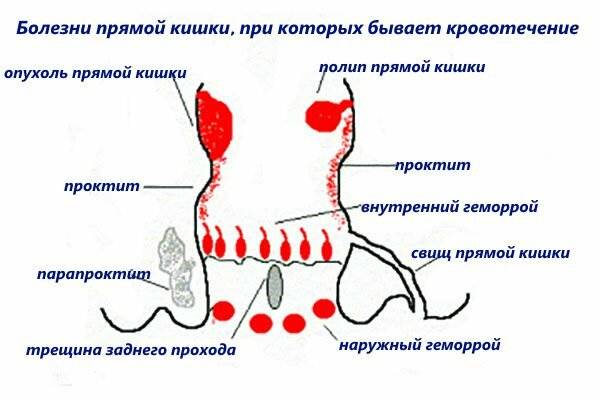
- проктит
(воспаление слизистой оболочки прямой кишки); - запоры
(плотные каловые массы могут травмировать слизистую); - диарея
(длительное расстройство стула приводит к повреждению слизистой оболочки); -
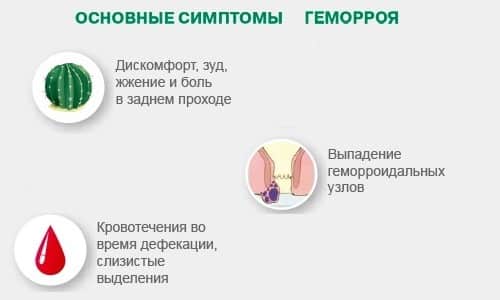
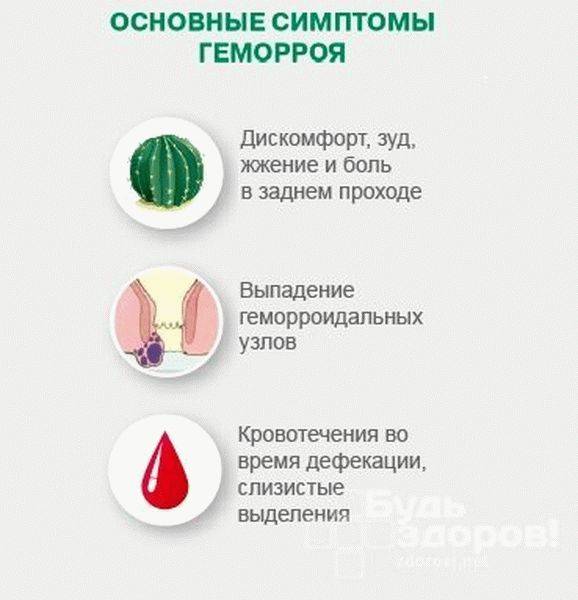
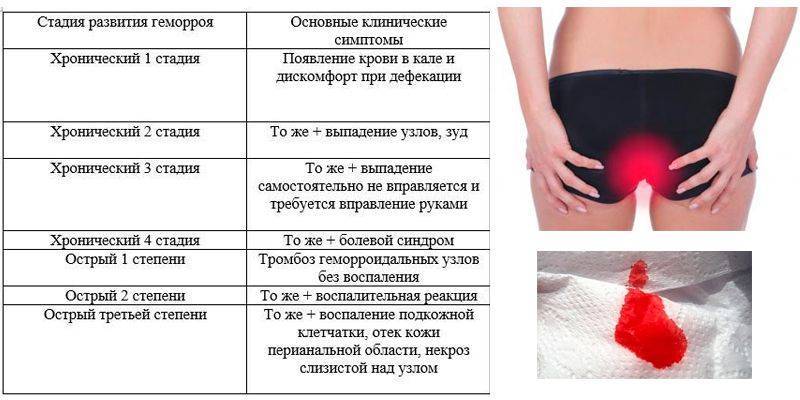
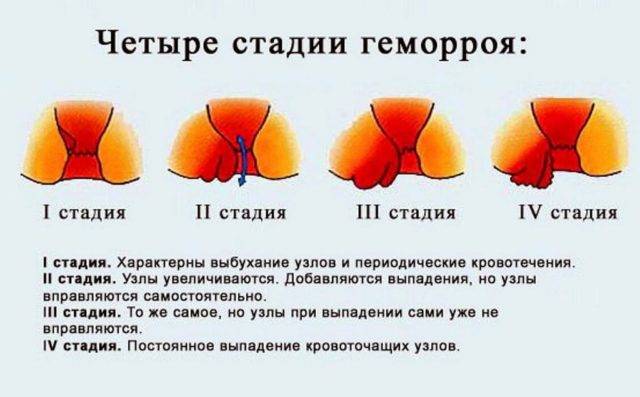
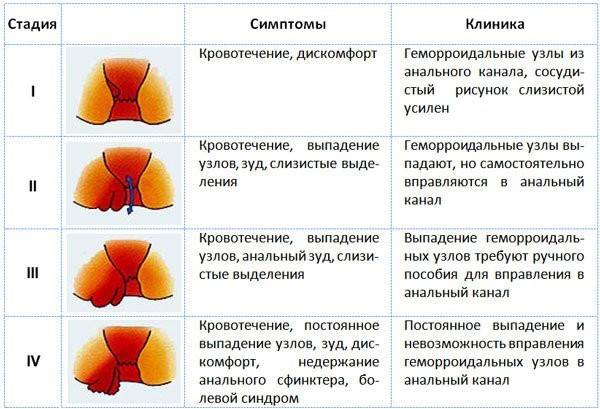
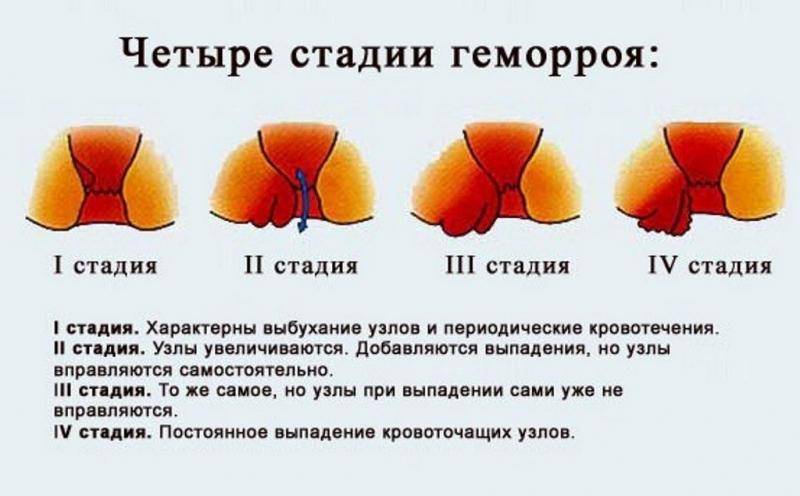
геморрой
(лопнувшие геморроидальные узлы образуют открытые ранки).
Часто инфекция проникает через анальные железы. Данные железы предназначены для выделения ферментов, способствующих перевариванию пищи, и слизи, облегчающей прохождение каловых масс. Анальные железы выходят в прямую кишку в криптах – тканевых карманах, открытых навстречу движения каловых масс. В случае нарушения процесса опорожнения прямой кишки или при травме крипты (даже незначительной), крипта может закупориться. В результате в железе развивается воспалительный процесс, и инфекция по её протоку попадает в клетчаточные пространства.
Иногда инфекция может попасть в околопрямокишечные ткани с током крови. В этом случае источником инфекции могут быть воспалительные процессы в других органах.
Диагностические критерии и дифференциальный диагноз
Proctalgia fugax рассматривается как часть спектра функциональных расстройств кишечника. По определению она связана с болью, которая длится 30 минут или меньше. Функциональная аноректальная боль, продолжающаяся более 30 минут, классифицируется как синдром levator ani, когда возникает сопутствующая болезненность при пальпации мышц тазового дна или неуточненная функциональная аноректальная боль.
Диагноз ставится на основании характерной истории болезни вместе с исключением других причин анальной боли.
Диагностические критерии прокталгии фугакс:
- Рецидивирующие эпизоды боли, локализованные в аноректуме.
- Эпизоды длятся от секунд до минут, с максимальной продолжительностью 30 минут.
- Между эпизодами нет аноректальной боли.
- Исключение других причин аноректальной боли.
Дифференциальная диагностика прокталгии fugax проводится в отношении:
- геморроя;
- колоректального рака;
- анальной трещины;
- проктита;
- синдрома раздраженного кишечника;
- цистита;
- простатита;
- ретроректальных кист;
- аногенитальных кондилом;
- болезни Крона/язвенного колита;
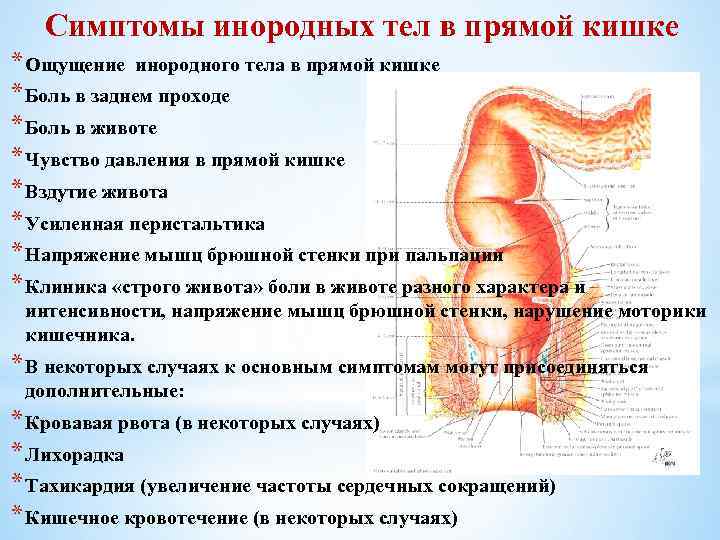
- наличия инородных тел в прямой кишке;
- дивертикулярной болезни;
- кокцигодинии;
- тромбоза сосудов аноректальной области;
- опухоли спинного мозга.
Часто встречающиеся патологии – анальная трещина, геморрой, перианальные гематомы и анальный рак, могут быть связаны с болевым синдромом прокталгии фугакс, но симптомы, характерные для этих заболеваний встречаются чаще, имеют более продолжительный характер и связаны с отклонениями, выявленными при осмотре.
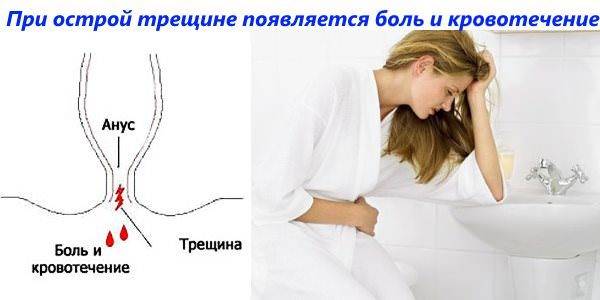
Боль при наличии анальной трещины почти всегда начинается с дефекации, но может длиться еще много часов после нее. При наружном анальном осмотре трудно диагностировать трещину, но она обычно видна после легкого растяжения с выворотом анального края и после проведения проктоскопии.
Рак кишечника
Для дифференциальной диагностики и соответственно исключения/подтверждения прокталгии фугакс применяются различные исследования:
- пальцевое ректальное обследование;
- ректороманоскопия;
- колоноскопия;
- ирригоскопия;
- УЗИ малого таза.
Медикаментозное лечение прокталгии fugax
Симптоматическое облегчение боли прокталгии обеспечивают блокаторы кальциевых каналов (дилтиазем, верапамил), местный нитроглицерин в виде спрея или таблеток под язык и вдыхание сальбутамола. Эти препараты используются во время приступа.
Практически во всех случаях первоначальное лечение прокталгии фугакс должно включать комбинацию простых анальгетиков, противовоспалительных средств или ингибиторов циклооксигеназы-2. Если эти лекарства не обеспечивают устранения симптоматики у пациента, следует добавить трициклический антидепрессант или габапентин.
Традиционно основой в лечении прокталгии fugax служили трициклические антидепрессанты. В частности, исследования продемонстрировали высокую эффективность амитриптилина. Также хорошо себя показали другие трициклические антидепрессанты – нортриптилин и дезипрамин. К сожалению, этот класс препаратов связан со значительными антихолинергическими побочными эффектами, включая сухость во рту, запоры, седативный эффект и задержку мочи
Поэтому такие лекарства следует применять с осторожностью тем, кто страдает глаукомой, сердечной аритмией и простатитом.
Чтобы свести к минимуму побочные эффекты, можно начать лечение амитриптилином или нортриптилином в дозе 10 мг перед сном. Доза может быть увеличена до 25 мг, если отсутствуют побочные эффекты и он хорошо переносится. Но даже при более низких дозах пациенты обычно сообщают о быстром улучшении нарушения сна и начинают испытывать некоторое облегчение боли через 10-14 дней.
Если пациент не испытывает каких-либо улучшений, доза титруется в сторону увеличения. Также рекомендуется добавлять габапентин отдельно или в сочетании с местными анестетиками и/или стероидами.
В некоторых случаях также используются для лечения боли при прокталгии селективные ингибиторы обратного захвата серотонина, например, флуоксетин. Следует отметить, что хотя такие препараты переносятся лучше, чем трициклические антидепрессанты, они, по-видимому, менее эффективны.
Если антидепрессанты неэффективны или противопоказаны, возможно применение габапентина. Габапентин следует начинать принимать с дозы 300 мг перед сном на 2 ночи. Пациент должен быть предупрежден о возможных побочных эффектах, включая головокружение, седативный эффект, спутанность сознания и появление сыпи.
Затем дозировку препарата увеличивают с шагом 300 мг. Ее вводят в равных дозах в течение 2 дней, если позволяют побочные эффекты, пока не будет достигнуто облегчение боли или пока не будет достигнута общая доза 2400 мг в день. Если пациент испытал частичное облегчение боли, измеряют показатели крови и препарат тщательно титруют в сторону увеличения, используя таблетки по 100 мг. Редко требуется более 3600 мг в день.
Все препараты применяются по назначению врача с индивидуальным подбором дозировок.
Осложнения
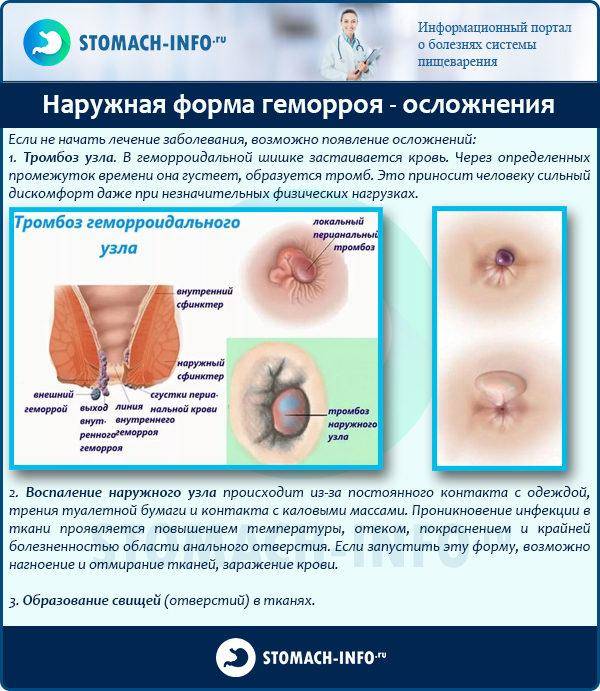
- Присоединение инфекции с переходом гнойного процесса на окружающие ткани. Возле кишки образуются абсцессы (гнойники), при прорыве которых формируются свищевые ходы. В результате содержимое кишечника может выходить в мочевой пузырь, половые пути и на кожу. Такая ситуация значительно улучшает состояние больного и требует оперативного лечения.
- Анальные трещины. Возникают из-за раздражения слизистой кислотами и ферментами, содержащимися в жидких каловых массах.
- Недержание кала. Поскольку жидкий стул достаточно тяжело удержать, он подтекает, пачкая белье и вызывая неприятный запах.
- Выпадение прямой кишки, при котором она выходит за пределы заднего прохода. В этом случае приходится делать операцию.
- Прямокишечные кровотечения. Потеря крови сопровождается снижением уровня гемоглобина и ухудшением снабжения тканей кислородом. У больного возникают головные боли, слабость, разбитость, ухудшение общего состояния, снижение работоспособности.
Методы лечения парапроктита
Единственный метод лечения парапроктита – операция.
Квалифицированные хирурги-проктологи «Семейного доктора» имеют богатый опыт лечения парапроктита любой степени сложности и иссечения параректальных свищей различной локализации. Операции проводятся в операционном блоке на базе комфортабельного стационара под местной или общей анестезией.
При остром парапроктите обнаруживается и вскрывается скопление гноя.
Лечение хронического парапроктита
При хроническом парапроктите также вскрываются зона образования гноя, обеспечивается тщательный его отток и очищение раны. После чего осуществляется иссечение свища.
Очень важно, чтобы операцию проводил опытный и квалифицированный хирург, поскольку анальные свищи при хроническом парапроктите могут давать рецидивы, то
есть возникать повторно. Это бывает, если воспалительный процесс полностью прекратить не удалось, например, по причине некачественного дренажа области воспаления
При обнаружении свища не следует откладывать визит к врачу, поскольку в любой момент может случиться рецидив воспаления и нагноения с возвращением остроты симптомов. Самостоятельно свищ зажить не может.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
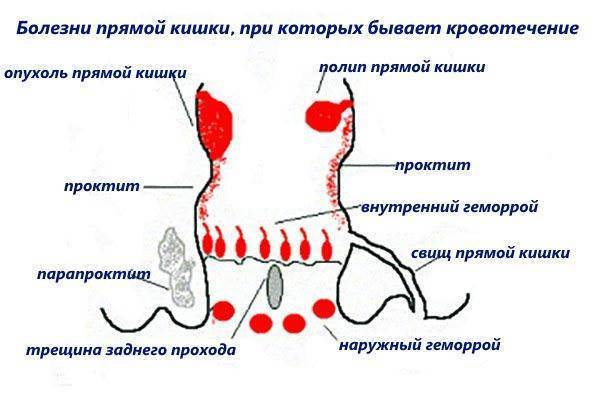
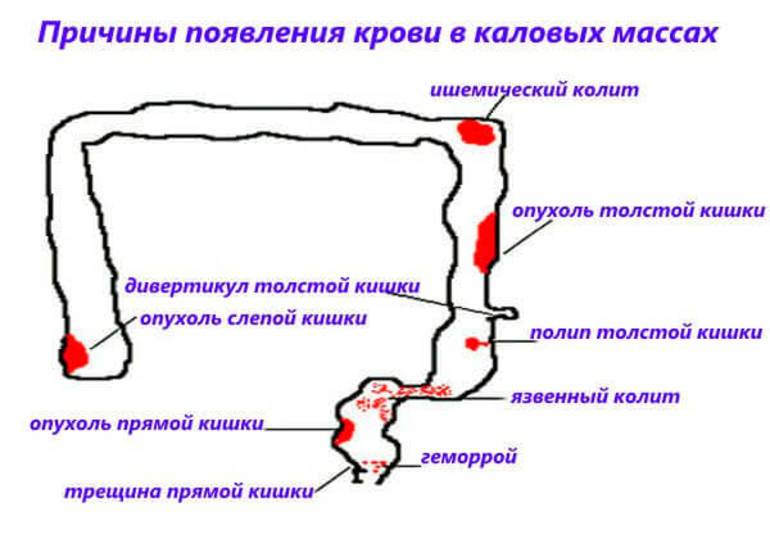
Как выяснить причины кровотечения
Для определения причин этого явления нужно пройти диагностику. Вначале проводится осмотр области ануса и пальцевое ректальное исследование. Врач осматривает и ощупывает (пальпирует) поражения перианальной области и прямой кишки. Пациенту назначаются:
- Аноскопия и ректоскопия, во время которых осматривается кишечная слизистая для выявления патологических изменений. При необходимости с подозрительных участков берется анализ на гистологию – обследование, при котором выявляется клеточный состав образования. Такая процедура обнаруживает раковые опухоли и доброкачественные новообразования.
- Анализ кала на гельминтов и простейших дает возможность исключить паразитические инфекции.
- Общий анализ крови и мочи показывает наличие воспалительного процесса и диагностирует анемию (малокровие), которая часто вызывается кровопотерей.
- Кровь на онкомаркеры СА 19-9, СА-50, РЭА – раково-эмбриональный антиген. Эти вещества образуются при раковых опухолях, в том числе поражающих толстый кишечник.