SQLITE NOT INSTALLED
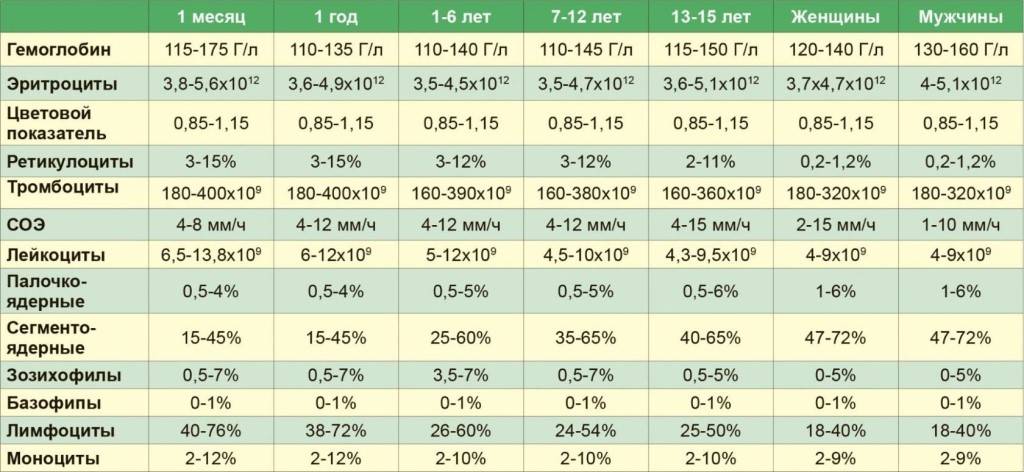
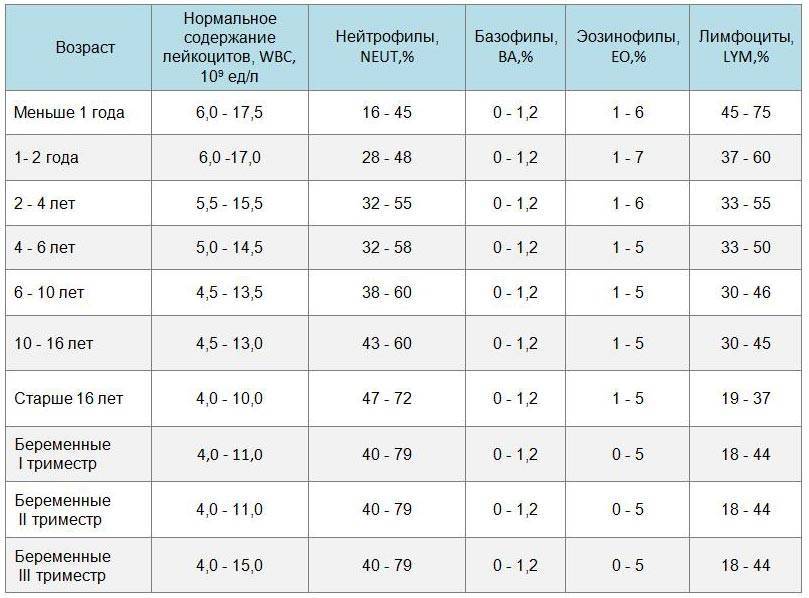
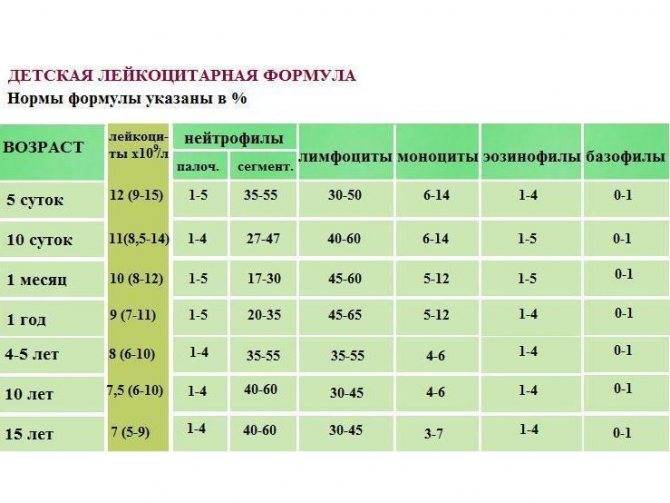
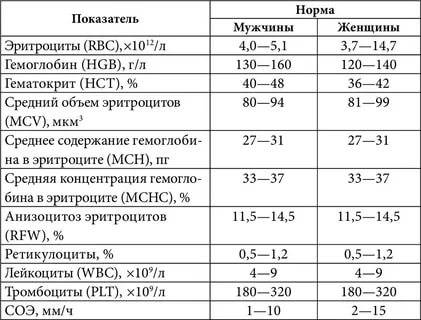
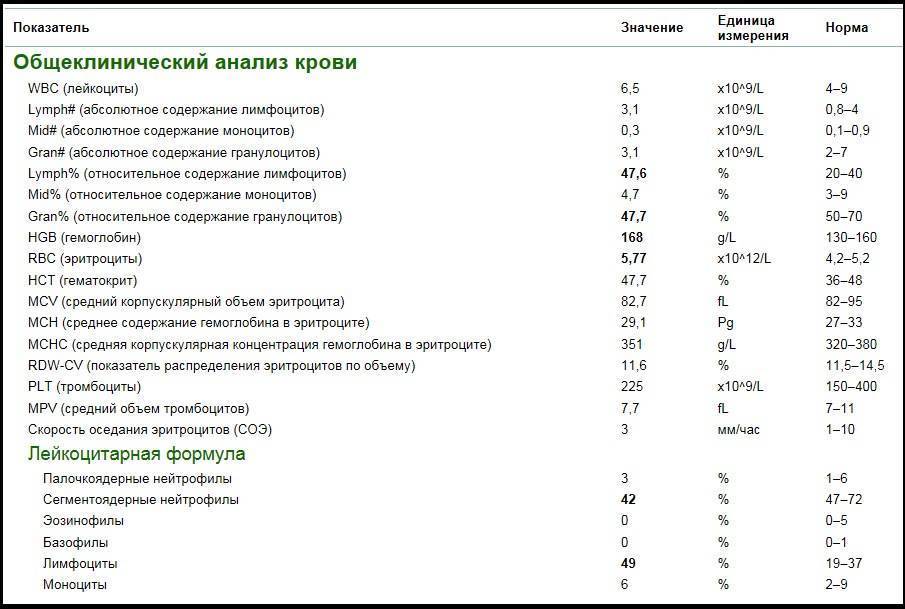
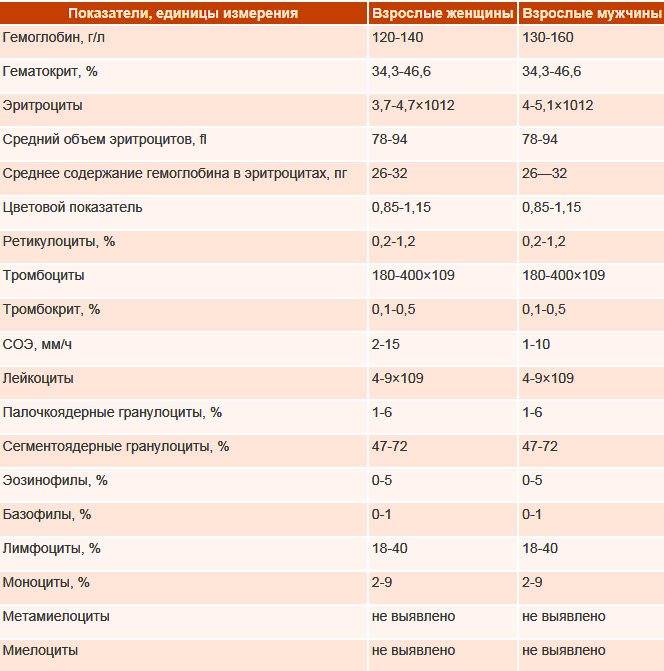
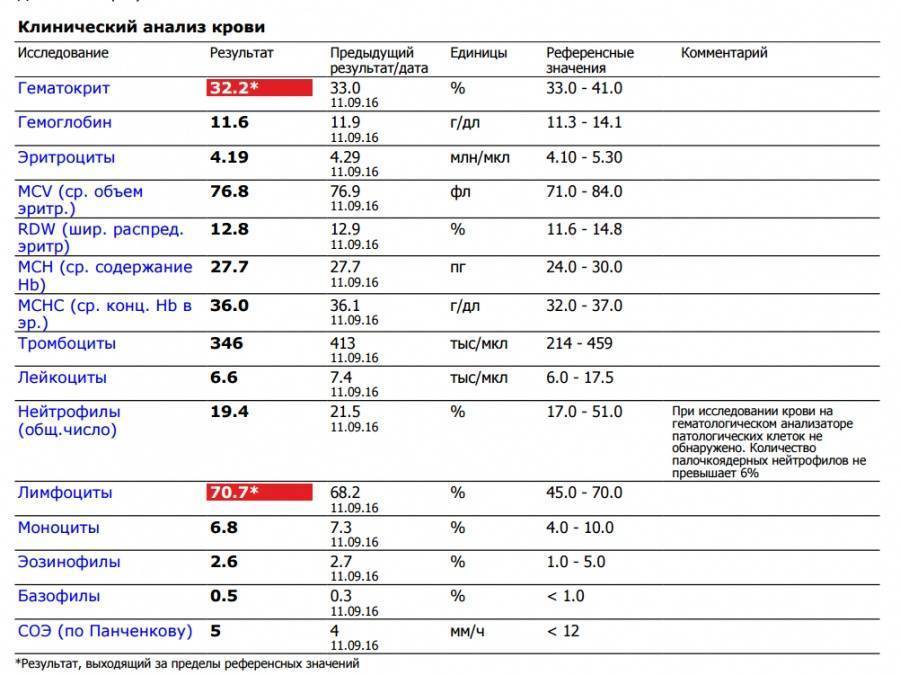
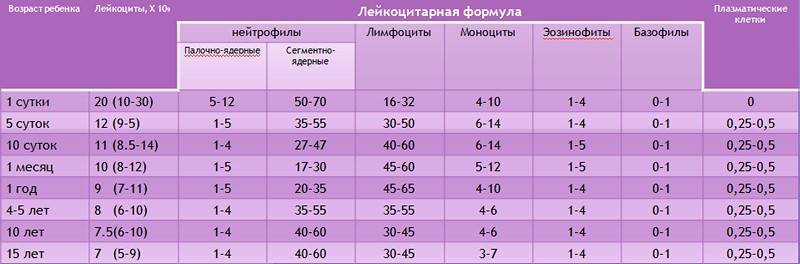
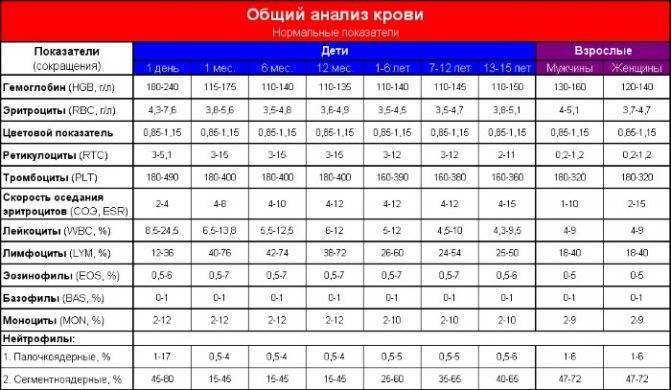
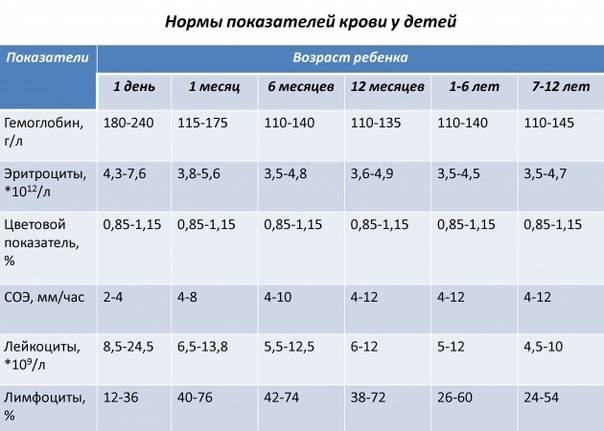
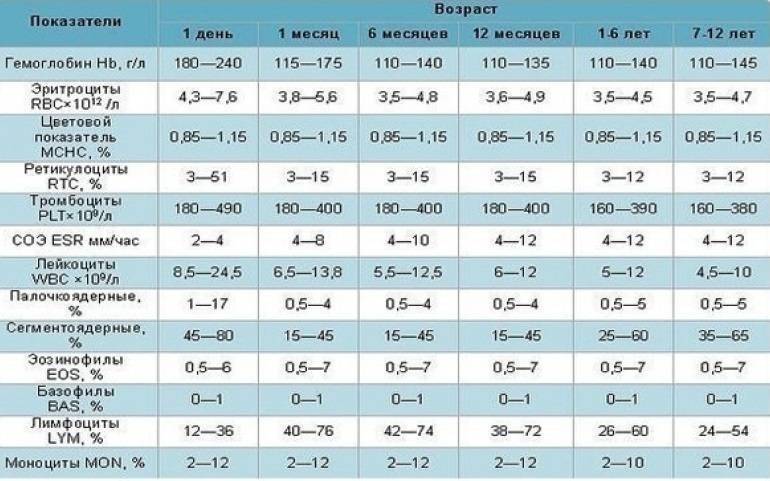
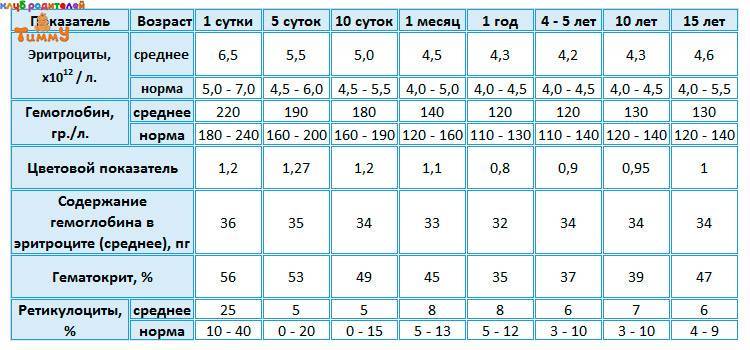
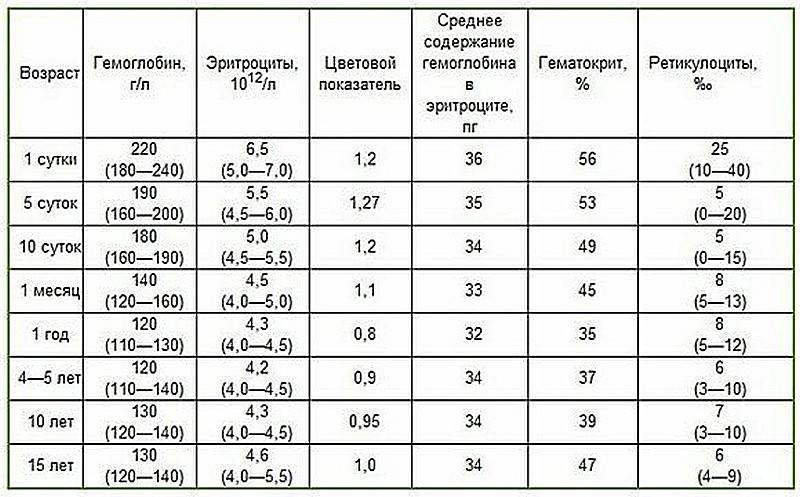
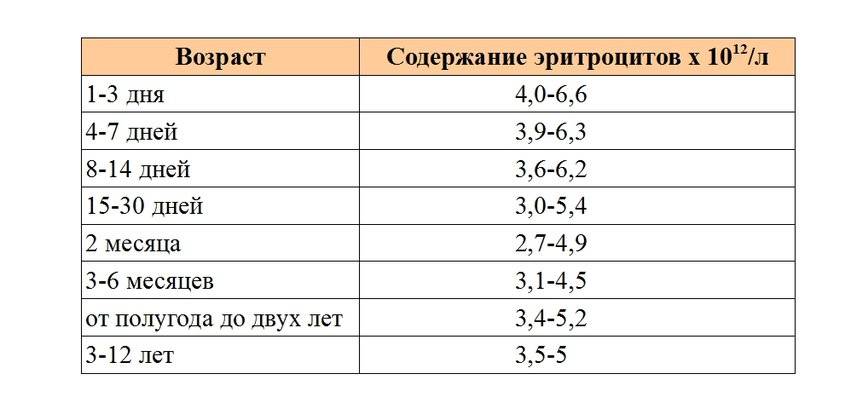
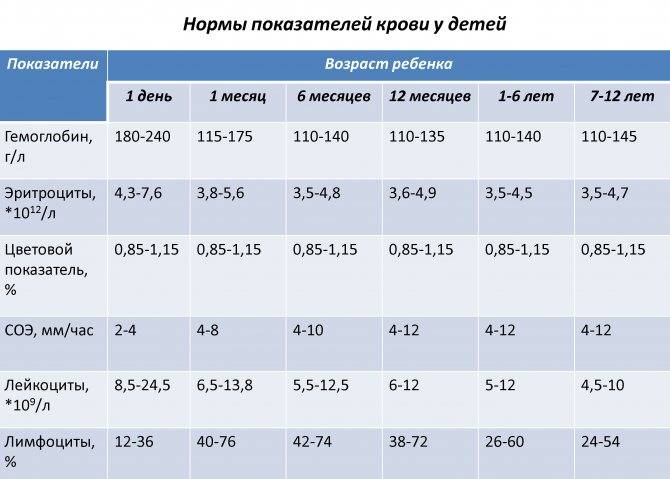
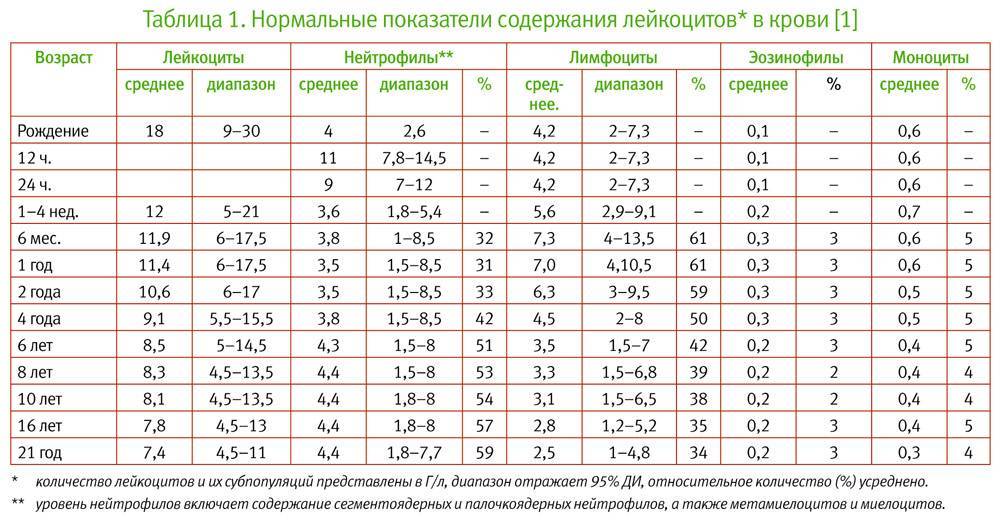
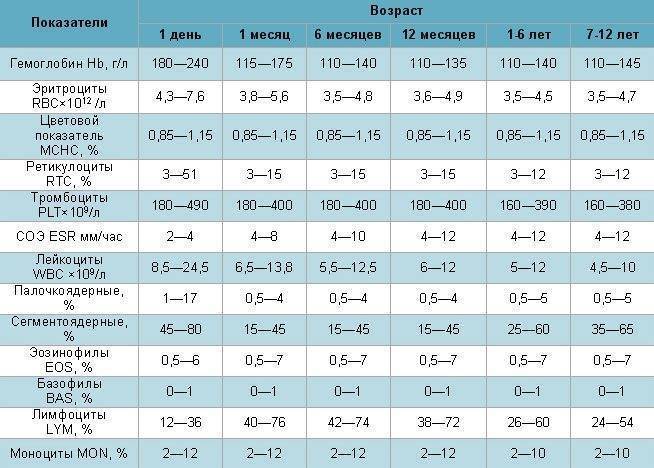
Нормы общего анализа крови для детей в возрасте от 1 до 12 лет
| Показатель | Возраст | Причины отклонения от нормы | ||||
| 1-2 года | 2-3 года | 3-6 лет | 6-9 лет | 9 -12лет | ||
| Гемоглобин | 100 — 140 | 100 — 140 | 100 — 140 | 120 — 150 | 120 — 150 | |
| Эритроциты | 3,7-5,3 | 3,9-5,3 | 3,9-5,3 | 4,0-5,2 | 4,0-5,2 | |
| Цветовой показатель | 0,75-0,96 | 0,8-1,0 | 0,8-1,0 | 0,8-1,0 | 0,8-1,0 | |
| Ретикулоциты | 0,3-1,2 | 0,3-1,2 | 0,3-1,2 | 0,3-1,2 | 0,3-1,2 | Выше нормы |
| Ниже нормы | ||||||
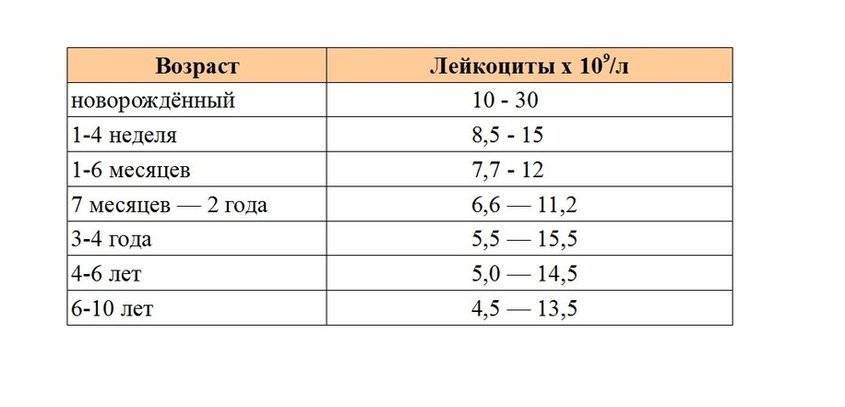
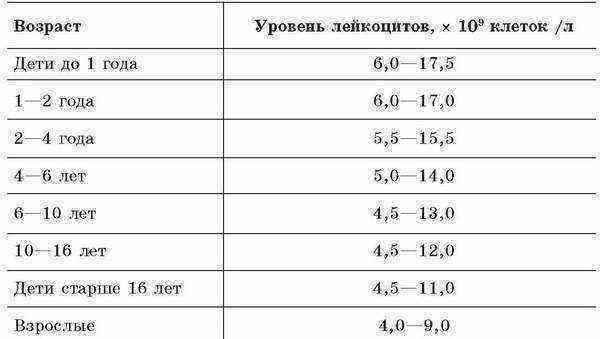
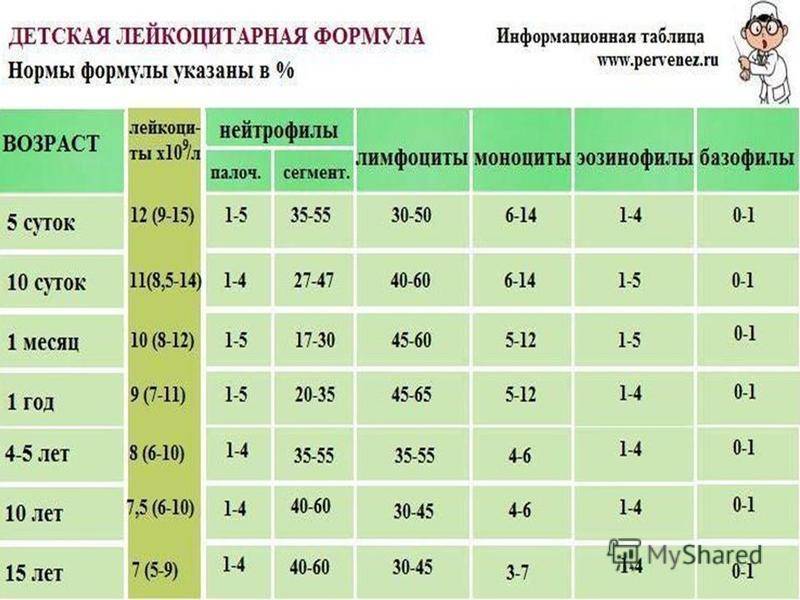
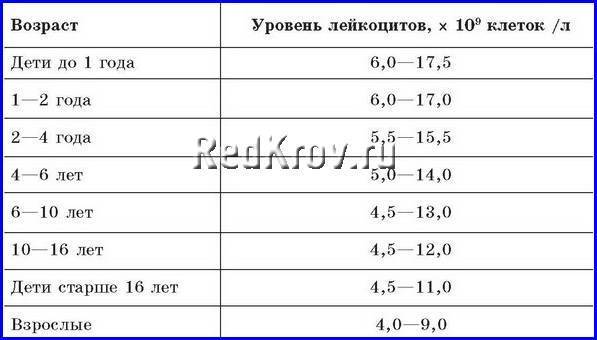
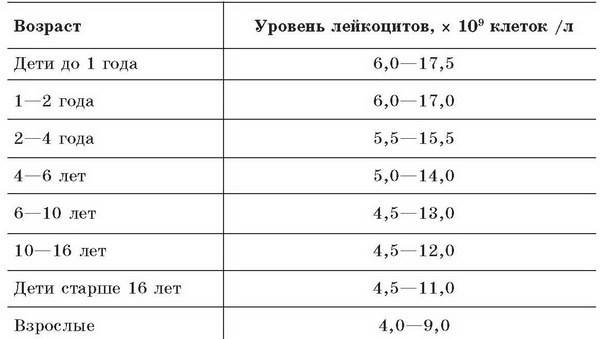
| Лейкоциты | 6,0 — 17,0 | 4,9-12,3 | 4,9-12,3 | 4,9-12,2 | 4,5-10 | |
| Палочкоядерные | 1 — 5 | 1 — 5 | 1 — 5 | 1 — 5 | 1 — 5 | |
| Сегментоядерные | 28 — 48 | 32 — 55 | 32 — 55 | 38 — 58 | 43 — 60 | |
| Эозинофилы | 1 — 7 | 1 — 6 | 1 — 6 | 1 — 5 | 1 — 5 | |
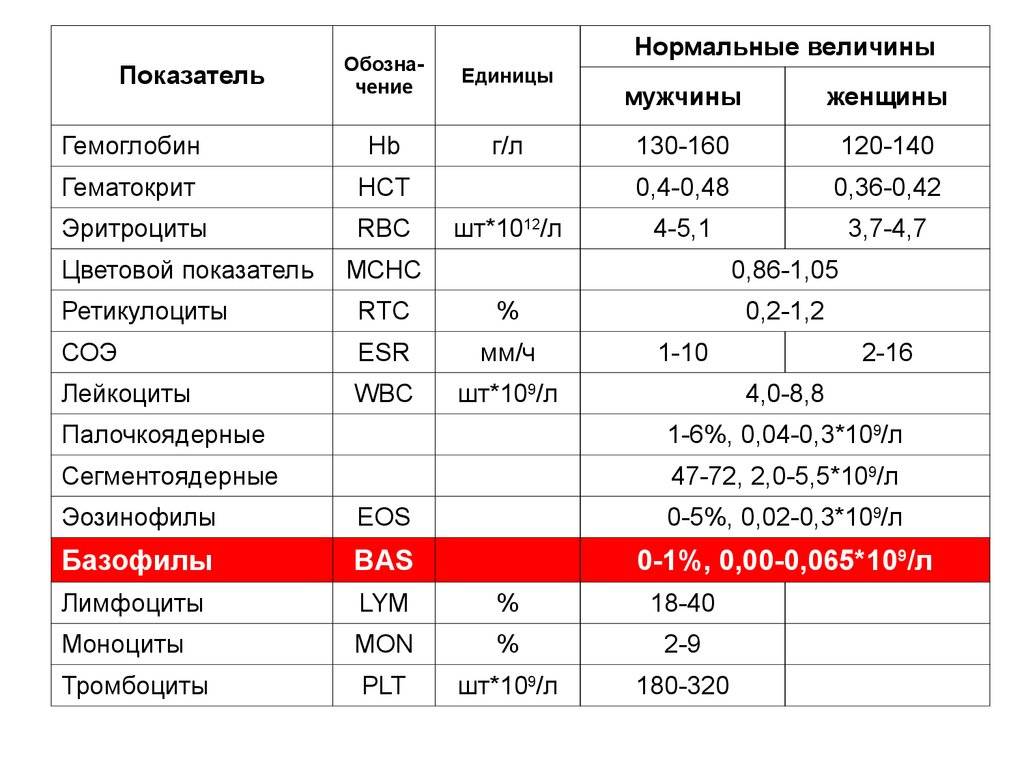
| Базофилы | 0 — 1 | 0 — 1 | 0 — 1 | 0 — 1 | 0 — 1 | |
| Лимфоциты | 37 — 60 | 33 — 55 | 33 — 55 | 30 — 50 | 30 — 46 | |
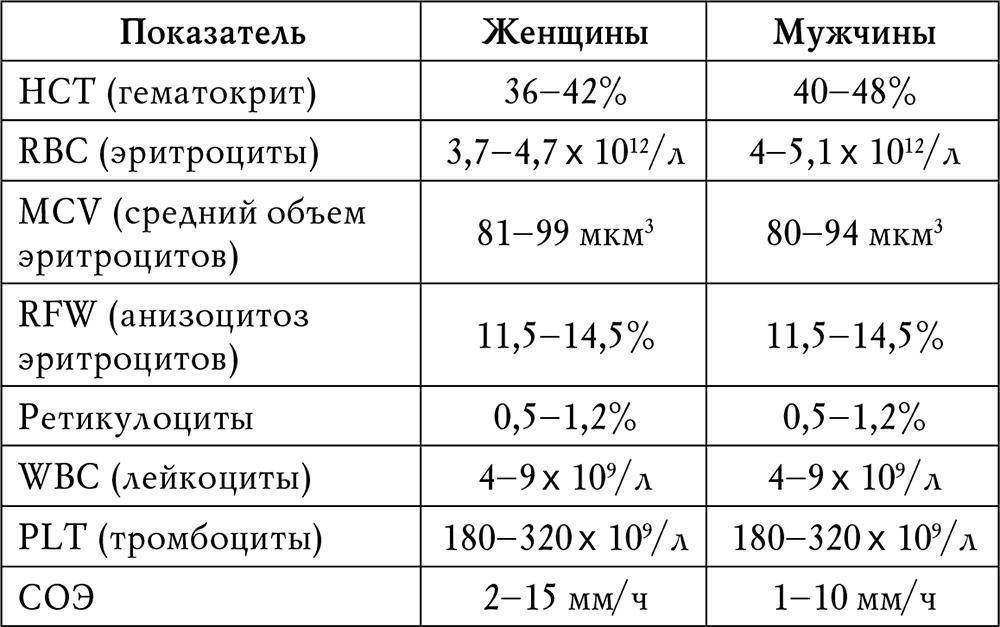
| Тромбоциты | 160-390 | 160-390 | 160-390 | 160-390 | 160-390 | |
| СОЭ | 4-12 | 4-12 | 4-12 | 4-12 | 4-12 | Выше нормы |
| Ниже нормы |
Понижение уровня тромбоцитов
- врожденные заболевания крови (гемофилии)
- идиопатическая аутоиммунная тромбоцитопеническая пурпура
- лекарственная тромбоцитопения
- системная красная волчанка
- инфекции (вирусные и бактериальные инфекции, риккетсиоз, малярия, токсоплазмоз)
- апластическая анемия
- пароксизмальная ночная гемоглобинурия
- синдром Evans (аутоиммунная гемолитическая анемия и тромбоцитопения)
- ДВС-синдром (диссеминированного внутрисосудистого свертывания)
- Переливание крови
- У детей, рожденных недоношенными
- при гемолитической болезни новорожденных
- сердечная недостаточность
- тромбоз почечных вен
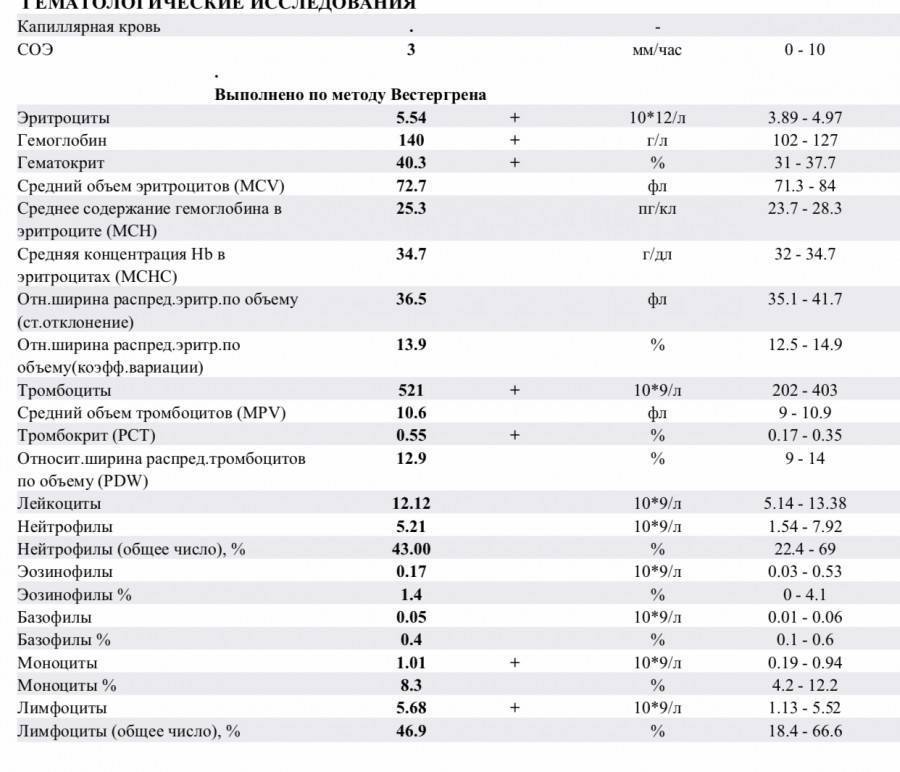
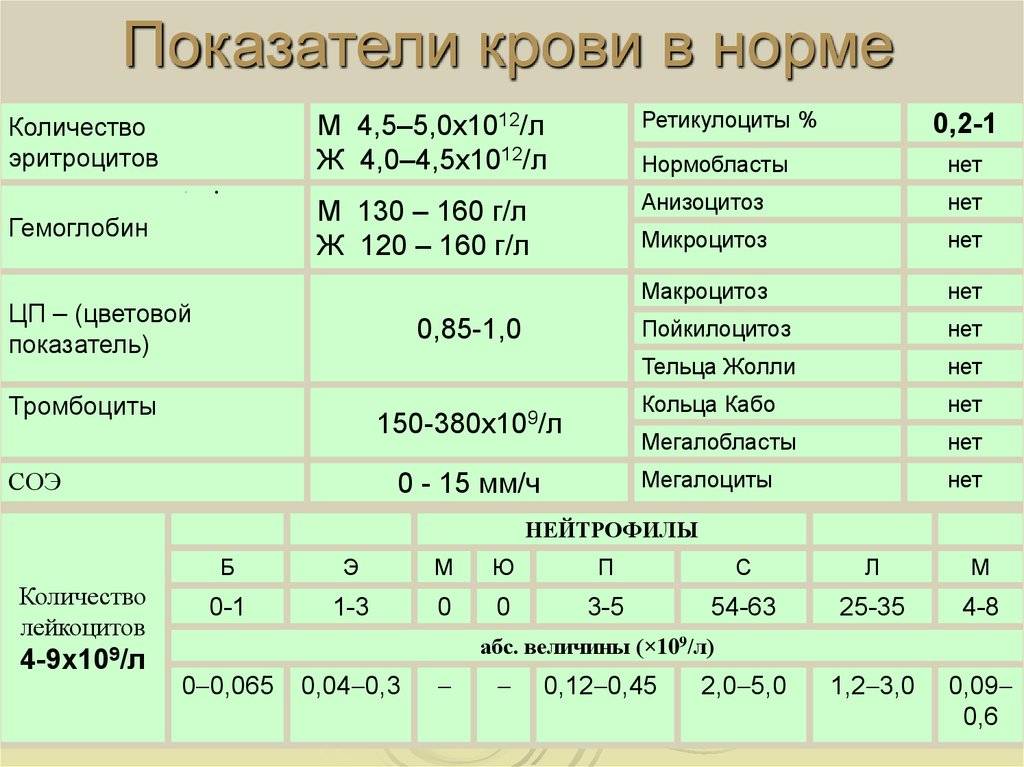
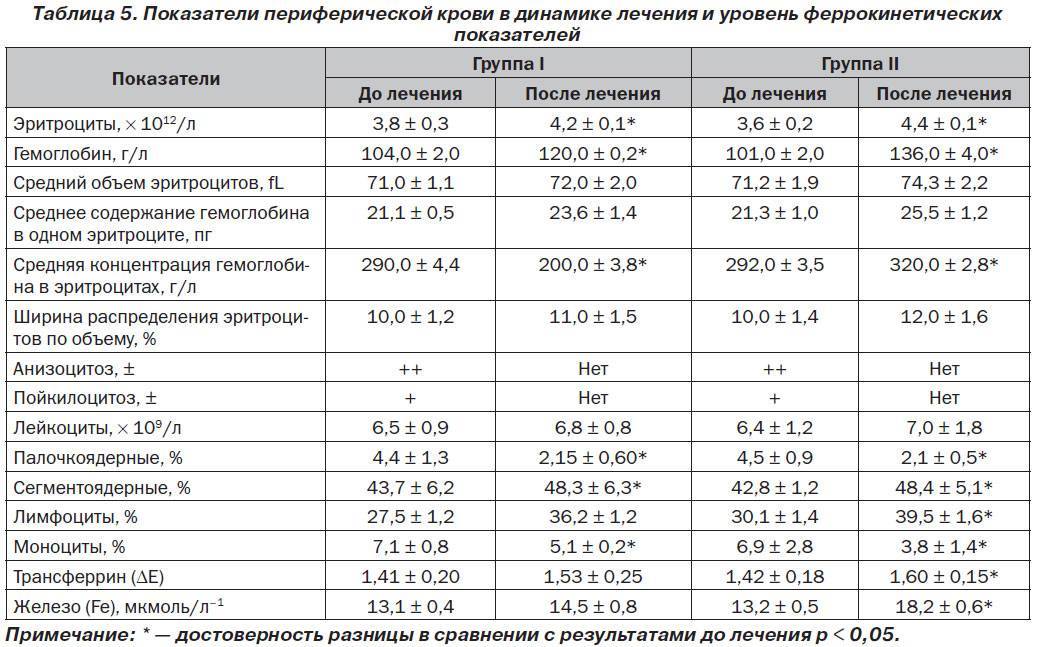
Лейкоцит: роль внутри детского организма
Лейкоцит — это белая (не имеющая окраски) клетка крови, формирующаяся в области особых ростков костного мозга. Прародителем лейкоцитов служит особая стволовая клетка, единая для всех кровяных клеток. В результате формирования и созревания лейкоцит приобретает особое строение, за счет которого его можно отнести к одной из генераций — это нейтрофил или эозинофил, базофил или же моноцит. Каждая из этих клеток имеет особенности в своем строении и окраске, а также специфические функции внутри организма. Клетки имеющие в окончании «-фил» за счет имеющихся в их составе особых гранул, способны к прокрашиванию особыми красителями. Моноциты и лимфоциты гранул не имеют. Их относят к группе агранулоцитов.
Что такое лейкоциты, их роль, виды
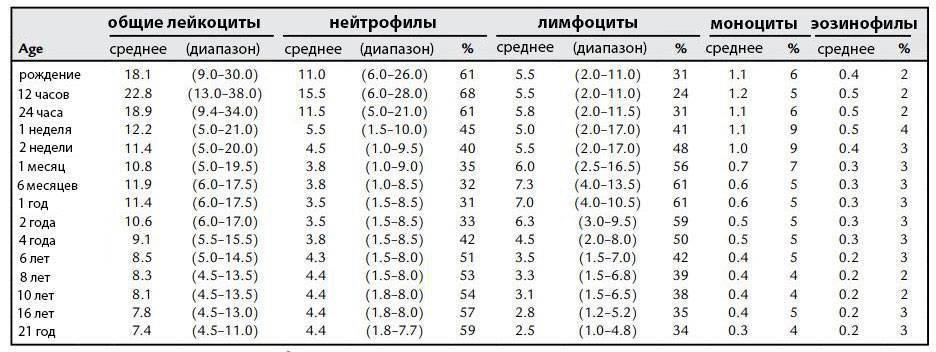
Лейкоциты образуются в костном мозге. Проходя ряд промежуточных стадий развития, в кровь попадают уже зрелые клетки, способные бороться с инфекцией. Однако срок их жизни довольно короткий (варьируется от 4 до 20 дней), поэтому обновление происходит регулярно. Резкое увеличение выработки лейкоцитов происходит в ответ на любое повреждение тканей или возникновение вредоносных агентов для того, чтобы вовремя дать воспалительный ответ, целью которого является изоляция повреждения, уничтожение возбудителя и восстановление тканей.
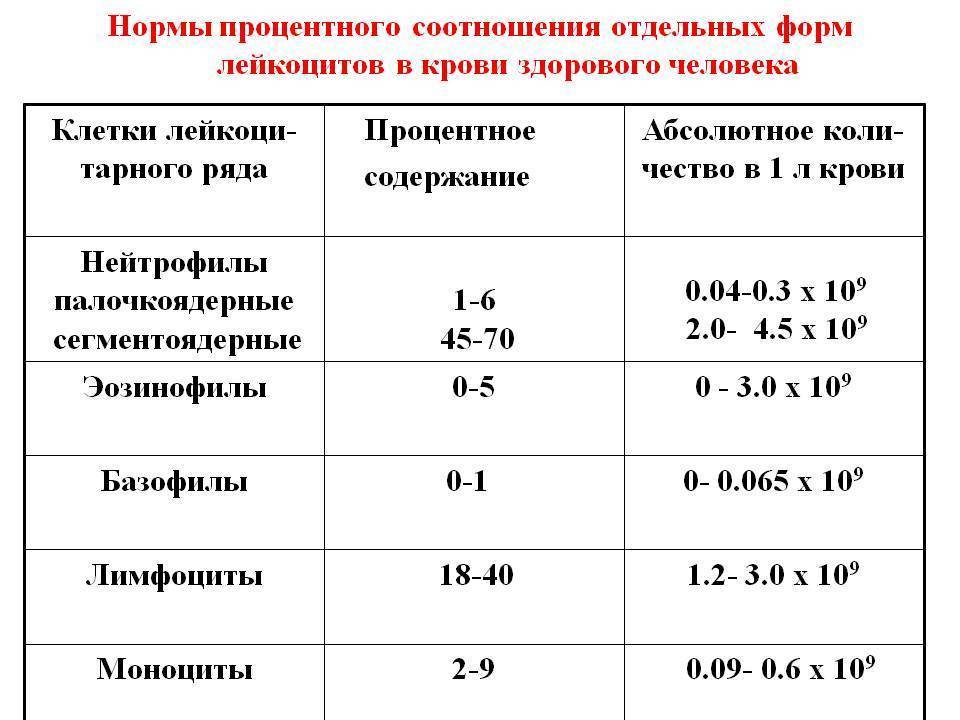
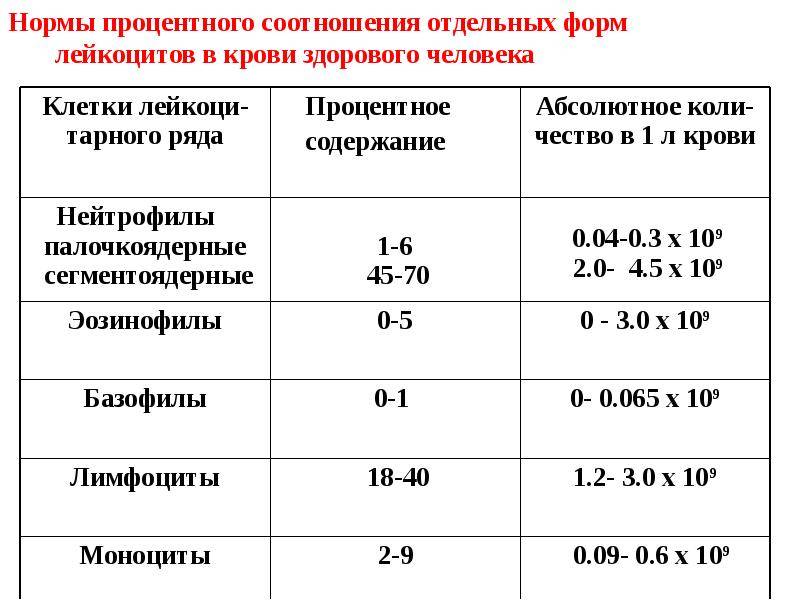
Клетки лейкоцитарного ряда делятся на 5 типов, каждый из которых обладает индивидуальными особенностями и функциями:
- Базофилы. Эта самая малочисленная группа лейкоцитов, которая не только помогает другим клеткам обнаружить чужеродных агентов, но и препятствует их распространению в организме, нейтрализует токсины и яды и подавляет аллергены;
- Эозинофилы. Являются основными эффекторными клетками при инфекционных, паразитарных, аллергических и онкологических заболеваниях. Именно они выделяют токсичные для тканей медиаторы, которые поддерживают воспаление;
- Моноциты. Это самый большой вид лейкоцитов, основной функцией которых является фагоцитоз, иными словами — поглощение, в том числе и довольно крупных инородных частиц;
- Лимфоциты. Они, пожалуй, выполняют одну из самых важных защитных функций – отвечают за иммунитет. Именно они вырабатывают антитела, которые препятствуют повторному заболеванию. Составляют от 25 до 40% от общей массы лейкоцитов в крови;
- Нейтрофилы. Это своеобразные универсальные бойцы, которые способны покидать кровяной поток и устремляться к инфекции, активно способствуя воспалению. Это самая многочисленная группа лейкоцитов, которые обладают способностью поглощать и разрушать чужеродные частицы.
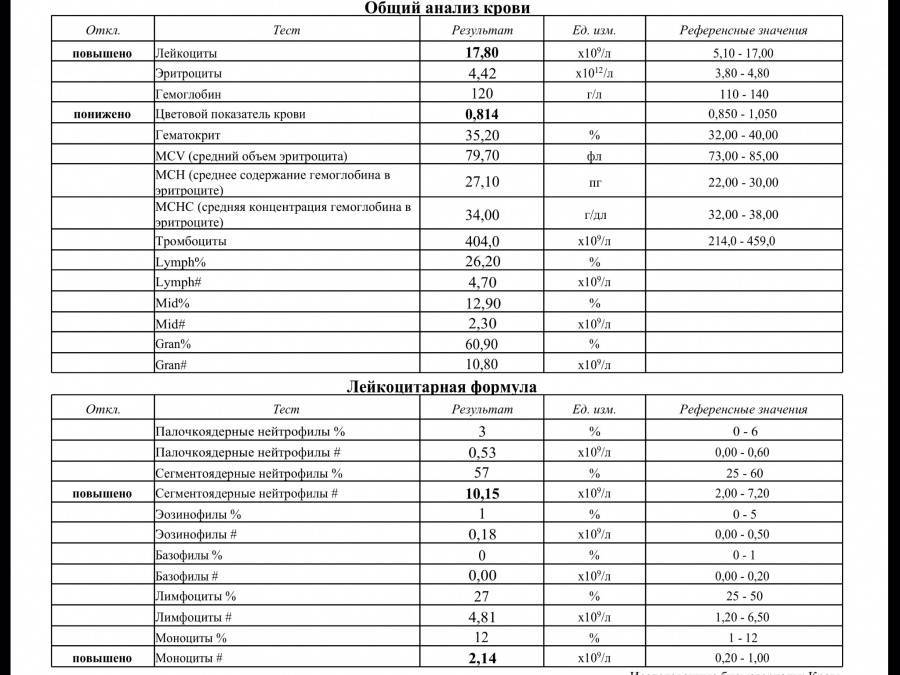
Причины моноцитоза
К основным причинам повышения уровня моноцитов в крови относят следующие:
- Самой распространенной причиной повышения моноцитов является развития какого-либо заболевания. Чаще всего, речь идет о вирусной инфекции. Кроме того, это могут быть грибковые или протозойные инфекции.
- Причиной изменения количества моноцитов в большую сторону могут быть и более серьезные заболевания человека. Работники области медицины выделяют такие болезни, как туберкулез, язвенный колит, энтерит или саркоидоз. Кроме того, причиной нарушения процентного соотношения моноцитов могут стать злокачественные поражения лимфатической системы.
- Если в результате забора крови и проведения её анализа выявлено, что моноциты выше нормы, то специалист обязательно диагностирует такое заболевание, как моноцитоз.
Однако он бывает различных видов: относительный и абсолютный. При относительном моноцитозе увеличение моноцитов происходит не больше, чем на 8%. При этом их количество считается предельно допустимым. В подобных ситуациях анализ крови может показать снижение уровня других лейкоцитов в крови.
Получается, что одни лейкоциты замещают другие для того чтобы повысить вероятность сопротивляемости организма к тем или иным чужеродным элементам в человеческом организме. При абсолютном моноците происходит увеличение числа моноцитов в крови в несколько раз. Подобные ситуации нельзя оставлять без внимания.
Любой грамотный специалист в обязательном порядке назначит проведение дальнейшего исследования с целью выявления развития заболевания. Ситуацию нельзя запускать, поскольку уровень моноцитов может неуклонно расти, если вовремя не приступить к лечению заболевания.
Говоря о детях, следует заметить, что у них показатель моноцитов в крови может претерпевать колоссальные изменения в зависимости от возраста малыша
Это обязательно следует брать во внимание прежде, чем приступить к лечению какого-либо заболевания. То, что считается отклонением от нормы у взрослого, может полностью соответствовать норме у детей
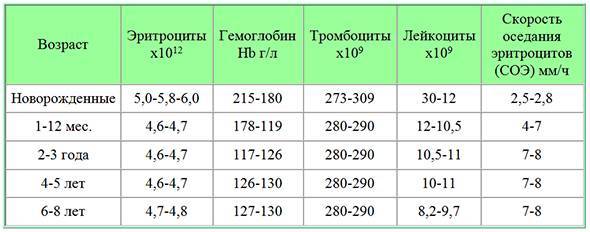
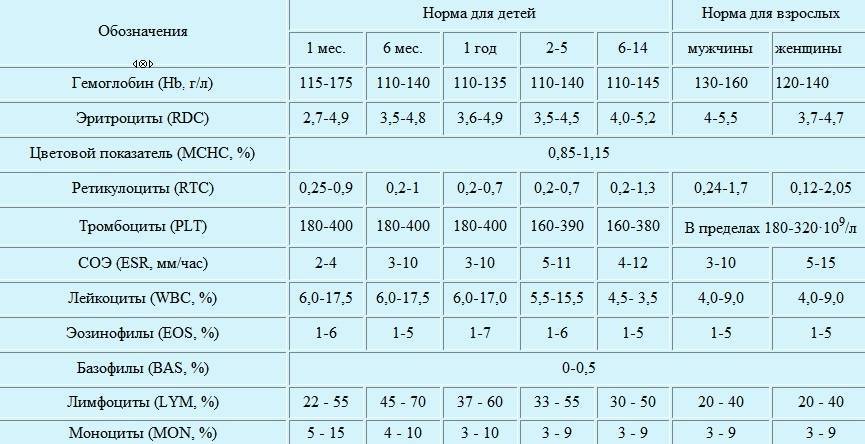
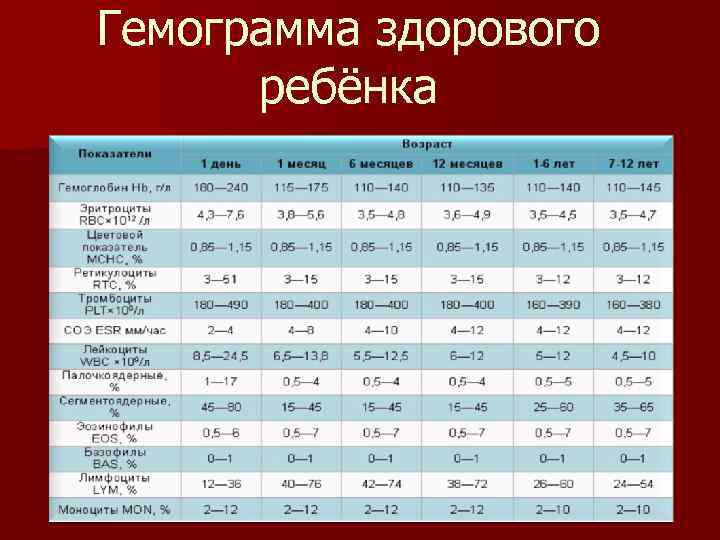
Норма моноцитов в крови у детей
Различают два вида выдачи результатов исследованияу маленьких пациентов. Показатель может быть представлен как относительный процент от суммарного числа всех лейкоцитов или как абсолютное число.
С целью определения: здоров ребёнок или нет, достаточно провести клинический анализ крови, где будет указано относительное значение параметра. Однако эти данные недостаточно информативны для оценки выраженности моноцитоза и установления причин его возникновения. В этом случае маленькому пациенту назначается более точное исследование – лейкоцитарная формула с обязательной микроскопией мазка. При этом подсчитывается точное количество клеток в биоматериале.
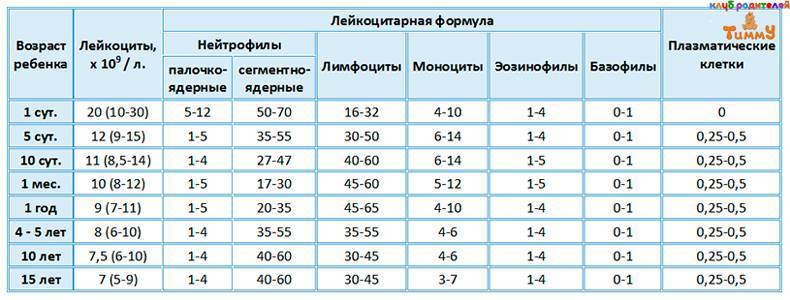
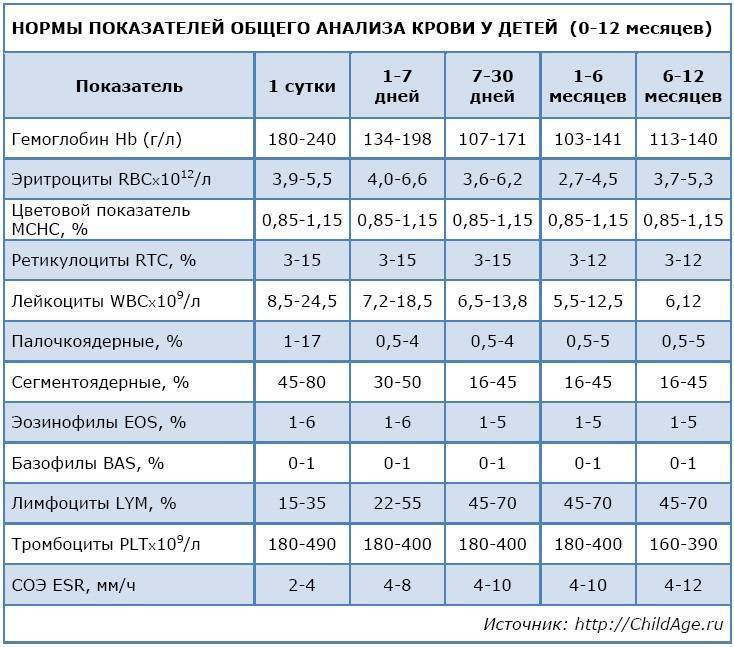
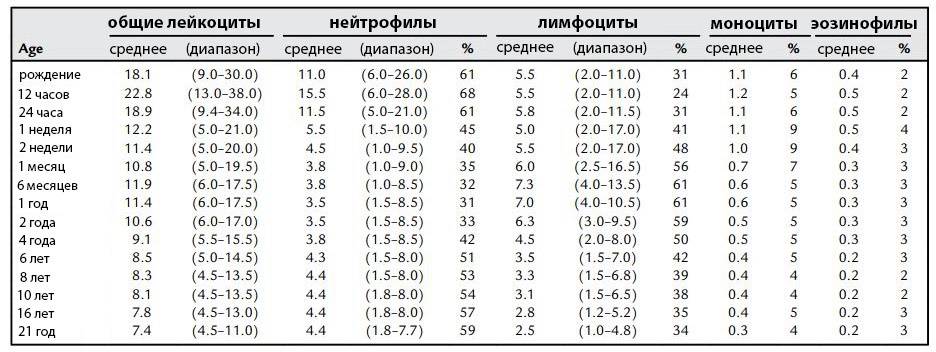
Уровень моноцитов у ребёнка варьирует для различных возрастов. Так, их количество в первые недели жизни у здорового малыша от 0,05 до 1,2*109/л.
Повышенные моноциты в крови у ребенкав первый год жизни выделяются для обеспечения максимальной защиты от инфекции, поскольку иммунитет ещё полноценно не сформирован. Начиная со второго года, уровень моноцитов находится в пределах от 0,05 до 0,5*109/л. Допускается незначительное отклонение на 0,1-0,3*109/л.
После 16 лет верхний порог нормы увеличивается до 0,6*109/л.
Процентное отношение от суммарного числа всех белых клеток крови с учётом возраста представлено в таблице.
| Возраст | Нормальная величина, % |
| До 2 недель | 5 – 15 |
| До года | 5 – 10 |
| От 1 до 3 лет | 2,7 – 10 |
| Старше 3лет | 3 – 12 |
Следует подчеркнуть, что при интерпретации данных лабораторного исследование значение врач придаёт только возрасту, пол не учитывается.
Где я могу получить более подробную информацию об этой проблеме?
Выше были приведены пара ссылок на сайт emedicine.com, они дают вполне исчерпывающую информацию, достаточную даже врачу
Помимо этого Вы можете прочесть, например, эту :
Статья на английском, поэтому хочется перевести несколько наиболее интересных абзацев для людей, не владеющих английским языком перевод:
У детей с нейтропенией (прим.перев) важно соблюдать ежедневную гигиену полости рта и регулярно обращаться к стоматологу для профилактического осмотра, особенно при хронических и длительных формах нейтопении. Это позволит избежать хронических заболеваний десен или зубной инфекции.
Важен также хороший уход за кожей и быстрая антисептическая обработка поверхностных порезов, ссадин и любых повреждений кожных покровов
Вакцинация детей с нейтропениями не только возможна, но и более актуальна, нежели у обычных детей. График вакцинации никак не изменяется, если нейтропения не связана с иммунодефицитным синдромом.
Детям, которые имеют нарушенную функцию Т- или B-лимфоцитов, не следует вводить живые или ослабленные вакцины.
Посещение детского сада или школы не противопоказано большинству детей с легкой или среднетяжелой нейтропенией, хотя контакта с явно больными детьми все же следует избегать. Дети с тяжелой степенью нейтропении или тяжелыми бактериальными инфекциями в анамнезе на фоне нейтропении — нуждаются в изоляции, дабы избежать встречи с инфекционными агентами.
…Вместо постскриптума. Завершая нашу статью, еще раз подчеркнем: если у Вашего ребенка нейтропения — не впадайте в панику. У врачей есть поговорка «редкие болезни — бывают редко». Держите руку на пульсе, контролируйте ОАК через интервалы, которые посоветует врач, обсудите с врачом лекарства, которые принимает ребенок, и откажитесь от тех лекарств, которые врач сочтет подозрительными в плане причины нейтропении. Этого, скорее всего, будет вполне достаточно.
В практике педиатра дети раннего возраста с нейтропениями встречаются ежемесячно. При этом злокачественные причины нейтропений педиатры видят всего несколько штук за жизнь. Например, я видел пациента с синдромом Костманна один раз в жизни, а деток без всяких симптомов болезней, но с нейтропенией в ОАК — сотни.
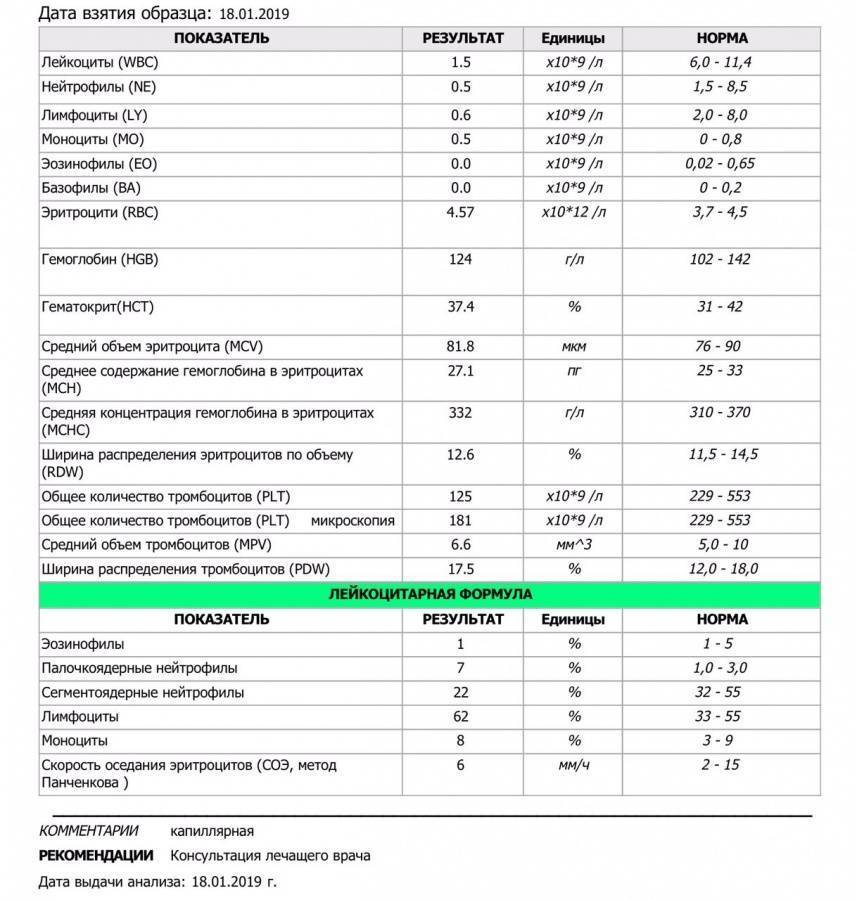
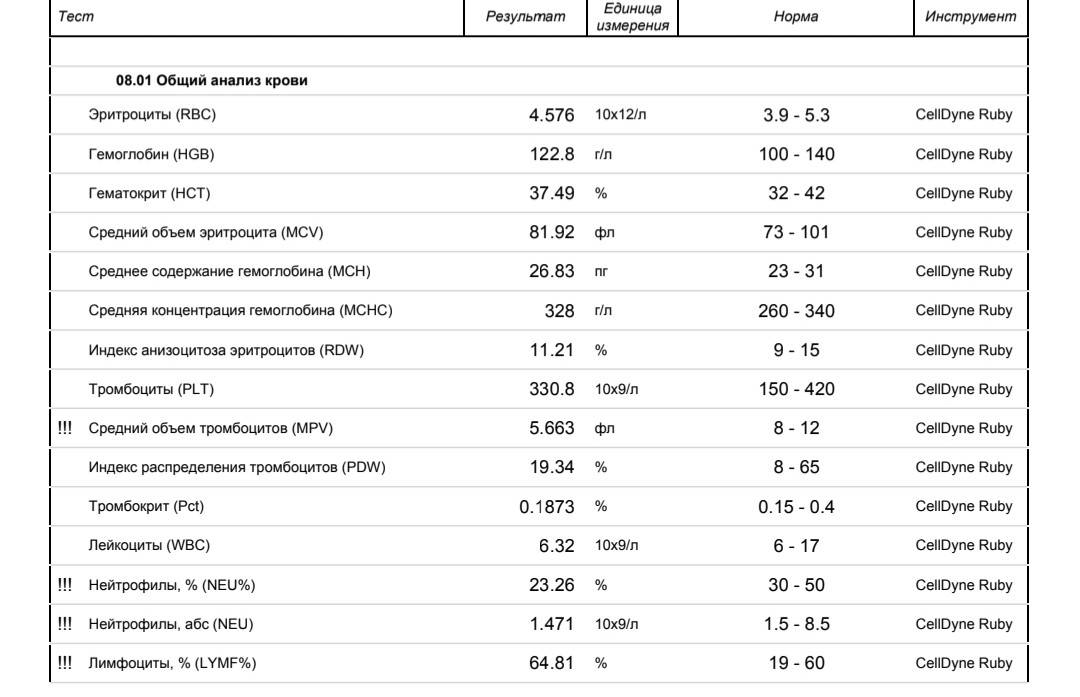
Понижение нейтрофилов крови
Причины понижения уровня нейтрофилов
- Инфекционные заболевания: брюшной тиф, бруцеллез, грипп, корь, ветряная оспа (ветрянка), вирусный гепатит, краснуха)
- Заболевания крови (апластическая анемия, острый лейкоз)
- Наследственная нейтропения
- Высокий уровень гормонов щитовидной железы Тиреотоксикоз
- Последствия химиотерапии
- Последствия радиотерапии
- Применение антибактериальных, противовоспалительных, противовирусных препаратов
Что такое сдвиг лейкоцитарной формулы влево и вправо?
Сдвиг лейкоцитарной формулы влевоангинемалярииаппендицитедифтериипневмониискарлатинесыпном тифесепсисеСдвиг лейкоцитарной формулы вправо12
Как понизить билирубин у детей?
Лечение желтухи направлено как на причину повышения концентрации билирубина, так и на устранение самой гипербилирубинемии.
Физиологическая желтуха обычно проходит в течение 1-2 недель. Использование частого кормления молочными смесями может снизить частоту и тяжесть гипербилирубинемии за счет увеличения моторики ЖКТ и частоты стула, тем самым сводя к минимуму энтерогепатическую циркуляцию билирубина. Можно использовать любой тип молочной смеси.
Желтуха при грудном вскармливании может быть предотвращена или уменьшена путем увеличения частоты кормлений. Если уровень билирубина продолжает расти до уровня выше 308 мкмоль / л у доношенного ребенка на грудном вскармливании, может потребоваться временный отказ от грудного молока и переход на молочные смеси. Прекращение грудного вскармливания необходимо только на 1 или 2 дня. Мать при этом должна регулярно сцеживать молоко, чтобы без проблем возобновить кормление грудью, как только уровень билирубина у ребенка начинает снижаться.
Также в этих случаях показано использование фототерапии: с использованием флуоресцентного синего света с длиной волны от 425 до 475 нм. Свет позволяет превратить неконъюгированный билирубин в формы, которые растворимы в воде, и могут быстро выводиться из организма печенью и почками. Это обеспечивает окончательное лечение гипербилирубинемии новорожденных и профилактику тяжелой ядерной желтухи.
Поскольку видимая желтуха может исчезнуть во время фототерапии, даже если уровень билирубина в сыворотке остается повышенным, цвет кожи не может использоваться для оценки степени тяжести желтухи. Кровь, взятая для определения концентрации билирубина, должна быть защищена от яркого света, потому что билирубин в пробирках может быстро окисляться при воздействии дневного света.
При тяжелой гипербилирубинэмии для быстрого снижения концентрации билирубина проводится переливание крови.
\n
- \n
Эритроциты разрушаются быстрее обычного.
\n
Печень не успевает справиться с утилизацией отходов эритроцитов»
}, {
«@context» : «http://schema.org»,
«@type» : «NewsArticle»,
«headline» : «Норма билирубина у новорожденных»,
«image» : «https://virilismed.ru/wp-content/uploads/2019/09/novorozd-768×512.jpg»,
«articleSection» : «Опасна ли желтуха новорожденных?»,
«datePublished»: «2019-11-20T08:00:00+08:00»,
«dateModified»: «2019-11-25T09:20:00+08:00»,
«author»: {
«@type»: «Person»,
«name»: «МЦ Вирилис»
},
«publisher»: {
«@type»: «Organization»,
«name»: «Вирилис»,
«logo»: {
«@type»: «ImageObject»,
«url»: «https://virilismed.ru/wp-content/themes/virilis/img/logo.png»
}
},
«articleBody» : «Желтушка новорожденных распространена среди здоровых новорожденных, и в большинстве случаев является физиологической.»
}, {
«@context» : «http://schema.org»,
«@type» : «NewsArticle»,
«headline» : «Норма билирубина у новорожденных»,
«name» : «Норма билирубина у новорожденных»,
«image» : «https://virilismed.ru/wp-content/uploads/2019/09/novorozd-768×512.jpg»,
«articleSection» : «Фототерапия — лечение желтушки на дому»,
«datePublished»: «2019-11-20T08:00:00+08:00»,
«dateModified»: «2019-11-25T09:20:00+08:00»,
«author»: {
«@type»: «Person»,
«name»: «МЦ Вирилис»
},
«publisher»: {
«@type»: «Organization»,
«name»: «Вирилис»,
«logo»: {
«@type»: «ImageObject»,
«url»: «https://virilismed.ru/wp-content/themes/virilis/img/logo.png»
}
},
«articleBody» : «Для фототерапии новорожденных используются специальные лампы синего света (фотооблучатели). Лечение занимает несколько дней, продолжительность терапии определяет врач-педиатр. Фотоизомеризация билирубина происходит в коже, поэтому, чем большая площадь тела используется для фототерапии, тем эффективнее процесс лечения. Лампа представляет собой ванночку из безвредного пластика, в основание которой вмонтированы лампы синего света»
},
{
«@context» : «http://schema.org»,
«@type» : «NewsArticle»,
«headline» : «Норма билирубина у новорожденных»,
«image» : «https://virilismed.ru/wp-content/uploads/2019/09/novorozd-768×512.jpg»,
«articleSection» : «Как понизить билирубин у детей?»,
«articleBody» : «Лечение желтухи направлено как на причину повышения концентрации билирубина, так и на устранение самой гипербилирубинемии»,
«datePublished»: «2019-11-20T08:00:00+08:00»,
«dateModified»: «2019-11-25T09:20:00+08:00»,
«author»: {
«@type»: «Person»,
«name»: «МЦ Вирилис»
},
«publisher»: {
«@type»: «Organization»,
«name»: «Вирилис»,
«logo»: {
«@type»: «ImageObject»,
«url»: «https://virilismed.ru/wp-content/themes/virilis/img/logo.png»
}
}
} ]