SQLITE NOT INSTALLED
Методы диагностики паразитозов
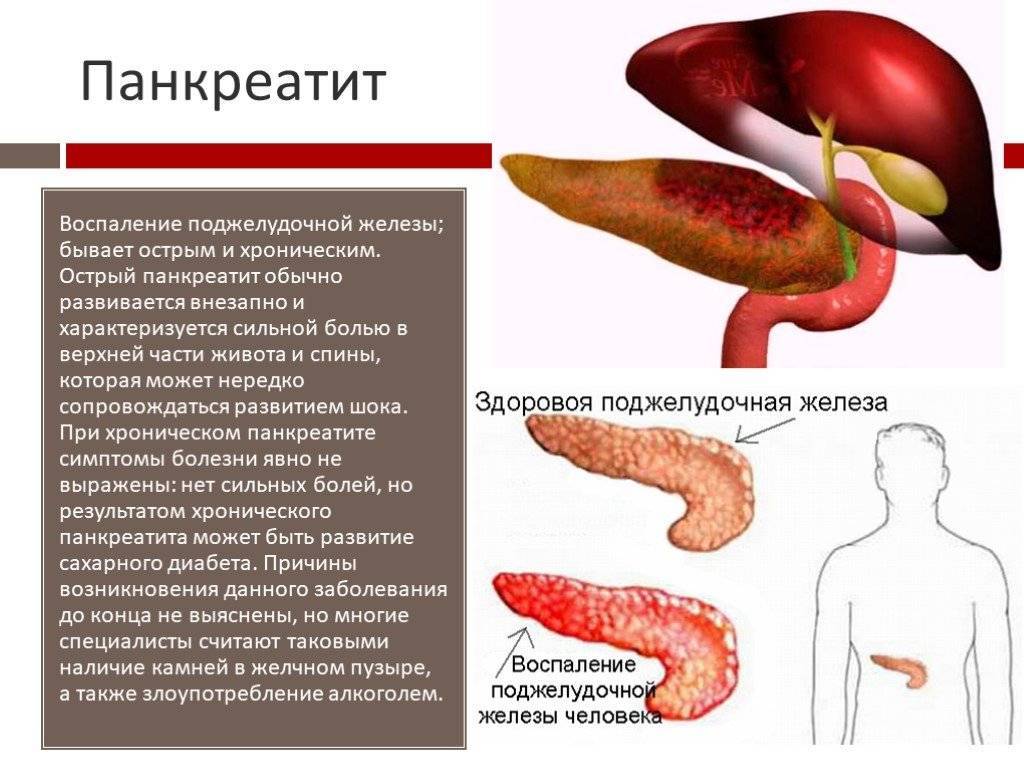
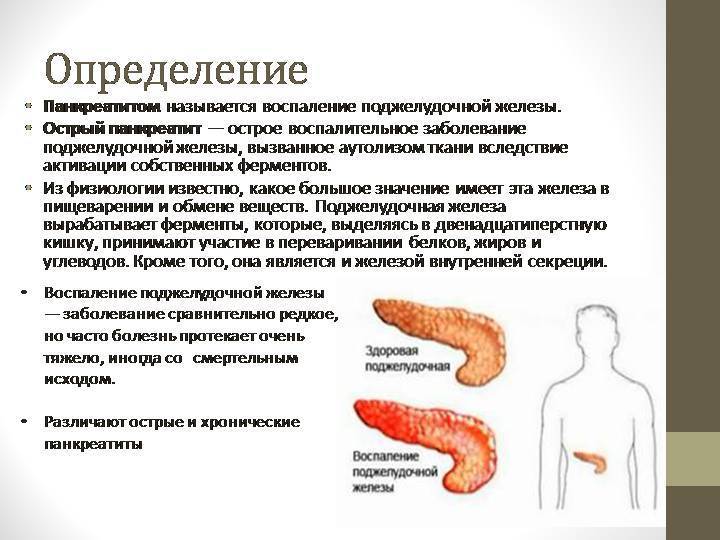
Анализ крови
В развернутом анализе крови на наличие паразитов указывает косвенный признак – эозинофилия, признаки анемии. Для диагностики некоторых тропических паразитозов используется метод микроскопического исследования крови в темном поле. В нашем регионе актуальна завозная малярия.
Метод иммуноферментного анализа (ИФА) используется для выявления в крови антител к паразитам. Он малоинвазивен (нужно только сдать кровь из вены) и позволяет одновременно исследовать большой перечень антител.
ИФА является определяющим методом при определении трихинеллеза, эхинококкозов, токсокароза: в кале и дуоденальном содержимом этих глистов нет. Но для большинства паразитозов метод не обладает 100%-ной специфичностью и чувствительностью. ИФА используется при поиске эхинококков, токсокар, трихинелл, описторхов, аскарид, свиного цепня. Подтвержденный диагноз гельминтоза получается только в результате комплексного обследования пациента. Изолированно оценивать результаты ИФА сложно. Иногда требуется провести анализ не один раз.
При ИФА существует вероятность «ложноположительного результата». Гельминты между собой – родственники. К ним вырабатываются похожие антитела. Например, можно получить положительный результат методом ИФА на токсокар, хотя в организме на самом деле – аскариды.
Анализ кала
Исследование кала на наличие яиц гельминтов позволяет обнаружить практически всех паразитов, живущих в кишечнике. Таким образом диагностируется описторхоз, дифиллоботриоз, энтеробиоз, аскаридоз, тениоз и многие другие паразитарные заболевания.
Достоверность метода – 100 %. Но есть ограничения: яйца гельминтов разрушаются при длительном хранении кала. Поэтому рекомендуется исследовать его теплым. По этой же причине исследования проводят не менее 3-5 раз. И если яйца не нашли, то это не означает, что их там не было. А если не обнаружили и после трехкратного исследования, считается, что паразитов нет.
Дуоденальное зондирование
В дуоденальном содержимом могут быть обнаружены как вегетативные формы некоторых паразитов (чаще всего лямблии), так и яйца гельминтов (описторхоз, клонорхоз, фасциолез, стронгилоидоз, и др.). Метод достоверен на 100 % в случае обнаружения. Если первое исследование не выявило наличия паразитов, но вероятность их наличия велика, рекомендуется провести анализ еще раз.
УЗИ
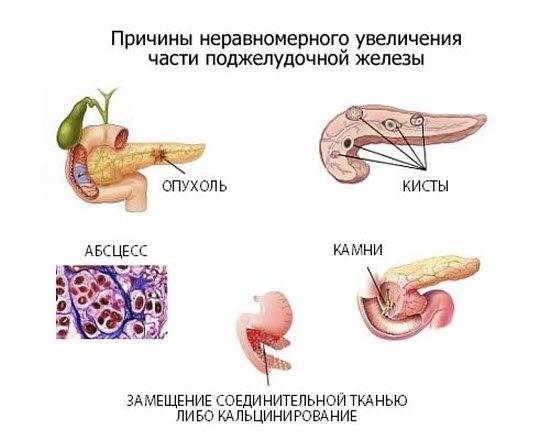
По УЗИ можно определить наличие кисты, подозрительной на эхинококковую, а также косвенные признаки паразитарной инвазии: протоковые изменения в печени, признаки холецистита, изменения в поджелудочной железе.
Опубликовано в журнале «Энциклопедия здоровья и красоты»
Особенности лечения
Лечение панкреатита у детей направлено на следующие результаты:
-
снятие неприятных симптомов;
-
устранение причин болезни;
-
нормализация функции поджелудочной железы.
Первой задачей является обеспечение функционального покоя органа
Важно быстро купировать неприятные симптомы, а также не допустить действия первопричин. При обострении прописывается лечебное голодание в течение суток, но оно должно проходить под контролем врача
В этот период важно давать ребенку минеральную щелочную воду. Чтобы не допустить упадка сил, первое время целесообразно находиться в стационаре. В это время может быть предложено парентеральное введение питательных растворов.
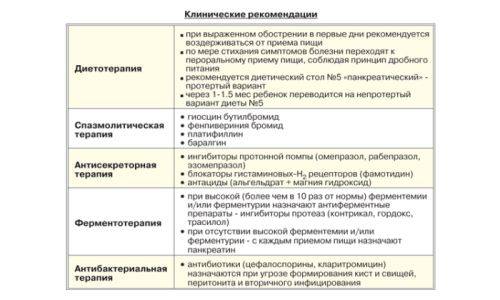
Дальнейшее медикаментозное лечение основывается на следующих лекарствах:
-
анальгетики и спазмолитики для снятия боли;
-
антисекреторные препараты;
-
ферментные препараты;
-
ингибиторы протеазы при тяжелом течении заболевания.
Важно соблюдать лечебную диету в течение всего курса лечения и некоторое время после. Под запретом – жирная, жареная, тяжелая пища, острые продукты и соусы, газировка
Специалист составит диету с учетом возрастных потребностей, общего состояния здоровья ребенка.
+7 (495) 775 75 66
Online-консультации врачей
| Консультация генетика |
| Консультация андролога-уролога |
| Консультация неонатолога |
| Консультация хирурга |
| Консультация эндокринолога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация сексолога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация сурдолога (аудиолога) |
| Консультация сосудистого хирурга |
| Консультация детского невролога |
| Консультация пластического хирурга |
| Консультация анестезиолога |
| Консультация семейного доктора |
| Консультация педиатра-аллерголога |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
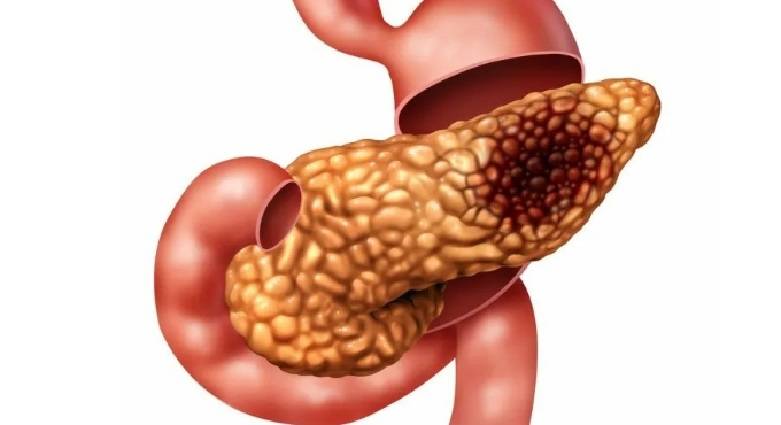
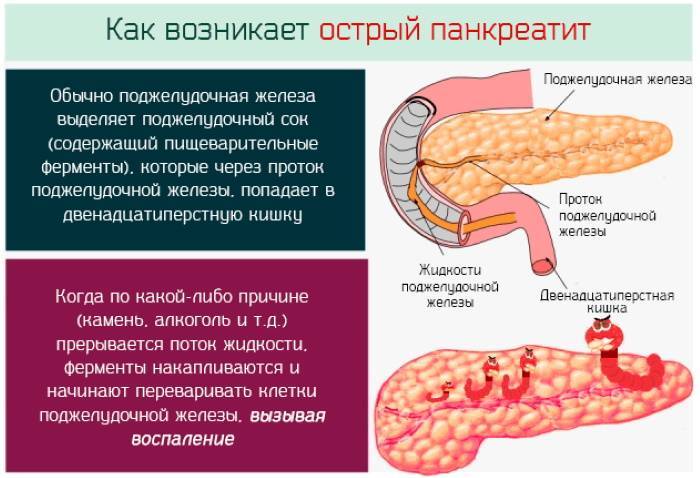
Реактивный панкреатит
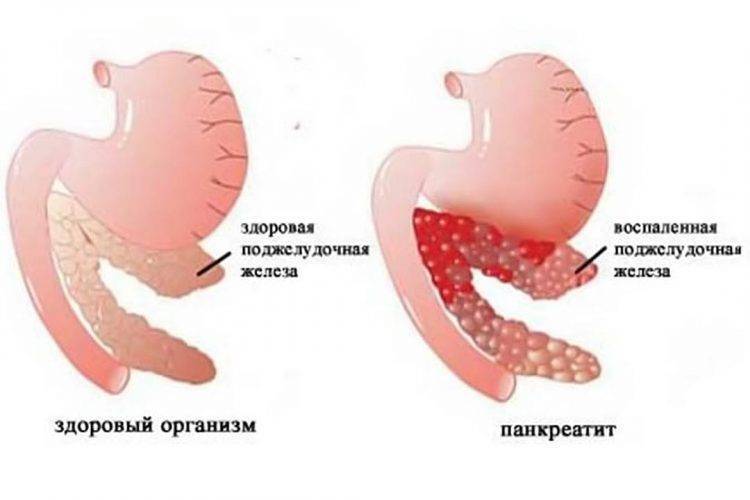
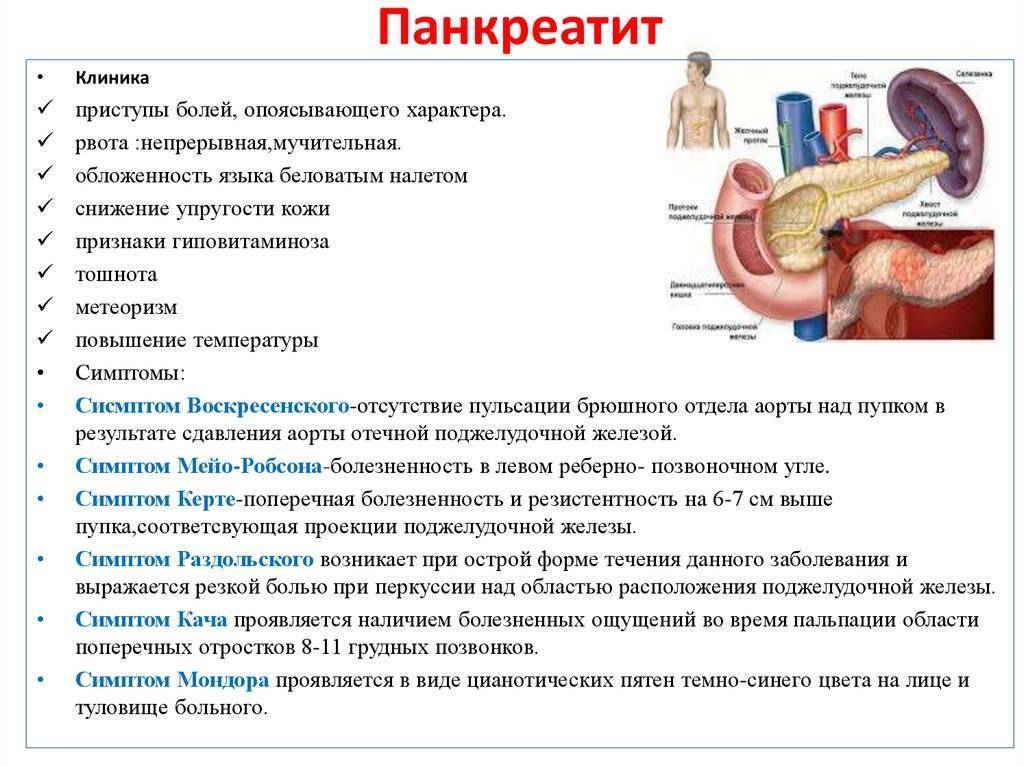
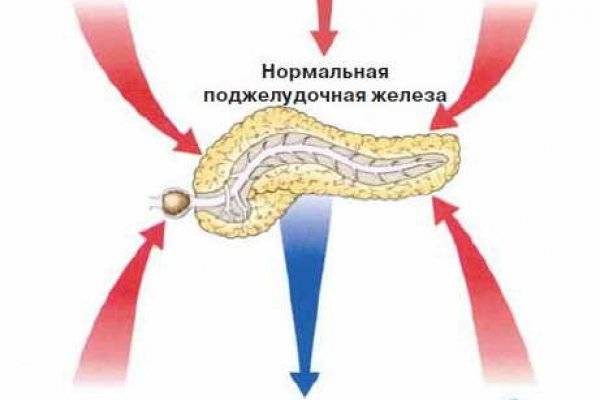
Реактивный панкреатит вызывается спазмами протоков поджелудочной железы, в результате чего ферменты не могут попасть в желудочно-кишечный тракт и накапливаются в железе, начиная ее «переваривать». Ребенок начинает испытывать боль, которая обычно проявляется резко и остро, четко локализирована выше пупка и носит опоясывающий характер. Возможны тошнота и рвота непереваренным содержимым желудка. Приступ боли может длиться до нескольких часов.
Приступ реактивного панкреатита может быть вызван:
- воспалительными процессами в организме ребенка (при ОРВИ, гриппе, ангине, заболеваниях желудочно-кишечного тракта);
- чрезмерным употреблением пищи, с которой организм ребенка не в состоянии справиться. Прежде всего, это – жареная пища, сухие продукты (чипсы, сухарики с приправами), газированные напитки;
- пищей с большим количеством консервантов, усилителей вкуса и других пищевых добавок;
- сменой питания (например, при поступлении ребенка в школу или детский сад). Организм так реагирует на непривычную пищу;
- приемом некоторых лекарственных препаратов (антибиотиков или противовирусных препаратов).
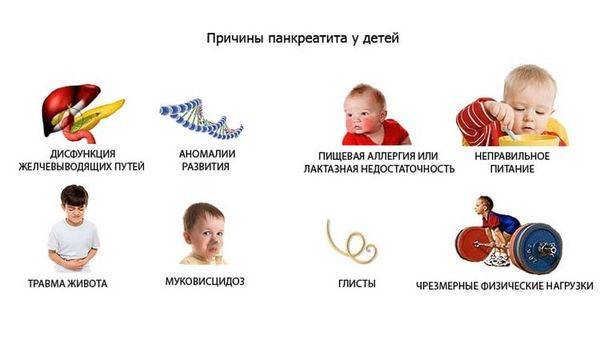
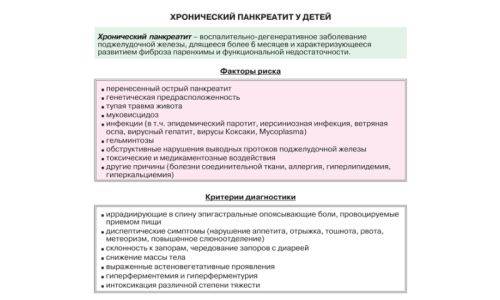
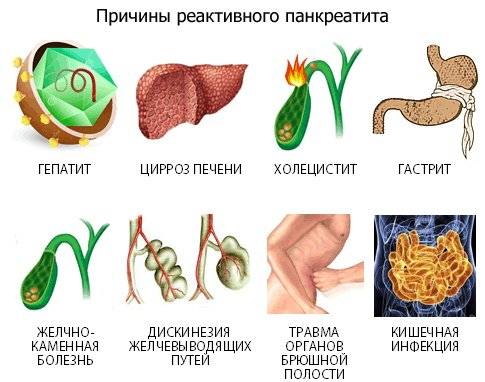
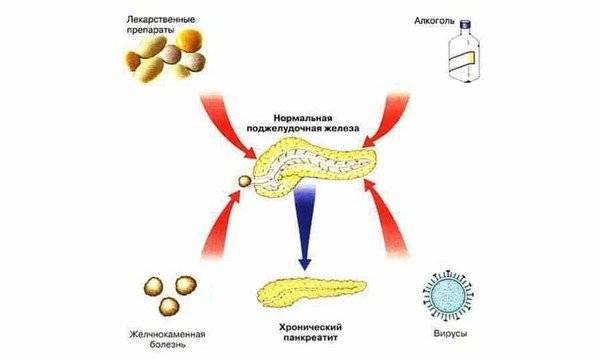
Причины
Болезнь может возникать на фоне:
- патологий развития органов ЖКТ, из-за которых нарушается отток панкреатического фермента;
- серьезных травм живота;
- гельминтоза;
- язвы, гастродуоденита, холецистита, гепатита, камней в желчном;
- онкологии поджелудочной;
- нарушений обменных процессов (гематохроматоза, ожирения).
Хронический панкреатит диагностируют у детей, которые неправильно питаются, переедают или злоупотребляют фаст-фудом, острыми и жирными продуктами, газировками. Также в группе риска – аллергики, те, кто перенес тяжелые инфекционные заболевания (ветряную оспу, сальмонеллез).
К каким докторам следует обращаться если у Вас Острый панкреатит у детей:
Педиатр
Гастроэнтеролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Острого панкреатита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
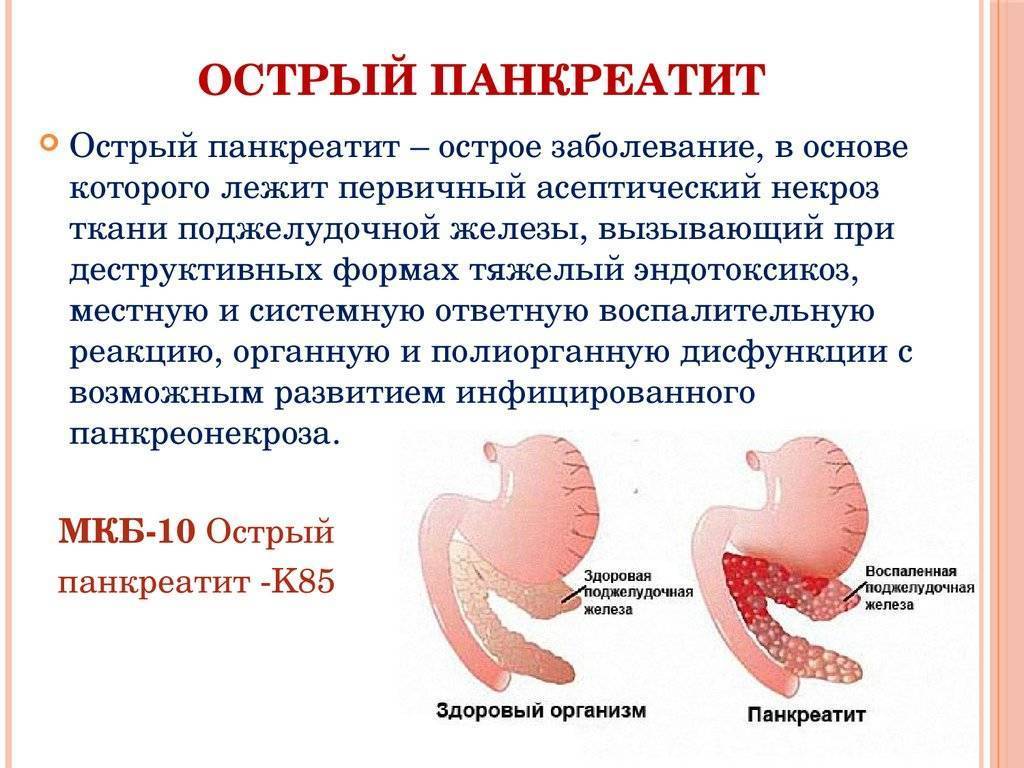
Диагностика Острого панкреатита у детей:
Диагностируют острый панкреатит у детей на основе анамнеза и проявляющихся симптомов
Берут во внимание повышение уровня ферментов поджелудочной железы в крови и моче: амилазы, липазы и трипсина. Как метод диагностики применяют УЗИ и компьютерную томографию
При остром панкреатите отмечают диффузное увеличение поджелудочной железы в размерах, снижение эхогенности ткани, нечеткую визуализацию контуров.
Острый панкреатит у детей в диагностике отличают от болезней, при которых также есть интенсивные боли в животе:
- острый холецистит
- острый аппендицит
- острая кишечная непроходимость
- перфорация язвы
- желчные колики
Online-консультации врачей
| Консультация дерматолога |
| Консультация специалиста банка пуповинной крови |
| Консультация пластического хирурга |
| Консультация кардиолога |
| Консультация ортопеда-травматолога |
| Консультация массажиста |
| Консультация пульмонолога |
| Консультация стоматолога |
| Консультация гастроэнтеролога |
| Консультация сурдолога (аудиолога) |
| Консультация специалиста по лазерной косметологии |
| Консультация общих вопросов |
| Консультация детского психолога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация нарколога |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Профилактика Острого панкреатита у детей:
Профилактика первичного и рецидивирующего острого панкреатита начинается с соблюдения режима питания. Запрещено за 1 раз употреблять большие объемы пищи. Спиртное категорически запрещено. Необходимо родителям следить за здоровьем ребенка и своевременно лечить появляющиеся у него заболевания пищеварительной системы.
При остром и хроническом калькулезном холецистите, холедохолитиазе, непроходимости билиопанкреатических протоков оперативное лечение должно проводиться как можно раньше. Предотвратить рецидив острого панкреатита или переход его в хронический панкреатит можно благодаря раннему и правильному лечению первичных форм острого панкреатита. Лечение больных в стационаре должно проводиться до ликвидации острых изменений в поджелудочной железе. Способствуют профилактике острого панкреатита систематическое диспансерное наблюдение за больными гастроэнтерологического профиля, их лечение в амбулатории и поликлинике.
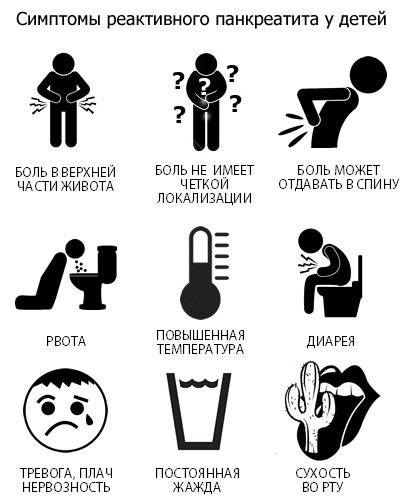
Симптомы реактивного панкреатита
Первые симптомы реактивного панкреатита проявляются довольно быстро. Иногда после действия провоцирующего фактора может пройти всего несколько часов — а болезнь уже даст о себе знать. К наиболее характерным признакам реактивного панкреатита относят1:
- боль в верхней части живота, отдающая к ребрам и лопаткам и усиливающаяся после приема пищи;
- повышенное газообразование;
- тошноту, рвоту со следами желчи;
- незначительное повышение температуры тела;
- снижение артериального давления.
При появлении признаков реактивного панкреатита необходимо обратиться к специалисту, чтобы провести профессиональную диагностику и начать лечение на ранней стадии заболевания.
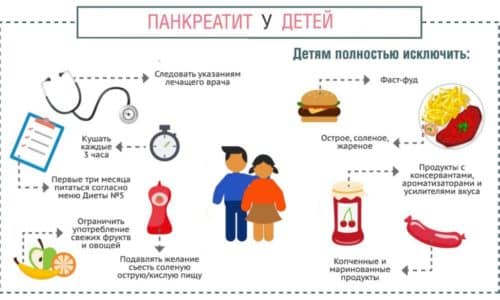
Профилактика
Данное заболевание у детей легко можно предупредить, соблюдая следующие рекомендации:
- следить за качеством употребляемой пищи;
- ограничить употребление сладостей, в особенности это касается кондитерских изделий с кремом;
- своевременно лечить инфекционные и вирусные заболевания вне зависимости от их характера;
- не давать чипсы, сухарики и другие продукты, относящиеся к снекам и фастфуду;
- не использовать те продукты, которые не соответствуют возрастным показаниям, в частности, это касается раннего введения в рацион соков из кислых фруктов, жирных сортов мяса.
Данная патология практически всегда связана с неправильным питанием, которое негативно влияет на состояние и функционирование органов пищеварения, провоцируя развитие различных патологий и болезней. Детский организм не приспособлен к грубой, жирной пище, поэтому в первую очередь лучшей мерой профилактики будет правильное питание. Эти меры профилактики касаются и предупреждения рецидивов возникновения патологии.

Данное заболевание у детей легко можно предупредитьограничив употребление сладостей, в особенности это касается кондитерских изделий с кремом.
Лечение
Реактивный панкреатит у детей лечится в 3 этапа:
- Сначала назначается диетическое питание, способствующее снятию нагрузки с поджелудочной железы и нормализации работы пищеварительной системы.
- Второй этап лечения – ликвидация причины появления воспаления в поджелудочной железе.
- Третий этап терапии – непосредственно лечение железы с купированием болезненной симптоматической картины, снятие воспалительного процесса и нормализация функционирования органа.
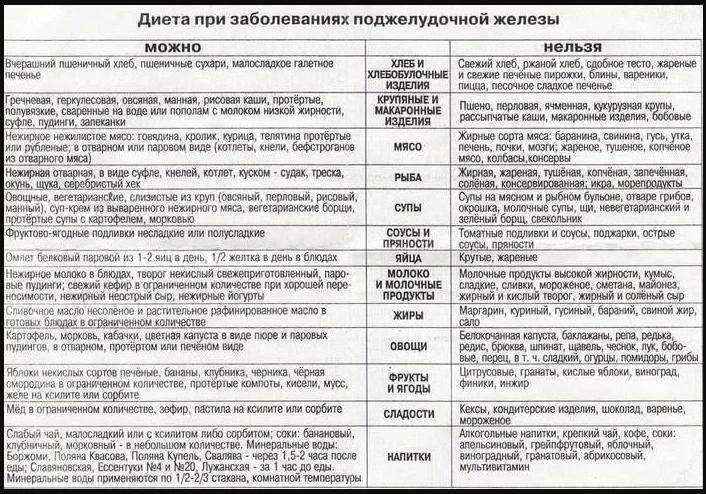
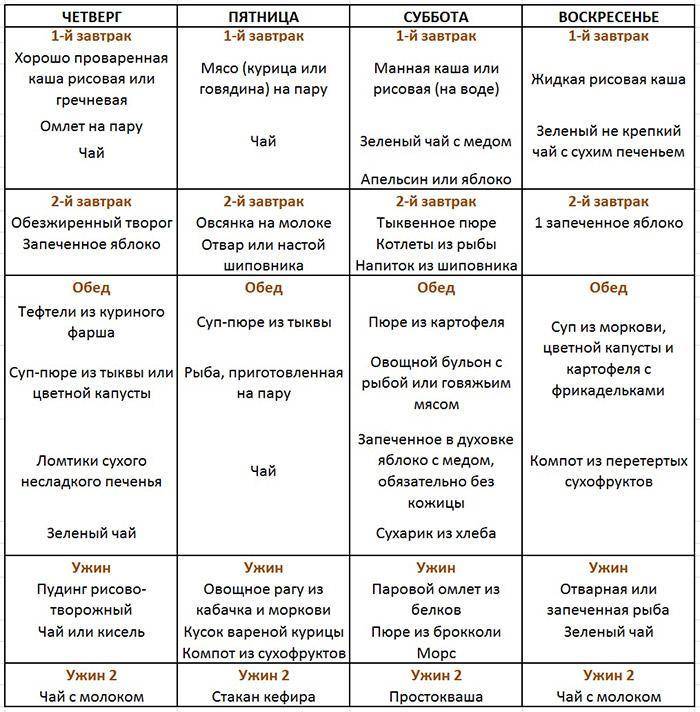
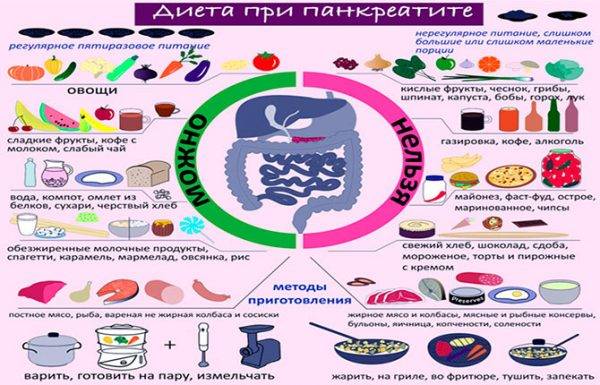
Диета
Диетическое питание – основа лечения. Правила питания включают следующее:
- дробный прием пищи небольшими порциями, до 5 раз в день;
- исключение из меню жиров;
- основа рациона – фрукты и овощи.
Основное правило питания при панкреатите – дробный прием пищи небольшими порциями, до 5 раз в день.
Таблица запрещенных и разрешенных продуктов:
| Запрещенные продукты | Разрешенные продукты |
|
|
Совсем маленьким пациентам необходимо давать энтеральные смеси. Сразу после постановки диагноза в течение суток назначается голодание, чтобы снять нагрузку с пострадавшей от воспаления железы.
Народные средства
Методы народной медицины с применением отваров на основе лекарственных трав и природных компонентов не могут купировать воспаление в железе и восстановить нормальную работу органа.
Методы народной медицины с применением отваров на основе лекарственных трав и природных компонентов не могут купировать воспаление в железе и восстановить нормальную работу органа. Применяются народные рецепты исключительно в качестве вспомогательной терапии для купирования болезненных признаков патологии.
Применяются народные рецепты исключительно в качестве вспомогательной терапии для купирования болезненных признаков патологии. Рекомендованные народные средства:
- Маточное молочко – используется при отсутствии аллергической реакции на мед и его компоненты. Принимать маточное молочко нужно 3 раза в день, дозировка – 1 ч. л. Молочко нужно не глотать, а медленно рассасывать. Длительность лечения составляет от 2 до 3 месяцев.
- Квас на основе чистотела: 3 л сыворотки (можно заменить водой) вылить в емкость, добавить 1 ч. л. сметаны и столько же сахара. Половину стакана чистотела насыпать в марлю, завязать концы, чтобы получился мешочек. Опустить его в емкость с сывороткой (или водой). В течение 14 дней ежедневно перемешивать напиток ложкой. На 10 сутки квас должен начать пениться. Через 2 недели напиток будет готов. Принимать каждый день, дозировка – 1 ст. л. Курс лечения – 7 дней.
Медикаменты
Медикаментозная терапия в детском возрасте направлена на устранение воспаления, купирование болезненных признаков и нормализацию работы органов пищеварения.
В случае когда воспаление в железе возникло вследствие наличия у ребенка заболевания аутоиммунного характера, назначается прием стероидов.
Назначаемые препараты:
- спазмолитики: Но-шпа;
- обезболивающие: Парацетамол, Анальгин;
- ферментной группы: Панкреатин, Мезим;
- с желчью в составе: Ферестал, Фестал;
- витамины жирорастворимой группы: К, А, Е;
- инсулин – при развитии на фоне патологии реактивного типа сахарного диабета.
В случае когда воспаление в железе возникло вследствие наличия у ребенка заболевания аутоиммунного характера, назначается прием стероидов. Медикаментозная терапия при острой и хронической формах идентична.
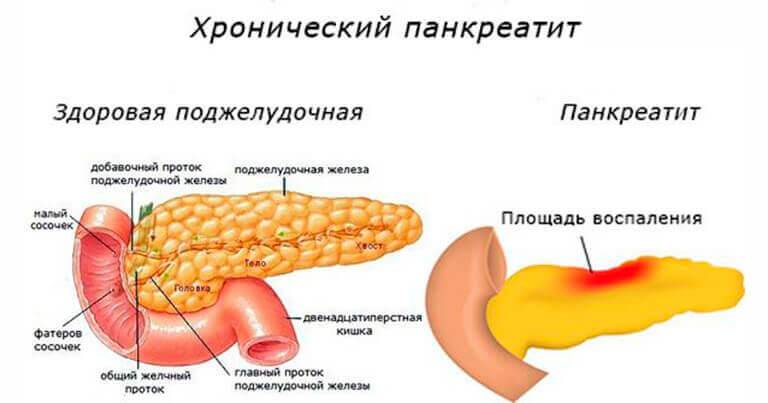
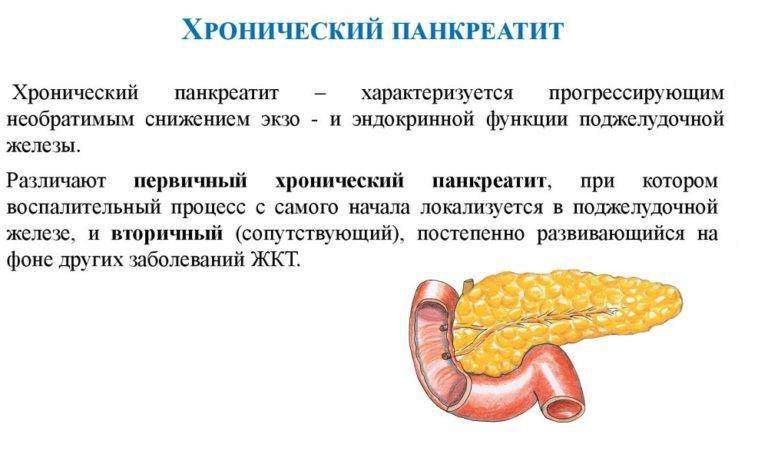
Лечение Хронического панкреатита у детей:
Лечение хронического панкреатита у детей проходит в три этапа. На первом оно проходит в условиях стационара. На втором необходимо диспансерное наблюдение в районной поликлинике. Третий этап – санаторное лечение. В стационаре при обострении хронического процесса лечение проводят на протяжении 5-6 недель. Ребенку для выздоровления необходим физический и эмоциональный покой. Потому больному обеспечивают постельный режим. По мере улучшения состояния ребенку разрешают вставать.
При неустойчивом настроении ребенку дают седативные средства: бром, валериана
Важно разгрузить пищеварительную систему, обеспечивать пищевой покой на некоторое время. В первый день ребенку нельзя кушать, можно пить только слабоминерализированную щелочную воду, например, Ессентуки № 4 или Боржоми, комнатной температуры
Со вторых суток можно отвар шиповника, несладкий некрепкий чай с сухарями, слизистые супы (без добавления масла), протертые каши на воде. Постепенно ребенку становится лучше, что позволяет расширить диету. Сначала в еду добавляют молоко, потом творог, хлеб и чуть-чуть сливочного масла.
С пятого дня ребенку с обострением хронического панкреатита можно кушать протертые овощи; с 7 — 9-го дня отварные мясо и рыбу в протертом виде, с 16- 17-го — фруктовые и овощные соки в виде творожно-фруктовых паст. Постепенно в будущем небольшими порциями вводят свежие фрукты и овощи. Когда проходят 1-1,5 месяцев такой диеты, ребенка сажают на диету № 5 П.
При диете 5 П нужно как можно меньше (или вовсе исключают из рациона) сокогонных и желчегонных видов пищи. В рацион вводят овсяную крупу, яичный белок, картофель, соевые бобы. Продукты давать ребенку можно только в вареном виде. Что касается медикаментов, применяют:
- ганглиоблокаторы (ганглерон, кватерон, бензогексоний)
- антихолинергические препараты (метацин, атропин, платифиллин)
- ингибиторы карбоангидразы (гипотиазид, фонурит, диамокс)
Устраняют обменные нарушения внутривенно и проводят дезинтоксикацию с помощью внутривенного введения раствора глюкозы 10% в количестве от 200 до 400 мл с инсулином, альбумина, физиологического раствора, аскорбиновой кислоты, гемодеза и витамина В1.
При тяжелой интоксикации нужно провести форсированный диурез (маннитол и 2,4% раствор эуфиллина). Острый панкреатит со склонностью к коллапсу лечат кортикостероидами, курс составляет 5-7 дней. Одновременно ребенку дают антибактериальные препараты. Спазм в холедохопан-креатической системе снимают и уменьшают боли при помощи спазмолитиков – но-шпы, папаверина, баралгина и прочих. Чтобы уменьшить болевой синдром, также одновременно применяют электрофорез с новокаином на область солнечного сплетения.
Антиферментная терапия:
- гордокс
- трасилол
- контрикал
Антибактериальная терапия:
- эритромицин
- сульфаниламиды
- олеандомицин
Препараты для уменьшения вязкости желчи и явлений холестаза:
- минеральные воды
- валериана
- кукурузные рыльца
- оксафенамид
- птичий горицвет
Детям для лечения хронического панкреатита вводят витамины B1, B2, С в дозах, соответствующих возрасту больного. Если от комплексной консервативной терапии обострений панкреатита нет эффекта, то прибегают к хирургическому лечению. Показаниями являются прогрессирование пан-креонекроза с развитием шока и олигурии, нарастание клинических признаков перитонита, эрозивные кровотечения из сосудов панкреатодуоденальной зоны.
Если на протяжении 5 лет наблюдения в поликлинике у ребенка благополучное состояние, его снимают с наблюдения. На протяжении всего срока санируют очаги хронической инфекции, проводят закаливание, выявляют и вовремя лечат болезни ЖКТ. Лечение в дальнейшем проводят в санаториях гастроэнтерологического профиля.
Подготовьте к приему краткую сводку своей медицинской информации:
- Причина обращения к врачу (именно с этого пункта начинается беседа с врачом).
- Срок давности беспокоящих вас жалоб, последовательность их появления, наличие какого либо диагноза и эффективность лечения ранее (в идеале вы можете предоставить всю предшествующую документацию, это поможет врачу восстановить всю хронологию событий).
- Сопутствующие заболевания (не относящиеся к ЖКТ), а также жалобы, не относящиеся к желудочно-кишечному тракту. вспомните были ли у вас операции или травмы.
- Названия лекарств, витаминов, БАД, комбинированных оральных контрацептивов (КОК) (с дозировкой), которые вы принимали недавно или принимаете сейчас Можно сфотографировать упаковку/блистер.
- Хорошо бы знать свой рост и текущий вес.
- Вспомните про аллергии, которые у вас есть или были.
- Если были использованы альтернативные методы лечения, сообщите об этом врачу (лекарственные травы и добавки, немедикаментозное лечение).
- Подумайте, что ответить на вопрос о привычном режиме питания и рационе.
- Не забудьте сообщить врачу о других жизненных событиях влияющих на ваше физическое или психическое здоровье и ваших планах на будущее (например, вы планируете беременность, работаете на стрессовой работе или собираетесь выйти на пенсию, планируется путешествие или командировка).
Подготовьте заранее вопросы для приема. Обдумайте проблему заранее и записывайте вопросы по мере их появления. За несколько дней до приема просмотрите вопросы и расставьте приоритеты. Этот список станет полезным подспорьем для врача и поможет быстрее получить необходимые ответы.
Как проявляет себя реактивный панкреатит
Первые симптомы заболевания возникают резко. Этому часто предшествует воздействие какого-то фактора, после чего может пройти всего несколько часов. Основными признаками недуга являются следующие:
-
боль в верхнем отделе живота, отдающая в ребра, лопатки, усиливающаяся после приема пищи;
-
повышенное газообразование;
-
тошнота;
-
рвота с примесью желчи;
-
снижение артериального давления;
-
упадок сил;
-
возможен незначительный подъем температуры тела (до 37–37.5 ˚С).
При появлении таких симптомов важно обратиться к врачу-терапевту или гастроэнтерологу. Чем раньше вы посетите врача, тем выше вероятность полного выздоровления без осложнений.
Причины
- камни в желчном пузыре – при устранении данного нарушения восстанавливается функционирование железы;
- сепсис;
- аутоиммунная системная красная волчанка;
- нарушения процесса метаболизма;
- перенесенные инфекционные заболевания – аденовирус, ветрянка, паротит;
- аномалии строения и расположения органов ЖКТ;
- длительный прием препаратов, негативно влияющих на пищеварительную систему, например антибиотиков;
- механическое повреждение железы, возникающее при авариях или спортивных занятиях, контактных играх.
Существует и генетическая предрасположенность к данному воспалению.
Есть понятие панкреатита идиопатического реактивного типа, когда выявить этиологию заболевания не представляется возможным.
Профилактика Острого панкреатита у детей:
Профилактика первичного и рецидивирующего острого панкреатита начинается с соблюдения режима питания. Запрещено за 1 раз употреблять большие объемы пищи. Спиртное категорически запрещено. Необходимо родителям следить за здоровьем ребенка и своевременно лечить появляющиеся у него заболевания пищеварительной системы.
При остром и хроническом калькулезном холецистите, холедохолитиазе, непроходимости билиопанкреатических протоков оперативное лечение должно проводиться как можно раньше. Предотвратить рецидив острого панкреатита или переход его в хронический панкреатит можно благодаря раннему и правильному лечению первичных форм острого панкреатита. Лечение больных в стационаре должно проводиться до ликвидации острых изменений в поджелудочной железе. Способствуют профилактике острого панкреатита систематическое диспансерное наблюдение за больными гастроэнтерологического профиля, их лечение в амбулатории и поликлинике.