SQLITE NOT INSTALLED
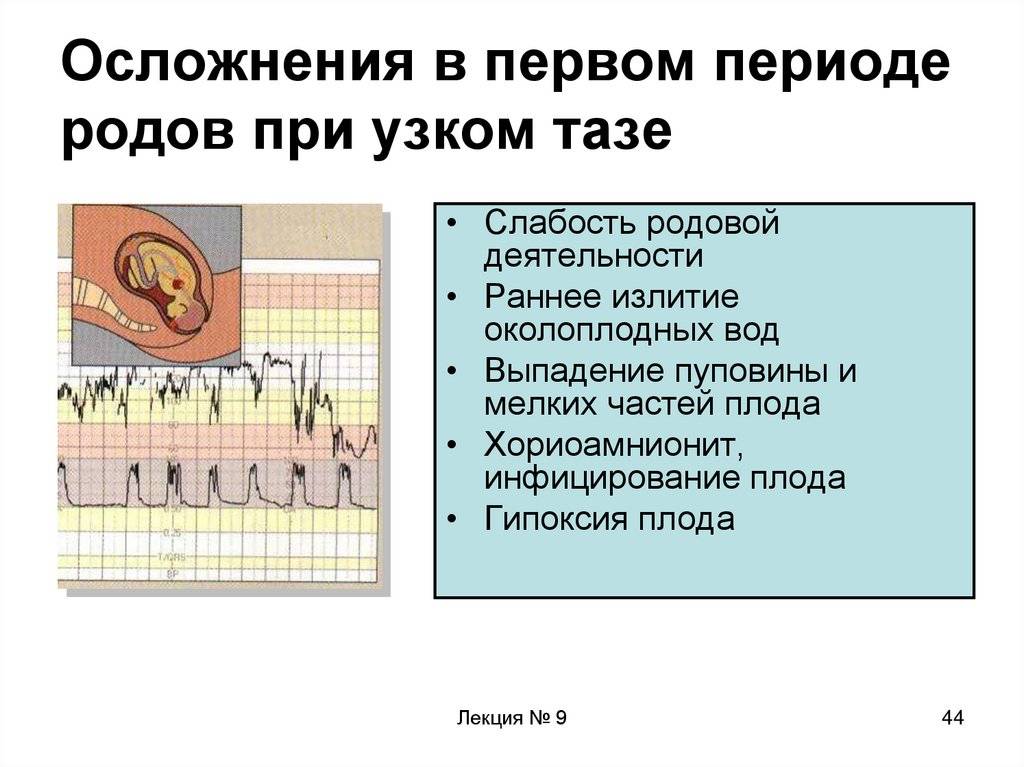
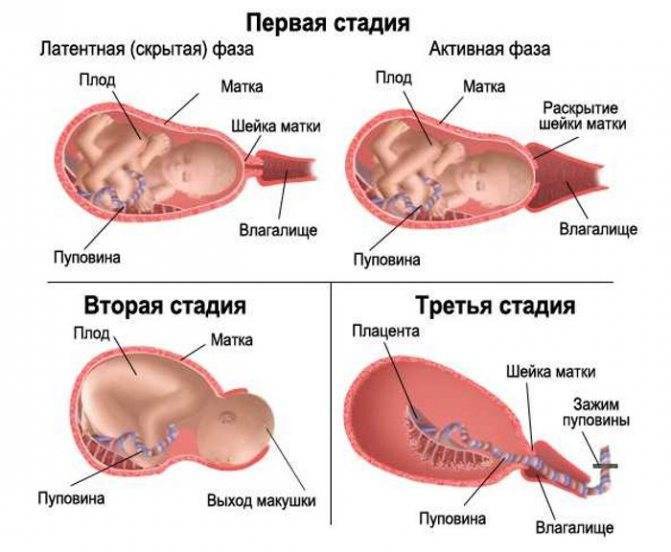
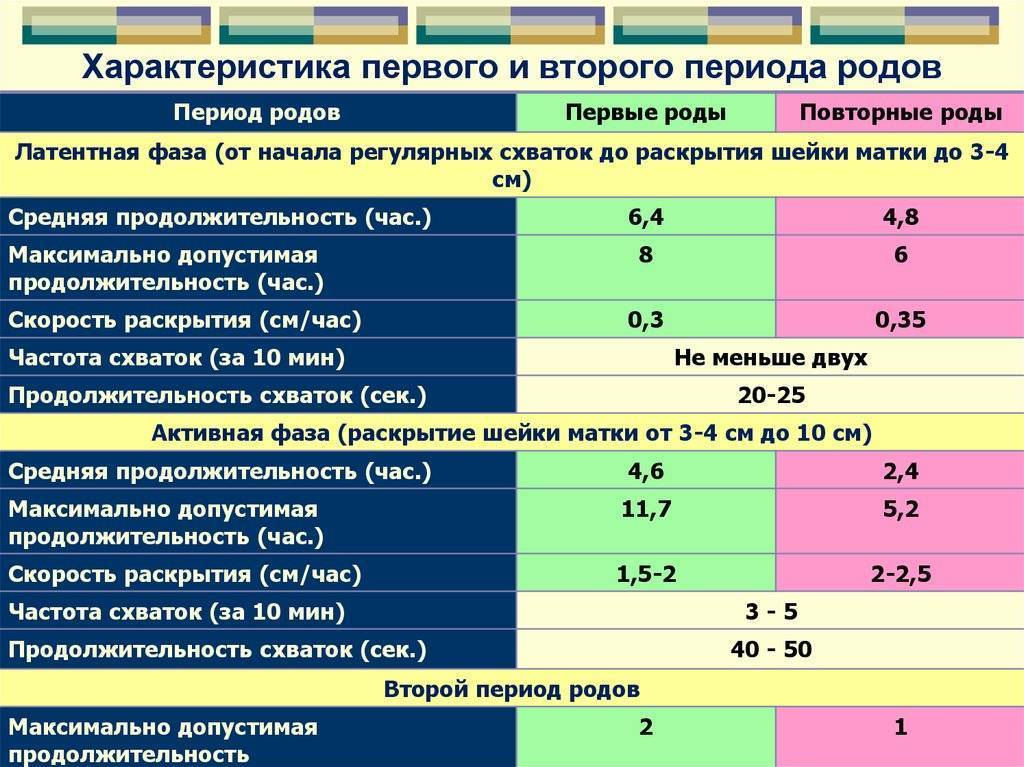
Профилактика затяжных родов
Главное в появлении крохи на свет — это настрой его мамы. Ведь даже обыкновенный страх перед родами может нарушить ее гормональный фон. Это чувство выбрасывает в кровь норадреналин и адреналин, которые блокируют действия гормонов, запускающих роды
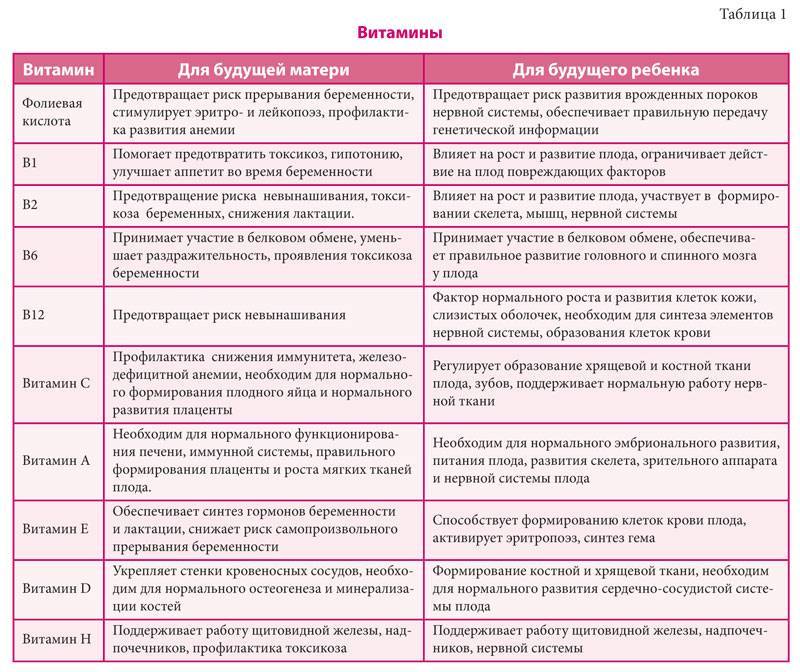
Поэтому для будущей мамы важно хорошо подготовиться к этому процессу, потому что если делать все правильно, то появление малыша может пройти практически безболезненно. И затянувшегося родоразрешения не стоит бояться, потому что акушеры всегда готовы к любым сложностям. И этому есть пример: Самые долгие роды по времени длились 75 дней — это единственный по такой продолжительности подобный процесс в истории медицины
Полька Джоанна ожидала тройню. Роды начались на 22 неделе, и первому малышу выжить не удалось. Поэтому врачи решили сохранить беременность, медикаментозно остановив схватки и придав роженице положение, которое обеспечило сохранность малышей. Ей пришлось пролежать так 2 с половиной месяца, по истечении которых женщина родила двоих абсолютно здоровых детей. Так что современная медицина творит чудеса. Конечно, если в принципе нет предпосылок для патологий родовой деятельности: здорова мама, а малыш в ее утробе чувствует себя прекрасно и лежит в правильном положении, то соблюдение некоторых рекомендаций прекрасно поможет для профилактики затяжных родов. 1. Посещать школу для будущих мам. Если нет такой возможности, то можно найти в интернете онлайн-курсы, уроки через скайп, почитать специализированную литературу. То есть подготовиться к родам можно многими способами. 2. Беречь здоровье, правильно питаться, много гулять, меньше нервничать. 3. Принимать витамины для беременных, особенно важны аскорбиновая и фолиевая кислота, а также витамин B6. Женщине, которая готовится стать матерью, нужно знать, что иногда стимуляция при затяжных родах — это единственная возможность родить здорового малыша естественным путем. И что без особых на то показаний, она врачом назначена не будет. Если родостимулирование проходит с соблюдением всех правил, то плохих последствий и осложнений удается избежать, по крайней мере, свести их к минимуму. На бэби ру: Календарь беременности — недели Запишитесь на приём к врачу в вашем городе Клиники вашего города
И этому есть пример: Самые долгие роды по времени длились 75 дней — это единственный по такой продолжительности подобный процесс в истории медицины. Полька Джоанна ожидала тройню. Роды начались на 22 неделе, и первому малышу выжить не удалось. Поэтому врачи решили сохранить беременность, медикаментозно остановив схватки и придав роженице положение, которое обеспечило сохранность малышей. Ей пришлось пролежать так 2 с половиной месяца, по истечении которых женщина родила двоих абсолютно здоровых детей. Так что современная медицина творит чудеса. Конечно, если в принципе нет предпосылок для патологий родовой деятельности: здорова мама, а малыш в ее утробе чувствует себя прекрасно и лежит в правильном положении, то соблюдение некоторых рекомендаций прекрасно поможет для профилактики затяжных родов. 1. Посещать школу для будущих мам. Если нет такой возможности, то можно найти в интернете онлайн-курсы, уроки через скайп, почитать специализированную литературу. То есть подготовиться к родам можно многими способами. 2. Беречь здоровье, правильно питаться, много гулять, меньше нервничать. 3. Принимать витамины для беременных, особенно важны аскорбиновая и фолиевая кислота, а также витамин B6. Женщине, которая готовится стать матерью, нужно знать, что иногда стимуляция при затяжных родах — это единственная возможность родить здорового малыша естественным путем. И что без особых на то показаний, она врачом назначена не будет. Если родостимулирование проходит с соблюдением всех правил, то плохих последствий и осложнений удается избежать, по крайней мере, свести их к минимуму. На бэби ру: Календарь беременности — недели Запишитесь на приём к врачу в вашем городе Клиники вашего города
Можно ли вылечить патологию?
Если разрыв околоплодной оболочки произошел в тот период, когда аборт уже запрещён, а роды ещё не возможны, женщина проходит курс лечения, состоящий из трёх составляющих:
Антисептическая терапия. Она предупреждает инфицирование тканей матки и развития таких заболеваний, как хориоваскулит, хориоамнионит, децидуит, а также препятствует проникновению бактерий в амниотическую жидкость. Для устранения патогенных организмов применяют различные лекарственные препараты: Лизоцим, Спермин, Трансферрин, Миелопероксидазу и пр. Какое именно лекарство нужно в том или ином случае решает гинеколог.
Токолитическая терапия. Токолитики — это препараты, предупреждающие преждевременные роды. Но они имеют много побочных эффектов, а также продлевают беременность не более чем на неделю, поэтому применяются на сроке 28-33 недели беременности. На более ранних сроках токолитики практически неэффективны.
Амниоинфузия. Это процедура введения физраствора, напоминающего по составу амниотическую жидкость, для восполнения уровня околоплодных вод в случае повреждения околоплодной оболочки.
Приём кортикостероидов (Дипроспан, Преднизолон). Эти препараты снижают уровень мужских половых гормонов, провоцирующих маточные сокращения. Однако на практике глюкокортикостероиды применимы не во всех случаях. Например, если произошло инфицирование амниотической жидкость, они запрещены
К тому же синтетические гормоны дают массу побочных эффектов, поэтому их следует применять с осторожностью.
Акушерская тактика при безводном периоде
Подход при доношенной и недоношенной беременности отличается. Если срок беременности 38 недель и более, то безопасным безводным периодом считается 6 часов.
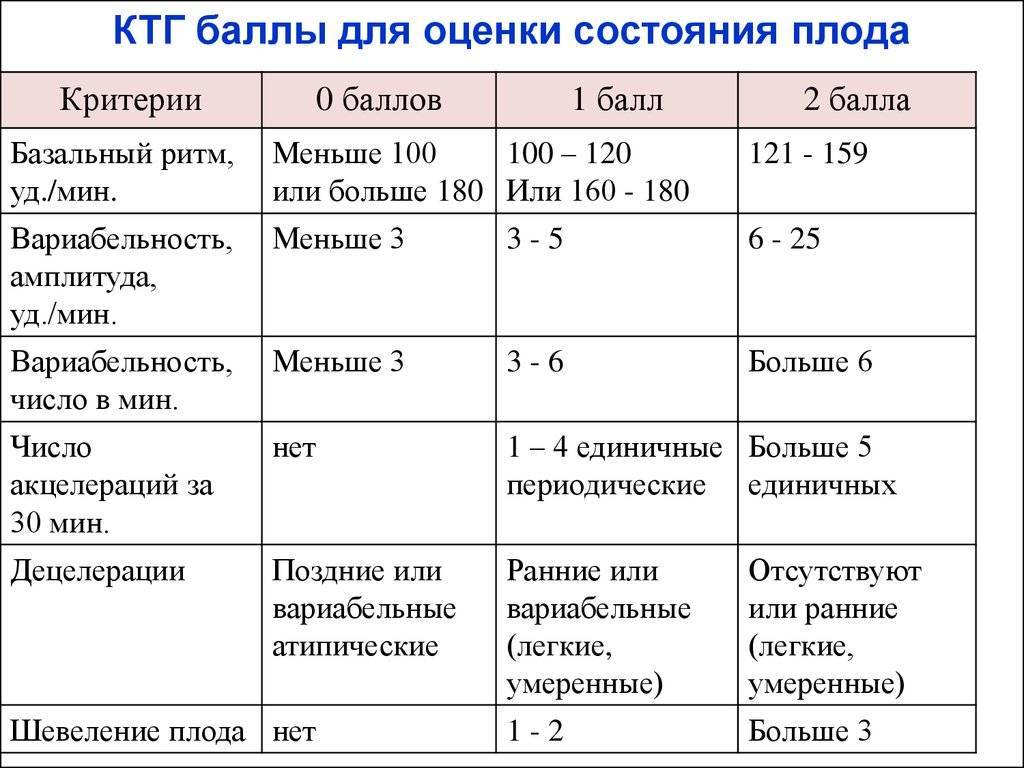
Если в течение этого времени не развилась родовая деятельность, то во избежание инфекционных осложнений начинают стимулировать введением окситоцина капельно под контролем КТГ плода.
Безводный период 12 часов и более крайне нежелателен, особенно, если у женщины в мазках определялось повышенное количество лейкоцитов, кокковая флора.
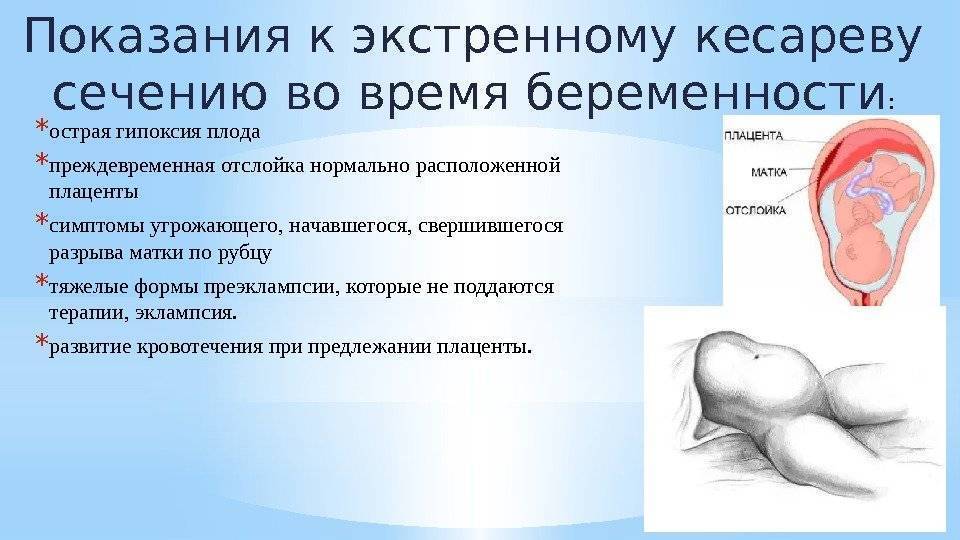
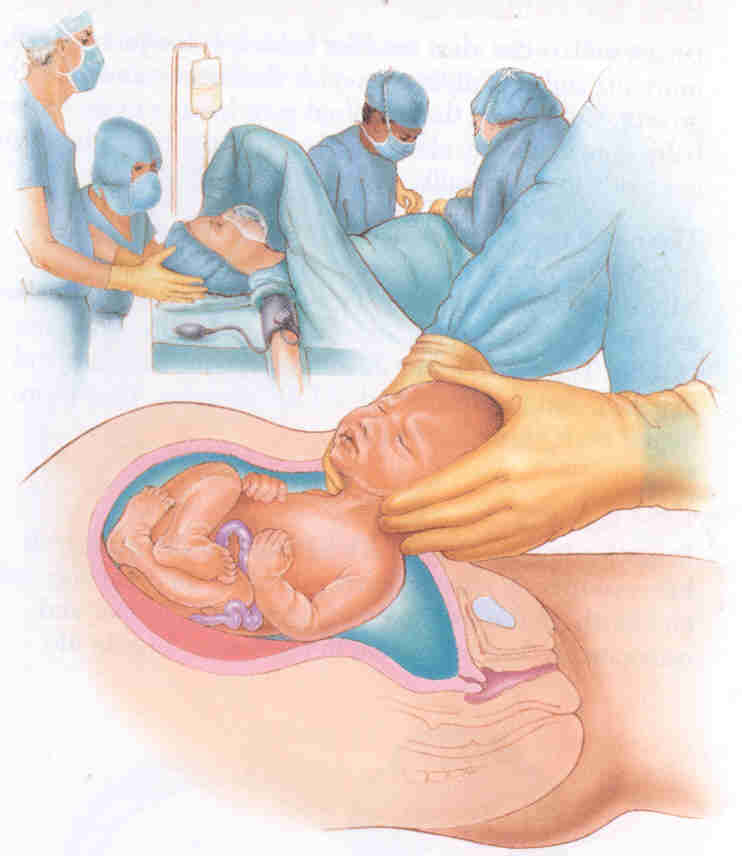
При недоношенной беременности тактика зависит от срока. Если он превышает 34 недели, то принимается решение о проведении родов через естественные родовые пути, если для этого не возникает противопоказаний со стороны матери или плода. В противном случае выполняют кесарево сечение.
Объясняется такой план действий тем, что после 34 недель происходит созревание сурфактанта, и, несмотря на недоношенность, легкие ребенка расправятся, и он сможет дышать сам.
В настоящее время при недоношенной беременности сроком до 34 недель и излившихся околоплодных водах придерживаются выжидательной тактики. При этом обеспечивают антибактериальное прикрытие. В отсутствие околоплодных вод происходит ускоренное созревание сурфактанта, что подготовит ребенка к рождению.
Что нужно делать, чтобы обеспечить пролонгирование беременности и снизить риск развития инфекции?
Беременная, почувствовав жидкие выделения из половых путей, должна быть направлена в роддом. В приемном покое проводится осмотр, женщина госпитализируется.
Палата должна быть оснащена бактерицидными лампами. Уборка в ней проводится с той же частотой, как в родблоке. Постельное белье меняется ежедневно, а стерильные подкладные каждые 4 часа.
Соблюдается постельный режим. Любые посещения родственников исключены. Женщина встает только в туалет, остальное время проводит в постели. Прием пищи также проводится в палате. Рекомендуется сбалансированное питание, регулирующее работу кишечника. Нужно исключить появление запоров.
При поступлении в отделение берется мазок на микрофлору, затем он повторяется каждые 5 дней. Ежедневно проводят измерение окружности живота и высоты стояния дна матки, они не должны уменьшаться. Контролируют подтекание околоплодных вод, измеряют приблизительно их количество
Также важно следить за их видом, изменением характера, появлением гнойного компонента
Каждые три часа контролируют температуру тела и сердцебиение плода. Оптимально это делать не акушерским стетоскопом, а с помощью КТГ. Раз в 12 часов определяют концентрацию лейкоцитов в крови. При их увеличении подсчитывают формулу.
Воспалительный тип мазка рекомендуется сопроводить посевом отделяемого из влагалища на микрофлору и чувствительность ее к антибиотикам.
Если беременная входит в группу риска по развитию инфекционных осложнений, то антибиотики назначают превентивно с целью профилактики осложнений. При нарастании количества лейкоцитов в анализе крови антибактериальная терапия обязательна.
Токолитическая терапия проводится в течение 72 часов. Дальнейшее продление срока беременности проводится при информированном согласии роженицы. Совместно с неонатологом женщине объясняют всю опасность преждевременных родов и возможные последствия реанимационных мероприятий. Описаны случаи пролонгирования недоношенной беременности без околоплодных вод до 4-5 недель.
Эффективность проводимого лечения оценивается по прогрессированию беременности, отсутствию симптомов хориоамнионита и нарушений со стороны плода.
Беременным с доношенной и недоношенной беременностью, которые на момент излития околоплодных вод находились вне роддома, обязательно нужно зафиксировать время, чтобы в дальнейшем врач мог оценить безводный период в родах и сколько он еще может длиться.
Юлия Шевченко, акушер-гинеколог, специально для Mirmam.pro
Отошли воды: через сколько рожать, сколько ребенок может находиться без воды?

Отошли воды – через сколько рожать? Этот вопрос волнует, наверное, каждую женщину, которая вскоре ожидает появления на свет долгожданного крохи.
Однако однозначного ответа на этот вопрос не сможет дать ни один гинеколог, поскольку процесс родовой деятельности – это процесс сугубо индивидуальный для каждой роженицы.
Чтобы все прошло благополучно, необходимо знать, что делать при отхождении околоплодных вод, и когда после этого следует ожидать первых предвестников наступающих родов.
Как себя вести после отхождения ОВ?
Что делать после отхождения околоплодных вод? Прежде всего, не нужно паниковать – это физиологический процесс, который является одним из основных предшественников родов. Теперь давайте поговорим о том, что именно нужно делать, если ОВ отойдут.
Запомните, а лучше запишите в блокноте точное время отхождения ОВ
Затем обязательно сообщите об этом своему гинекологу или медсестре.
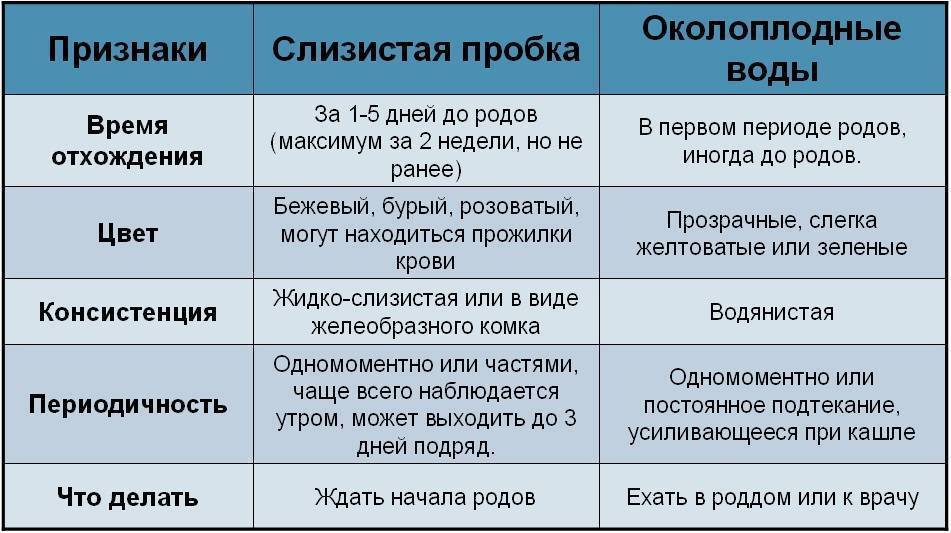
Обратите пристальное внимание на цвет жидкости. Чтобы она не изменила оттенок, за неделю до родов откажитесь от темного нижнего и постельного белья – такие действия помогут вам точно определить окрас ОВ.
Какими должны быть отошедшие воды? В норме они не должны иметь никакого оттенка, то есть, быть совершенно прозрачными
Если вы заметили в амниотической жидкости примесь белых хлопьев – не беспокойтесь, это нормально.
Зеленоватый цвет ОВ свидетельствует о том, что буквально через 6 часов пациентка родит долгожданного малыша.
Количество амниотической жидкости – еще один важный фактор. По нему можно определить, через какой период времени начнутся роды. Воды могут быть «передними», объем которых не превышает 300 мл, и настоящими околоплодными (1,5 – 2 литра).
Полезный совет. Если вы не знаете, как определить, какие именно воды отошли, то до даты родов можете немного потренироваться. Сделать это можно следующим образом: вылейте на внутреннюю сторону бедра стакан воды.
Запомните свои ощущения, после чего вылейте на эту же часть тела полтора-два литра жидкости. Поступая таким образом хотя бы на протяжении недели, вы довольно скоро научитесь различать «передние» воды от околоплодных.
После излияния амниотической жидкости необходимо срочно вызывать скорую помощь, особенно если вод было много. При небольшом их количестве пара часов в запасе у вас есть, однако ехать в больницу следует как можно скорее.
Отхождение ОВ – как это происходит, и что делать в этом случае?
Если у будущей мамы отходят околоплодные воды, это означает, что время пришло, и кроха уже готов появиться на свет. Но иногда бывает, что излияние амниотической жидкости происходит преждевременно, когда срок родовой деятельности наступит еще не скоро. Подобная аномалия случается при наличии определенных отклонений, поэтому врачебное вмешательство обязательно.
Дело в том, что отхождение плодных вод всегда должно заканчиваться родовой деятельностью, поскольку кроха не может долго находиться в сухой, никак не защищенной среде. Также далеко не редкостью являются случаи, когда плодные воды вытекают понемногу. Происходит это постепенно, и может длиться на протяжении нескольких недель, а иногда даже и месяцев.
Если подтекание амниотической жидкости началось задолго до планируемой даты родоразрешения, то о подобной аномалии следует обязательно сообщить гинекологу. Он примет необходимые меры, поскольку уменьшение объема околоплодных вод может привести к довольно серьезным и опасным последствиям, вплоть до гипоксии или даже гибели плода.
Помните! О любых, даже скудных, выделениях из влагалища, вызвавших у вас подозрения и беспокойство, необходимо обязательно сообщать врачу. Особенно, если они имеют зеленоватый, коричневатый или бурый цвет.
Что делать при отхождении ОВ?
Так что же делать, если амниотическая жидкость излилась полностью? Прежде всего, вам необходимо срочно ехать в родильный дом, и вот почему:
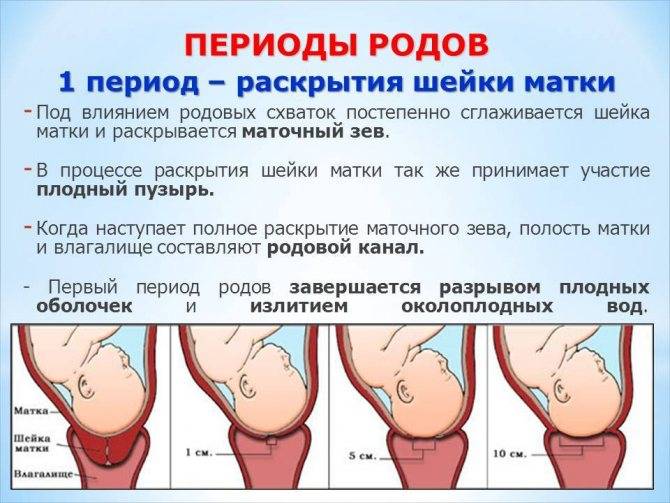
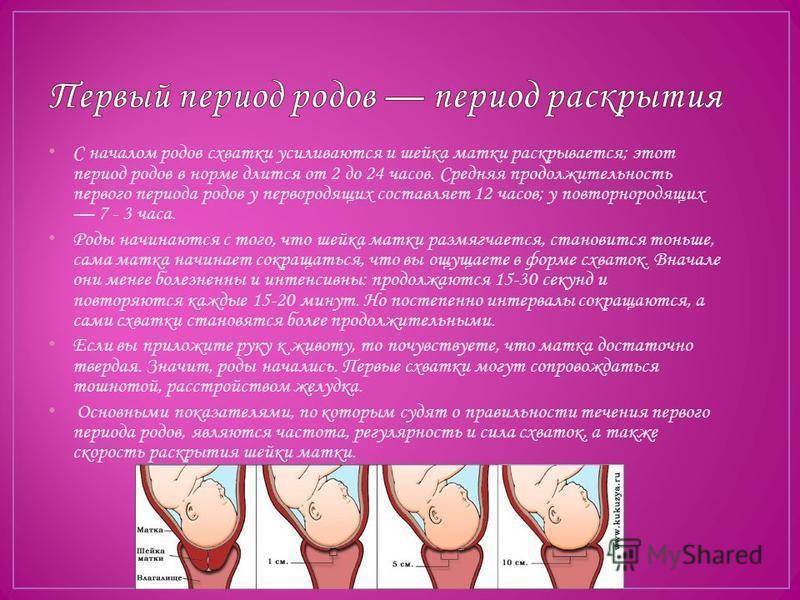
- врач должен установить, насколько широко открылась шейка матки, и постоянно фиксировать этот процесс;
- иногда излияние плодной жидкости не сопровождается схватками, поэтому будущая мама может и не понять, что долгожданный момент «икс» уже близко;
- в некоторых ситуациях вместе с АЖ могут выпадать и петли пуповины, а это уже серьезная угроза для жизни ребенка.
Как видно, чем раньше после отхождения вод вы отправитесь в роддом, тем в большей безопасности будет ваш кроха и вы сами.
Чем опасен длительный период без вод для матери и плода?
Если излитие вод произошло вне стен больницы, акушеры рекомендуют роженице зафиксировать время, в которое это случилось
Почему так важно отслеживать длительность безводного периода?. Плодный пузырь защищает околоплодную жидкость от проникновения патогенных микроорганизмов из влагалища. Трещины, образовавшиеся в оболочках, являются своеобразным проходом для внешних инфекций
Трещины, образовавшиеся в оболочках, являются своеобразным проходом для внешних инфекций
Плодный пузырь защищает околоплодную жидкость от проникновения патогенных микроорганизмов из влагалища. Трещины, образовавшиеся в оболочках, являются своеобразным проходом для внешних инфекций.
Длительный безводный период опасен как для плода, так и для матери. Последствия для роженицы:
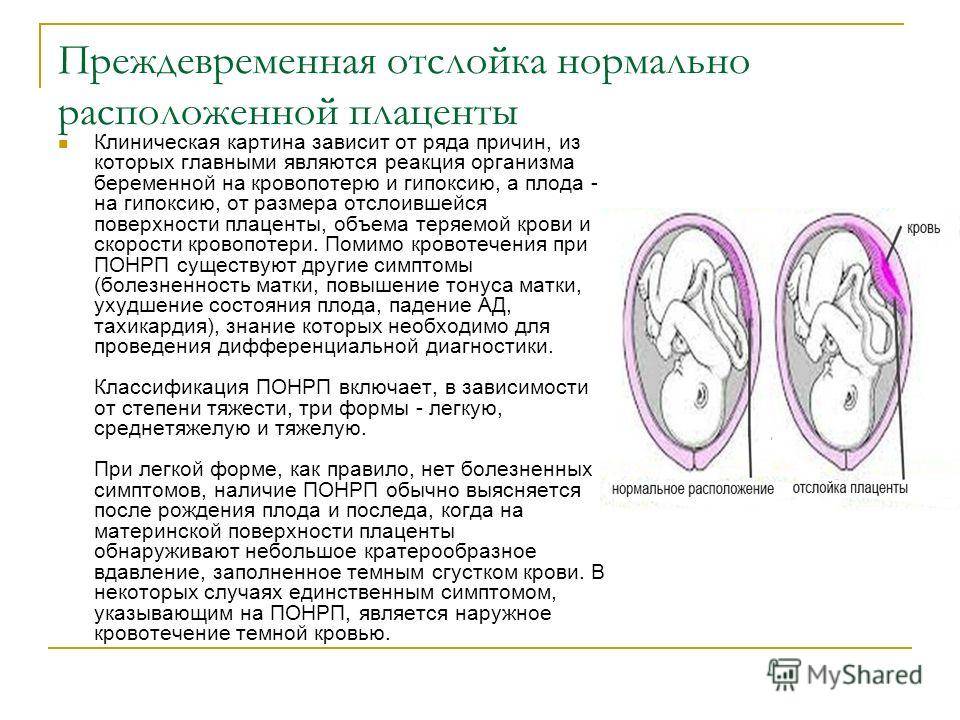
- отслойка плаценты, которая приводит к кровотечению;
- снижение родовой активности;
- множественные родовые разрывы;
- воспаление внутренней поверхности матки (эндометрит);
- вынужденное удаление матки из-за развившихся осложнений.
После начала излития жидкости акушеры постоянно контролируют состояние плода. При продолжительном безводном периоде часто применяются дополнительные методы обследования (анализ околоплодных вод, КГТ, УЗИ). У плода могут быть следующие осложнения:
- гипоксия;
- внутриутробное инфицирование;
- снижение жизненных показателей из-за выпадения пуповины;
- травмирование при родах;
- гибель до рождения вследствие недостатка кислорода или проникнувшей в организм инфекции.
У дочери излились воды и она еще долго не могла попасть в роддом. Скажите, дитя сколько времени может нормально жить в животе без вод?
Акушеры говорят, что этот период может составлять от 6 до 24 часов. Большой риск для малыша возникает уже через 6 часов после того, как прорвалась оболочка плодного пузыря. Это связано с тем, что на всех слизистых нашего организма обитает множество микроорганизмов, не причиняющих нам вреда в обычных условиях. Ведь защищают нас всегда иммунные клетки. Они не позволяют размножаться условно-патогенным бактериям. А вот дитя в материнской утробе развивается в стерильной среде благодаря околоплодным водам. Они чистые, там нет микробов. Когда же вскрывается плодный пузырь, возникают предпосылки для того, чтобы патогенные микроорганизмы из влагалища женщины проникли в матку и стали размножаться на плодных оболочках. Этот риск наступает спустя 6 часов после излития околоплодных вод. Вот почему акушеры всегда акцентируют на том, чтобы после отхождения вод при доношенной беременности женщина как можно скорее попала в родильный дом. Это уменьшит риск инфицирования плода. Если же с отправкой в роддом затянуть, то развивается хориоамнионит, септические осложнения у роженицы. Ей может грозить послеродовый эндометрит.
Иная ситуация складывается при недоношенной беременности, если отошли воды. До 34 недель срока у плода еще нет вещества, отвечающего за расправление легких. Это значит, что после появления на свет он практически не может дышать самостоятельно. Поэтому врачи стараются защищать плод антибиотиками, оттянуть роды, подготовить почву для здорового появления малыша на свет. Лонгируя беременность после отхождения вод, врачи не проводят будущей матери влагалищные исследования, а лишь мониторят температуру тела, состояние крови женщины и внутриутробное состояние плода. При излитии околоплодных вод на сроке более 34 недель нет необходимости продлевать безводный период. Как правило, после вышеуказанного акушеры ждут 4 часа. И когда схваток нет, то их стимулируют, проводят родовозбуждение.
Врач назначил прием фолиевой кислоты, при первом же визите в женскую консультацию. Сейчас срок 8 недель. А сколько времени принимать не сказал. Как долго пить?
Очень хочу родить еще одного ребеночка. Со дня на день должны начатся месячные. Хочу понять, может их не будет и я все же беременная. Скажите, за сколько до месячных падает базальная температура?
Беременна первый раз. Врач у меня какой-то не очень общительный. Молодой. Подскажите сколько нужно в роддом брать прокладок?
Сил нет, токсикоз замучал. За две недели сильно похудела. Сколько вообще он длиться вначале беременности?
Как определить подтекание вод?
Есть несколько способов диагностики преждевременного отхождения вод. Не все из них одинаково полезны и точны.



Амниотесты для определения вод. После того как оболочки пузыря оказываются даже незначительно поврежденными, во влагалищной среде появляются вещества, которые свойственны исключительно околоплодным водам и больше ни одной другой жидкости — инсулиноподобный фактор роста и плацентарный микроглобулин-1. Именно их и определяют специальные тесты, которые не «отвлекаются» ни на сперму, ни на мочу.


Тесты, которые способны улавливать фактор роста, обладают меньшей чувствительностью, чем тесты, определяющие плацентарный микроглобулин. При малом количестве подтекаемых вод может быть нерезультативным. Проводится в медицинских учреждениях.
Тесты на определение микроглобулина более точны. Единственное условие — проведение теста в течение 12 часов после появления странных выделений. Если этого не сделать, результативность снижается. В аптеках есть только один тест, который работает по такому принципу – AmniSure. Остальные к этому способу обследования не относятся, и их точность существенно ниже.
AmniSure применяется просто — достаточно ввести специальный тампончик на 5 сантиметров во влагалище и подержать там в течение одной минуты. Потом его опускают в емкость со специальным раствором на такое же время. В жидкость внутри емкости опускают стрип-полоску, и через 5-9 минут получают ответ. Одна полосочка — вод нет, две — воды, действительно, подтекают.

Многоводие: виды, симптомы, причины, опасность состояния
Заключение о многоводии делается специалистом в случае превышения объема жидкости в 1,5-2 литра при нормальном протекании беременности. Обычно многоводие диагностируется в конце второго -начале третьего триместра.
Различают острое многоводие с внезапным увеличением объема вод, которому сопутствуют одышка, чувство тяжести и боли в животе, сильные отеки, и хроническое, при котором количество околоплодной жидкости возрастает постепенно, не ухудшая самочувствия беременной.
Среди причин возникновения многоводия можно выделить следующие:
- наличие сахарного диабета у матери
- в организме матери обнаружен острый или хронический инфекционный процесс
- болезни сердечно-сосудистой системы
- различные аномалии развития плода
- резус-конфликт между матерью и плодом
Ультразвуковое исследование — основной инструмент при диагностике этого состояния. Основным критерием оценки количества амниотической жидкости служит величина вертикального кармана. Если в процессе обследования специалист определил его величину в 8-11 см, это легкая степень многоводия. О средней степени этого состояния можно говорить при величине вертикального кармана от 12 до 15 сантиметров, если же этот показатель достиг 16 см, то ставится заключение о выраженном многоводии.
При ручном осмотре беременной отмечается значительное увеличение окружности живота, а также высоты стояния дна матки. Сама матка находится в тонусе, из-за чего части плода прощупываются с трудом. Отмечается чрезмерная двигательная активность ребенка, тоны сердца прослушиваются нечетко.
Опасность многоводия в том, что большое количество вод сильно растягивает матку, вследствие чего она плохо сокращается во время родов. Это приводит к затяжным родам и возможному возникновению кровотечения в послеродовом периоде. Многоводие может спровоцировать отслойку плаценты и выпадение пуповины, что представляет большую опасность как для матери, так и для будущего ребенка.
Родовая стратегия при многоводии предполагает проведение амниотомии (прокола плодного пузыря) в самом начале родов. Потом околоплодные воды медленно выпускаются через иглу или катетер для уменьшения объема матки и уплотнения ее стенок. После того, как малыш родился, роженице назначаются препараты для стимуляции сокращения мускулатуры матки.
Хроническое многоводие легкой степени практически не отражается на течении беременности, роды обычно проходят в срок и не осложненно. Однако требуется параллельное лечение заболевания, являющегося причиной многоводия.
Выраженное многоводие часто провоцирует преждевременные роды. При наличии симптомов, говорящих о нарушениях кровообращения у будущей мамы с выраженными отеками и тяжелой одышкой, ставится вопрос об искусственном прерывании беременности.
Функции околоплодных вод
Во время беременности малыш, находящийся в животике, купается в околоплодных водах. Кроме того, что малышу так удобнее, и благодаря водам он может двигаться, они выполняют еще несколько важных функций:
— воды выполняют функцию амортизации и защищают плод от внешних воздействий (сотрясений и ударов);
— жидкость предохраняет пуповину от сдавления между телом плода и стенками матки;
— нижний полюс плодного пузыря, в котором находятся так называемые передние воды (то есть расположенные перед головкой плода) участвует в родовой деятельности, выполняя функцию гидравлического клина и способствуя открытию шейки матки;
— наличие околоплодных вод делает схватки менее болезненными как для матери, так и для плода.
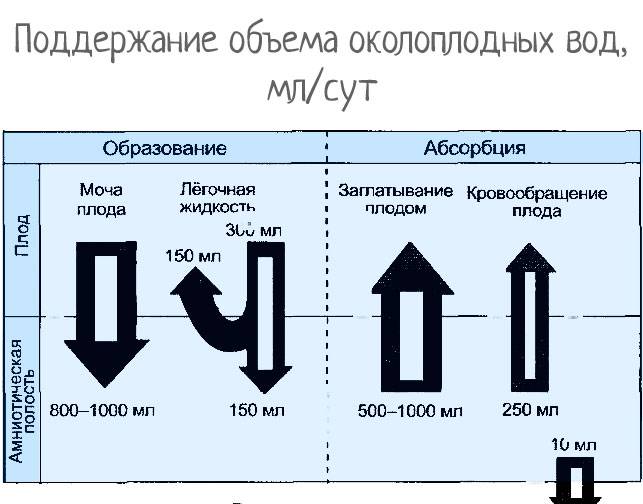
В образовании и поддержании количества околоплодных вод (амниотической жидкости) принимают участие плодовая поверхность плаценты и плодные оболочки, которые могут выделять и впитывать воды, а также и сам плод, который заглатывает амниотическую жидкость и выделяет мочу. Таким образом, воды постоянно обновляются. Полностью обмен околоплодных вод осуществляется примерно каждые 3 часа.
В норме количество околоплодных вод составляет 600-1500 мл. Максимальное количество определяется в 37-38 недель, затем оно несколько уменьшается. При маловодии количество околоплодных вод меньше 500 мл, при многоводии – более 1.5-2 л. Маловодие бывает крайне редко, многоводие — чаще.
Клиника мало- и многоводия
При многоводии размер живота увеличивается. Из-за этого чаще возникают растяжки, усилен венозный рисунок на животе. Врач при осмотре с трудом прощупывает части плода, сердцебиение выслушивается нечетко. Плод легко меняет свое положение (неустойчивое положение плода). Женщина при выраженном многоводии может ощущать затруднение дыхания, тяжесть, учащение сердцебиения.
При многоводии часто наблюдается неправильное положение плода: поперечное или косое положение, либо тазовое предлежание. Чрезмерно свободное передвижение плода в большом количестве жидкости может приводить к обвитию пуповины вокруг шеи или туловища плода. Из-за сильного растяжения плодных оболочек чаще происходит преждевременное излитие околоплодных вод и преждевременные роды. Из-за сильного растяжения матки ухудшается ее сократительная активность, что может приводить к слабости родовой деятельности. В тяжелых случаях, когда вод очень много, из-за давления увеличенной матки на легкие и затруднения дыхания у матери может возникнуть гипоксия (недостаток кислорода в крови), что вызывает или утяжеляет гипоксию плода.
При маловодии размеры живота отстают от нормы. Может уменьшаться двигательная активность плода, так как малышу «тесно». Иногда движения плода могут причинять женщине боль.
При маловодии может возникнуть такое осложнение, как сдавление пуповины между плодом и стенками матки, что может повлечь за собой острую кислородную недостаточность и гибель плода. Так как при малом количестве вод плод сильнее зажат в матке и его движение затруднено, у новорожденного чаще бывает искривление позвоночника, проблемы с тазобедренными суставами, кривошея, косолапость. Если маловодие появляется уже во втором триместре беременности, часто происходит внутриутробная гибель плода.
Нижний полюс плодного пузыря при маловодии плоский и не может выполнять свою функцию гидравлического клина при родах, он напротив задерживает продвижении головки, поэтому возникает слабость родовой деятельности.
Обычно количество околоплодных вод определяется по УЗИ. По УЗИ определяются такие показатели как вертикальный карман (ВК) и индекс амниотической жидкости (ИАЖ). Вертикальный карман – это максимальный участок свободной жидкости между плодом и передней брюшной стенкой. В норме он составляет 5-8 см. ИАЖ это более точный показатель, он составляет сумму значений вертикальных карманов в четырех квадрантах матки (матка условно делится на 4 части, и в каждой измеряется максимальный вертикальный карман). Нормы этого индекса свои для каждого срока беременности (могут несколько отличаться на разных аппаратах). В среднем ИАЖ составляет в норме 5-24 см.
ВК и ИАЖ это не 100% методы диагностики много- и маловодия. Иногда возможны ошибки.
Так как и многоводие, и маловодие, могут быть признаками аномалий развития плода, по УЗИ особенно тщательно изучают анатомию плода. Если помимо «неправильного» количества вод выявляются еще какие-то признаки хромосомных аномалий, женщина направляется на кордоцентез – анализ крови из пуповины, в котором определяется генотип плода.
Безводный период: сколько ребенок может обходиться без вод
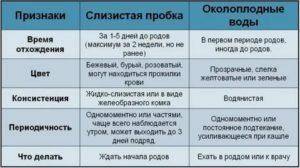
Безводный период – один из этапов родов. При нормальном течении беременности он наступает в конце первого периода. Однако случаются ситуации, когда отхождение околоплодных вод начинается намного раньше, чем должно. Длительный безводный период при родах может представлять угрозу для здоровья и жизни как ребенка, так и матери.
Термин «безводный период» подразумевает временной промежуток от начала излития околоплодных вод (сразу после разрыва плодного пузыря) до рождения малыша. Безводным считается период, даже если амниотическая жидкость отходит маленькими порциями через микротрещины плодного пузыря.
Обследование в безводном периоде
В самом начале безводного периода или при подозрении на отхождение вод необходимо обратиться к врачу-гинекологу, который назначит обследование. Потому что без проведения диагностических мероприятий никто не знает, сколько ребенок может быть в утробе без вод.
Стационарное обследование включает:
- УЗИ плода с допплерометрией, которое позволит определить объем околоплодных вод, целостность оболочек и состояние ребенка.
- Анализ на определение амниотической жидкости во влагалищном секрете.
- КТГ (кардиотокография) плода для уточнения состояния ребенка и наличия у него гипоксии.
- Анализы на выявление скрытой инфекции плода.
- Гинекологический осмотр для определения раскрытия шейки матки, а также на предмет выпадения пуповины или частей плода.
- Прочие общеклинические исследования — анализы крови и мочи, оценка состояния матери.
Тесты для обследования в домашних условиях
Когда женщина чувствует себя хорошо, но подозревает подтекание околоплодных вод, можно купить в аптеке тесты для определения амниотической жидкости в выделениях влагалища:
- Прокладки Frautest Amnio. Наиболее удобный вариант для применения в домашних условиях, представлен обычной прокладкой. Такой метод позволяет наблюдать за выделениями в течение 12 часов. Тест находится в самой прокладке, поэтому оценка результата проводится при рассмотрении наличия пятен на ней. При отрицательном результате она либо бесцветная, либо желтоватая. Положительный результат на наличие амниотических вод – появление на прокладке голубых или зеленых пятен любого размера и интенсивности.
- Тестовый набор AmniSure. Эта методика даст более точный результат. В набор входит тампон для влагалища, реактив и тест-полоска. Тампон нужно ввести на некоторое время, затем погрузить его в реактив на 1 минуту. В жидкость нужно опустить тест-полоску и ждать результата в течение 10 минут. Положительный результат — наличие двух полосок.
Лечение при безводном периоде
При отхождении амниотической жидкости, вне зависимости от срока беременности, женщину госпитализируют. От врачебной тактики зависит, сколько времени может находиться ребенок без вод.
Очень важно соблюдение пациенткой лечебно-охранительного режима и асептических условий пребывания. Беременной с профилактической целью назначают антибиотики, которые не могут повредить малышу. Также применяют средства, подавляющие родовую деятельность, и другие необходимые препараты
Также применяют средства, подавляющие родовую деятельность, и другие необходимые препараты.
Если срок беременности свыше 34 недель, беременность не продлевают. Женщину госпитализируют для обеспечения нормального течения родов. При необходимости (если безводный период продолжается более 6 часов, а схваток нет, или они слабые и неэффективные) родовую деятельность стимулируют медикаментозно. По показаниям проводят механическое расширение шейки матки.
Прерывание беременности или стимулирование преждевременных родов проводится при наличии неблагоприятного прогноза для ребенка или матери:
- массивное бактериальное инфицирование матки, плаценты, плодных оболочек и самого плода;
- развитие сепсиса у матери;
- множественные уродства ребенка и патологии его развития;
- отслойка значительной части плаценты;
- внутриутробная гибель плода.
Сколько времени может находиться ребенок без околоплодных вод – очень важный вопрос для врача. Безводный период — нормальный этап родов, длительное же его течение может быть опасно.
Женщина не знает, сколько ребенок может находиться без вод, поэтому абсолютно недопустимо в этом случае промедление.
Необходимо наблюдение акушера-гинеколога для выбора правильной тактики ведения беременности и родов.