SQLITE NOT INSTALLED
Терапия
В большинстве случаев лечение проводится амбулаторно, консервативными методами. Они включают снижение нагрузки, подбор ортопедических стелек. В некоторых случаях показана фиксация гипсовой лонгетой. Кроме того, показано использование:
- Нестероидных противовоспалительных препаратов;
- Кортикостероидов;
- Физиотерапии: электрофореза, ультразвука.
- Ударно-волновой терапии;
- Озокерита;
- Микроволновой терапии;
- Сосудорасширяющий средств;
- Витаминов группы В.
Очень важен правильный выбор обуви. Она должна быть не тугая, с устойчивым широким каблуком.
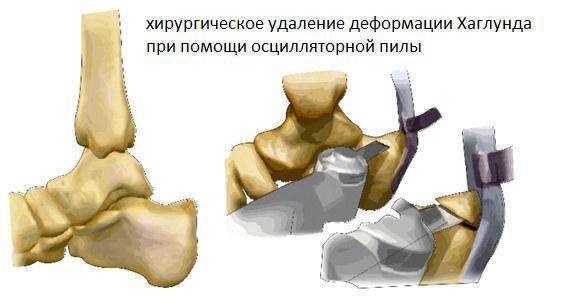
При неэффективности консервативного лечения проводится операция. Ее выполняют или открытым или эндоскопическим методом. При этом хирург делает частичное иссечение аксонов большеберцового и подкожного нерва. Спустя двое суток после хирургического вмешательства возникает реиннервация эфферентных волокон, которая завершается спустя 8 месяцев. Стоит учитывать, что невротомия не только блокирует болевой синдром, но и приводит к полной потери чувствительности этой области.
Лечение
Очень часто дети, у которых обнаружены тикозный гиперкинез, не нуждаются в специальной терапии. Она абсолютно бессмысленна, а помогает лишь коррекция образа жизни пациента. Однако если тики генерализуются, то лечения не избежать. А вот какой из методов выберет врач, зависит от тяжести заболевания, возраста и физических показателей ребенка.
Возможен комплексный подход лечения тиков у детей. В него входит:
- Мероприятия, направленные на правильную организацию режима дня ребенка. Ограждение его от стрессов, волнений и прочих неприятностей.
- Безмедикаментозная терапия. В этот комплекс входит посещение психотерапевта, физиотерапевтические процедуры, рефлексотерапия.
- Лечение с помощью медикаментов.
На начальных этапах развития тиков у детей раннего возраста для видимой положительной динамики бывает достаточно лишь режимных мероприятий. Рационально организованное время занятий и отдыха, своевременный отход ко сну, правильное питание, занятия спортом являются залогом позитивного исхода нервного расстройства.
Семейная психотерапия имеет немаловажное значение. Если ситуация в семье дала толчок для развития тиков, то нужно постараться ее исправить
Малыш ни в коем случае не должен ставать свидетелем ссор или скандалов. Необходимо создать спокойную, доверительную обстановку, чтобы ребенок чувствовал себя любимым и защищенным. Одергивать и напоминать о его нервном нарушении не следует, поскольку это лишь усугубит ситуацию.
Хорошие результаты в профилактике и лечении тиков дают развивающие игры с использованием мелкой моторики, арт-терапия, релаксация. Из физиотерапевтических способов борьбы с этим расстройством чаще всего используются следующие:
- метод биологически обратной связи;
- метод аудиовизуальной стимуляции;
- иглорефлексотерапия;
- лазеротерапия;
- озокеритовые аппликации;
- массаж шейно-воротниковой зоны;
- электросон.
В тех случаях, когда медикаментозного лечения избежать не удается, то сначала назначаются седативные препараты. Они оказывают общее успокоительное действие, убирают нервозность и раздражительность. Если ожидаемого эффекта не наблюдается, врач назначает транквилизаторы. Их сфера действия – снятие эмоционального напряжения, тревожности и страхов.
При прогрессирующем тикозном гиперкинезе, не поддающемуся щадящему лечению, применяются более тяжелые препараты. К ним относятся нейролептики и антидепрессанты. К сожалению, эти медикаменты имеют массу побочных действий и используются только в крайнем случае, исключительно по назначению врача и строго соблюдая дозировку. Главным показателем к применению является безопасность ребенка с учетом особой чувствительности еще не сформированного организма, в том числе и нервной системы.
Лечение тиков у детей обычно проводится амбулаторно, поскольку госпитализация может являться дополнительным источником тревожных переживаний. По той же причине при медикаментозной терапии избегают введения препаратов с помощью инъекций.
Симптоматическая картина
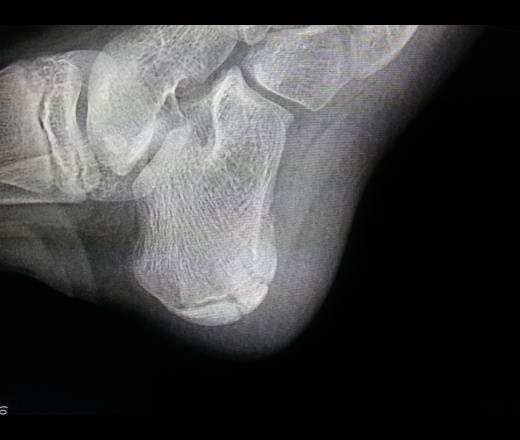
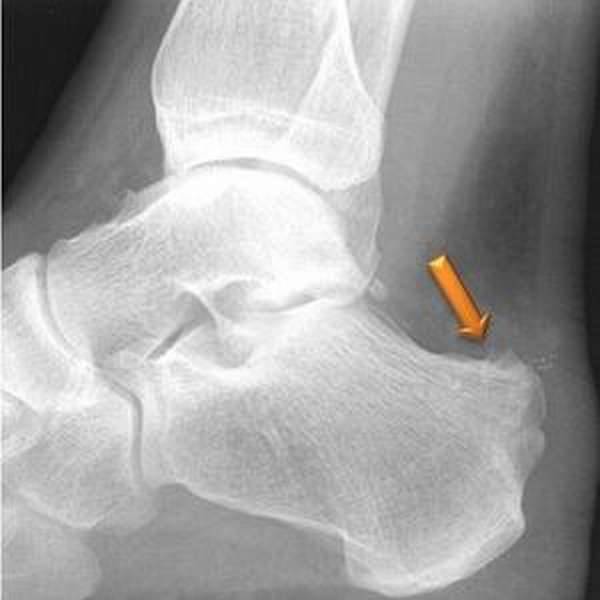
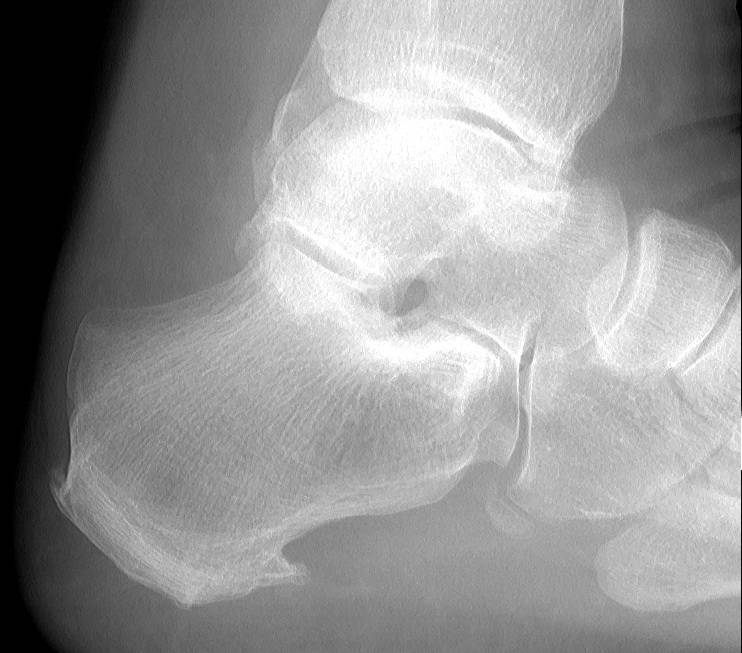
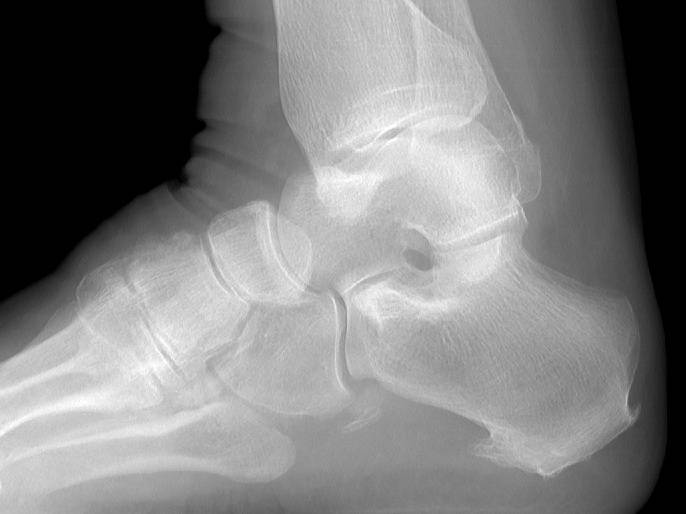
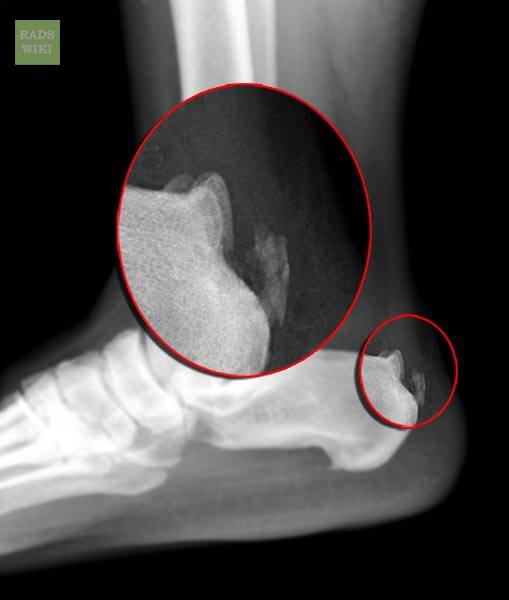
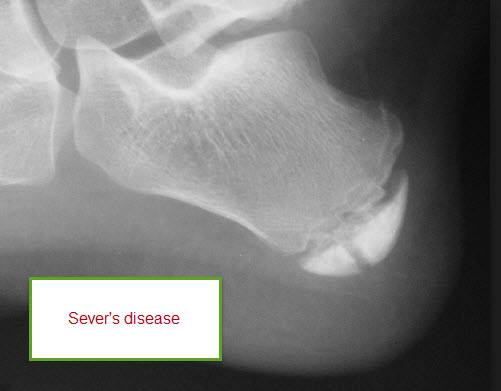
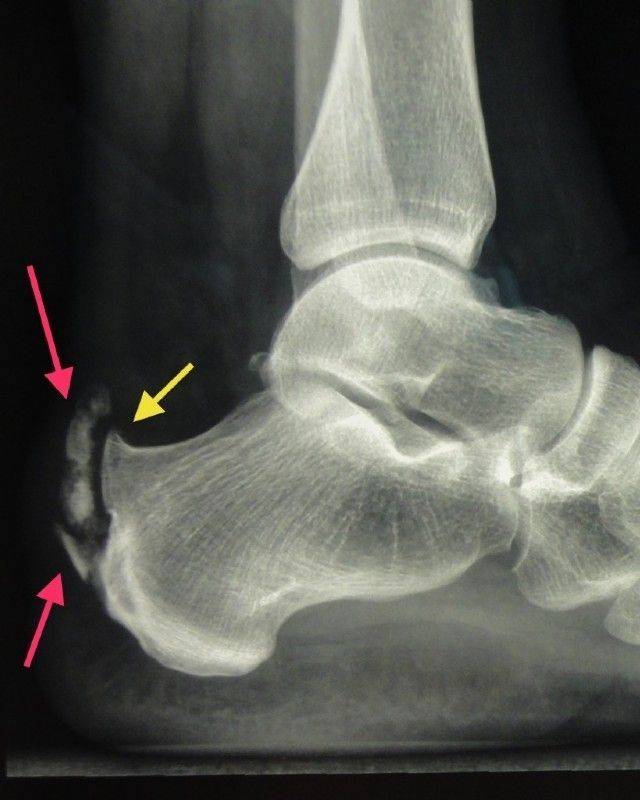
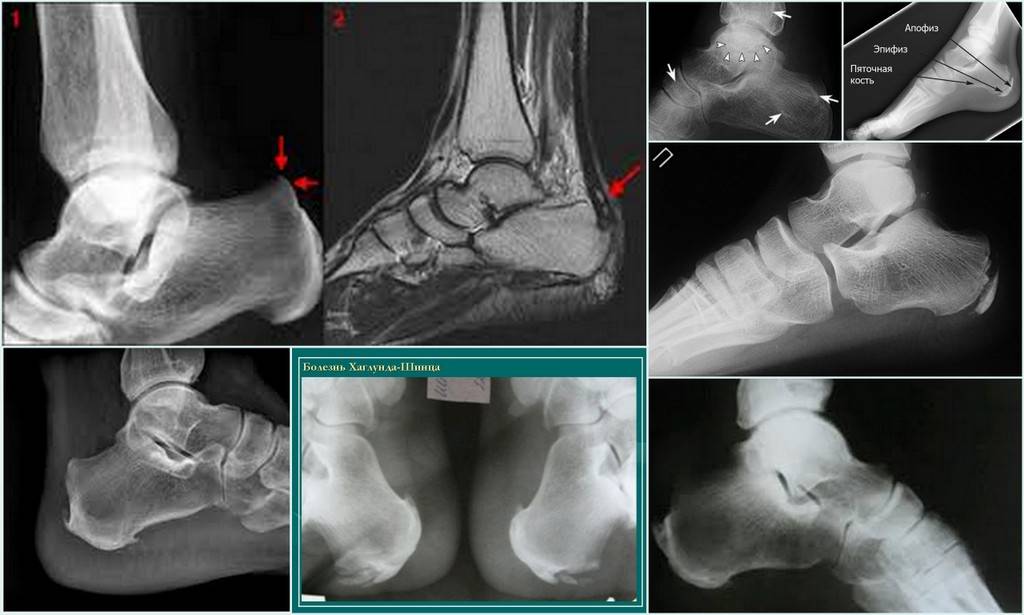
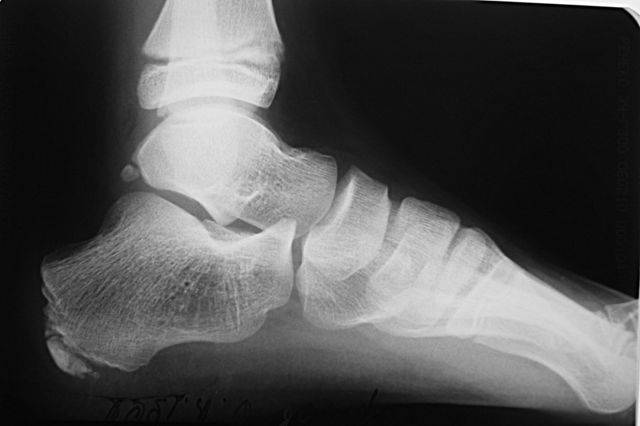
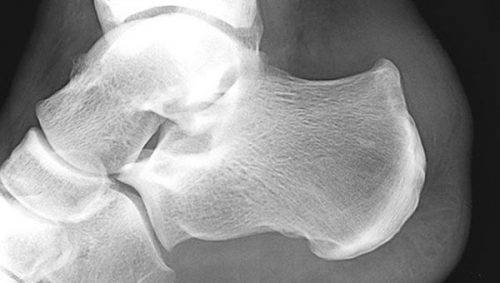
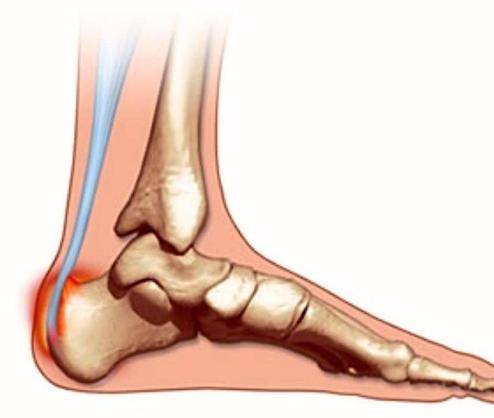
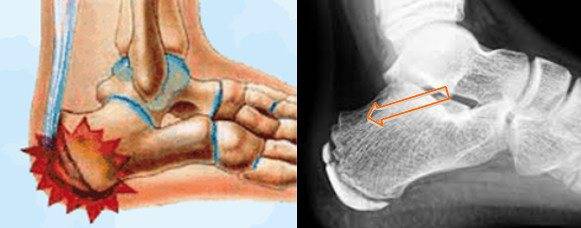
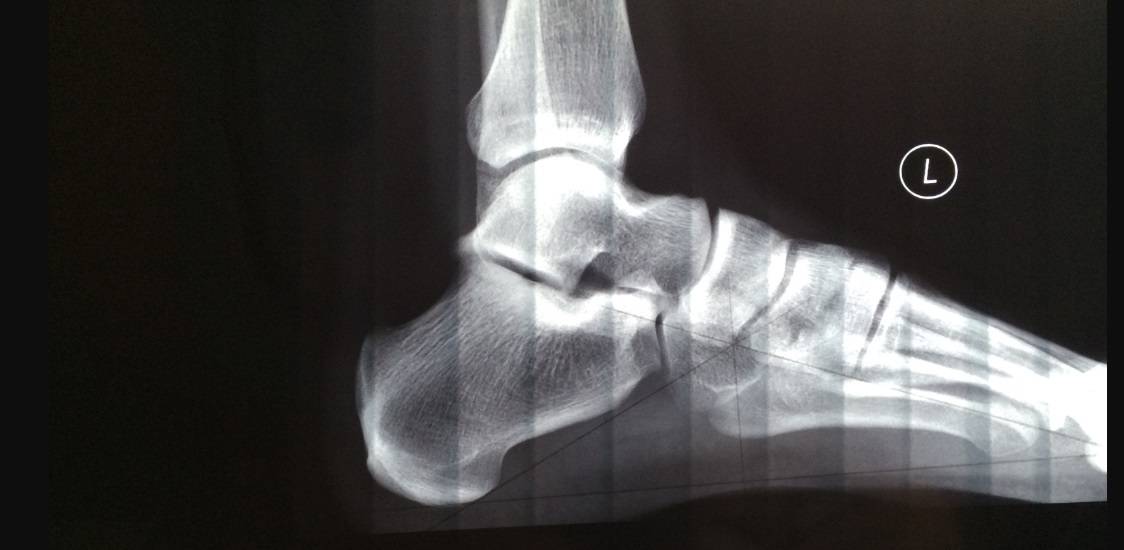
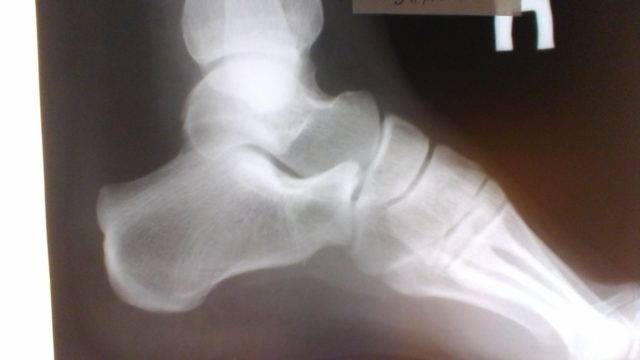
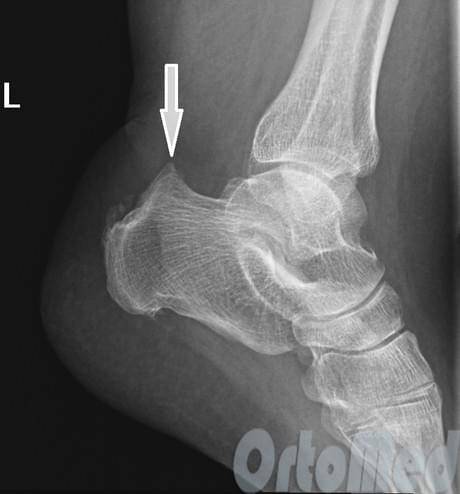
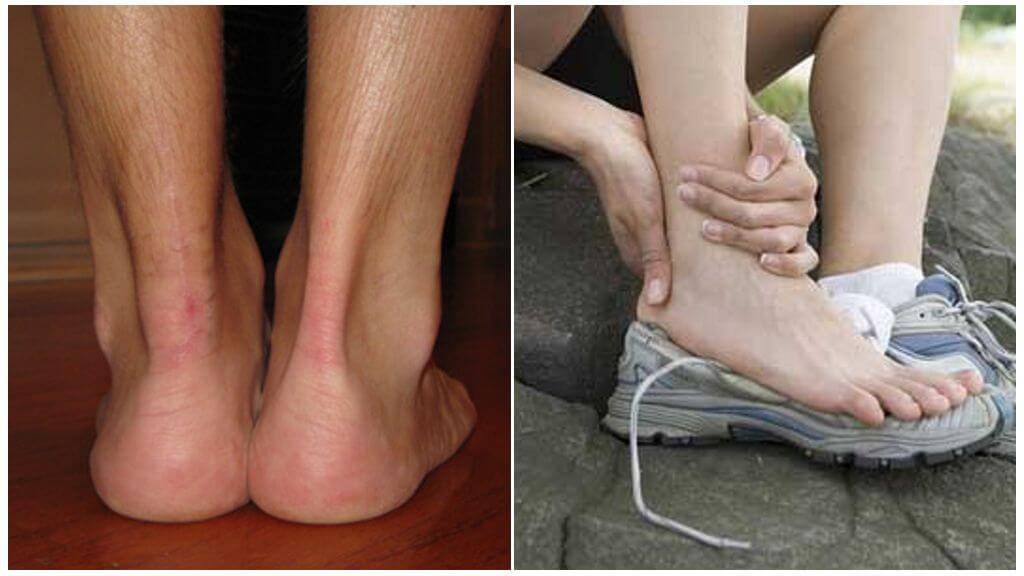
Наиболее ранняя манифестация возникает в 7-8 лет. Первым клиническим признаком становится острая или постепенно усиливающаяся боль в пятке после активных физических нагрузок, в вертикальном положении тела. В ночное время или после отдыха боли проходят.
Со временем в области заднепяточной бурсы появляется припухлость невоспалительного генеза. Подтвердить отсутствие патогенов помогает отсутствие специфических изменений в крови. Отмечается гиперемия, локальный отек и атрофия кожи, которая может затрагивать часть голени. Пораженный участок становится болезненным при пальпации. Возникает гиперестезия.
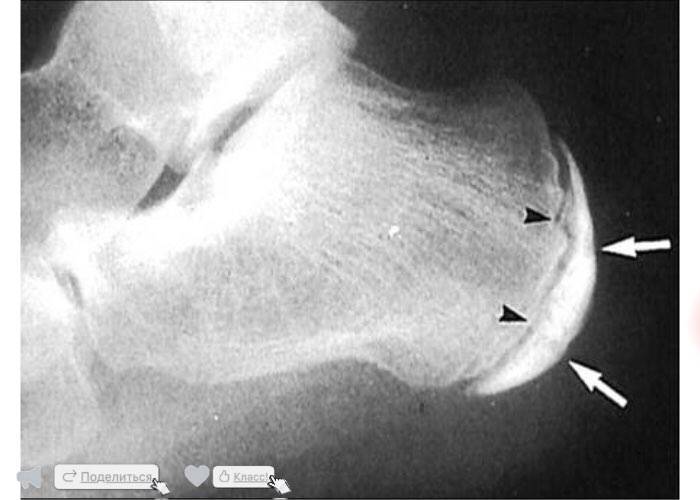
Больной испытывает трудности со сгибанием и разгибанием стопы. Из-за болевого синдрома нарушается походка, пропадает опора на пятку. Отмечается экзостоз.
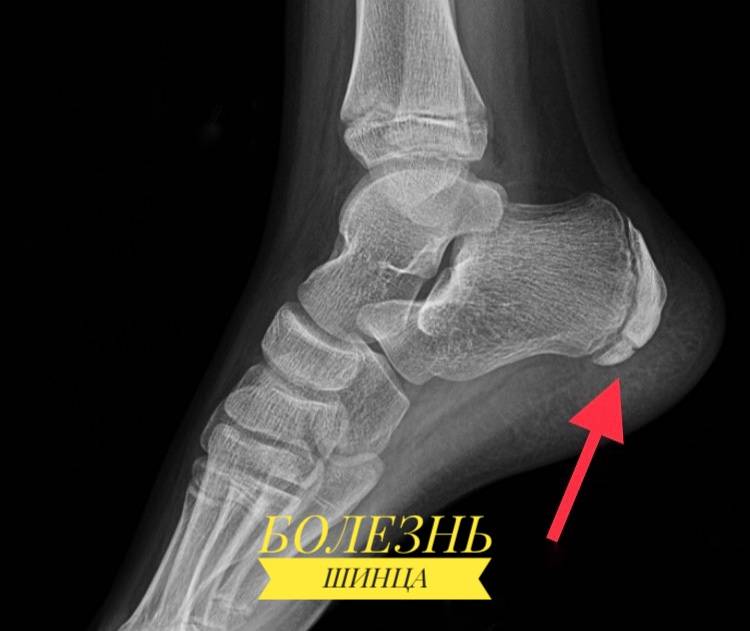
Методы диагностики
Болезнь верифицируют с помощью:
- Сбора анамнеза;
- Физикального обследования;
- Общего анализа крови.
- Рентгенографического исследования;
- КТ пяточной кости;
- МРТ пяточной кости;
Может потребоваться консультация фтизиатра или онколога. Дифференцировать болезнь надо с туберкулезом кости, периоститом, остеомиелитом и бурситом.
Терапия
В большинстве случаев лечение проводится амбулаторно, консервативными методами. Они включают снижение нагрузки, подбор ортопедических стелек. В некоторых случаях показана фиксация гипсовой лонгетой. Кроме того, показано использование:
- Нестероидных противовоспалительных препаратов;
- Кортикостероидов;
- Физиотерапии: электрофореза, ультразвука.
- Ударно-волновой терапии;
- Озокерита;
- Микроволновой терапии;
- Сосудорасширяющий средств;
- Витаминов группы В.
Очень важен правильный выбор обуви. Она должна быть не тугая, с устойчивым широким каблуком.
При неэффективности консервативного лечения проводится операция. Ее выполняют или открытым или эндоскопическим методом. При этом хирург делает частичное иссечение аксонов большеберцового и подкожного нерва. Спустя двое суток после хирургического вмешательства возникает реиннервация эфферентных волокон, которая завершается спустя 8 месяцев. Стоит учитывать, что невротомия не только блокирует болевой синдром, но и приводит к полной потери чувствительности этой области.
Меры профилактики
Профилактика включает снижение нагрузок на пяточную область. Правильный подбор обуви. Продуманный режим тренировок, сводящий к минимуму травмирование стопы и пятки.
Врачебный прогноз
Прогноз благоприятный. Спустя полтора-два года все клинические проявления исчезают. В тяжелых случаях болевой синдром может сохраняться до исполнения пациенту 18-20 лет, то есть до завершения периода роста. После этого наступает выздоровление.
Статья носит исключительно обзорный характер. При обнаружении у себя или близких сходных симптомов, необходимо проконсультироваться с хирургом-ортопедом.
Литература по теме
Причины возникновения болезни Шинца ↑
Окончательной причины, которая приводит к появлению данной патологии, медики до сих пор не выявили.
Но есть несколько факторов, которые могут способствовать развитию заболевания:
- постоянная нагрузка на мышцы;
- болезни эндокринной системы, связанные с нарушением гормонального фона;
- занятия отдельными видами спорта, во время которых происходит перенапряжение сухожилий мышц подошвы стопы;
- нарушение процесса усвоения организмом кальция;
- заболевания сосудистого характера;
- нервно-трофические расстройства;
- генетическая предрасположенность;
- микротравмы в области пяточного бугра вследствие недостаточного кровоснабжения.
У детей и взрослых развитие этой патологии провоцируют одни и те же факторы.
Болит пятка? Возможно, причина боли — пяточная шпора. Про лечение шпоры на пятках вы можете узнать на нашем сайте.
Почему возникает боль в плечевом суставе при поднятии руки вверх? Информация тут.
Самопомощь в домашних условиях
Лечение народными средствами не может заменить медикаментозное, но может неплохо дополнить его. Самыми распространенными рецептами народной медицины считаются следующие:
- Йодовые сетки, перед которыми шишку можно густо намазать хозяйственным мылом или натереть камфорным спиртом. Такое средство удобно, так как в нем используются только подручные средства.
- Действенным способом являются ванночки для ног с добавлением картофельной кожуры. Парить ноги необходимо при температуре 45-50 градусов С. Однако, перед тем, как использовать данный способ, необходимо проконсультироваться со специалистом. В некоторых случаях прогревания усугубляют воспалительный процесс.
- Ежедневные натирания отростка прополисом или спиртом. Такая процедура оказывает антисептический эффект.
- Компрессы. Наиболее распространенный рецепт включает в себя несколько ложек лимонного сока и йода, две таблетки Аспирина. Жидкостью пропитывают марлю, а затем прикладывают к шпоре на 15-20 минут. Такое лечение можно продолжать не дольше, чем в течение трех дней.
Народные методы эффективны в том случае, когда деформация была выявлена на ранних стадиях развития. Но бесконтрольное лечение в домашних условиях чревато различными осложнениями. Поэтому перед тем, как выбрать народные способы, необходимо проконсультироваться с врачом.
Как удаляются кисты протоков слюнных желез?
Некоторые специалисты до сих пор стараются победить новообразования проток слюнных желез консервативными методами. Но такой подход все чаще оказывается бесполезным и только усугубляет течение заболевания. Лучше сразу проводить хирургическое удаление с последующей восстановительной терапией.
Во время проведения операции удаляется киста и часть здоровой ткани, дабы предупредить риск развития повторного заболевания. Операция проводится под местным обезболиванием непосредственно в хирургическом кабинете стоматологической клиники. Удаление кисты оперативным методом гарантирует полное выздоровление.
Для скорейшего восстановления необходимо некоторое время после операции воздержаться от соленой, острой, кислой, твердой пищи. Во-первых, это будет очень болезненно, а во-вторых, может спровоцировать осложнение в виде воспаления с припухлостью.
Если есть подозрение на новообразование в районе челюсти, нужно немедленно обращаться в клинику. Повышен риск непроизвольного разрыва капсулы, что грозит распространением инфекции и интоксикацией организма. В лучшем случае разрыв кисты приведет к инфицированию слизистой оболочки ротовой полости. Также могут возникнуть осложнения со стороны пищеварительной системы при проглатывании инфицированной слюны. Немалый риск поражения дыхательных органов, что связано с их близким расположением.
В качестве профилактики нужно соблюдать гигиенические правила, следить за состоянием слюны, пить много жидкости и проходить регулярные консультации у стоматолога.
Если новообразование случилась у ребенка, его также нужно отвести к детскому хирургу для дальнейшего удаления. Но на самом деле развитие кисты у ребенка – это очень сложный процесс, особенные трудности возникает в момент лечения. Страх ребенка перед операцией может привести к проблемному удалению кисты. Но, если учитывать, что сегодня стоматологические клиники достаточно адаптированы для детской аудитории, лечение обещает быть быстрым и со стопроцентной гарантией.
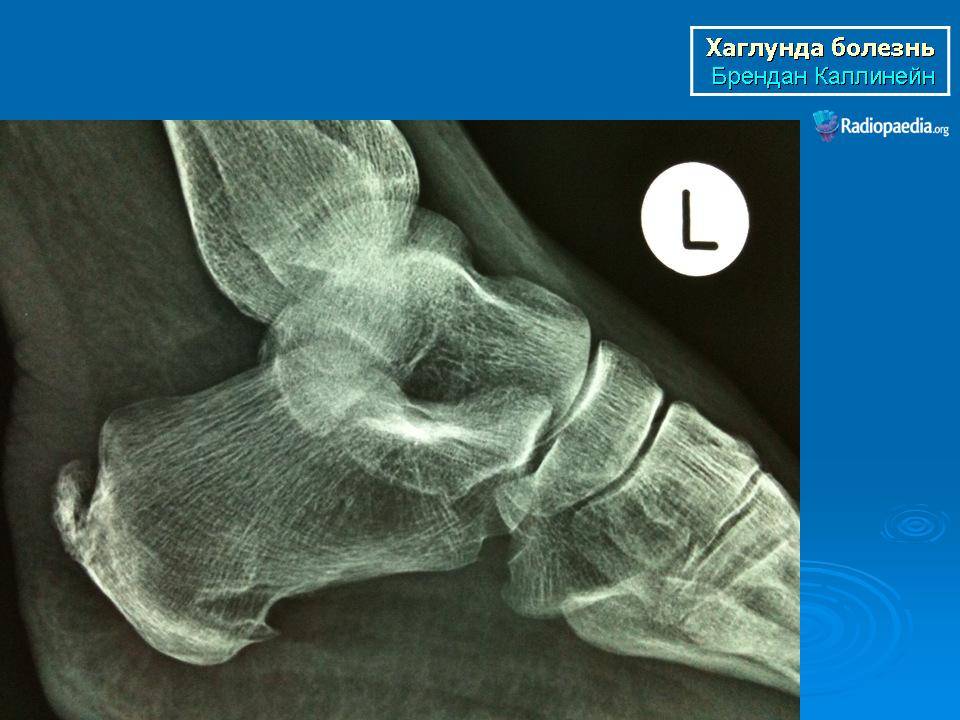
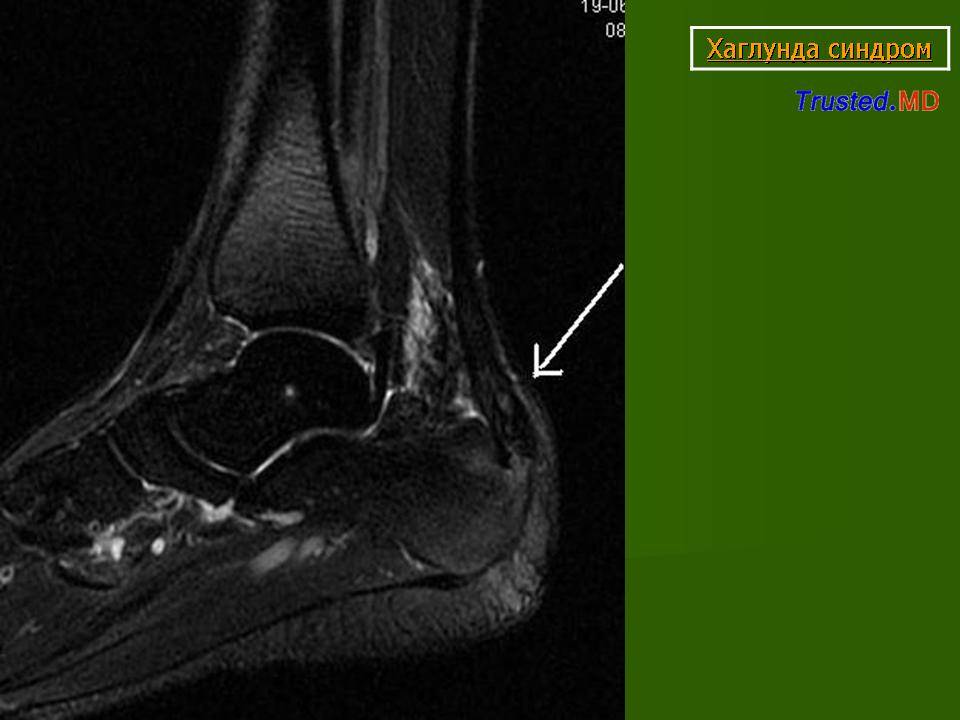
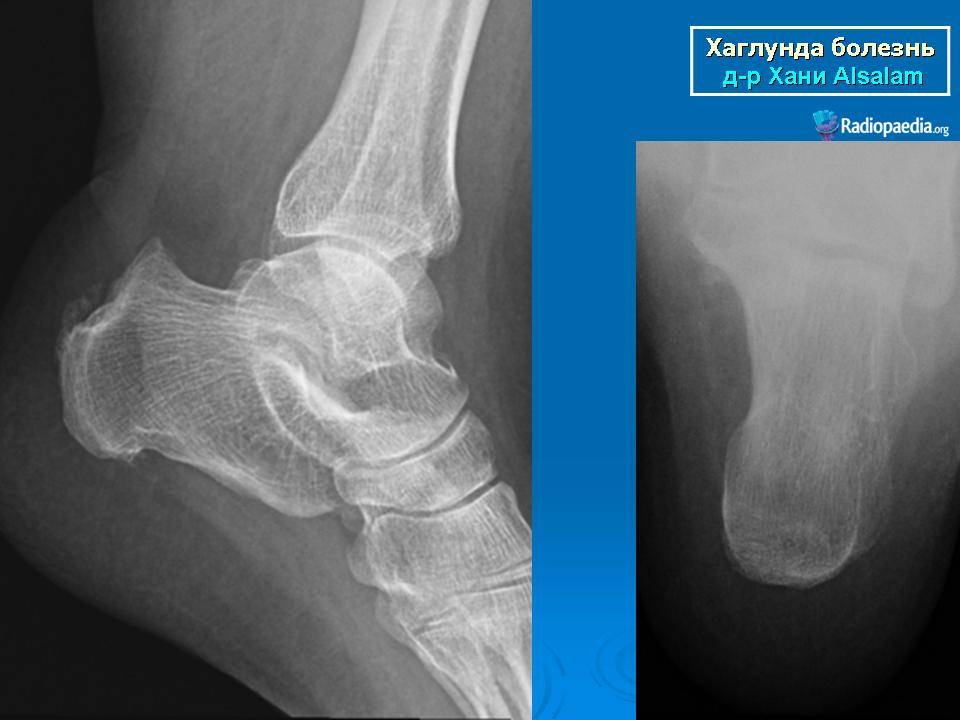
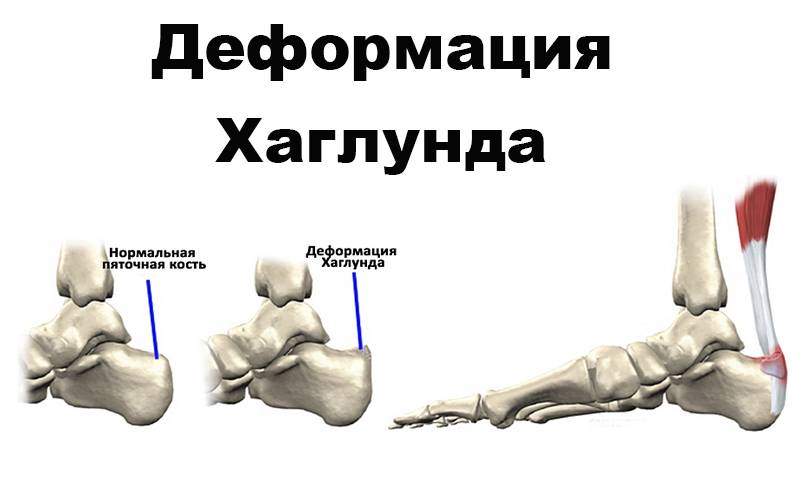
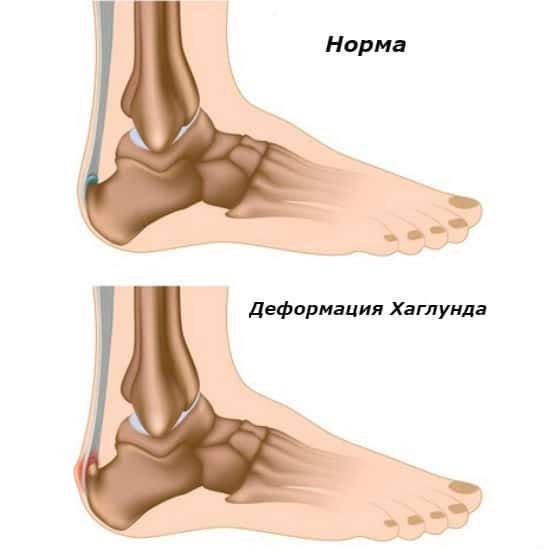
Лечение деформации Хаглунда
Терапия патологии направлена на быстрое устранение воспалительного процесса и его проявлений, дискомфорта при ходьбе, восстановление двигательной функции в полной мере. Чаще всего для этого применяются медикаментозные средства, в особенно тяжелых случаях без оперативного вмешательства обойтись не получится.
Консервативная терапия
Пяточный экзостаз лечить нужно комплексно. На время терапии нужно отказаться от обуви с задниками, а отдать предпочтение ортопедическим изделиям. Кроме того, человеку придется применять такие лекарственные препараты:
- НПВС: Вольтарен, Долобене.
- Обезболивающие средства: Кеторал, Найз.
- Гормональные препараты в виде суставных инъекций: Дипроспан.
Указанные лекарства используются в нескольких формах: пероральной (таблетки) и для местного применения (гели и мази). Если человек физически активен, а на указанную область постоянно оказывается давление, то для устранения последствий используется ортопедический ортез на голеностоп. При усилении дискомфорта после ходьбы к месту повреждения прикладывается лед.
Для улучшения терапевтического воздействия требуется ношение ортопедических стелек, а также физиотерапевтические процедуры: магнитная, лазерная, ударно-волновая терапия, массаж.

Народное лечение
Справиться с заболеванием можно и при помощи народных средств, если они будут применены в комбинации с лекарственными препаратами на ранних стадиях развития заболевания. Дополнительно требуется проконсультироваться с врачом. Полезными будут такие рецепты:
- Масло можжевельника, эвкалипта и розмарина. Эти средства можно втирать в пораженную область.
- Ножные ванны. В 5 л горячей воды добавляется йод (несколько капель), 200 г хвои, морская соль, настой ромашки. Принимать ванну следует 20 минут.
- Сырой картофель. Он применяется в виде аппликаций. Овощ нужно натереть, нанести кашицу на бинт и приложить к ноге. Дополнительно стопа обматывается пищевой пленкой. Аппликация держится на ноге всю ночь. Курс терапии длится 2 недели.
- Тертый чеснок или редька. Масса выкладывается на марлю и фиксируется на пораженном месте, утепляется пищевой пленкой.
- Хозяйственное мыло. Брусок надо измельчить и размочить в воде. Полученной кашицей следует смазать костный выступ. Через 15 минут мыло смывается теплой водой.
- Настой прополиса с маслом. Пропорции смеси 1:7. Принимать ее нужно по 1 ч.л. до еды. Курс терапии — 2 недели.
- Камфорное масло. Оно втирается в пяточную кость, после чего нанести йодную сетку.
- Чернослив. Небольшое количество фруктов среднего размера проварить до такой степени, чтобы они стали очень мягкими. Далее, чернослив разрезается на 2 дольки и внутренней стороной прикладывается к пятке.
Лечение народными средствами составляет 2-3 месяца. При занятиях спортом нужно избегать нагрузки на пятку.

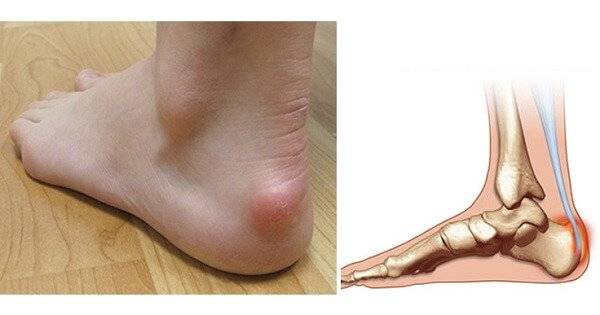
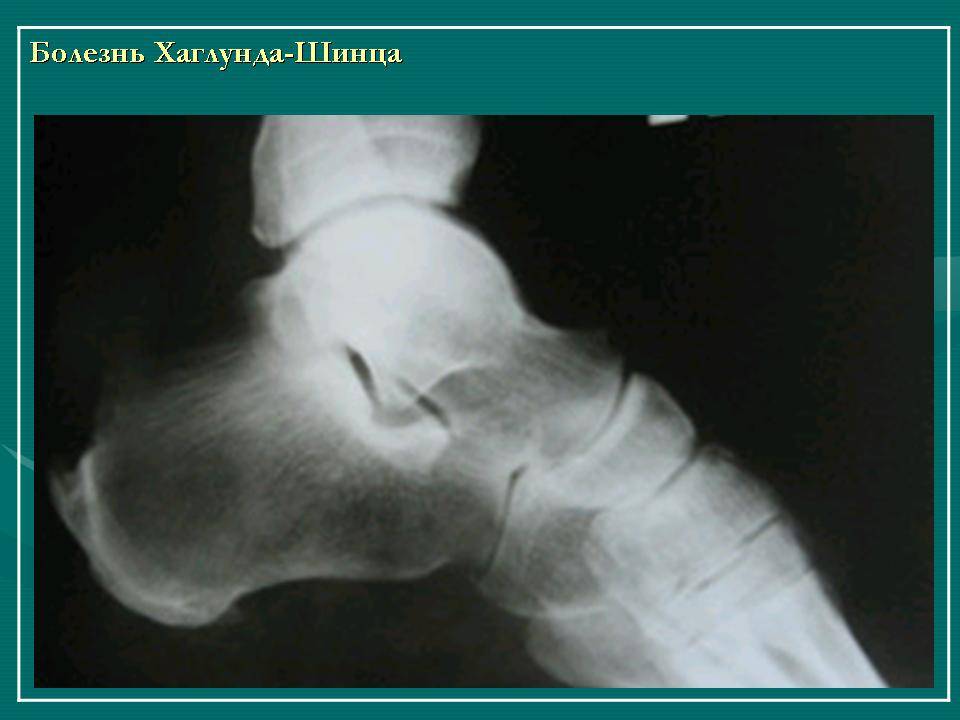
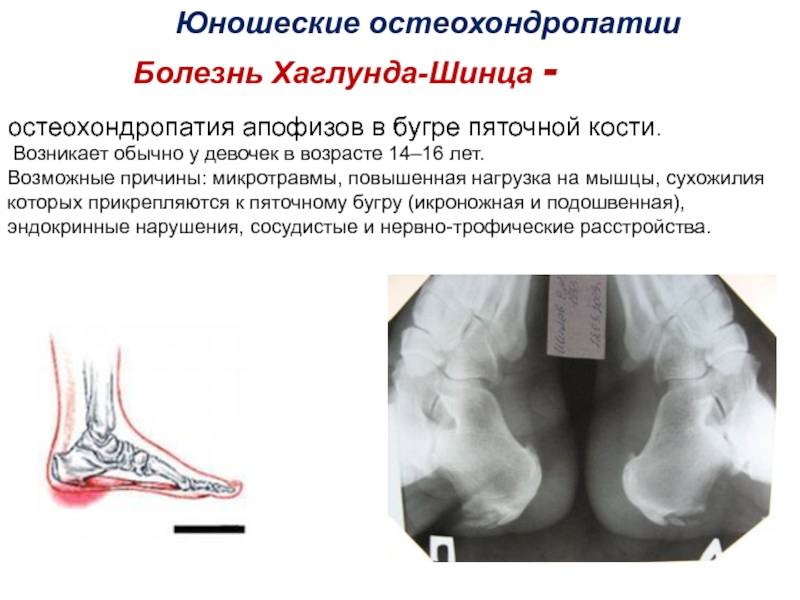
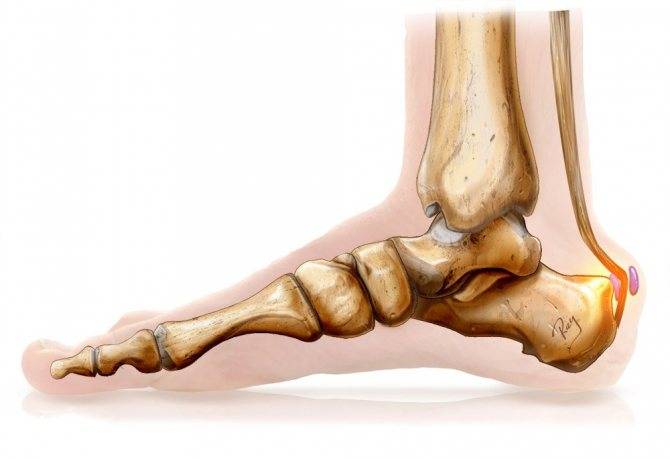
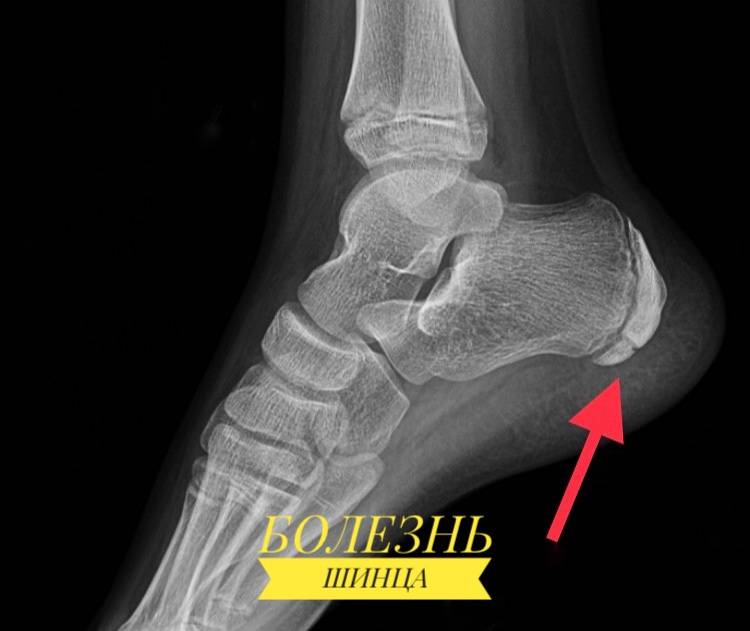
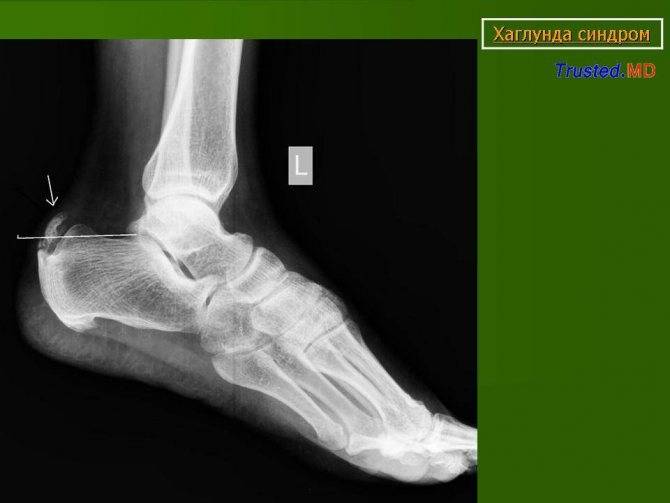
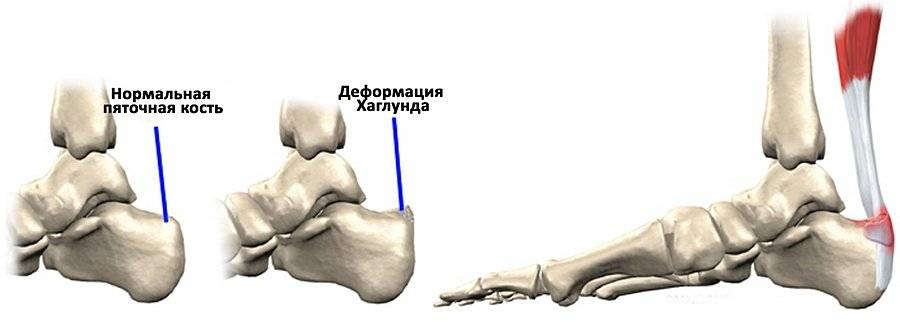
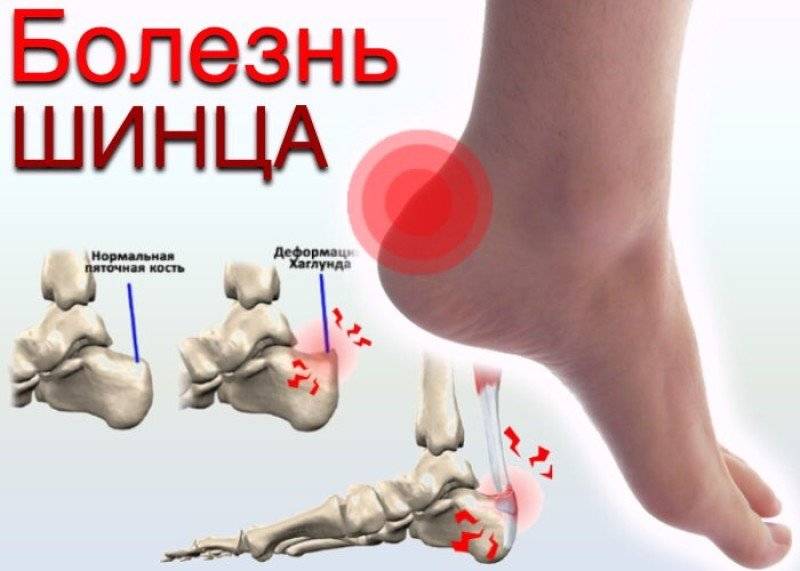
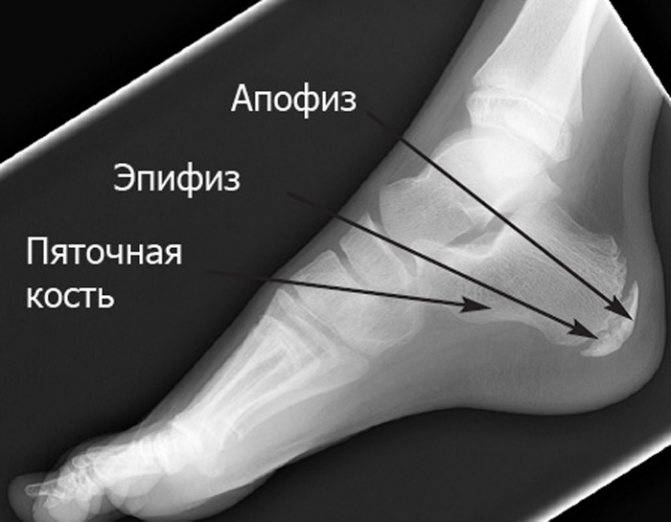
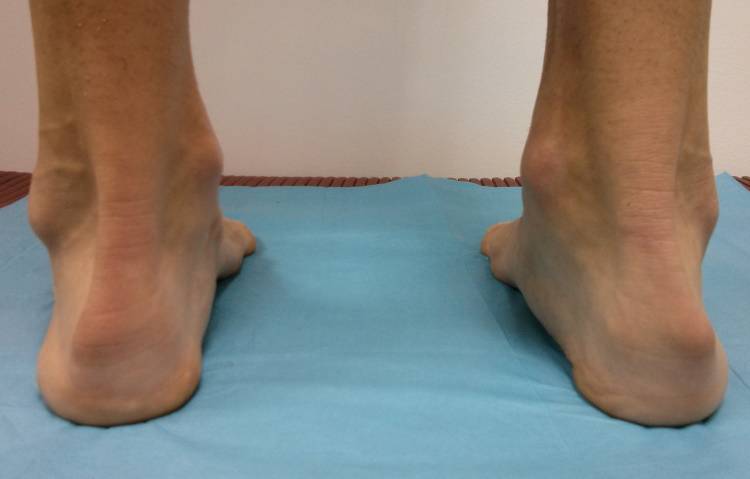
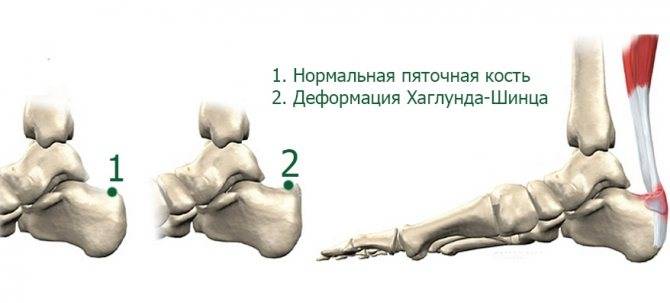
Болезнь Шинца – что это такое?
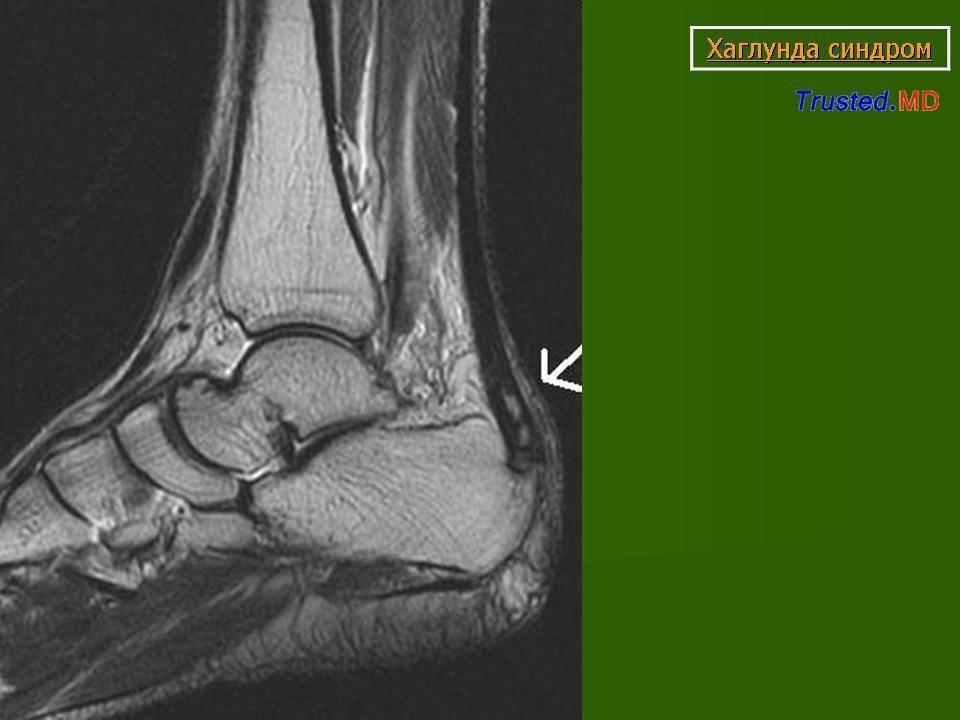
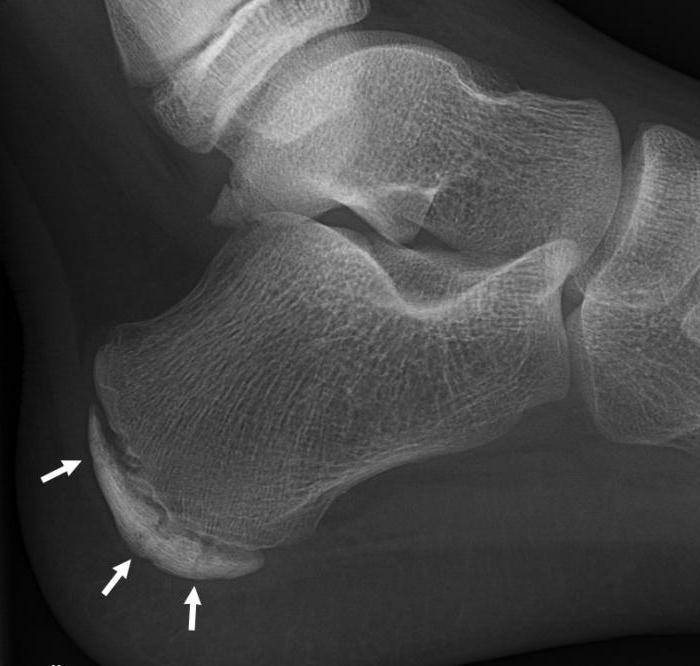
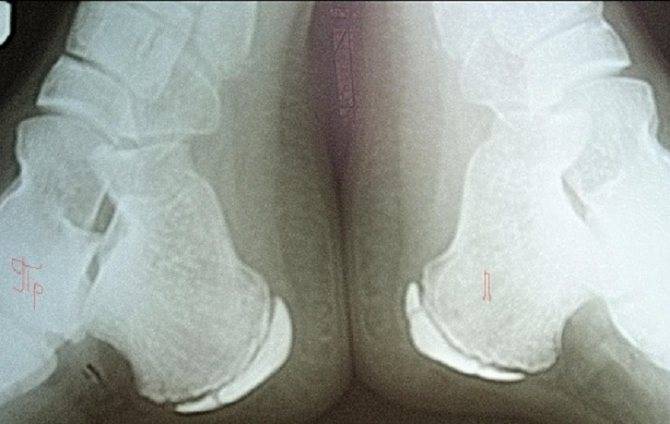
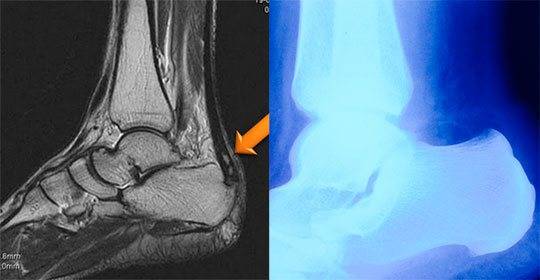
Остеохондропатия пяточной кости подразумевает под собой нарушение окостенения именно в области бугра пятки. Из-за неправильного кровоснабжения запускаются процессы асептического некроза губчатой кости. Разрушение части сустава может протекать как в одной конечности, так и на обеих.
Остеохондропатия способна развиваться из-за длительного и постоянного перегруза стопы. Зачастую в зоне риска пребывают спортсмены, а также те, кто перенес незначительные травмы пяток. Пяточный бугор несет на себе большую нагрузку во время бега, ходьбы, прыжков. Все спортсмены подросткового возраста при наличии травм в этой области также могут стать жертвой остеохондропатии.
Как показывает статистика, чаще болезнь Шинца диагностируется у девочек в возрасте от 10 до 16 лет. Мужской пол также страдает этой болезнью, но не так часто, как женщины.
Болезненность в пяточной зоне способна сохраняться длительное время, но у ребенка по мере взросления болезнь может самопроизвольно пройти. Пока ребенок будет расти, пока может сохраняться боль в суставе.
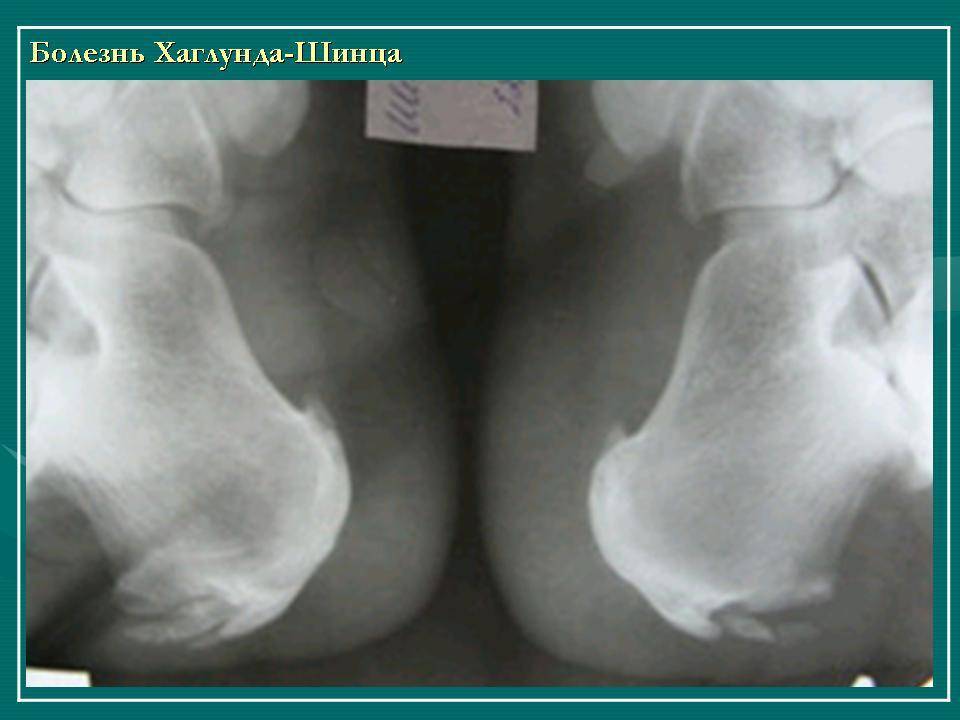
Болезнь Хаглунда-Шинца у детей и взрослых: симптомы
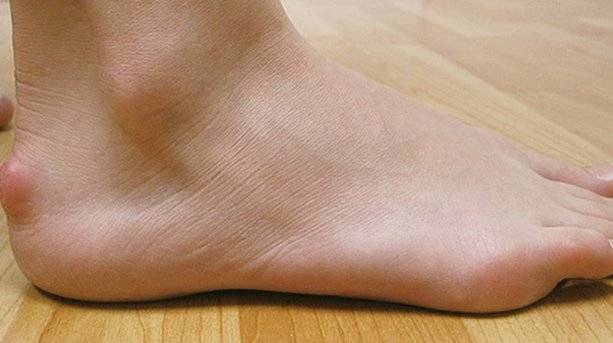
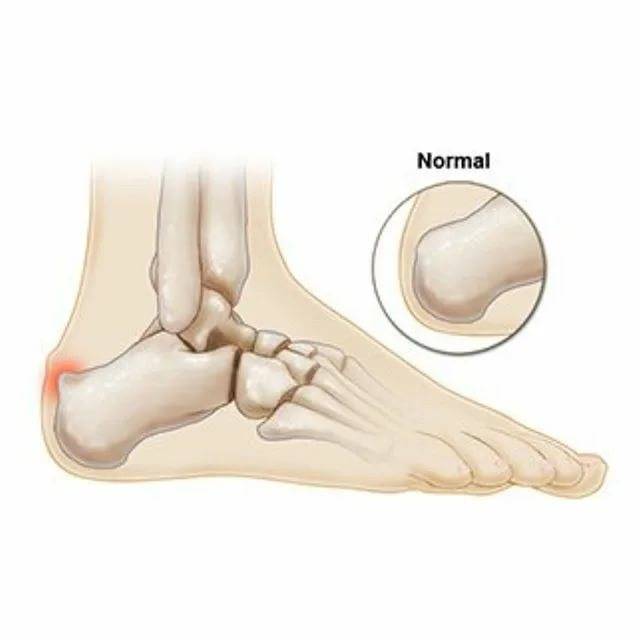
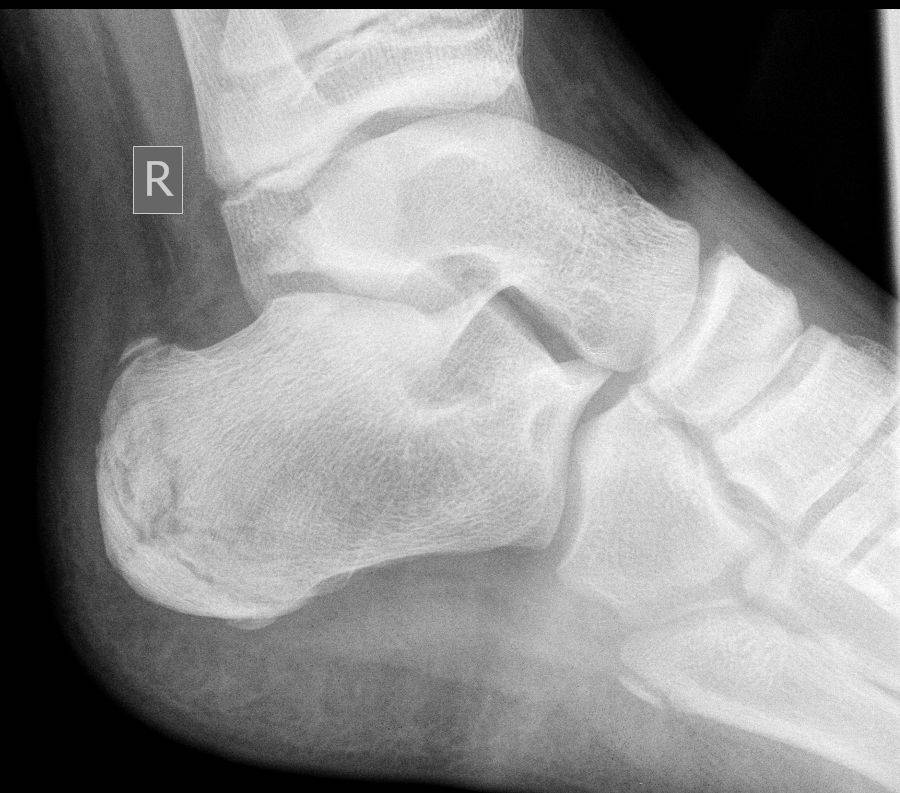
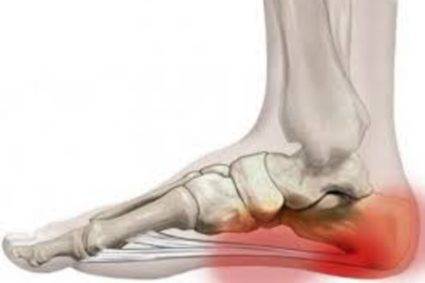
Основным симптомом заболевания является болезненный нарост по задней поверхности пяточной области. При ходьбе и беге — боль в пятке усиливается, что заставляет обратиться к врачу. Отек и припухлость в области пятки также свидетельствуют о наличии заболевания.
Комментирует врач-ортопед Литвиненко Андрей Сергеевич:
На ощупь подобная деформация может быть мягкой или твердой. Кожа в воспаленном месте краснеет и становиться тонкой, размер нароста зависит от степени воспаления.
Плоскостопие – одна из причин появления такой деформации, как болезнь Хаглунда у детей и взрослых. Зачастую деформация может возникнуть сразу на двух стопах.
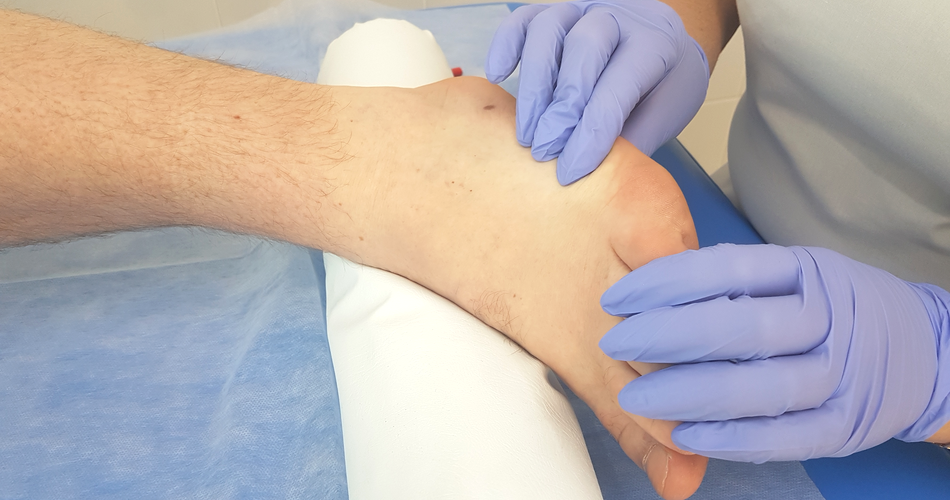 |
| Врач осматривает стопу пациента болезни Хаглунда-Шинца |
Записаться на лечение
Врачебный прогноз
Прогноз благоприятный. Спустя полтора-два года все клинические проявления исчезают. В тяжелых случаях болевой синдром может сохраняться до исполнения пациенту 18-20 лет, то есть до завершения периода роста. После этого наступает выздоровление.
Статья носит исключительно обзорный характер. При обнаружении у себя или близких сходных симптомов, необходимо проконсультироваться с хирургом-ортопедом.
Литература по теме
- Болезни костей у детей/ Волков М.В.
- Диагностика и лечение остеохондропатий и асептических некрозов/ Селиванов В.П.
- Патологическая функциональная перестройка костей скелета/ Богоявленский И.Ф.
Как связаны варикозная болезнь и рожистое воспаления (рожа)
Варикозная болезнь, патология, характеризующаяся нарушением венозного оттока нижних конечностей. В силу особенностей кровоснабжения, трофические растройства при хронической венозной недостаточности (неотъемлемой спутнице варикозной болезни) возникают в нижней трети голени. Таким образом, частота развития рожистого воспаления в области голени резко повышается при ХВН. А пациенты с трофической язвой подвержены инфицированию в наибольшей степени.
Имеются следующие закономерности:
- Вероятность развития рожистого воспаления тем выше, чем запущеннее стадия варикозной болезни (т. е. у пациентов с С1 она будет минимальной, а с С6 — максимальной).
- У пациентов с варикозной болезнью рожа зачастую носит рецидивирующий характер.
- Каждый случай рожистого воспаления усугубляет трофические растройства и тем самым способствует переходу варикозной болезни на следующую клиническую стадию (например С5 в С6).
- При рожистой инфекции всегда повреждаются лимфатические сосуды, что нередко приводит к развитию лимфостаза и даже элефантиаза (слоновости).
Лечение
При выборе методики лечения врачи отталкиваются в первую очередь от общего состояния здоровья больного и степени развития заболевания.
В случае обострения болезни рекомендуют полный покой пораженной стопы, которую обязательно фиксируют с помощью фиксирующей конструкции из гипса.
Как правило, лечение начинается с консервативных методов.
2
Также отдельное внимание нужно уделить обуви:
- запрещена обувь на сплошной подошве, которая увеличит нагрузку на травмированную часть;
- женщинам и девушкам придется на время лечения забыть о высоких каблуках;
- ортопедическая стелька с внутренним и наружным сводом поможет смягчить ударную нагрузку на пяточную кость и разгрузить задний отдел стопы – такой вид стелек изготавливается на заказ с учетом индивидуальных особенностей стопы.
3. Физиопроцедуры – одно из самых эффективных методов лечения данной болезни. Врач может назначить следующие процедуры: электрофорез, диатермия, ЛФК, массаж, ультразвук с гидрокортизоном. Электрофорез выполняется вкупе с применением лекарственных средств, которые снимут воспаление и облегчат боль (анальгин, новокаин и др.).
4. Домашнее лечение болезни Шинца. В домашних условиях пациент также может облегчить свое состояние и избавиться от болевых ощущений. Для этого следует наложить на стопу согревающие компрессы. Также можно смазывать очаг воспаления обезболивающими противовоспалительными мазями (ибупрофеновая мазь, «Троксевазин», «Фастум гель» и т.д.). Чтобы восстановить кровообращение, врач может прописать специализированные средства, такие как: «Дибазол», «Берлитион», «Эуфиллин».
Хирургический метод
Если консервативное лечение не дало результатов, врач может назначить проведение операции – невротомия подкожного и большеберцового нерва. Суть операции заключается в полном поперечном отсекании нервного ствола.
Если до операции пациент передвигался без сторонней помощи, ему полагается носить простую ортопедическую обувь, в случае необходимости он может использовать костыли. Если же до хирургического вмешательства больной самостоятельно не ходил, ему предлагается восстанавливать навыки стояния с помощью специальных аппаратов с захватами коленного сустава.
Что такое психосоматика
Психосоматика – наука о взаимодействии души и тела. Дисциплина наглядно демонстрирует смысл выражения «все болезни от нервов». Она объясняет причинно-следственные связи между конкретными патологиями и особенностями характера, образом жизни человека, привычками, мыслями. А также психосоматика объясняет метафизическое значение каждой части тела. Прислушиваясь к сигналам организма, можно управлять своей жизни и проводить психологическую коррекцию без помощи специалиста.
В основу психосоматики легки наблюдения медиков и психологов за историями больных. Специалисты стали замечать, что у людей с одинаковым диагнозом наблюдаются схожие черты характера или паттерны поведения, образ жизни. Это и помогло составить обширный список заболеваний и их психологических причин.
А изучение механизма стресса помогло установить, что любое потрясение оказывает негативное влияние на организм:
- Во время стресса вырабатывается кортизол и адреналин (нужны для выработки энергии на защиту или бегство).
- Энергия начинает накапливаться в мышцах.
- Чем дольше сохраняется психологическое напряжение, тем сильнее напряжение в мышцах, и тем сильнее нарушается гормональный фон, метаболизм, кровообращение.
- Чем дольше сохраняется гормональный дисбаланс, тем больше слабеет общий иммунитет.
- Это становится причиной развития многочисленных заболеваний.
Болезнь имеет три значения:
- скрытая выгода (право на отдых или способ получить желаемое);
- возможность уйти от реальности;
- жизненный урок (организм показывает человеку издержки поведения и образа жизни).
В наши дни психосоматика пользуется особым спросом. Люди поняли, что эликсир здоровья и молодости давно изобретен, но речь идет не о волшебной таблетке, а о гармонии с самим собой, жизни в ладу с собой и окружающими. Пока этого нет, будут болезни, а лекарства будут давать лишь временный эффект.
Это важно! Определение психосоматической причины и ее устранение помогает раз и навсегда избавиться от физических болезней. Для восстановления психического равновесия и возвращения хорошей физической формы используется психотерапия.
Возможные последствия
Очень важно, чтобы пациент, который страдает болезнью Шинца, завершил деятельность, которая смогла привести к появлению данного синдрома, на протяжении, по меньшей мере, 30-60 дней. Время отдыха оценивается с учетом тяжести заболевания. Для первой и второй стадии травм, которые вызваны болезнью Шинца, время выздоровления и отдыха составляет приблизительно 14 дней, а для более серьезных травм время восстановления может значительно увеличиваться
При этом очень важно завершить какую-либо спортивную деятельность
Для первой и второй стадии травм, которые вызваны болезнью Шинца, время выздоровления и отдыха составляет приблизительно 14 дней, а для более серьезных травм время восстановления может значительно увеличиваться
При этом очень важно завершить какую-либо спортивную деятельность
Не забывайте про то, что после уменьшения болевого синдрома можно восстановить нагрузку, но нося при этом обувь с устойчивым и широким каблуком. Но вот от обуви на плоской площадке необходимо отказаться, поскольку она повышает на пятку нагрузку.
Во время своевременного и правильного лечения болезни происходит полноценное восстановление структуры пяточной кости.
Как показывает статистика, лечение болезни Шинца на первых этапах предотвращает ее трансформацию в хроническую патологию. Во время правильного лечения болевой синдром должен исчезнуть. Как правило, речь идет о сроке в 1-1,5 года. Болевые ощущения могут сохраняться и более продолжительное время, однако во время грамотного лечения и выполнения всех рекомендаций врача, исходом болезни Шинца является полное излечение.
Почему мальчики не болеют
Учитывая, что мутирующий ген несет в себе Х-хромосома, то девочки в плане заболевания находятся в более «выигрышной» позиции. У них присутствует две Х-хромосомы. Поэтому если одна из них «бракованная», то вторая функционирует нормально. Это дает девочке хоть малый шанс на нормальное существование.
У мальчика Х-хромосома одна. Если она имеет мутационный ген, значит, выпадает из работы полностью, и ее нечем заменить. Такие малыши мужского пола, как правило, погибают еще внутриутробно, так и не родившись. Поэтому синдром Ретта у мальчиков встречается крайне редко.
Но, несмотря на такую особенность заболевания, очень редко, но все-таки мальчики с подобным синдромом выживают. Это может быть связано с тем, что не все гены в Х-хромосоме подвергаются мутации. Из-за этого заболевание развивается не столь остро.
Другая причина – наличие у мальчика синдрома Клайнфельтера. При этом наблюдается полисомия половых хромосом, то есть их набор составляет ХХУ. И, если одна Х-хромосома имеет патологический ген, то вторая может регулировать синтез белка и дарить мальчику возможность жизни. Получается такая же картина, как и у девочки.
Как понять, что у вас язвенная болезнь
Самый распространенный симптом — жгучая боль в животе, у которой есть определенные особенности:
- начинается между приемами пищи или ночью,
- прекращается, если поесть или принять антацидный препарат,
- длится от нескольких минут до нескольких часов,
- появляется и исчезает на несколько дней или даже недель.
- Иногда при язвенной болезни портится аппетит, появляется кислая отрыжка и тошнота, кровь в кале (черный стул). Может возникнуть рвота, происходит снижение веса.
Даже если симптомы слабые, нужно как можно скорее обратиться к врачу. Тянуть нельзя — если не лечиться, болезнь будет постепенно усиливаться и могут возникнуть осложнения: кровотечения из язв или даже прободение язвы (в стенке желудка появится отверстие). В этой ситуации требуется операция.
Только по симптомам отличить язвенную болезнь от других проблем может быть трудно. Похожие симптомы вызывает любой вид воспаления в желудке, начиная от самого простого поверхностного гастрита и заканчивая страшным и опасным раком желудка.
Если долго не идти к врачу, в конце концов организм перестает сигнализировать, желудок теряет чувствительность и симптомы пропадают. А «немое» воспаление остается и продолжает прожигать стенку желудка. Такое случается, если человек терпит, злоупотребляет алкоголем или на фоне сильного стресса.