SQLITE NOT INSTALLED
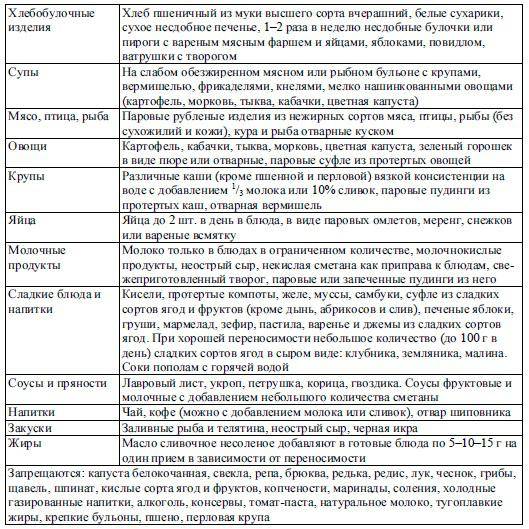
Каким должен быть рацион при заболеваниях ЖКТ
Диета при заболеваниях кишечника не должна быть скудной, наоборот, в рацион необходимо будет включить достаточно калорийные продукты. Если у человека нарушен процесс усвоения пищи, то он обычно начинает быстро худеть, “тает” не только жировая, но и мышечная ткань. Этот процесс необходимо уравновесить, увеличив количество поступающего в организм полноценного белка (не менее 130-140 г.).
Рекомендуется перейти на дробное питание и принимать пищу 5-6 раз в день небольшими порциями, чтобы снизить нагрузку на кишечник. Пища будет поступать в организм более равномерно, а организм сможет усвоить больше полезных веществ.
Обзор
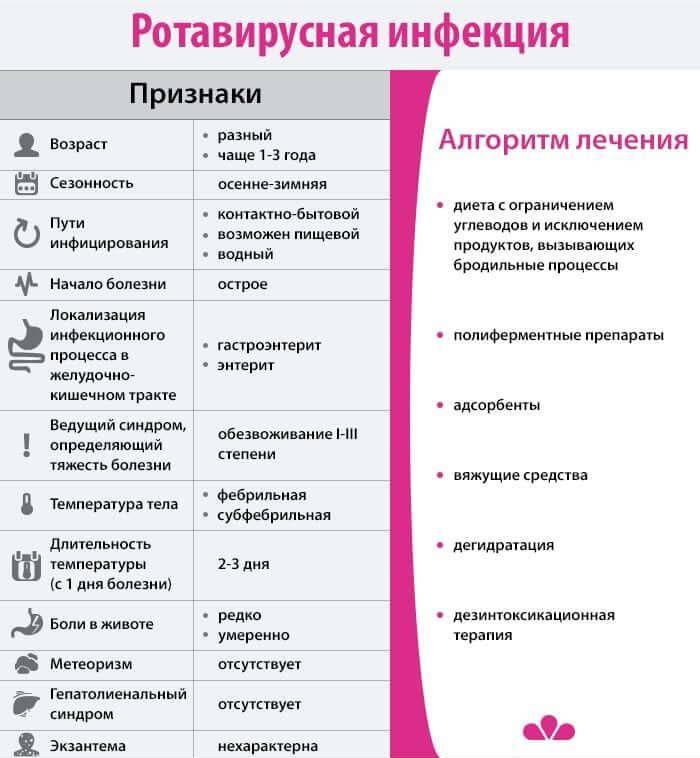
Кишечная инфекция (пищевое отравление) — заболевание, возникающее при попадании в организм с пищей различных микроорганизмов и их токсинов. Обычно организм справляется с кишечной инфекцией самостоятельно, без специального лечения.
Чаще всего причиной отравления становится пища, зараженная бактериями, например, сальмонеллой или кишечной палочкой, а также вирусами, например, норовирусом. Симптомы отравления, как правило, проявляются на первый — третий день после употребления недоброкачественной пищи. Основными признаками кишечной инфекции являются тошнота,рвота,понос (диарея) и колики в животе. При отравлении некоторыми токсинами симптомы проявляются гораздо раньше. В таких случаях основным признаком болезни является рвота.
При неправильном хранении и недостаточной кулинарной обработке быстрее всего портятся следующие виды продуктов:
- сырое мясо животных и птицы;
- сырые яйца;
- сырые моллюски и ракообразные;
- непастеризованное молоко;
- готовые к употреблению продукты, например, готовая мясная нарезка, паштеты, мягкие сыры и упакованные бутерброды.
Чтобы справиться с симптомами отравления, отдыхайте и пейте больше жидкостей
Важно не допускать обезвоживания, так как это лишь ухудшит ваше состояние и задержит выздоровление
В большинстве случаев организм самостоятельно справляется с кишечной инфекцией в течение нескольких дней и помощь врача не требуется. Однако есть две основные причины, по которым стоит обратиться за медицинской консультацией при любых симптомах отравления:
- За симптомами обычного пищевого отравления могут маскироваться опасные заболевания, например, аппендицит, острый панкреатит, кишечная непроходимость, инфаркт миокарда, тяжелые осложнения сахарного диабета, гипертонический криз, гепатит А. В ряде случаев, отличить их без участия врача невозможно.
- Некоторые виды кишечных инфекций могут иметь легкое течение у вас, но быстро распространяться к окружающим и вызывать у них тяжелые формы болезни. Кроме того, существуют чрезвычайно опасные кишечные инфекций, например, холера, брюшной тиф, дизентерия и др. В этих случаях сотрудниками санитарно-эпидемиологической службы проводится работа с контактными лицами (теми, кто мог заразиться от вас), а также дезинфекция очага (квартиры, офиса, столовой или учреждения общепита).
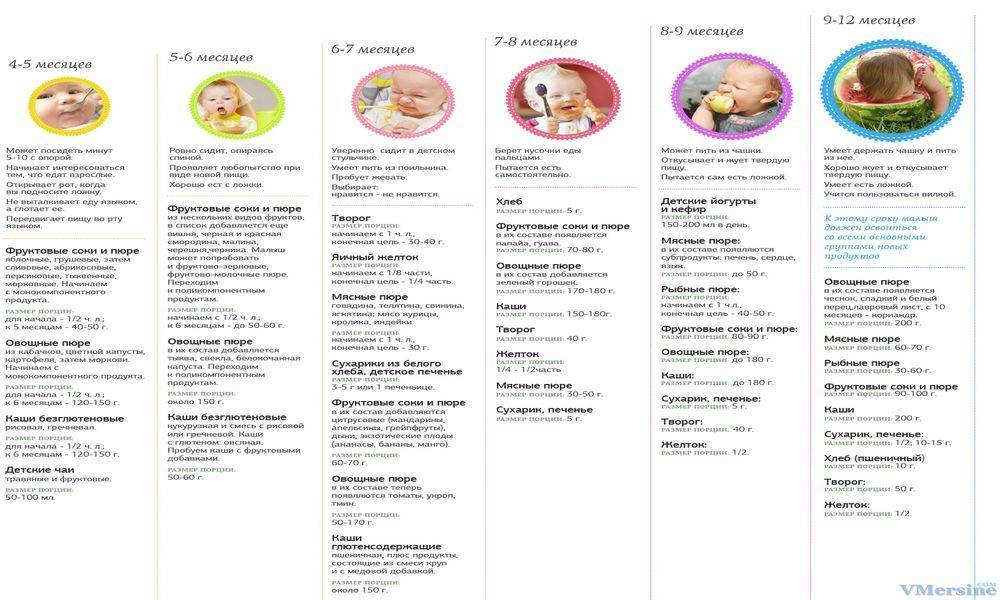
Питание детей до 1 года
Естественное вскармливание
Безусловно, оптимальным питанием для ребенка грудного возраста является материнское молоко. Однако дисфункции желудочно-кишечного тракта наблюдаются и при естественном вскармливании. При этом первостепенное значение приобретает характер питания матери. В ежедневном рационе кормящей женщины при наличии дисфункции у ребенка следует ограничивать газообразующие продукты — капусту, лук, помидоры, яблоки, груши, виноград, горох, фасоль, черный хлеб, квас. Следует также избегать острых, копченых продуктов, блюд, содержащих большое количество жиров, пряностей и солений. При синдроме кишечной колики газообразующие продукты из рациона кормящей женщины исключаются полностью. Придется также ограничить молочные продукты (до 500 г молочной продукции в день, включая творог, сыр, кефир, молоко и проч.), так как избыток молочного белка казеина в меню кормящей мамы влияет на состав грудного молока, что может стать причиной расстройства пищеварения у малыша, а также привести к развитию аллергии. При послаблении и неустойчивости стула у крохи матери нужно ограничить потребление таких продуктов, как огурцы, свекла, тыква, дыня, сливы, а при тенденции к запорам — употреблять меньше риса, хлебных изделий из муки высшего сорта, яблок.
Искусственное вскармливание
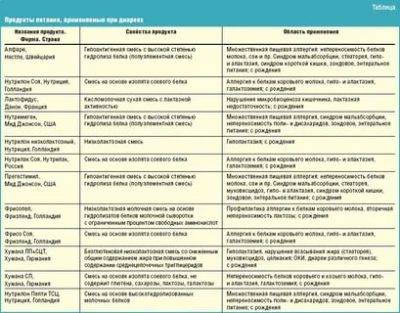
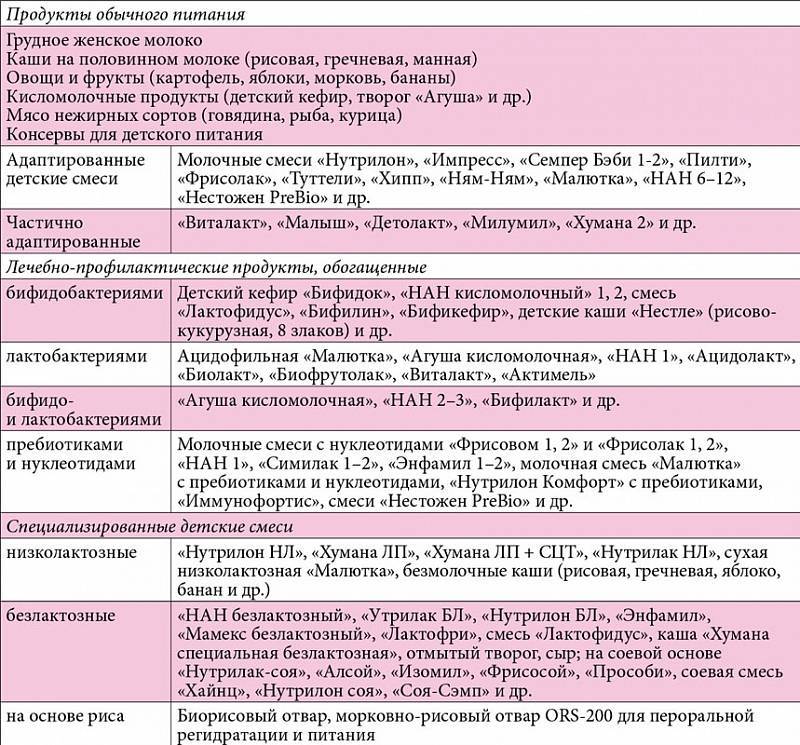
Для детей с функциональными расстройствами деятельности желудочно-кишечного тракта, находящихся на искусственном или смешанном вскармливании, в настоящее время предложены специальные лечебные смеси, которые может назначить малышу педиатр.
При частых срыгиваниях рекомендуется использование адаптированных смесей, содержащих пищевые волокна. Благодаря волокнам эти смеси имеют более густую консистенцию, что препятствует срыгиваниям. С другой стороны, наличие пищевых волокон помогает нормализовать моторику кишечника и способствует регулярности стула. В качестве пищевых волокон обычно используется клейковина бобов рожкового дерева. К таким молочным смесям относятся, например, «Нутрилон антирефлюкс» («Нутриция»), «Омнео» («Нутриция»), «Фрисовом» («Фризленд»). Все эти смеси оказывают также влияние на частоту стула. Причем «Омнео» и «Фрисовом» имеют отчетливый послабляющий эффект и рекомендуются при тенденции к запорам. В то же время «Нутрилон антирефлюкс» обладает закрепляющим эффектом и рекомендуется для детей со склонностью к частому и жидкому стулу. При склонности к срыгиваниям и рвоте следует избегать использования кисломолочных смесей, которые в силу более низкого pH усиливают срыгивания и способствуют развитию воспаления в слизистой пищевода.
При склонности к жидкому стулу ребенку назначают низколактозные смеси. При тенденции к запорам лучше избегать использования смесей на соевой основе, так как они обладают закрепляющим эффектом. При запорах могут быть рекомендованы смеси, обогащенные пробиотиками (лакто- и бифидобактериями).
Для профилактики и лечения дисфункций пищеварительной системы у детей, родившихся раньше положенного срока, рекомендуют специализированные смеси для недоношенных. Примером таких смесей могут служить «Хумана 0», «Фри-сопре», «Энфалак», «Алпрем», «Ненатал», «Пренутрилак», «Пренан» и др. Специализированные смеси для недоношенных необходимо использовать в течение первых 2-3 месяцев жизни младенца, а затем перейти на вскармливание обычными или лечебными смесями. При хорошей переносимости первой смеси выберите по возможности обычную или лечебную смесь той же фирмы. Это не только уменьшит вероятность появления дисфункций пищеварительной системы, но и снизит риск развития пищевой аллергии.
Об аденоидите
15.02.202111:14
Помимо того, что носоглоточная миндалина может расти под воздействием частых ОРВИ, она ещё и воспаляется Помимо храпа, гнусавости голоса проявляется повышением температуры и постназальным затеканием слизи Воспаление бывает острым и хроническим Последнее протекает без повышения температуры Лечится назальными стероидами и гипертоническими солевыми растворами в виде спреев Помогает избавляться от избытка слизи объёмное промывание носоглотки Применение сосудосуживающих, гомеопатии, «сложных» капель, «кукушек» и прочих экспериментов не приводит к значимому эффекту Антибиотик назначается при бактериальном аденоидите только внутрь, но никак не местно
Диагностика непереносимости лактозы
Тест на переносимость лактозы
Перед проведением анализа нельзя ничего есть. В день анализа пациент выпивает жидкость, содержащую лактозу, которая может вызвать газы и боль в животе. После этого в течение 2 часов каждые 30 минут проверяют кровь. Если уровень сахара в крови не повышается, это может указывать на непереносимость лактозы. Этот анализ не применяется по отношению к пациентам, больным сахарным диабетом, и младенцам.
Непереносимость лактозы ребенком устанавливается методом исключения. На 2 недели из питания ребенка исключаются молоко и молочные продукты. После исчезновения симптомов диспепсии начинают постепенно небольшими порциями вновь вводить молоко в питание ребенка. Если через 4 часа после выпитого ребенком молока или молочной смеси возникают симптомы непереносимости лактозы — это означает, что у ребенка недостаточно фермента лактазы.
Тест на содержание водорода в выдыхаемом воздухе
Это наиболее точный анализ непереносимости лактозы. Определение содержания водорода в выдыхаемом воздухе дает возможность выявить активность микрофлоры по перевариванию лактозы. Концентрация газов определяется после дозированной нагрузки обычной или меченой лактозой. Метод используется для диагностики непереносимости лактозы у взрослых и детей старшего возраста.
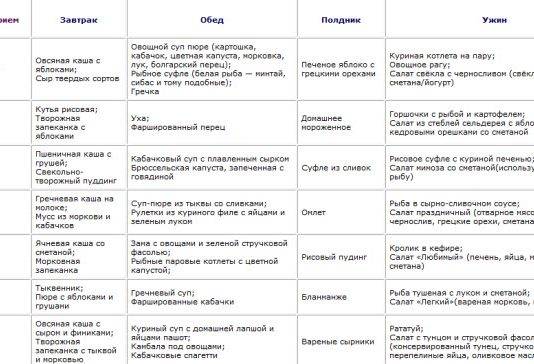
Нюансы составления рациона
Разрешенные продукты
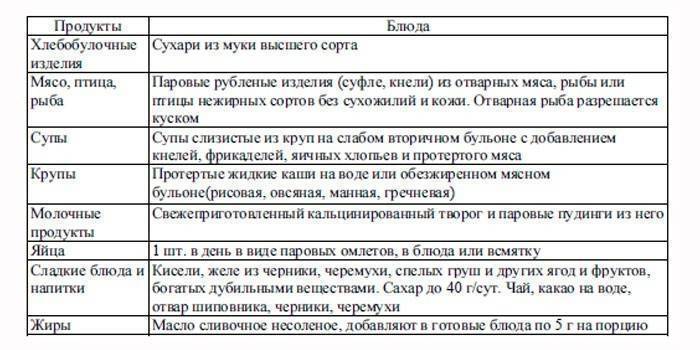
черствый пшеничный хлеб, сушки, галетное печенье;
рисовую, гречневую, овсяную каши на воде с небольшим количеством растительного масла;
растительное молоко (овсяное, рисовое, соевое и др.);
курятину, крольчатину, нежирную телятину, индюшатину;
маложирную белую рыбу;
овощные супы на постном и втором мясном бульоне;
отварные яйца, омлет с водой;
зеленые овощи — свежими, с осторожностью, красные и желтые овощи — после термообработки (при отсутствии аллергии);
фрукты, фруктовые соки и пюре (в зависимости от показаний)
натуральные сладости из фруктов, орехов и семян;
травяной чай, несладкий компот, разведенные некислые соки.
 Разрешенные продукты при нахождении на диете.
Разрешенные продукты при нахождении на диете.
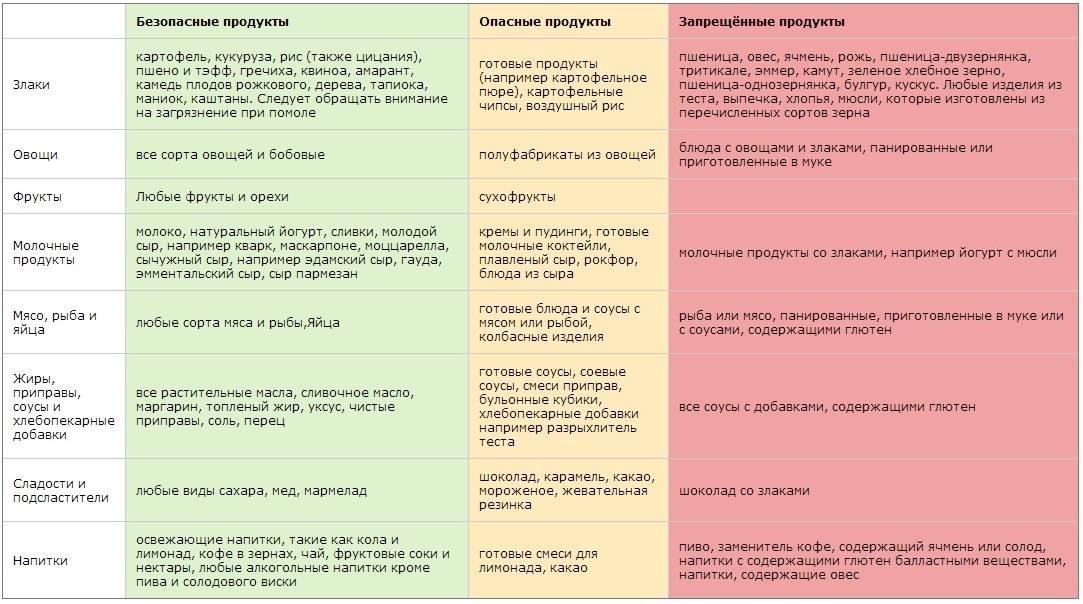
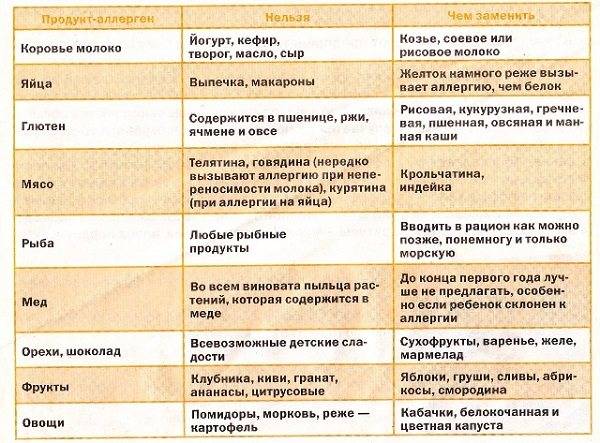
Запрещенные
- молоко;
- кефир, йогурт;
- простоквашу, сыворотку, айран;
- сыр, брынзу, творог;
- сметану, сливки, сливочное масло, ряженку;
- сгущенное молоко, творожные десерты;
- напитки и каши на молоке.
- свежая белокочанная капуста, лук и репа;
- хрен, редька, чеснок;
- грибы;
- горчица, кетчуп и другие соусы;
- консервы, колбасные изделия;
- соленья, маринованные продукты;
- вишня, виноград, кислые и свежие фруктовые соки;
- газированные напитки, в т.ч. квас.
КЛИНИЧЕСКИЙ ПРИМЕР
Пациентка Н., 38 лет, служащая
9 декабря
Больная госпитализирована в терапевтическое отделение с жалобами на кашель с отделением мокроты слизистого характера, слабость, одышку при физической нагрузке, общую слабость, потливость и снижение аппетита, повышение температуры тела до 39,0–39,5 °С.
История заболевания
Считает себя больной с начала ноября, когда после перенесенной ОРВИ длительно сохранялся кашель. Лечилась самостоятельно домашними средствами, амоксициллином, бромгексином, колдрексом с переменным эффектом. Температура тела вновь стала повышаться.
Данные объективного обследования
Состояние средней тяжести. Рост — 168 см, вес — 65 кг. Тело- сложение правильное. Конституция нормостеническая. Подкожная жировая клетчатка развита нормально, распределена равномерно. Кожные покровы чистые, бледные, нормальной влажности. Видимые слизистые влажные, обычной окраски. Отеков нет. Лимфоузлы не увеличены. Щитовидная железа не увеличена. Дыхание через нос свободное, ритмичное. ЧДД — 20 в минуту. Тип дыхания грудной. Форма грудной клетки правильная, цилиндрическая, симметричная. При аускультации легких дыхание проводится во все отделы, равномерно ослабленное, выслушиваются мелкопузырчатые влажные рассеянные хрипы, в небольшом количестве. Перкуссия: притупление перкуторного звука в нижних отделах легких с двух сторон.
Тоны сердца приглушены, ритм правильный. Перкуссия: границы сердца не расширены. ЧСС — 90 в минуту. АД 130/80 мм рт. ст.
Язык влажный. Живот мягкий, безболезненный при пальпации. Печень — у края реберной дуги, селезенка не увеличена. Физиологические отправления в норме.
Данные лабораторных и инструментальных методов исследования
В общем анализе крови: лейкоциты — 12,9; СОЭ — 30 мм/ч.
Биохимический анализ крови: СРБ — 18. Остальные показатели в пределах нормы.
На R-графии органов грудной клетки: картина двусторонней полисегментарной пневмонии.
Заключение: двусторонняя полисегментарная пневмония.
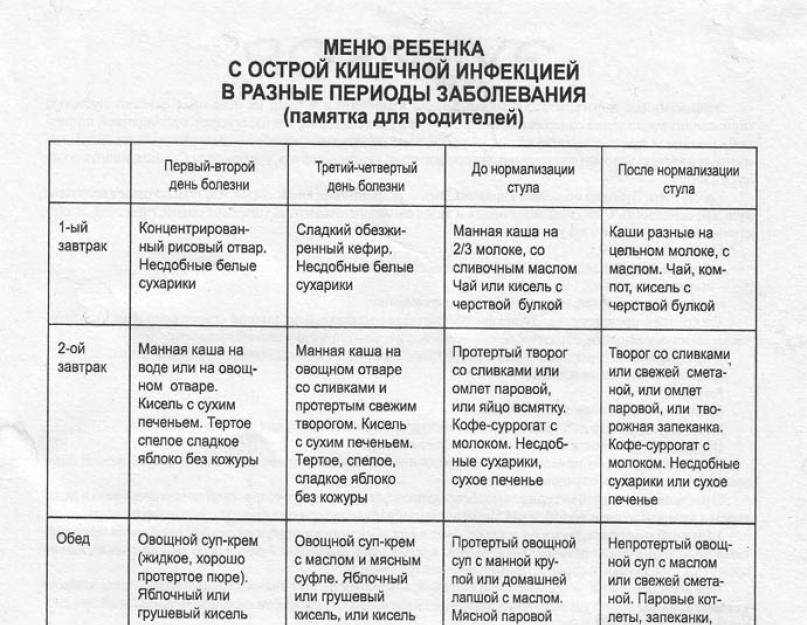
Диетотерапия
Назначена индивидуальная диета.
Первые четверо суток назначен 1-й и 2-й рацион ощелачивающей диеты.
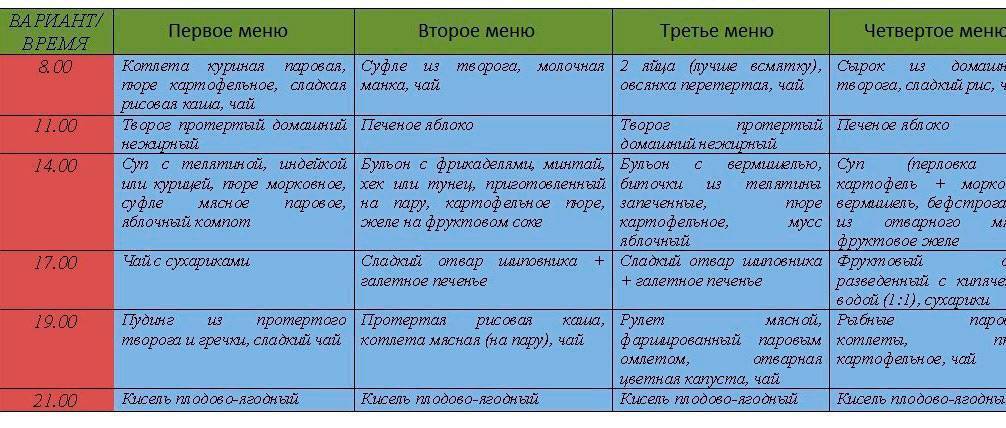
Примерное меню 1-го рациона:
Завтрак: чай с молоком с сахаром (200,0); рис отварной с овощами (190).
11 часов: морковный сок (100,0).
Обед: суп овощной протертый с мясом со сметаной (435,0/10,0).
16 часов: кофе с молоком (200,0), печенье отрубное (30,0).
Ужин: салат из свежих овощей со сметаной (150,0); бульон слабый с яичными хлопьями (100,0).
На ночь: отвар шиповника с сахаром (200,0).
Во второй рацион добавляется 50 г белого бессолевого хлеба и 25 г масла сливочного.
В первый и второй лечебный рацион ежедневно вводится 24 г смеси белковой композитной сухой.
12 декабря
На фоне проводимой терапии состояние больной с положительной динамикой. Относительно удовлетворительное. Мокрота отходит хорошо. Температура тела 37,2 °С. Слабость уменьшилась. Потливость сохраняется. Аускультативная картина прежняя.
Диетотерапия
Питание проводится по третьему и четвертому рационам.
Примерное меню третьего рациона:
Завтрак: чай с сахаром и яблоком (200,0); печеный картофель (100,0); сметана (30,0); омлет паровой (60,0).
11 часов: бессолевой хлеб (25,0); масло (10,0); ягодный сок (200,0).
Обед: суп овощной протертый с рисом (500,0); котлеты мясные паровые (100,0); морковь тушеная (120,0); компот из черной смородины (200,0).
16 часов: яблоко печеное (100,0).
Ужин: капустные котлеты со сметаной (190), яйцо вареное (1 шт.).
На ночь: отвар шиповника с сахаром (200,0).
В третий лечебный рацион ежедневно вводится 24 г смеси белковой композитной сухой.
Примерное меню четвертого рациона:
Завтрак: творожное суфле со сметаной (100,0/20,0); яйцо вареное (1 шт.); морковь тушеная (150,0); чай с сахаром с лимоном (100,0).
11 часов: фруктовый или ягодный сок (100,0).
Обед: борщ на овощном бульоне со сметаной (500,0/20,0); бефстроганов из отварного мяса (105,0); вермишель отварная (160,0); яблочное пюре (150).
16 часов: какао с молоком (200,0); печенье отрубное (30,0).
Ужин: булочка с изюмом (100,0); пюре из кураги (50,0); напиток из черной смородины (200,0).
На ночь: отвар шиповника с сахаром (200,0).
На день хлеб бессолевой 200,0; сахар 20,0; масло сливочное 15,0.
В четвертый лечебный рацион ежедневно вводится 27 г смеси белковой композитной сухой.
На десятые сутки пациентка переведена на вариант диеты с повышенным количеством белка (ВБД) с включением в рацион 36 г смеси белковой композитной сухой ежедневно.
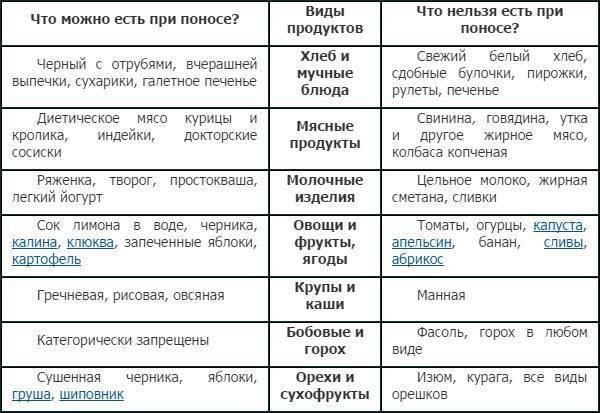
Антибиотик не назначают при водянистом поносе
04.02.202115:01
Водянистый частый понос без примесей в кале слизи и крови на 90% вызван вирусной инфекцией Антибиотики на вирусы не действуют На слуху ротавирус, но возбудителей много — норавирус, астровирус, реовирус, энтеровирус..
Часто водянистая диарея сопровождается рвотой Для лечения совершенно не важно название вируса Основой является выпаивание специальными солевыми растворами Дополнительно врач может назначить смектит и «Энтерол» Если стул стал скудным, а в кале появились примеси слизи и крови, то это основание для назначения антибиотика В домашних условиях это азитромицин или пероральные цефалоспорины 3 поколения Однако, чаще всего из-за выраженного токсикоза детей приходится госпитализировать для внутривенного введения жидкости и антибиотика