SQLITE NOT INSTALLED
Первые кормления
От первого прикладывания к груди не стоит ожидать настоящего кормления — состоялось оно сразу после родов или спустя какое-то время. Этот момент важен в первую очередь для стимуляции вашего организма на выработку молока — и для заселения кишечника малыша полезной микрофлорой. Кроме того, вам обоим нужно еще многому научиться.
Старайтесь кормить ребенка минимум 8-12 раз в сутки. Может случиться, что во время, предназначенное для кормления, ваш малыш будет спать. Разбудите его, несмотря на то, что это покажется неэтичным. Когда он проснется, сразу начинайте кормление. Главное — ваше желание начать и продолжать кормление. Выработка молока очень сильно зависит от двух вещей: вашей уверенности в том, что вы можете кормить малыша, и сосательной активности ребенка. Когда бы малыша ни принесли для кормления, обязательно приложите его к груди, даже если он спит: дети могут сосать в полусне. Случается, что ребенок оказывается туго запеленат, и это мешает ему проявить активность у груди. Освободите немного пеленки, чтобы он мог свободно взять грудь.
Кормите ребенка только тогда, когда он спокоен, — иначе он не сможет найти и захватить сосок. Если малыш сильно кричит, прижмите его к себе, покачайте и успокойте. Потом дайте грудь.
Старайтесь начинать кормление спокойной и расслабленной, насколько это возможно. Научитесь не думать ни о чем, что может вас огорчить, расстроить. Кроме того, психическое напряжение может уменьшить выделение молока.
Будьте терпеливы. После трудных родов ребенок может медленно приходить в нормальное состояние. Из-за приема вами успокаивающих и обезболивающих средств ваш малыш может быть сонным и вялым у груди в течение первых нескольких дней. Если вы беспокоитесь, что кроха голоден — следите за потерей веса (каждое утро детей взвешивают). Потеря веса за 3 суток не должна превышать 7-10% веса при рождении. Также при возможности наблюдайте за количеством мочеиспусканий — это еще один признак достаточности питания: до недельного возраста их за сутки должно быть минимум столько, сколько ребенку дней.
Попросите персонал роддома не допаивать вашего ребенка (водой с глюкозой, слабым чаем) — это часто делают в некоторых больницах, когда детишки плачут. В результате допаивания на длительное время успокаивается пока еще слабый аппетит ребенка. Если малыш не будет отсасывать ваше молоко, это приведет к уменьшению его выработки. Кроме того, ребенок рискует привыкнуть к способу кормления из соски, в результате чего может вяло сосать грудь или неправильно захватывать сосок. Зачастую это приводит к трещинам соска у мамы или к отказу крохи от груди.
Если докорм прописан вашему ребенку педиатром из-за большой потери веса, обязательно перед кормлением смесью приложите ребенка к груди. Если это невозможно, сцедите грудь.
Чтобы уменьшить послеоперационное недомогание, при кормлении ребенка подложите под него подушку. Мамы отмечают, что наиболее удобно первое время кормить сидя с подушкой, особенно специальной для кормления. Если вам не хочется переворачиваться, чтобы дать малышу вторую грудь, стоит освоить кормление «из верхней груди» — подложите под ребенка подушку, свернутое одеяло и таким образом поднимите его на уровень другой, верхней груди. Со временем боль шва пройдет и вы будете испытывать только радость при кормлении крохи.
Ребенок, рожденный в срок
Но иногда и доношенные дети попадают в отдельные палаты. Например, если состояние младенца тяжелое. Допустим, он не может самостоятельно дышать или его дыхание не регулярное. Дело может быть в асфиксии, которая началась еще во время беременности или в результате тяжелых родов. В таком случае, доктор помогает малышу учиться дышать, а для этого требуется специальная аппаратура. Как только малыш родился, врач прослушивает сердце и легкие. Иногда он может заподозрить какое-либо отклонение, например врожденное воспаление легких. В этом случае, кожа малыша синюшная или бледная.
Существует множество болезней, которые можно распознать, только после родов. Допустим, если малыш страдал гипоксией, то он будет неактивным, будет плохо кушать, много плакать. Такие же симптомы у малышей, получивших травму во время родов.
Обычно, у новорожденных детей очень легко определить порок сердца, по синему цвету кожи, по шумам в сердце. Также можно заметить симптомы патологии внутренних органов, например, вздутие живота, рвота, обильные срыгивания.
Но есть те недуги, которые можно диагностировать только спустя некоторое время. Допустим, геморрагическая болезнь — срыгивания кровью.
В подобных случаях, за ребенком ведется тщательное наблюдение, а иногда требуется и хирургическое вмешательство. Разумеется, младенец в такой ситуации помещается в отделение для новорожденных, здесь ему могут обеспечить необходимые условия.
Врачи контролируют все показатели жизнедеятельности крохи. Возможно, младенцу потребуется медикаментозное лечение или поддержка дыхания с помощью аппаратуры. Вся эта техника находится в отделениях интенсивной терапии родильных домов.
Бывают случаи, когда младенцев из палат «мама и дитя» переводят в реанимацию или отделение для новорожденных. Так бывает при ярко-выраженной желтухе.
Слабую степень желтухи бояться не стоит. Она появляется через пару дней после рождения, и является нормальным явлением. Причина ее в незрелости печени. Ее белок не успевает перерабатывать билирубин, и он копится под кожей. В этом случае ребенок чувствует себя хорошо. Лечение крохе не назначается. Все само проходит на 10 день.
Но бывает патологическая желтуха. Она появляется в первые сутки, и не проходит более 10-ти дней. Малыш имеет ярко-желтый окрас, даже его глаза имеют желтоватый оттенок. При этом кроха чувствует себя плохо. В особо тяжелых случаях, страдает центральная нервная система.
Лечат такую желтуху «фототерапией». Специальные лампы позитивно воздействуют на кожу новорожденного, иногда такие лампы можно разместить в палате совместного пребывания мамы и ребенка, но не всегда. Обычно, для положительной динамики хватает нескольких суток под лампой, по несколько часов. Благодаря лечению, билирубин выводится из организма, и желтуха проходит.
Еще одна причина разлуки малыша и мамы — осложнения во время родов (родовая травма). У младенца наблюдаются беспокойства, он много плачет, отрицательно реагирует на любые манипуляции. Первые сутки такой кроха нуждается в наблюдении медперсонала, ему дают обезболивающие препараты. Как только малышу станет лучше, его воссоединят с мамой.
Обычно малыши из отделений для новорожденных, днем, находятся с мамами, а на ночь их забирают обратно, чтобы они находились под наблюдением медперсонала. При этом, мама может приходить в отделение и кормить кроху по ночам или сцеживать свое молочко на ночь.
Категории
- Анализы и диагностика(0)
- Беременность и роды(85)
- Бесплодие(0)
- Болезни сосудов(0)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(0)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(0)
- Диетология и грудное вскармливание(49)
- Иммунология(0)
- Инфекционные болезни(0)
- Кардиология(0)
- Кожные болезни(0)
- Косметология(0)
- Красота и здоровье(0)
- Маммология(11)
- Маммология для Пап(1)
- Наркология(0)
- Нервные болезни(0)
- Онкология(9)
- Онкология для Папы(3)
- Ортопедия(0)
- Педиатрия(76)
- Первая помощь(0)
- Пластическая хирургия(0)
- Половые инфекции(0)
- Проктология(0)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(3)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(0)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(0)
- Эндокринология(0)
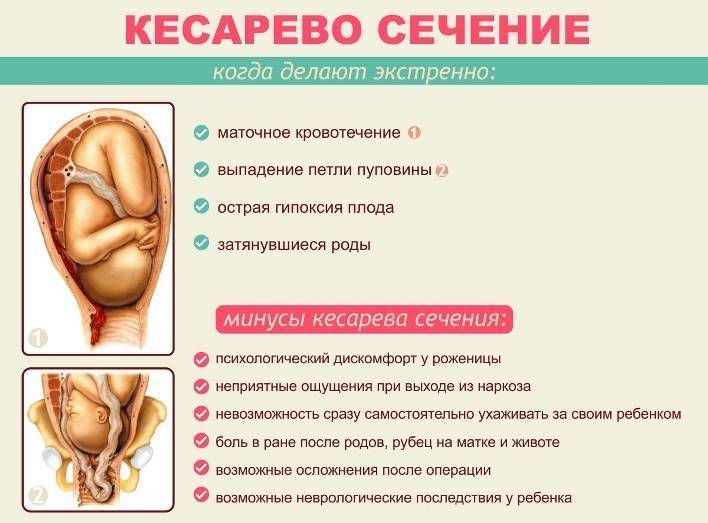
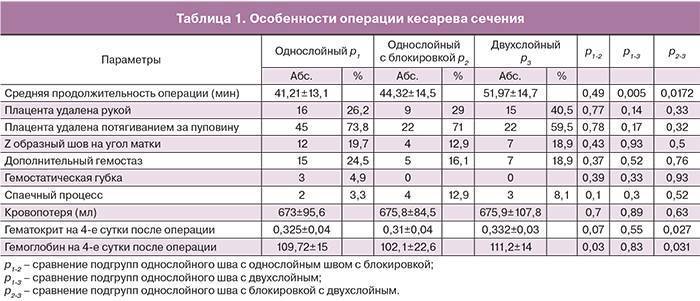
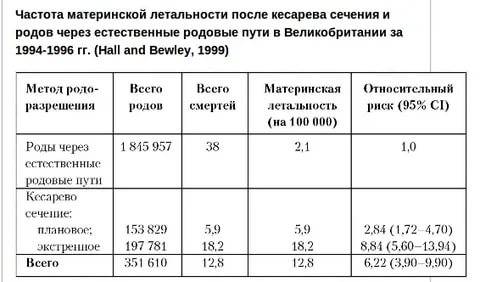
Что все-таки лучше: кесарево или роды?
Несмотря на то, что отставание в психическом и физическом развитии детей, рожденных путем кесарева сечения, — не более, чем миф, операция все же менее предпочтительна. Не являясь естественным физиологическим процессом, она может быть сопряжена со следующим трудностями:
- Отсутствие плавной подготовки ребенка к самостоятельному дыханию и жизнедеятельности вне утробы матери в процессе прохождения через родовые пути.
- Попадание небольшой дозы наркоза малышу.
- Необходимость отделения малыша от мамы в первые сутки после родов, что нарушает становление лактации.
- Более длительное послеродовое восстановление матери.
- Возможные осложнения, связанные с хирургическим вмешательством (кровотечение, перитонит, образование спаек).
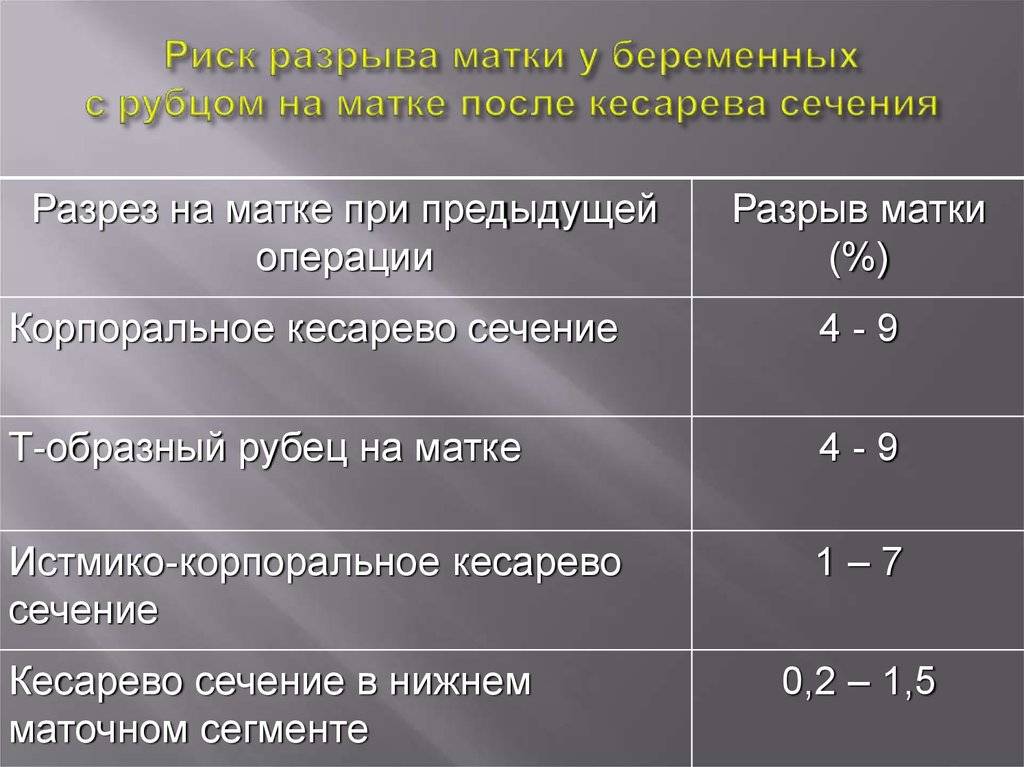
При отсутствии абсолютных противопоказаний естественные роды — всегда лучше для матери и младенца. Однако окончательное решение находится в компетенции специалиста, наблюдающего беременную женщину.
Важно! Операция не может быть хуже естественных родов, когда она действительно необходимо для спасения жизни матери и ребенка. Таким образом, времена, когда после кесарева сечения матерям категорически запрещали рожать второй раз самостоятельно, прошли
Медицина шагнула далеко вперед, и при желании самой женщины, ее способности ответственно подойти к планированию зачатия, а также при отсутствии противопоказаний, вполне можно прибегнуть к вагинальному родоразрешению. Тем не менее подход к решению этого вопроса носит индивидуальный характер с учётом множества факторов
Таким образом, времена, когда после кесарева сечения матерям категорически запрещали рожать второй раз самостоятельно, прошли. Медицина шагнула далеко вперед, и при желании самой женщины, ее способности ответственно подойти к планированию зачатия, а также при отсутствии противопоказаний, вполне можно прибегнуть к вагинальному родоразрешению. Тем не менее подход к решению этого вопроса носит индивидуальный характер с учётом множества факторов.
Специально для beremennost.net – Елена Кичак
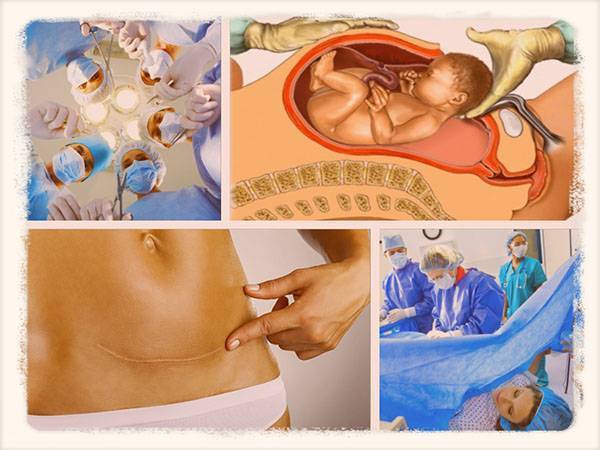
Необходимые меры после кесарева
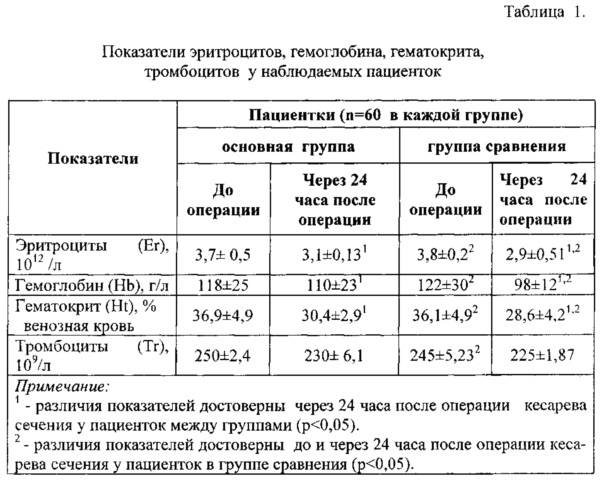
Сразу по окончании операции женщине на нижний отдел живота на 2 часа кладут пузырь со льдом для лучшего сокращения матки и профилактики кровотечения из матки. Ее переводят в палату интенсивной терапии, где в первые 12-24 часа после операции следят за общим состоянием, величиной и состоянием матки, выделениями из половых путей, функцией мочевого пузыря, измеряют пульс, артериальное давление. Внутривенно вводят растворы, улучшающие состояние крови, в зависимости от величины кровопотери (при неосложненной операции она составляет 500-800 мл). При необходимости родильнице переливают компоненты крови — эритроцитарную массу, свежезамороженную плазму. Необходимость этого определяется состоянием женщины — уровнем гемоглобина до и после операции, величиной кровопотери и др.
Обязательно назначаются обезболивающие препараты. Частота их введения зависит от интенсивности болевых ощущений. Обезболивание, как правило, необходимо в течение первых 1-3 дней после операции.
Для предотвращения инфекционных осложнений женщине вводят антибиотики: во время операции, через 12 и 24 часа после операции. В случаях высокого риска инфекционных осложнений (при наличии хронических инфекционных заболеваний, тонзиллита, гайморита, и др., плохих результатах мазков из влагалища) антибиотики вводят 5-7 дней.
После современных операций уже через несколько часов рекомендуется поворачиваться в постели, двигать руками и ногами. Садиться и ходить по палате можно через 5-6 часов. Первый раз родильницу поднимает медицинская сестра палаты интенсивной терапии.
Через 12-24 часа после операции женщину переводят в послеродовое отделение.
Послеоперационный шов осматривается врачом 1 раз в день. Ежедневно медсестра обрабатывает его зеленкой или раствором марганца для удаления возможных бактерий, способных вызвать его воспаление, и заклеивает специальной стерильной повязкой. На 5-7-е сутки снимают швы с брюшной стенки и делают УЗИ, которое позволяет судить о размерах матки, ее полости, ее содержимом, состоянии швов. После снятия швов на 5-7-е сутки их можно продолжать обрабатывать теми же растворами и накладывать стерильную повязку в домашних условиях до полного заживления. Наложение повязки предотвращает трение шва с бельем и обеспечивает лучшее заживление. Растворы и стерильные повязки продаются в аптеках. Когда струп (корочка) на послеоперационном шве полностью отошел, повязку можно больше не носить. В случае появления после выписки домой болезненности, каких-либо выделений из послеоперационного шва, тем более — повышения температуры, женщине необходимо срочно обратиться к врачу.
Кожный рубец формируется примерно на 7-е сутки после операции; следовательно, уже через неделю после кесарева сечения можно совершенно спокойно принимать душ. Только не надо тереть шов мочалкой — это можно будет делать еще через неделю. В течение 7 дней, пока кожный рубец не образовался, можно пользоваться влажными салфетками или мыться по пояс сверху, наклоняясь над ванной или лотком душа.
На 7-10-е сутки женщина может быть выписана домой под наблюдение врача женской консультации.
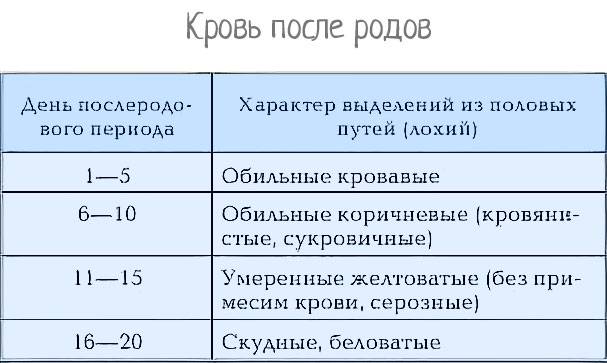
Особое внимание врач роддома обращает на характер выделений из половых путей и изменение величины матки. (послеродовые выделения) в первые 3 дня имеют кровянистый характер, на 4-9-й дни они становятся серозно-сукровичными (желтовато-коричневыми), а примерно с 10-го дня приобретают вид жидких светлых выделений
К концу 2-й недели лохии становятся очень скудными, а к 6-8-й неделе выделения из половых путей прекращаются. Во время кормления грудью первое время кровянистые выделения могут усиливаться.
Необходимо обмывать половые органы теплой водой после каждого мочеиспускания движениями спереди назад — от мочеиспускательного канала и влагалища к прямой кишке — для профилактики попадания кишечных бактерий в мочевые и родовые пути. Если нет аллергических реакций, можно использовать специальные средства для интимной гигиены с антибактериальными добавками.
Послеоперационный период
- постельный режим;
- препараты (Окситоцин) для лучшего сокращения матки, с целью очищения её полости и профилактики кровотечения;
- внутривенное введение антибиотиков (Метронидазол, Цефазолин) для профилактики инфекционных осложнений;
- обезболивающие препараты (в первый день Промедол);
- витамины и глюкоза (для восстановления сил после операции);
- препараты для восстановления работы кишечника (Прозерин, Метоклопрамид);
- ежедневная обработка послеоперационного шва антисептиками (настойка йода, бриллиантовая зелень или другие) и смена повязки (должна быть стерильная).
- общий анализ крови (эритроциты, гемоглобин, лейкоциты),
- общий анализ мочи,
- коагулограмма (протромбин, фибриноген),
- мазок из влагалища,
- УЗИ матки.
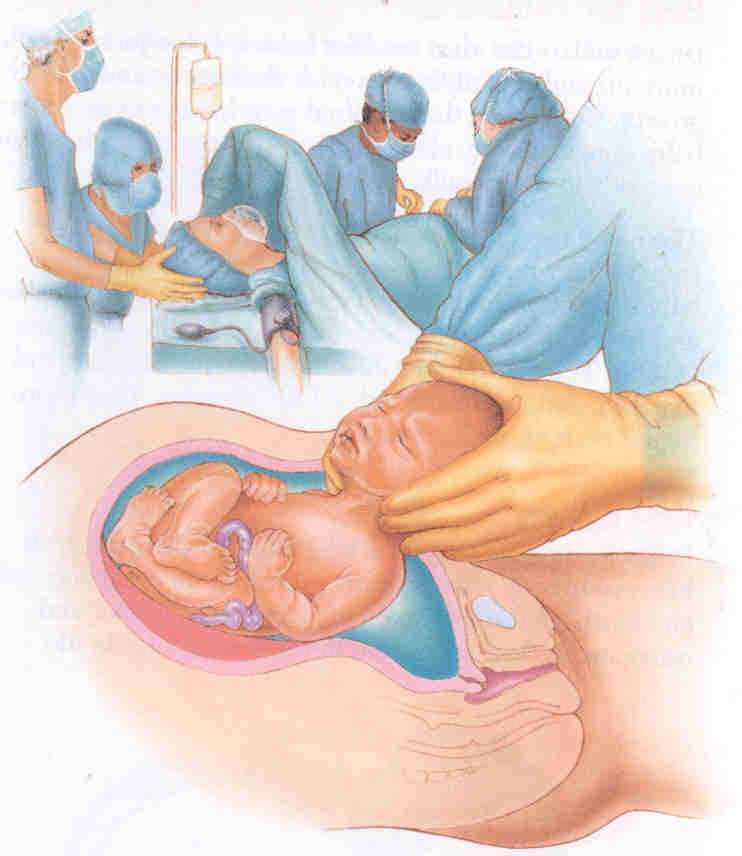
Подготовка и необходимые исследования перед проведением кесарева сечения
- Необходимые исследования и манипуляции перед операцией:
- Общий анализ крови (эритроциты, гемоглобин, тромбоциты, лейкоциты);
- Группа крови и резус фактор;
- Биохимический анализ крови (общий белок, фибриноген, протромбин);
- Общий анализ мочи
- Мазок из влагалища, чтобы определить степень чистоты влагалища;
- УЗИ плода для определения положения и позиции плода;
- Кардиотокография, производится для регистрации сердцебиений плода, которая характеризуют его состояние, или аускультация сердца через переднюю брюшную стенку матери;
- Врач анестезиолог должен: собрать анамнез у роженицы, произвести необходимые обследования, и в зависимости от их результатов, решить и предупредить под какой анестезией и с какими препаратами, будет проводиться кесарево сечение;
- Предупреждение родильницы, чтобы в день операции она ничего не ела и не пила;
- Психологическая подготовка, применение успокоительных средств, для спокойного сна перед операцией;
- В день операции: гигиенические мероприятия (душ); катетеризация мочевого пузыря, по показаниям наложить бандаж на ноги, катетеризация периферической вены с подключённой системой для инфузии; подготовка инструментария, материалов и препаратов, необходимых для наркоза и операции.
Процесс подготовки к ПКС
Плановое кесарево сечение (отзывы свидетельствуют о важности подготовки к операции) включает в себя 2 этапа подготовки – амбулаторный в женской консультации и стационарный в роддоме. На 1 этапе, при оформлении направления на операцию, женщина должна пройти комплексное обследование, в которое входит:. На 1 этапе, при оформлении направления на операцию, женщина должна пройти комплексное обследование, в которое входит:
На 1 этапе, при оформлении направления на операцию, женщина должна пройти комплексное обследование, в которое входит:
- общий анализ крови;
- анализ на группу крови и резус-фактор;
- анализ на ВИЧ-инфекцию, гепатит, сифилис;
- общий анализ мочи;
- мазок на флору (берется из влагалища);
- электрокардиограмма;
- коагулограмма;
- биохимия крови (при наличии некоторых заболеваний);
- осмотр специалистов: хирурга, невропатолога, ортопеда, эндокринолога.

Иногда практикуется осмотр будущей пациентки врачом-анестезиологом, цель которого выбрать подходящий вид анестезии с учетом диагноза женщины. В стационаре врач подробно рассказывает о будущей операции, после чего беременная должна внимательно прочесть пояснительную анкету — документ, в котором излагаются нюансы предстоящей процедуры.
Подписав анкету, женщина фактически дает согласие на проведение кесарева сечения. Последний прием пищи возможен не менее чем за 6 ч до операции. По рекомендации врача может потребоваться удаление лобковых волос и укол препарата, стабилизирующего кровообращение. Утром в день операции пациентке надевают на ноги компрессионные чулки.
Они необходимы, чтобы обеспечить сосудам ног защиту от перегрузок, предотвратить развитие варикоза, появление сосудистых «звездочек» и отеков. Перед операцией пациентке устанавливается катетер, предназначенный для облегчения опорожнения мочевого пузыря в первые послеоперационные часы.
На последнем этапе подготовки роженице предлагают сесть, подтянув ноги и низко опустив голову: в таком положении выполняется спинномозговая анестезия — вид местного обезболивания, при котором препарат вводится в область спины между двумя позвонками. Результат инъекции — частичная потеря чувствительности нижней части тела.
 Плановое кесарево сечение. Инъекция перед операцией.
Плановое кесарево сечение. Инъекция перед операцией.
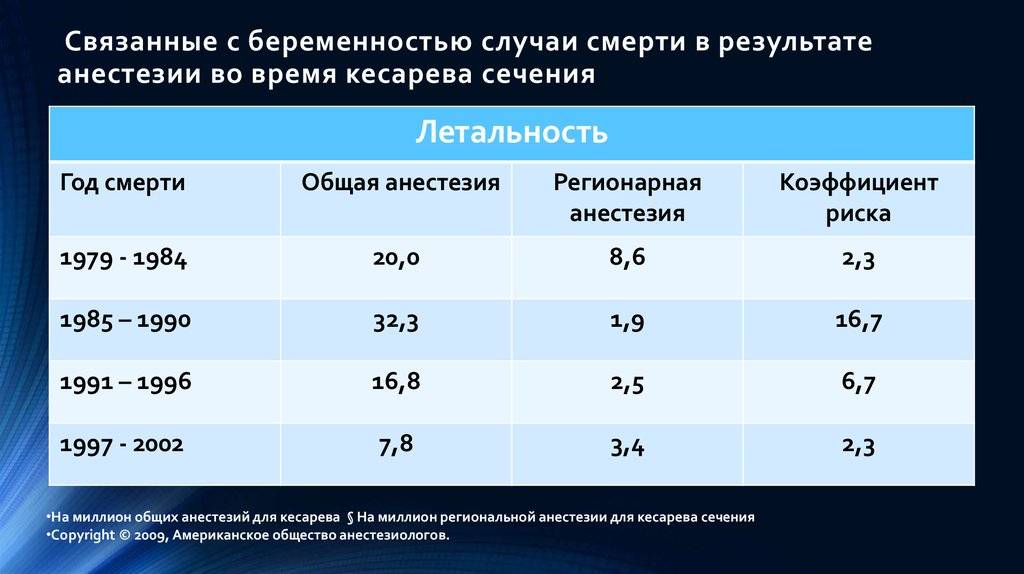
При невозможности местной анестезии операция проводится под общим наркозом. Поскольку при общем наркозе в кровоток женщины попадает большое количество наркотических веществ, которые негативно влияют на ЦНС младенца, он используется в крайнем случае. Спинномозговая же анестезия дает возможность использовать минимальный объем обезболивающих средств.
Что ещё может способствовать похудению
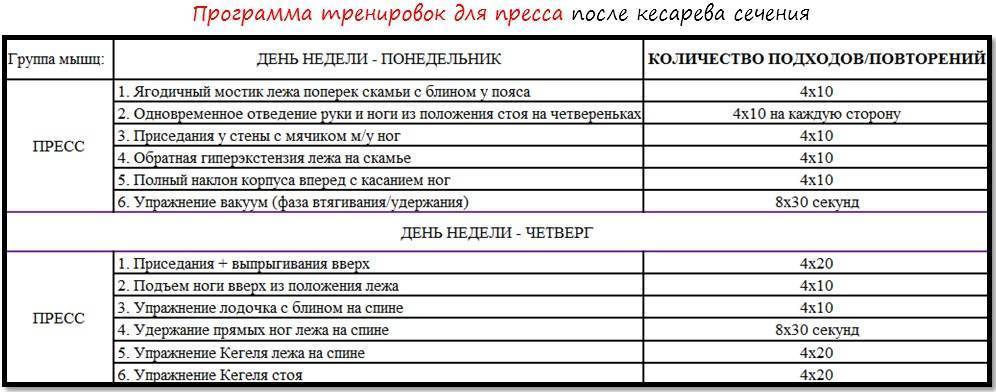
Похудеть после кесарева сечения кормящей маме можно, но не ценой изнуряющих тренировок или жёстких диет, а с помощью умеренных нагрузок, правильного питания, массажа и косметических процедур. Лишние килограммы будут уходить постепенно, но эффект будет устойчивым. А для мамы и малыша такие меры не будут нести угрозу.
Процедуры для похудения после кесарева сечения
Эффективным способом моделирования фигуры после операции является массаж. В зависимости от своих предпочтений вы можете выбрать аппаратный или ручной. Начинать курс массажа можно только после посещения вашего лечащего врача, который оценит состояние послеоперационного рубца.
Массаж поможет повысить тургор кожи, подтянуть её и вывести лишнюю воду, которая образует отёчность. Обычно после курса массажа живота из 10–15 сеансов женщины отмечают заметное улучшение фигуры и даже похудение на 1–2 размера.
Профессиональный массаж живота можно начинать делать не ранее чем через 2 месяца после родов и только с одобрения врача
Вернуть коже упругость и скорректировать область талии и живота помогут также различные косметические средства. Наиболее популярны следующие:
- скрабы;
- обёртывания;
- мази;
- кремы и масла;
- антицеллюлитные гели.
Не забывайте, что сильнодействующие химические компоненты, входящие в состав многих косметических средств, попадая в организм матери через поры кожи, передаются и малышу вместе с молоком. Поэтому всегда внимательно изучайте состав средства перед использованием. Если же вы не знаете, безопасна ли ваша косметика для ребёнка, то лучше отдать предпочтение натуральным средствам, возможно даже домашнего приготовления.
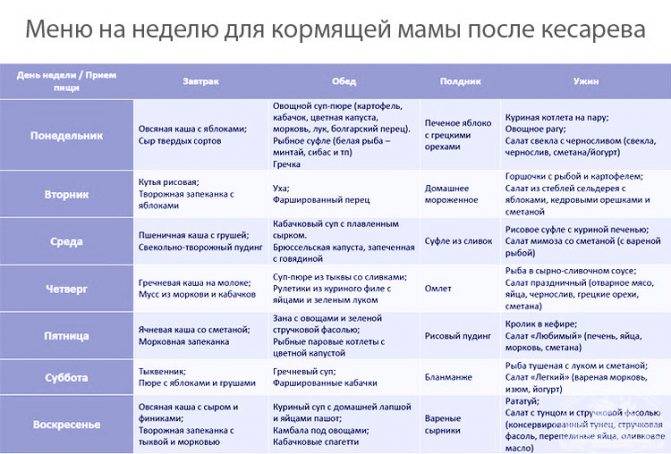
Правильное питание
Правильное питание — залог избавления от нежелательных килограммов после родов. Есть несколько основных правил, которые помогут кормящим мамам прийти в форму после родов:
- ешьте небольшими порциями 5–6 раз в день;
- добавьте в пищу как можно больше свежих овощей и фруктов, также полезны обезжиренный творог, кефир и сыры;
- старайтесь выпивать в сутки не менее 2 литров воды;
- откажитесь от поздних приёмов пищи;
- ограничьте количество употребляемого сахара, масла, майонеза, выпечки и сладостей;
- добавьте в свой рацион продукты богатые витаминами и полезными веществами.
Без грамотного режима питания только лишь с помощью физических назгрузок избавиться от лишних килограммов невозможно. Дробные же приёмы пищи, сформированные по принципам правильного питания, даже без физической активности способны снизить вес кормящей мамы без вреда для лактации и новорождённого малыша.
Видео: как питаться после родов, чтобы похудеть
Медитация
Если вы верите в силу медитации, её также можно использовать как средство для похудения после кесарева сечения. Тем более что существует специальная медитация на похудение «Совершенство», которая поможет обрести веру в себя и собственные силы. Проводить её лучше вечером.
Сначала следует подготовиться:
- отключите телефон, телевизор, компьютер;
- в месте, где вы собираетесь медитировать, организуйте тишину или включите спокойную расслабляющую музыку;
- попросите кого-то из близких последить за малышом, чтобы не отвлекаться на него во время медитации;
- наденьте удобную одежду.
Во время медитации очень важно не отвлекаться на посторонние раздражители и сконцентрироваться на собственных мыслях
Как провести медитацию:
- Расположитесь поудобнее, можно лечь или сесть, откинув спину и голову назад. Руки положите вдоль тела, ладонями вверх.
- Вдыхайте через нос, вы должны чувствовать, как воздух заполняет лёгкие. Выдыхайте через рот, медленно и спокойно.
- Концентрируйтесь лишь на своём дыхании. Отбросьте дурные мысли. Слушайте себя и свои ощущения.
- Представьте, что ваши ноги окутывает тепло. Нежно и медленно оно поднимается всё выше к голове, согревая каждую вашу клеточку. Старайтесь почувствовать это тепло всем телом.
- Представьте, что тело наполняется ярким светом. Позвольте ему пройти через вас. Пусть вместе с лучами из тела выходят лишние килограммы. Представьте это в своём воображении. Пусть ненужные килограммы и сантиметры улетучиваются.
- Не спешите выходить из медитации. Прочувствуйте тепло, свет и себя в новом, более совершенном теле.
Сколько бы килограммов ни прибавилось у вас во время беременности, в ваших силах привести свою фигуру в желаемое состояние, даже после перенесённой операции кесарева сечения. Но, как и во всём, в стремлении к похудению нужна информированность, системность, грамотный подход, а также горячее желание достичь своей цели. Поэтому всё в ваших руках, удачи!
Лактация начинается до рождения ребенка
Между физиологией родов и физиологией грудного вскармливания есть очевидная связь, и это подтверждается множеством примеров.
Млекопитающим вообще и женщинам в частности помогают справиться с родовыми болями морфиноподобные вещества эндорфины. Известно, что они, в свою очередь, стимулируют выделение пролактина, ключевого гормона, обеспечивающего лактацию. Сегодня мы можем дать объяснение цепочке событий, которая начинается с физиологически обусловленной боли при схватках и приводит к выделению гормона, который необходим для секреции молока.
Один и тот же гормон, окситоцин, обеспечивает сокращения матки во время схваток и сокращение особых клеток в молочных железах — это так называемый рефлекс выброса молока, который возникает во время сосания младенцем груди. Возникает вопрос, могут ли женщины, «родившие, не рожая», выделять окситоцин так же активно, как те, которые рожали физиологическим путем? Ответ на этот вопрос дает исследование шведских ученых
Они приняли во внимание то, что окситоцин эффективнее всего действует, если выделяется ритмично, в режиме частой пульсации. Исследование показало, что через два дня после вагинальных родов во время прикладывания ребенка к груди, у женщин наблюдалось пульсирующее выделение окситоцина, таким образом обеспечивая эффективность действия гормона
Выделение окситоцина у родивших экстренным кесаревым сечением было менее ритмично. Кроме того, ученые обнаружили корреляцию между характером выделения окситоцина через два дня после родов и продолжительностью исключительно грудного вскармливания. Иными словами, продолжительность кормления грудью, по всей видимости, зависит от характера родов. Та же группа шведских ученых обнаружила, что у женщин, рожавших кесаревым сечением, в течение 20-30 минут после начала кормления не происходило существенного нарастания уровня пролактина в крови.
Хотелось бы прокомментировать результаты исследований итальянских ученых, из которых следует, что у матерей, которые рожали вагинальным путем, уровень эндорфинов в молоке в первые дни кормления намного выше, чем у тех, которым было сделано кесарево сечение. По всей видимости, одна из функций морфиноподобных веществ — вызывать своего рода привязанность к материнской груди и грудному молоку. То есть можно ожидать, что чем сильнее тяга младенца к материнской груди, тем продолжительней и легче будет кормление грудью.
Обобщая, можно сказать следующее. Гормоны, выделяемые матерью и младенцем во время родов, остаются в организме или уровень их растет в течение первого часа после рождения. Каждый из них оказывает особое влияние на поведение мамы и малыша и на установление взаимоотношений между ними, а, следовательно, и на процесс начала лактации. Именно в этот момент новорожденный ребенок впервые может самостоятельно найти грудь.
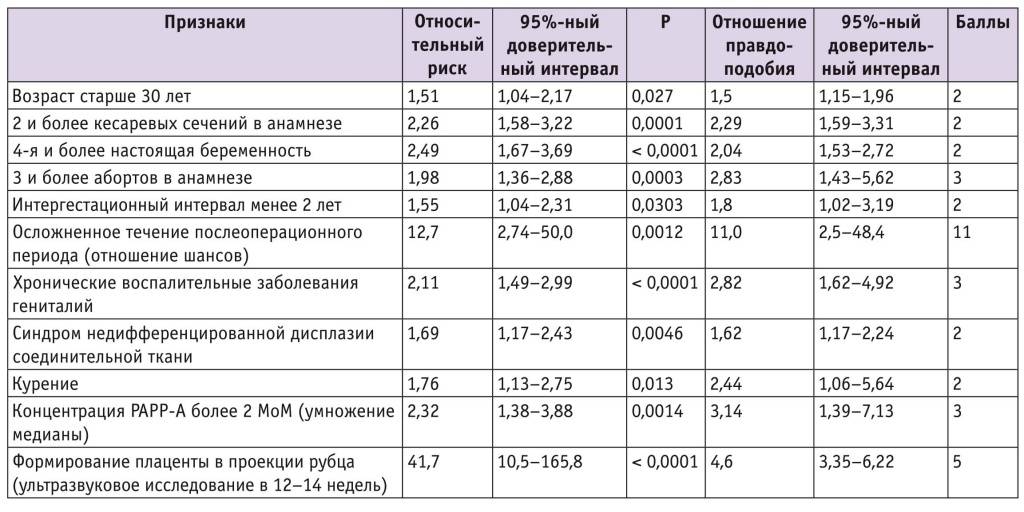
Сегодня в нашем распоряжении есть все больше данных, подтверждающих, что ребенок, рожденный кесаревым сечением (особенно до наступления схваток), в целом физиологически отличается от детей, появившихся на свет вагинальным путем. У рожденных кесаревым путем иначе функционируют легкие и сердце, у них, как правило, ниже уровень глюкозы в крови. У рожденных элективным кесаревым сечением в первые полтора часа жизни температура тела обычно ниже, чем у детей, родившихся вагинально или кесаревым сечением во время родов. Помимо этого существуют различия в иммунной реакции; иначе работает система, регулирующая кровяное давление; уровень эритропоэтина и масса кровяных клеток — как правило, ниже; ниже уровень гормона, регулирующего активность щитовидной железы; количество энзимов, выделяемых печенью и кислотность желудка также отличаются от нормы.
Нужно ли носить бандаж после кесарева сечения? Как его правильно подобрать?
- Некоторые виды хирургических швов. Бандаж может еще сильнее стягивать их и причинять выраженный дискомфорт.
- Ряд заболеваний желудка, кишечника.
- Аллергические реакции.
Как правильно выбрать бандаж после кесарева сечения?
Основные советы по выбору
- В первую очередь – ориентируйтесь на рекомендации врача. Доктор лучше всего знает, нужен ли бандаж в данном случае, и, если нужен – какой выбрать.
- Важен размер. Можно ориентироваться на тот размер, который женщина носила до беременности. Но после беременности не всегда удается вернуть прежний вес. Поэтому перед выбором бандажа после кесарева сечения нужно измерять окружность талии.
- Никаких пуговиц, застежек, шнуровок. Они могут причинять дискомфорт. Лучше выбирать бандаж на широких липучках.
- Определитесь с моделью. Основные разновидности – бандаж-лента и бандаж-трусики. После кесарева сечения рекомендуется второй вариант, но лучше посоветоваться с врачом.
- Прислушайтесь к своим ощущениям. Бандаж должен быть удобен для женщины – ведь, возможно, его придется носить достаточно долго.
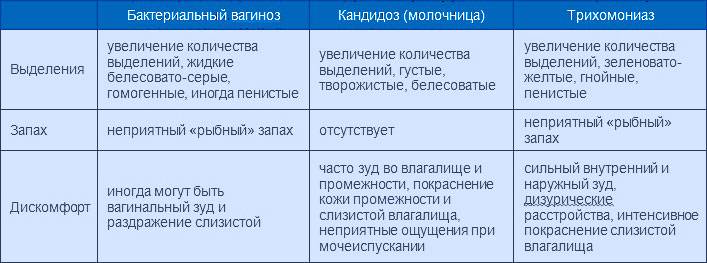
Причины выделений после родов
Выделения после родов — нормальное и продолжительное явление, и их наличие является обязательным у здоровой женщины, независимо от того, каким способом прошли ее роды. Лохии выделяются потому, что после того, как плацента отделилась от поверхности матки, этот орган представляет собой открытую рану, которому требуется время для заживления. На протяжении беременности в матке значительно увеличился слой эндометрия, а на исходе родового процесса он отторгается маткой, после чего она начинает уменьшать свои размеры. В роддоме процесс выделения лохий контролирует врач-гинеколог, а после выписки женщине необходимо самостоятельно наблюдать за выделениями, а точнее — за их цветом, объемом и запахом.
Мнение врачей
Этот новый источник электрических помех представляет опасность как для матери, так и для ребенка. Тревога на мониторе могла привести к ошибочному диагнозу суправентрикулярной аритмии, который сподвигнул бы врачей к введению антиаритмических препаратов или, что еще хуже, к применению дефибриллятора для стабилизации частоты сердечных сокращений. Кроме того, есть вероятность того, что могут возникать и проблемы у малыша, но пока не было исследований и наблюдений по данным фактам. Поэтому при выполнении кесарева сечения «контакт кожа-с-кожей» матери и младенца должен проводиться с разрешения анестезиолога.