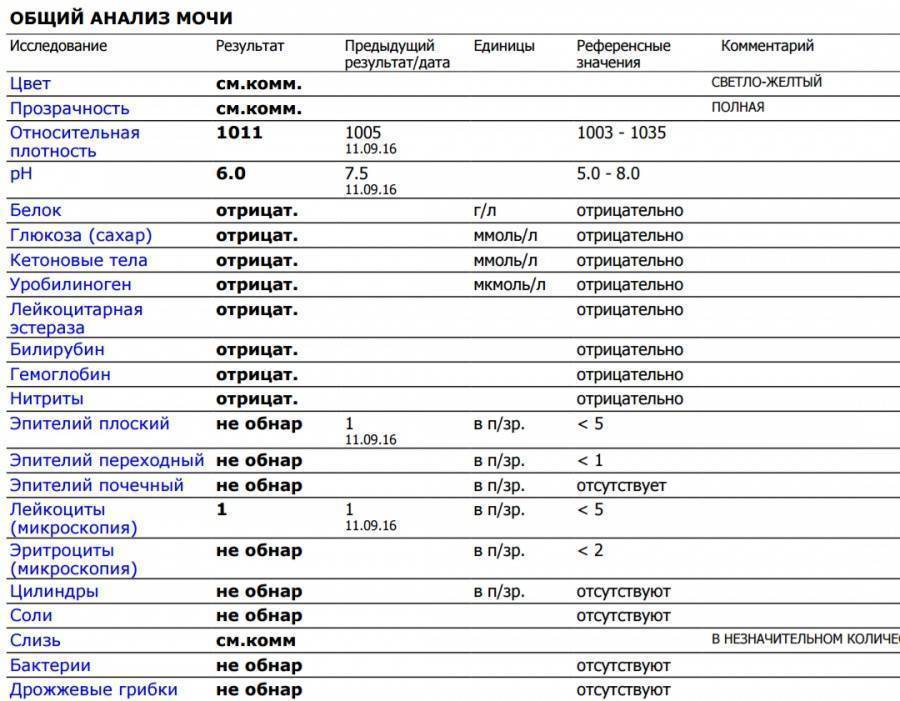
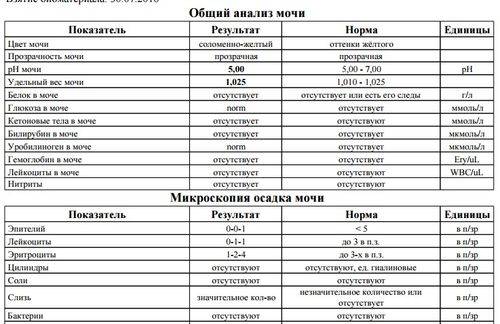
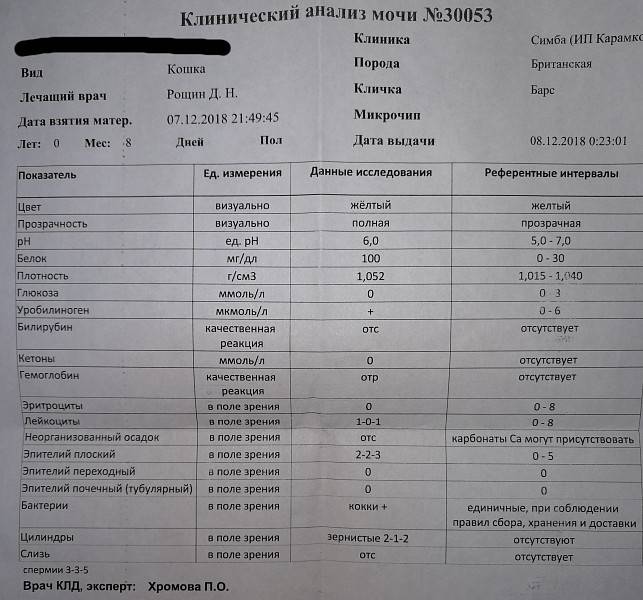
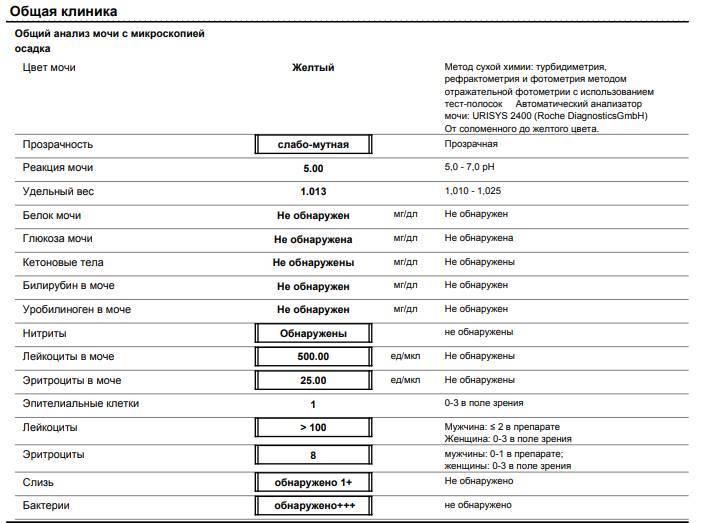
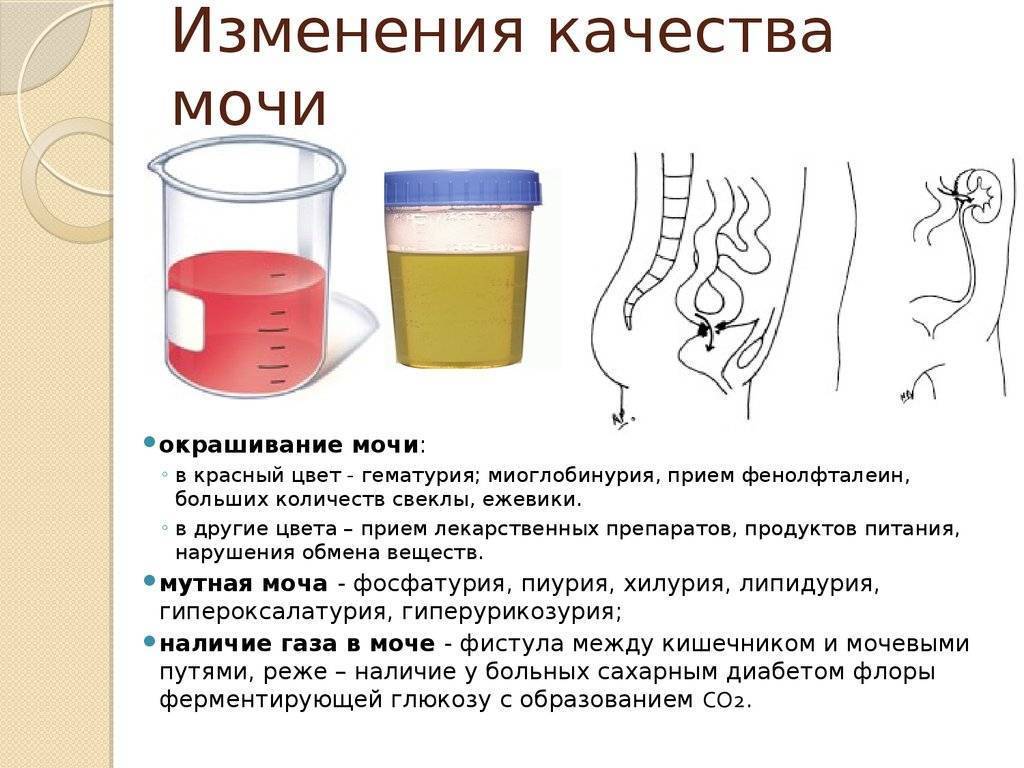
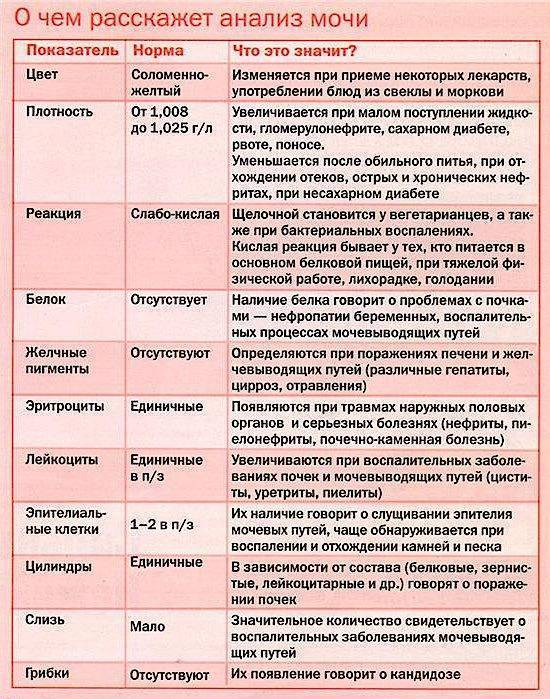
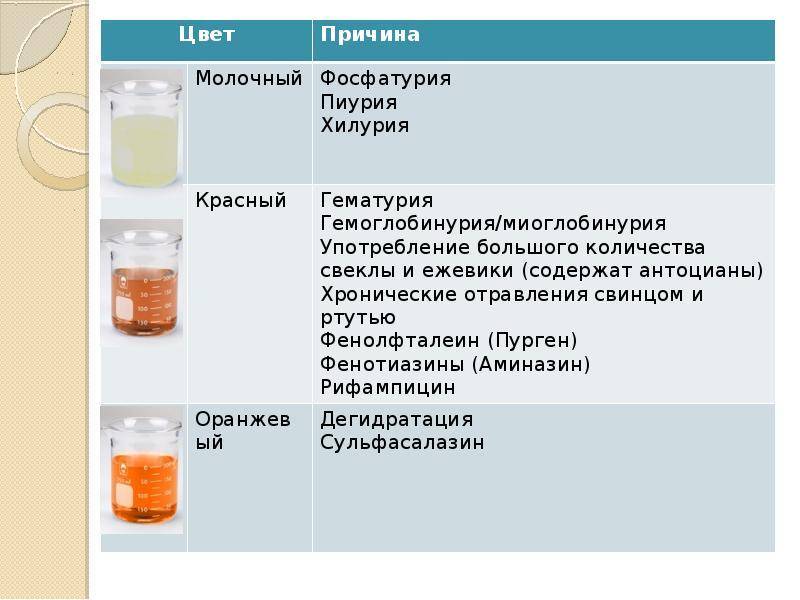
SQLITE NOT INSTALLED
Что делать при затрудненном мочеиспускании
Люди, которые уже столкнулись со странгурией, должны пересмотреть свой образ жизни. В первую очередь им рекомендуется строго соблюдать режим и не злоупотреблять пищей, которая способна вызывать запоры, жажду, алкоголем, сладкими напитками
Важно перед сном ограничить количество принимаемой жидкости.
Для того чтобы отрегулировать работу кишечника можно включить в свой ежедневный рацион еду, богатую клетчаткой, кисломолочные продукты, чернослив. Не стоит забывать много двигаться. Перед сном мочевой пузырь должен быть полностью опорожнен. Нельзя терпеть до последнего, при первых позывах нужно сразу же идти в туалет.
При мочекаменной болезни необходимо пройти все этапы лечения и при первых симптомах появления камня в мочевом надо провести операцию, процедуру дробления в нашей клинике.
В домашних условиях врач окажет первую помощь. Разместит тепло в области мочевого пузыря, введет спазмолитики, обезболивающие. При наличии резинового катетера доктор проведет катетеризацию. В стационаре пациенту опорожняют мочевой и отправляют в урологическое отделение.
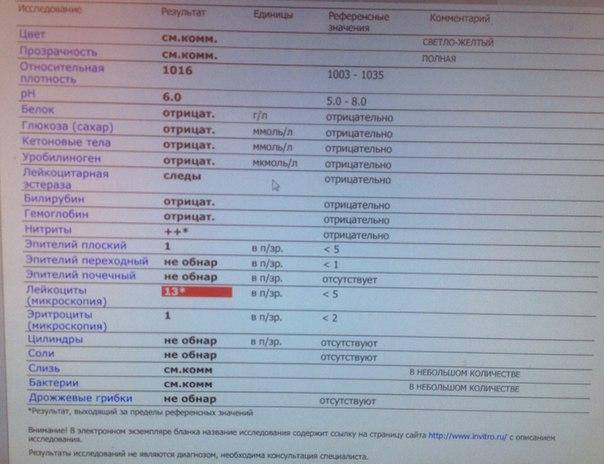
Причины повышенного уровня лейкоцитов
Повышенный уровень лейкоцитов в крови не редкость и часто встречается у совершенно здоровых людей. Это состояние называется физиологическим лейкоцитозом, который возникает, среди прочего:
- в конце беременности и в послеродовом периоде;
- после еды с высоким содержанием белка;
- в результате интенсивных физических нагрузок;
- во время лихорадки;
- после введения наркоза.
Однако стойкий лейкоцитоз может быть сигналом того, что организм страдает от какой-то болезни. Таким образом могут проявляться различные аллергические заболевания, такие как астма, атопический дерматит, аллергический ринит, а также лекарственная аллергия.
Астма
Лейкоцитоз также может быть симптомом острых бактериальных, паразитарных и вирусных инфекций, а также хронических инфекций, включая малярию, туберкулез, бруцеллез и эндокардит. Увеличение количества лейкоцитов также является распространенным симптомом аутоиммунных заболеваний. Также способствуют повышению уровня лейкоцитов инфаркт миокарда и ожоги. В конце концов, лейкоцитоз может быть свидетельством пролиферативного заболевания костного мозга, такого как лейкоз, и других миелопролиферативных нарушений.
Стоит помнить, что на уровень лейкоцитов также влияют лекарства – гепарин, аспирин или адреналин.
Прием ведется строго по предварительной записи !!!
ООО «Доктор Плюс» Лицензия № ЛО-77-01-004801
Запись в клинику по телефону +7 (495) 125-49-50
Записаться на прием в клинику
- +7 (495) 125-49-50
-
Ежедневно
- Перезвоните мне
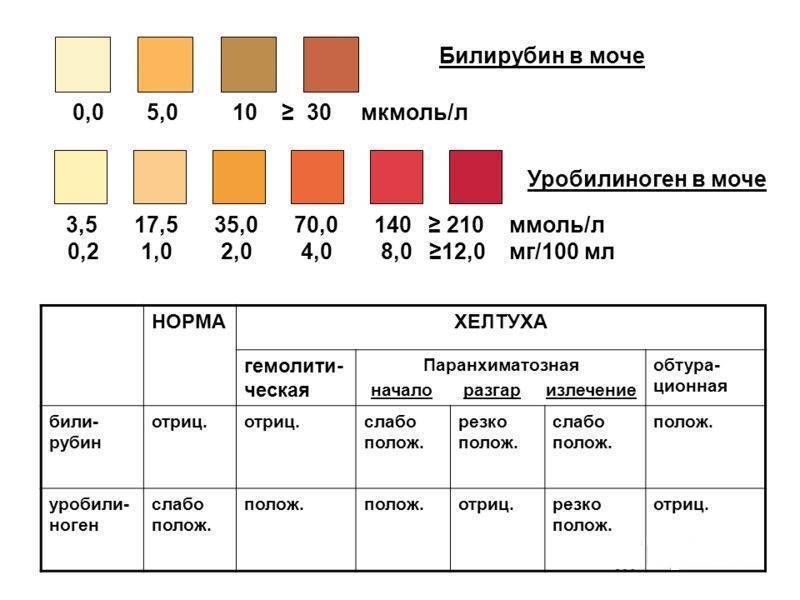
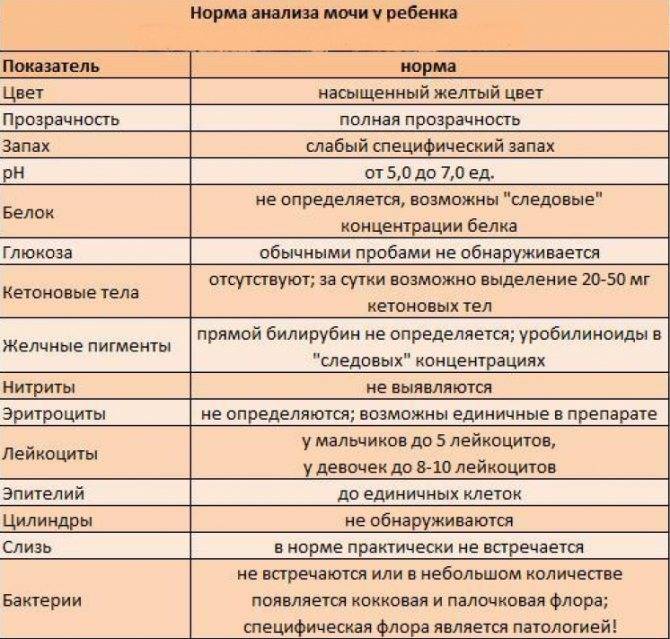
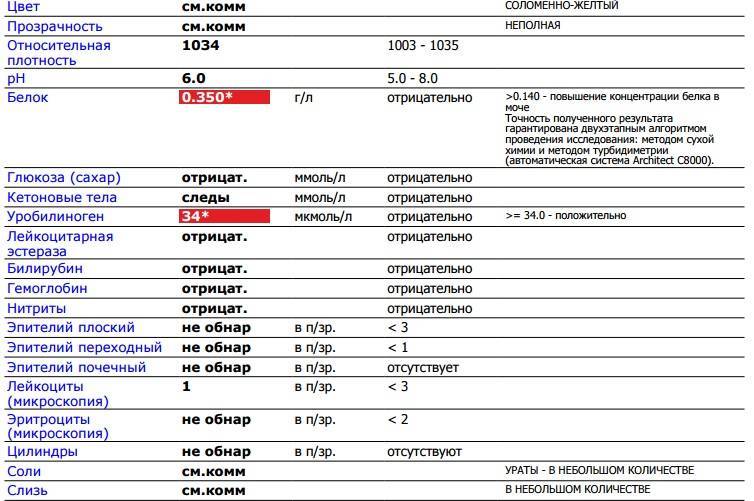
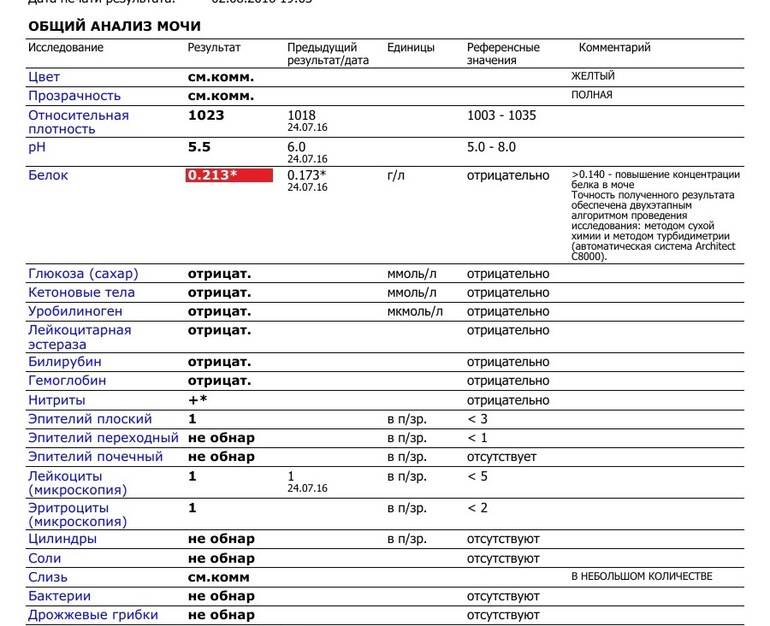
Белок в моче у детей не всегда является следствием развития серьезных заболеваний организма. Во избежание появления болезней врачи в целях профилактики советуют сдавать анализы ребенка раз в год. Кроме этого, в обязательном порядке анализы сдаются после болезни или же перед прививкой.
Выявленный компонент в моче ребенка свидетельствует о наличии возможной патологии. Если белок превышает пороговые показатели, врачи констатируют наличие протеинурии, являющаяся одним из признаков заболевания почек.
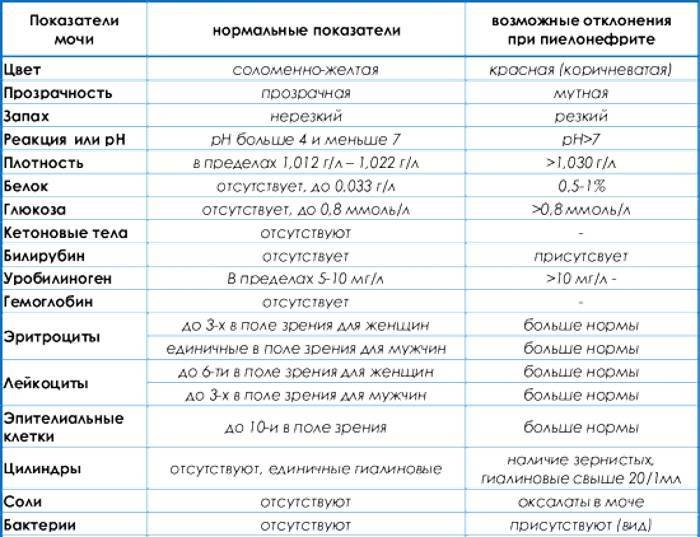
Осложнения пиелонефрита
В большинстве случаев пиелонефрит успешно лечится без последствий, хотя у некоторых людей возможно развитие осложнений. Повышенный риск осложнений при пиелонефрите возникает, если вы:
- ребенок;
- старше 65 лет;
- беременны;
- болеете диабетом, хроническим заболеванием почек или серповидно-клеточной анемией;
- имеете пересаженную почку (особенно в первые 3 месяца после пересадки); имеете ослабленный иммунитет;
- заболели пиелонефритом, находясь в больнице.
Ниже описаны некоторые наиболее распространенные осложнения пиелонефрита.
Абсцесс почек
Абсцесс почек – редкое, но тяжелое осложнение при пиелонефрите. При этом в тканях почки образуется гной. Наибольшему риску образования абсцесса почки подвергаются люди с диабетом. Симптомы абсцесса почки схожи с проявлениями пиелонефрита. Наиболее частыми признаками абсцесса являются:
- высокая температура 38º C или выше;
- озноб;
- боль в животе;
- отсутствие аппетита;
- боль при мочеиспускании.
Абсцессы почек потенциально очень опасны, так как содержащиеся в них бактерии могут распространиться в другие части вашего организма, например, в легкие или кровеносную систему, и могут привести к смерти. Абсцессы, как правило, лечат хирургическим путем. Для этого в почку вводят иглу и через нее удаляют гной из абсцесса.
Заражение крови
Заражение крови (сепсис) – еще одно редкое, но потенциально смертельное осложнение пиелонефрита, связанное с проникновением бактерий из почек в кровь. Когда бактерии попадают в кровь, инфекция может распространиться на любые части вашего тела, в том числе на жизненно важные органы.
Симптомы заражения крови у больного пиелонефритом:
- низкое кровяное давление, при котором в вертикальном положении тела ощущается головокружение;
- спутанность сознания или дезориентация во времени и в пространстве;
- обильное потоотделение;
- неконтролируемая дрожь или озноб;
- высокая или пониженная температура тела (ниже 36º C);
- бледность кожи;
- учащенное сердцебиение;
- одышка (ощущение нехватки воздуха).
Заражение крови – это неотложное состояние, которое требует госпитализации в отделение интенсивной терапии (реанимацию) и назначения антибиотиков для борьбы с инфекцией. Если вы принимаете определенные препараты для диабетиков, например, метформин или ингибиторы ангиотензинпревращающего фермента, возможно, вам придется приостановить их прием до выздоровления, так как при заражении крови они могут вызвать повреждение почек.
Тяжелая инфекция
Еще одним редким, но потенциально смертельным осложнением при пиелонефрите является заболевание, которое называется эмфизематозный пиелонефрит. Это тяжелая инфекция, при которой происходит быстрое разрушение почечной ткани. Бактерии, вызывающие инфекцию, выделяют газ, который скапливается в почках.
Точная причина эмфизематозного пиелонефрита неизвестна, но почти все случаи этого заболевания зарегистрированы у людей с диабетом. Как правило, для лечения заболевания необходима экстренная операция, в ходе которой удаляется вся поврежденная почка или ее часть. Даже одна здоровая почка после операции обеспечивает полноценную жизнь.
В очень редких случаях пиелонефрит наносит необратимый вред почкам, что заканчивается почечной недостаточностью. При этом состоянии почки полностью прекращают свою работу. Почечная недостаточность – смертельное заболевание, однако жизнь таким больным можно спасти с помощью диализа или пересадки почки.
Можно ли вылечить иммунную систему
Избавиться раз и навсегда от иммунной недостаточности невозможно. Но наладить работу иммунной системы, компенсировать врожденный дефект вполне реально. Правда только при условии терапии, которую необходимо проходить пожизненно.
Сегодня в Беларуси применяется три вида лечения первичных иммунодефицитов:
- симптоматическое (при легкой форме иммунной недостаточности);
- заместительная терапия донорским иммуноглобулином – ее получают примерно половина пациентов с подтвержденным ПИД;
- трансплантация костного мозга – радикальный метод лечения, который используется при самых тяжелых и комбинированных формах первичного иммунодефицита.
Своевременная на самом раннем этапе диагностика и адекватное лечение – это буквально вопрос жизни для пациентов с ПИД. Не так страшно заболевание само по себе, как те осложнения, которые оно вызывает.
Если диагноз не выставлен в течение 2 – максимум 5 лет после появления первых признаков, указывающих на иммунную недостаточность, в организме начинаются необратимые процессы, которые приводят к развитию тяжелых хронических заболеваний и, зачастую, преждевременной смерти.
Истории людей, у которых в разное время был диагностирован первичный иммунодефицит, о трудностях поиска причины частых и затяжных болезней, о принятии непростого диагноза и жизни в новых условиях, в том числе в период пандемии коронавируса, можно почитать в следующих материалах:
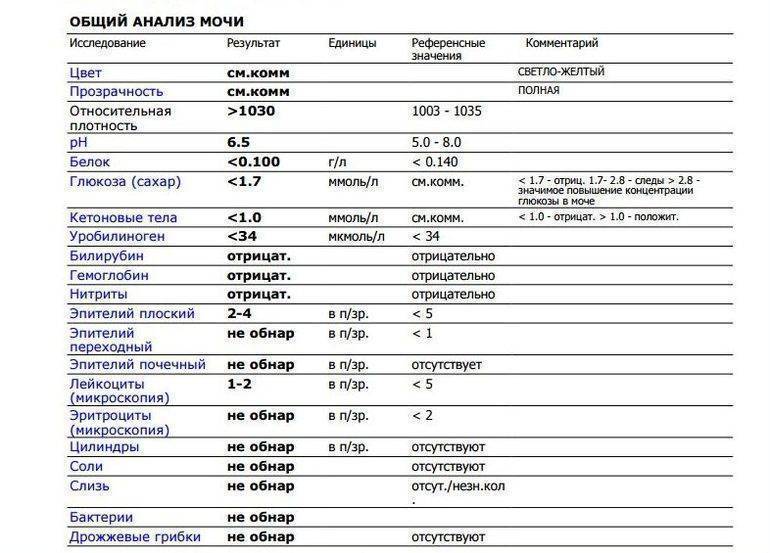
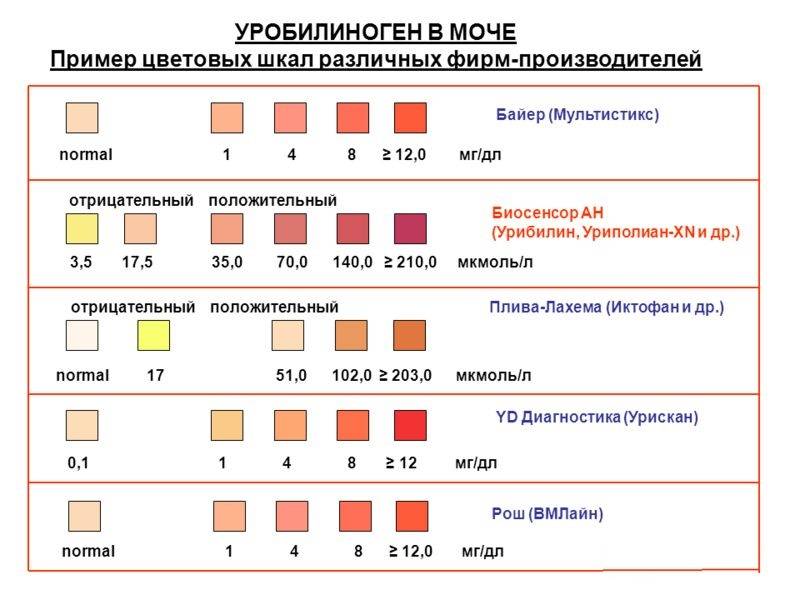
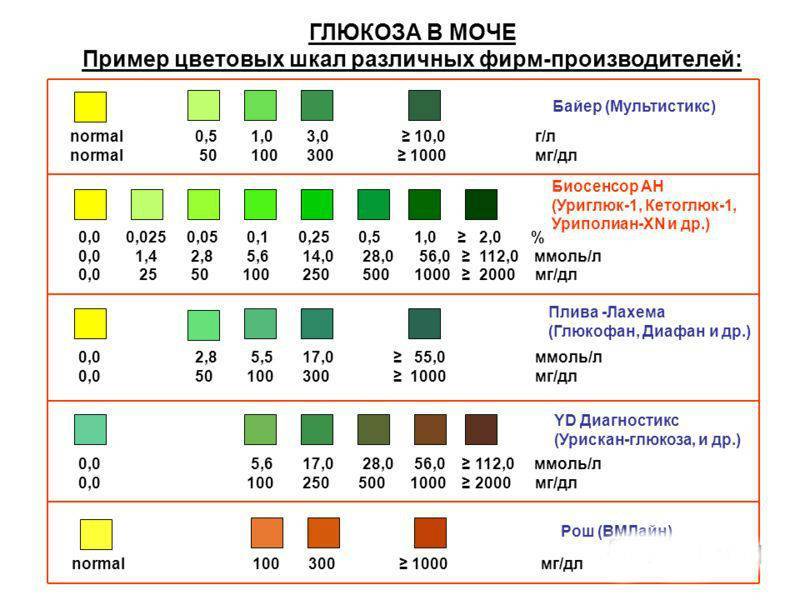
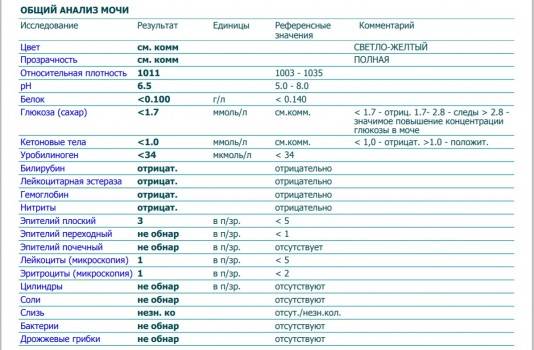
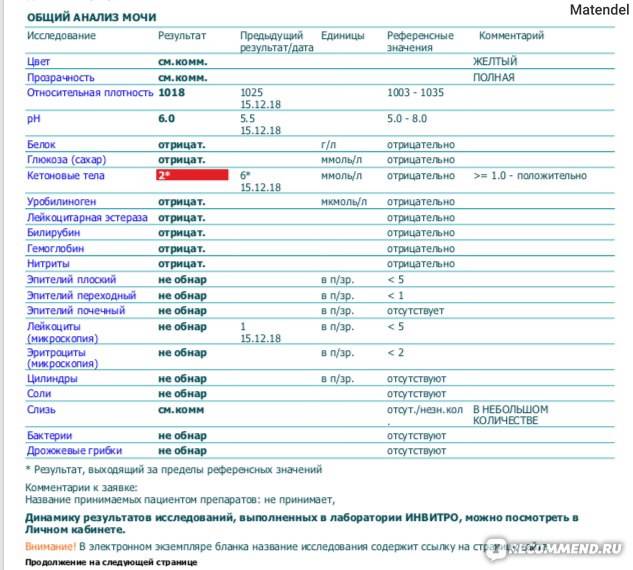
Кетоны в моче – норма ацетона в моче и интерпретация результата
Нормой кетонов в моче является отсутствие кетоновых тел. Любой положительный результат (кет в моче положительный) означает проблему в организме и требует дальнейшей диагностики. Следы кетонов в моче или их низкие уровни, например кетоны в моче 5 или кетоны в моче 15 мг / дл, могут указывать на:
- интенсивные физические усилия;
- недостаток калорий в рационе;
- рвоту;
- лихорадку;
- ожоги;
- потребление алкоголя.
Интенсивные физические усилия
Лихорадка
Чаще всего умеренная кетонурия возникает без симптомов, которые могут указывать на диабет или кетоацидоз.
Слишком высокое содержание кетонов в моче, т. е. результат теста, указывающий на содержание кетонов в моче 50 мг/дл и более, может говорить о более серьезных нарушениях здоровья, таких как заболевания с тяжелым истощающим течением, заболевания щитовидной железы или почечная глюкозурия. Высокие кетоны в моче также сопровождают декомпенсированный или недиагностированный и нелеченный диабет.
Что может означать затрудненное мочеиспускание?
- Простатит — учащенное, болезненное, затрудненное мочеиспускание. Так же клиническая картина сопровождается повышением температуры тела до высоких цифр, болью внизу живота и в промежности (острый простатит).
- Аденома простаты (доброкачественная гиперплазия предстательной железы) — одно из самых распространенных заболеваний у мужчин пожилого и старческого возраста. Симптомы делятся наобструктивные: затрудненное мочеиспускание, вялой струей, ощущение неполного опорожнения мочевого пузыря; и ирритативные: учащенное мочеиспускание днем и ночью, повелительные позывы на мочеиспускание.
- Стриктура уретры — при данной патологии ирритативная симптоматика может быть не столь выраженной. С целью исключения или подтверждения данного заболевания выполняется ретроградная уретроцистография и микционная цистоуретрография.
- Склероз шейки мочевого — пузыря характеризуется наличием у пациента в анамнезе открытой или эндоскопической операцией на нижних мочевых путях по поводу аденомы простаты. Иногда может являться исходом хронического простатита.
- Камни мочевого пузыря — в зависимости от их размеров клиническая картина может либо отсутствовать, либо проявляться в виде частых позывов, боли при мочеиспускании, нарушении мочеиспускании в виде закладывании струи мочи.
- Рак простаты — на ранних стадиях практически не проявляется, но на более поздних стадиях помимо затруднённого мочеиспускания возникает гематурия (появление крови в моче) и боль.
При появлении вышеописанных симптомов (учащенное, затрудненное мочеиспускание и др.) следует обратиться за консультативной помощью к урологу.
Боль при мочеиспускании
Почти каждый человек хотя бы один раз в жизни испытывает боль при мочеиспускании. Данная проблема более характерна для женщин в виду особенностей анатомического строения нижних мочевых путей. Однако, нередко боль при мочеиспускании испытытвают и мужчины.
Лечение
Очень часто дети, у которых обнаружены тикозный гиперкинез, не нуждаются в специальной терапии. Она абсолютно бессмысленна, а помогает лишь коррекция образа жизни пациента. Однако если тики генерализуются, то лечения не избежать. А вот какой из методов выберет врач, зависит от тяжести заболевания, возраста и физических показателей ребенка.
Возможен комплексный подход лечения тиков у детей. В него входит:
- Мероприятия, направленные на правильную организацию режима дня ребенка. Ограждение его от стрессов, волнений и прочих неприятностей.
- Безмедикаментозная терапия. В этот комплекс входит посещение психотерапевта, физиотерапевтические процедуры, рефлексотерапия.
- Лечение с помощью медикаментов.
На начальных этапах развития тиков у детей раннего возраста для видимой положительной динамики бывает достаточно лишь режимных мероприятий. Рационально организованное время занятий и отдыха, своевременный отход ко сну, правильное питание, занятия спортом являются залогом позитивного исхода нервного расстройства.
Семейная психотерапия имеет немаловажное значение. Если ситуация в семье дала толчок для развития тиков, то нужно постараться ее исправить
Малыш ни в коем случае не должен ставать свидетелем ссор или скандалов. Необходимо создать спокойную, доверительную обстановку, чтобы ребенок чувствовал себя любимым и защищенным. Одергивать и напоминать о его нервном нарушении не следует, поскольку это лишь усугубит ситуацию.
Хорошие результаты в профилактике и лечении тиков дают развивающие игры с использованием мелкой моторики, арт-терапия, релаксация. Из физиотерапевтических способов борьбы с этим расстройством чаще всего используются следующие:
- метод биологически обратной связи;
- метод аудиовизуальной стимуляции;
- иглорефлексотерапия;
- лазеротерапия;
- озокеритовые аппликации;
- массаж шейно-воротниковой зоны;
- электросон.
В тех случаях, когда медикаментозного лечения избежать не удается, то сначала назначаются седативные препараты. Они оказывают общее успокоительное действие, убирают нервозность и раздражительность. Если ожидаемого эффекта не наблюдается, врач назначает транквилизаторы. Их сфера действия – снятие эмоционального напряжения, тревожности и страхов.
При прогрессирующем тикозном гиперкинезе, не поддающемуся щадящему лечению, применяются более тяжелые препараты. К ним относятся нейролептики и антидепрессанты. К сожалению, эти медикаменты имеют массу побочных действий и используются только в крайнем случае, исключительно по назначению врача и строго соблюдая дозировку. Главным показателем к применению является безопасность ребенка с учетом особой чувствительности еще не сформированного организма, в том числе и нервной системы.
Лечение тиков у детей обычно проводится амбулаторно, поскольку госпитализация может являться дополнительным источником тревожных переживаний. По той же причине при медикаментозной терапии избегают введения препаратов с помощью инъекций.
Провоцирующие факторы заикания
Побуждающими факторами дефекта считаются те, что вызывают расстройство только при «благоприятном» стечении обстоятельств и в случае присутствия предрасполагающих причин. Если же необходимые условия отсутствуют, то провокаторы для ребенка не опасны.
К провоцирующим факторам относят:
- острая психологическая травма, провоцирующая сильнейшее потрясение – переживание ужаса, страха. Особая роль отводится испугу. Положительные эмоции наряду с отрицательными также способны спровоцировать логоневроз;
- хронический психологический стресс. Обычно к хронической психотравматизации приводит неблагоприятная атмосфера в семье или плохие взаимоотношения со школьным учителем, поскольку дети проводят в школе значительную часть времени;
- ложное заикание – подражание родственникам с подобным дефектом;
- переучивание леворуких деток;
- изучение нескольких языков в раннем возрасте. Речь идет об иностранных языках, навязываемых малышу в 2-3 года. В этот период дети плохо владеют родным языком. Изучение чужого языка оказывает дополнительную нагрузку на детскую психику, вызывая нервное перенапряжение;
- такое же перенапряжение способны вызвать также гаджеты, которыми чрезмерно увлекаются современные малыши 2, 3 лет;
- ошибки в формировании речи – большая информационная нагрузка на малыша, навязывание ему материала, не соответствующего возрасту (абстрактные понятия, сложные обороты речи).
В зависимости от воздействующего фактора лалоневроз бывает невротический иневрозоподобный.
Невротический лалоневроз зарождается в условиях психотравмы. Нервная система таких детей отличается повышенной эмоциональностью, ранимостью. Малыши плохо спят, тревожны, впечатлительны. Сочетание речевых упражнений с музыкальными не помогает исправить ситуацию. Перегрузка малыша, неадекватное отношение родителей усугубляют проблему.
Неврозоподобное заикание возникает в раннем детстве, в 2–3 года, на фоне органического поражения мозга вследствие травм, инфекций, патологических родов. Речь у детей становится монотонной, частота судорожных речевых явлений зависит от физического, психического переутомления.
Причины заикания
В научном кругу не существует единого мнения по поводу причин заикания. Различные специалисты в разные эпохи придерживались своих гипотез в этом вопросе. В 16 веке испанский лингвист выдвинул такую точку зрения: дефект происходит от того, что уже повзрослевший малыш сосет молоко из груди матери. Чтобы излечить недуг, целесообразно отлучать ребенка от груди, заставляя есть самостоятельно.
В 19 веке ученый Лагузен выдвинул предположение, что логоклонию вызывают чувства стыда, гнева, испуг, страх.
И.А. Сикорский впервые указал на возникновение дефекта в раннем детском возрасте в момент развития речи.
Современная наука разделяет причины, вызывающие логоклонию, на предрасполагающие и провоцирующие.
Предрасполагающие факторы создают внушительную группу. Среди них:
Возрастные особенностиПоловые особенностиПоражение ЦНС
- патологическое течение беременности – инфекции, гипоксия плода;
- преждевременные роды;
- родовые травмы;
- асфиксия;
- недоношенность;
- инфекционные заболевания, перенесенные в детском возрасте – менингит, энцефалит;
- корь, коклюш, тиф, рахит, глистные инвазии, эндокринные нарушения;
- ЛОР-заболевания
- травмы ГМ – ушибы, ЧМТ.
Наследственность Особенности речевого развития
Как лечить?
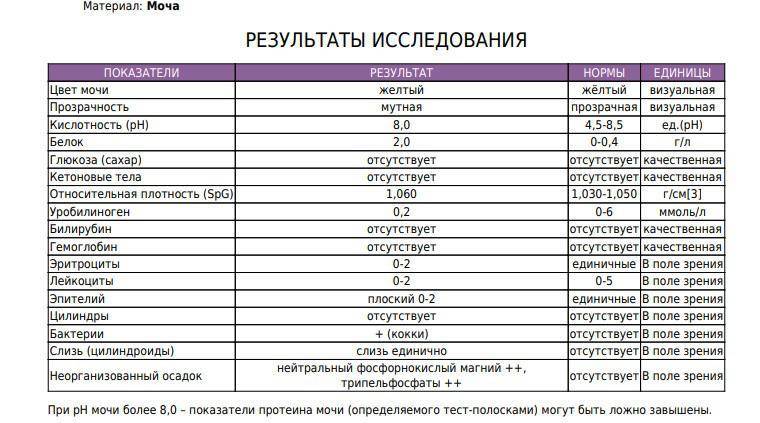
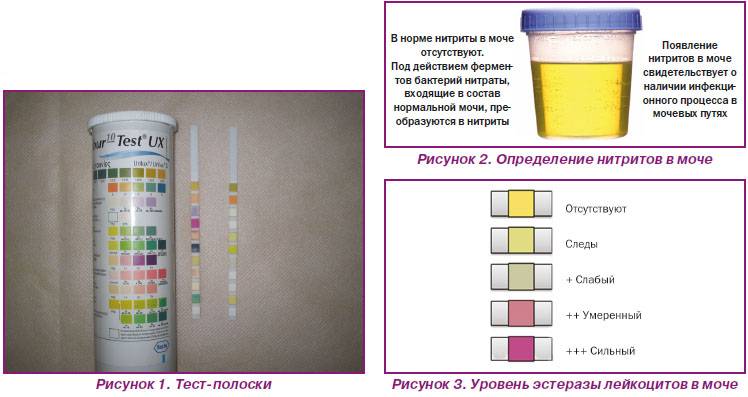
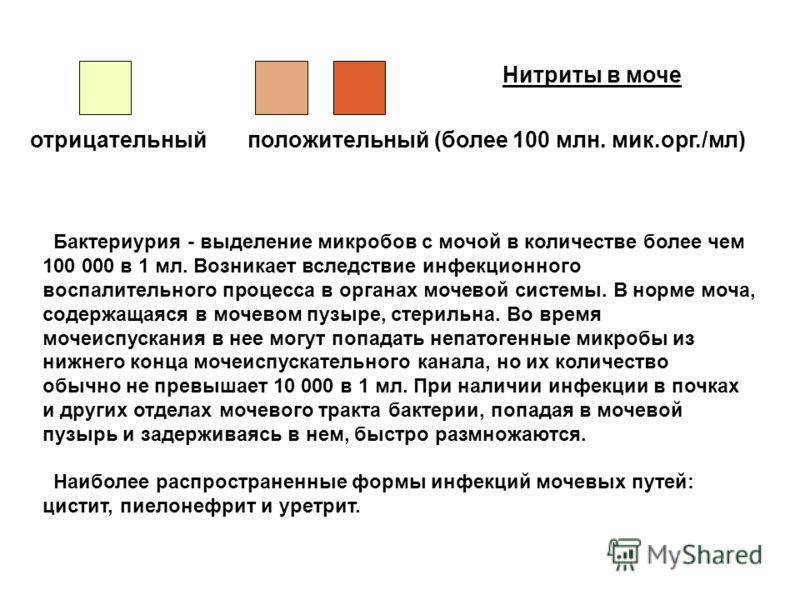
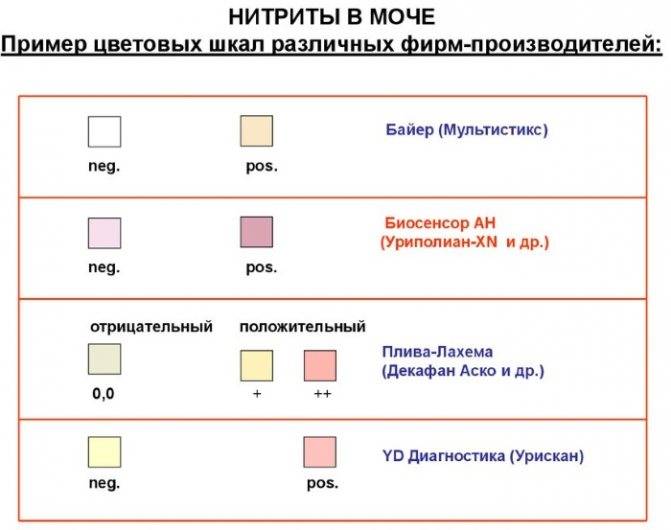
Что делать, если были обнаружены нитриты в моче у ребенка? В большинстве случаев такие патогенные процессы начинаются из-за неправильного ухода за малышом и несбалансированного питания.
При плохих анализах мочи следует обязательно посоветоваться с врачом о том, какие продукты питания и в каком виде можно употреблять ребенку. При отсутствии аллергических реакций желательно сделать упор на диетическое мясо и молочную продукцию. Кроме этого, рекомендуется свести к минимуму употребление свежих фруктов и овощей. Если очень хочется угостить ими ребенка, то их следует обязательно отварить или пропарить, а затем дать малышу в виде гарнира.
Большое количество нитритов в моче ребенка может образовать несколько бактериальных рядов, которые включают в себя энтерококки и стафилококки, дающие начало новой и более сложной инфекции. Чтобы выявить такие отклонения, малыша нужно обязательно направить на повторный посев.
Если вашему ребенку поставлен диагноз бактериурия (инфекционное заболевание), то количество нитритов в его моче превосходит норму в десятки раз. В этом случае врачи назначают малышу недельный курс антибиотических препаратов, которые не позволяют распространиться инфекции на всю мочеполовую систему и почки. Кроме того, педиатры могут рекомендовать строгую диету, основанную на употреблении отварных овощей и белковой пищи.
Внимание, только СЕГОДНЯ!
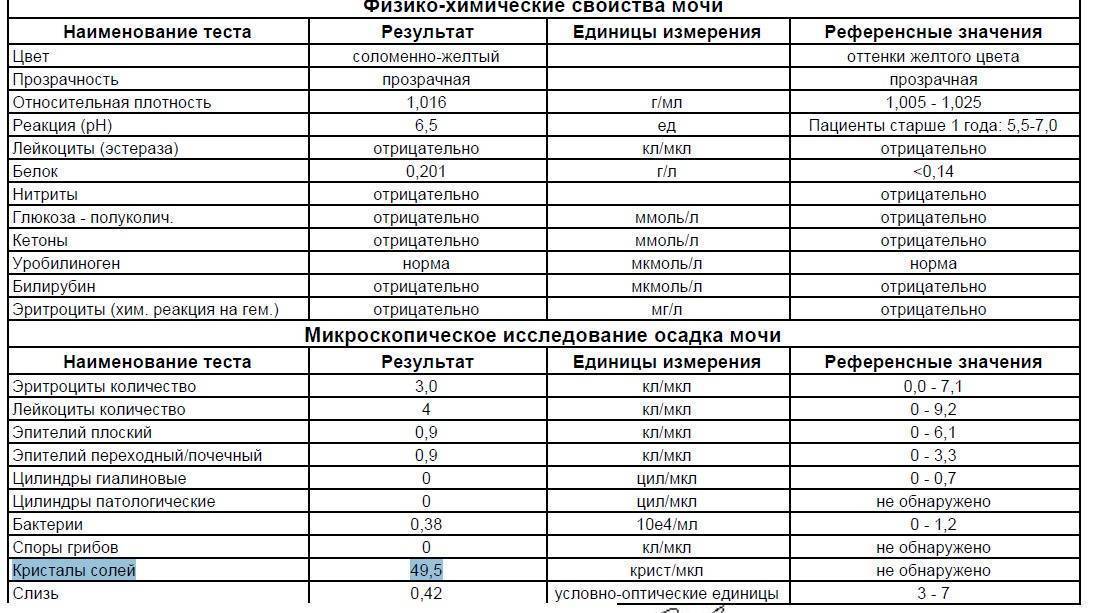
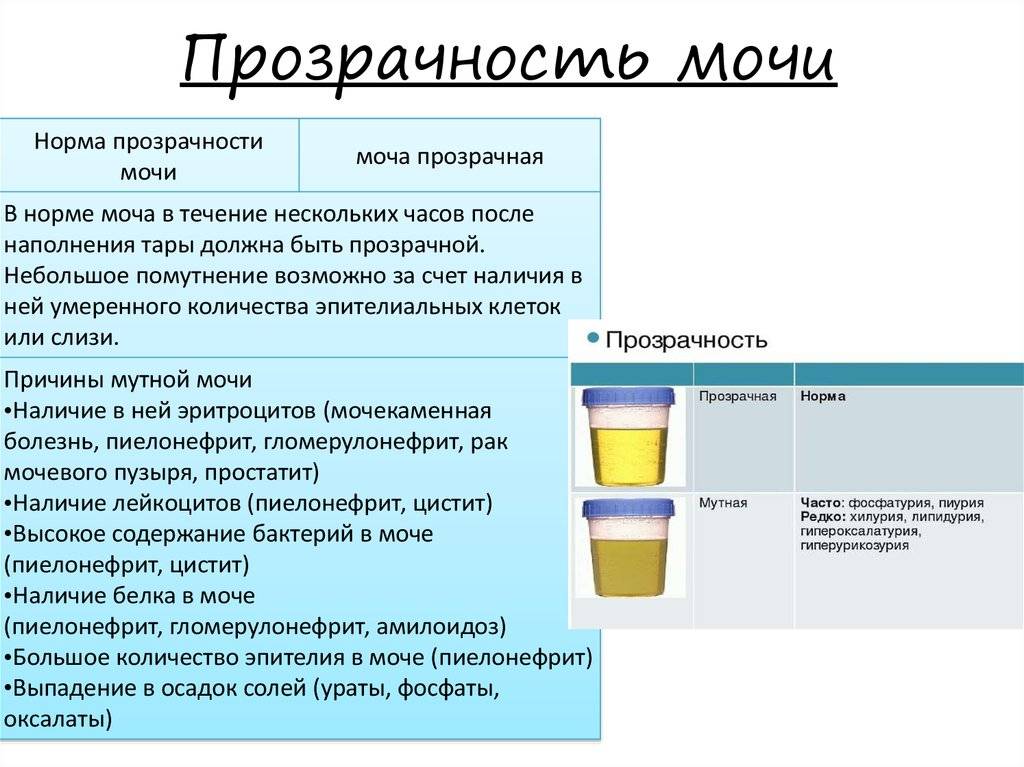
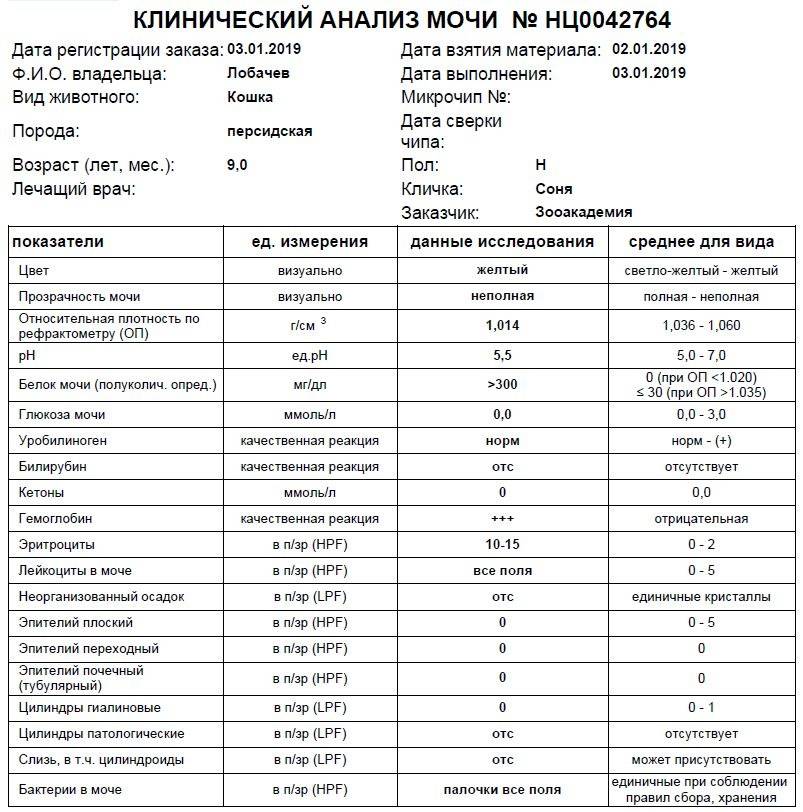
Как обнаружить слизь в моче?
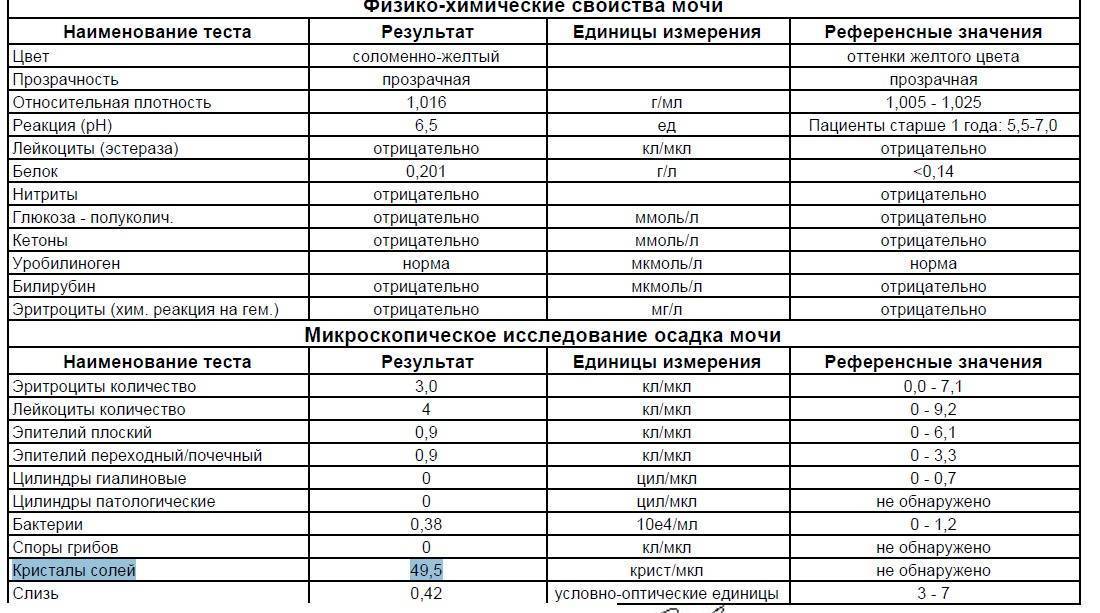
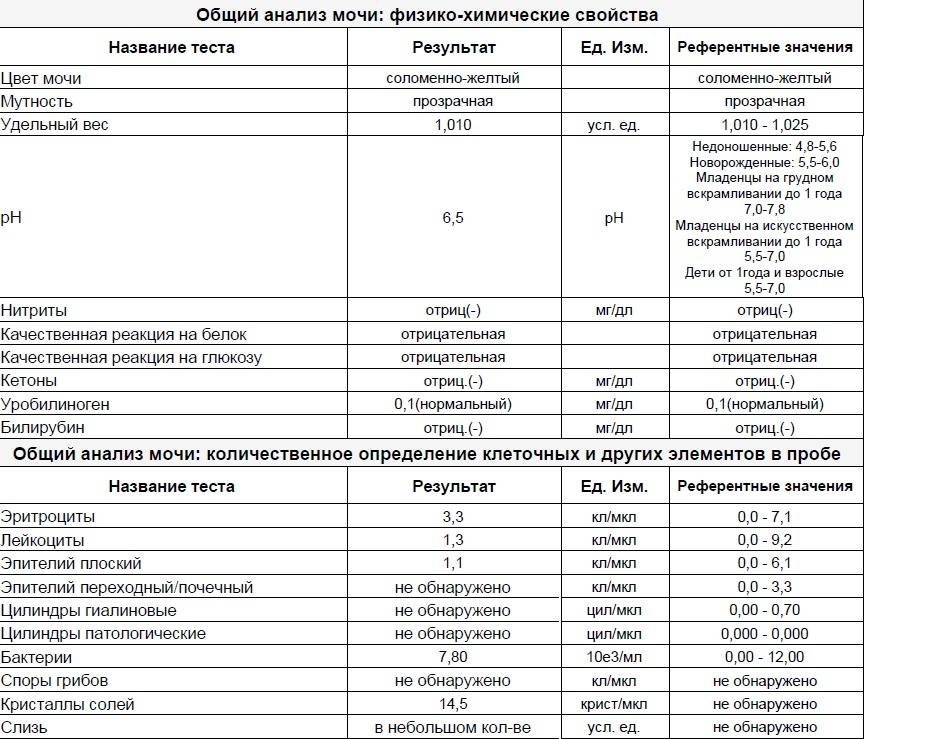
Самостоятельно обнаружить слизистый секрет в моче малыша можно в том случае, когда её количество достаточно большое. Подобное состояние часто сопровождает инфекционные заболевания мочевыводящих путей. Для ранней диагностики болезней следует вовремя сдавать лабораторные анализы. Общий анализ крови и мочи являются стандартными и входят в комплекс обязательных при любом обращении к педиатру.
Наличие слизи в моче устанавливается в ходе общего анализа. Моча представляет собой продукт жизнедеятельности. Она выделяется почками после фильтрации в почечных клубочках.
Исследование оценивает функциональную активность почек и обменных процессов в организме, позволяет выявить эффективность выбранной тактики лечения. При помощи общего анализа мочи можно установить факт воспаления, в том числе скрытого, а также ряд других заболеваний.
Особую опасность представляют болезни, которые имеют длительный скрытый период и не обнаруживаются типичной клинической картиной
Это ещё раз подчёркивает важность простого обязательного исследования
Как подготовить малыша к исследованию?
Перед тем как собрать биоматериал для анализа не следует принципиально менять ритм и рацион маленького пациента. Накануне визита в лабораторное отделение необходимо следить, чтобы ребёнок не испытывал физического или эмоционального стресса. Спортивную тренировку вечером лучше пропустить.
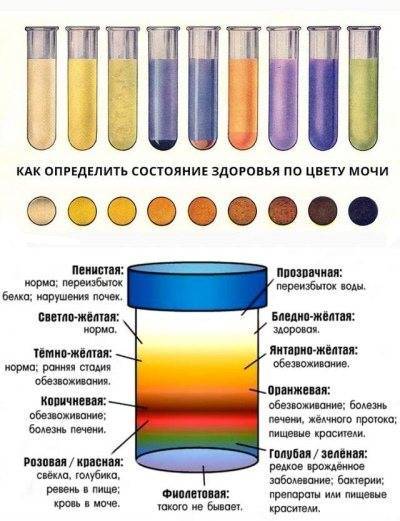
Из рациона малыша следует убрать жирную и сильносолёную пищу, особенно продукты фастфуда и сладкие газированные напитки. Следует избегать продуктов, которые влияют на окраску мочи, например, свёкла.
По предварительному согласованию с врачом на 24 часа исключается приём любых лекарственных препаратов. При невозможности отмены обязательных лекарств, следует сообщить об их приёме сотруднику лаборатории. Собирать биоматериал при помощи мочегонных средств запрещается.
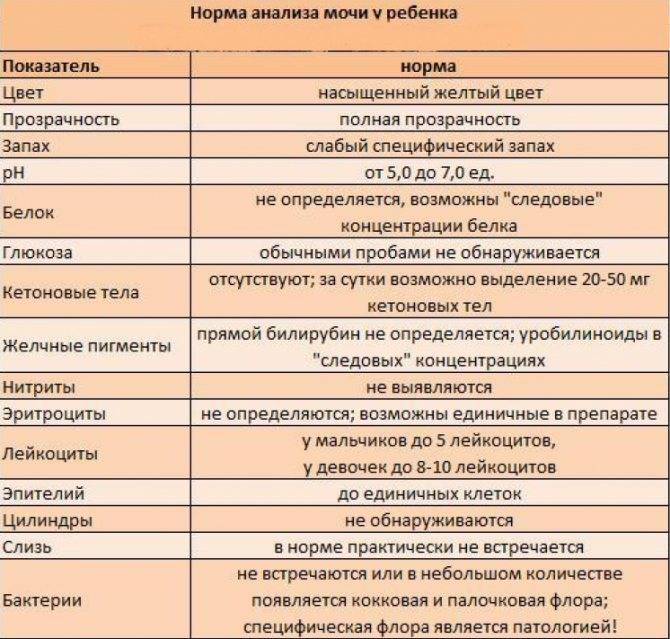
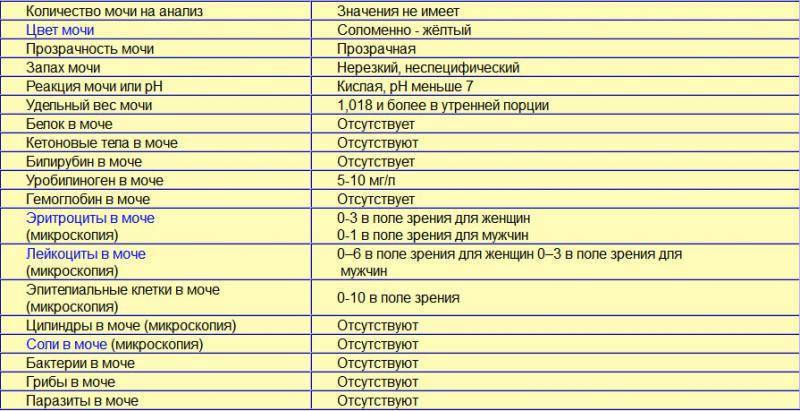
Сколько и как правильно собирать мочу у ребёнка?
Для точных результатов необходимо внимательно отнестись к вопросу сбора и транспортировки биоматериала. Собирается первая или средняя порция утренней мочи (как указано в направлении). Предварительно необходимо провести малышу туалет наружных половых органов. У грудничков допустимо собирать всю выделенную порцию мочи. Для сбора биоматериала у грудничков в аптеках продаются специальные устройства – мочесборник. Следует отметить, что малышу такое устройство доставляет дискомфорт
Поэтому важно следить за тем, чтобы ребенок не сбросил его, и вся моча собралась непосредственно в мочесборник
Детям постарше следует понятно объяснить правила сбора средней порции: 2-3 секунды мочиться в туалет, затем в баночку, последнюю порцию – в туалет.
Что нельзя делать? Категорически запрещается собирать биоматериал из детского подгузника, выжимать и сливать с него. В этом случае в мочу попадают посторонние частички, которые исказят достоверность результатов лабораторного анализа. Также недопустимо собирать несколько порций мочи, полагая, что одной не хватит.
Необходимый объём для исследования – 20-30 мл. Поэтому будет достаточного того количества, которое малыш выделит естественным путём. Оптимально, чтобы с момента сбора и доставку в лабораторное отделение прошло не более двух часов. В этом случае полученные результаты будут точными и позволят оценить достоверно картину здоровья маленького пациента.
Следует избегать сбора биоматериала из детского горшка, потому что он может быть недостаточно вымыт или содержать примеси моющих средств. Контейнер для сбора – специальная стерильная баночка, которая выдается бесплатно в лабораторном отделении или приобретается в аптеке.
Причины выделений из уретры у женщин
Уретрит классифицируется на специфический инфекционный и неспецифический инфекционный, не инфекционный уретрит.
- Специфический уретрит развивается после внедрения в слизистую оболочку болезнетворных бактерий, вызывающих инфекции полового аппарата (гонококки, уреаплазмы, хламидии, трихомонады). Выделения из уретры у женщин усиливаются после полового акта. Воспаление уретры в таком случае не носит изолированный характер, сочетается с поражением мочевыделительной системы и полового аппарата.
- Неспецифический уретрит возникает при снижении местной иммунной защиты из-за переохлаждения, злоупотребления крепкими спиртными напитками, острыми приправами. Благоприятным фоном являются заболевания желез внутренней секреции, мочекаменная болезнь, патологии строения мочеиспускательного канал (искривление). Причиной выделений из уретры у женщин в таких случаях являются условно-патогенные бактерии (стрептококки, стафилококки, грибки, кишечная палочка).
- Неинфекционный уретрит характеризуется появлением зуда или жжения во время малой нужды. В мазке отсутствуют бактерии, но большое количество форменных элементов, появляющихся при воспалении или аллергических состояниях. Причиной такого уретрита является травма слизистой после катетеризации или аллергия на использование косметических средств интимной области, интимных смазок, лекарственного препарата.
Полезная информация по теме:
- Вызов уролога на дом
- Анализы на ПСА
- Выделения у мужчин
- Диагностика заболеваний простаты
- Мазок из уретры
- Массаж простаты
- Циркумцизия
- Анализы на ИППП
- Лечение венерических заболеваний
- УЗИ на дому
- УЗИ почек
- Пиелонефрит
- УЗИ мочевого пузыря
- Диагностика половых инфекций