SQLITE NOT INSTALLED
Рецепты с зеленым салатом для кормящих мам
Зеленый коктейль
- Салат айсберг – 4 листа;
- Зеленые яблоки без кожуры – 2 штуки;
- Банан – 1 штука;
- Чернослив – 5 штук;
- Шпинат – 1 пучок;
- Вода – 3 стакана.
Чернослив замачивают на 15-20 минут в горячей воде. Яблоки очищают от сердцевины и нарезают на дольки, бананы нарезают кружочками. Фрукты и чернослив, салат и шпинат укладывают в блендер, добавляют воду и взбивают. Перед употреблением коктейль охлаждают.
Салат Цезарь
- Отварная грудинка или филе курицы – 400 грамм;
- Потертый твердый сыр – 100 грамм;
- Серый пшеничный хлеб – 3 ломтика;
- Листья салата – пучок;
- Кунжутные семечки – горстка;
- Растительное масло.
Хлеб нарезают соломкой и обжаривают в масле до хрустящего состояния. Листья салата рвут на большие куски и раскладывают по тарелке, сверху посыпают кунжутными семечками. Затем курицу нарезают кубиками и выкладывают в салатницу. Добавляют сыр и сухарики, солят и заправляют маслом. Классический соус для Цезаря не рекомендуют кушать кормящим мамам, так как большое количество специй и пряностей в составе продукта негативно влияет на грудничка и лактацию.
Зеленый салат со сметаной
- Листья салата – 250 грамм;
- Сметана – ¼ стакана;
- Рубленый укроп – 2 ст. ложки;
- Вареное яйцо – 2 штуки;
- Соль по вкусу.
Нарезать салатные листы и яйца, посолить и добавить сметану. Перемешать ингредиенты и посыпать сверху укропом. При желании в блюдо можно добавить измельченные грецкие орехи. Чтобы они были мягче и легче усваивались, орехи предварительно вымачивают в прохладной воде.
Зеленый салат с творогом
- Листья салата – 100 грамм;
- Творог – 500 грамм;
- Сметана – 1 стакан;
- Сахар – 2 ст. ложки;
- Соль по вкусу.
В творог добавить сахар и посолить, тщательно размешать и взбить блендером. Листья размельчить и добавить к творогу. Смесь выложить горкой, в центре сделать углубление и выложить туда сметану.
Гранатовый салат
- Отварная или запеченная куриная грудка – 500 грамм;
- Вареные яйца – две штуки;
- Измельченные грецкие орехи – ½ стакана;
- Листья салата – 250 грамм;
- Укроп, зеленый лук или петрушка – 50 грамм;
- Соль и перец по вкусу;
- Гранат;
- Растительное масло.
Готовую курицу и яйца порезать. Салатные листья порвать руками и уложить на дно салатницы, добавить курицу, яйца и орехи. Заправить маслом и перемешать, сверху украсить гранатовыми косточками. Кстати, вместо масла можно использовать натуральный йогурт без добавок.
Салатные листья послужат отличной добавкой ко вторым блюдам. Много интересных и полезных рецептов для кормящих, вы найдете здесь. Учтите, что салат используют не только в кулинарии. От бессонницы, нервного расстройства и перевозбуждения хорошо помогает настой. На 250 грамм воды берут 25 грамм листьев и настаивают в течение 30-40 минут. Такой напиток успокаивает нервные клетки, снимает стресс и улучшает сон.
Салатные листья применяют и в косметологии. В ванну с водой добавляют салатные листья и лежат 15-30 минут. После такой процедуры кожа сияет и становится мягкой. Маски со сметаной и измельченной зеленью восстанавливают кожные покровы и делают лицо свежим.
Подписывайтесь на нашу группу Вконтакте
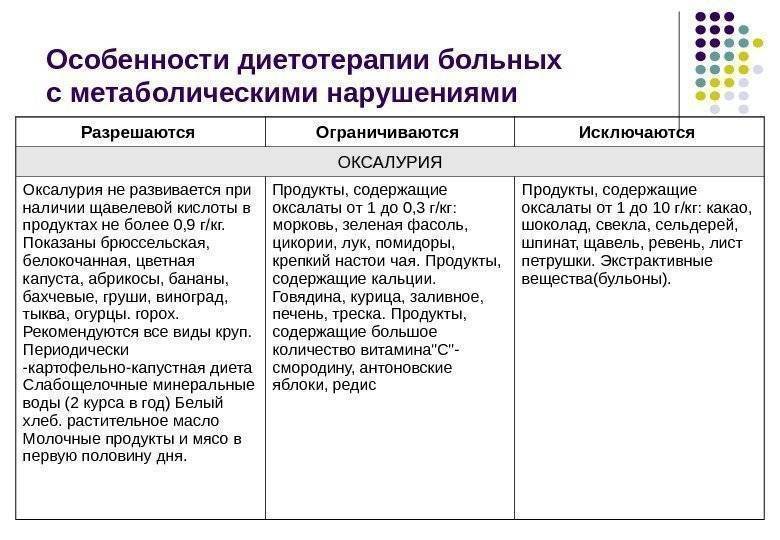
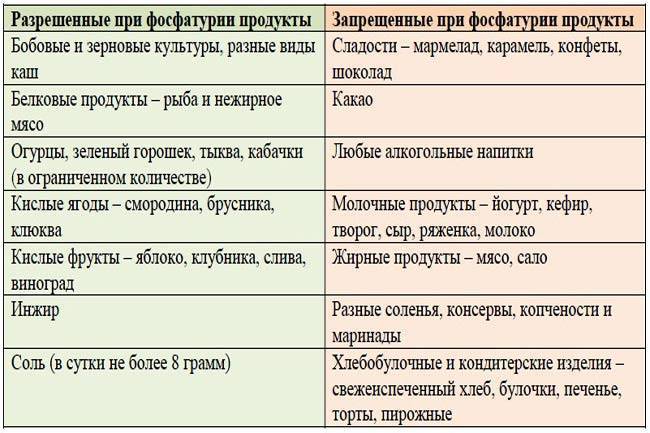
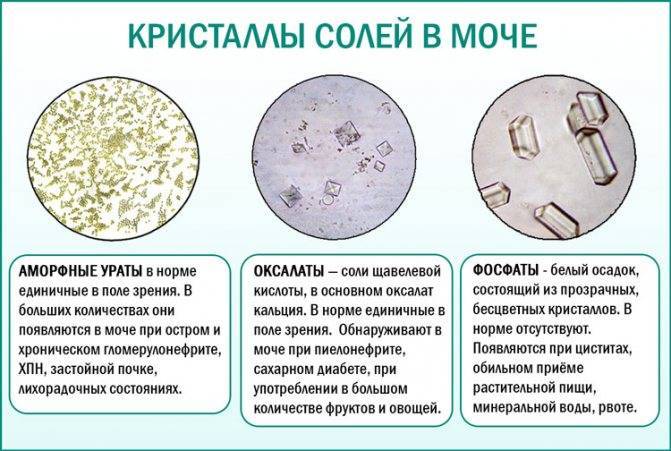
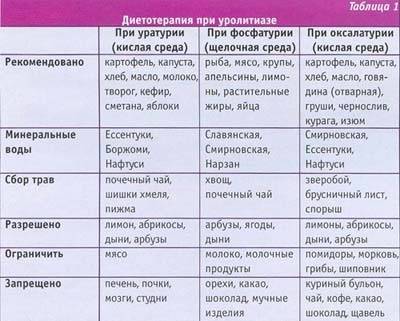
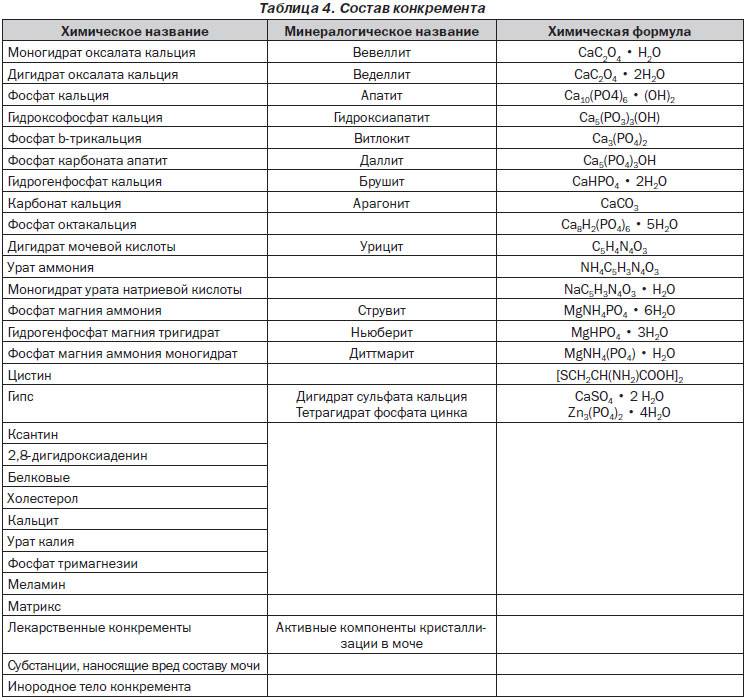
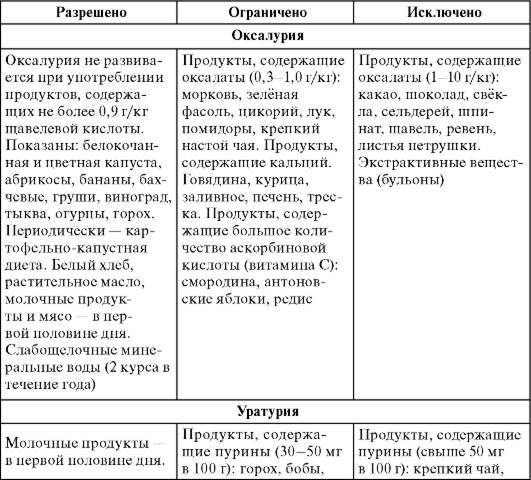
Частые причины солеобразования
- Неправильное питание. Солевые кристаллы появляются при употреблении продуктов, приводящих к солеобразованию. Это мясо, колбасы, помидоры, кислые ягоды, различная зелень, орехи.
- Воспалительный процесс в почках и мочеточниках, вызванный различными микробами, ощелачивающими урину. Моча из слабокислой становится щелочной, что приводит к солеобразованию.
- Инфекции, в том числе ЗППП. Воспалительный процесс, возникающий при этих болезнях, мешает образованию мочи и провоцирует кристаллурию.
- Прием препаратов, влияющих на обменные процессы и почечную функцию.
- Недостаточное количество жидкости в организме. Норма употребления воды составляет 30 мл/кг, то есть при весе 60 кг за сутки нужно выпивать 1,8 л воды. В это количество не входят супы и другая жидкая еда, а также молочные продукты.
- Большая потеря жидкости, вызванная сильной рвотой, диареей, кровотечением, высокой температурой.
- Нарушение кровоснабжения. В норме почки должны забирать лишнюю жидкость из кровотока и выделять ее с мочой. Однако при болезнях сердца и сосудов возникает явление, называемое застойной почкой. Из-за плохой фильтрации моча застаивается, становится концентрированной с солевыми примесями.
- Обменные нарушения, приводящие к вымыванию из органов кальция и фосфора. В результате эти вещества попадают в кровь, а затем – в почки. Каждый тип мочевых солей отличается свойствами и причинами появления.
Можно ли грибы при грудном вскармливании?
Период кормления грудью накладывает определенные ограничения на рацион питания кормящей мамы. Возраст, состояние здоровья ребенка определяют, можно ли грибы при грудном вскармливании. Также большое значение имеет, насколько они являются привычными в меню женщины. Если до и во время беременности мамочка часто ела грибы, тогда есть их при естественном вскармливании можно.
Новорожденный отличается чувствительностью пищеварительного тракта к пищевым нововведениям. Его организм пока не приспособлен переваривать сложно усваиваемую пищу. По этой причине на вопрос, можно ли грибочки при грудном вскармливании в первый месяц, педиатры отвечают отрицательно. Сначала рацион питания расширяется за счет низкоаллергенных, не вызывающих расстройство пищеварения продуктов. Более сложные вводятся только после них и при условии хорошего самочувствия грудничка.
Какие грибы можно есть?
Стоит выбирать вареные или тушеные блюда
Для приготовления блюд при естественном вскармливании грибы используются в свежем или сушеном виде. Предпочтительный способ тепловой обработки – варка, тушение, запекание. Во время жарки пропитываются большим количеством жира, содержащего вредные вещества из-за высоких температур.
К грибам, которые разрешено употреблять кормящим женщинам, относятся шампиньоны, вешенки, выращенные в специальных хозяйствах. Допустимо использовать в меню лисички за счет высокого содержания полезных веществ и белый гриб. Но последний можно есть только после года ребенку, т.к. он больше остальных накапливает вредные вещества, его сложно отличить от ядовитых горчака, желчного и сатанинского сорта.
Какие грибы нельзя?
При лактации матери следует убрать из своего меню полусырые, соленые, маринованные, консервированные, жареные блюда. Соль и специи нежелательно употреблять в большом количестве при естественном вскармливании. В консервах могут накапливаться вредные вещества, развиваться палочка ботулизма, что способно привести к плачевным последствиям.
Жареные теряют свое диетическое свойство за счет пропитывания маслом. Температура обработки таким способом выше, разрушается больше полезных веществ.
Шампиньоны при ГВ
В отличие от других видов, шампиньоны не впитывают вредные вещества из почвы, легче перевариваются и усваиваются (до 80-90%), выращиваются на фермах. Содержат клетчатку, которая выводит шлаки, яды и тяжелые металлы. Благотворно влияют на нервную, сердечно-сосудистую системы, помогают при запорах, восстанавливают организм после физических нагрузок, операций, родов, болезней.
Употребление шампиньонов при грудном вскармливании снижает уровень стресса у мамы, помогает справиться с головными болями, придает сил. Допустимо использовать при сахарном диабете. Калорийность 27 ккал на 100 г, что поможет восстановить форму после беременности. Для ребенка это наиболее безопасный вариант, редко вызывающий нежелательные реакции, при разумном употреблении.
Шампиньоны являются безвредным видом грибов
Можно ли маринованные грибы?
Подобные продукты очень нежелательны для питания в этот период. При грудном вскармливании маринованные грибы принесут больше вреда, чем пользы. Перевариваются, усваиваются хуже, содержат уксус, специи. Могут изменить вкус молока, что приведет к снижению лактации. Нередки случаи отравления этим блюдом.
Диета при мочекаменной болезни
Коррекция
диеты при мочекаменной
болезни заключается в балансе между необходимыми и нерекомендуемыми
продуктами. Чтобы правильно её составить лучше обратиться к сертифицированному
диетологу-нутрициологу. Но, если такой возможности нет, следует придерживаться
хотя бы некоторых правил.
Увеличить
употребление с пищей:
- Кальция – он помогает связывать оксалаты в кишечнике.
- Калия – увеличивает содержание цитратов в моче.
Следует
снизить употребление с пищей:
- Оксалата.
- Белка животного происхождения.
- Сахарозы и фруктозы.
- Соли.
- Витамина С.
Рекомендуется
ограничить продукты богатые аскорбиновой и щавелевой кислотой. К ним относят:
- щавель;
- свекла;
- шпинат;
- картофель;
- петрушка;
- арахис;
- ревень;
- какао и шоколад;
- баклажаны;
- бульоны;
- инжир;
- сливочное масло.
Диета при мочекаменной болезни у женщин
и мужчин принципиально не отличается. Но, следует помнить, что порция для
сильного пола должна быть больше. Диета при мочекаменной болезни у мужчин может привести к негативным
последствиям за счет ограничения белка
Важно отслеживать этот момент и поддерживать
здоровый баланс

Важность употребления жидкости в питании при мочекаменной болезни
Помните, что достаточное
и равномерное употребление жидкости в течение дня – увеличивает количество мочи
и снижает в ней количество солей.
Для устранения проблем с нарушением минерального обмена – важно, чтобы употребляемая вода добывалась из природных источников и скважин. Наиболее благоприятное воздействие имеет вода со слабой минерализацией
Такая вода имеет противовоспалительное действие и мочегонный эффект.
Конкременты в мочевом пузыре
При наличии камней в мочевом пузыре боль возникает в нижней части живота, над лобком. Отдает она в промежность, гениталии. Появляется при резких или интенсивных движениях, мочеиспускании.
Еще один симптом конкрементов мочевого пузыря — частое мочеиспускание. Позывы усиливаются при ходьбе, езде, тряске, физическом напряжении. При выделении мочи можно наблюдать симптом «закладывания» — внезапное прерывание струи при ощущении заполненного пузыря. Возобновить мочеиспускание можно лишь переменив позу. Когда камень очень большой, пациент может помочится только в лежачем положении.
Чем может осложняться мочекаменная болезнь
Если камень длительное время находится в мочевыводящих путях и не может выйти самостоятельно, ткани атрофируются, функция выделительной системы снижается. Такая ситуация может привести, в конечном итоге, до полной атрофии и гибели почки.
Самые распространенные осложнения мочекаменной болезни:
- Хроническое воспаление в пораженной почке или другом участке выделительной системы (пиелонефрит, цистит, уретрит), которое обостряется при воздействии провоцирующих факторов (переохлаждения, простуды, физическое переутомление). При обострении у больного развиваются симптомы острого пиелонефрита или цистита.
- Острый пиелонефрит осложняется паранефритом, в ткани почек образуются гнойные очаги (апостематозный пиелонефрит), карбункулы, в худшем случае возникает абсцесс и некроз почечных сосочков. Такое развитие событий может спровоцировать сепсис. При гнойных осложнениях проводят оперативное лечение.
- Пионефроз — терминальная стадия пиелонефрита с гнойной деструкцией. Почка при пионефрозе поддается полному гнойному расплавлению. Орган превращается в структуру с отдельными полостями, в которых находятся полуразложившиеся ткани и продукты их распада, гной, остатки мочи.
- Хронический пиелонефрит при длительном течении рано или поздно провоцирует хроническую почечную недостаточность и нефросклероз.
- Острая недостаточность почек. Редкое осложнение, возникает при перекрытии камнем единственного мочеточника или при двусторонней полной обструкции с развитием анурии.
- Анемия связана с длительной гематурией и нарушением синтеза в почках гормона эритропоэтина, отвечающего за кроветворение.
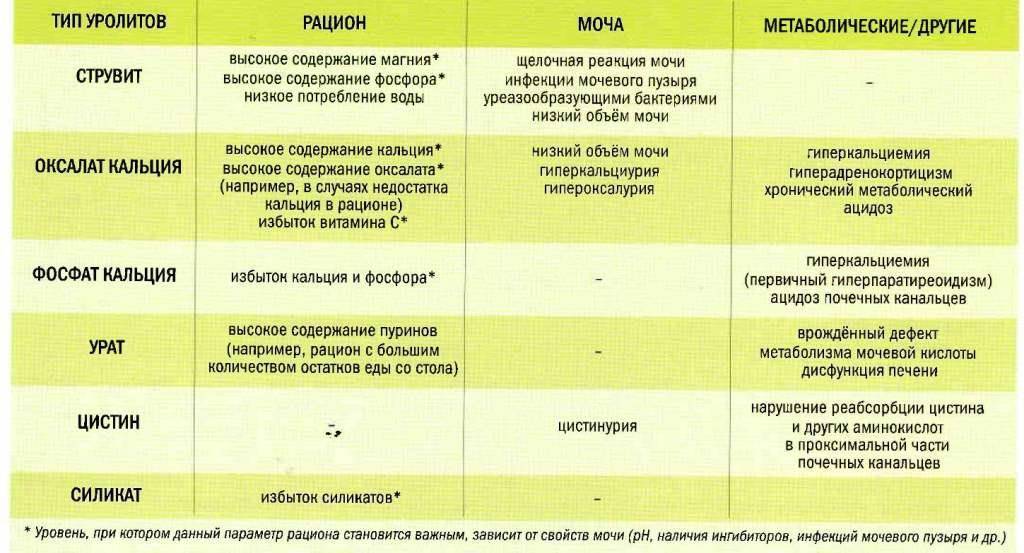
Факторы, которые могут увеличить риск развития камней в почках:
- Наследственно обусловленные нарушения обмена минерального обмена.
- Климатические условия. В северных районах дефицит витаминов А и D, недостаток ультрафиолета, преимущественно белковый характер питания.
- Недостаточное потребление жидкости.
- Бесконтрольное использование лекарственных препаратов, таких как диуретики.
- Использование для питания воды содержащей повышенное количество известковых солей.
- Пищевые пристрастии к острому, соленому и кислому.
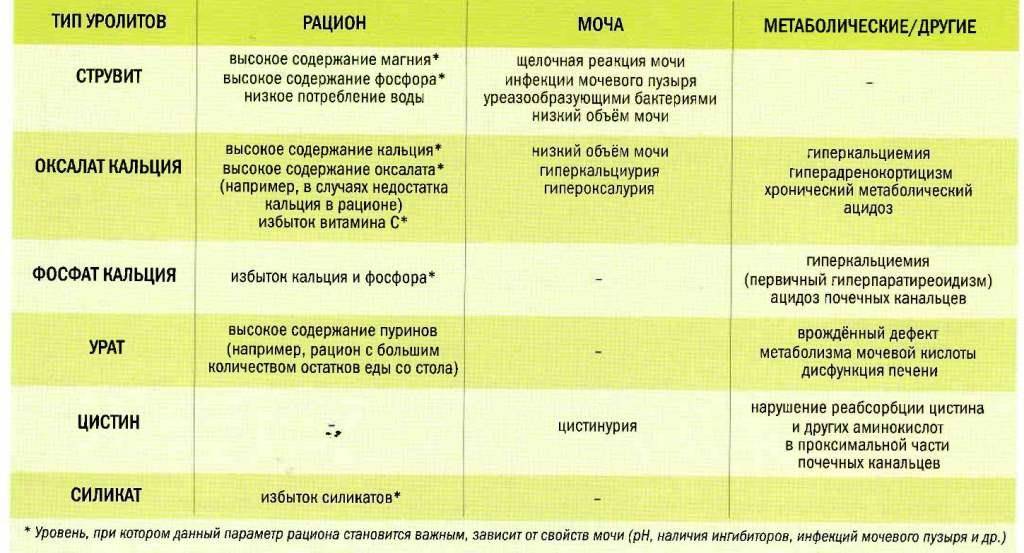
Медицинские состояния и метаболические проблемы, которые могут вызвать развитие камней в почках, включают:
- Гиперкальциурия — при избытке кальция в крови, ведущем к развитию кальциевых камней. Это может быть связано с гипертиреозом — гиперфнкцией щитовидной железы.
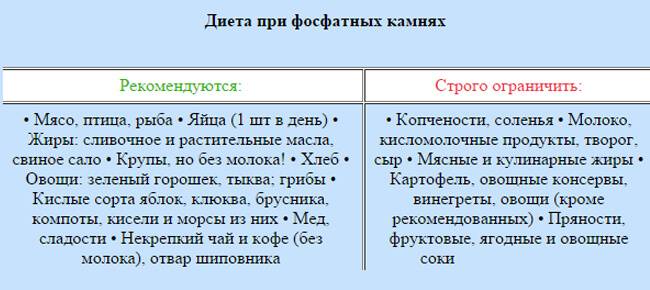
- Инфекции мочевыводящих путей — повышение pH мочи, а именно ее большее ощелачивание, часто приводит к образованию струвитных камней.
- Гиперурикозурия — нарушение обмена мочевой кислоты, приводящее к развитию камней мочевой кислоты.
- Цистинурия — редкое заболевание, характеризующееся нарушением обмена аминокислоты цистеина, приводящее к избыточной выработке цистеина и ведущее к развитию цистиновых камней.
- Гипероксалурия — при избытке оксалата в крови, преимущественно из-за употребления в пищу продуктов питания, содержащих большое количество щавелевой кислоты (какао, шоколад, чай, кофе растворимый, зелёные листовые овощи, шпинат, ревень, цедра лимона, арахис и кунжут и их масло, миндаль, семечки подсолнуха, фисташки, фундук, гречка).
Признаки и симптомы.
Наиболее распространенным симптомом нефролитиаза является почечная колика — нестерпимая боль, приступообразного характера в поясничной области, которая может иррадиировать в область промежности и половых органов. Больной возбужден и пытаются занять вынужденное положение, чтобы рефлекторно уменьшить боль. На фоне почечной колики повышается температура, характерен озноб. Так же может отмечаться учащенное мочеиспускание с кровью. Некоторые больные отмечают так же явления рвоты и повышенного газообразования в кишечнике.
Диагностика.
Распознать мочекаменную болезнь позволяет анамнез пациента, лабораторные и инструментальные методы.
УЗИ почек — позволяет оценить наличие, локализацию камней и анатомо-физиологические особенности мочевыделительной системы.
В/в экскреторная урография — является золотым стандартом диагностики. Дает информацию о структурных и функциональных изменениях в почках и мочевых путях, позволяет определить точную локализацию конкремента (лоханка, чашечка, мочеточник), форму и их размер.
КТ почек — проводится при необходимости уточнения анатомической локализации и размера конкремента.
Признаки мочекаменной болезни
Для мочекаменной болезни характерны боли в пояснице постоянного либо периодического характера, тупые или острые. Интенсивность болевых ощущений, локализация и иррадиация зависят от расположения и размеров конкремента, степени и длительности перекрытия камнем мочевыводящих путей, индивидуальных особенностей их строения.
Большие и коралловидные конкременты в почечных лоханках почти неподвижны, они провоцируют тупую, нередко постоянную боль в пояснице. Болевые ощущения при мочекаменной болезни могут усиливаться при движениях, тряске, езде на транспорте, физическом перенапряжении.
Небольшие камушки проявляют себя приступами почечной колики, так как передвигаются по мочевыводящей системе с током мочи, попадают из чашечек и лоханок в другие отделы. Наиболее характерная иррадиация болей — по ходу мочеточника, в подвздошную область. Чем дальше вниз продвигается конкремент, тем больше изменяется иррадиация, боль распространяется на паховую область, отдает в яичко, головку пениса у мужчин, и половые губы у женщин. Возникают императивные позывы к мочеиспусканию, учащаются походы в туалет, также характерны для почечной колики дизурические явления.
Почечная колика вызывается конкрементом и носит приступообразный характер. Возникает неожиданно, после езды в транспорте, особенно по плохой дороге с тряской, приема большого количества жидкости, алкоголя. Основной патогенетической причиной возникновения почечной колики является острое нарушение пассажа мочи из почечных чашечек или лоханок, связанное с перекрытием верхних отделов мочевыводящих путей конкрементом. Симптомы этого состояния следующие:
- Пациент постоянно меняет положение тела, не может найти себе место, стонет и даже кричит. В такой ситуации поставить диагноз не составляет проблем.
- Продолжительность боли – от нескольких часов до нескольких дней, с периодическим усилением и послаблением.
- Больного может бить озноб, у него повышается температура, в крови выявляется лейкоцитоз
- Могут возникнуть тошнота и рвота, вздуться живот
- Наблюдаются дизурические явления
- При осмотре мускулатура брюшной стенки напряжена, резко положительный симптом Пастернацкого.
- В моче выявляют гематурию, пиурию с повышенным числом лейкоцитов
В большинстве случаев после приступа почечной колики камень отходит самостоятельно. Очень редко возникает обструкция с анурией (полным отсутствием мочи). Такая ситуация развивается, если камни перекрыли мочевые пути с двух сторон, либо у пациента есть только одна почка.
В детском возрасте симптомы мочекаменной болезни другие, не похожи на взрослые.
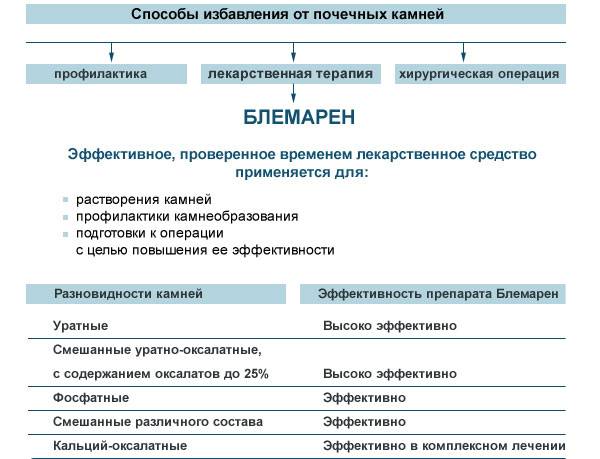
Лечение
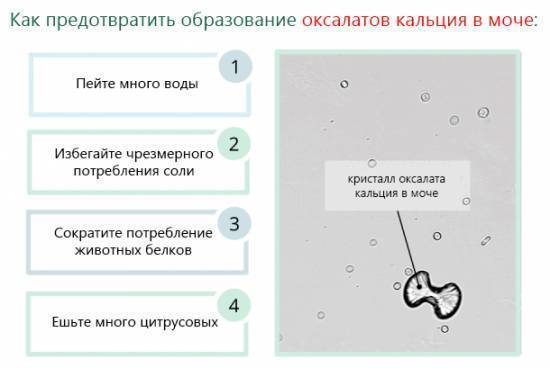
Провести лечение оксалатов, а точнее, причину их появления, можно только после комплексного обследования у уролога и других специалистов, в зависимости от симптомов.
Принципы лечения:
- Оксалатурия вследствие обезвоживания лечится нормализацией питьевого режима.
- Наличие в урине оксалатов при употреблении большого количества продуктов со щавелевой кислотой устраняется путем смены питания.
- При оксалатурии на фоне болезней почек проводится этиологическое и симптоматическое лечение основного заболевания.
Обязательной мерой, независимо от заболевания, будет смена рациона больного. Некоторые продукты исключаются полностью, а вот употребление в пищу богатых магнием и витаминами группы В блюд будет полезно. Решение о смене рациона принимается лечащим врачом, который и составит примерное меню лечебной диеты.
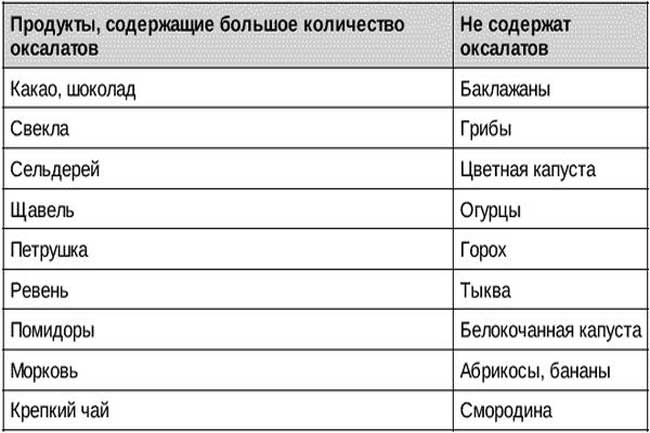
От каких продуктов нужно отказаться:
- баклажаны, картофель;
- лук-порей, перец чили, петрушка;
- пастернак, ревень;
- щавель, спаржа, соя;
- зеленый перец, шпинат;
- сельдерей, фасоль.
В случае почечных патологий перечисленные продукты потребуется исключить полностью, как и другие блюда, в которых высокое содержание солей щавелевой кислоты.
Если рацион включает продукты, содержащие какао, это еще более скажется на повышении уровня оксалатов, потому перед употреблением кондитерских изделий важно внимательно читать состав или уточнять у официанта. С целью лечения тяжелой оксалатурии врач может назначить высокие дозы магния, витамины В1 и В6 для внутримышечного введения. С пищей эти вещества можно получить из фисташек, грецких орехов, овсянки, пшена, гороха, морских водорослей, ячневой крупы, кешью, горчицы
С пищей эти вещества можно получить из фисташек, грецких орехов, овсянки, пшена, гороха, морских водорослей, ячневой крупы, кешью, горчицы
С целью лечения тяжелой оксалатурии врач может назначить высокие дозы магния, витамины В1 и В6 для внутримышечного введения. С пищей эти вещества можно получить из фисташек, грецких орехов, овсянки, пшена, гороха, морских водорослей, ячневой крупы, кешью, горчицы.
Рекомендации по питанию при высоком содержании оксалатов:
- употреблять ежедневно 70-100 г нежирного мяса;
- пить много жидкости для поддержания функции почек;
- вводить в рацион каши на молоке и воде;
- кушать фрукты с невысоким содержанием щавелевой кислоты;
- постепенно уменьшать дозы выпитого кофе;
- заменить привычный хлеб на продукты из муки грубого помола.
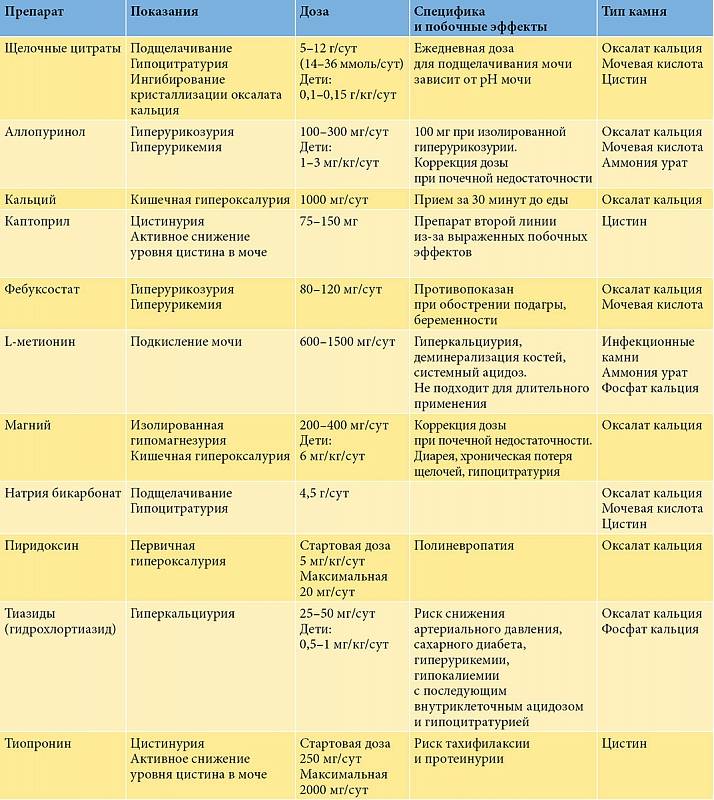
В качестве лекарственной терапии лечащий врач может назначить:
- лимоннокислый калий;
- препараты магния и калия;
- диуретики и мочегонные травы;
- витамины В6 — пиридоксина гидрохлорид.
При накоплении оксалатов и закупорке мочевыводящих протоков потребуется хирургическое лечение. Операция предполагает создание доступа к очагу патологии с последующим удалением камней.
После хирургического вмешательства больному обязательно назначается лечебная диета и лекарственные средства для профилактики осложнений в виде инфицирования и воспаления.
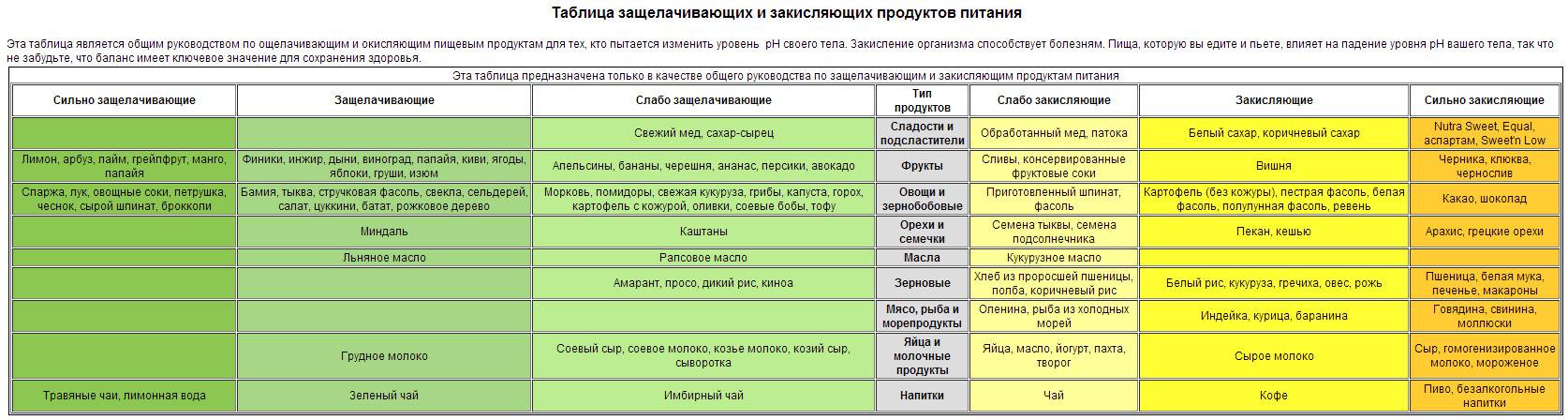
Алиментарная форма
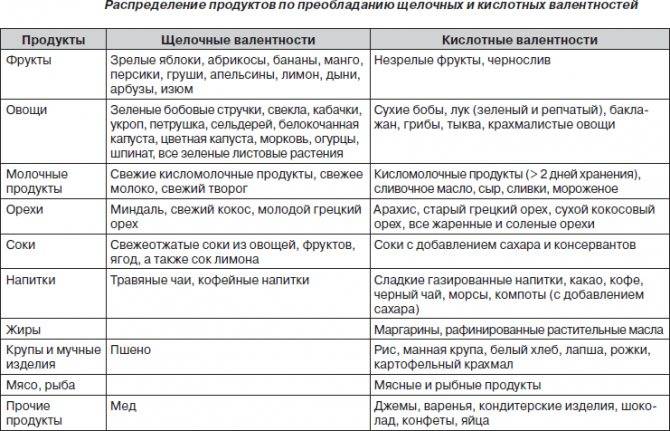
Как было указано ранее, всасывание щавелевой кислоты с продуктами питания в норме невелико, поэтому изолированно данная форма гипероксалурии встречается редко. Часто она сочетается с наследственной предрасположенностью и нарушением всасывания в кишечнике.
Алиментарная форма гипероксалурии может возникнуть у людей, злоупотребляющих чаем, кофе, шоколадом, какао, щавелем, бобами, а также синтетическими витаминами, в частности аскорбиновой кислотой.
К алиментарной гипероксалурии может также приводить скудное и однообразное питание с недостатками витаминов группы В, магния и кальция, участвующих в метаболизме щавелевой кислоты.
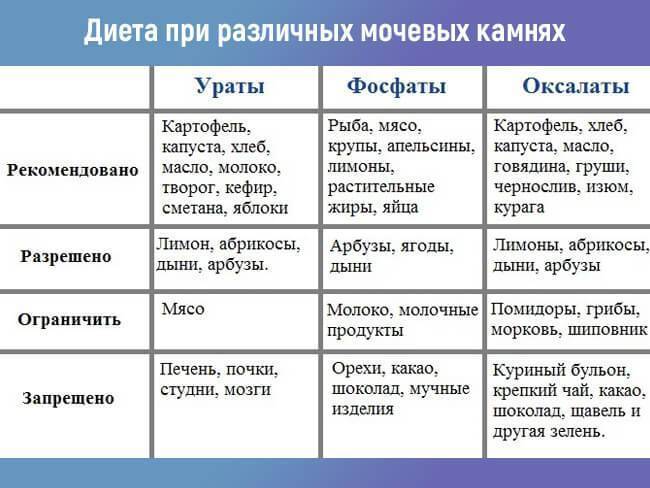
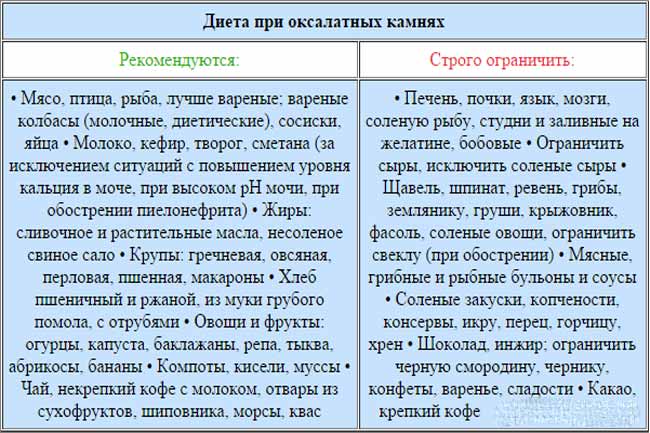
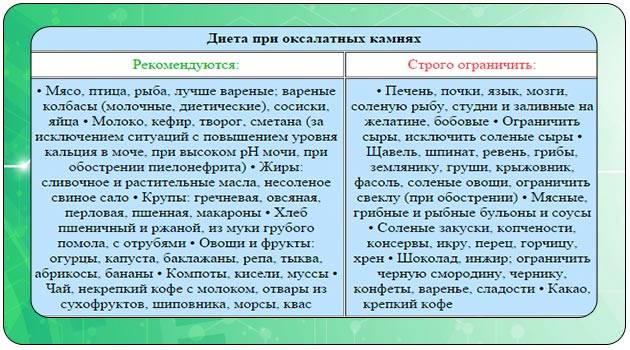
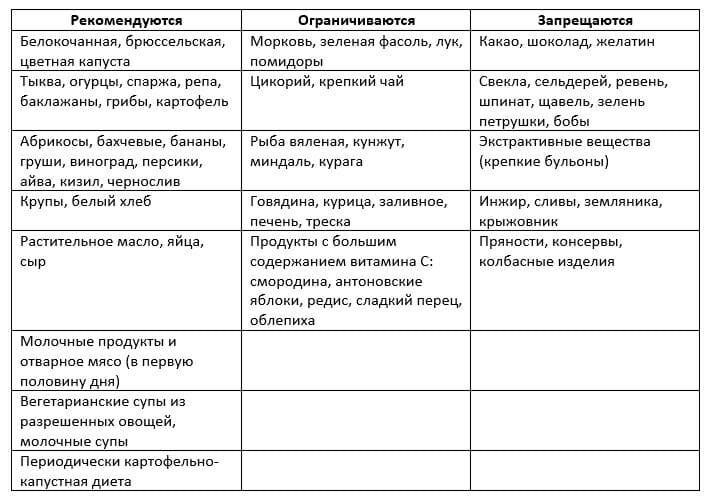
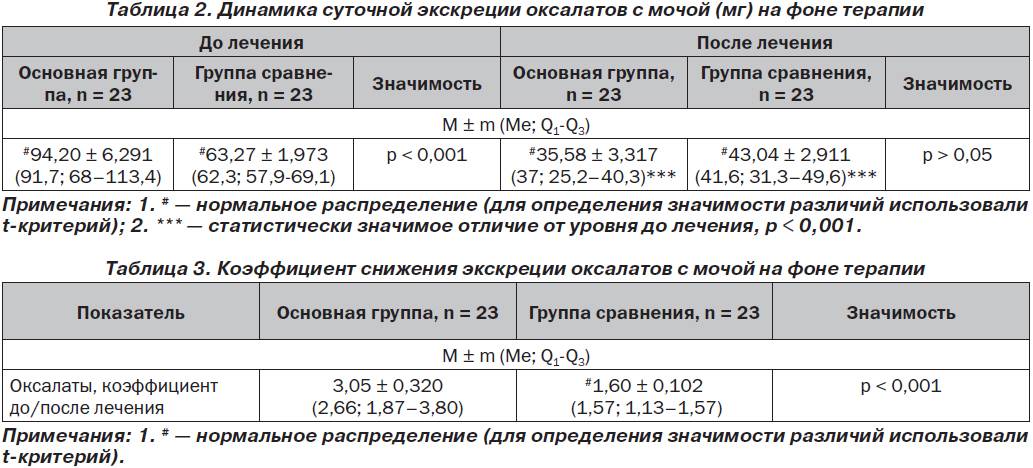
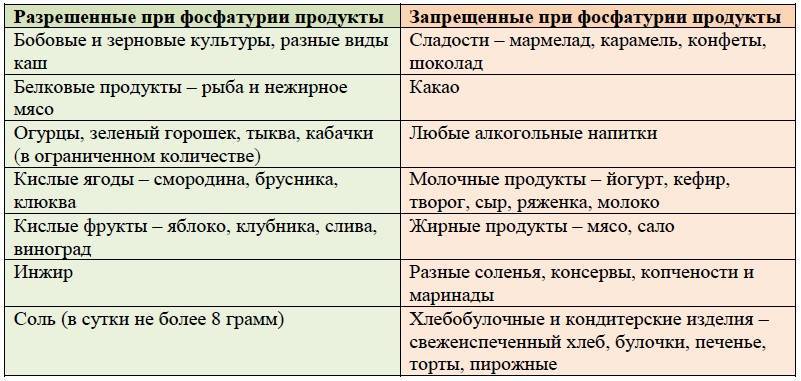
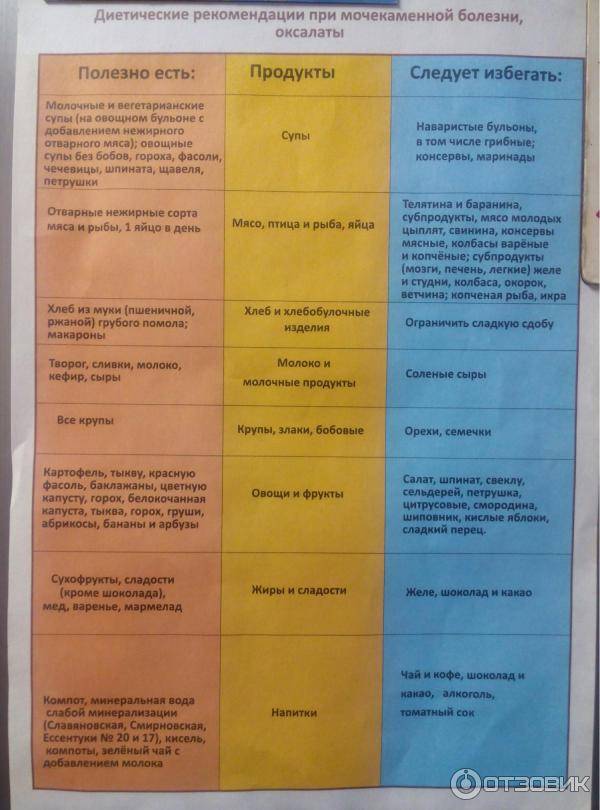
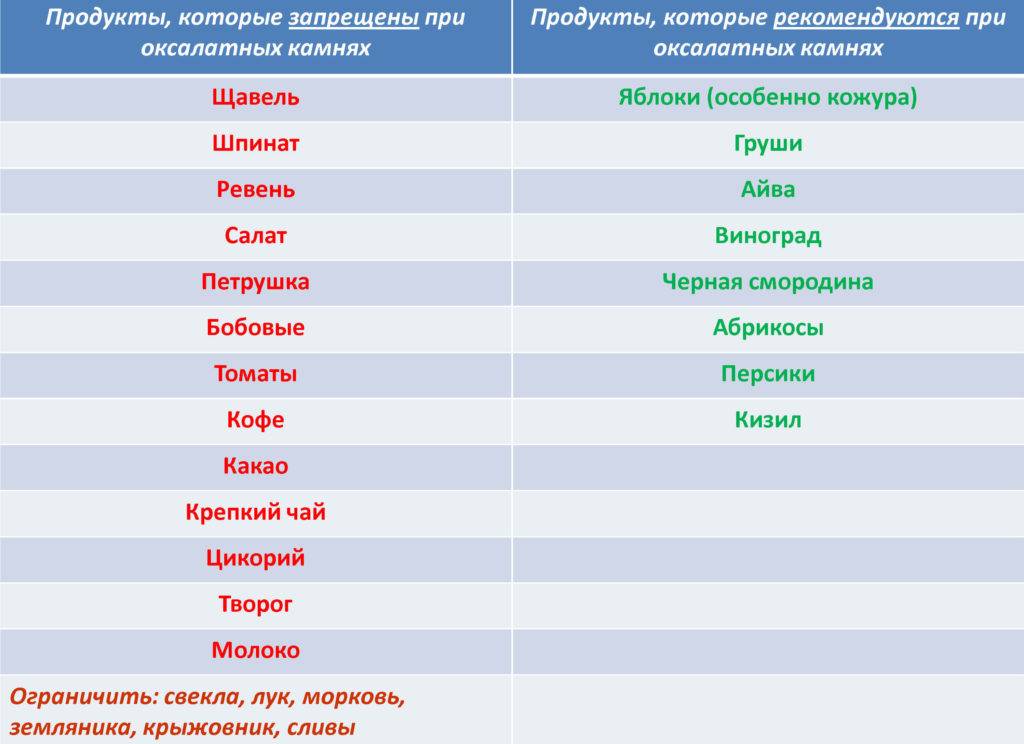
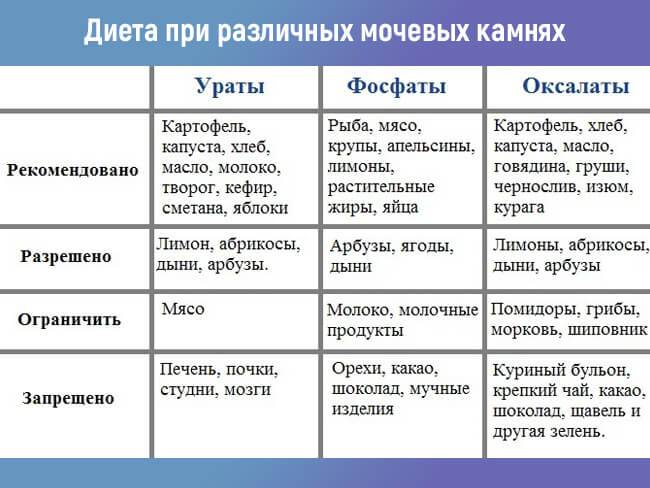
Диета при мочекаменной болезни с оксалатами
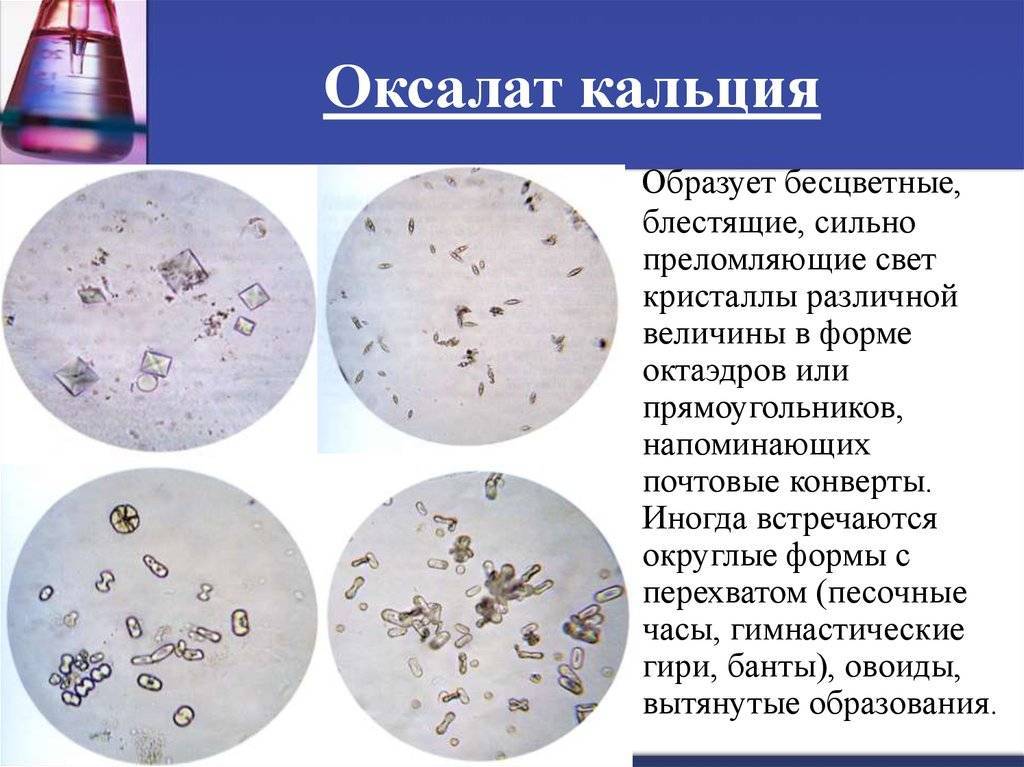
Оксалаты – это еще один вид камней, поражающий мочеполовую систему. Они формируются из-за действия солей щавельной кислоты, которые выделяются почками. Проникают в организм в результате биохимических реакций, происходящих с растительной пищей. В норме за сутки выделяется около 20-40 мг оксалатов с мочой. Выделение большего количества солей называется оксалурией и выступает признаком патологических процессов.
Болезнь возникает из-за употребления в пищу большого количества таких растительных продуктов, как: спаржа, томаты, щавель, какао, шпинат, свекла. Недуг может быть спровоцирован сахарным диабетом и его неправильным лечением. Отравление этиленгликолем, повышенное употребление витамина D и аскорбиновой кислоты, также вызывают болезнь.
Диета при мочекаменной болезни с оксалатами основана на ограничении употребления щавельной кислоты. Уменьшение концентрации данного вещества в моче останавливает выпадение солей в осадок. Рекомендации по питанию:
- Нельзя кушать шпинат, листовой салат, щавель, инжир, ревень, какао, шоколад и продукты с желатином. Под ограничение попадает витамин С и продукты его содержащие. В период обострения стоит отказаться от молочных продуктов и блюд.
- Из рациона следует исключить копчености, субпродукты, различные бульоны и пряности. Ограничить употребление помидоров, зелени, кислых фруктов и ягод, мяса курицы и говядины, крепкого чая и кофе.
- Рацион должен состоять из молочных продуктов, каш и цельных злаков. Из овощей можно кушать картофель, тыкву, красную фасоль, баклажаны, цветную капусту, горох. Можно употреблять различные сухофрукты, груши, яблоки, виноград, бананы, арбузы, сливы и абрикосы.
Если недуг имеет не тяжелую форму, то корректировочная диета не используется. Длительное течение провоцирует вторичное воспаление – пиелонефрит, который вызывает ощелачивание мочи и образование фосфатных камней. В этом случае питание строится на комбинации двух лечебных диет.
[], [], [], [], [], [], []
Распространенность в популяции мочекаменной болезни
Мочекаменная болезнь широко распространена среди населения, многие страны отмечают у себя рост числа пациентов с этой патологией.
В нашей стране есть регионы с повышенной заболеваемостью:
- Урал
- Регион Поволжья
- Бассейны рек Дон и Кама
- Закавказье.
В мировом масштабе мочекаменная болезнь имеет наибольшее распространение в таких странах и регионах:
- Малая Азия и Ближний Восток
- Северная Австралия
- Северо-Восток Африки
- Южные регионы Северной Америки.
Среди Европейских стран лидерами являются:
- Вся Скандинавия
- Британия
- Голландия
- Юго-Восток Франции
- Юг Испании
- Италия
- Южные регионы Германии и Австрии
- Венгрия
- Юго-Восток Европы, Балканы
Во многих странах, включая Россию, конкременты в почках становятся причиной 32-40% всех заболеваний, диагностируемых в урологической практике. Мочекаменная болезнь находится на втором месте по частоте возникновения после инфекционно-воспалительных патологий.
Мочекаменная болезнь может быть выявлена у людей любого возраста, очень часто вполне трудоспособного, от 25 до 55 лет. У детей и стариков первичный диагноз этого заболевания чрезвычайно редкий. Патология более характерна для мужчин, выявляется у них в 3 раза чаще, чем у женщин. Хотя в последнем случае чаще выявляют так называемые коралловидные камни (около 70%). В основном конкременты образуются в одной почке, только в 9-17% случаев мочекаменная болезнь бывает двусторонней.
Камни могут быть как одиночными, так и множественными (возможно обнаружить до 5000 конкрементов в одной почке). Размеры образований отличаются между собой. Попадаются маленькие камушки, диаметром около 1 мм, и огромные конкременты, более 10 см в диаметре с весом около килограмма.
Лечение заболевания
Основным методом борьбы с оксалурией становится прием лекарственных средств. Кроме того, пациентам следует соблюдать строгую диету, подразумевающую полное исключение продуктов, содержащих щавелевую кислоту.
Операционное вмешательство проводится крайне редко и только в тех случаях, когда оксалурия долгое время не лечилась и вызвала серьезные последствии для организма человека. В качестве дополнительных рекомендаций, пациенту рекомендуют увеличить объем потребляемой ежесуточно жидкости. Это помогает снизить концентрацию солей в моче. Также назначается витаминотерапия, включающая препараты, содержащие витамины А и В6.
Большинству пациентов после окончания медикаментозного лечения показаны санаторно-курортные процедуры, желательно на бальнеологических курортах.