SQLITE NOT INSTALLED
Главные принципы питания
Пища должна содержать необходимое количество белков, жиров и углеводов
Чтобы быстрее нормализовать работу органов пищеварения, важно придерживаться основных правил:
- Питайтесь дробно, не менее 5–7 раз в сутки. Интервалы между приемами пищи не должны превышать трех часов. Пусть первые несколько дней порции будут небольшими: не более 200 г. Это снизит нагрузку на пищеварительный тракт, повысит усвояемость пищи, активизирует работу желудка и кишечника.
- Соблюдайте питьевой режим. Пейте не менее 2 л в сутки. Выпивайте по 50–100 мл воды каждые полчаса. Рекомендуется употреблять минеральную или фильтрованную воду без газа.
- Ешьте измельченные блюда. Протертая пища легче усваивается. Еда должна быть отварной или приготовленной на пару. Все пищевые продукты и жидкости должны быть теплыми: от 15 до 50 °C.
- Откажитесь от продуктов, усиливающих секрецию желудка и кишечника. К ним относятся сложные углеводы в сыром виде: кислые ягоды, фрукты, крахмалистые овощи, растительная клетчатка.
- Полностью исключите спиртные напитки. Алкоголь тормозит процессы регенерации, нагружает почки и печень. Сократите количество соли. В день разрешается употреблять не более 6 г, то есть меньше одной чайной ложки.
После пищевого отравления диета должна быть особенно строгой. Добавляйте новые блюда в рацион постепенно, внимательно следите за самочувствием.
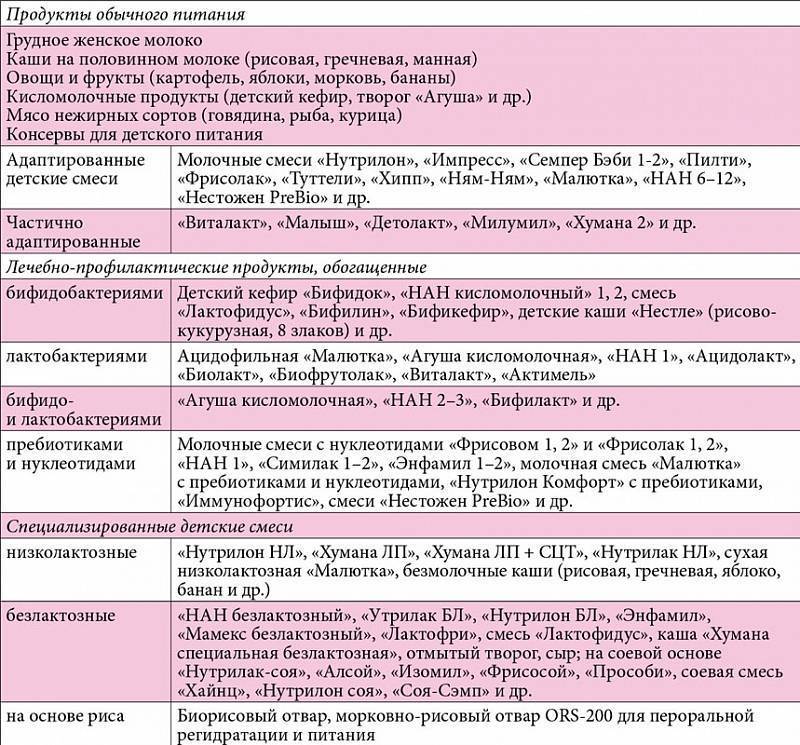
Смесь на полдник
Какие смеси мы можем использовать в питании детей с ОРВИ? Если речь идет о детях без пищевой непереносимости, то это стандартные вкусные смеси на основе цельного белка коровьего молока.
В линейке смесей Nestle есть два таких продукта – сухая смесь Clinutren Junior и жидкий, готовый к употреблению коктейль Resource Clinutren Junior.
Если ребенок нормально ест, нутритивную поддержку можно начать с первого продукта. Он умеренно калориен, имеет оптимальный белково-жировой состав. Плюс содержит пребиотики и пробиотики для усиления кишечного иммунитета.
Если же малыш ест мало и имеет дефицит массы тела, ему подойдет коктейль Resource Clinutren Junior. В меньшем объеме она содержит больше калорий. Так что, не переедая, не нагружая систему пищеварения, ребенок может получить вместе и энергию, и необходимый белок и витамины.

Обе смеси подходят для основного и дополнительного питания детей от 1 года до 10-11 лет. Они приятны на вкус и напоминают коктейли. Удобнее всего давать их детям в качестве второго завтрака или полдника. Если же малышу трудно выпить 200 мл сразу, давайте смесь дробно, как лекарство, разделив на 5-6 порций.
Продукт полезно получать в течение всей болезни и еще 2-3 недели после выздоровления.
Кроме того, обогащенные смеси полезны в период сезонных эпидемий ОРВИ и гриппа, при смене климата, при повышенных физических и эмоциональных нагрузках, например, во время экзаменов, а также при обострении хронических заболеваний.
Можно ли грибы при грудном вскармливании?
Период кормления грудью накладывает определенные ограничения на рацион питания кормящей мамы. Возраст, состояние здоровья ребенка определяют, можно ли грибы при грудном вскармливании. Также большое значение имеет, насколько они являются привычными в меню женщины. Если до и во время беременности мамочка часто ела грибы, тогда есть их при естественном вскармливании можно.
Новорожденный отличается чувствительностью пищеварительного тракта к пищевым нововведениям. Его организм пока не приспособлен переваривать сложно усваиваемую пищу. По этой причине на вопрос, можно ли грибочки при грудном вскармливании в первый месяц, педиатры отвечают отрицательно. Сначала рацион питания расширяется за счет низкоаллергенных, не вызывающих расстройство пищеварения продуктов. Более сложные вводятся только после них и при условии хорошего самочувствия грудничка.
Какие грибы можно есть?
Стоит выбирать вареные или тушеные блюда
Для приготовления блюд при естественном вскармливании грибы используются в свежем или сушеном виде. Предпочтительный способ тепловой обработки – варка, тушение, запекание. Во время жарки пропитываются большим количеством жира, содержащего вредные вещества из-за высоких температур.
К грибам, которые разрешено употреблять кормящим женщинам, относятся шампиньоны, вешенки, выращенные в специальных хозяйствах. Допустимо использовать в меню лисички за счет высокого содержания полезных веществ и белый гриб. Но последний можно есть только после года ребенку, т.к. он больше остальных накапливает вредные вещества, его сложно отличить от ядовитых горчака, желчного и сатанинского сорта.
Какие грибы нельзя?
При лактации матери следует убрать из своего меню полусырые, соленые, маринованные, консервированные, жареные блюда. Соль и специи нежелательно употреблять в большом количестве при естественном вскармливании. В консервах могут накапливаться вредные вещества, развиваться палочка ботулизма, что способно привести к плачевным последствиям.
Жареные теряют свое диетическое свойство за счет пропитывания маслом. Температура обработки таким способом выше, разрушается больше полезных веществ.
Шампиньоны при ГВ
В отличие от других видов, шампиньоны не впитывают вредные вещества из почвы, легче перевариваются и усваиваются (до 80-90%), выращиваются на фермах. Содержат клетчатку, которая выводит шлаки, яды и тяжелые металлы. Благотворно влияют на нервную, сердечно-сосудистую системы, помогают при запорах, восстанавливают организм после физических нагрузок, операций, родов, болезней.
Употребление шампиньонов при грудном вскармливании снижает уровень стресса у мамы, помогает справиться с головными болями, придает сил. Допустимо использовать при сахарном диабете. Калорийность 27 ккал на 100 г, что поможет восстановить форму после беременности. Для ребенка это наиболее безопасный вариант, редко вызывающий нежелательные реакции, при разумном употреблении.
Шампиньоны являются безвредным видом грибов
Можно ли маринованные грибы?
Подобные продукты очень нежелательны для питания в этот период. При грудном вскармливании маринованные грибы принесут больше вреда, чем пользы. Перевариваются, усваиваются хуже, содержат уксус, специи. Могут изменить вкус молока, что приведет к снижению лактации. Нередки случаи отравления этим блюдом.
Какая диета при дискинезии?
Когда возникает потребность поддержать здоровье с помощью изменения продуктового рациона необходимо ответить на вопрос – какая диета при дискинезии?
Диета при дискинезии основана на принципах излечения от заболеваний с помощью питания:
- Прежде всего, главный принцип такой диеты – дробность питания. Вместо обычных трёх — четырёх приёмов пищи дневное количество блюд и продуктов следует разделить на пять или шесть раз.
- Пищу принимается маленькими порциями с главной целью – избегать переедания.
- Основной упор делается на свежие овощи, фрукты, зелень и ягоды. В течение дня их нужно съедать много. Каждый приём пищи должен сопровождаться приёмом фруктов, овощей или зелени.
- Любые блюда необходимо сдабривать измельчённой зеленью (одну-две столовые ложки).
- Необходимо попрощаться с жирной пищей и животными жирами. Предпочтение отдаётся растительным нерафинированны маслам, но не более десяти грамм в сутки.
- Жареная, солёная, копчёная, маринованная, острая пища также находится под запретом. Предпочтение отдаётся блюдам, которые приготовлены с помощью варки, на пару или запекая в духовке.
- Употребление простых углеводов (сухого печенья, чая с сахаром, сладких блюд с сахаром) нужно минимизировать. Максимальной суточной дозой сахара является тридцать грамм этого продукта.
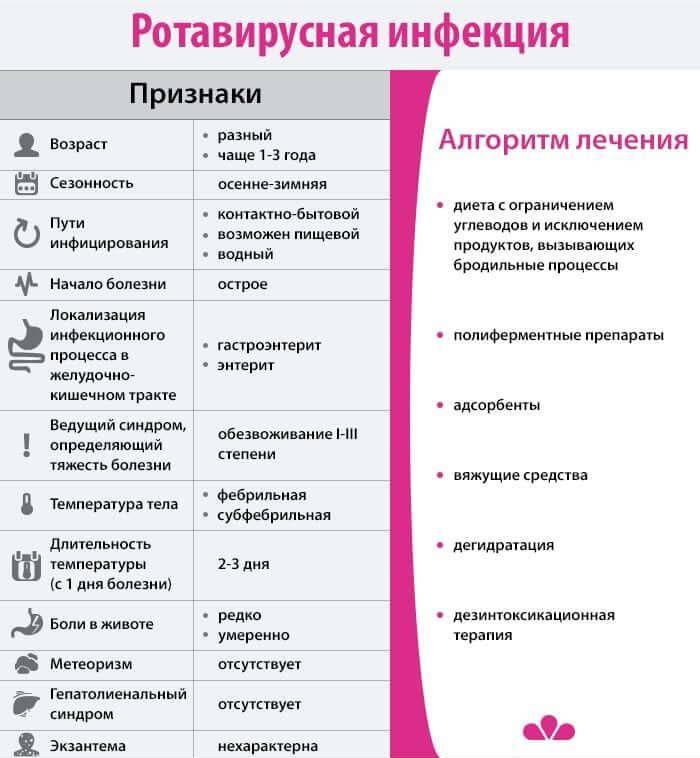
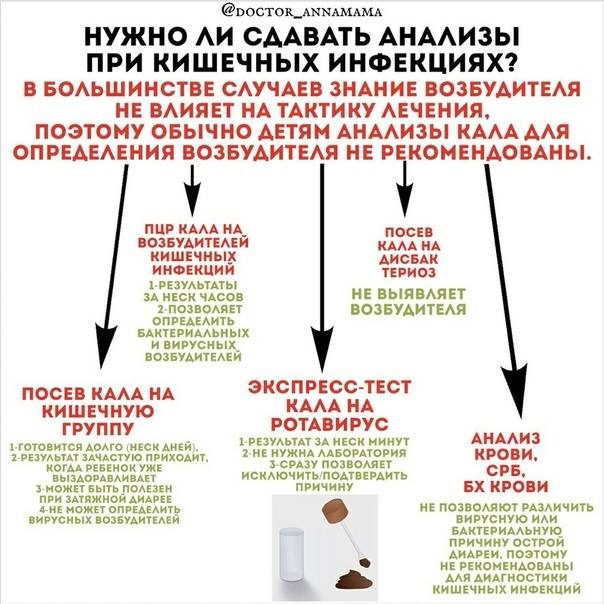
Признаки и симптомы кишечной инфекции
Для полного восстановления пищеварительной системы ребенка после болезни потребуется примерно2-3 недели
Поэтому очень важно соблюдать в это время диету после ротавируса у детей

В рационе малыша не должно быть:
- холодных блюд и напитков, мороженого, которые затрудняют пищеварительные процессы;
- бобовых культур, вызывающих метеоризм;
- цельного молока;
- ржаного хлеба;
- пшенной каши;
- овощей с грубыми пищевыми волокнами
В заключение
Чтобы ребенок вышел из «схватки» с ротавирусом победителем, настоятельно рекомендуем придерживаться советов лечащего врача. Соблюдайте с малышом диету, придерживайтесь рекомендованного режима питания. Следите, чтобы малыш получал достаточное количество жидкости.
При необходимости не отказывайтесь от госпитализации.
Еще читайте: Диета при ацетоне у детей
Через неделю малыш чувствует себя абсолютно здоровым. Но это не означает, что можно изменять рацион, переходить сразу на общий стол. Диета после ротавирусной инфекции у детей предполагает ограничения. После выздоровления нужно некоторое время воздержаться от употребления:
- охлажденных напитков, окрошки, мороженого, салатов;
- бобовых, кукурузы, гороха;
- цельного коровьего молока;
- свеклы, из-за грубых пищевых волокон, раздражающих кишечник;
- каши из пшена;
- хлеба из грубой или ржаной муки.

После перенесенной болезни нужно придерживаться ясельного рациона, даже если раньше ваш малыш ел те же блюда, что и взрослые. Не добавляйте в пищу специи, майонез, кетчуп. Используйте максимально натуральные продукты, исключите полуфабрикаты. Порции должны быть не слишком большими, разделите дневной рацион на 5-6 приемов пищи.
Автор статьи
Карина Осипова
Александра является постоянным экспертом портала PupsFull. Она пишет статьи о играх, беременности, воспитании и обучении, уходе за ребенком и здоровье мамы и ребенка.
Ротавирусная инфекция может наблюдаться у больного от одной до двух недель. Однако даже после полного исчезновения всех тревожных симптомов не спешите возвращаться от соблюдаемой диеты к привычному рациону.
В течение одного-двух месяцев рекомендуется прежнее меню, предписанное диетой, с постепенным включением в него новых продуктов:
- Добавляйте другие виды мяса, но используйте прежние методы обработки (варка, запекание, готовка на пару).
- Позднее включите овощи, запрещенные ранее диетой, предпочитая отварные варианты.
- Пробуйте фрукты, но не в сыром виде.
- Старайтесь как можно дольше отказываться от сладкого, алкоголя и газировки.
- Для восстановления микрофлоры кишечника на последнем месяце вводите кисломолочные продукты. Они обязательно должны быть свежими и обладать небольшим сроком годности.
Сладкое и выпечку вводите в последний момент, отдавая предпочтения домашнему мармеладу и мёду. При сильном желании съесть запретное можно попробовать изделия домашнего приготовления.
В этом случае есть возможность проконтролировать состав изготовляемых вкусностей и сделать их максимально полезными и безопасными даже для правил, установленных диетой.
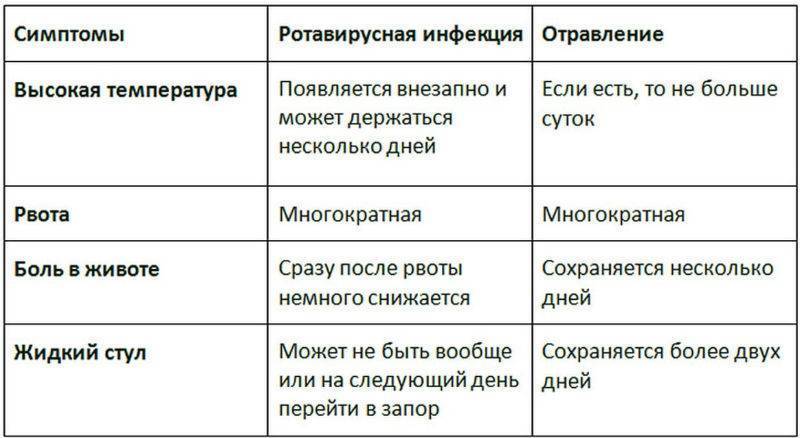
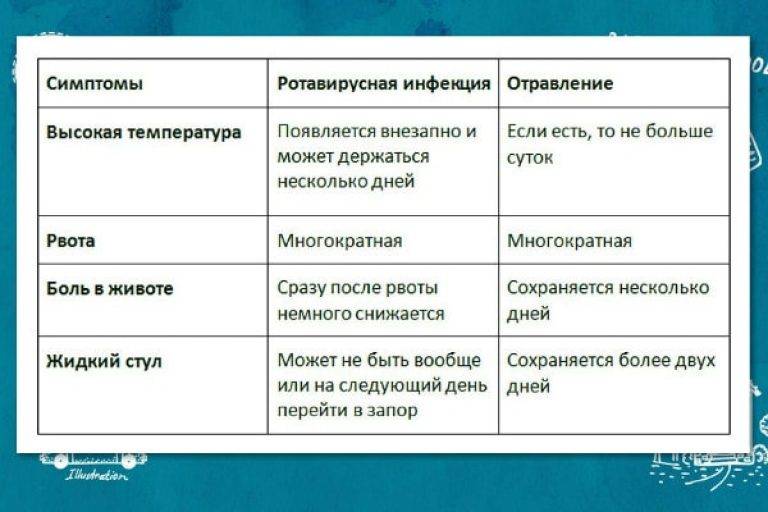
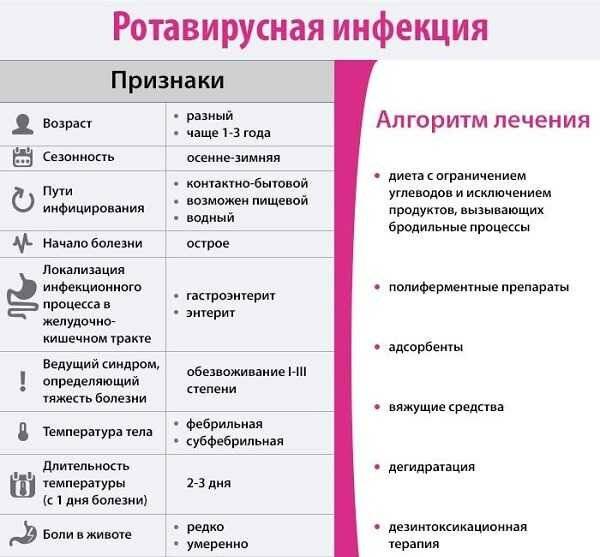
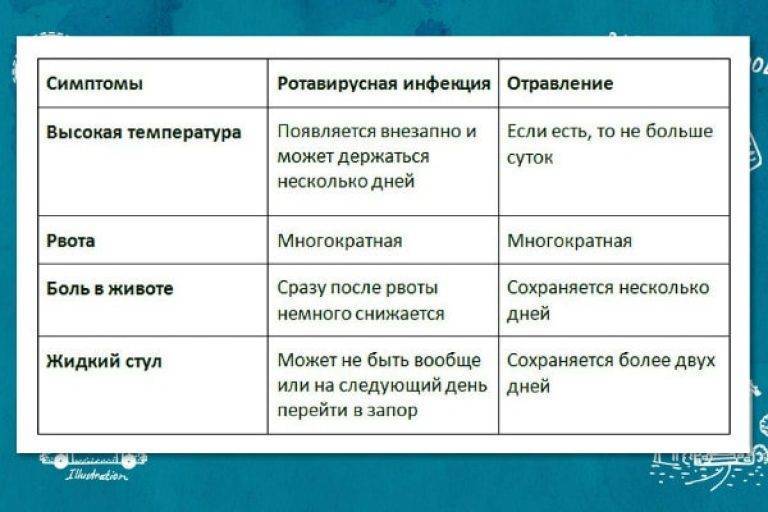
Несмотря на то, что мишенью вредного воздействия ротавируса становится пищеварительная система, первые признаки заболевания довольно размыты. В начальном периоде заболевания у малыша повышается температура, он может чихать или кашлять, у него краснеют миндалины и першит горло, поэтому родителям кажется, что их малыш подхватил обычную простуду.
Симптомы, похожие на простудные, продолжаются 3 – 5 дней, после чего наступает резкое ухудшение и проявляется истинный характер заболевания. У заболевшего ротавирусным гастроэнтеритом появляются признаки острой диспепсии, протекающие на фоне очень высокой температуры. Клиническая картина ротавирусного гастроэнтерита включает следующие симптомы:
- повышение температуры (ребенка лихорадит, столбик термометра достигает 39–40 градусов);
- тошнота и рвота (малыша рвет несколько раз в день);
- метеоризм (животик вздувается, урчит, скопившиеся газы причиняют ребенку боль);
- понос (отделяемое имеет водянистый вид и отличается зловонным запахом);
- вялость (малыш вял, сонлив, перестает активно играть и двигаться);
- снижение аппетита;
- запах ацетона изо рта.
Обзор
Норовирусная инфекция — наиболее распространенная причина рвоты и поноса у взрослых людей в осенне-зимний период.
 Иногда норовирусную инфекцию, как и ротавирусный гастроэнтерит, называют кишечным гриппом. Возбудитель норовирусной инфекции — норовирус крайне заразен. Он заражает людей всех возрастов и вызывает рвоту и понос.
Иногда норовирусную инфекцию, как и ротавирусный гастроэнтерит, называют кишечным гриппом. Возбудитель норовирусной инфекции — норовирус крайне заразен. Он заражает людей всех возрастов и вызывает рвоту и понос.
Есть по меньшей мере 25 различных штаммов норовирусов, которыми может заразиться человек. Они являются наиболее распространенным возбудителем острого расстройства пищеварения (гастроэнтерита).
Оценить встречаемость норовирусной инфекции в России проблематично — часто больные с симптомами кишечного гриппа не обращаются за медицинской помощью, или же им не проводятся анализы на выявление возбудителя заболевания. Хотя кишечный грипп более распространен в зимнее время года, заразиться им можно в любой сезон.
Период времени с момента заражения и до появления симптомов (инкубационный период) обычно составляет 12-48 часов. В это время вы можете заразить других людей.
От норовируса нет специфического лекарства, с помощью медикаментов можно лишь облегчить состояние и ускорить выздоровление. Обычно инфекция протекает в легкой форме. Хотя это неприятное заболевание, обычно оно не представляет угрозы здоровью, и большинство людей выздоравливают через несколько дней без помощи терапевта.
Ниже приводятся рекомендации по облегчению симптомов, если вы заболели кишечным гриппом:
- много пить во избежание обезвоживания;
- принимать парацетамол при высокой температуре, боли и ломоте;
- если хочется есть, ешьте легкоусвояемую пищу;
- оставайтесь дома — не ходите на работу, так как норовирус крайне заразен, а врача при необходимости вызывайте на дом;
- обращайтесь к терапевту за консультацией, если симптомы не проходят дольше нескольких дней или если вы уже болеете другим тяжелым заболеванием.
Необходимо проявлять особую осторожность, чтобы не допустить обезвоживания у младенцев и маленьких детей с поносом и рвотой, давая им обильное питье. Младенцам и маленьким детям можно продолжать давать молоко
О пробиотиках для детей
02.03.202119:13
В педиатрии с доказанной эффективностью есть несколько пробиотиков На основе бифидобактерий штамма BB-12 препараты «Бифиформ Бэби», «Бифиформ Малыш», «Линекс для детей» Используется при коликах, кишечных инфекциях, запоре На основе лактобактерий штамм reuteri DSM 17938 препараты «БиоГая Пробиотик. Детские капли», «РелаЛайф», «РелаДропс», «РелаТипат» Используется при коликах, диарее На основе лактобактерий LGG препарат «Нормобакт L» Используется при коликах, метеоризме, диарее и запоре Сахаромицеты буларди — препарат «Энтерол» используется при диарее
Диета при гипомоторной дискинезии
Гипомоторная дискинезия проявляется в снижении обменных процессов и моторной функции органов пищеварения. Выделяют гипомоторную (гипокинетическую) дискинезию кишечника, желчного пузыря и желчных путей.
Причины возникновения гипомоторных нарушений кишечника были рассмотрены ранее. Диета при гипомоторной дискинезии кишечника позволяет привести к норме нарушенные функции органов пищеварении и включает в себя следующие принципы:
- Пищу необходимо принимать часто и малыми порциями.
- Пищу нужно употреблять в тёплом виде.
- Холодные виды пищи способствуют улучшению опорожнения кишечника.
- Технология обработки пищи выглядит следующим образом. Блюда нужно готовить на пару, с помощью варки, тушить, запекать в духовке.
В рацион питания больного вводятся продукты, которые способны стимулировать моторные функции кишечника и наладить регулярный процесс опорожнения толстой кишки:
- разварные каши – гречневая, пшенная, перловая, приготовленные на воде;
- овощи в любом виде и свежая зелень;
- фрукты и ягоды в больших количествах, особенно, бананы и яблоки;
- сухофрукты – финики, инжир, чернослив, курагу;
- кисломолочные продукты – кефир, ряженка, простокваша, натуральные йогурты, творог, различные сорта сыра, сметану;
- соки из свежих овощей и фруктов; компоты, морсы из фруктов, сухофруктов и ягод;
- хлеб ржаной и пшеничный из муки грубого помола;
- отруби, которые можно добавлять в супы и каши;
- нежирные виды мяса, птицы и рыбы; субпродукты;
- первые блюда – овощные вегетарианские, крупяной овсяный; борщ, свекольник, щи, рассольник; холодный фруктовый суп;
- различные растительные масла;
- сливочное и топлёное масло;
- яйца, сваренные вкрутую;
- различные сладости – сахар, мёд, мороженое, варенье, желе; сладкое нужно есть в небольших количествах и не более одного раза в день;
- возможно употребление неострых пряностей;
- из напитков – некрепкий чай и квас.
Необходимо исключить из рациона питания больного (или сильно ограничить) те продукты, которые способствуют бродильным процессам и гниению в кишечнике:
- бобовые – фасоль, горох, чечевицу, нут, сою и так далее;
- капусту;
- виноградный и яблочный соки.
Перечень запрещённых продуктов выглядит следующим образом:
- жирные сорта мяса, птицы и рыбы;
- копчёные продукты;
- крупы – рис, манка и овсяные хлопья;
- макаронные изделия – вермишель, лапша, макароны;
- из овощей – картофель, редис, редька, репа, лук, чеснок;
- острые приправы, специи и блюда – перец, горчица, хрен, аджика и так далее;
- хлебобулочные изделия – хлеб из муки высшего сорта; выпечка из сдобного и слоёного теста; изделия из муки высшего сорта – печенье и так далее;
- консервированные продукты;
- кулинарные жиры различных видов;
- из напитков – крепкий чай, кофе, какао, молоко, кисель;
- из сладостей – шоколад, шоколадные конфеты, шоколадные пасты и кремы;
- из фруктов и ягод – айва и черника;
- любые алкогольные напитки разной крепости.
Лекарственные травы и сборы, которые хорошо применять при гипомоторной дискинезии кишечника – кора крушины, лист сенны, ревень, жостер. Эти растения обладают слабительным эффектом, что стимулирует моторику кишечника.
Диета при гипомоторной (гипокинетической) дискинезии желчного пузыря и желчевыводящих путей будет рассмотрена в следующем разделе.
[], [], [], [], [], [], []
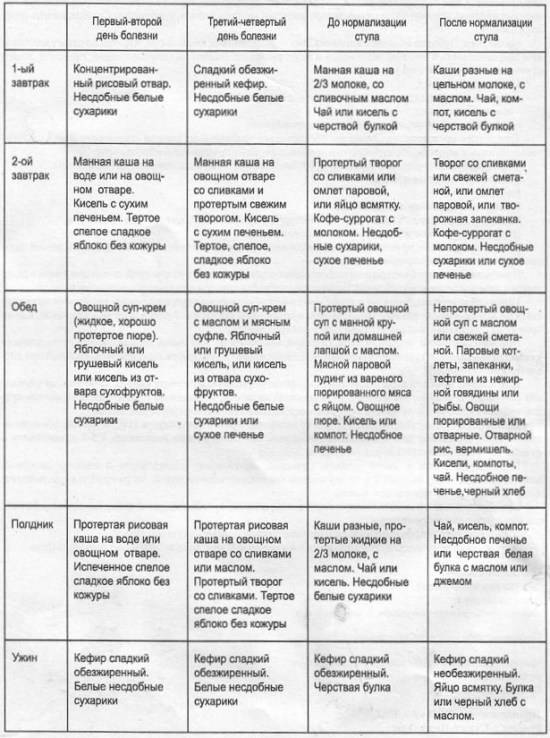
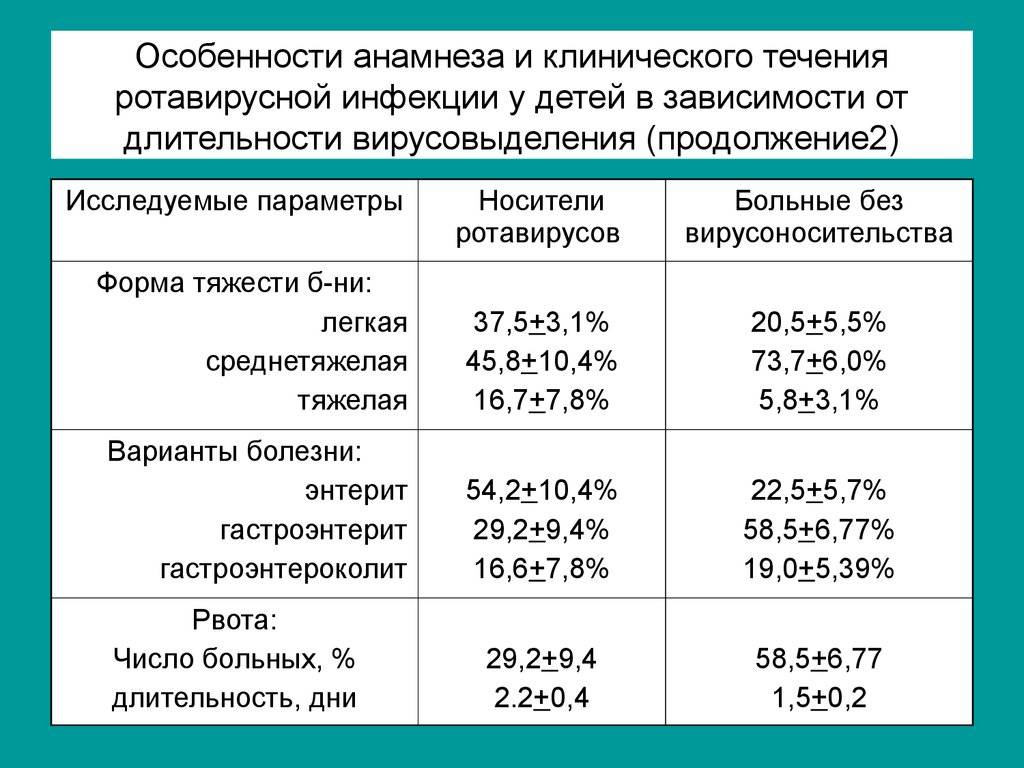
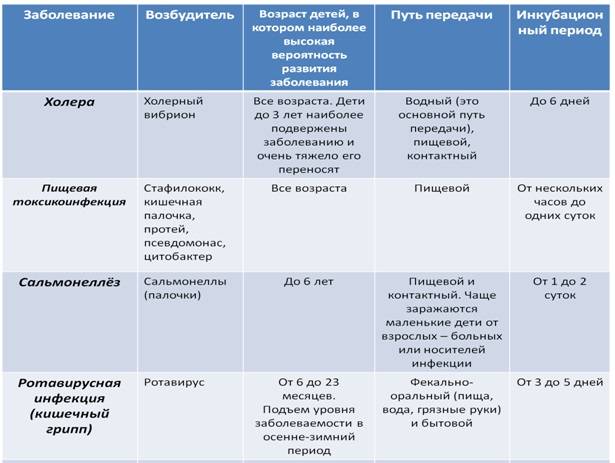
Симптомы ротавирусной инфекции у взрослых
Взрослые также болеют ротавирозом, но некоторые могут принять его симптомы за обычное временное расстройство пищеварения (говорят, «что-то не то съел»). Тошнота и рвота обычно не беспокоят, может быть общая слабость, снижение аппетита, повышение температуры и жидкий стул, но не длительное время. Ротавирусная инфекция у взрослых часто протекает бессимптомно. Несмотря на стертость симптомов, больной остается заразным все это время. Более легкое протекание ротавирусной инфекции у взрослых объясняется не только более сильным иммунитетом, но и большей приспособленностью желудочно-кишечного тракта к такого рода встряскам. Обычно если в семье или в коллективе есть инфицированный, то в течение 3-5 суток поочередно начинают заболевать и остальные. Предотвратить заражение от носителя инфекции возможно только в случае активной иммунной системы.
Лечение ротавирусной инфекции у детей
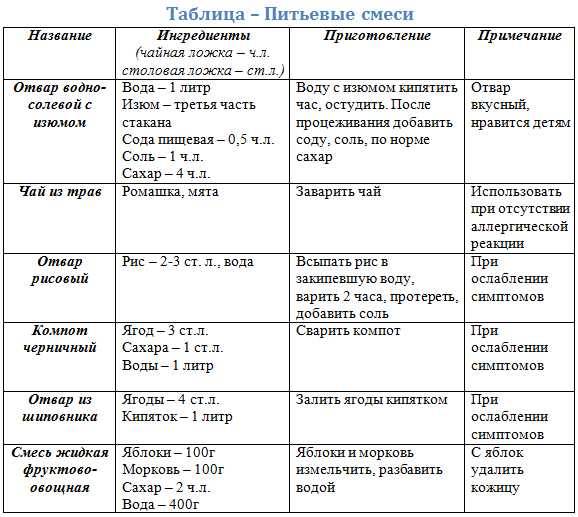
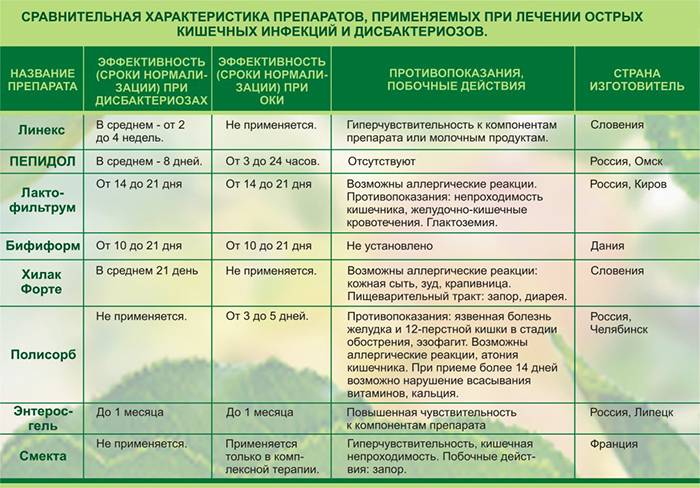
Препаратов, убивающих ротавирус не существует, поэтому лечение ротавирусной инфекции симптоматическое и направлено на нормализацию водно-солевого баланса, нарушенного при рвоте и поносе и на предотвращение развития вторичной бактериальной инфекции. Основной целью лечения является борьба с результатами воздействия инфекции на организм: дегидратацией, токсикозом и связанными с ними нарушениями сердечно-сосудистой и мочевыделительной систем.
При появлении симптомов желудочно-кишечного расстройства ни в коем случае не давать ребенку молоко и молочные, даже кисло-молочные продукты, в том числе кефир и творог — это отличная среда для роста бактерий.
Аппетит у ребенка снижен или отсутствует, заставлять ребенка кушать не следует, дайте ему выпить немного киселя (домашнего, сваренного из воды, крахмала и варенья), можно попоить куриным бульоном. Если ребенок не отказывается от еды, можно покормить его жидкой рисовой кашей на воде без масла (немного подсластить). Главное правило — давать еду или питье маленькими порциями с перерывом, чтобы предотвратить рвотный рефлекс. В дни с сильной рвотой или поносом нужно восполнить объем жидкости и солей, вымытых с жидким стулом и рвотными массами.
Температуру ниже 38С сбивать не следует, если больной ее переносит удовлетворительно. Сбить температуру выше 38С помогают влажные обтирания слабым водочным раствором — обтирать нужно все тело ребенка целиком, не допуская перепада температуры между участками тела, после обтирания надеть на ноги тонкие носочки. Ребенка с высокой температурой не кутать.
Лечение ротавирусной инфекции у взрослых
Особого лечения не требуется. При выраженных симптомах лечение симптоматическое. Не допускайте контакта с детьми во время заболевания ротавирозом, чтобы не заразить их.
Осложнения ротавирусной инфекции
При правильном лечении ротавирусная инфекция протекает без осложнений. Если не поить ребенка с рвотой и поносом часто, особенно это касается детей до года, возможно обезвоживание организма вплоть до летального исхода. Если не принять меры, возможно присоединение бактериальной кишечной инфекции и болезнь будет протекать еще более тяжело. Обязательно следите за температурой тела ребенка, длительное повышение температуры выше 39С ведет к отмиранию клеток, в первую очередь, клеток головного мозга.
Летальный исход наблюдается в 2-3 % случаев, в основном среди детей с ослабленным здоровьем. После выздоровления перенесенная ротавирусная инфекция не влечет никаких долговременных последствий и прогноз благоприятный.
Профилактика ротавирусной инфекции
В качестве эффективного средства против ротавируса ВОЗ рекомендует проведение профилактической вакцинации.
Для специфической профилактики ротавироза на настоящий момент существует две вакцины, прошедшие клинические испытания. Обе принимаются орально и содержат ослабленный живой вирус. Ротавирусные вакцины в настоящее время доступны только в Европе и США.
Неспецифическая профилактика заключается в соблюдении санитарно-гигиенических норм (мытьё рук, использование для питья только кипячёной воды).
Антибиотик не излечивает
08.02.202115:57
С инфекцией в организме борется иммунитет Он атакует микробы клетками и антителами Зачищает поле боя от трупов Антибиотик же просто помогает в убийстве бактерий, либо останавливает их размножение Всю остальную работу делает иммунитет Чем он сильнее, тем быстрее излечение Антибиотики спасают от осложнений бактериальных инфекций При ангине не дают развиться ревматической лихорадке, при отите-менингиту, при пневмонии — абсцессу лёгкого Уже развившиеся осложнения тоже лечат антибиотиком, правда более сильным и чаще всего в больничке Уже отмечал, что назначить никогда не поздно, но в крайность впадать тоже не нужно На иммунитет нужно рассчитывать, но и вовремя помочь тоже
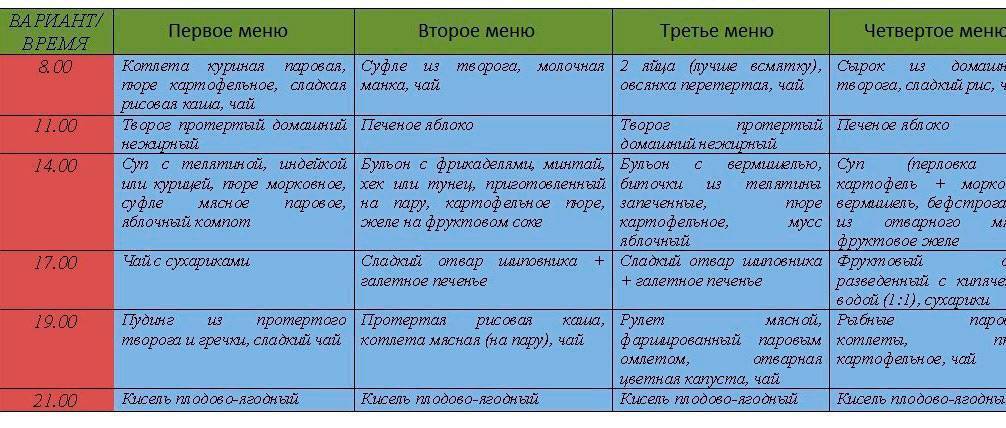
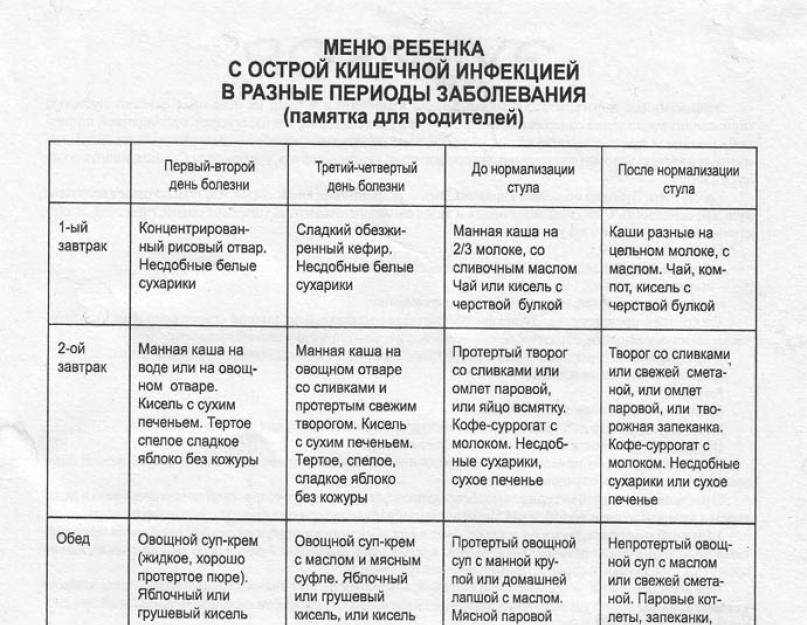
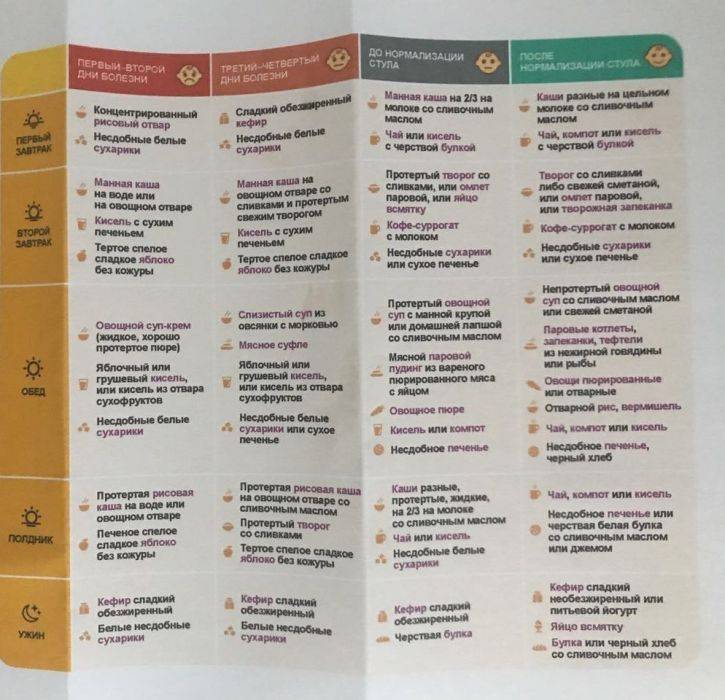
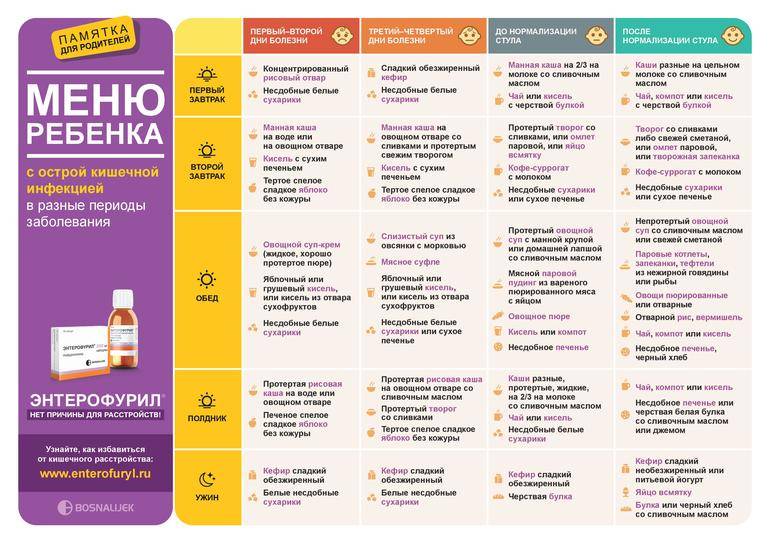
Кормление детей при ротавирусе
Во время болезни рекомендуется специальная диета для восстановления функций кишечника.
Если температура у малыша держится в пределах допустимых норм и его удается регулярно поить, то уже на второй-третий день болезни наступит облегчение.
Первые два дня болезни у детей отсутствует аппетит, заставлять их есть не стоит. Все силы организма идут на борьбу с инфекцией.
Для организма нерационально тратить энергию на усваивание питания. Поэтому первое время достаточно только обеспечить малышу необходимое количество жидкости.
Видео:
На второй день рвота станет реже, каловые массы будут не жидкими, а кашеобразными. К этому времени у детей появляется аппетит, они могут попросить есть.
Но не следует давать ребенку обычную пищу сразу после того, как его самочувствие улучшилось. Во время ротавирусной инфекции и первое время после выздоровления питание должно носить лечебный характер.
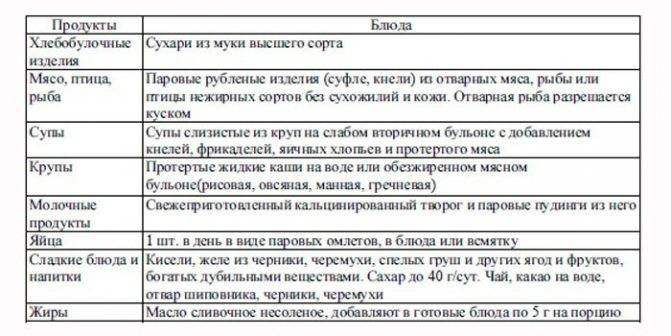
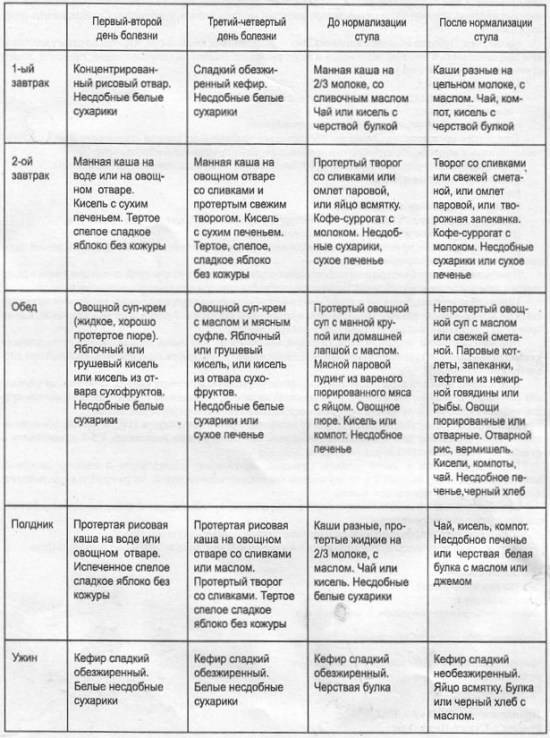
Диета при ротавирусной инфекции должна исключать продукты, раздражающие слизистую оболочку кишечника. Питание больного в первые дни должно состоять в основном из каш и киселей.
Рис поможет нормализовать стул, так как обладает вяжущими свойствами. Пойдет на пользу и питание гречневыми и овсяными кашами.
Для детей первого года жизни рекомендуется злаковая диета, включающая употребление разнообразных безглютеновых и безмолочных каш.
Позже можно кормить ребенка и тушеными овощами, мясом птицы, супами, картофельным пюре. Можно готовить паровые котлеты и биточки.
Рекомендуется исключить из меню следующие продукты:
- свежий хлеб;
- мучные блюда;
- жирную пищу;
- консервированные продукты;
- свежие фрукты;
- бобовые;
- некоторые виды овощей (редиску, капусту).
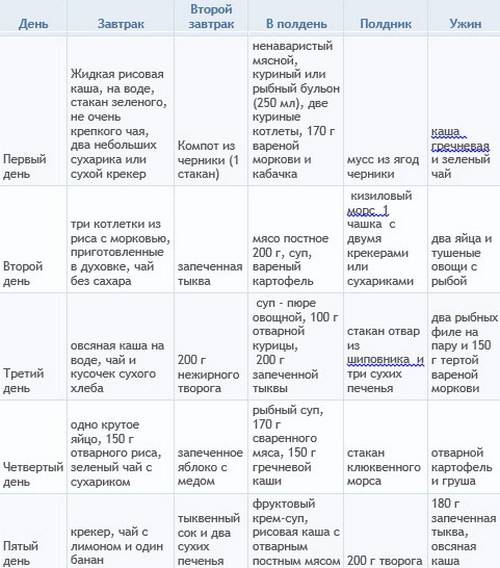
Кроме того, следует ограничить употребление сахара. Меню для детей после ротавирусной инфекции должно состоять из протертых вареных или тушеных блюд, овощи, рыбу и мясо можно готовить на пару.
Можно добавить в меню сухарики и не слишком сладкое сухое печенье в небольших количествах. Такая диета должна соблюдаться на протяжении нескольких недель после выздоровления.
Питание должно быть частым, маленькими порциями.
После того как стул ребенка восстановится, можно вводить в питание кисломолочные продукты:
- натуральные кефиры;
- йогурты;
- нежирную сметану;
- творог.
Бактерии, содержащиеся в них, помогут восстановить микрофлору кишечника. Диета на этапе восстановления обязательно должна содержать кисломолочные продукты.
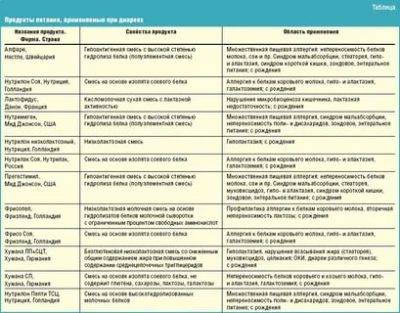
Если у малыша непереносимость лактозы, то, посоветовавшись с педиатром, вместо кисломолочных продуктов можно принимать фармацевтические препараты, содержащие живые бифидобактерии.
Нельзя вводить в меню новые продукты питания до тех пор, пока кишечник полностью не восстановится.
Так как организмы у всех деток разные, восстановительная диета после выздоровления для каждого конкретного ребенка должна обсуждаться с лечащим врачом.

Лечебная диета во время болезни – это залог быстрого выздоровления и получения стойкого иммунитета к инфекции в будущем. Необходимо отнестись к правильному питанию очень серьезно.
Важно помнить о том, что детский организм значительно ослабляется после перенесенной ротавирусной инфекции, поэтому не стоит заставлять малыша есть насильно. Необходимо кормить ребенка только тогда, когда он сам просит кушать. Не следует и перекармливать
Соблюдайте предписания врача, корректируйте профилактическую диету по его рекомендациям
Не следует и перекармливать. Соблюдайте предписания врача, корректируйте профилактическую диету по его рекомендациям
Необходимо кормить ребенка только тогда, когда он сам просит кушать. Не следует и перекармливать. Соблюдайте предписания врача, корректируйте профилактическую диету по его рекомендациям.
Будьте здоровы!
Антибиотик дозируют на вес тела
06.02.202114:20
Правильное дозирование антибиотика очень важно Во-первых, обеспечивает проникновение и накопление в очаге бактериальной инфекции (пазухи носа, среднее ухо, лёгкое и т.д.) Во-вторых, обеспечивает должную концентрацию для убийства бактерий У детей расчёт дозы производится на вес тела в мг на кг Чем точнее расчёт, тем эффективнее лечение и меньше побочных эффектов Дети одного возраста могут отличаться по весу значительно Для удобства дозирования антибиотики для детей делают в суспензиях Необходимо правильно развести их водой, следуя инструкции Прилагаются мерные ложки, стаканчики или ложки, при этом дозирование производится в мл Если врач написал дозу в мг, то нужно уточнить её в мл суспензии
Суть диеты
Лечебное питание при мочекаменной болезни помогает организму восстановиться и выступает отличной профилактикой. Суть диеты в уменьшении факторов риска, вызывающих формирование камней. К таким факторам относятся: изменение кислотности мочи и снижение ее суточного объема, повышенное содержание в урине кальция, оксалатов, фосфатов и мочевой кислоты, пониженная концентрация цитрата.
Рассмотрим главные постулаты питания, на которых строится диета для выздоровления:
- Жидкость
Для того чтобы суточный диурез был в норме, в день необходимо выпивать не менее двух литров жидкости. Это важный фактор профилактики болезни. Употребление большого количества воды снижает насыщенность мочи камнеобразующими солями. Согласно проведенным исследованиям 2,5 литров воды в день на 40% снижает риск развития патологии. Рекомендуется пить цитрусовые соки. В состав цитруса входят цитраты, повышающие рН мочи и снижающие риск развития болезни.
- Белок
Повышенное употребление белка животного происхождения провоцирует развитие недуга. Кроме того, белок способствует ожирению, которое ассоциировано с мочекаменной патологией. Животный белок повышает концентрацию кальция и мочевой кислоты в моче, снижает содержание цитратов.
- Углеводы
Избыток фруктозы в организме – это риск ожирения, мочекаменной болезни и метаболического синдрома. Вещество вызывает инсулинорезистентность, что провоцирует повышенный уровень мочевой кислоты, и снижение рН мочи.
- Жиры
Питание, богатое жирами не является фактором формирования камней. Но их избыточное употребление связано с ожирением, которое провоцирует конкременты. Люди с ожирением страдают от повышенной концентрации в моче мочевой кислоты, кальция, натрия, оксалатов и сульфатов.
- Соль
Во время лечения необходимо ограничить употребление натрия. Его избыток влечет изменения в количественном и качественном составе мочи. Но с другой стороны, соль увеличивает объем и рН мочи.
- Мочевая кислота
Избыточное употребление пищи с протеинами и пуринами увеличивает риск болезни.
- Высокое содержание пуринов – из рациона необходимо исключить субпродукты, все виды бобовых, консервы, мясные бульоны, мясо, рыбу, пиво.
- Умеренное содержание пуринов – рекомендуется ограничить употребление морской и пресноводной рыбы, мяса, птицы, зернового хлеба и злаков, яиц, кофе, чая, цветной капусты, бобовых и шпината.
- Низкое содержание пуринов – разрешено кушать различные крупы, хлебобулочные изделия, орехи, овощи с низким содержанием пуринов, овощные супы, молочные продукты, безалкогольные напитки.
О папилломавирусной инфекции
18.01.202117:28
Вирус папилломы человека способен вызывать как доброкачественные, так и злокачественные новообразования Распространенность ВПЧ-инфекции среди женщин с нормальной цитологией составляет 11-12%, а с измененной-растет пропорционально тяжести изменений, достигая 90-100% Наблюдается рост рака шейки матки и других новообразований, связанных с ВПЧ Это рак прямой кишки, вульвы, влагалища,полового члена, ротоглотки, гортани В большинстве случаев инфекция течёт бессимптомно и разрешается самостоятельно в течение 12-24 месяцев Нет никакого специфического лечения
Важные моменты
Если у вас есть хронические заболевания желудочно-кишечного тракта, например, панкреатит, гастрит, холецистит, то при составлении диетического меню необходимо учитывать их особенности. Поэтому для составления грамотного диетического меню обязательно обратитесь к врачу. При необходимости доктор назначит дополнительную медикаментозную поддержку.
Продолжительность восстановительного периода зависит от тяжести интоксикации, возраста и общего состояния здоровья. Придерживайтесь щадящей диеты не менее двух недель подряд. Примерно столько же времени понадобится на нормализацию кишечной микрофлоры.
Не спешите вводить в рацион любимые блюда и продукты. Употребляйте их маленькими порциями и внимательно следите за реакцией организма.
Список литературы
- Медицинская энциклопедия. — М. «КЛАССИФИКАЦИЯ ПИЩЕВЫХ ОТРАВЛЕНИЙ» (утв. N 2436-81 от 30.07.81 г.)
- Диетология/ под ред. Барановского Ю.А. — 3-е издание. СПб. 2008 г.
- Рациональная терапия заболеваний органов пищеварения: Руководство для практикующих врачей/ В.Т. Ивашкин, Т.Л. Лапина и др.; Под общ. Редакции ей В.Г. Ивашкина. – М.: Литтера, 2007.
- КЛИНИЧЕСКАЯ ДИЕТОЛОГИЯ: Руководство для врачей/ под ред. Т.Э. Боровик, К.С. Ладодо. — М.:МИА., 2015 Изд. 2 стр. 298-328, стр. 500-517
Диета при заболевании и питание ребенка после перенесенного ротавируса
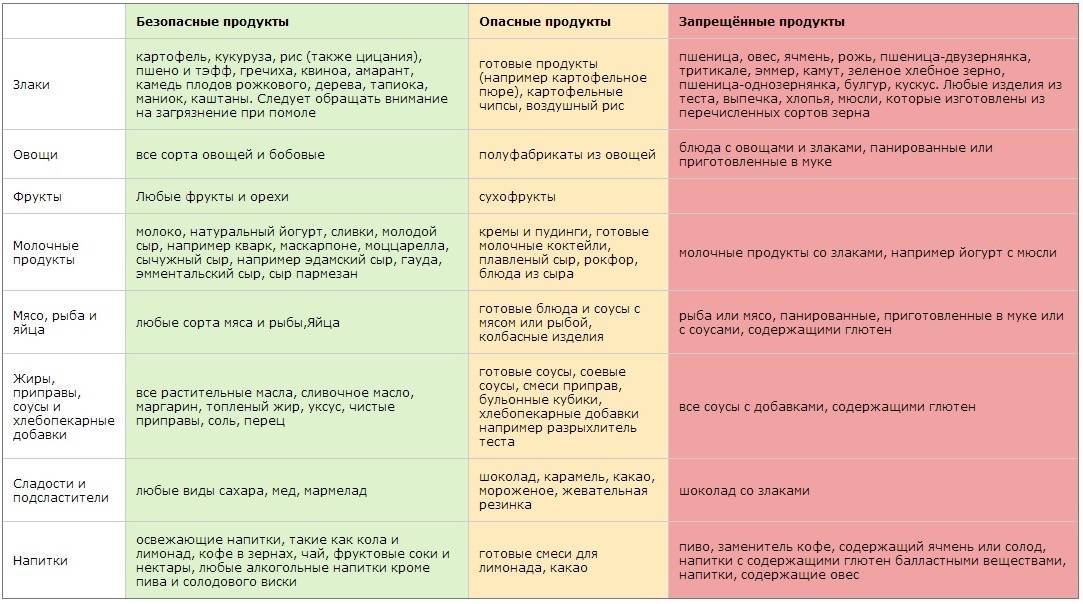
Ротавирусный гастроэнтерит, в большинстве случаев, влечет за собой лактазную недостаточность, то есть временную неспособность ферментов кишечника к расщеплению молочного сахара. Поэтому во время острой фазы болезни потребление молочных продуктов ребенком нежелательно. Кроме молока, при кишечном гриппе из детского меню следует исключить следующие компоненты:
- свежий хлеб, сдобу и макаронные изделия;
- наваристые супы и бульоны;
- фрукты и приготовленные на их основе пюре и напитки;
- мясо и рыбу жирных сортов;
- рыбные консервы;
- любые виды колбасных изделий;
- копчености и соленья;
- блюда из ячневой, пшенной и перловой крупы;
- редьку, капусту, редис, огурцы, лук и чеснок;
- сладости, шоколад и какао-продукты
Правильное питание после ротавируса у ребенка, равно как и рацион малыша во время болезни, может включать в себя:
- вегетарианские супы с протертыми или хорошо разваренными овощами;
- рисовую или манную кашу без масла, приготовленную на воде;
- обезжиренные бульоны;
- приготовленный на пару омлет (одно яйцо в день);
- домашнее пюре из моркови;
- паровые тефтели из нежирного мясного или рыбного фарша;
- запеченные яблоки;
- домашние сухарики из белого батона (без корочек);
- несладкие кисломолочные продукты и обезжиренный творог
Путь вируса лежит… через желудок
На сегодняшний день фекально-оральный механизм передачи вируса COVID-19 инфекции общепризнан наряду с респираторным. Есть исследования, говорит эксперт, которые показывают, что вирус SARS-CoV-2 обнаруживается в тканях желудка, печени, пищевода, тонкой и толстой кишки. В ходе исследований также установлено, что РНК вируса SARS-CoV-2 может сохраняться в кале пациентов с перенесенной коронавирусной инфекцией до 40 дней после нормализации мазков из носоглотки, т. е. спустя почти полтора месяца после лабораторно подтвержденного выздоровления.
Вместе с тем у человека, заболевшего коронавирусной инфекцией, вовсе не обязательно разовьются желудочно-кишечные проявления, в том числе это справедливо и в отношении пациентов с хроническими заболеваниями органов системы пищеварения. В недавно опубликованном метанализе 78 исследований с участием более 12,7 тысячи пациентов было показано, что симптомы со стороны ЖКТ наблюдаются у каждого 5-го пациента с COVID-19 инфекцией.
Среди жалоб, которые предъявляют пациенты с гастроинтестинальными проявлениями, наиболее часто упоминаются:
- потеря аппетита — 22,3%;
- диарея — 12,4%;
- тошнота или рвота — 9%;
- боль в животе — 6,2%.