SQLITE NOT INSTALLED
Симптомы холедохолитиаза
Камни билиарного тракта могут мигрировать в двенадцатиперстную кишку бессимптомно. Желчная колика развивается в случае нарушения их продвижения и частичной обструкции. Более полная обтурация вызывает дилатацию холедоха, желтуху и, в конечном счете, развитие бактериальной инфекции (холангита). Камни, блокирующие фатеров сосочек, могут вызвать желчнокаменный панкреатит. У некоторых пациентов (обычно пожилых людей) билиарная обструкция камнями может развиваться без предшествующей симптоматики.
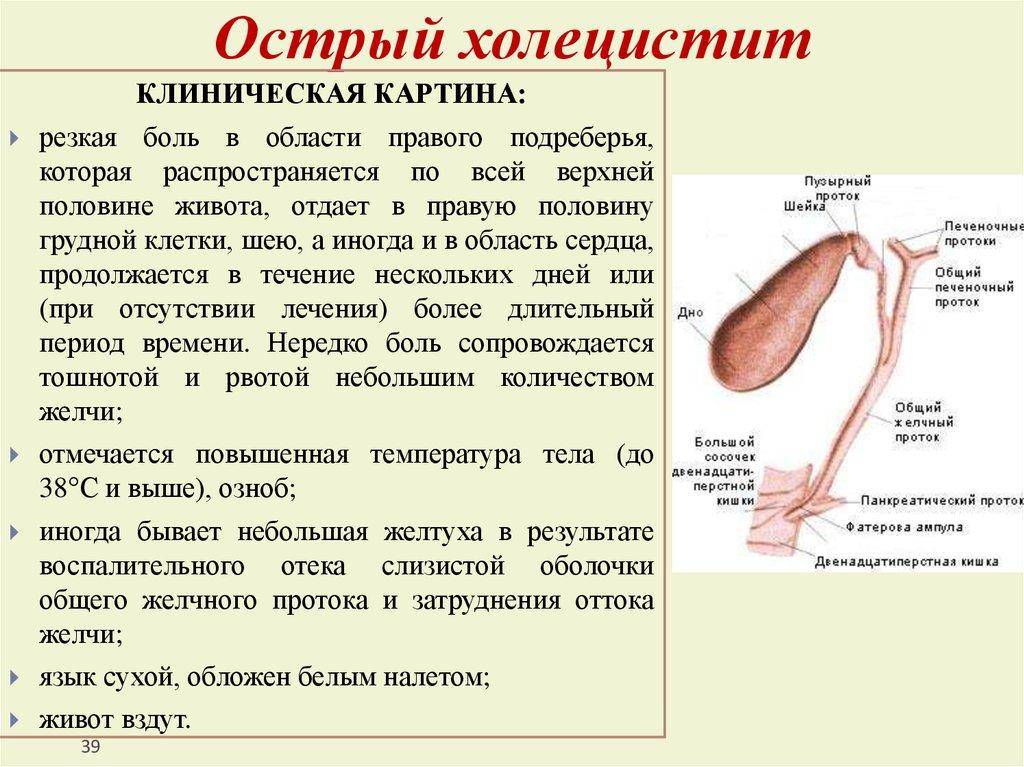
Острый холангит при обструктивных поражениях билиарного тракта инициируется микрофлорой двенадцатиперстной кишки. Хотя большинство (85 %) случаев является следствием конкрементов билиарного тракта, обструкция желчных путей может вызываться опухолями или другими причинами. Микрофлора представлена главным образом грамотрицательными микроорганизмами (например, Escherichia coli Klebsiella Enterobacter); более редко грамположительными микроорганизмами (например, Enterococcus) и смешанной анаэробной микрофлорой (например, Bacteroides Clostridia). Симптомы включают боль в животе, желтуху, лихорадку и озноб (триада Шарко). При пальпации определяются болезненность живота, увеличенная и болезненная печень (нередко формируются абсцессы). Спутанность сознания и гипотензия являются проявлениями запущенности процесса, а летальность составляет приблизительно 50 %.
Дивертикулы жёлчного пузыря и протоков
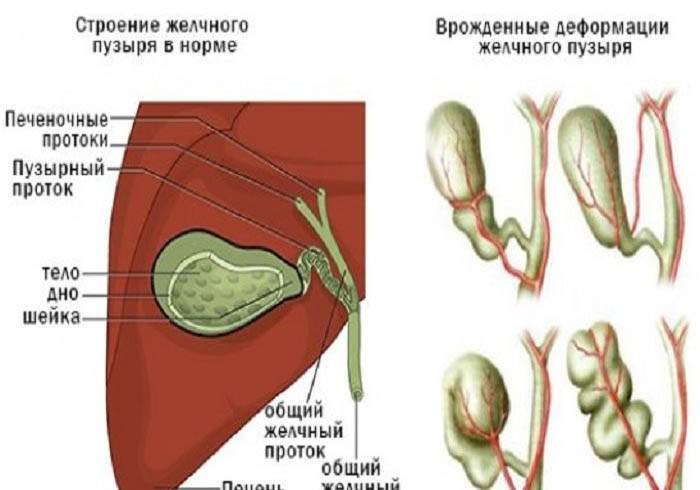
Дивертикулы тела и шейки могут исходить из сохраняющихся пузырно-печёночных протоков, которые в норме в эмбриональном периоде соединяют жёлчный пузырь с печенью.
Дивертикулы дна образуются при неполном повторном формировании просвета в плотном эпителиальном зачатке жёлчного пузыря. При перетягивании неполной перегородкой области дна жёлчного пузыря образуется небольшая полость.
Эти дивертикулы встречаются редко и не имеют клинического значения. Врождённые дивертикулы следует отличать от псевдодивертикулов, развивающихся при заболеваниях жёлчного пузыря в результате его частичной перфорации. Псевдодивертикул в таком случае обычно содержит крупный жёлчный камень.
[], [], [], []
Лечение желчнокаменной болезни у детей
Лечение желчнокаменной болезни включает следующие мероприятия:
- диетотерапия — механически и химически щадящее питание (исключить яичные желтки, жареную и жирную пищу, свежую сдобу, шоколад, сливки, сметану, солёные и острые блюда);
- предотвращение холекинетического действия;
- хирургическое лечение;
- препараты урсодезоксихолевой кислоты;
- комбинированное лечение.
Урсодезоксихолевая кислота
Урсодезоксихолевая кислота обладает несколькими эффектами: антихолестатический, литолитический, гипохолестеринемический (препарат назначают только при холестериновых камнях менее 1,5 см в диаметре, при мелких взвешенных камнях в количестве более 10), антифибролитический, иммуномодулирующий (регуляция апоптоза), антиоксидантный.
Механизм действия урсодезоксихолевой кислоты:
- замещение дефицита солей жёлчных кислот;
- угнетение синтеза и всасывания холестерина (уменьшение его концентрации в жёлчи);
- предупреждение повторного образования кристаллов холестерина;
- растворение холестерино-жёлчных камней;
- образование жидких кристаллов.
Лечение проводят в течение 24 мес, необходим непрерывный приём препарата в возрастной дозе с интервалом не более 7 дней. Каждые 3 мес проводят УЗИ.
Оптимальный режим дозирования урсодезоксихолевой кислоты у детей:
- холестаз новорождённых, связанный с полным парентеральном питанием, — до 45 мг/(кгхсут) однократно на ночь;
- неонатальный холестаз — 30-40 мг/(кгхсут);
- желчнокаменная болезнь — 10-15 мг/(кгхсут);
- первичный склерозирующий холангит — 12-15 мг/(кгхсут). Препараты урсодезоксихолевой кислоты: урсофальк, урсосан, хенофальк (капсулы по 250 мг).
Побочные эффекты: диарея, кожный зуд, повышение активно-сти трансаминаз, кальцификация жёлчных камней.
При приёме урсодезоксихолевой кислоты мелкие конкременты (диаметром до 0,5 см) растворяются в 100% случаев; единичные камни диаметром до 1 см растворяются в 70% случаев; множественные камни диаметром до 1,5 см, занимающие до 1/3 объёма пузыря, растворяются в 60% случаев. У детей рекомендовано начинать лечение желчнокаменной болезни с дозы урсодезоксихолевой кислоты из расчёта 10 мг/кгхсут) в 2 приёма — 2/3 суточной дозы принимают вечером с учётом повышения синтеза холестерина в ночное время. Терапия длительная — от 6 мес до 2 лет. После растворения камня необходимо ещё в течение 3 мес принимать литолитический препарат. Литолитическую терапию сочетают с гепатопротекторами — эссенциале-Н, гепатофальк и др.
Симптомы камней в желчном пузыре
Многие люди с желчнокаменной болезнью (ЖКБ) не испытывают никаких симптомов и не знают о заболевании, если камни случайно не будут обнаружены в желчном пузыре в ходе обследования, проводимого по другой причине.
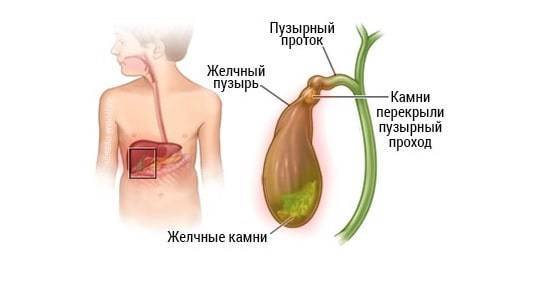
Однако если камень перекрывает желчный проток, по которому желчь вытекает из желчного пузыря в кишечник, возникают выраженные симптомы.
Основной из них — боль в животе. Однако, при определенном расположении камней, на фоне боли в желчном пузыре могут возникать и другие симптомы.
Боль в животе
Наиболее распространенный симптом камней в желчном пузыре — внезапная сильная боль в животе, обычно длящаяся от одного до пяти часов (но иногда может пройти через несколько минут). Это называется желчной коликой.
Боль при желчной колике может ощущаться:
- в центре живота, между грудиной и пупком;
- в подреберье справа, откуда она может отдавать в правый бок или лопатку.
Во время приступа колики желчный пузырь болит постоянно. Опорожнение кишечника или рвота не облегчают состояние. Иногда боль в желчном провоцируется употреблением жирной пищи, но может начаться в любое время дня или разбудить вас ночью.
Как правило, желчные колики случаются нерегулярно. Между приступами боли может проходить несколько недель или месяцев. Другими симптомами при желчной колике могут быть эпизоды сильной потливости, тошноты или рвоты.
Такое течение заболевания врачи называют неосложненной желчнокаменной болезнью (ЖКБ).
Прочие симптомы камней в желчном пузыре
В редких случаях камни могут вызывать более тяжелые симптомы, если они перекрывают выход желчи из пузыря на более длительное время или смещаются в другие отделы желчевыносящих протоков (например, перекрывают отток из поджелудочной железы в тонкую кишку).
В таких случаях у вас могут появиться следующие симптомы:
- температура 38°C или выше;
- более продолжительная боль в животе (желчном пузыре);
- учащенное сердцебиение;
- пожелтение кожи и белков глаз (желтуха);
- кожный зуд;
- понос;
- озноб или приступы дрожи;
- дезориентация в пространстве и времени;
- отсутствие аппетита.
Врачи называют такое более тяжелое состояние осложненной желчнокаменной болезнью (ЖКБ).
Если у вас болит желчный пузырь, запишитесь на прием к терапевту или к врачу гастроэнтерологу — специалисту по болезням органов пищеварения.
Немедленно вызовите скорую помощь (с мобильного 112 или 911, со стационарного телефона — 03) в следующих случаях:
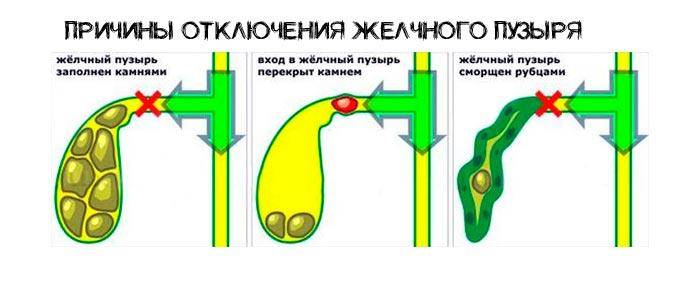
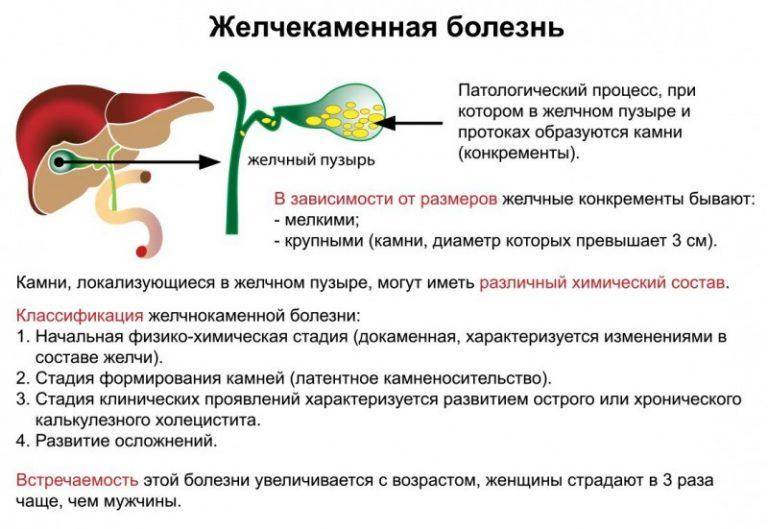
Классификация желчнокаменной болезни
- I стадия — начальная или предкаменная:
- густая неоднородная жёлчь;
- формирование билиарного сладжа с включением микролитов; замазкообразная жёлчь; сочетание замазкообразной жёлчи с микролитами.
- II стадия — формирование жёлчных камней:
- локализация: в жёлчном пузыре; в общем жёлчном протоке; в печёночных протоках;
- количество конкрементов: одиночные: множественные; о состав: холестериновые; пигментные; смешанные;
- клиническое течение: латентное; с клиническими симптомами — болевая форма с типичными жёлчными коликами; диспептическая форма; под маской других заболеваний.
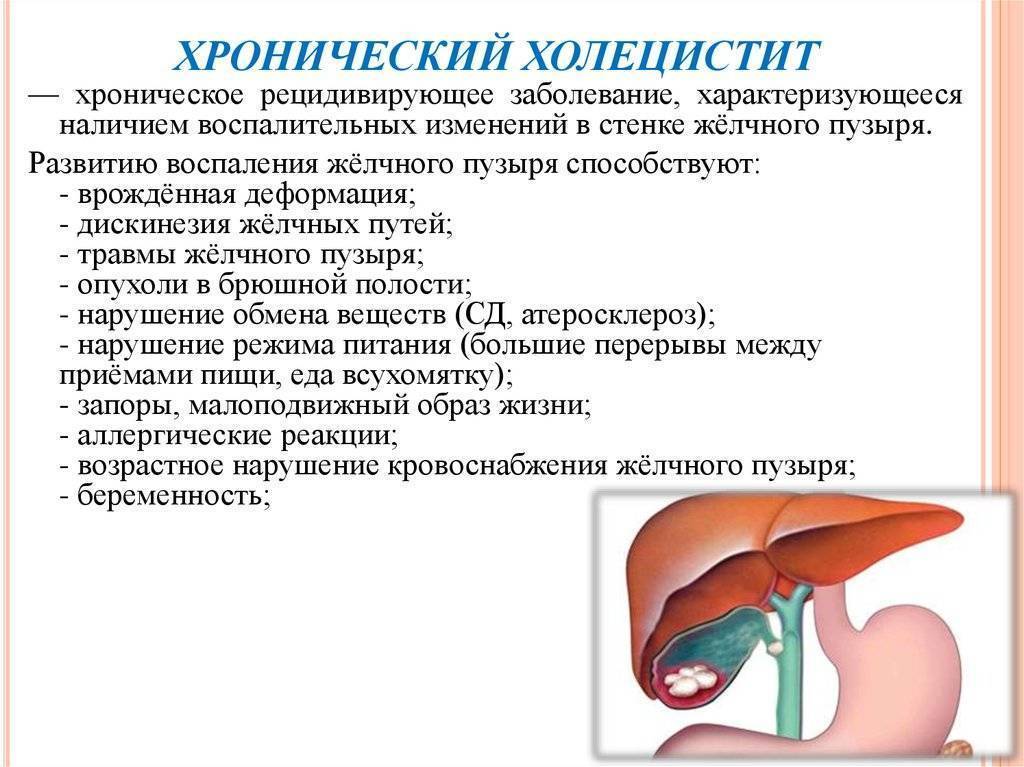
- III стадия — стадия хронического рецидивирующего калькулёзного холецистита.
- IV стадия — стадия осложнений.
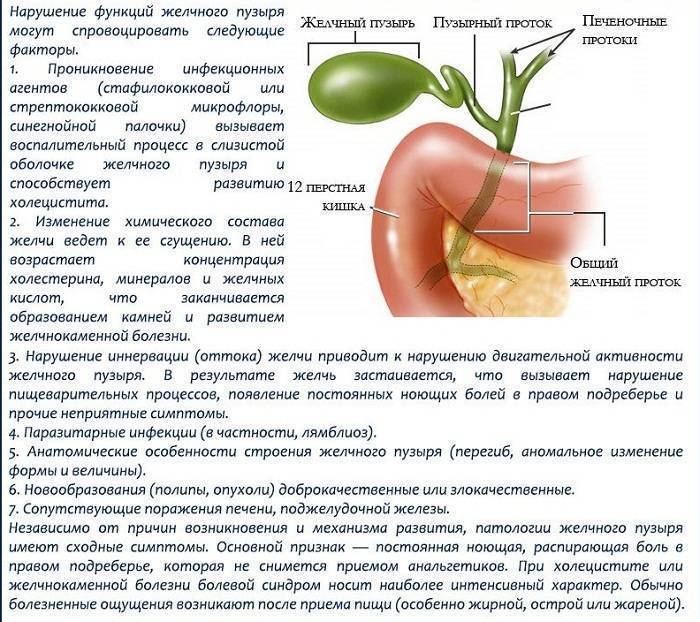
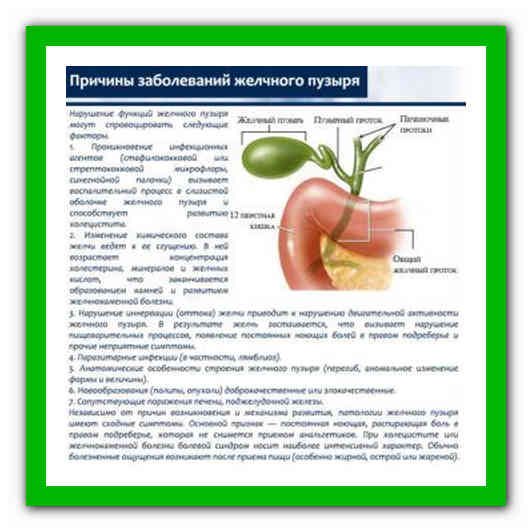
Причины желчнокаменной болезни у детей
Холелитиаз — серьёзная медицинская проблема во всех экономически развитых странах. Камни чаще обнаруживают в жёлчном пузыре, но они могут формироваться и в протоках. В процессе камнеобразования у детей ведущую роль играют три фактора:
- наследственная предрасположенность;
- общие обменные нарушения;
- аномалии развития жёлчных путей.
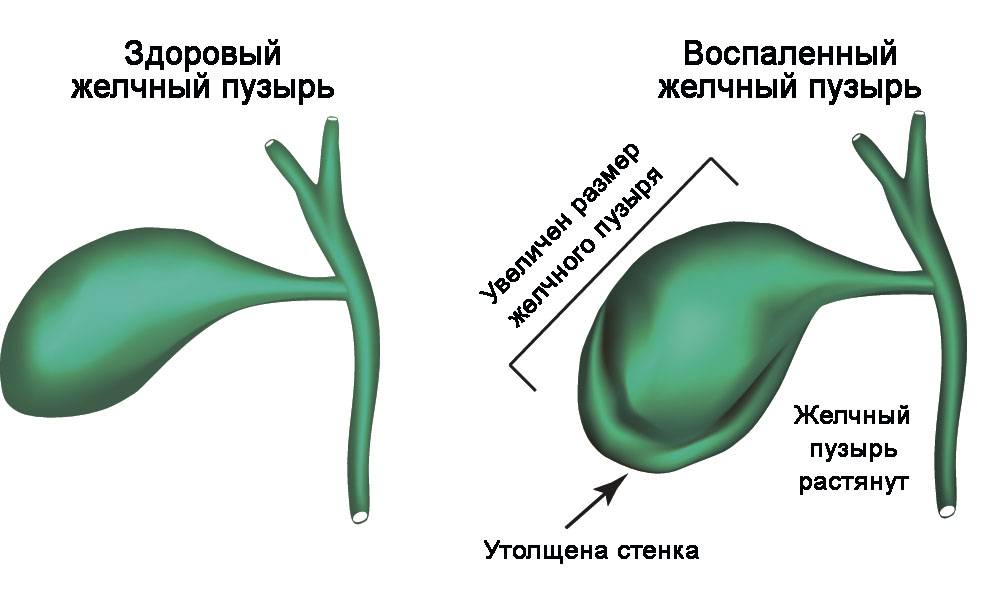
На фоне камнеобразования в жёлчном пузыре у детей развиваются воспалительные изменения — калькулёзный холецистит.
Воспалительные изменения в жёлчном пузыре развиваются в несколько стадий.
- Начальная стадия (I) — рабочая гипертрофия органа с умеренно выраженной активностью воспаления и усилением реакции микроциркуляторного русла.
- Переходная стадия (II) — начальные признаки декомпенсации, усиление дистрофических, деструктивных процессов во всех слоях стенки жёлчного пузыря.
- Стадия декомпенсации патологического процесса (III) — развитие деструктивных изменений и склерозирование мышечного и подслизистого слоя жёлчного пузыря, нарушение кровообращения.
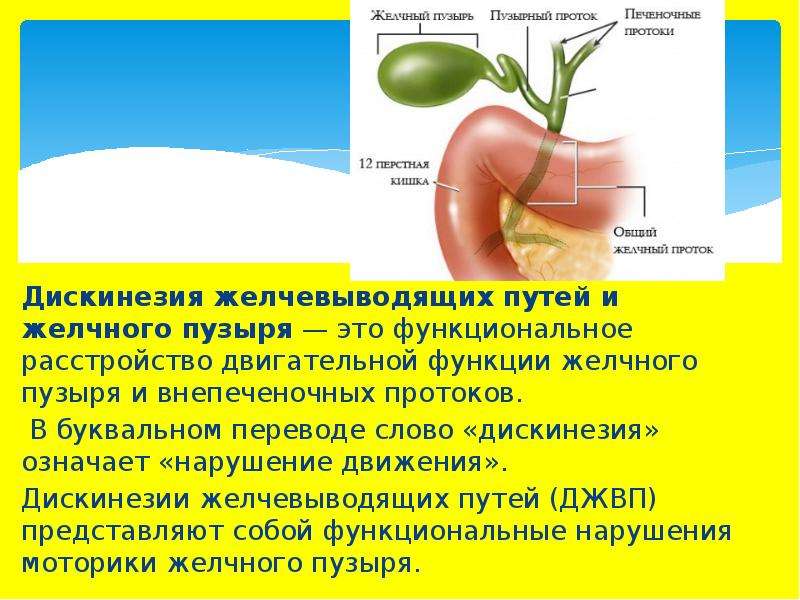
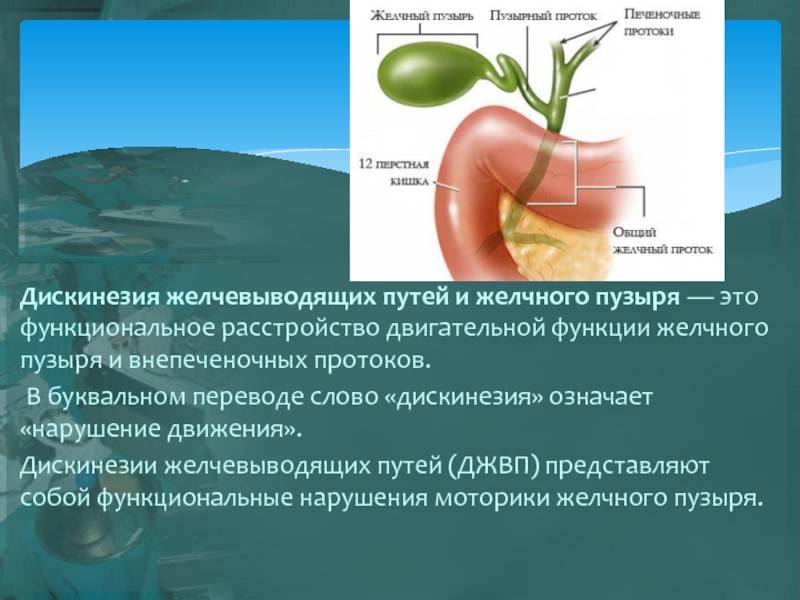
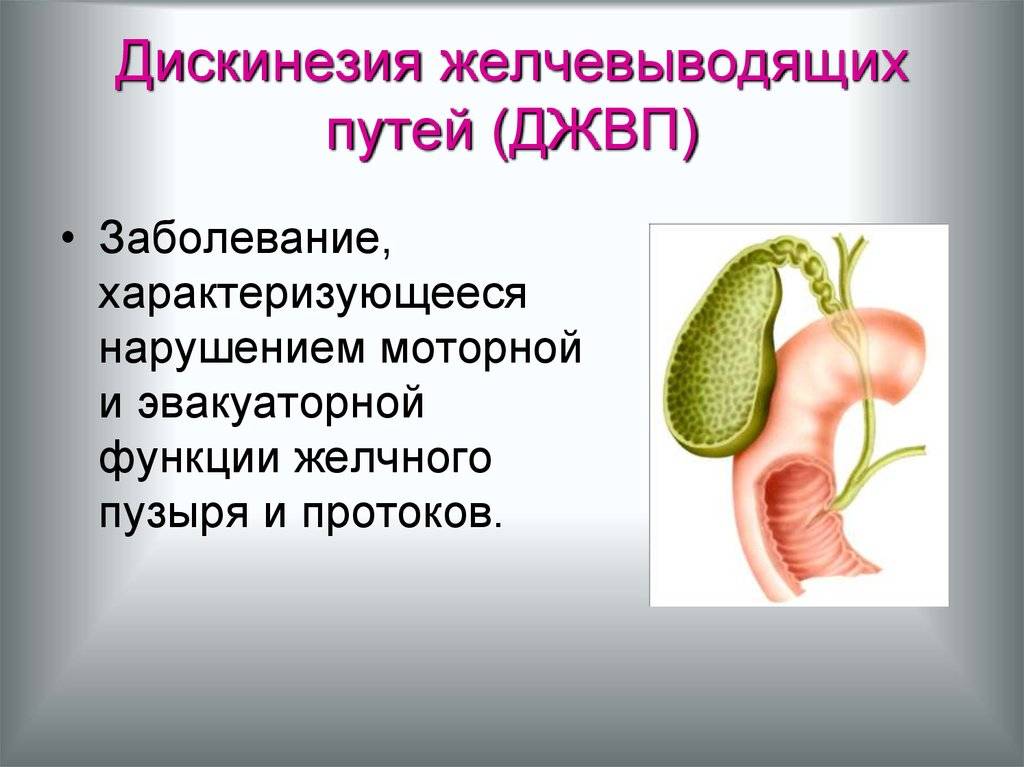
Симптомы дискинезии желчного пузыря
Основным симптомом дискинезии является боль, тупая или острая, после еды и после нагрузки с типичной иррадиацией — вверх, в правое плечо.
Могут быть тошнота, рвота, горечь во рту, признаки холестаза, увеличение печени, болезненность при надавливании, часто наблюдается неприятный запах изо рта.
Болезненность при надавливании наблюдается в области правого подреберья, в эпигастральной области и в зоне Шоффара.
Симптомы гиперкинетической и гипокинетической формы дискинезии желчного пузыря имеют некоторые отличия.
Гиперкинетическая форма дискинезии желчного пузыря.
Характер болей кратковременный, приступообразный. Локализация боли — около пупка или в правом подреберье. После физической или эмоциональной нагрузки боль может усиливаться. Диспептический синдром (вздутие живота, запор,
распирание или тяжесть в области желудка, тошнота, отрыжка, изжога) незначительный или умеренно выражен. Печень не увеличена.
Гипокинетическая формы дискинезии желчного пузыря.
Характер болей — тупые, ноющие, постоянные боли в правом подреберье. Боли усиливаются после приема жареной или жирной пищи. Диспептический синдром выражен. Печень увеличена.
Дифференциальную диагностику дискинезии проводят с органическими поражениями желчного пузыря: холециститом, панкреатитом, язвенной болезнью, паразитарной инвазией.
Показания к холецистэктомии
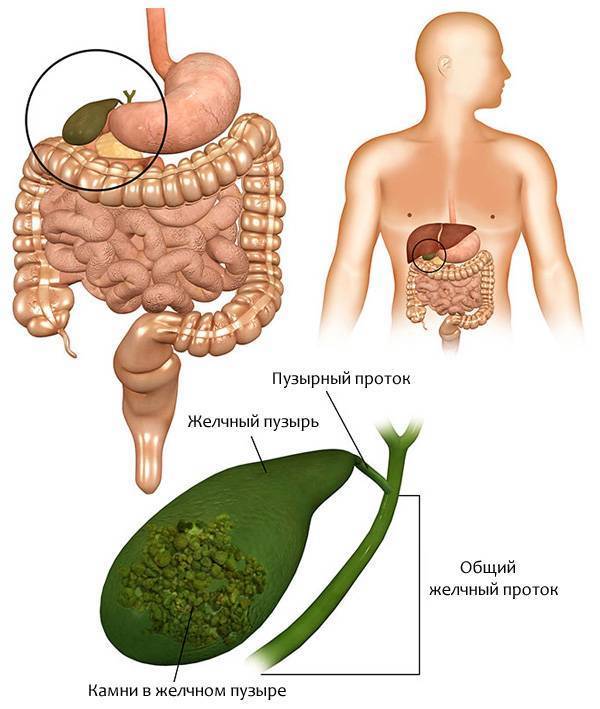
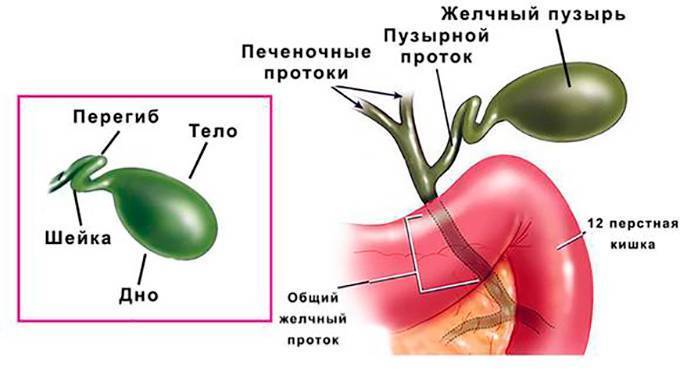
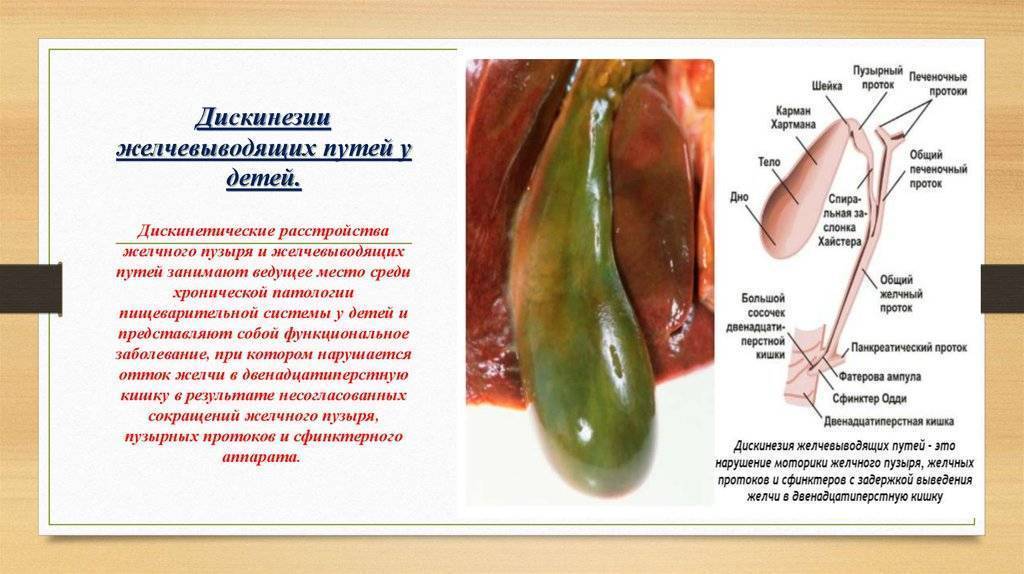
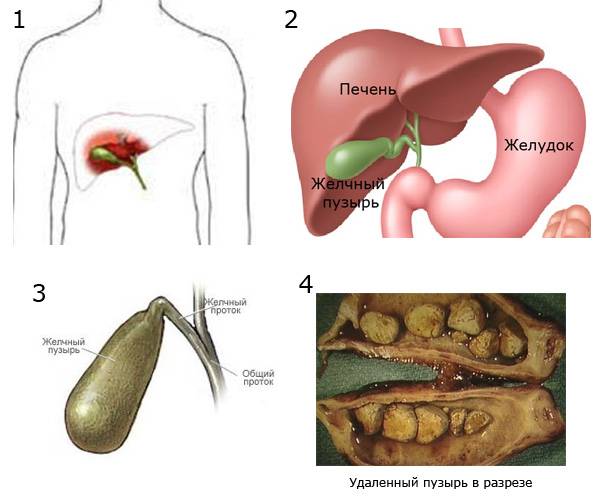
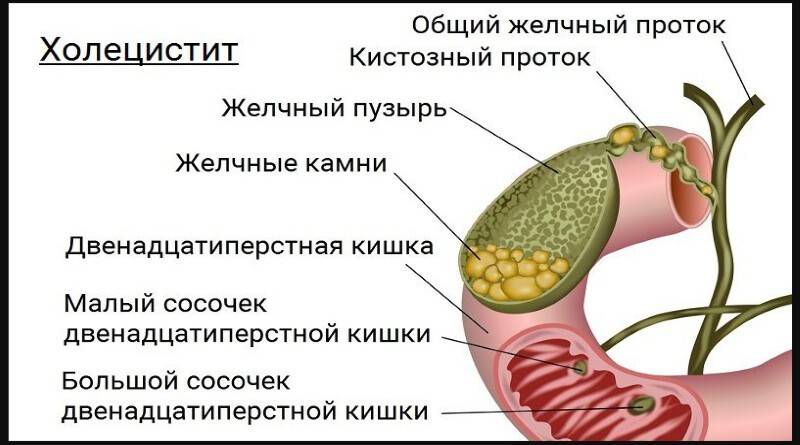
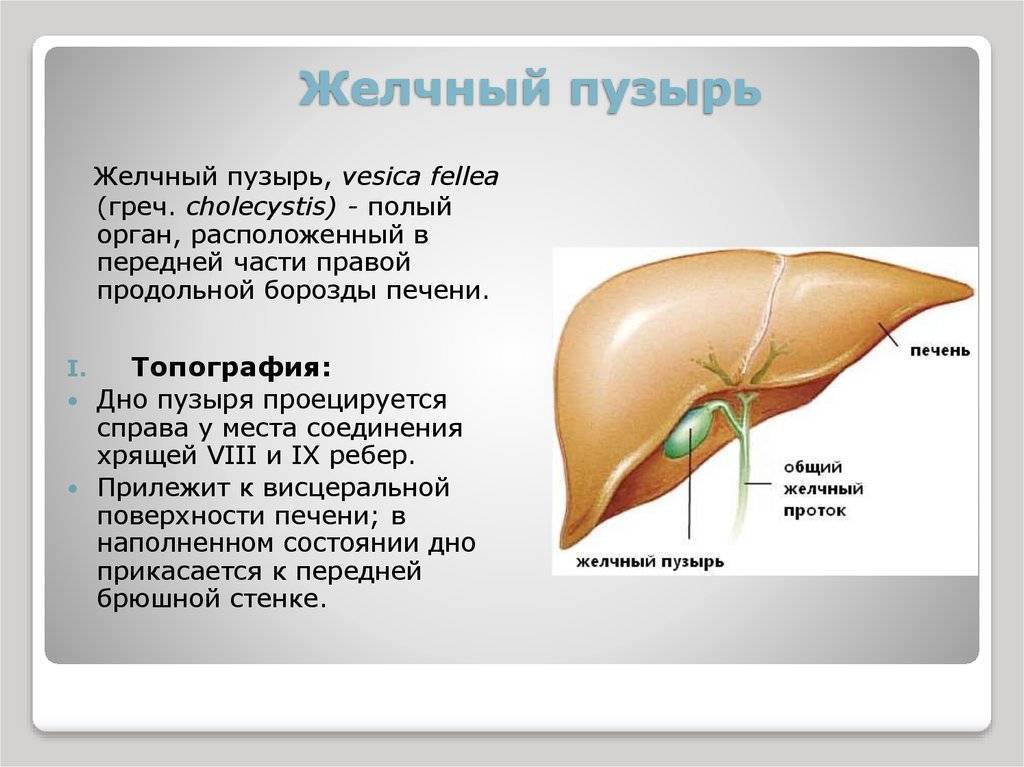
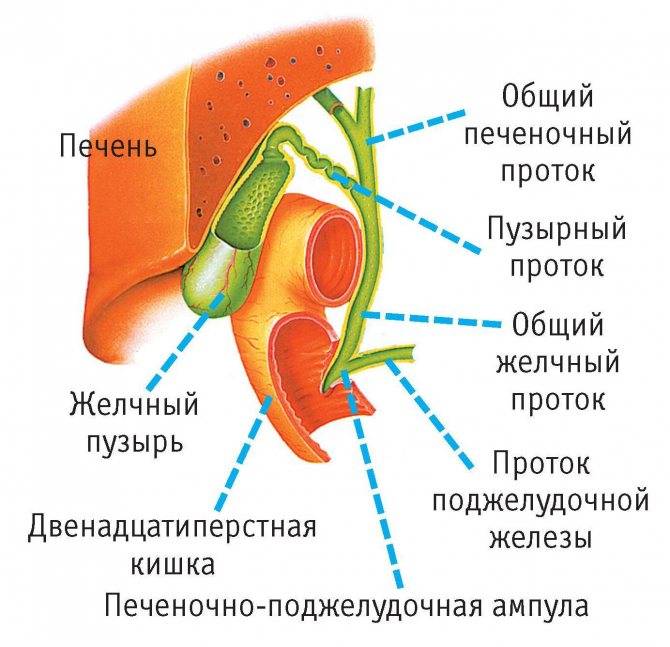
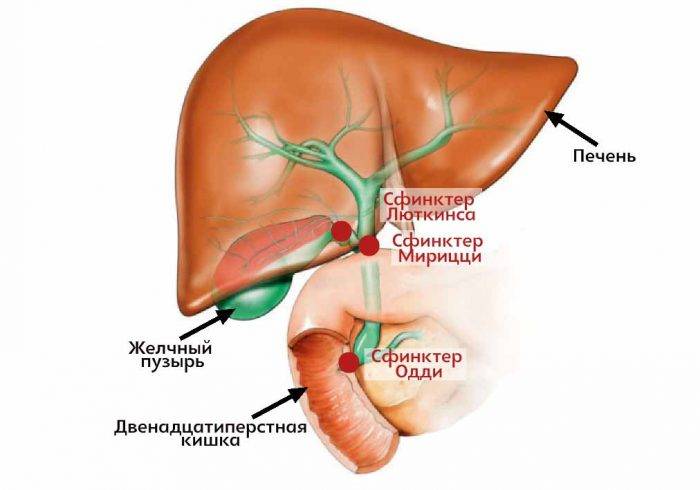
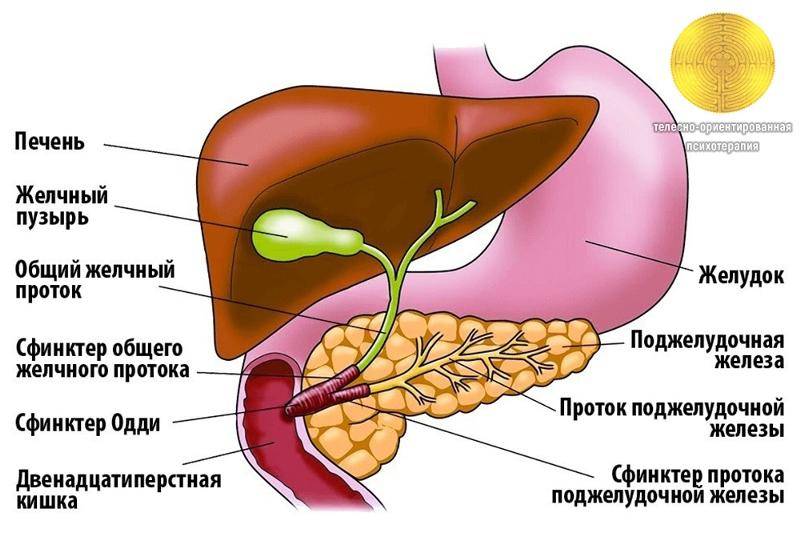
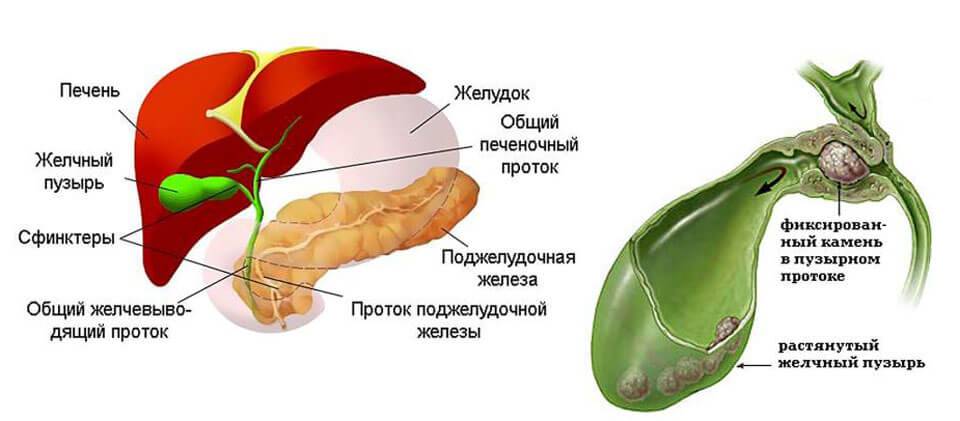
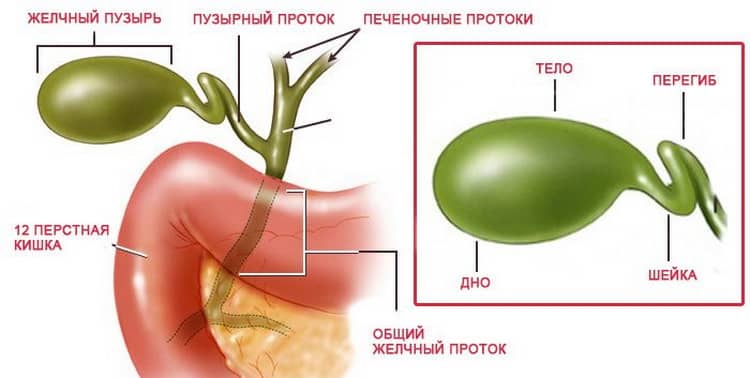
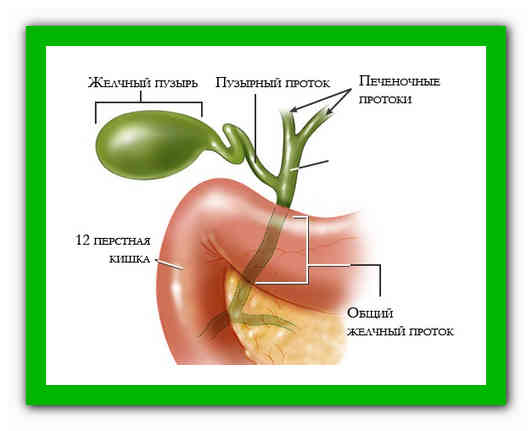
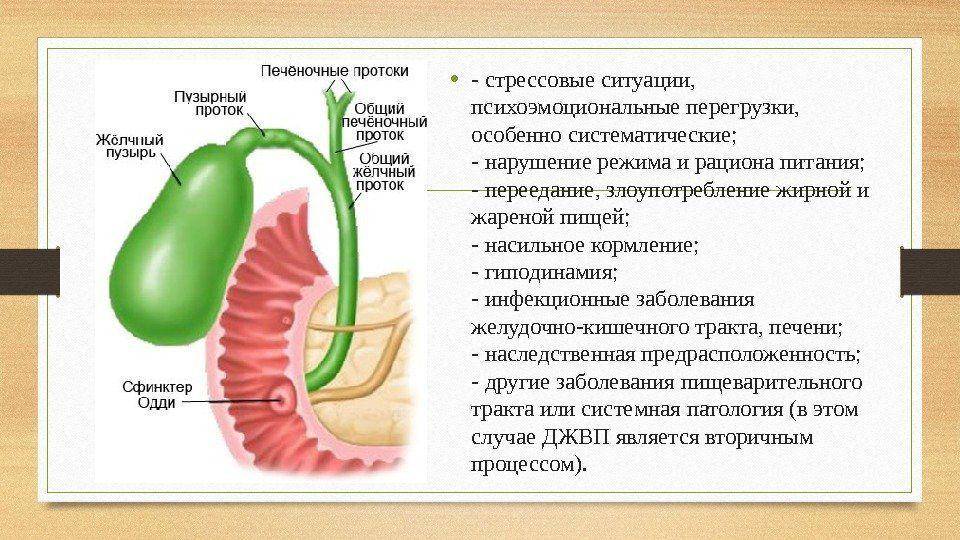
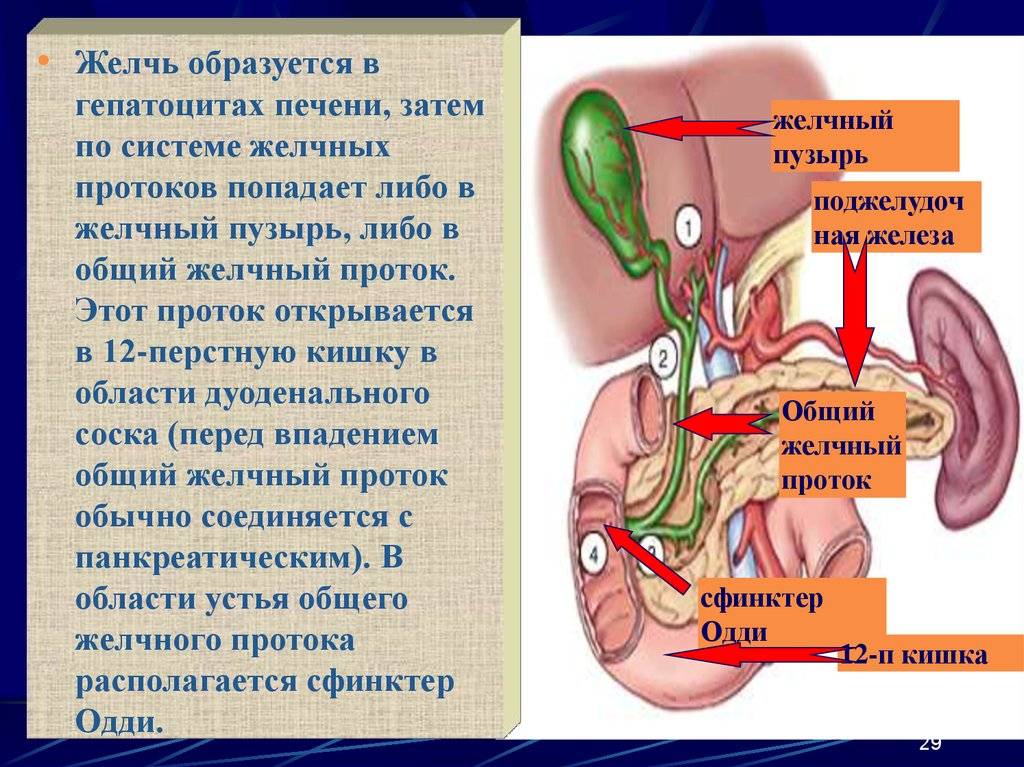
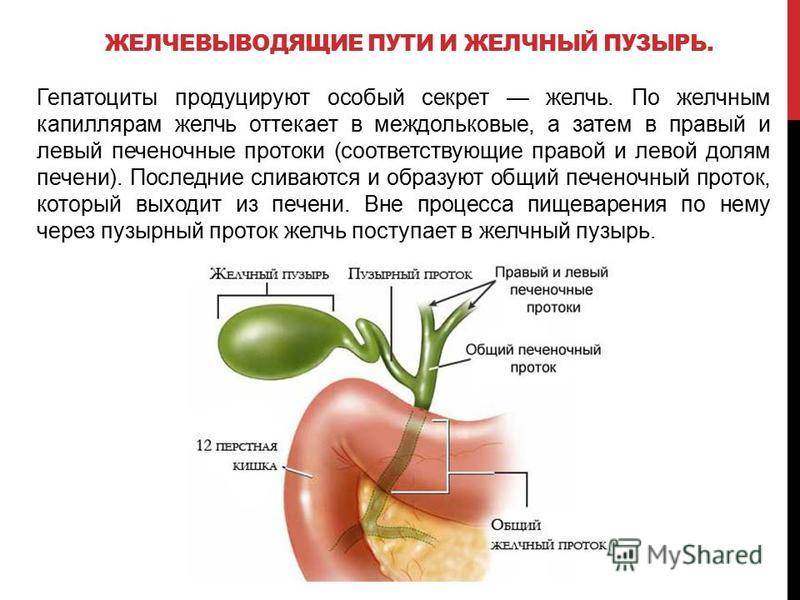
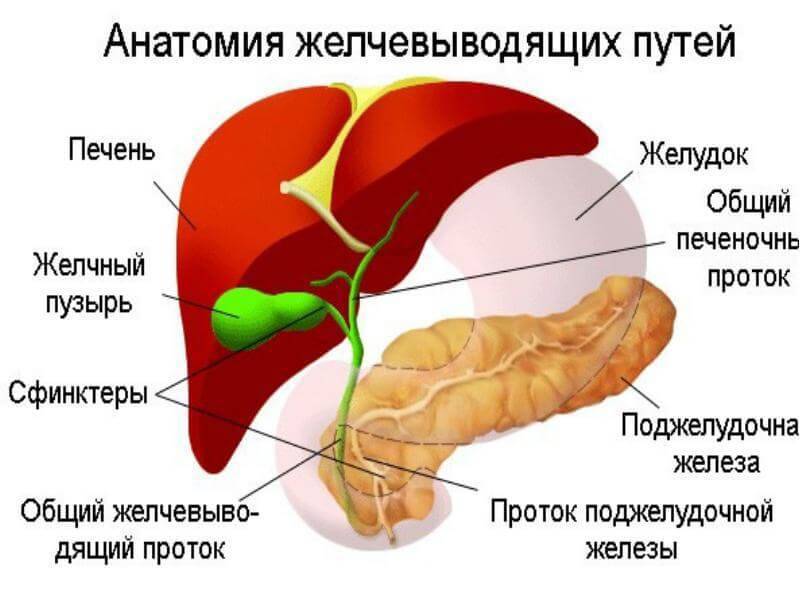
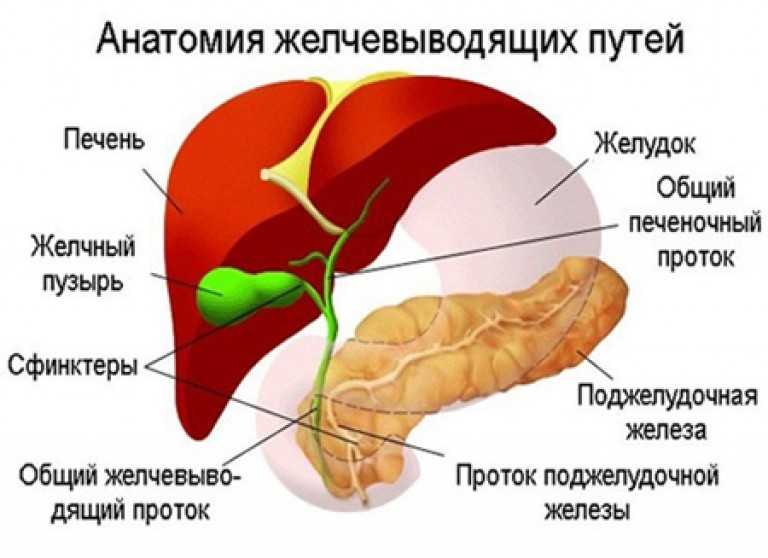
Желчный пузырь — небольшой орган в виде мешочка, который находится на нижней поверхности печени. Его объем у взрослого человека достигает 50–60 см³. Анатомически в нем различают дно, тело и шейку, которая переходит в пузырный желчный проток. Последний соединяется с общим печеночным протоком, и вместе они образуют общий желчный проток. Соединяясь с протоком поджелудочной железы, он впадает в двенадцатиперстную кишку.
Желчный пузырь нужен для того, чтобы хранить желчь. Когда пища поступает из желудка в двенадцатиперстную кишку, он сокращается и выделяет 40–60 мл желчи. Это необходимо для нормального пищеварения. Однако, желчный пузырь, пораженный патологическим процессом, перестает нормально выполнять свою работу и становится лишь источником проблем: вызывает боли, превращается в резервуар для инфекции, нарушает функцию желчевыводящих путей и поджелудочной железы. Холецистэктомия помогает полностью избавиться от всех симптомов в 90–95% случаев.
Одно из наиболее распространенных показаний к холецистэктомии — желчнокаменная болезнь. К хирургическому лечению прибегают, когда в желчном пузыре имеются камни, которые вызывают симптомы:
- Приступы желчной колики — острой, резкой, очень сильной боли под правым ребром. У 2/3 пациентов после первого такого приступа в течение двух лет происходит повторный. У некоторых впоследствии развиваются серьезные осложнения. Если эпизоды острых болей повторяются — это однозначное показание к операции.
- «Малые» симптомы: привкус горечи во рту, ощущение дискомфорта, тяжести под правым ребром после еды, ноющие боли. У 6–8% таких пациентов ежегодно возникают состояния, требующие неотложного хирургического лечения, поэтому врач может предложить плановую холецистэктомию.
Если желчнокаменная болезнь не вызывает симптомов, то хирургическое лечение может быть рекомендовано при крупных камнях (2,5–3 см — из-за риска пролежней), гемолитической анемии, операциях по поводу ожирения (течение желчнокаменной болезни может усугубиться после резкой потери веса), при ожидаемой продолжительности жизни больного более 20 лет (так как со временем растет риск осложнений).
Другие показания к холецистэктомии в плановом порядке:
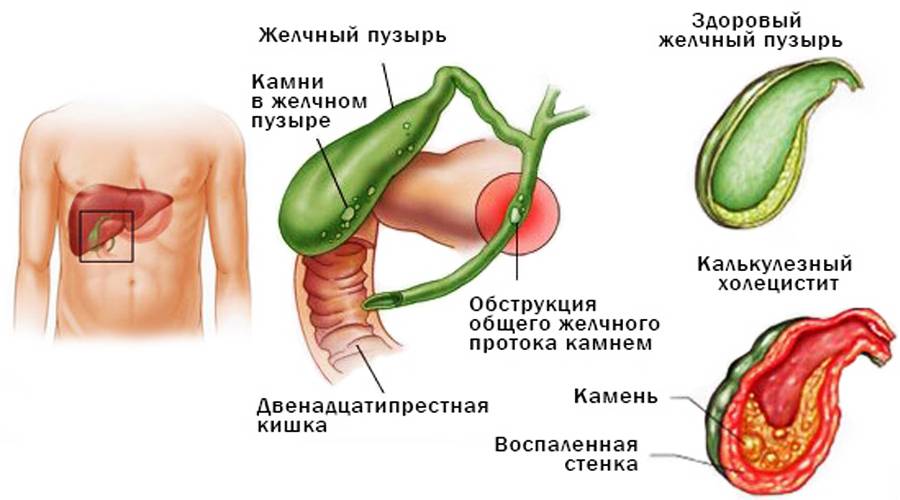
- Хронический калькулезный холецистит — образование камней в желчном пузыре и воспаление его стенки. Заболевание чаще всего встречается у женщин старшего возраста.
- Полипы — аномальные разрастания на стенке желчного пузыря. Причины их возникновения до конца не изучены, зачастую они не вызывают симптомов и являются случайной находкой во время УЗИ.
- «Фарфоровый» желчный пузырь — состояние, при котором стенка органа покрывается слоем кальция. Его основная причина — длительное воспаление. У таких пациентов повышен риск развития злокачественной опухоли.
- Перенесенный приступ острого холецистита. Плановую холецистэктомию рекомендуется выполнить в течение ближайших 4–6 недель, максимум — в течение 12 недель.
- Перенесенный приступ острого билиарного панкреатита — воспаления в поджелудочной железе, вызванного проблемами с желчным пузырем. Обычно причинами являются желчные камни, воспаление, анатомические особенности. Пациента готовят к операции сразу, как только стихают проявления панкреатита.
- Акалькулезная холецистопатия (дискинезия желчного пузыря) — нарушение моторики желчного пузыря, которое сопровождается мучительными симптомами. Это показание не является абсолютным. В России при нем проводят холецистэктомию только в определенных случаях, когда неэффективна медикаментозная терапия.
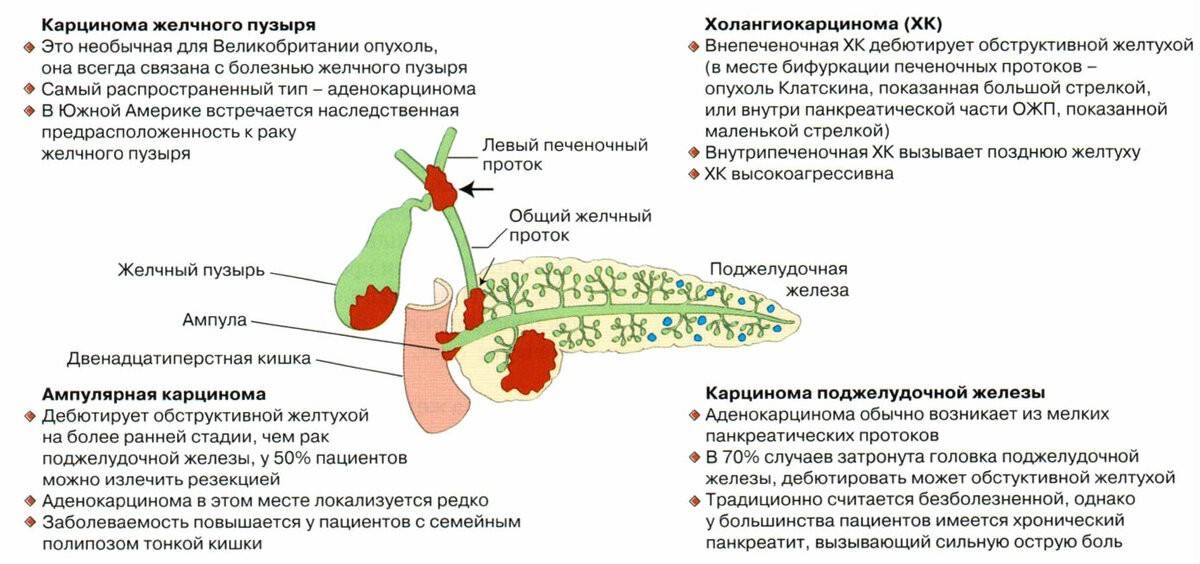
- Рак желчного пузыря. При злокачественных опухолях обычно выполняют расширенную радикальную холецистэктомию. Зачастую желчный пузырь удаляют по другому поводу, и уже после операции по результатам биопсии в нем обнаруживают опухолевые клетки.
Срочное удаление желчного пузыря — в течение ближайших 48–72 часов — показано при остром холецистите, когда не помогают лекарственные препараты или развились осложнения. Это опасная патология, при которой погибают до 1–6% пациентов. Острый холецистит может осложниться такими угрожающими для жизни состояниями, как некроз (гибель), перфорация (образование сквозного отверстия) стенки желчного пузыря и развитие перитонита (воспаления в брюшной полости), внутрибрюшинный абсцесс (гнойник), сепсис (системное воспаление — «заражение крови»).
Как работает желчный пузырь у детей
Строение и работа желчного пузыря
При прохождении пищи через подвздошную кишку тонкого кишечника, рецепторы его стенок подают сигнал, после принятия, которого желчный пузырь сокращается, выбрасывая в тонкий кишечник необходимое, для переваривания данного количества и состава пищи.
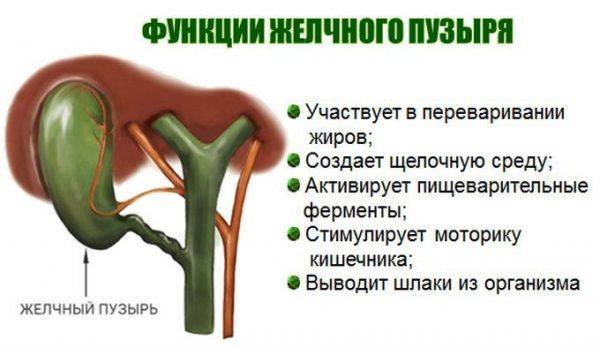
Основные функции желчи – расщепление жиров и снижение кислотности пищи. Желчь состоит из лецитина (простейшие фосфолипиды), желчных кислот и минералов, преимущественно кальция.
Норма объёма желчного пузыря зависит от возраста.
| У новорождённого | 34 на 10 мм. |
| 1-5 месяца | 40 на 11 мм. |
| 6-12 месяца | 48 на 13 мм. |
| 1-2 года | 50 на 16 мм. |
| 2-5 лет | 50 на 17 мм. |
| 6-8 лет | 61 на 18 мм. |
| 9-11 лет | 64 на 23 мм. |
| 12-16 лет | 65 на 25 мм. |
Допускаются отклонения от нормы до 2 мм.
Симптомы желчнокаменной болезни у детей
Симптомы желчнокаменной болезни в детском возрасте разнообразны и часто неспецифичны, у половины больных наблюдают малосимптомное камненосительство. На характер клинических проявлений влияет вегетативная нервная система. Для гиперсимпатикотонии характерна типичная болевая форма, при асимпатикотонии чаще наблюдают малосимптомное течение, при ваготонии болезнь протекает под маской других заболеваний ЖКТ. Характер болевого синдрома зависит от локализации камня, приступ острых болей в животе возникает при попадании конкремента в зону шейки жёлчного пузыря. Печёночная колика встречается редко и характеризуется острыми болями в животе, рвотой, желтухой.
- Течение заболевания:
- I год — воспаление стадии I, нарушение мицеллообразования, выпадение камней;
- 2 год — усугубление метаболических процессов в печени, воспаление стадии II, процесс перекристаллизации в камнях;
- 3 год — воспаление стадии III, нарушение белоксинтезирующей функции печени, снижение синтеза альбуминов, иммуноглобулинов, угнетение фагоцитарной активности;
- более 3 лет заболевания — проникновение пигмента внутрь камня, повышенная вероятность инфицирования жёлчного пузыря, острый и хронический бактериальный холангит. Метаболические нарушения и камнеобразование связаны с патологическим HLA-фенотипом — CW3-4; АН, А2, А6, А9, В12, В18.
Аномалии пузырного протока и пузырной артерии
В 20% случаев пузырный проток соединяется с общим печёночным протоком не сразу, располагаясь параллельно ему в одном соединительнотканном туннеле. Иногда он спирально обвивается вокруг общего печёночного протока.
Эта аномалия имеет очень большое значение для хирургов. Пока не будет тщательно отделён пузырный проток и выявлено место его соединения с общим печёночным протоком, сохраняется риск перевязки общего печёночного протока с катастрофическими последствиями.
Пузырная артерия может отходить не от правой печёночной артерии, как в норме, а от левой печёночной или даже от гастродуоденальной артерии. Дополнительные пузырные артерии обычно отходят от правой печёночной артерии. В этом случае хирург также должен быть внимателен, выделяя пузырную артерию.
[], [], [], [], [], []
Диагностика увеличения печени
Диагностика увеличения печени начитается с физикального обследования пациента и пальпации внутренних органов брюшной полости правее от срединной линии живота – в подложечной области.
Во время медицинского обследования врач может обнаружить сильное увеличение печени. Что это значит? Это означает, что печень выступает из-под края реберной дуги намного больше, чем предполагается анатомической нормой (у взрослого среднего роста это не более 1,5 см), и прощупывается значительно ниже края ребер. Тогда и констатируется увеличение печени на 3 см, увеличение печени на 5 см или увеличение печени на 6 см. Но окончательный «вердикт» выносится только после всестороннего обследования пациента, в первую очередь, с помощью УЗИ.
Увеличение печени на УЗИ подтверждает, что в наличии, к примеру, «увеличение печени однородной гиперэхогенной структуры со смещением к желудку, контуры нечеткие» или что «выявлены диффузная гиперэхогенность печени и нечеткость сосудистого рисунка и границ печени». Кстати, у взрослого человека здоровая печень имеет следующие параметры (на УЗИ): передне-задний размер правой доли — до 12,5 см, левой доли — до 7 см.
Кроме ультразвукового обследования в диагностике увеличения печени используют:
- анализ крови на вирусный гепатит (сывороточные маркеры вирусов);
- биохимический анализ крови (на амилазу и печеночные ферменты, билирубин, протромбиновое время и др.);
- анализ мочи на билирубин;
- лабораторные исследования функциональных резервов печени (с помощью биохимических и иммунологических тестов);
- рентгенографию;
- гепатосцинтиграфию (радиоизотопное сканирование печени);
- КТ или МРТ брюшной полости;
- прецизионную пункционную биопсию (при необходимости получить образец ткани печени для проверки на онкологию).
Увеличение лимфоузлов печени при исследовании ультразвуком отмечается специалистами-гепатологами при всех разновидностях цирроза печени, вирусном гепатите, туберкулезе лимфатических узлов, лимфогранулематозе, саркоидозе, болезни Гоше, лекарственной лимфаденопатии, ВИЧ-инфекции, раке поджелудочной железы.
Профилактика образования камней в почках
Для профилактики образования камней в почках ежедневно пейте много жидкости
Очень важно, чтобы ваша моча всегда содержала много воды, чтобы конечные продукты обмена не накапливались в почках
Вы можете определить степень концентрации мочи по ее цвету. Чем она темнее, тем выше концентрация. Как правило, по утрам ваша моча имеет темно-желтый цвет, так как она содержит накопившиеся отходы, произведенные организмом за ночь. По сравнению с чаем, кофе и фруктовыми соками, вода считается наиболее эффективным и полезным напитком для профилактики образования камней. Вам также следует больше пить в жару и во время занятий спортом, чтобы восполнить жидкость, потерянную с потом.
Диета при мочекаменной болезни
Если образование камней вызвано избытком кальция, вам следует снизить содержание оксалатов в рационе. Оксалаты не дают вашему организму усваивать кальций и могут накапливаться в ваших почках, образуя камни.
Оксалаты содержаться в следующих продуктах:
- свекла;
- спаржа;
- ревень;
- шоколад;
- ягоды;
- лук-порей;
- петрушка;
- сельдерей;
- миндаль, арахис и кешью;
- соевые продукты;
- зерновые, например, овсяные хлопья, ростки пшеницы и цельнозерновая пшеница.
Вам не следует снижать потребление кальция, если этого не рекомендует врач, так как кальций очень важен для здоровья костей и зубов. Для предотвращения образования уратных камней сократите потребление мяса, птицы и рыбы. Вам также может быть прописан препарат для изменения кислотного или щелочного уровня в вашей моче.
Лекарственные препараты для профилактики камней в почках
При образовании почечного камня обычно прописываются лекарственные средства для облегчения боли или предотвращения развития инфекции. Однако врачу следует пересмотреть средства, которые вы принимаете, если есть подозрение, что они вызвали образование камней в почках.
Обзор
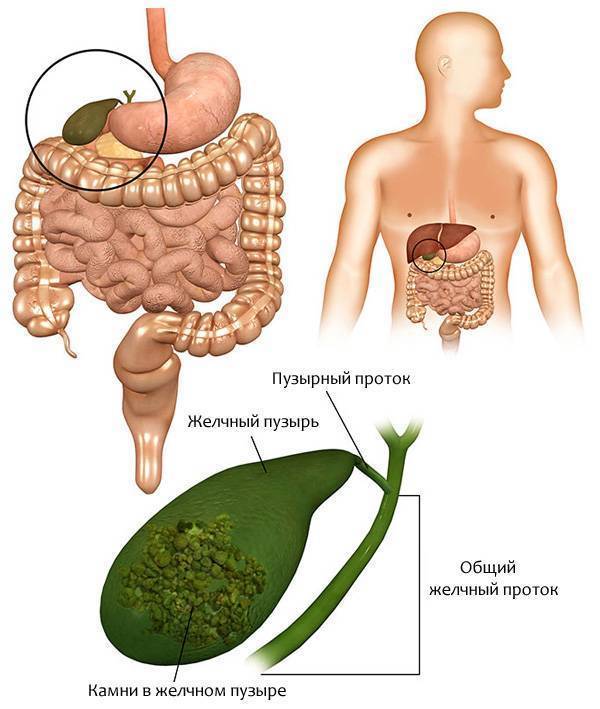
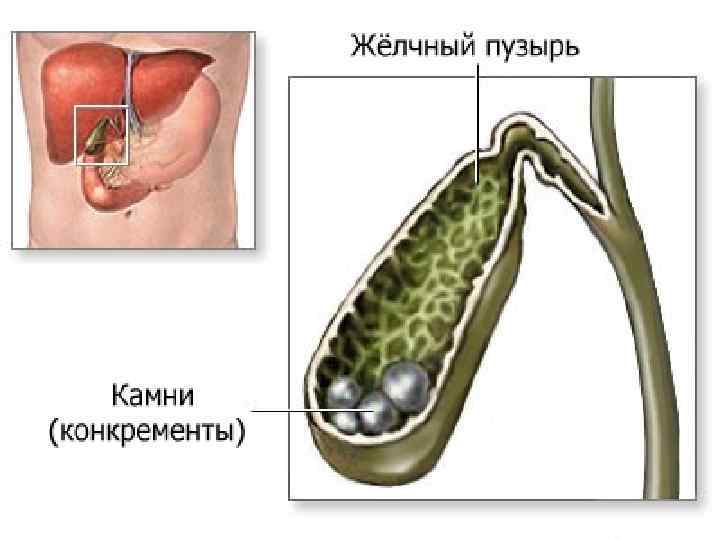
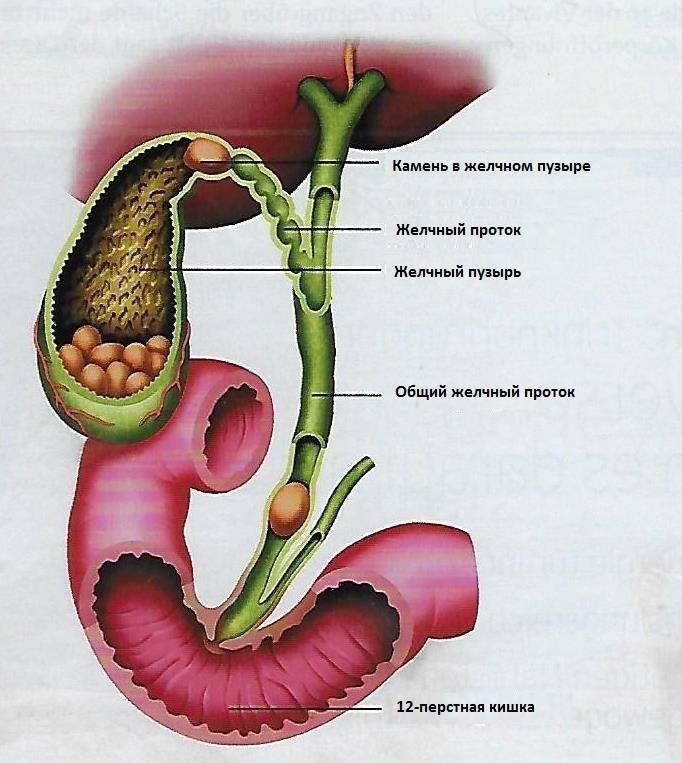
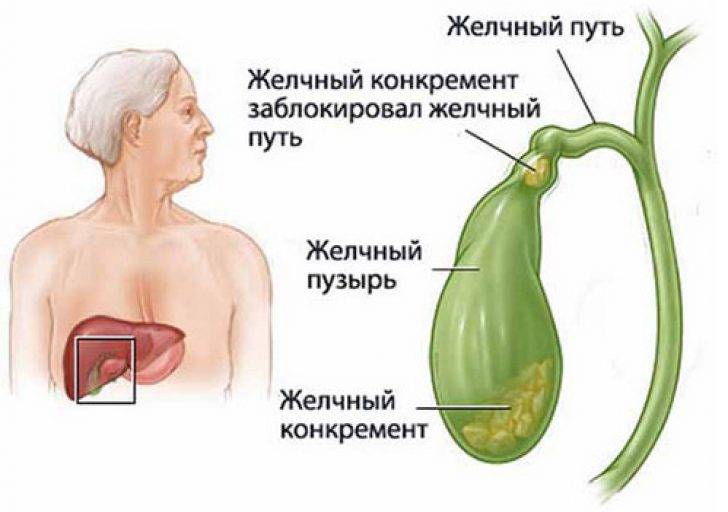
Камни в желчном пузыре (желчнокаменная болезнь, желчекаменная болезнь, ЖКБ, холелитиаз) — заболевание, характеризующееся образованием в желчном пузыре камней, обычно состоящих из холестерина. В большинстве случаев они не вызывают каких-либо симптомов и не требуют лечения.
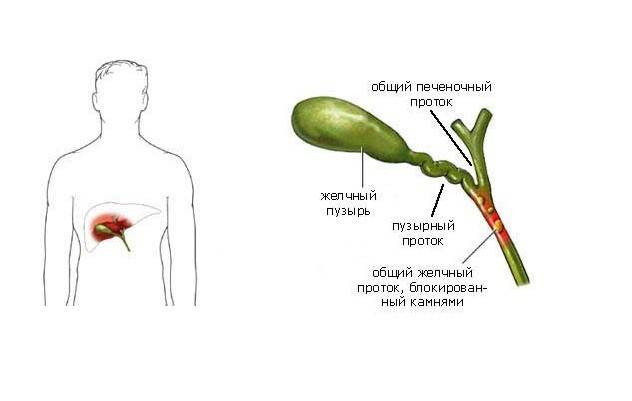
Однако если камень застрянет в протоке (отверстии) желчного пузыря, он может спровоцировать внезапную сильную боль в животе, которая обычно длится от одного до пяти часов. Такая боль в животе называется желчной коликой.
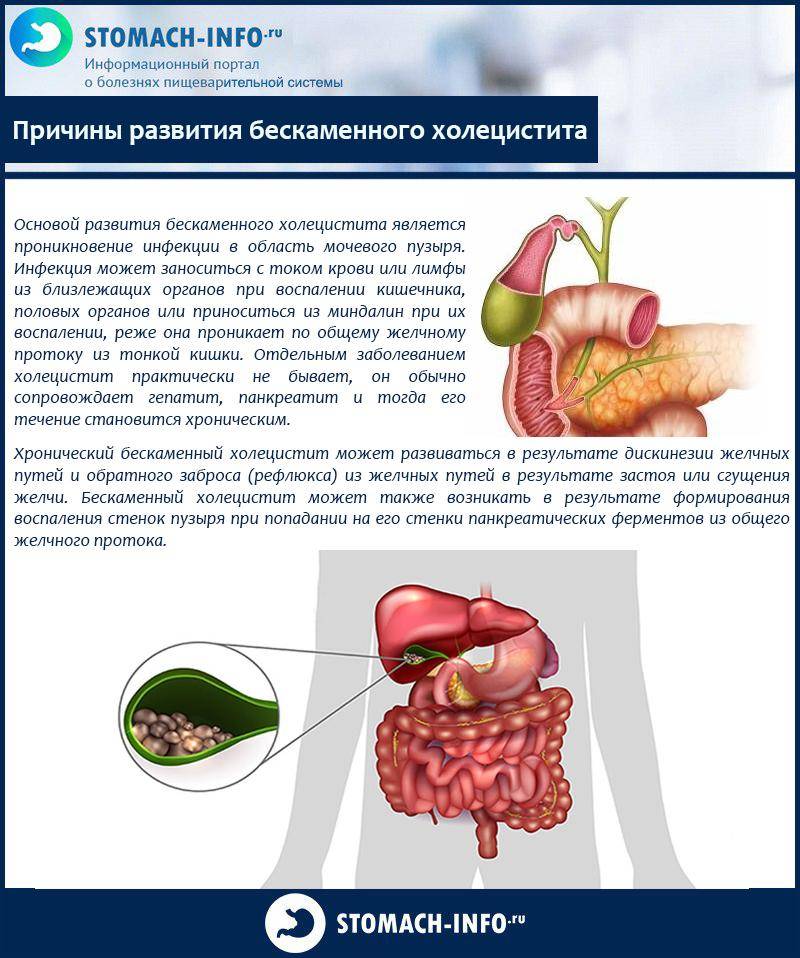
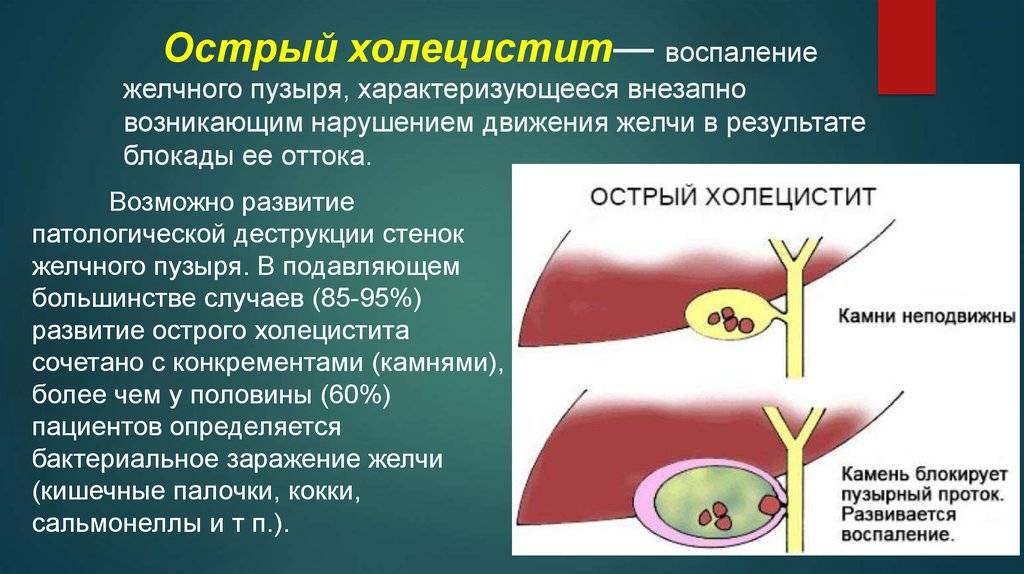
Камни в желчном пузыре также могут вызвать его воспаление (холецистит). Холецистит может сопровождаться продолжительной болью, желтушностью кожи и повышением температуры тела выше 38°C.
В некоторых случаях камень, опустившись из пузыря, может закупорить проток, по которому в кишечник стекает пищеварительный сок из поджелудочной железы (см. рисунок справа). Это вызывает её раздражение и воспаление — острый панкреатит. Такое состояние вызывает боль в животе, которая постоянно усиливается.
-
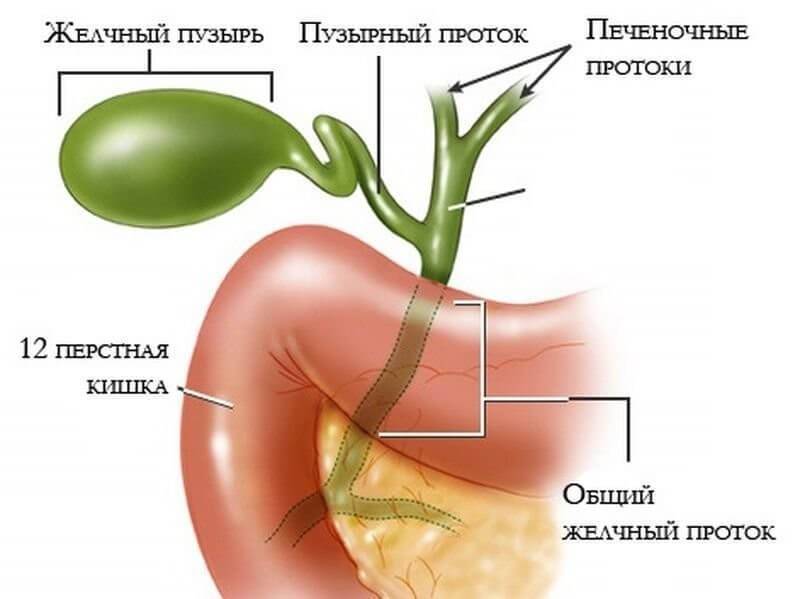
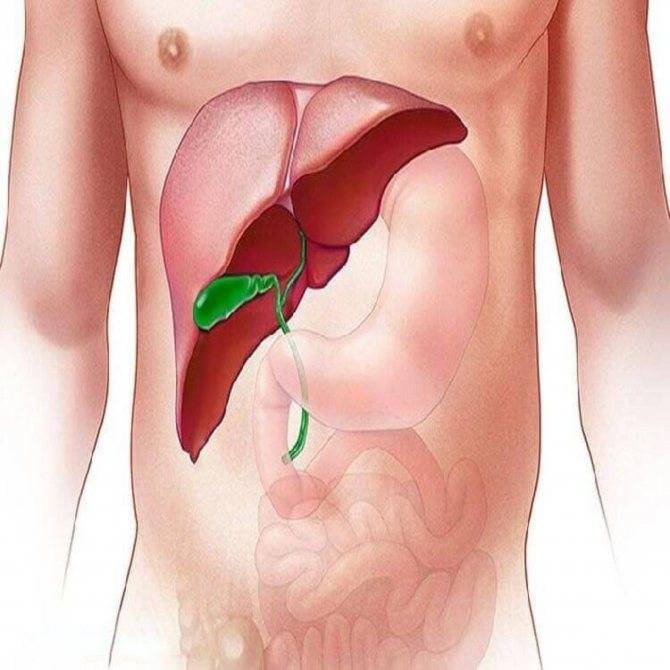
Желчный пузырь
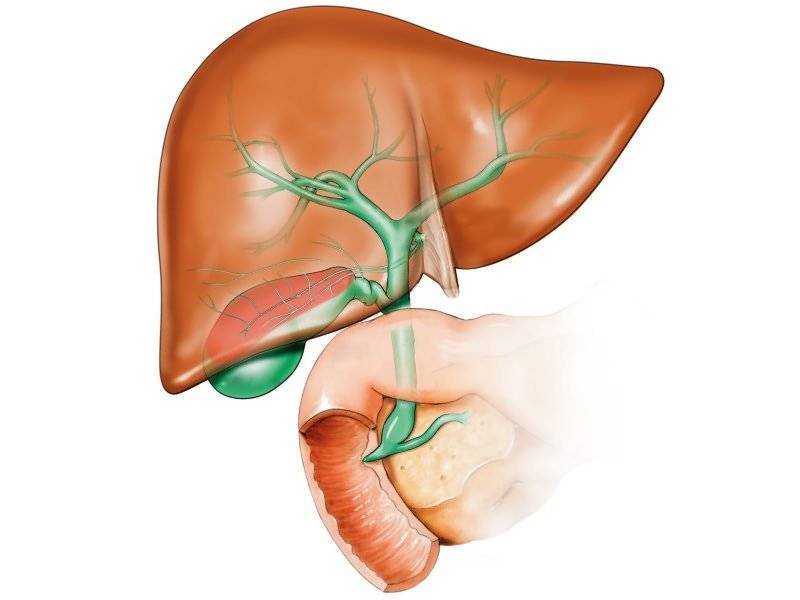
Желчный пузырь — это небольшой мешковидный орган, расположенный под печенью. Строение желчного пузыря и его протоков вы можете рассмотреть на изображении справа.
Основная функция желчного пузыря — хранить желчь.
Желчь — это жидкость, вырабатываемая печенью, помогающая расщеплять жиры. Она проходит из печени по каналам — печеночным протокам и поступает в желчный пузырь.
Желчь накапливается в желчном пузыре, там она становится более концентрированной, что способствует лучшему расщеплению жиров. По мере необходимости желчь выделяется из желчного пузыря в общий желчный проток (см. картинку), а затем в просвет кишечника, где участвует в пищеварении.
Считается, что камни формируются из-за нарушения химического состава желчи в желчном пузыре. В большинстве случаев сильно повышается уровень холестерина, а лишний холестерин превращается в камни. Камни в желчном пузыре встречаются очень часто. В России распространенность желчнокаменной болезни колеблется в пределах 3–12%.
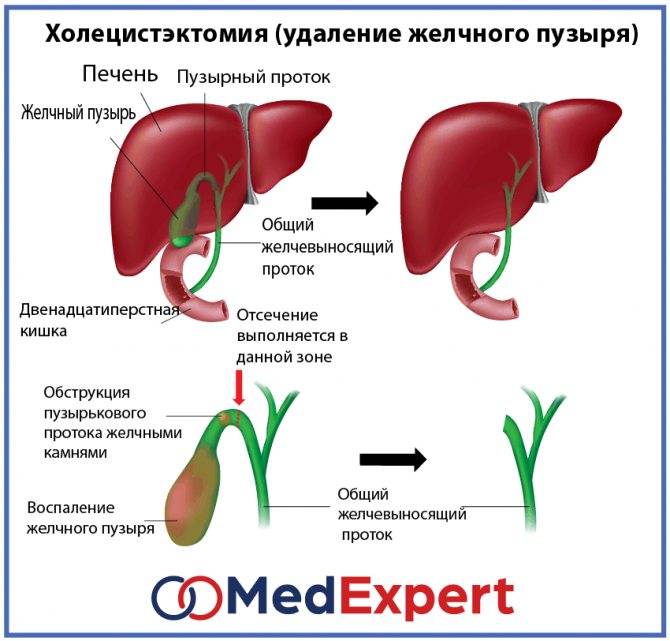
Обычно лечение требуется лишь в случаях, когда камни причиняют беспокойство, например, боль в животе. Тогда может быть рекомендована малоинвазивная операция по удалению желчного пузыря. Эта процедура, называемая лапароскопическая холецистэктомия, довольно проста и редко имеет осложнения.
Человек может обходиться и без желчного пузыря. Этот орган полезен,но не является жизненно необходимым. После холецистэктомии в печени по-прежнему вырабатывается желчь, которая вместо того, чтобы накапливаться в пузыре, по каплям стекает в тонкую кишку. Однако у части прооперированных развивается постхолецистэктомический синдром.
Лечение холедохолитиаза
При выявлении билиарной обструкции необходимо выполнить ЭРХПГ с удалением конкрементов и сфинктеротомией. Лапароскопическая холецистэктомия, которая не совсем подходит в случае необходимости выполнения интраоперационной холангиографии или в целом для исследования общего желчного протока, может быть выполнена строго индивидуально после ЭРХПГ и сфинктеротомии. Открытая холецистэктомия с исследованием общего желчного протока несет за собой более высокую смертность и более тяжелое послеоперационное течение. Для пациентов с высоким хирургическим риском холецистэктомии, например для пожилых людей, сфинктеротомия является единственной альтернативой.
Острый холангит — заболевание, требующее экстренной помощи, активной комплексной терапии и срочного удаления камней эндоскопическим или хирургическим путем. Антибиотики назначаются, как при остром холецистите. Более предпочтительными альтернативными препаратами являются имипенем и ципрофлоксацин; метронидазол назначается очень тяжелым пациентам для воздействия на анаэробную инфекцию.
Симптоматика
При незначительном увеличении симптоматика практически незаметна. Наличествуют лёгкая тошнота, незначительное вздутие живота; реже – газообразование. Яркое проявление симптоматики – первопричина иное заболевание ЖКТ печени и или поджелудочной.
- Боли в правом подреберье, если первопричина увеличение печени, мышечные спазмы.
- Тошнота, изжога, метеоризм – поджелудочная, повышение кислотности желудочного сока, заболевание поджелудочной железы; боли могут отдавать в левое подреберье, сердце.
- Сильные опоясывающие боли, пульсирующий характер, колики отдают в спину – холецистит, холангит.
- Значительное газообразование, блуждающие боли от желудка к низу, давящее чувство в правом подреберье, — дисбактериоз.
- Диспепсия, диарея, констипация, тошнота, жжение – дисбактериоз, гельминтоз.
- Повышение температуры 37,8-39, гной в кале – воспаление ЖКТ со значительными осложнениями – реактивный воспалительный процесс с последующим разрушением мягкой и мышечной ткани.
- Нервозность, ломота в костях, вспухание мягких тканей, увеличение в объёме суставов, реактивное воспаление врождённого характера – аутоиммунное заболевание.
- Периодическая тошнота, незначительная рвота – осложнение после приёма антибиотиков, простудных, инфекционных заболеваний.
Обзор
Почечные камни — это образования, которые могут формироваться в одной или обеих почках, похожие на камни.
Научное название камней в почках — нефролиты, а мочекаменная болезнь называется нефролитиаз. Если камни вызывают сильную боль, это называется почечными коликами. Образование камней в почках — одно из проявлений мочекаменной болезни.
-
Почки
Почки — это два бобовидных органа примерно 10 см в длину. Они расположены за брюшной полостью по бокам от позвоночника. Почки очищают кровь от конечных продуктов (отходов) обмена веществ. Затем очищенная кровь снова поступает в организм, а ненужные отходы выводятся из организма с мочой.
Продукты обмена веществ, содержащиеся в крови, иногда могут образовывать кристаллики, которые скапливаются в почках. Со временем эти кристаллики формируют твердый, как камень, комок.
Камни в почках встречаются довольно часто, как правило, у людей в возрасте от 30 до 60 лет. Чаще мочекаменной болезнь страдают мужчины, реже — женщины. По некоторым оценкам, почечные колики встречаются примерно у 10–20% мужчин и 3–5% женщин. Примерно у половины людей, у которых были обнаружены камни в почках, это заболевание возникнет повторно в следующие 10 лет.
Иногда почечные камни могут выходить наружу, перемещаясь по моче-выделительной системе с мочой (из почек, через мочеточники и мочевой пузырь). Маленькие камни могут выделяться безболезненно, вы можете даже их не заметить. Однако довольно часто камень может заблокировать часть моче-выделительной системы, например, мочеточник (трубку, соединяющую почку с мочевым пузырем) или уретру (трубку, через которую моча выводится из мочевого пузыря). В этих случаях, вы можете почувствовать сильную боль в животе или паху, иногда это приводит к инфекции мочевыводящих путей.
Диагностика холедохолитиаза
Камни холедоха следует подозревать у пациентов с желтухой и желчной коликой. Должны быть проведены функциональные печеночные тесты и инструментапьное обследование. Диагностическое значение имеет повышение уровней билирубина, щелочной фосфатазы, АЛТ и гаммаглутамилтрансферазы, характерное для внепеченочной обструкции, особенно у пациентов с признаками острого холецистита.
УЗ И может верифицировать камни в желчном пузыре и иногда в общем желчном протоке. Холедох расширен (> 6 мм в диаметре, если желчный пузырь не удалялся; > 10 мм после холецистэктомии). Если расширение холедоха отсутствует (например, в первый день), то камни, вероятно, мигрировали. Если остается сомнение, следует выполнить более информативную магнитно-резонансную холангиопанкреатографию (МРХПГ) для диагностики остаточных конкрементов. ЭРХПГ выполняется в случае неинформативности МРХПГ; это исследование может быть одновременно и лечебным, и диагностическим. КТ менее информативна, чем УЗИ.
При подозрении на острый холангит должны также быть выполнены общий анализ крови и посев культуры крови. Характерен лейкоцитоз, а повышение аминотрансфераз до 1000 МЕ/л предполагает острый некроз печени, главным образом, из-за микроабсцедирования. При выборе антибиотика следует руководствоваться результатами посева культуры крови.