SQLITE NOT INSTALLED
Возбудители дифтерии, как происходит заражение
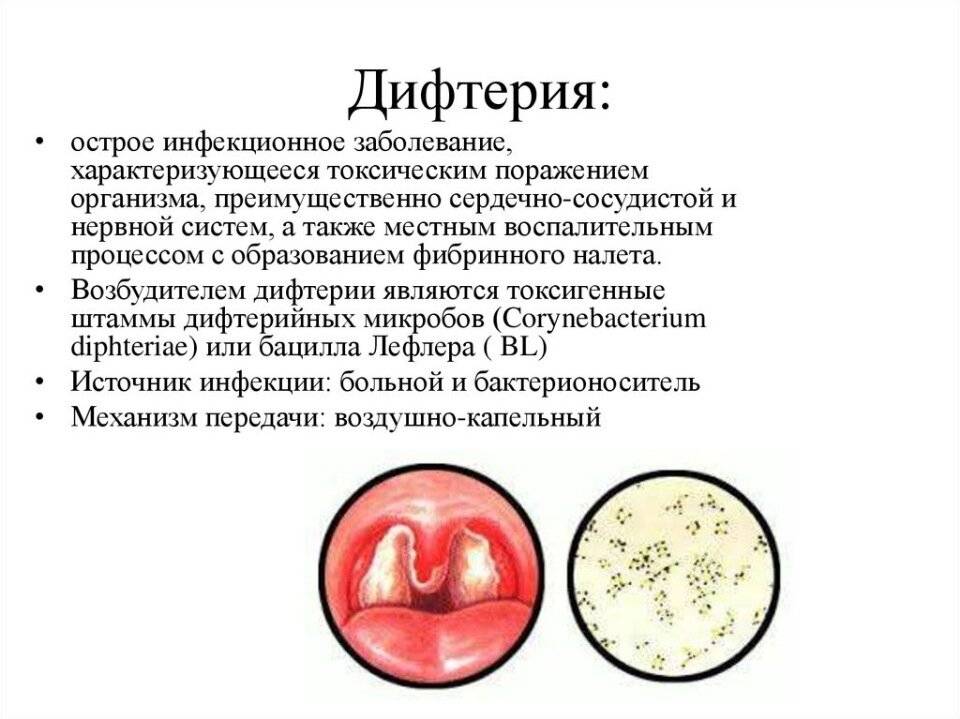
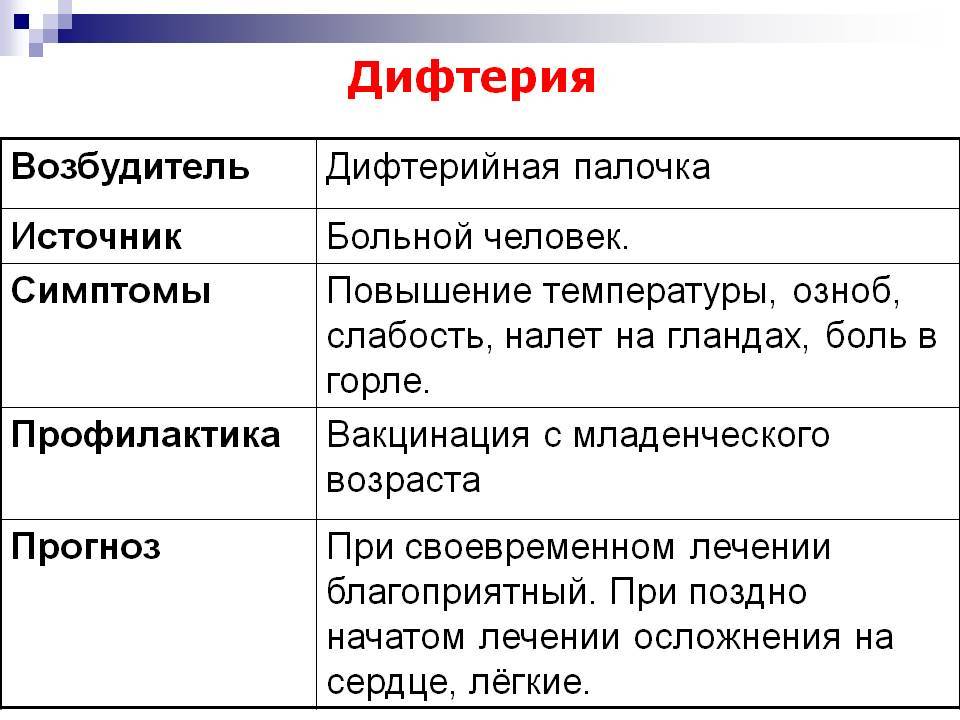
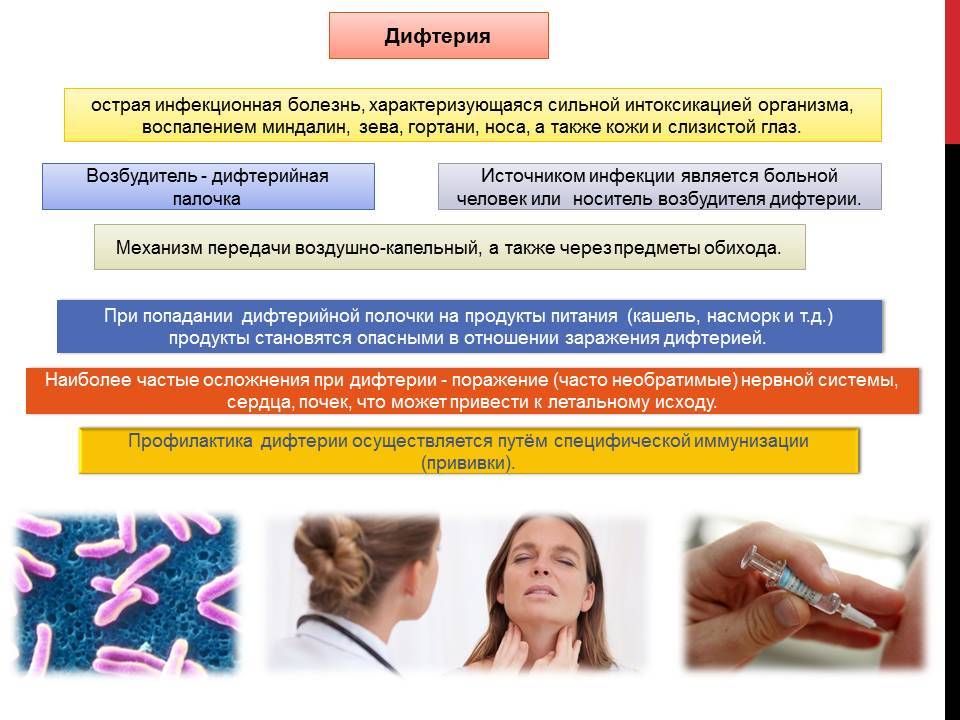
Возбудитель дифтерии – микроорганизм из рода коринебактерий. При размножении он выделяет во внешнюю среду токсин. Это сильнодействующее вещество определяет местную реакцию и системные признаки дифтерии. Однако не все дифтерийные палочки способны к выделению токсина.
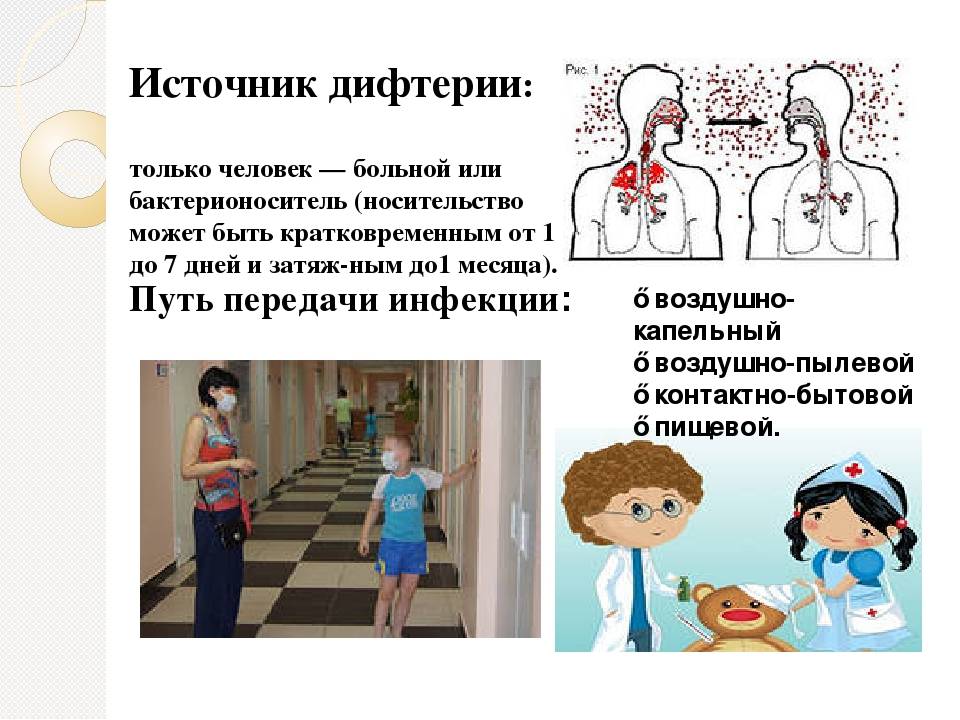
Микроорганизм сохраняется на окружающих предметах до 2 недель, выживает при кипячении менее 1 минуты. Основные пути инфицирования – воздушно-капельный и контактно-бытовой. Наиболее заразны больные, но коринебактерии могут выделять в окружающую среду и внешне здоровые носители микроорганизмов. Именно носители сейчас являются основными источниками инфицирования, причем чаще всего это дети с хроническими ЛОР-заболеваниями.
Симптомы дифтерии зависят от места попадания микроба в организм. Чаще всего это зев, трахея, нос, глаза, кожа и слизистая оболочка наружных половых органов. После попадания возбудителя начинается инкубационный период, длящийся от 2 до 12 дней, в его конце больной становится заразным.
Врожденный гипотериоз
Щитовидная железа закладывается у малыша уже на 4-5 неделе внутриутробного развития. И на ее формирование огромное влияние оказывает питание мамы и главное – достаточное употребление ею во время беременности йода.
Нехватка йода в период внутриутробного развития и в раннем детском возрасте может привести к серьезным патологиям щитовидной железы, к проблемам с интеллектуальным и физическим развитием ребенка в дальнейшем.
Развитие гипотиреоза (понижения функции щитовидной железы) во внутриутробном и неонатальном периодах может привести к необратимому снижению умственного развития ребенка. На фоне недостаточности йода, эндемического зоба и гипотиреоза могут происходить нарушения в формировании мозга ребенка, проявляющиеся в широком диапазоне – от снижения интеллекта легкой степени до тяжелых форм эндемического кретинизма
Следует обратить внимание на то, что в ряде случаев эти отклонения в состоянии здоровья детей, не обнаруженные в период новорожденности, проявляются не сразу, а в период полового созревания. При этом возможны различные проявления: снижение воспроизведения слуховой информации, ухудшение зрительной памяти, другой психической деятельности, а также адаптационных возможностей центральной нервной системы
Более того, было установлено, что на фоне хронической недостаточности йода у 30–60% детей имеются поведенческие, эмоциональные отклонения, отмечаются нарушения формирования личности. Исследования, проведенные в разных странах мира, продемонстрировали, что средний показатель умственного развития (IQ) в регионах с выраженным йодным дефицитом на 15–20% ниже, чем в областях, где такого дефицита не наблюдается.
Заподозрить гипотиреоз у новорожденного можно по следующим симптомам:
- вес при рождении более 4 кг
- длительная желтуха, отечность
- сухость, шелушение кожи
- синюшность в области носа
- хронические запоры
В роддоме в обязательном порядке делают анализ на врожденный гипотиреоз. Для этого у новорожденного берут кровь из пятки, определяют уровень ТТГ
Не отказывайтесь от проведения этого анализа, ведь при врожденном гипотиреозе очень важно начать лечение как можно раньше! При своевременно начатом лечении возможна компенсация всех нарушений без развития каких-либо осложнений.
Симптомы и течение
Дифтерия зева обычно начинается с небольшого повышения температуры, незначительной болезненности при глотании, покраснения и отечности миндалин, формированию на них специфического пленчатого налета, увеличения передних верхних шейных лимфатических узлов. Цвет пленок – обычно белый в первые 2–3 дня заболевания, но потом приобретает серый или желтовато-серый цвет. Примерно через неделю заболевание, или заканчивается выздоровлением (легкая форма, как правило, у привитых от дифтерии), или переходит в более тяжелую токсическую форму, обусловленную системным действием дифтерийного токсина.
Токсическая форма дифтерии всегда протекает очень тяжело. Она характеризуется очень высокой температурой тела (39,5-41,0°С), сильными головными болями, сонливостью, апатией. Кожа становится бледной, во рту отмечается сухость, у детей возможна многократная рвота и боль в животе. Отек миндалин становится резко выраженным, может приводить к полному закрытию входа в глотку, распространяется на мягкое и твердое небо, часто также на носоглотку, дыхание затрудняется, голос часто становится гнусавым. Налет распространяется на все ткани ротоглотки. Классическим признаком токсической формы дифтерии зева является отек подкожной клетчатки в области шеи, а иногда и грудной клетки, в результате чего кожа приобретает студнеобразную консистенцию. Передние верхние шейные лимфатические узлы значительно увеличены и болезненны.
Дифтерия носа протекает на фоне нормальной или слегка повышенной температуры тела, интоксикация отсутствует. Из носовых ходов видно серозно-гнойное или кровянисто-гнойное отделяемое. На крыльях носа, щеках, лбу и подбородке появляются участки мокнутия, а затем сухие корочки. Внутри носа видны пленчатые налеты. Патологический процесс может также поражать придаточные пазухи носа. При токсической форме наблюдается отек подкожной клетчатки щек и шеи.
Дифтерия глаза протекает как банальный конъюнктивит и характеризуется умеренной гиперемией и отеком конъюнктивы века, небольшим количеством серозно-гнойного отделяемого из конъюнктивального мешка (катаральная форма). Пленчатая форма проявляется выраженным отеком век, наличием на их конъюнктиве трудно снимаемых пленок серовато-белого цвета. Токсическая форма также сопровождается отеком клетчатки вокруг глазницы.
Дифтерия кожи приводитк длительному не заживлению любых повреждений кожи, гиперемии, на коже присутствует грязно-серый налет, отмечается плотная инфильтрация окружающей кожи.
Лечение дифтерии у детей
Даже в наш век продвинутых технологий и антибиотиков заболевание считается достаточно тяжёлым. Поэтому лечение всех больных дифтерией проводится под постоянным контролем врачей инфекционного и, при необходимости, реанимационного отделений. Не стоит недооценивать тяжесть этого заболевания.
Если ребёнок проживает там, где нет проблем с доставкой в больницу, антитоксическая противодифтерийная сыворотка (АПДС) вводится в стационаре. В случаях, если медэвакуация откладывается или занимает длительное время, АПДС вводят врачи скорой помощи.
Обычно дозы рассчитываются исходя из тяжести заболевания. Наиболее эффективным считается введение сыворотки в первые 18-24 часа от начала заболевания. Наименее эффективной сыворотка будет через 4 суток после начала дифтерии. Поэтому чем раньше начнется действие сыворотки, тем больше шансов на благополучный исход.
Также для лечения дифтерии используется плазмаферез или гемосорбция.
Наряду со всеми перечисленными выше методами проводится антибиотикотерапия.
Выбор всех препаратов и методов лечения основывается на форме и тяжести заболевания.
Так как заболевшие дифтерией дети часто попадают в реанимационное отделение, сестринский уход является неотъемлемой частью лечения.
Важно следить за соблюдением постельного режима, часто он требуется длительное время, от 4 до 8 недель.
Диета ребёнка обязательно должна быть щадящей, все продукты должны быть проварены и растёрты в пюре.
Медицинская сестра следит за больным дифтерией, его состоянием, температурой, а также контролирует соблюдение режимов проветривания и кварцевания в палате.
Следит за личной гигиеной человека, не способного самостоятельно её соблюдать.
Подготавливает детей к лечебным манипуляциям.
Оказывает помощь врачу при выполнении манипуляций, выполняет назначения врача.
После перенесённого заболевания пациент некоторое время находится на диспансерном учёте.
Симптомы дифтерии
Инкубационный период заболевания продолжается от 2 до 10 дней. Самой частой локализацией дифтерии являются ротоглотка, гортань и нос, редко дифтерия поражает кожу, область ран, пупочную ранку, ухо, глаза, половые органы.
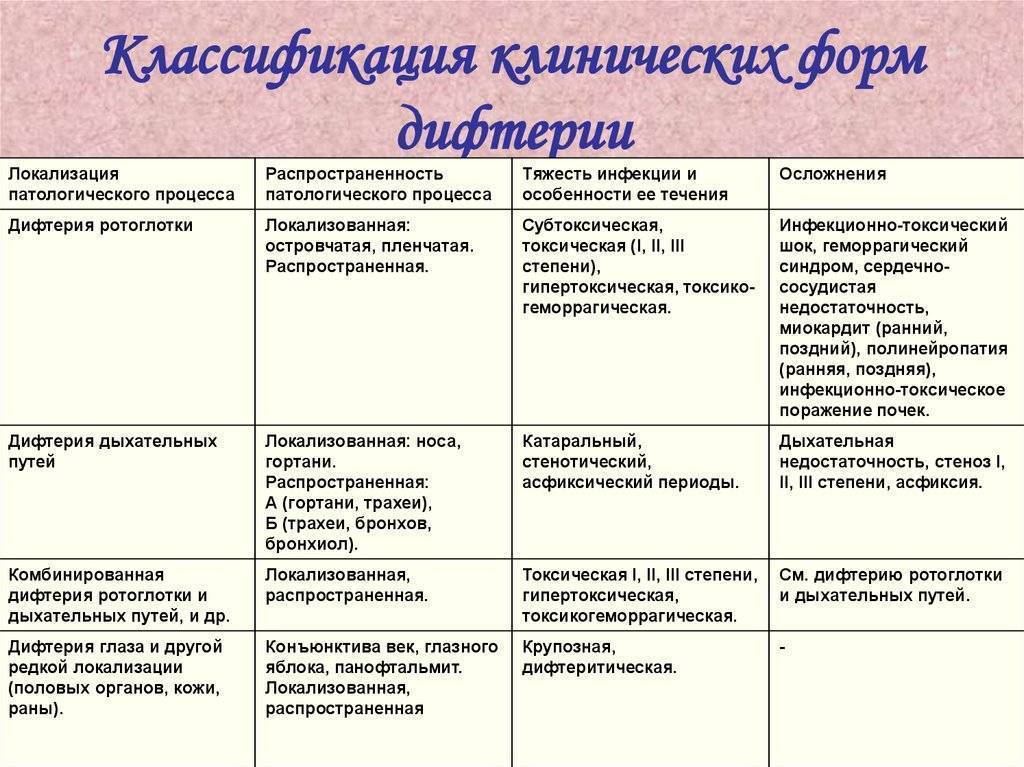
Дифтерийная палочка приживается на слизистой оболочке, но выделяемый ею яд(токсин)разносится кровью и лимфой по всему организму. Токсин на месте внедрения вызывает воспаление слизистой оболочки с образованием на ней плотного пленчатого налета серо-белого цвета. В зависимости от места проникновения и размножения дифтерийных палочек наблюдаются различные формы болезни: дифтерия зева, носа, гортани, глаз, наружных половых органов и кожи.
Дифтерия зева — самая частая локализация дифтерии. Заболевание начинается остро, с подъема температуры до 38-39 град, ребенок жалуется на боль в горле при глотании. Подчелюстные лимфоузлы припухают.
Дифтерия зева
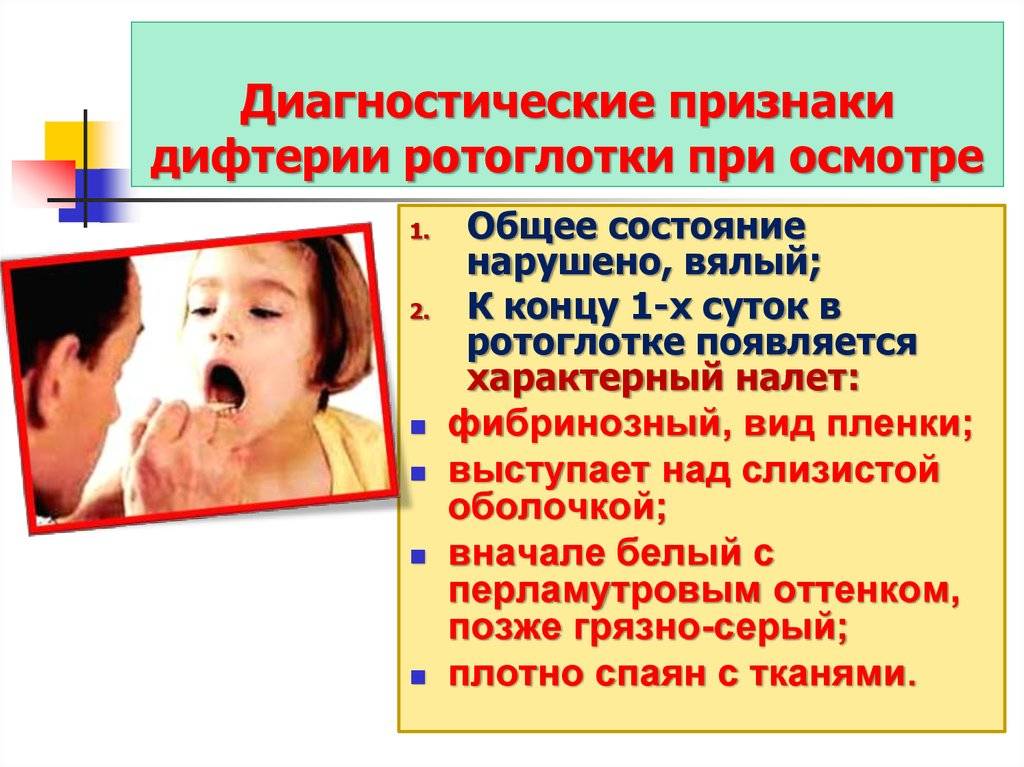
В зеве обнаруживается покраснение слизистой оболочки, на миндалинах — налеты серовато-белые, пленчатые. Чем обширнее налеты, тем сильнее интоксикация организма и тяжелее течение болезни.
Может развиться токсическая форма дифтерии. Она начинается остро, температура повышается по 39-40 град, может быть сильная боль при глотании, неоднократная рвота. Появляется общая слабость и вялость, лицо бледное, пульс частый. Возникает отек подкожной клетчатки в области подчелюстных лимфатических узлов, который распространяется почти на все шею, иногда на грудную клетку. Один из ранних признаков токсической дифтерии – отек зева, когда ткани миндалин и мягкого неба смыкаются, почти не оставляя просвета. Пленчатый налет покрывает небо, носоглотку, дыхание становится хриплым, рот полуоткрыт, позже появляются обильные выделения из носа. При осмотре зева ощущается сладковатый запах изо рта.
Наиболее ранним осложнением токсической формы дифтерии (в 1-3-й дни болезни) является развитие инфекционно-токсического шока. Это осложнение возникает только у непривитых детей. Вторым по времени возникновения возможным осложнением (конец первой-начало второй недели) является миокардит (воспаление сердечной мышцы), проявляющийся учащением или урежением ритма сердца, снижением артериального давления, болями в животе и рвотой. Развитие острой сердечной недостаточности может быть причиной смертельного исхода болезни. В это же время возникают и другие осложнения: параличи мягкого неба, гнусавость голоса, поперхивание и вытекание жидкой пищи из носа во время еды и питья. Возможна смерть от паралича дыхания.
Поражение слизистой оболочки гортани может развиваться как первичный процесс без признаков поражения ротоглотки. Дифтерия гортани может протекать без стеноза (сужения) гортани или со стенозом.
У детей раннего возраста дифтерийные пленки закрывают узкие носовые ходы, в связи с чем затрудняются сосание и носовое дыхание. Характерны сукровичные выделения из носа, в носовых ходах видны корочки.
При дифтерии лечебное питание строится с учетом периода болезни, выраженности специфической интоксикации, местных изменений
и развивающихся осложнений.
При легких формах с незначительными или умеренными местными изменениями питание проводится так же, как при скарлатине. Значительные трудности возникают при кормлении детей с осложненными формами дифтерии в виде крупа, распространенных парезов и параличей, сопровождающихся нарушением акта глотания. В таких случаях детей кормят через зонд. Объем пищи уменьшается при сохранении нормальных соотношений пищевых ингредиентов. Через зонд вводится жидкая, умеренно теплая пища в виде протертых супов, каш, протертого мясного фарша, молочных продуктов. Из-за выраженной кислородной недостаточности целесообразно для усиления гликолиза давать пить сладкие напитки:
5%-ную глюкозу, сладкий чай, соки. При улучшении состояния диета
быстро расширяется до возрастной.
Дифтерия носа- характеризуется упорно протекающим насморком. Общее состояние ребенка может быть не нарушено, температура нормальная. В связи с этим родители в большинстве случаев поздно обращаются за врачебной помощью.
При малейшем подозрении на дифтерию необходимо выполнить два посева слизи: из зева и из носа — на дифтерийную палочку.
Предварительный ответ бывает готов на 2-й день, окончательный — на 3-5-е сутки.
Причины дифтерии
Дифтерия вызывается Corynebacterium diphtheriae (бацилла Лёффлера, палочка Леффлера, BL). Обычно эта бактерия размножается на поверхности или близко к поверхности слизистых оболочек горла.
Возбудитель дифтерии передается другим людям по трем маршрутам:
- Воздушно-капельным путем. При чихании и кашле инфицированный человек выбрасывает в окружающий воздух массу загрязненных капель, что может приводить к вдыханию другими людьми C. diphtheriae. Это самый эффективный и частый путь распространения дифтерии.
- Загрязненные личные вещи. Питье из чашки инфицированного человека, а также прикосновение к любым инфицированным вещам – может привести к передаче инфекции.
- Загрязненные предметы домашнего обихода. В редких случаях дифтерия может распространяться на общие предметы домашнего обихода, такие как полотенца или игрушки. Вы также можете инфицироваться дифтерией, прикасаясь к зараженной ране.
Люди, которые были заражены C. diphtheriae и не получали соответствующего лечения, могут заражать непривитых людей в течение шести недель, даже не имея никаких симптомов болезни.
Факторы риска
К группе повышенного риска заражения дифтерией относятся:
- Дети и взрослые, которые в данный момент не имеют прививки против дифтерии
- Люди, живущие в переполненных помещениях или антисанитарных условиях
- Люди, которые путешествуют в районы с неблагоприятной эпидемиологической обстановкой по дифтерии.
Этиология
Дифтерийная палочка была обнаружена Клебсом в 1883 году. Через год чистая культура была выделена и описана Леффлером. Дифтерийная палочка — это токсичный коринебактерий прямой или слегка изогнутой формы с утолщением в виде булавок на концах. Стержень неподвижна и относительно аэробна (в анаэробных условиях она слабеет). В мазках культур довольно типичны палочки дифтерии, обычно под острым углом друг к другу (как буква V).
Бактерии
дифтерии стабильны в окружающей среде, хорошо переносят сушку и низкие
температуры. В капельках слюны, на средствах по уходу за домом, на игрушках,
палочках от дифтерии могут сохраняться в течение 2 недель, в пыли — до 2
месяцев, в молоке и воде — до 20 дней. Дифтерийные палочки очень чувствительны
к солнечному свету, высоким температурам и дезинфицирующим средствам.
Основным
признаком патогенности бактерий дифтерии является их способность вырабатывать
токсин, ингибирующий биосинтез клеточных белков. Дифтерийный токсин является
мощным токсином, уступающим только ботулиновым и столбняковым токсинам.
Дифтерия гортани
Эта форма дифтерии редко поражает только гортань, чаще она затрагивает слизистые оболочки ротоглотки, носа, гортани. Протекает в виде истинного крупа (круп — это сужение просвета гортани вследствие отёка). Дифтерийный круп часто распространяется на протяжении всех дыхательных путей.
Для дифтерии гортани характерна цикличность процесса. Выделяют стадию крупозного кашля, стенотическую и асфиктическую стадии.
Развиваются они так:
- первые 2 — 3 дня повышается температура тела, появляется лающий кашель, голос становится охрипшим, появляются признаки интоксикации;
- следующие 3 — 6 дней развивается шумное дыхание, одышка на вдохе (ребёнку тяжело вдохнуть), отсутствие голоса. Развивается истинный круп;
- на 6 — 9 день болезни наступает асфиктическая стадия, состояние становится крайне тяжёлым, дыхание поверхностное, сознание отсутствует.
Лечение в клинике «Мама Папа Я»
Сеть семейных клиник «Мама Папа Я» предлагает услуги по вакцинации детей и взрослых, выявление носителей возбудителя, консультации врачей разных специальностей. Наши преимущества:
- обширная сеть филиалов в Москве и других городах;
- доступные цены на медицинские услуги;
- полное консультирование по вопросам вакцинации, помощь с выбором препарата, в том числе и при аллергических реакциях;
- восстановительное лечение носителей коринебактерии;
- осмотры и консультации специалистов (кардиолога, невролога) при развитии осложнений заболевания.
Если у Вас появились вопросы по этой теме, пожалуйста, запишитесь на прием в клинику по телефону или на нашем сайте.
Особенности лечения дифтерии у вакцинированных пациентов
Когда
заболевание возникает у вакцинированных пациентов, этот процесс чаще
развивается в ротоглотке в виде легких с локализованными формами, которые по клиническим
данным трудно отличить от стенокардии. Фибринозные пленки в виде
«маленьких островов» на поверхности миндалин могут быстро исчезнуть,
через 3-4 дня без специального лечения, после чего начинается клиническое
выздоровление.
Критерии
правильного лечения: исчезновение приступов дифтерии, признаков отравления и
профилактика осложнений.
Больные
дифтерией выписываются из больницы после полного клинического выздоровления и
двух отрицательных результатов бактериологического обследования на дифтерию
жадности и носа, которое проводилось с интервалом в 2 дня. Экстракт на
токсичную дифтерию I ст. не ранее 28 дня, II ст. — 40 дня, арт. III-й — 50-ый
день болезни.
Каждый
ребенок, подросток и взрослый должен пройти вакцинацию в соответствии с текущим
календарем прививок.
Вакцинация от дифтерии проводится в течение 3 месяцев (ассоциированная вакцина против столбнячной лихорадки коклюша ACDS).
Вакцинация от дифтерии проводится в течение 4,5 месяцев (КДС).
Вакцинация от дифтерии проводится в течение 6 месяцев (DPTI).
Рв-дифтерия сохраняется в течение 18 месяцев (ACDS).
Рв-дифтерия возникает через 6,5-7 лет (5 лет после I Рв-дифтерии) АДС-М.
Рв-дифтерия сохраняется в возрасте 14 лет.
Взрослые
должны проходить вакцинацию каждые 10 лет с момента последней повторной
вакцинации.
Вакцинация
всех больных дифтерией проводится согласно календарю прививок, но не ранее, чем
через 6 месяцев после заболевания.
Не включает в себя специальную профилактику:
- Обучение медицинского персонала профилактике дифтерии.
- Гигиеническое образование и подготовка граждан по вопросам профилактики дифтерии.
Окончательная
дезинфекция 1% раствором хлорамина и однократное обследование на дифтерию
обследуемых лиц проводятся в плите. Обнаруженные носители бактерий доставляются
в больницу для исправления. Дети, которые находятся в тесном контакте с
дифтерией, исключаются из группы детей на 7 дней до получения результатов
бактериологического обследования. В течение этого времени их необходимо
ежедневно осматривать и измерять температуру тела.
Наиболее
эффективными методами профилактики дифтерии являются тройная вакцинация АКДС от
3 месяцев с интервалом 1,5 месяца и последующие бустерные прививки у детей (1,5
года, 6, 11, 16 лет) и взрослых (каждые 10 лет).
Первая
повторная вакцинация должна быть проведена один раз с вакцинацией ККД. Если у
ребенка перед вакцинацией отмечается коклюш, то вакцинация проводится с помощью
вакцины ADS — две прививки каждые 1,5 месяца. В этом случае бустерная
вакцинация проводится один раз в 9-12 месяцев после завершения курса
вакцинации.
Если
ребенок, страдающий коклюшем, ранее получил две или три прививки от АКДС,
вакцинация от дифтерии и столбняка считается полной.
Варианты вакцин
Вакцины против дифтерии производятся на основе дифтерийного анатоксина, являющегося модифицированным бактериальным токсином, который индуцирует защитный антитоксин.Прививка для профилактики дифтерии представляет собой анатоксин, адсорбированный на алюминия гидроксиде. Дифтерийный анатоксин выпускается также в комбинации со столбнячным анатоксином (прививки АДС, АДС-м) и коклюшной вакциной (цельноклеточной – АКДС, Бубо-М, Бубо-Кок; и бесклеточной, или ацеллюлярной – Инфанрикс, Пентаксим, Тетраксим, Инфанрикс Пента, ИнфанриксГекса). Профилактические прививки позволяют создать длительный и напряжённый антитоксический иммунитет от дифтерии.
Прививка АКДС состоит из смеси корпускулярной коклюшной вакцины, дифтерийного и столбнячного анатоксинов. АДС-анатоксин представляет собой очищенные и адсорбированные дифтерийный и столбнячный анатоксины. АДС-М-анатоксин отличается от АДС уменьшенным содержанием антигенов — в одной прививочной дозе (0,5 мл) содержится 5 ЛФ (единица измерения активности компонентов) дифтерийного анатоксина и 5 ЕС (единица измерения активности компонентов) столбнячного анатоксина (для сравнения, в 0,5 мл прививки АДС содержится 30 ЛФ дифтерийного анатоксина и 20 ЕС столбнячного анатоксина).
Все вакцины для профилактики дифтерии, столбняка и коклюша являются инактивированными (убитыми), то есть они не содержат ничего живого. Известно, что отдельные антигены в чистом виде и инактивированные вакцины уступают по эффективности живым вакцинам. В этой связи в качестве усилителя (т.н. адъюванта) прививки против дифтерии, столбняка, коклюша (и ряда других инфекций) используется гидроокись алюминия. Смысл использования этого вещества заключается в усилении воспалительной реакции в месте введения вакцин и, как следствие, интенсификации иммунных реакций и увеличении эффективности прививки в целом.
Профилактика дифитерии
В старые времена, когда антибиотики и вакцины были недоступны, дифтерия была распространенным заболеванием, особенно среди детей раннего возраста. Сегодня эту болезнь можно не только эффективно лечить, но и предотвращать специальной вакциной.
Вакцина против дифтерии, как правило, вводится в сочетании с вакцинами против столбняка и коклюша, и известна как АКДС.
Дополнительная информация: Коклюш. Симптомы, диагностика, лечение
В рамках российского национального календаря прививок, вакцина АКДС вводится детям в возрасте 3 месяцев (V1), 4,5 месяцев (V2), 6 месяцев (V3), 18 месяцев (R1), 7 лет (R2) и 14 лет (R3). Взрослым людям она вводится 1 раз в 10 лет, начиная с 24 лет.
Вакцина является весьма эффективной и полностью защищает от дифтерии, но иногда ее введение сопровождается неприятными побочными эффектами: небольшое кратковременное повышение температуры, беспокойство, сонливость, отечность или болезненность в месте инъекции и тд. Спросите своего врача, что вы можете сделать, чтобы свести к минимуму риск возникновения этих побочных эффектов, или облегчить их.
Изредка вакцина АКДС может вызывать и тяжелые побочные эффекты, такие как аллергические реакции (крапивница или сыпь, которая развивается в течение нескольких минут после инъекции), судороги или анафилактический шок. Эти осложнения крайне редки и также поддаются лечению.
Некоторые дети, например больные тяжелой эпилепсией, имеют полный запрет на введение вакцины АКДС и не могут быть защищены этой прививкой.
Немедикаментозное лечение дифтерии
Лечение дифтерии требует постельного режима. В периоде восстановления после болезни следует избегать физических нагрузок, особенно если у вас были осложнения на сердце. Иногда врач потребует оставаться в постели в течение нескольких недель. Ни в коем случае не игнорируйте это требование, поскольку в восстановительном периоде можно погибнуть от внезапной остановки сердца.
Пока вы заразны – крайне важна строгая изоляция. В реальной жизни не все люди защищены против дифтерии прививками: кто-то не мог получить вакцину из-за медицинских противопоказаний, кто-то принципиально не разрешает вводить себе (или своему ребенку) прививки, кто-то не ввел себе бустерную дозу вакцины вовремя и тд. Поэтому полная изоляция заболевшего так важна.
Из-за затруднений при глотании вам может потребоваться регулярное введение назогастрального зонда для введения пищи. Это временно, пока нервы, отвечающие за глотание, не восстановят свою функцию.
Обзорные этапы
В
практике семейного врача (на дому): сбор эпидинамов, объективное обследование
(обратите особое внимание на зевоту, сердечно-сосудистую систему), посев на ВЛ
с поверхности миндалин, носа и других участков локализации дифтерийной пленки. В
клинике: общий анализ крови, мочи, ЭКГ-тесты, сбор крови на титрование
антитоксина и антибактериального иммунитета, бактериоскопия цветных пленок для
выявления дифтерийных стержней, биохимические анализы крови (калий, натрий,
мочевина, креатинин, общие белковые и белковые фракции, CBF)
В
клинике: общий анализ крови, мочи, ЭКГ-тесты, сбор крови на титрование
антитоксина и антибактериального иммунитета, бактериоскопия цветных пленок для
выявления дифтерийных стержней, биохимические анализы крови (калий, натрий,
мочевина, креатинин, общие белковые и белковые фракции, CBF).
В
клинике: ЭКГ в динамике (через 2-3 дня), определение токсичности выделенных
палочек дифтерии.
Ток,
осложнения, прогноз.
Варианты
клинических процессов. Определяется местоположением дифтерийного процесса. В
целом клинические проявления во многом зависят от возраста ребенка; возрастной
фактор особенно важен у младенцев. При их дифтерии этот процесс обычно
локализуется на слизистой оболочке носа, гортани, кожи, зевания. Токсической
дифтерии в первые 6 месяцев жизни не наблюдается, у детей от 6 месяцев до 1
года она встречается значительно реже, чем у детей старшего возраста. При
дифтерии у младенцев симптом лая легкий, а одышка похожа на одышку при
пневмонии.
Это
своего рода клинический курс дифтерии у вакцинированных детей. Дифтерия часто
зевает, как катар или лакунарная стенокардия. Осложнения возникают реже у
вакцинированных детей, чем у не вакцинированных.
Курс
дифтерии может быть искажен или затуманен предыдущими или одновременными
инфекционными заболеваниями. В этих случаях болезнь часто принимает токсичную
форму.
Критерии
тяжести заболевания: степень распространенности рейдов, их плотность и цвет
(серый и черный указывают на сильный ток), наличие и тяжесть отеков шейных волокон,
степень дыхательной непроходимости, наличие геморрагического синдрома,
клинические и электрокардиографические показатели сердечно-сосудистой системы.
Осложнения:
Миокардит (ранний — на 4-5-е сутки заболевания при злокачественных формах
дифтерии и поздний — на 2-3-е сутки заболевания). неделя при других формах
дифтерии), дифтерийный полирадикулонеурит с возникновением вялого пареза с
мышечной атрофией, нарушением чувствительности и болями в корневой системе
(паралич мягкого нёба, паралич глазного нерва, неврит диафрагматического нерва
и диафрагмальный паралич, паралич мышц, туловища и конечностей), развитие
токсичного нефрита и асфиксии при гортанной дифтерии.
Продолжительность
болезни. В зависимости от своевременного введения сыворотки против дифтерии и
формы дифтерии, состояние ребенка улучшается через 1-5 дней. К 3-му или 4-му
дню рейды в большинстве случаев исчезнут. В зависимости от реакционной
способности организма скорость устранения локального процесса у разных детей не
одинакова. Продолжительность самого заболевания 1-3 месяца.
Прогноз:
с введением сыворотки антидифтерии в течение первых суток летальности не более
1%, после 4-го дня заболевания 15-20%. Смерть пациентов в основном обусловлена
миокардитом, вызванным нарушениями проводимости и развитием темной триады: боль
в эпигастрие, рвота, устойчивый ритм галопирования.
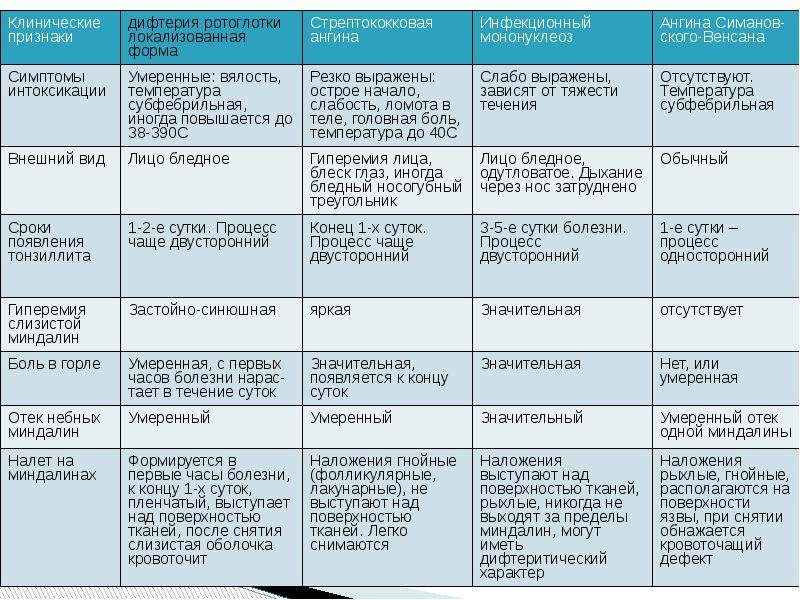
Дифференциальная диагностика:
- при ротоглоточной дифтерии с бактериальной стенокардией (фолликулярный, лакунарный, флегмоноз), стенокардия вензана Симановского, грибковая стенокардия, герпетическая инфекция с поражением миндалин, некротическая стенокардия при алых лихорадках, болезни крови, инфекционный мононуклеоз, химические и термические ожоги слизистой оболочки ротовой полости
- при гортанной и трахеальной дифтерии — со стенозным ларинготрахеитом при острых респираторных инфекциях (грипп, парагрипп, аденовирусная инфекция), гортанной странности, онкологических и фарингеальных абсцессах, папилломах гортани, крупах, грибковых поражениях головы при ВИЧ-инфекции, коклюшечном кашле;
- при носовой дифтерии — с инородными телами в носу, синуситах, аденоидах и врожденном сифилисе, рините вирусной этиологии, дзен, склероме;
- при глазной дифтерии с аденовирусной инфекцией, герпетическом кератоконъюнктивите.
Симптомы и диагностика дифтерии
Признаки дифтерии у детей и взрослых в первые дни болезни неспецифичны и напоминают ангину, поэтому при их появлении необходимо вызвать врача на дом
Обращают внимание на такие признаки:
- плотная светлая пленка на миндалинах, плохо снимающаяся шпателем;
- поражение двустороннее, но размеры его неодинаковы справа и слева;
- незначительное покраснение и боль в горле;
- температура снижается уже через 2 – 3 дня, тогда как налеты в горле сохраняются намного дольше;
- возможен отек шеи;
- после использования противодифтерийной сыворотки все симптомы быстро ослабевают.
При любом воспалении миндалин необходим мазок на дифтерию из зева и носовой полости.
Для получения быстрого результата проводят анализ на дифтерию методом ПЦР, используют и бактериологическое исследование полученного материала. Также диагностика дифтерии включает определение антител к токсину бактерии.
Диагностика
Диагностику дифтерии проводят на основании данных осмотра больного и результатов анализов. При осмотре за диагноз дифтерия говорят следующие признаки: наличие характерных пленок, а также затруднение дыхания и свистящий шум на вдохе, не характерные для ангины, лающий кашель. Диагноз дифтерии по характерным клиническим признакам при заболевании, протекающем в легкой форме, поставить сложнее.
Анализы:
-
Общий анализ крови – признаки острого воспалительного процесса.
-
Исследования мазка под микроскопом (бактериоскопия) – выявление имеющих характерный вид бактерий Corynebacterium diphteriae.
-
Бактериологическое исследование – посев биологического материала на специальную питательную среду и культивирование колоний микроорганизмов.
-
Определение уровня (титра) антитоксических антител (высокий титр – 0,05 МЕ/мл и выше позволяет исключить дифтерию).
-
Серологическое исследование – определение специфических антител в сыворотке крови с помощью методов РПГА, ИФА и др.
Дифтерию зева нужно дифференцировать от острого тонзиллита (фолликулярная и лакунарная формы), ангины Симановского-Венсана (грибковое поражение), сифилитической ангины, ложнопленочной ангины при инфекционном мононуклеозе, паратонзиллярным абсцессом, эпидемическим паротитом, лейкозом. У детей необходимо отвести диагноз ложного крупа.
Симптомы дифтерии зева
Когда дифтерийная палочка оказывается на слизистой оболочке, она начинает продуцировать дифтерийный токсин. Тот, в свою очередь, проникает внутрь клеток и приводит к развитию некроза ткани слизистой. Так появляется плотная фибринозная плёнка, спаянная с окружающими её тканями.
Островчатая форма встречается чаще у привитых детей.
Признаки островчатой формы дифтерии:
- начинается остро, протекать может при температуре 37˚С;
- появляется боль в горле;
- миндалины отёчны, появляются налёты. Островки налётов развиваются не так стремительно, как при других формах.
Плёнчатая форма более выражена, и часто будет иметь тяжёлое течение.
Признаки плёнчатой формы дифтерии:
- в данном случае болезнь более стремительна, начинается она остро с подъёма температуры до 39˚С;
- присутствует выраженная боль в горле при глотании;
- нёбные миндалины увеличиваются за счёт отёка;
- появляется налёт на миндалинах, и чем дальше он будет распространяться, тем тяжелее будет состояние заболевшего.























![Дифтерия (dyphtheria) [1981 бисярина в.п. - детские болезни с уходом за детьми и анатомо-физиологическими особенностями детского возраста]](https://damasha.ru/wp-content/uploads/e/5/4/e54a919607f52ff68f353c40b01fe3d2.jpeg)











![Дифтерия (dyphtheria) [1981 бисярина в.п. - детские болезни с уходом за детьми и анатомо-физиологическими особенностями детского возраста]](https://damasha.ru/wp-content/uploads/e/4/f/e4fb4aba62aaca9343703af37f041fab.jpeg)