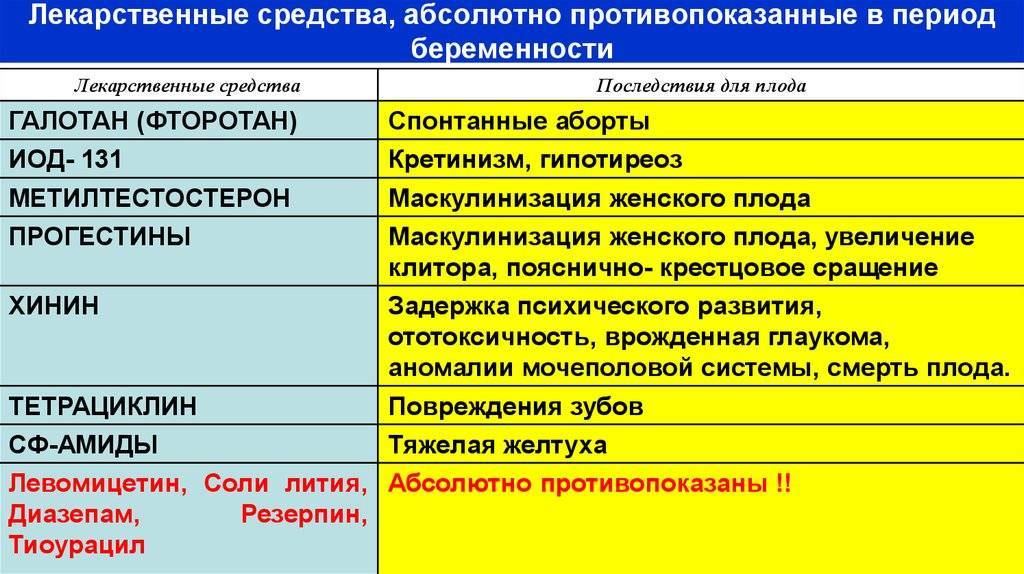
SQLITE NOT INSTALLED
Патологии
К врачу имеет смысл обращаться, если пульсация во влагалище сопровождается другими более конкретными симптомами, такими как жжение, выделения, особенно если от них исходит крайне неприятный запах. Тревожным симптомом может стать пульсация влагалища, происходящая на фоне кровотечения.
Сильные боли в области паха и поясницы, появляющиеся вместе с пульсацией, являются серьёзным поводом для начала обследования. То же самое можно сказать и о повышении температуры. В этом случае пульсация будет одним из проявлений более серьёзных заболеваний.
Например, тошнота и слабость на фоне пульсации во влагалище являются достаточно серьёзными признаками недостаточности кровообращения в нижней части туловища. Пульсирующая боль при половом акте может быть признаком воспалительного поражения шейки матки, наличия на шейке эрозий.
Очень часто пульсация во влагалище может быть одним из признаков сбоя месячного цикла. Такой симптом присутствует при гормональном сбое у женщин, страдающих аномальными кровотечениями. В этом случае пульсация может сопровождать кровянистые выделения, появление которых не имеет отношения к месячным.
Пульсация во влагалище может быть индивидуальной реакцией на некоторые процессы, происходящие в организме. К таким патологиям можно отнести эндометриоз, опухоли матки, яичников и маточных труб. Гормональный сбой иногда может стать причиной пульсации влагалища.
Если пульсация периодически повторяется и при этом создает серьёзный дискомфорт, необходимо обращаться к врачу и искать причину непонятного симптома. Назвать сразу причину появления пульсации во влагалище врач не сможет. На обследование, сдачу анализов уйдёт какое-то время.
Действовать придётся методом исключения. В первую очередь врачу придется собрать полный анамнез перенесённых заболеваний, особенно имеющих воспалительный характер. В конце концов удастся найти причину пульсации. В редких случаях подобным симптомом организм может отвечать на приём некоторых медицинских препаратов.
Психология женщины
Помимо физиологических изменений в организме, у беременной женщины меняется психическое состояние.
На отношение женщины к беременности и родам оказывают влияние различные факторы, в том числе социальные, морально-этические, экономические и др., а также особенности личности самой беременной.
В первой половине беременности большинство женщин больше обеспокоены собственным здоровьем, а во второй половине, особенно после появления шевелений плода, все мысли и заботы будущей мамы направлены на благополучие плода. Женщина может обращаться к ребенку с ласковыми словами, она фантазирует, наделяя его индивидуальными особенностями. Наряду с этим многие женщины сознательно отказываются от некоторых привязанностей и привычек в угоду предстоящему материнству.
Также у беременных могут возникать различные опасения и страхи. В этот период женщина может быть обеспокоена изменениями во внешности, потерей привлекательности, взаимоотношениями с мужем. Близкие родственники (особенно муж) должны стать надежной опорой беременной и постараться обеспечить женщине психологический комфорт. При выраженной тревоге, депрессивном состоянии беременной рекомендуется обратиться за советом к специалисту.
Питание во время беременности
Трудно переоценить вопрос о питании во время беременности. Питание при беременности подчинено двум задачам — обеспечение потребности в необходимых веществах для роста плода и подготовка матери к последующей лактации. Традиционно вопрос питания при беременности рассматривается в двух аспектах: какова должна быть прибавка в весе у беременной и какое колчество энергии и необходимых элементов должно поступать с пищей при беременности.
Беременность и набор веса
Набор веса во время беременности имеет огромное значение благодаря тому, что вес беременной непосредственно влияет на вес и размеры ребенка при рождении. В настоящее время для идентификации нормы веса применяют индекс массы тела. Индекс массы тела это отношение веса тела в килограммах к квадрату роста в метрах. В норме индекс массы тела колеблется от 19.8 до 26. Лица с индексом массы тела менее 19.8 имеют недостаточный вес. Лица с индексом массы тела более 26 – имеют избыточный вес. Если индекс массы тела более 29 — это является признаком ожирения. Патологическое ожирение характеризуется значением индекса массы тела 35 и выше.
Если у беременной индекс массы тела меньше 19, 8 у ребенка при рождении имеется недостаточный вес. Если индекс массы тела выше 26- повышается риск рождения крупного плода. Плод считается крупным, если его масса больше, чем 4000 г. У таких детей более высок риск получения родовых травм, в частности повреждения плечевого сплетения. У беременных с индексом массы тела более 35 высок риск преэклампсии, нарушений сердечной деятельности плода, гибели плода на поздних сроках беременности и ранней неонатальной смерти.
В настоящее время считается, что допустимая прибавка массы тела во время беременности должна составлять :
- При индексе массы тела до 19, 8 – от 11, 2 до 16 кг
- При индексе массы тела 19, 8-26 – от 10 до 14 кг
- При индексе массы тале 26-29 – от 6 до 10 кг
- При индексе массы тела свыше 29 – от 4, 4 до 8 кг
Жесткая диета при беременности не рекомендована. Если даже придерживаться значительного ограничения калорийности рациона это приведет в среднем к уменьшению веса тела ребенка при рождении на 250 гр. Некоторая прибавка веса тела необходима при беременности.
Если набор веса при беременности происходит в пределах указанных выше параметров, снижается количество кесаревых сечений, уменьшается количество травм при родах и уменьшается количество возникновения случаев послеродового ожирения. К сожалению в данных рамках удерживаются лишь 30 % беременных женщин.
Диета и беременность
Организм беременной женщины нуждается в дополнительной энергии для полноценного роста плода. Энергетические затраты во время беременности возрастают и составляют 17% от энерготрат небеременной женщины. Приблизительно в день необходимо дополнительно употреблять 300 ккал. Следует помнить, что в этом случае предполагается, что женщина до беременности питалась правильно и энерготраты и прием пищи у нее были сбалансированы. Для полноценного питания в дневном рационе беременной белок должен составлять 20% от общей калорийности рациона, жиры 30% и углеводы (сложные) 50%. Источником белка служит животная пища — мясо. Однако следует помнить, что часто в мясе находится повышенное количество жира, что может привести к нежелательному набору веса. В целом калорийность рациона беременной должна составлять около 2500 ккал. При питании следует предерживаться такого правила: если количество пищи, употребляемой в день, разбить на равные части, то 6-11 частей должно приходиться на злаки, 3-5 частей на овощи, 2-4 частей на фрукты, 3-4 части на молочные продукты, 2-3 части на мясо, фасоль, бобы, орехи и 1 часть на простые углеводы (сладости).
В одном исследовании было доказано, что употребление рыбы хотя бы три раза в неделю, особенно до 22 недель беременности, снижает риск преждевременных родов.
В нашей практике мы убеждаемся, к сожалению, что большинство беременных имеют очень скудные представления о правильном питании, поэтому на консультациях при ведении беременности этому аспекту уделяется повышенное внимание
Как лечить?
Лечение назначается индивидуально, в зависимости от причины, вызвавшей боли. Медикаментозной терапии стараются избежать в 1 триместре, когда закладываются основные органы и системы плода. На более поздних сроках препараты подбираются с учетом состояния, диагноза и оценки рисков. В качестве симптоматического лечения могут быть использованы народные средства.
Медикаментозная терапия
Если причина болезненности в повышенном тонусе матки, прописывают спазмолитические препараты и витамины для общего укрепления организма. При внематочной беременности вариант только один – изъятие плодного яйца, иногда требуется удаление трубы, к которой оно прикрепилось. При отслойке плаценты терапия основана на использовании спазмолитиков, кровоостанавливающих препаратов, железосодержащих средств, призванных бороться с анемией.
Если причина болей – инфекционное заболевание, то, оценив риски, врач может назначить антибиотики для борьбы с возбудителями. По возможности, в 1 триместре приема антибактериальных медикаментов стараются избежать. Препараты на растительной основе позволяют добиться противовоспалительного, антисептического, мочегонного эффекта.
Народные методы
Методы народной медицины часто применяют для симптоматического лечения. Они не заменяют традиционной терапии, их использование должно быть согласовано с врачом, ведущим беременность. Без установления причины ни медикаменты, ни лекарственные травы не назначаются.
Хорошо снимают воспаление и обладают антисептическим свойством ромашка и календула. Отвары (3 ст. л. сырья на 1 л воды, держать на маленьком огне 15 минут, настаивать 2 часа) используются для спринцевания или приема внутрь. Настойки мяты и мелиссы хорошо помогают при болях и дискомфорте в кишечнике. Настойка шиповника насыщает полезными веществами и оказывает общеукрепляющее действие на организм. Чтобы приготовить настойку, нужно взять 2-3 ст. л. сырья и залить 1 л кипятка, настаивать в течение часа.
Виды обильных выделений при беременности
Как уже было отмечено выше, нормальные выделения во время беременности — это полупрозрачная молочно-белая слизь, без резкого запаха, жидкой консистенции. Эти выделения не раздражают кожу и не вызывают других неприятных ощущений.
К концу срока беременности вагинальные выделения становятся обильными. На последних месяцах, особенно по утрам, из влагалища может выделяться прозрачная жидкость, которую нередко расценивают как признак начала родов. Если при этом нет сильных болей — успокойтесь: ребенок еще не рождается. Если жидкость продолжает выделяться в течение нескольких часов, то, вероятно, отошли воды — и вам пора в роддом.
Во время беременности будущая мама может наблюдать у себя не только выделения полупрозрачного белого цвета. Иногда они становятся коричневого, бежевого, красного, желтого, зеленого оттенка. Изменение цвета выделений — первый признак определенных патологий беременности или инфекций. Не рискуйте своим здоровьем и здоровьем вашего малыша: немедленно обратитесь к врачу.
Белые выделения
Не все выделения белого цвета являются нормальными в период беременности. Чаще всего у будущей мамы на протяжении всего срока может развиваться молочница. Гормональная «перестройка» в организме приводит к изменениям в кислотной среде влагалища, к угнетению иммунитета, а, следовательно, и к склонности к грибкам и различным инфекциям.
В таком случае женщины сталкиваются с молочницей. Ее симптомы таковы:
- выделения белого цвета, творожистые, обильные и с кислым, пивным запахом;
- зуд и жжение в промежности, нарастающие после полового контакта, водных процедур, в ночное время.
Молочница может сопровождать будущую маму всю беременность и появляться вновь после лечения. Врачи назначат вам абсолютно безопасные пробиотики или противогрибковые средства, которые помогут избавиться от вагинального кандидоза.
Кроме молочницы, подстерегает беременных бактериальный вагиноз. Если у вас появились водянистые и прозрачные выделения, имеющие неприятный запах, немедленно обратитесь к врачу. Дисбактериоз влагалища повышает риск преждевременных родов.
Кровянистые выделения
Чрезмерные выделения красного, бледно-розового, коричневого цветов считаются наиболее опасными. И если в самом начале беременности они не должны пугать («мазня» возникает в дни, когда у женщины должна была начаться менструация), то на поздних сроках могут свидетельствовать о различных тяжелых патологиях.
Кровянистые выделения, которые сопровождают сильные тянущие боли, головокружение, тошнота, давление, могут сигнализировать о возникшей угрозе выкидыша. В таком случае следует немедленно отправиться в больницу. Доктор назначит вам постельный режим и соответствующее лечение. Если вы своевременно обратитесь за помощью, то беременность можно будет сохранить.
Кроме того, розовые, красные и коричневые выделения могут говорить о других нарушениях: об эрозии на шейке матки, внематочной беременности, отслойке или предлежании плаценты, а также об инфекционных заболеваниях половых органов. На поздних сроках кровянистые выделения являются признаком отхождения слизистой пробки и сигналом начала родов.
В любом случае будущая мама должна пройти осмотр в гинеколога, чтоб исключить все возможные неприятности и избавиться от тревоги.
Желтые, серые и зеленоватые выделения
Если в организме будущей мамы обостряется воспалительный процесс, то выделения приобретают желтоватый, сероватый или зеленоватый оттенок и имеют резкий неприятный запах. Случается это в самом начале беременности и свидетельствует о развитии инфекции в микрофлоре влагалища.
При воспалении может пострадать слизистая оболочка матки, в которую внедрен зародыш. А это в большинстве случаев приводит к выкидышу. Если слизистые выделения появляются вместе с прожилками крови на поздних сроках беременности, не паникуйте. Возможно, у вас отходит слизистая пробка, а это является первым предвестником начала родов.
Наблюдайте за изменением в своем самочувствии и за внутренним и внешним комфортом. Особенно внимательно отнеситесь к выделениям во время беременности. А в случае появления вышеупомянутых симптомов сразу обращайтесь к акушеру-гинекологу.
Хорошей вам беременности и будьте здоровы!
Специально для beremennost.net Надежда Зайцева
Диагностика пульсации
Причины пульсации во влагалище может определить только гинеколог после осмотра и проведения комплексного обследования. Врач расспросит о перенесенных ранее болезнях, операциях, травмах, беременностях и родах, регулярности и характере менструального цикла, лекарствах, которые вы принимаете регулярно. Во время осмотра на кресле специалист оценит состояние слизистых, отметит наличие или отсутствие боли при пальпации.

Обнаружить возбудителей возможных инфекций поможет мазок из влагалища и шейки матки на флору. Такой анализ показан если присутствуют необычные выделения, но в диагностических целях проводится для всех пациенток. При нарушении секреции смазки врач даст направление на анализ крови для определения уровня женских половых гормонов. Нередко проводится УЗИ органов малого таза, а при необходимости могут быть показаны консультации других специалистов.
Роль 3D УЗИ при перинатальном скрининге: 3Д или 2Д?
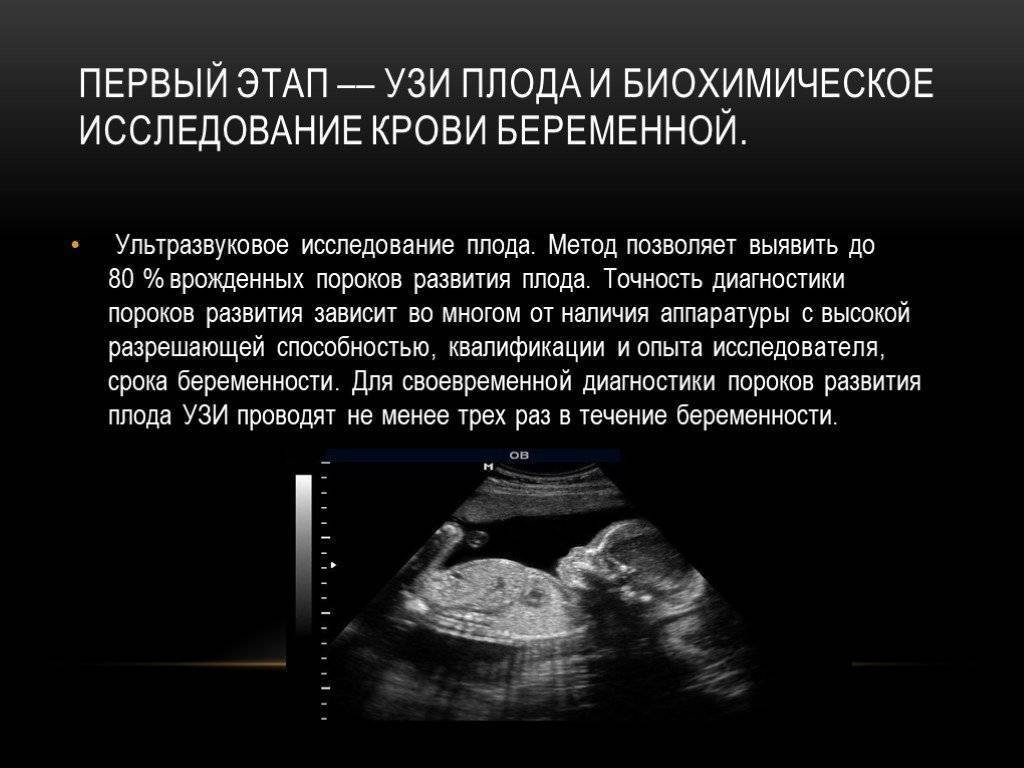
На сегодняшний день уже ни у кого не вызывает сомнений, что методики ультразвуковой диагностики — важнейший аспект контроля внутриутробного развития, возраста и положения плода. При этом техническая база медицины не стоит на месте и в дополнение к классическому, двухмерному УЗИ пришла такая, во всех отношениях полезная диагностическая практика, как 3D УЗИ или трехмерная эхография. Преимущества этого способа исследования заключаются в возможности получения объемного изображения, которое во всех красках демонстрирует специалисту и будущим родителям, все аспекты внешних проявлений и органов малыша.
Отличия 3D УЗИ от классического ультразвукового исследования
Все ультразвуковые способы исследования имеют общий принцип, который основан на использовании ультразвукового излучения, частота волн которого не превышает 20 кГц. Подача такой волновой нагрузки в импульсном режиме позволяет оценить функциональную нормальность и морфологическое строение тканей, органов и систем плода. При этом традиционный двухмерный способ выдает на монитор приборной панели плоское изображение, которое понятно врачам, но не обладает информативностью для непрофессионалов, а именно для родителей ребенка, которые с нетерпением ждут первого знакомства с крохой
При этом следует отметить, что такой способ диагностического контроля важен для медицинских специалистов, ведущих беременность, так как он дает возможность полноценно оценить строение внутренних органов плода, что невероятно важно при организации комплексного контроля
Трехмерная эхография выдает полноценное объемное изображение, которое не требует расшифровки и отчетливо отражает внешние особенности и положение малыша в утробе матери.
Преимущества 3Д УЗИ при перинатальном скрининге
3D УЗИ предоставляет медикам ряд очевидных преимуществ:
- Более четкое изображение дает возможность установить ряд пороков, которые невозможно выявить при проведении классического ультразвукового скрининга: аномалии кистей, расщелины лица, пороки развития скелета, нарушения формирования передней брюшной стенки, аномалии последа, особенности строение наружных половых органов, незаращивание спинного мозга и т.д. Выявление всех перечисленных отклонений требует изменения стратегии ведения подобной беременности.
- 3D УЗИ позволяет определить пол малыша более точно на ранних сроках беременности, что может быть необходимо не только для удовлетворения любопытства будущих родителей, но и с точки зрения исключения вероятности наследственных патологий, связанных с половым признаком.
- Психологическая готовность матери и отца к рождению долгожданного чада, безусловно, возрастает после первичного знакомства с малышом, пусть даже посредством монитора и фотографии, которая по желанию родителей может быть предоставлена после прохождения данной манипуляции.
Особенности трехмерной эхографии
Согласно результатам многочисленных медицинских исследований, 3D УЗИ абсолютно безопасный способ диагностики, который применяется по медицинским показаниям. К особенностям проведения УЗИ 3Д при скринингах во время беременности можно отнести следующие факторы:
- Наиболее информативна трехмерная эхография на сроке 22-33 недели беременности, так как в этот период внешние признаки плода уже достаточно сформированы, а его размеры не препятствуют визуальному обзору.
- Продолжительность трехмерного УЗИ составляет около 40 минут, что гораздо дольше, чем временной показатель, необходимый для проведения классического двухмерного скрининга.
- Мочевой пузырь перед проведением 3D УЗИ не обязательно должен быть наполнен.
- Диагностические возможности методики существенно падают при наличии таких особенностей пациентки или течения беременности, как выраженное ожирение будущей матери, маловодие, наличие рубцов на брюшной стенке женщины, неудобное положение плода.
Трехмерная эхография – диагностическая практика, которая заслужила доверие врачей и пациентов всего мира, подтвердив свою исключительную эффективность и безопасность, как для женщины, так и для малыша. При этом, на сегодняшний день, именно 3D УЗИ остается «золотым стандартом» внутриутробного изучения строения лицевых структур, конечностей, половых признаков и объемных образований у плода, а также резервным способом выявления таких хромосомных аномалий как синдром Дауна, Патау и т.д.
Беременность и занятия спортом
Имеются данные, что у берменных женщин, которые занимаются спортивными упражнениями легче и быстрее протекают роды, дети меньше болеют и более быстро развиваются умственно и физически. В то же время, считается, что женщины, занимающиеся физическими упражнениями во время беременности в принципе внимательнее относятся к своему здоровью, придерживаются рационального питания и следуют рекомендациям врачей. При беременности частота пулься при выполнении физических упражнений не должна превышать 140 ударов в минуту. Идеальным видом спорта считается плавание, так как оно не дает нагрузки на суставы беременной и благоприятно для осанки. Также следует много ходить. Следует избегать контактных видов спорта и соревнований. Беременность – не время для начала занятий аэробными видами спорта.
Фетоплацентарная система — как новая эндокринная железа
После имплантации зиготы в полости матки в организме женщины начинает формироваться новая эндокринная железа — плацента (детское место).
Плацента имеет две части: плодную и материнскую, кровообращение которых никогда не смешивается. Эти части плаценты максимально сближены, что позволяет совершать обмен веществ между организмом матери и плода, т.е., по сути, позволяет ребенку «кушать, писать и дышать», а, значит, расти и развиваться.
Обмен веществ между организмом матери и плода является основным фактором для его развития. Осуществляется обмен за счет проницаемости плаценты, которая нарушается при большинстве острых и хронических осложнений в течение беременности. Нарушение целостности частей плаценты и ухудшение ее проницаемости ведет к гибели плода и прекращению беременности.
Гибель плода и прекращение беременности возможно и еще по одной причине, когда организм матери вдруг решит, что плод — это чужеродный белок для него. Но это на самом деле так. Однако природа предусмотрела защитный механизм, который не позволяет иммунной системе матери распознать антигены отцовского происхождения, заложенные в ребенке.
Этот защитный механизм представляет из себя некие факторы, блокирующие иммунную систему матери и обеспечивающие локальный иммунологический комфорт. При самопроизвольных абортах блокирующие факторы в крови матери снижаются или отсутствуют.
Плацента вырабатывает широкий набор гормонов и специфических белков, которые поступают в кровь матери и в амниотическую жидкость. Они регулируют нормальное течение беременности и развитие плода путем изменения функции других эндокринных желез, органов жизнеобеспечения в целом.
По уровню гормонов и специфических белков плаценты, определяемых в крови матери, в крови плода или в амниотический жидкости можно оценивать состояние плода и функцию плаценты, чем и занимается акушерская эндокринология. Т.о., изучение эндокринной функции фетоплацентарного комплекса позволяет существенно улучшить диагностику состояния плода в различные сроки беременности.
Изменяется внешний облик женщины. Появляется:
- пигментация кожных покровов (лба, щек, подбородка, верхней губы, белой линии живота, сосков и околососковых зон), которая связана со значительной стимуляцией образования пигмента клетками кожи. Образование пигмента зависит от меланоформного гормона надпочечника, повышенная продукция которого имеет место во время беременности;
- отмечается субфебрильная температура тела, которая может продолжаться до 16—20 недель беременности и связывается с гормональными колебаниями.
С момента начала продуцирования прогестерона плацентой температура снижается и приходит к норме.
- отмечается нагрубание и болезненность молочной железы за счет увеличение ее объема в результате разрастания железистой ткани, увеличение сосков и выпячивание ареолярных желез. Во второй половине беременности может отмечаться выделение молозива;
- нарушение пропорций лица (увеличение носа, губ, подбородка, щитовидной железы, особенно во второй половине беременности), некоторое увеличение конечностей;
- растяжение тканей передней брюшной стенки, молочной железы, бедер и возникновение стрий («полос беременных») на этих участках (striagravidarum). Их возникновение связано с чрезмерным растяжением брюшной стенки; это чаще наблюдается у лиц с большим объемом живота (крупный плод, многоводие, многоплодие) или при некотором недостатке эластических волокон в коже;
- усугубляется или впервые проявляется варикозное расширение вен, особенно нижних конечностей;
- «Гордая осанка и походка» беременной женщины обусловлены смещением центра тяжести туловища, увеличением подвижности суставов таза и ограничением подвижности тазобедренных суставов.
- Прогрессивное увеличение массы тела, что обусловлено как ростом плода и матки, так и особенностями метаболических процессов, задержкой жидкости в тканях. Средняя прибавка массы тела за период беременности составляет 10-12 кг, из них 5-6 кг приходится на плодное яйцо (плод, послед, околоплодная жидкость), 1,5-2 кг на увеличение матки и молочных желез, 3-3,5 кг — на прибавку непосредственно массы тела женщины.
Перед родами (за 3—4 дня) масса тела беременной женщины падает на 1,0-1,5 кг, в связи с особенностями обменных процессов.