SQLITE NOT INSTALLED
Кашель с мокротой при беременности
При беременности любое заболевание воспринимается крайне негативно: ещё бы, неизвестно как болезнь повлияет на плод, а также на саму беременность, да и лекарства на протяжении этого периода нужно принимать очень избирательно. Однако существует неоспоримый факт, что у беременных женщин иммунитет заведомо ослаблен, поэтому ОРЗ с ОРВИ во время вынашивания, к сожалению, не редкость.
Кашлевой синдром при беременности тоже встречается часто: лечить его не только можно, но и нужно. Неграмотное или несвоевременное лечение может представлять серьезную угрозу для беременности. В первую очередь, кашлевые толчки могут спровоцировать повышенный тонус матки, что может привести к болезненным спазмам и даже отслойке. Одновременно повышается артериальное и внутрибрюшное давление, что может спровоцировать выкидыш на ранних сроках или преждевременные роды на более поздних этапах вынашивания.
При респираторных заболеваниях необходимо обязательно показаться врачу, да и не только: будет лучше, если женщина будет вспоминать о докторе при любых тревожных или подозрительных симптомах. Необходимо учитывать, что кашлевые приступы и выделение слизи из бронхов может сопровождать не только простуду, а также заболевания желудка, щитовидной железы, сердца. Не следует приступать к лечению самостоятельно, пусть этим займется медицинский специалист.
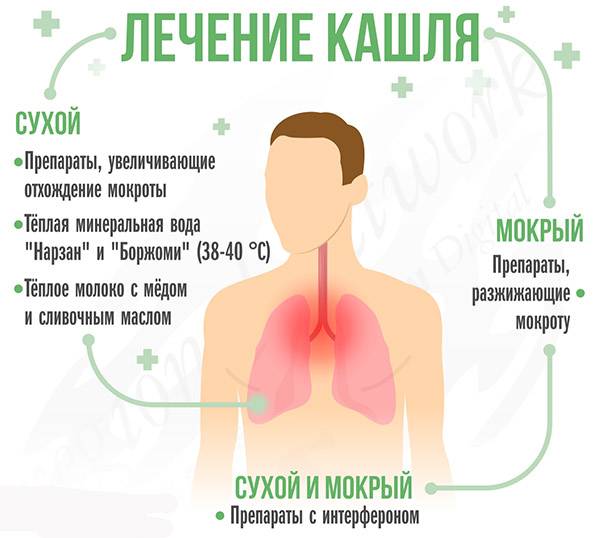
Кашель при простуде, кашель у ребенка без температуры, сильный кашель у ребенка: чем лечить?
При кашле, возникшем на фоне простуды (ОРВИ, грипп), лучше начать с применения растительных средств — травяных отваров, способствующих отхождению мокроты (мать-и-мачехи, багульника, девясила, корня алтея, подорожника). При этом ребенку необходимо обильное теплое (не горячее!) питье. Отлично поможет клюквенный или облепиховый морс, чай с малиной, липой, медом. Хорошо помогают при простудном кашле черная редька с медом, анисовые капли, термопсис, корень солодки. Однако применять эти средства можно лишь после 3-летнего возраста ребенка.
Если ребенок — аллергик, следует быть особенно осторожным, приобретая готовое средство в аптеке, поскольку отхаркивающие препараты с действующими веществами-алкалоидами и сапонинами способны вызывать не только крапивницу, но и отек гортани, и ларингоспазм. Ребенку, не склонному к аллергии, такие препараты помогут быстрее избавиться от мокроты.
Если через три дня кашель все же остается сухим, врач, скорее всего, назначит комбинированное средство, имеющее также противовоспалительное действие (препараты с действующим веществом фенспирид). Однако такие препараты нельзя применять долго, т.к. они способствуют сильной продукции мокроты и «заболачиванию» легких. Поэтому, как только кашель станет влажным — их необходимо сразу отменить.
Методы лечения влажного кашля у детей в домашних условиях
Лечение влажного кашля у ребенка без температуры зависит от причин заболевания. Когда он возникает на фоне аллергии, то первое, что нужно сделать, это избавиться от аллергена. Очистить организм от накопившихся аллергенов способен прием антигистаминных препаратов.
Часто для мокрого кашля, вызванного вирусом, специфическое лечение не требуется. Выздоровление наступит своим чередом.
Уход за пациентом и микроклимат в помещении
Сухой воздух может высушить дыхательные пути и тем самым вызвать начало воспалительного процесса. Для достижения необходимой влажности можно использовать обычное полотенце, положив его на батарею, либо бытовой увлажнитель воздуха (паровой или ультразвуковой).
Чтобы быстрее вылечить влажный кашель без температуры у ребенка, нужно создать в комнате правильный микроклимат. Победить вязкую и густую мокроту поможет влажный (60-70 %) и холодный воздух (от 16 до 18 градусов). Надо чаще проветривать комнату.
Питьевой режим
Также показано обильное теплое питье, которое способно само по себе разжижать мокроту. Горячее давать нельзя, иначе можно обжечь раздраженное горло. Холодное тоже мешает хорошему кровообращению и выделению слизи, кроме того, способно вызывать дискомфорт.
Хорошо способствуют растворению густой слизи щелочные минеральные воды. Общий объем выпитого должен составлять не менее 50-100 мл на каждый кг веса ребенка. То есть если ребенок весит 10 кг, то он должен принимать около 1 литра жидкости в сутки, соответственно, при весе больше 15 кг – до 2 литров. У взрослых это количество равно 30 мл/кг веса плюс еще поллитра.
Дренажный массаж
Борьба с загустевшей, плохо проходящей слизью порой затягивается. Один из самых верных способов лечения кашля без температуры у детей — дренажный массаж.
У мамы или того, кто будет его делать, должны быть коротко острижены ногти, чтобы не поцарапать нежную кожу. Нужно помыть руки с мылом. Можно пользоваться массажными маслами с небольшим количеством отдушек, чтобы у ребенка не началась аллергия, либо простым детским кремом.
Главное, правильно уложить ребенка, чтобы голова находилась немного ниже грудной клетки. Начинать лучше с поглаживаний, чтобы разогреть руки и мышцы, затем выполнять похлопывающие и вибрационные движения в течение 10 минут.
После процедуры полезно выполнить дыхательную гимнастику, чтобы ребенок хорошо прокашлялся. Затем лучше всего обеспечить больному покой, укутать в теплое полотенце и дать отдохнуть.
Что делать, если у ребенка хрюкает нос без соплей |Комаровский
Адаптация слизистой носа ребенка к обычной воздушной среде проходит на фоне различных физиологических реакций, включая «хрюканье». Обычно характерные звуки не сопровождаются выделениями и прочей негативной симптоматикой. Хрюканье – верный признак, что приспособление организма грудничка идет нормально. И все же родители начинают беспокоиться, искать «подвохи», скрытые заболевания.
Причины физиологические
Возникают похрюкивания в первый месяц после появления ребенка на свет. Физиологические причины, в отличие от патологических, не являются поводом для начала всестороннего лечения. Механизм простой: раньше ребенок находился в водной среде, а теперь попал в воздушную. Слизистая носа быстро пересыхает, покрывается корочками, что доставляет грудничку дискомфорт.
Хрюканье появляется, если в носовые ходы при этом попадает молоко или молочная смесь. А бывает такое часто, особенно при срыгивании. Прочие распространенные физиологические причины:
До 90% случаев хрюканья, не сопровождающегося постоянными выделениями из носа, связаны с одной или сразу несколькими названными причинами. Но остаются 10%, приходящиеся на патологические и даже порой опасные ситуации. Именно их необходимо исключить в первую очередь при обнаружении симптоматики.
Как лечить
Лечение выбирается в зависимости от причин, спровоцировавших хрюканье. Если они физиологические, естественные, то особых сложных манипуляций не потребуется. Действия родителей сводятся к следующему:
- каждый день проводить влажную уборку, не применяя чистящие средства и бытовую химию;
- следить за свежестью и влажностью воздуха в комнате: регулярно проветривать помещение;
- обнаружив засохшие скопления в проходах носа, удалять их смоченной ватной палочкой;
- промывать нос, для этого подходят: простой солевой и физиологический растворы;
- не сковывать ребенка в движениях, пеленать не слишком туго;
- дольше бывать с малышом на свежем воздухе, каждый день в одно время;
- заниматься гимнастикой, проводить массаж для грудничков регулярно;
- выработать четкий режим дня, чтобы создать лучшие условия для укрепления иммунитета.
В профилактических целях нос промывают препаратами, рекомендованными в младшем возрасте. Например, подходят Долфин, Аквалор и прочие составы, основной компонент которых – соленая морская вода. В целом, на родителей ложится задача создать оптимальные условия взросления и развития малыша. Физиологические причины хрюканья пропадут сами собой, как только ребенок преодолеет критический этап роста.
Совсем иное дело – лечение при обнаружении патологических изменений и заболеваний. Какие-то рекомендации совпадают с ранее названными. Но есть и специфические, требующие особенно внимательного отношения со стороны родителей:
- посетить педиатра, ЛОРа, аллерголога (иммунолога);
- обнаружив инфекцию или аллергию, приготовить аспиратор или шприц без иглы: придется в скором времени устранять накапливающиеся выделения;
- не посещать общественные места с ребенком, реже общаться с другими людьми, особенно с потенциально опасными (чихающими, кашляющими);
- выполнять влажную уборку в комнате, где находится ребенок, каждый день; проветривать; регулярно бывать на прогулках, если позволяет погода;
- использовать сосудосуживающие средства: Отривин, ДляНос;
- препараты, останавливающие воспалительный процесс (Гриппферон);
- капли, ускоряющие регенерацию поврежденной слизистой: Сиалор, Протаргол;
- противоаллергенные препараты – Виброцил.
Независимо от выбранного средства, надо помнить об ограниченном сроке его применения. Большинство назальных капель разрешено применять на протяжении максимум пяти суток. Прекратить закапывание необходимо, когда пропадет отек слизистой, восстановится нормальное дыхание через нос.
Комаровский о том, что делать, когда соплей у ребенка нет, но хрюкает носом
Доктор придерживается традиционных взглядов и советует не злоупотреблять лекарственными препаратами. Его рекомендации:
Что нельзя делать
Причины «хрюканья» в раннем возрасте – физиологические и патологические. Первые неопасны, а «лечение» состоит в создании условий, благоприятствующих увлажнению слизистой носа и нормальному развитию малыша. С патологическими причинами и способами их устранения должен разбираться доктор. Иногда достаточно промывания и закапывания назальных капель, а порой не обойтись без хирургического вмешательства.
Народные методы и ингаляции
Сосновые почки — большое подспорье. Они обладают отхаркивающим и ранозаживляющим, а также мочегонным и желчегонным, дезинфицирующим действием.
В аннотации к аптечным сборам указано противопоказание для детей по возрасту. Однако народная медицина с этим спорит.
Для приготовления отвара необходимо к 500 мл молока или воды добавить столовую ложку почек и томить на медленном огне около часа. Процеженный теплый напиток давать по 2 столовые ложки 3-4 раза в день. Кроме того, с настоем на сосновых почках можно делать паровые ингаляции.
Горячие ингаляции можно легко проводить в домашних условиях без специальных приборов. Для этого достаточно накрыть голову полотенцем и подышать над кастрюлей с горячим настоем. Будьте осторожны, чтобы случайно не обжечь ребенка.
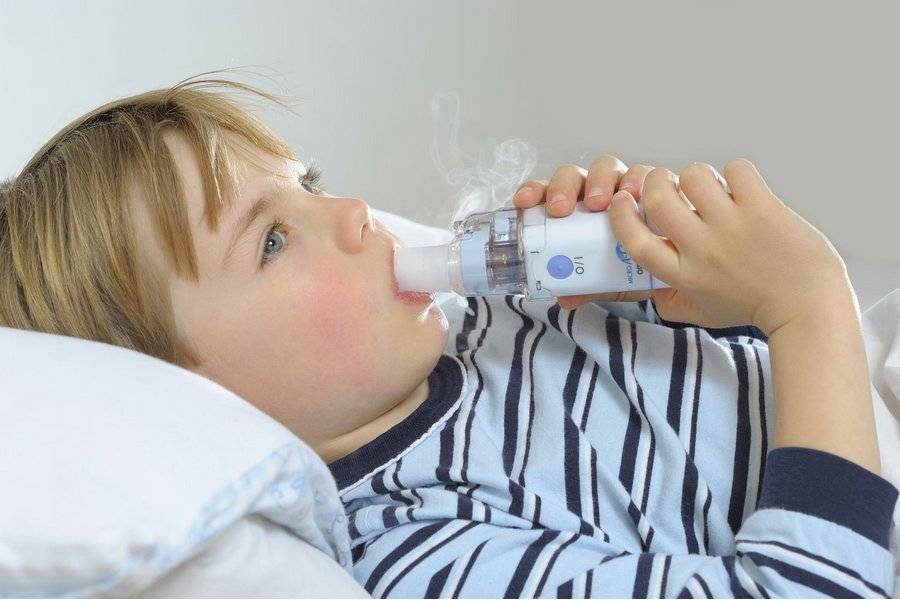
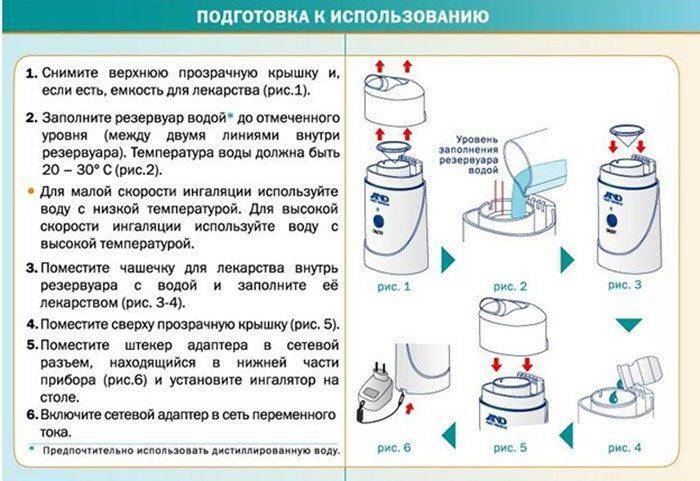
А для холодных ингаляций понадобится специальный ультразвуковой прибор, который называется небулайзер. Его можно применять дома и даже с самого маленького возраста.
Преимущества:
- быстрое проникновение лекарства в эпителий;
- увлажнение и разжижение мокроты;
- ускорение кровообращения в тканях;
- снятие спазмов.
Барсучий жир — еще одно эффективное средство против кашля. Ребенку с 5 лет перед едой можно давать по 1/3 ч. ложки 3 раза в день.
Наружно применять средство можно уже с младенческого возраста, растирая грудь, ступни и спину. Обязательно заранее проконсультируйтесь с врачом!
Сок алоэ позволяет добиться хорошего результата, если принимать его с топленым маслом и медом, смешанными в равных количествах. Средство употребляют в течение 5 дней по 4 раза в день до еды. Перед приготовлением желательно хранить листья алоэ в холодильнике в течение 10 дней.
Доктор Комаровский о влажном кашле
Известный украинский педиатр Комаровский Евгений Олегович категорически не советует принимать муколитики с первого дня кашля. По его мнению, прием отхаркивающих препаратов не только бесполезен, но даже вреден, поскольку эти средства способствуют не только разжижению, но и повышенному выделению слизи, которую дети физически не в силах откашлять из-за физиологически более узкого (по сравнению со взрослыми) просвета дыхательных путей и слабых грудных мышц.
При нарушении вентиляции легких формируются благоприятные условия для размножения болезнетворных микроорганизмов — возбудителей болезней. Болезнь — не повод отказываться от привычного режима, если нет температуры.
Можно продолжать гулять и принимать ванну, даже посещать бассейн, если врач не возражает. После принятия всех необходимых мер, нужно приучить малыша к элементарным правилам личной гигиены, и тогда никакие микробы не смогут проникнуть в его организм.
Препараты для лечения влажного кашля у детей
Проблема в том, что иногда к вирусу присоединяется бактериальная инфекция, которая требует приема антибиотиков. В таком случае, как правило, происходит резкое повышение температуры. Прием медикаментов проводится под строгим контролем врача, согласно назначенной дозировке.
Эффективными средствами от влажного кашля признаны:
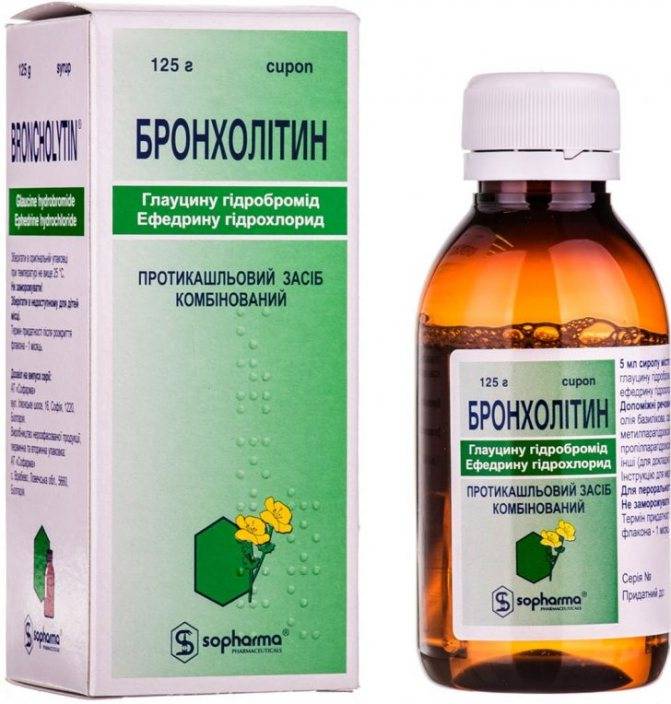
- Доктор МОМ — растительный сироп с комплексным действием содержит алое, имбирь, солодку и множество растительных компонентов. Можно детям с 3 лет.
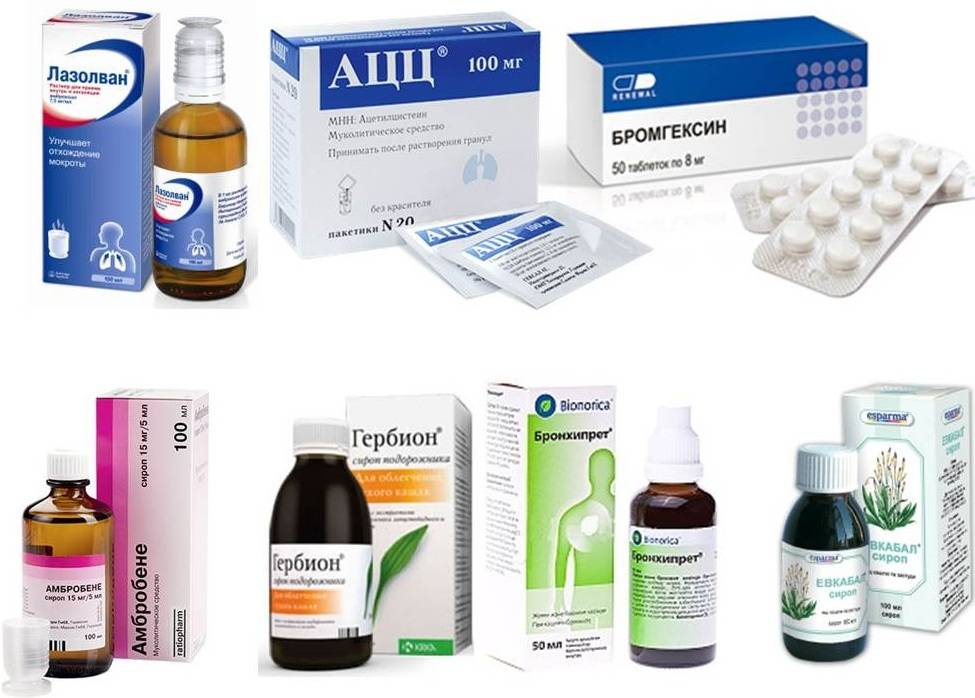
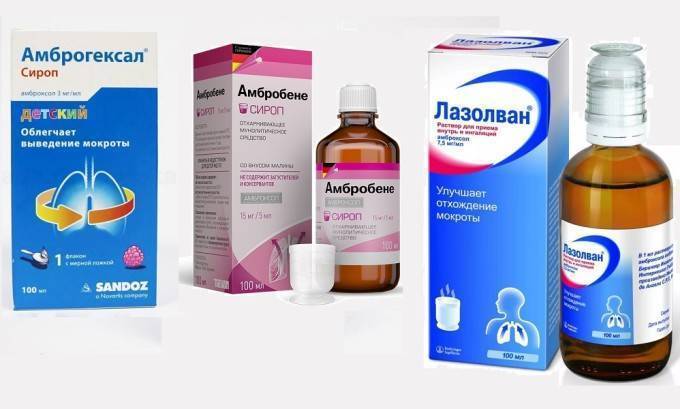
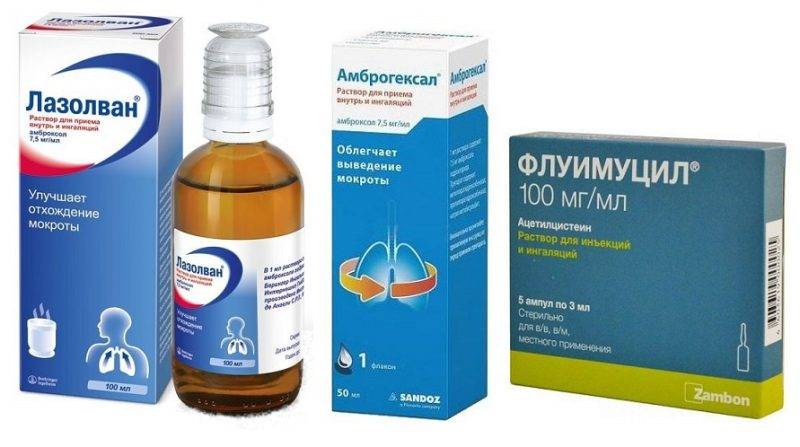
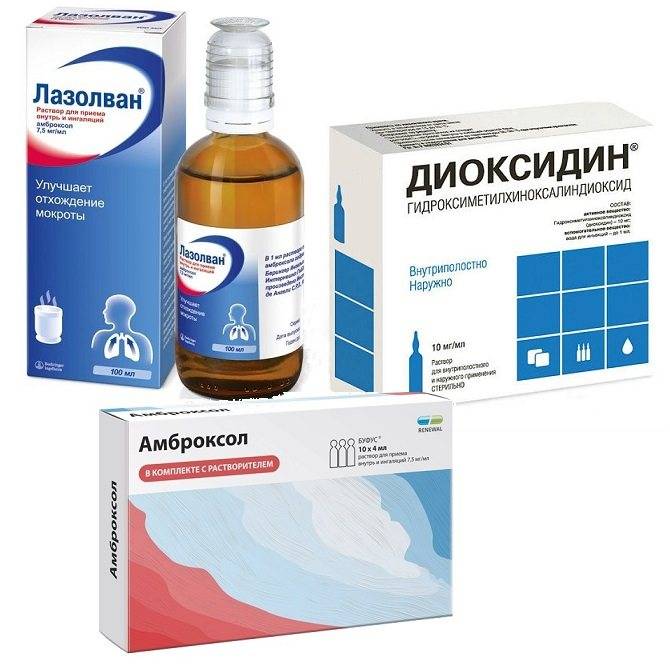
- Лазолван — раствор для ингаляций и для приема внутрь с активным действующим веществом амброксолом, которое увеличивает секрецию в дыхательных путях.
- Бромгексин 4 — раствор для приема внутрь детям с 2 лет со вкусом абрикоса, имеет секретомоторное, а также противомикробное действие. С 4 лет используется для ингаляций.
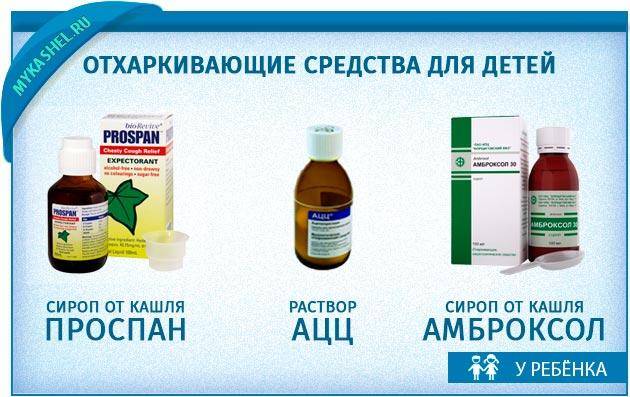
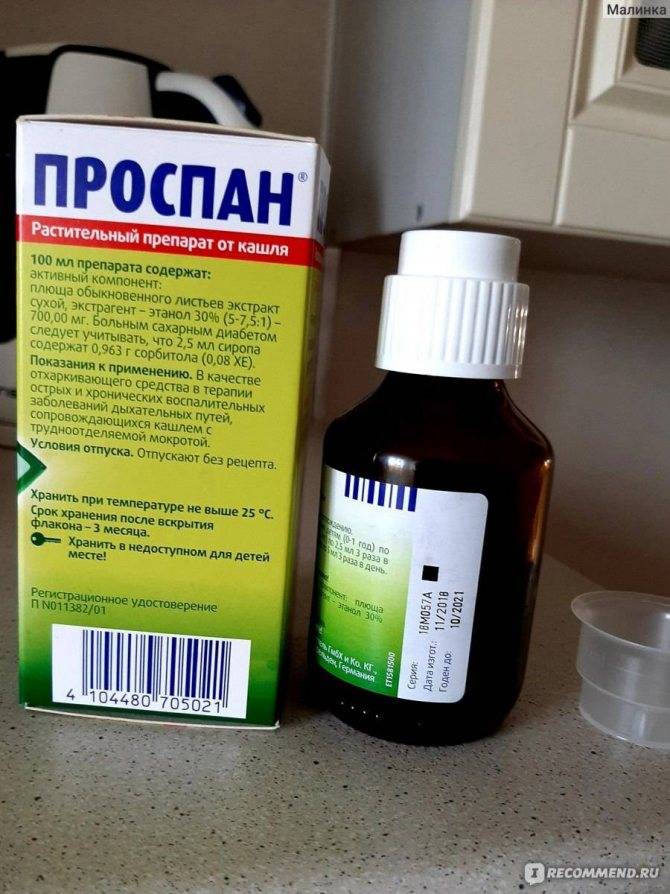
- Проспан — сироп с маслом мяты и фенхеля, но содержит этанол, который нельзя маленьким детям до 1 года.
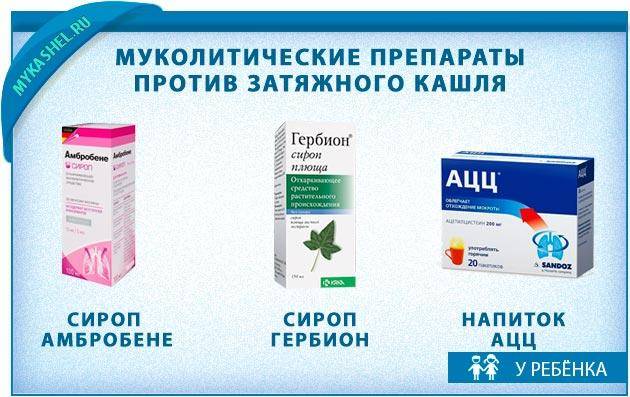
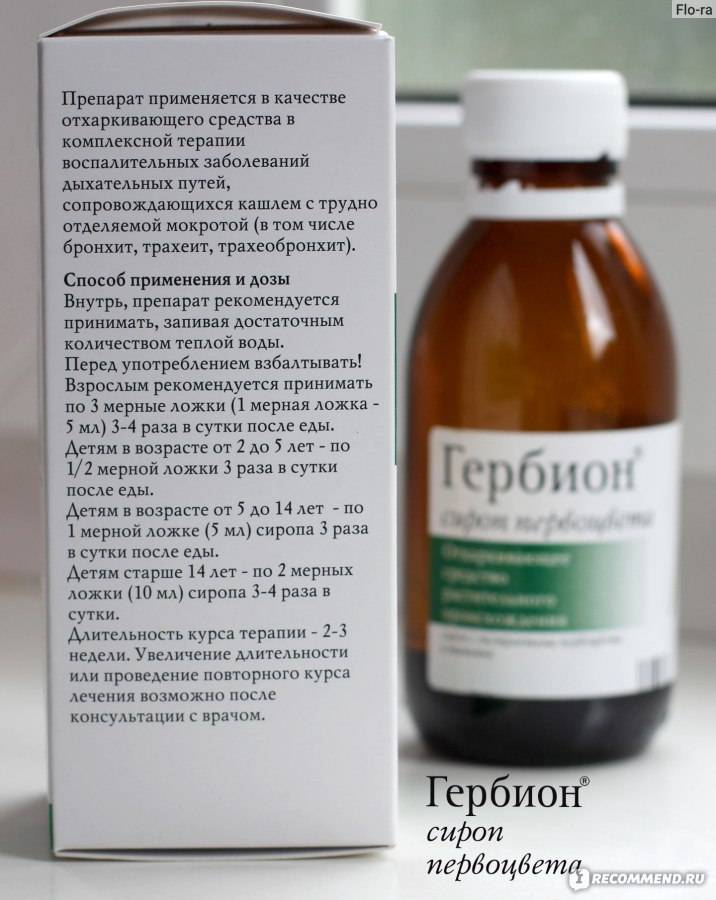
- Гербион с первоцветом или сироп плюща для детей от 2 лет улучшает отхаркивание мокроты, содержит антисептические компоненты.
При проблемах со сном можно использовать муколитики, разжижающие мокроту, чтобы облегчить кашель. Однако детям в возрасте до 5 лет не следует давать безрецептурные лекарства, особенно с отхаркивающим эффектом.
Применяют жаропонижающие, спазмолитики и анальгетики. Хороший эффект дают физиотерапевтические процедуры.
Лечение кашля с трудноотделяемой мокротой
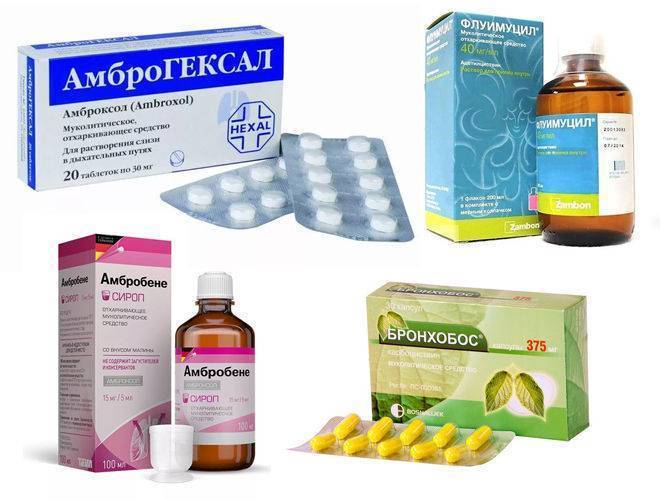
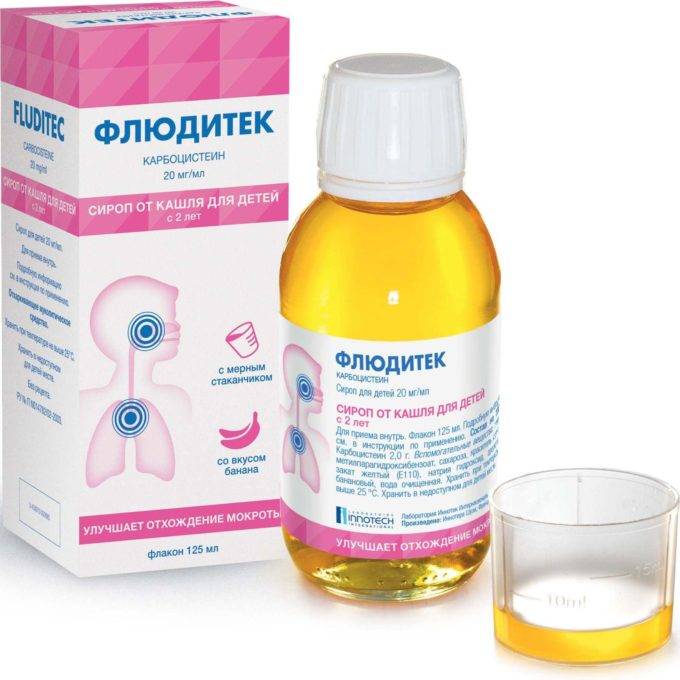
Основные фармакологические препараты, обеспечивающие эффективное лечение кашля с трудноотделяемой мокротой, а также лечение сильного кашля с мокротой любого характера в качестве активного вещества должны иметь ацетилцистеин, карбоцистеин, бромгексин либо амброксол. Коротко – о каждом из этих веществ.
Итак, ацетилцистеин — натриевая соль N-ацетил-L-цистеин — делает бронхиальный слизистый секрет менее вязким, блокируя полимеризацию муцинов, но увеличивает ее количество за счет стимуляции клеток, продуцирующих слизь. При этом биотрансформация ацетилцистеина приводит к образованию активного метаболита — сульфатной аминокислоты цистеина, которая является мощным антиоксидантом. И благодаря этому данный препарат проявляет определенные противовоспалительные свойства.
Препараты Ацетилцистеина — АЦЦ, Ацестин, Ацетал, Флуимуцил, Мукобене и др. — взрослым и подросткам рекомендуется принимать по 0,2 г два раза в день (АЦЦ в виде шипучих таблеток — по 1-2 таблетки), детям 6-14 лет – по 0,1 г. Противопоказано применять эти средства при язвенной болезни желудка и двенадцатиперстной кишки, при кашле с кровью, бронхиальной астме без вязкой мокроты, повышенном АД и проблемах с надпочечниками.
Карбоцистеин, относящийся к секретолитикам и стимуляторам сокращения мышечных тканей дыхательной системы, входит в состав препаратов Бронкатар, Бронхокод, Мукосол, Мукодин, Мукопронт и др. Все лекарственные формы препаратов данной группы не только хорошо разжижают густую мокроту, но и нормализуют состояние поврежденных слизистых дыхательных путей. Но при воспалительных заболеваниях ЖКТ, почек и мочевого пузыря, а также при беременности эти лекарства принимать противопоказано.
При заболеваниях дыхательных путей симптоматическое лечение кашля с обильной мокротой также можно проводить лекарственными средствами, которые содержат бензиламины, это бромгексин (препараты Бромгексин, Бронхосан, Бисольвон, Лизомуцин, Мугоцил и др.) или амброксол (Бронхопронт, Бронтекс, Лазолван, Амбробене, Флавамед и др.). С точки зрения фармакодинамики, показаний и противопоказаний, побочных эффектов и прочих характеристик разницы между ними практически нет, поскольку бромгексин представляет собой синтетическое производное алкалоида листьев азиатского растения Юстиция сосудистая (Adhatoda vasica) вазицина, а амброксол – фармакологически активный продукт метаболизма бромгексина.
На разжижение густой трудноотделяемой мокроты они действуют как Ацетилцистеин, а облегчение отхождения мокроты происходит за счет стимуляции активности мерцательного эпителия дыхательных путей. Терапевтический эффект данных муколитических средств ощущается не сразу, а спустя несколько дней.
Бромгексин в таблетках по 0,0016 г принимается взрослыми и детьми старше 14 лет по одной таблетке трижды в день, детям 6-14 лет следует принимать по одной таблетке 0,008 г (или половину взрослой дозы). Среди наиболее частых побочных эффектов данных препаратов отмечены высыпания на коже, головная боль и головокружения, насморк, сухость слизистых, тошнота, расстройства кишечника, боль в животе, дизурия, озноб, увеличение интервал PQ, снижение АД, одышка.
А противопоказания Бромгексина и Амброксола включают язву желудка и двенадцатиперстной кишки и первые три месяца беременности. Хотя в инструкциях некоторых торговых названий препаратов с данными действующими веществами говорится, что исследования на животных не выявили их тератогенного воздействия. Однако, учитывая, что Бромгексин оказывает действие, подобное гормону окситоцину, применять его при беременности категорически противопоказано (тем более что алкалоид вазицин известен способностью стимулировать сокращения миометрия).
Успешно справляются с лечением продуктивного кашля таблетки Мукалтин (в их составе есть экстракт корня алтея) – по таблетке 3-4 раза вдень; таблетки для рассасывания Пектуссин (с маслом эвкалипта); сироп Бронхикум (в нем присутствует чабрец, первоцвет и мед) – по взрослым по 1 чайной ложке внутрь каждые 5-6 раз в день (взрослым) и в половинной дозе детям (трижды в день).
Психогенный кашель у детей
По каким причинам может возникать психогенный кашель у детей:
основная причина – неблагоприятная обстановка в семье, частые конфликты, жестокое обращение с ребенком и другие психотравмирующие факторы;
страх перед важными событиями, экзаменами, боязнь учителей, врачей;
чувство стыда и вины, если ребенок был сильно пристыжен;
повышенное внимание к ребенку во время заболевания, которое сопровождается кашлем, что может закрепить положительную ассоциацию;
копирование ребенком поведения взрослого человека, близкого родственника, авторитета, который страдает хроническим кашлем.
При таком нарушении для ребенка характерно демонстративное поведение, наличие других жалоб, активная речь и жестикуляция. Спровоцировать кашель довольно просто, коснувшись болезненной для ребенка темы.
В группу риска попадают дети со следующими особенностями:
- талантливые и активные, постоянно занятые учебой, увлечениями, посещающие различные образовательные занятия;
- конфликтные, с проблемным поведением;
- столкнувшиеся с агрессией со стороны сверстников, родителей или других людей;
- эмоционально чувствительные, со слабой стрессоустойчивостью, ранимые, невоспринимающие критику.
Когда есть подозрение на привычный кашель, нужно отвести ребенка на прием к психиатру. Также нужна консультация других врачей для исключения возможных заболеваний.
Психогенный кашель могут сначала принять за бронхиальную астму. Проблемой является тот факт, что далеко не каждый врач хорошо знаком с этим нарушением, поэтому довольно долго может проводиться бесполезное лечение.
Когда терапия не помогает, кашель носит постоянный и одинаковый характер, нужно обязательно проконсультироваться с психиатром или психотерапевтом. В 10% случаев хронический кашель имеет психогенное происхождение.
Диагностика влажного кашля
Чтобы диагностировать кашель, лечащему врачу нужно собрать как можно более подробный анамнез и проанализировать жалобы пациента. Надо узнать, как долго он продолжается, и насколько выражены симптомы.
В большинстве случаев для этого достаточно простого визуального осмотра отделов дыхательных путей: глотки, носового канала, голосовых связок, гортани. Затем выполняется слуховая оценка характеристик дыхания с помощью специального прибора — фонендоскопа.
Если симптомы длительные и тяжелые, сопровождаются потерей веса и усталостью, то доктор может назначить дополнительные анализы, которые включают:
- Рентгеноскопию и флюорографию грудной клетки.
- Различные анализы крови и мочи.
- Клинический анализ мокроты.
- КТ и МРТ.
- ЭКГ и УЗИ сердца.
- ФГДС (фиброгастродуоденоскопия).
- Бронхоскопия (с биопсией).
- Ларингоскопия.
- Аллергологическое исследование.
- Исследование кала.
Симптомы простуды или гриппа можно увидеть сразу, так как они характеризуются наличием температуры и болезненным внешним видом. Но бывают случаи, когда, кроме кашля, малыша больше ничего не беспокоит.
Тогда нужно, во-первых, исключить наличие пневмонии с помощью рентгенологических методов, затем проверить на наличие вирусных и инфекционных заболеваний. Кроме того, убедиться, чтобы в горле или носу не было инородного тела.
Если что-то попадет в нижние дыхательные пути, то это может сопровождаться отеком одного легкого, над которым наблюдается ослабленное и часто хриплое дыхание.
Интересно! Почему у ребенка за ухом шишка
Как помочь ребенку?
Чтобы влажный кашель не стал сухим, нужно уменьшать вязкость мокроты. Принимать муколитики без назначения лечащего врача не стоит. Многие препараты, разжижающие патологический секрет, имеют побочные эффекты и вызывают аллергические реакции. Улучшить отделение слизи можно без медикаментов. Необходимо создавать благоприятные условия для откашливания.
Температура в комнате. Оптимальная для выздоровления — 19-22 °C
Также важно следить за чистотой в детской. Пыль, попавшая в бронхи, нарушает вентиляцию
Предметы с резким запахом раздражают дыхательные пути. Поэтому на время болезни лучше убрать из комнаты парфюмерию, ароматические свечи, цветы и т.п.
Высокая влажность. Пересушенный воздух в помещении ухудшает отделение мокроты. Секрет становится вязким, плохо отхаркивается. Чтобы повысить продуктивность кашля, нужно каждые 2 часа хорошо проветривать комнату. Увлажнить воздух помогут емкости с водой, климатическая техника и мокрые полотенца.
Обильное питье. Большое количество воды способствует разжижению мокроты. Давайте ребенку витаминизированные напитки, чтобы восполнить нехватку полезных веществ. Отлично подойдут ягодный морс, кисель, отвар шиповника, теплое молоко с медом, чай с лимоном.
Прогулки. Свежий воздух во время болезни жизненно необходим. Если у ребенка нет повышенной температуры, можно немного погулять. Главное не допускать перегрева и переохлаждения. Подвижные игры лучше оставить до полного выздоровления.
Народные средства
Лечение кашля народными средствами можно проводить с использованием травяных сборов. Слизистую оболочку горла смягчают ингаляции с содой, лекарственными растениями, картофельным отваром. Доктор Комаровский советует использовать их, а также противокашлевый сироп, мазь для массажей. Прежде чем начать лечение народными средствами, необходимо проконсультироваться с педиатром. Некоторые лекарственные сборы используются с 3 или 6 месяцев.

Лечение народными средствами предусматривает применение:
- ромашки – лекарственное растение содержит эфирные масла, которые усиливают работу дыхательных органов, отличаются отхаркивающим и противовоспалительным действием, разжижают мокроту (мокрый кашель);
- масло эвкалипта – добавляется в раствор, подготовленный для ингаляции;
- мазь эвкалипта – растирание грудной клетки;
- чай с малиной – благодаря большому содержанию витамина С лекарство действует общеукрепляюще, также проявляется отхаркивающее воздействие;
- бараний жир – используется как мазь, разжижает мокроту.
Если лечить ромашкой, не стоит делать слишком концентрированный отвар, поскольку из-за сильного отхождения вязких масс ребенок может захлебнуться.
Народные средства, используемые для приема внутрь, действуют как сироп, для внешнего применения – как мазь.
Когда ребенок покашливает, то это вызывает повышенное беспокойство у родителей, а так же воспитателей в детском саду, если ребенок посещает данное учреждение. При этом малыш чувствует себя неплохо, температура тела остается в норме, отсутствуют симптомы покраснения горла, насморк. Что происходит с ребенком, о чем свидетельствует кашель в детском организме. 
- Комаровский о сухом кашле
- Основные причины кашля
- Как облегчить приступы кашля
- Кашель у грудничков
- Как лечить кашель без повышения температуры
В каких случаях немедленно обращаться к врачу?
- Если у ребенка в возрасте с рождения до года заложен нос, и ваши усилия по промыванию или аспирации не дали результата
- Грудной ребенок из-за заложенности носа не может нормально есть
- Вы заметили, что грудной ребенок мало ест и мало писает (признак обезвоживания)
- У ребенка держится температура выше 37,8 С в течение более трех дней
- Вы подозреваете, что у ребенка болят уши
- Помимо насморка присутствует кашель
- Зеленые или желтые сопли держатся больше двух недель
- Из носа появился неприятный запах (что может свидетельствовать об инородном теле)
Вызывайте скорую помощь, если у ребенка заложен нос и при этом:
- Он вообще отказывается пить жидкость или не берет грудь
- Помимо насморка у ребенка кашель, который вызывает рвоту
- Если при кашле у ребенка изменяется цвет лица (бледнеет, синеет)
- Если в соплях или в откашливаемой мокроте постоянно присутствуют прожилки крови
- Если вы видите, что насморк вызывает явные проблемы с дыханием
- Наблюдается синюшность губ или слизистых оболочек
У нас вы можете проконсультировать ребенка у ЛОР-врача в медицинском центре, либо вызвать его на дом. В качестве отличного способа диагностики патологий носа у детей в нашем медицинском центре применяется специальный детский гибкий ЛОР-эндоскоп, который позволяет быстро и четко поставить диагноз.
Остались вопросы?
Получите онлайн-консультацию у ведущих педиатров Санкт-Петербурга!
На ваши вопросы ответит профессиональный и опытный детский врач.
Медицинская помощь для ребенка не выходя из дома в удобное время.
Консультация по Skype длится 45 минут.
Как вывести мокроту домашним средством
Следующие методы помогут уменьшить избыток слизи и мокроты:
Поддержание влажности воздуха. Сухой воздух раздражает нос и горло, вызывая образование большего количества слизи. Размещение увлажнителя в спальне помогает улучшить сон, сохраняя нос чистым и предотвращая боль в горле.
Пить больше жидкости. Во время болезни употребление дополнительных жидкостей может разжижить слизь и помочь пазухам очиститься. Пациенты с сезонной аллергией также могут обнаружить, что употребление воды помогает избежать заложенности.
Применение теплого компресса на лицо. Это может быть успокаивающим средством от пульсирующей синусовой головной боли. Вдыхание воздуха через влажную ткань — это быстрый способ увлажнить нос и горло. Тепло поможет снять боль и давление.
Держите голову приподнятой. Когда накопление слизи особенно беспокоит, может помочь сон на нескольких подушках или в кресле с откидной спинкой. Лежание на животе может усилить дискомфорт, поскольку слизь будет собираться в задней части горла.
Не подавляйте кашель. Может возникнуть соблазн использовать препараты, чтобы избавиться от кашля. Однако кашель — это способ организма удаления выделений из легких и горла. Лучше используйте сиропы от кашля.
Избавляйтесь от мокроты. Когда мокрота поднимается из легких в горло, организм попытается ее удалить. Лучше ее выплюнуть, чем глотать.
Используйте физиологический назальный спрей или полоскание. Физиологический спрей или ирригатор помогают очистить нос и пазухи от слизи и аллергенов. Ищите спреи, содержащие только хлорид натрия, и обязательно используйте стерильную или дистиллированную воду при орошении.
Полоскание горла соленой водой. Это может успокоить раздраженное горло и очистить остаточную слизь. Одну чайную ложку соли растворите в стакане теплой воды. Раствором можно полоскать горло несколько раз в день.
Использование эвкалипта. Эвкалиптовые продукты используются для подавления кашля и уменьшения количества слизи в течение многих лет. Обычно их наносят непосредственно на грудь. Несколько капель эвкалиптового масла можно добавить в диффузор или теплую ванну, чтобы очистить нос.
Не курите и избегайте пассивного курения. Курение и пассивное курение заставляют организм вырабатывать больше мокроты и слизи.
Сведение к минимуму использования противоотечных средств. В то время как они сушат выделения и могут облегчить насморк, противоотечные средства могут затруднить избавление от мокроты и слизи.
Принимайте правильные препараты. Лекарственные средства, известные как отхаркивающие средства, могут разжижить слизь и мокроту, облегчая кашель. Однако убедитесь, что эти препараты также не содержат противоотечных средств.
Держите аллергию под контролем. Сезонная аллергия может вызвать насморк или заложенность носа, а также избыток слизи и мокроты.
Избегайте раздражителей. Химические вещества, ароматы и загрязнения могут раздражать нос, горло и нижние дыхательные пути. Это заставляет организм вырабатывать больше слизи.
Отслеживание реакции на пищевые продукты. Некоторые продукты могут вызывать реакции, имитирующие сезонную аллергию. Они могут вызвать насморк и зуд в горле, что приведет к образованию избытки слизи. Запишите все продукты, которые вызывают увеличение мокроты или слизи.
Избегайте алкоголя и кофеина. Оба вещества приводят к обезвоживанию, если употреблять их в избытке. Когда слизь и мокрота являются проблемой, пейте больше теплых напитков без кофеина.
Принимайте горячую ванну или душ. Проведенное время в наполненной паром ванной комнате поможет очистить слизь в носу и горле
Горячая вода может принести облегчение от давления в пазухах.
Сморкайтесь осторожно. Может возникнуть соблазн сморкаться, пока не выйдет густая слизь
Однако, выполняя это слишком сильно, вы можете повредить носовые пазухи, что приводит к болям, давлению и, возможно, инфекции.
Есть больше фруктов. Исследование показало, что диета, богатая клетчаткой из фруктов и, возможно, сои, может привести к меньшему количеству респираторных проблем, связанных с мокротой.
Избегайте продуктов, вызывающих кислотный рефлюкс. Кислотный рефлюкс может увеличить количество слизи и мокроты. Люди, склонные к изжоге, должны избегать таких продуктов и спрашивать врача о правильном лечении.
Причины сильного кашля с мокротой
Наиболее частые причины сильного кашля с мокротой, то есть с патологически повышенным образованием и выделением слизистого секрета, — это такие заболевания, как ОРЗ, острый бронхит, пневмония, экссудативный плеврит и эмпиема плевры, бронхоэктатическая болезнь, хроническая обструктивная болезнь легких (собирательное название для хронического бронхита и эмфиземы легких, обычно вызываемых курением).
Для хронической формы бронхитов из-за повышенного образования слизи в бронхах, их воспаления и патологического изменения тканей бронхов и легких характерен сильный кашель с мокротой и с кровью, которая появляется из-за повреждения кровеносных сосудов, расположенных в слизистой. При обострении заболевания мокрота может иметь в своем составе гнойные включения. Однако врачи предупреждают: наличие крови в мокроте может свидетельствовать о таких патологиях, как бронхоэктаз или туберкулез легких. А в случае наличия гнойного очага (абсцесса) в легких при его прорыве и попадании гноя в бронхи мокрота, отходящая при кашле, будет иметь характерный гнилостный запах и зеленоватый цвет.
Кроме одышки, дыхания со свистом и приступов ослабления дыхательной функций бронхов, сильный кашель с выделением мокроты (нередко по ночам) сопровождает бронхиальную астму, связанную с реакцией дыхательных путей на аллергены.
При отеках легких также наблюдается интенсивный продуктивный кашель. Причем при легочной этиологии данного состояния после откашливания человеку становится легче. А когда отечность легочной ткани вызвана левосторонней сердечной недостаточностью с застоями крови в малом круге кровообращения, откашливание не приносит облегчения, а в тяжелых случаях мокрота окрашена в розовый цвет.
Также сильный кашель с отхождением мокроты входит в число симптомов муковисцидоза – неизлечимого генетически обусловленного заболевания, поражающего выделяющие слизь органы. Признаком респираторной формы данной болезни является интенсивный приступообразный кашель со слизисто-гнойной мокротой.
Психогенный кашель у взрослых
Психогенный кашель у взрослых является скорее исключением и чаще служит проявлением гипервентиляционного синдрома. Лечение длительное и комплексное. Кашель носит постоянный характер, он сухой, достаточно громкий. Приступы могут мучить месяцами и даже годами.
При проведении гормональной терапии результаты обычно отсутствуют, как и при использовании иных способов лекарственного лечения. Тщательная диагностика позволяет выяснить, что причинных заболеваний нет, тогда и ставится правильный диагноз.
Справка! Диагностировать психогенный кашель у взрослого человека довольно проблематично, ведь нужно обнаружить психогенное заболевание. При изучении анамнеза клиническая картина становится более понятной, как и патогенез нарушения. Нередко обнаруживается истеричное и атаксическое нарушения, а также это могут быть соматосенсорные расстройства.
Учитывая тот фактор, что до 18 лет вокальный тик проходит практически у всех, диагностика взрослого при подозрении на это нарушения должна быть более тщательной. Не исключено, что кашель является признаком еще скрытого заболевания, даже если все симптомы соответствуют психогенному расстройству.