SQLITE NOT INSTALLED
Причины
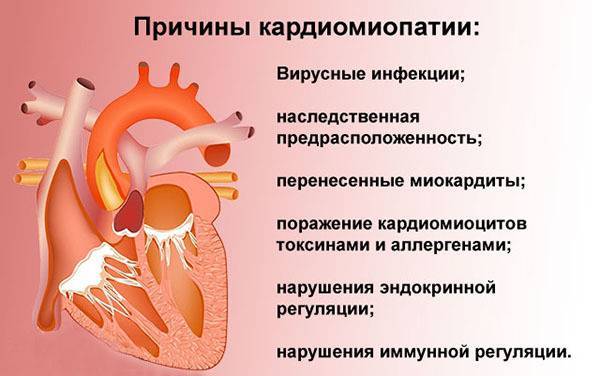
За происхождение заболевания отвечают факторы уремии, интоксикации организма лекарствами, алкогольными и спиртосодержащими напитками, солью с тяжелыми металлами, этиленгликоля, трихинеллеза, вирусных инфекций. Помимо вышеперечисленных факторов на развитие патологии влияют болезни тифа, трипаносомоза, сахарного диабета, авитаминоза, амилоидоза, гиперпаратиреоза, а также тиреотоксикозе. Зачастую также за образование патологии отвечают болезни подагры, расстройств электролитного метаболизма, панкреатита, синдрома мальабсорбции, цирроза печени, миастении и миопатии.
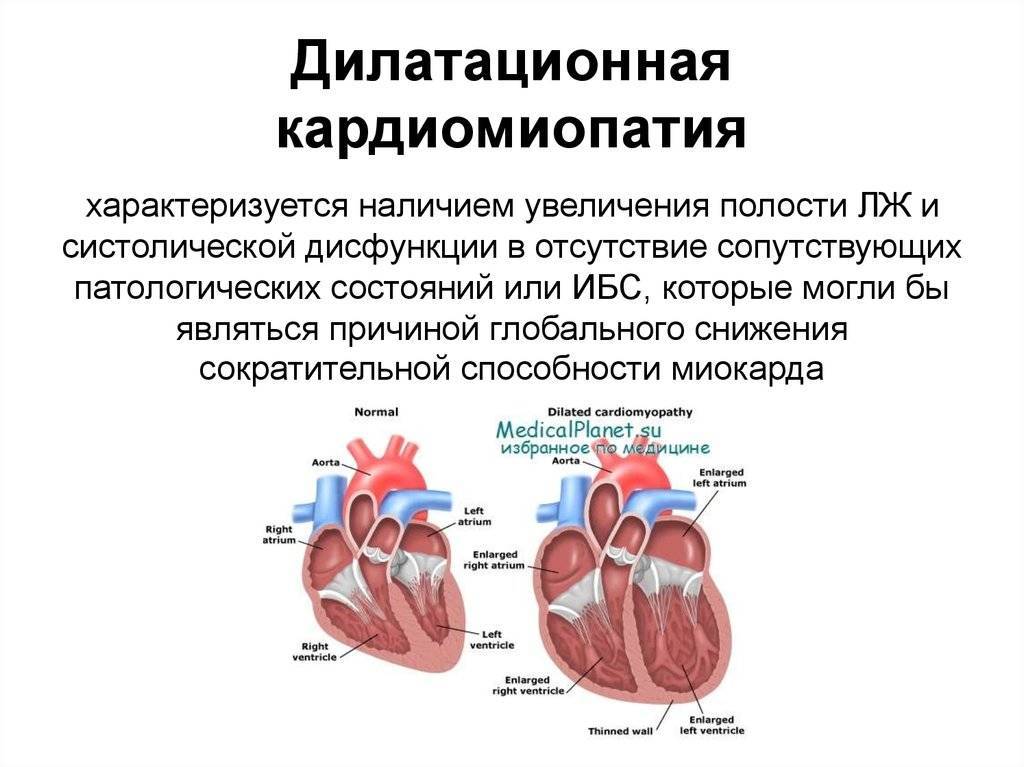
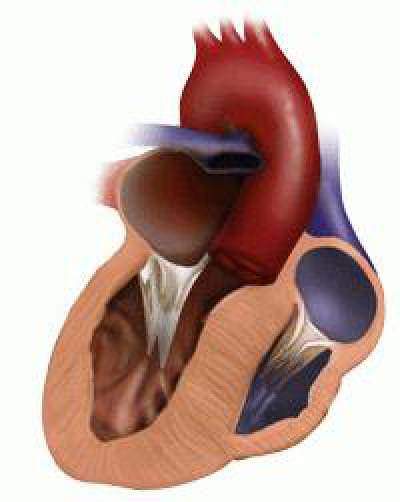
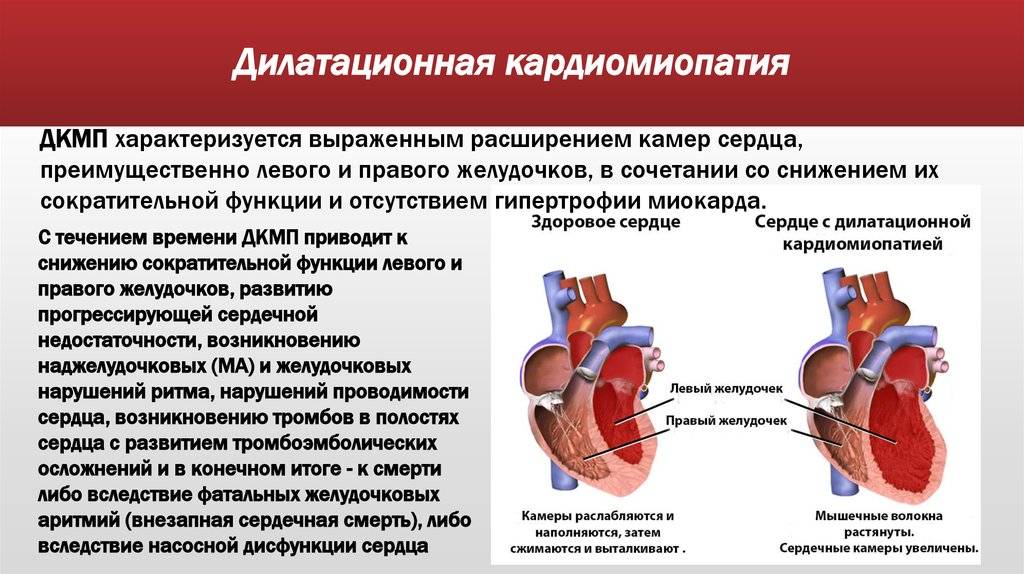
Вторичная кардиомиопатия – изменения структурного и функционального порядка в тканях сердца, возникновение которых обусловлено действием первичных заболеваний различной природы или патологических состояний.
Происходят равномерные деструктивные изменения миокарда диффузного характера. Начинаются эти изменения с нарушением работы ферментарных систем, которые принимают участие в метаболизме внутри клеток.
Диагностика дилатационной кардиомиопатии
ДКМП диагностируется как при исследовании вашей истории болезни (симптомы и семейная история), так и на основе медицинского осмотра и клинических анализов, таких, например, как анализы крови, ЭКГ, рентген грудной клетки, эхокардиография (УЗИ сердца), стресс-тест, катетеризация сердца, КТ и МРТ.
Другие анализы, чтобы выявить причину возникновения ДКМП, делают редко, т.к. при проведении биопсии миокарда, необходимо исследовать под микроскопом, образец ткани, взятый из сердца, чтобы определить причину этих симптомов.
Родственники больных дилатационной кардиомиопатией должны регулярно проходить обследование на ДКМП. Также не лишним будет генетическое тестирование, для выявления ненормальных генов.
К каким докторам следует обращаться если у Вас Миокардит у детей:
Педиатр
Кардиолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Миокардита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Тахикардия у беременных женщин
Очень часто тахикардию диагностируют у женщин, ожидающих ребенка. Беременность сопровождается изменениями в сердечно-сосудистой системе, а также другими обстоятельствами, провоцирующими патологию:
- анемией, отклонениями в работе щитовидной железы;
- увеличением массы тела, обезвоживанием;
- передозировкой витаминов, лекарств и т.д.
Нередко приступы появляются при отслойке плаценты, внематочной беременности и легочных инфекциях, легко поражающим ослабленный организм. Тахикардические пароксизмы вызывает стресс, постоянное чувство тревоги, сопровождающее многих беременных, имеющиеся вредные привычки: курение, пристрастие к энергетическим напиткам.
Учащение ЧСС у женщин, ожидающих ребенка, считают физиологической нормой. Однако необходимо обратиться к врачу при настораживающих симптомах: тошноте или рвоте, необоснованной утомляемости, тревожности, болях в груди, головокружениях.
Крупнейшая клиника Московской области Здоровье окажет помощь при любых проявлениях тахикардии. Специалисты выявят ее первопричины, проведут диагностические процедуры, найдут лучшую тактику лечения и определят, не «сигнализирует» ли симптом о серьезных сердечно-сосудистых патологиях.
Рекомендации
Диета
Употребление большого количества жидкости имеет очень важное значение. Выпивайте по крайней мере от 6 до 8 стаканов воды в день
В жаркую погоду, следует увеличить потребление жидкости. Жидкость и ограничения в употреблении соли, необходимы для пациентов с сердечной недостаточностью. Посоветуйтесь с вашим лечащим врачом о принципах воздействия на ваш организм конкретных жидкостей и диетических напитков, включая информацию о воздействии алкоголя и кофеина.
Физические упражнения
Ваш врач подскажет, рекомендуется ли вам заниматься спортом или нет. Большинству людей с кардиомиопатией предлагаются легкие занятия аэробикой. Тем не менее, ваш врач, основываясь на симптомах и тяжести вашей болезни, может попросить вас воздержаться от каких либо физических нагрузок. Так же, как и при дилатационной кардиомиопатии, не рекомендуется поднятие тяжестей
Регулярное посещение врача
Пациенты с ГКМП минимум раз в год должны посещать врача кардиолога и контролировать свое состояние. Посещения врача могут быть более частыми, в том случае, когда гипертрофическая кардиомиопатия была диагностирована впервые.
Инструментальная диагностика дилатационной кардиомиопатии
Электрокардиография
Результаты ЭКГ весьма важны, однако они неспецифичны и отражают тяжесть поражения миокарда и степень его гемодинамической перегрузки. Данные ЭКГ:
- нарушения ритма (синусовая тахикардия, желудочковая аритмия, наджелудочковая и желудочковая экстрасистолия);
- нарушения проводимости (блокада левой ножки пучка Гиса, правой ножки пучка Гиса, дистальные нарушения АВ-проводимости);
- признаки гипертрофии, чаще левого желудочка, реже обоих желудочков и перегрузки левого предсердия;
- низкий вольтаж QRS в стандартных отведениях;
- неспецифические изменения зубца Т.
[], [], [], [], [], [], [], [], []
Рентгенография органов грудной клетки
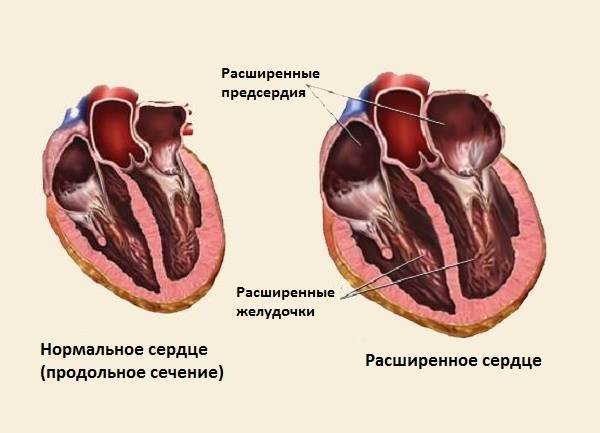
При рентгенологическом исследовании во всех случаях определяют увеличение размеров сердца (кардиоторакальный индекс более 0.60). Форма сердца чаще шаровидная, митральная или трапециевидная. Со стороны сосудов малого круга кровообращения у детей чаще преобладают явления венозного застоя, реже — умеренные признаки лёгочной гипертензии.
Эхокардиография
ЭхоКГ служит важнейшим неинвазивным методом диагностики дилатационной кардиомиопатии. При помощи ЭхоКГ исключают пороки сердца, экссудативный перикардит и другие причины кардиомегалии. При дилатационной кардиомиопатии эхокардиографическое исследование позволяет выявить резкое расширение полостей сердца, особенно левого желудочка, нередко в сочетании с расширением предсердий. Определяют интактные клапаны сердца, снижение амплитуды раскрытия створок митрального клапана в связи с нарушением податливости дилатированного левого желудочка и увеличения конечно-диастолического давления в его полости. При количественном анализе функционального состояния левого желудочка характерно значительное увеличение величин его конечно-диастолического и систолического диаметра, а также снижение показателей сократимости левого желудочка (фракция выброса левого желудочка ниже 30-40%). Допплеровская ЭхоКГ позволяет выявить митральную и трикуспидальную регургитацию. С помощью этого метода распознают нарушение диастолической функции левого желудочка (удлиняется фаза его изометрического расслабления и повышается конечное диастолическое давление в его полости). Возможно выявление внутриполостного тромба и признаков лёгочной гипертензии.
[], [], [], [], [], [], []
Диагностика
Электрокардиограмма (или эхокардиография) в покое НЕ ЯВЛЯЮТСЯ методами диагностики ИБС. Иногда эти методы, однако, позволяют диагностировать или выявить ИБС, например если удается обнаружить признаки перенесенного инфаркта миокарда, или если выполнять их на фоне болей в грудной клетки.
Также не служит методом диагностики ИБС холтеровский мониторинг (мониторирование ЭКГ), хотя этот метод и применяется с этой целью неоправданно широко. Депрессии сегмента ST, которые выявляют при холтеровском мониторинге ЭКГ, часто неспецифичны (то есть носят ложный характер), особенно у женщин. Холтеровский мониторинг лишь позволяет выявить
Главным методом диагностики ИБС являются нагрузочные пробы. Основные виды нагрузочных проб: ЭКГ-пробы с физической нагрузкой и стресс-эхокардиография, то есть проведение эхокардиографии во время физической нагрузки (или сразу после ее окончания) либо на фоне введения препаратов, повышающих работу сердца (например, добутамина). Сцинтиграфия миокарда (изотопное исследование сердца с нагрузкой) в России выполняется всего в нескольких центрах и практически малодоступна.
По результатам нагрузочных проб принимается решение, направлять ли пациента на коронарную ангиографию. Почти никогда не надо начинать обследование с коронарной ангиографии. Это лучший метод визуализировать (рассмотреть) поражения коронарных артерий (атеросклеротические бляшки), но оценить их функциональную значимость (вызывают ли они ишемию миокарда или нет) коронарная ангиография зачастую не может.
Общие осложнения при кардиомиопатии
Многие кардиомиопатии влияют на нормальную проводимость электрических импульсов в сердце. Это вызывает нерегулярные сердечные сокращения – слишком быстрые – тахикардия или слишком медленные – брадикардия. При длительном течении тахикардии развивается фибрилляция предсердий и желудочков, ритм сердца становится хаотичными невозможно нормальное обеспечение кровотока.
Аритмия самое частое осложнение кардиопатии у детей и подростков, возникает в 10% случаев. Это состояние требует срочного лечения антиаритмическими препаратами или установкой кардиостимулятора для предотвращения смертельной угрозы – внезапной остановки сердца.
При дилатации желудочков в них застаивается кровь, что создает благоприятные условия для образования сгустков крови – тромбов. Опасность заключается в том, что тромбы попадают в системный кровоток и рано или поздно могут достигнуть узких сосудов в легких или мозгу, где вызовут тромбоэмболию.
Эндокардит
Дети с кардиомиопатией или те, у которых была операция на сердце, более восприимчивы к эндокардиту. Это инфекция стенок сердца, клапанов или кровеносных сосудов, вызванных попаданием бактерий в кровоток. Обычно заражение происходит после стоматологической процедуры или хирургических вмешательств с участием желудочно-кишечного тракта или мочевыводящих путей. Инфекция может привести к серьезным заболеваниям, дополнительным повреждениям сердца и даже к смерти (в редких случаях).
Хроническая сердечная недостаточность
Это общая черта всех кардиомиопатий поздней стадии, когда мышцы сердца становятся слишком слабыми, чтобы перекачать достаточное количество крови в организм для нормального функционирования. Когда это происходит, жидкость может накапливаться в легких, брюшной полости , или в нижних конечностях остальной части тела, вызывая трудности с дыханием, отеки, снижение аппетита, быструю утомляемость.
Преждевременная или внезапная смерть
Внезапная смерть не так часто встречается у детей с дилатационной кардиомиопатией. С другой стороны, дети с гипертрофической или рестриктивной кардиомиопатией подвергаются большому риску остановки сердца. Внезапная смерть может быть вызвана несколькими факторами, связанными с аритмией (то есть желудочковая тахикардия), ишемией миокарда, обструкцией оттока и интенсивной физической активностью.
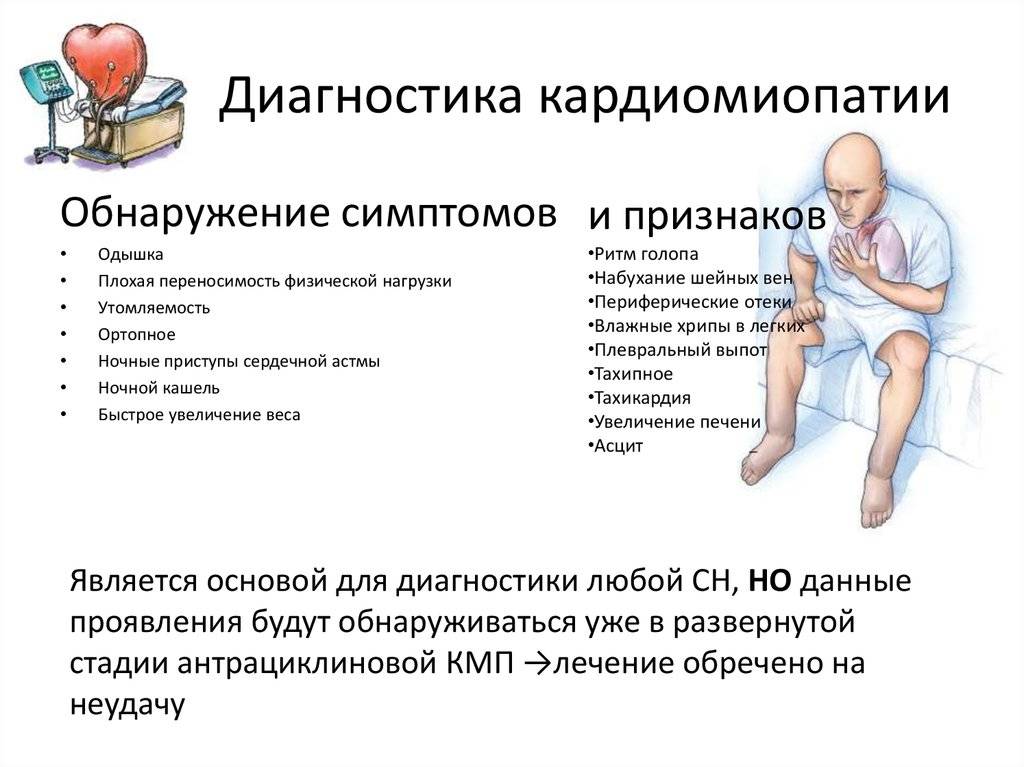
Диагностика заболевания сердца у детей
Ребенок с подозрением на миокардит должен обязательно быть обследован у кардиолога. Уже на этапе осмотра врач может выявить характерные признаки — бледность кожных покровов, наличие отеков, учащенный пульс — а также услышать шумы в сердце и аритмию. Иногда признаки миокардита может обнаружить педиатр на плановом осмотре, в этом случае ребенок будет направлен на дообследование к кардиологу.
Чтобы подтвердить воспалительные заболевания сердца, назначается лабораторная и аппаратная диагностика:
- Общий анализ крови (уровень лейкоцитов, СОЭ).
- Биохимия крови.
- ЭКГ (выявляет нарушение ритма, проверяет проводимость в сердечной мышце).
- ЭхоКГ (определяет изменения в сердце, например, расширение полостей, утолщение стенок, недостаточность клапанов).
- Рентген органов грудной клетки (схож с ЭхоКГ, дает более четкие результаты, но не проводится чаще одного раза в год).
- Биопсия сердечной мышцы. Делается в тяжелых случаях, помогает определить развитие воспаления.
Лабораторная диагностика дилатационной кардиомиопатии
При впервые выявленной кардиомегалии целесообразно проведение комплексного серологического, иммунологического и биохимического исследования крови для исключения острого миокардита.
- Проведение иммунологических исследований позволяет выявить снижение активности естественных киллеров, повышение содержания фактора некроза опухоли, наличие специфических циркулирующих антител (антимиозиновые антитела к а- и бета-тяжёлым цепям миозина, антимитохондриальные антитела, антитела к бета-адренорецепторам) — важных маркёров дилатационной кардиомиопатии.
- Обнаружение повышенной активности КФК и КФК-МВ может свидетельствовать в пользу острого миокардита и нейромышечного заболевания.
- Повышение содержания железа и трансферрина в крови может свидетельствовать о гемохроматозе как причины дилатационной кардиомиопатии.
- Гипонатриемия в сочетании с повышением содержания креатинина, мочевины (признаки нарушения функций почек), снижение количества фибриногена, альбумина, холинэстеразы, повышение активности трансаминаз, концентрации билирубина (признаки нарушения функций печени) отражают выраженные нарушения гемодинамики.
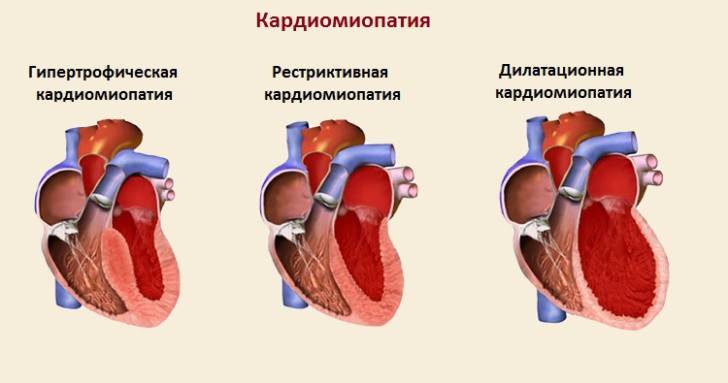
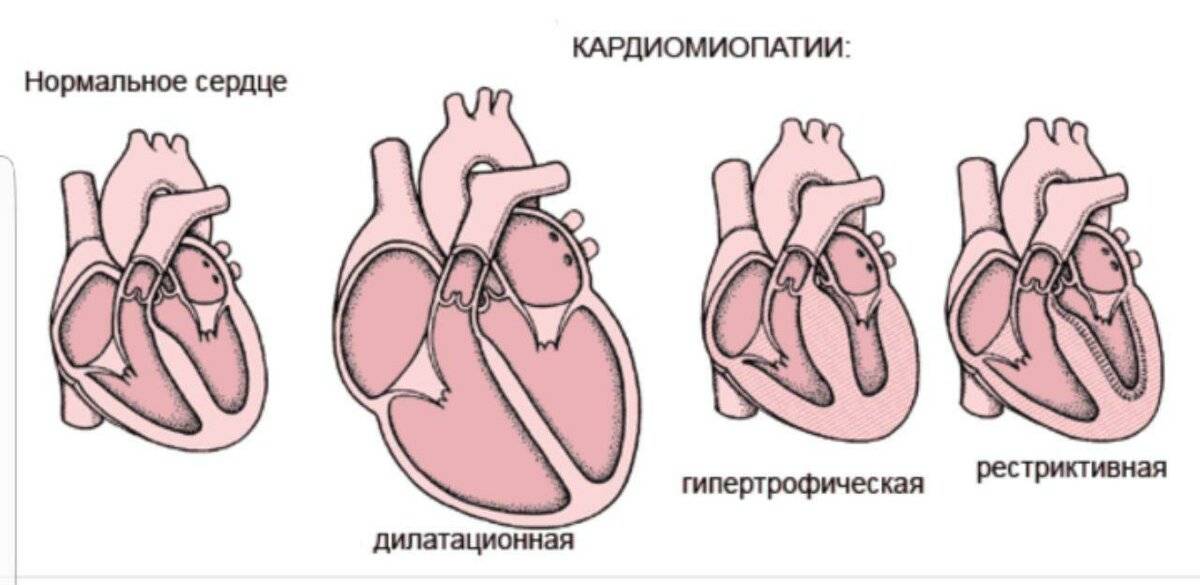
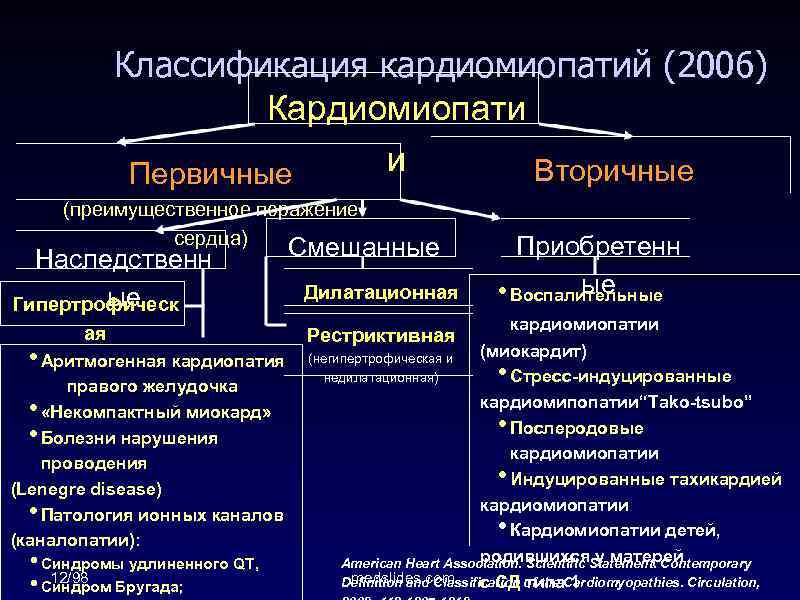
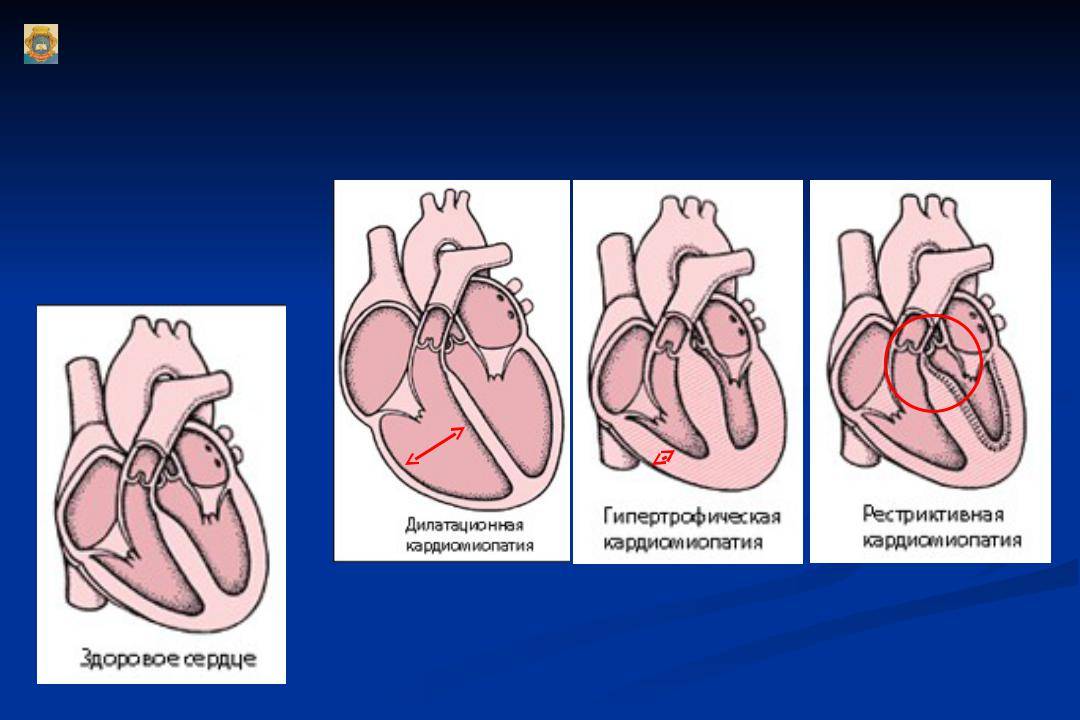
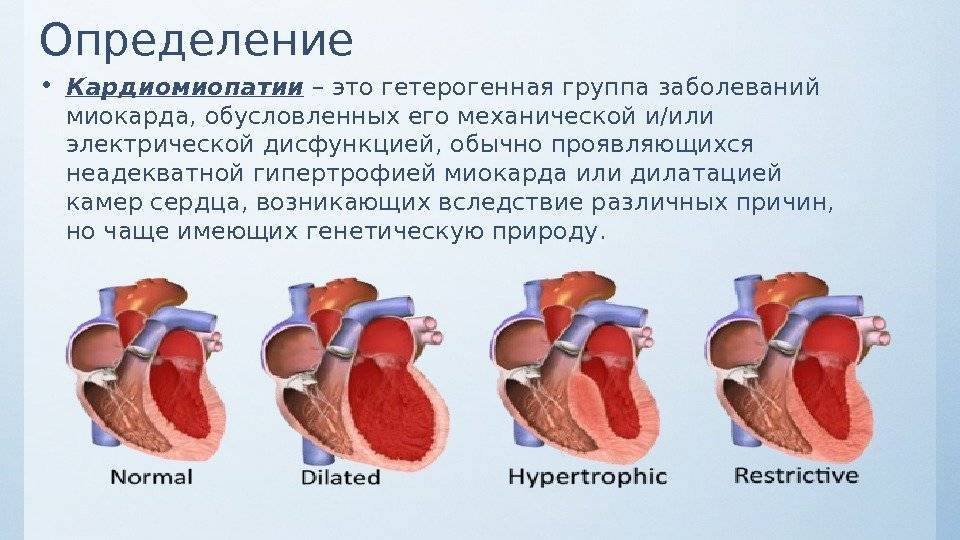
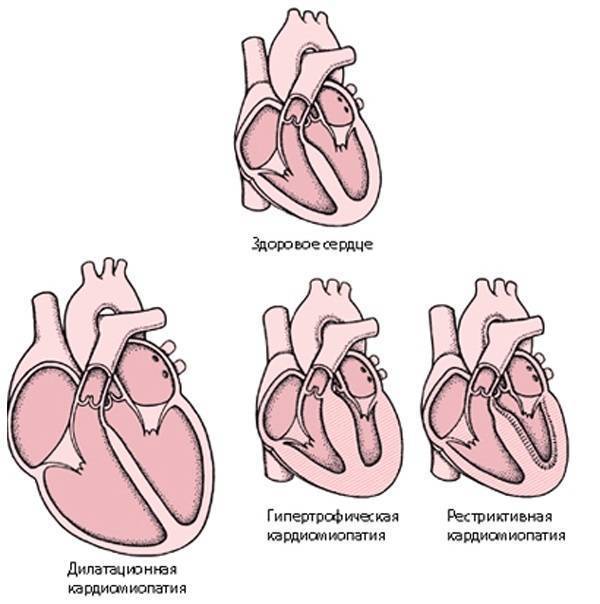
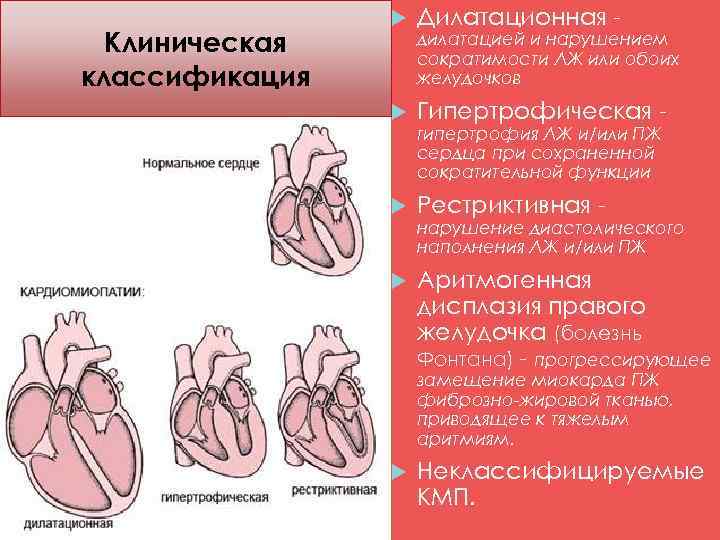
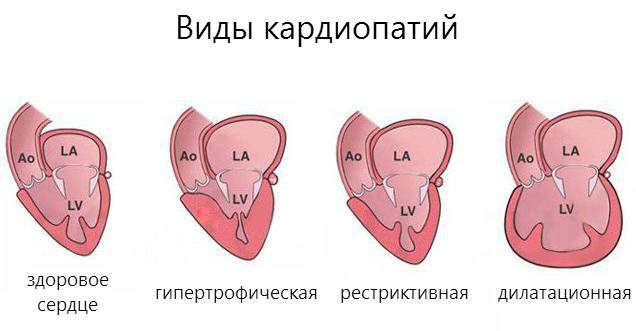
Классификация
В зависимости от происхождения, сердечные нарушения бывают — первичными и идиопатическими, без установленной причины, в основе чаще всего лежат генетические изменения, вызывающие:
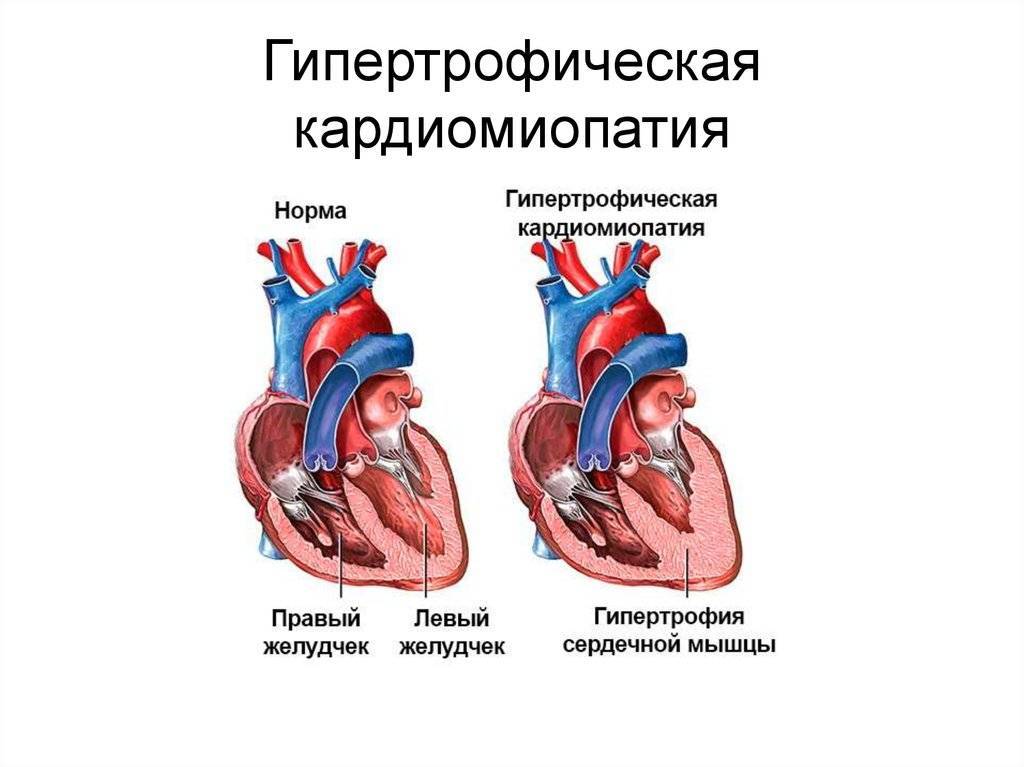
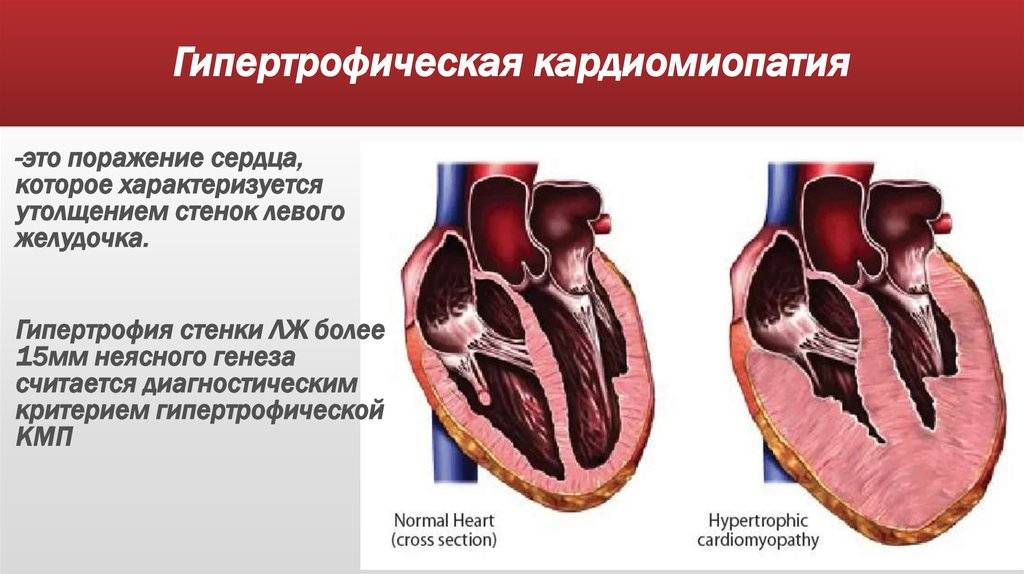
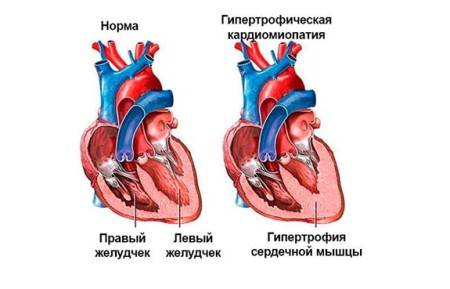
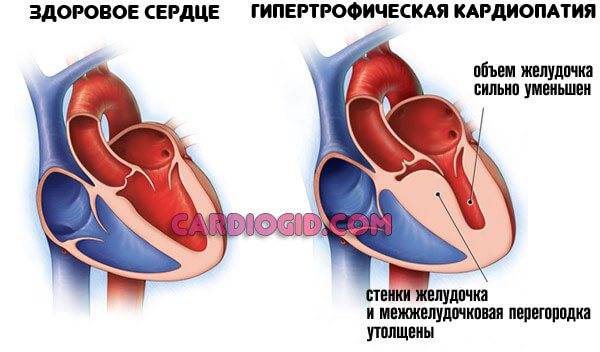
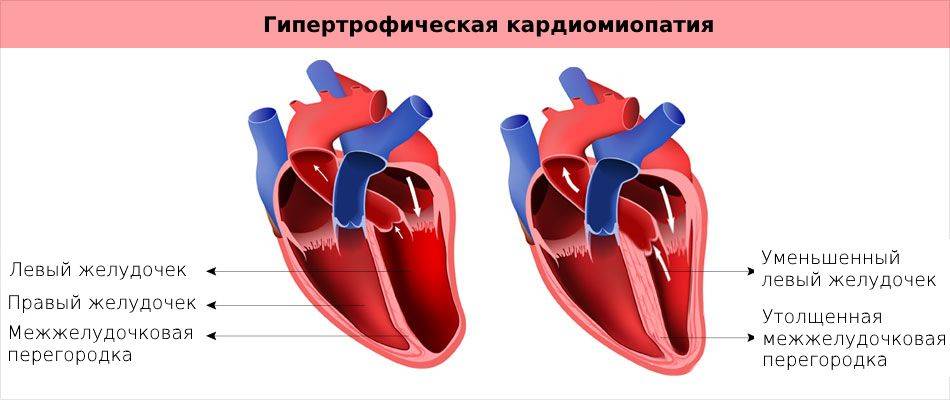
- гипертрофическую – аутосомно-доминантную болезнь, в результате которой образуется утолщение стенки левого желудочка либо реже – правого, которые отличаются хаотичным расположением волокон мускулов сердца, провоцируют патологию мутации генов, отвечающих за кодирование синтеза белков миокарда;
- аритмогенную правожелудочковую — генетически обусловленную замену мышечных волокон жировыми и фиброзными тканями, в группе риска – молодые мужчины, страдающие от обмороков;
- некомпактную левожелудочковую миокардию — для которой характерно первичное генетически обусловленное аномальное губчатое строение внутренней части, обращенной к середине камеры;
- ионные каналопатии – «электрические болезни», нарушающие сердечный ритм за счет мутаций генов, кодирующих белки клеточных мембран, отвечающих за трансмембранные токи ионов натрия и калия;
- болезнь Ленегра – дегенетративно-склеротические изменения и внутрижелудочковая кальцификация, фиброз соединительной стромы, провоцирующие прогрессирующее замедление проводимости, вызванное обычно дефектом гена SCN5A;
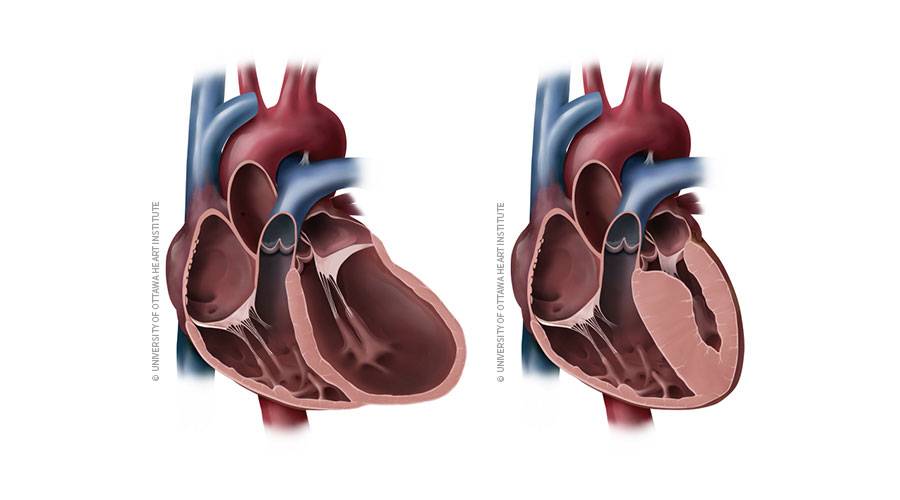
Заболевание смешанной этиологии бывают дилатационные, вызывающие прогрессирование сердечной недостаточности в связи с растяжением стенок камер без их утолщения. Бывают кардиопатиии, возникшие в результате приобретенных воспалительных, стресс-индуцированных и послеродовых изменений, а также первичные рестриктивные кардиопатии.
Вторичными – сопряженными с течением различных системных заболеваний — гемохроматоза, амилоидоза, саркоидоза, склеродермии, карциноидной, ишемической болезни сердца, гликогенезов, антрациклиновая интоксикации и состояний после воздействия негативных факторов. Самые распространенные среди них:
- алкогольная – сопровождающаяся нарушениями ритма, необратимыми изменениями под действием этилового спирта и приводящая к тяжелой недостаточности и полиорганным нарушениям;
- тиреотоксическая – частое осложнение тиреотоксикоза, которое разобщает окислительное фосфорилирование и снижение содержания АТФ и креатинфосфатов, при этом преобладает распад белков, снижается количество энергетических ресурсов, пластических процессов, что в итоге угнетает сократительную функцию;
- диабетическая сердечно-сосудистая патология – приводит к изменениям под действием сахарного диабета, приводит к недостаточности, повышая риск инфарктов и кардиосклероза;
- аутоиммунная – сопровождается аутоиммунными воспалительными процессами в миокарде, приводит к некрозу кардиомиоцитов;
- вторичная инфильтративная кардиопатия – отложения аномальных веществ, вызывающие ригидность стенок и дистолическую дисфункцию.
Предсердная и атриовентрикулярная разновидности
Предсердная разновидность тахикардии выявляется редко. Она возникает в небольшой зоне, проявляется нерегулярно, но может длиться несколько суток и даже месяцев. У пациентов с тяжелой сердечной недостаточностью, пожилых людей может быть несколько очагов, но чаще всего состояние неопасно, протекает бессимптомно или со слабовыраженными проявлениями. Это могут быть головокружения, одышка, боли в области груди. Лечат такое состояние стандартными медикаментами: хинидином и другими депрессантами, антиаритмическими препаратами, анестетиками. В сложных случаях проводят хирургическую катетерную абляцию.
Атриовентрикулярный тип делится на две разновидности: узловую и с дополнительными путями проведения. Тахикардия достаточно распространена (в особенности у женщин), приступы редкие, начинаются внезапно, длятся от нескольких минут до суток и более. Среди симптомов:
- характерная для тахикардического приступа пульсация в шейной зоне;
- снижение АД;
- ангинозные боли;
- удушье и потеря сознания.
Частоту и силу пароксизмов успешно снижают медикаментозной и физиотерапией. Кардиолог определяет методику лечения, ориентируясь на происхождение патологии, имеющиеся осложнения, течение пароксизмов.
Кардиопатия у детей младшего и среднего возраста
Кардиопатии у детей – это достаточно частое явление, которое может иметь как врожденные причины, так и приобретенные в ходе взросления и физического развития ребенка. Чаще всего кардиопатия у детей начинает проявляться в младшем и среднем школьном возрасте. Если это явление связано с врожденными пороками сердца или имеет од собой ревматическую природу, то симптомы кардиопатии могут проявляться, начиная с момента рождения малыша.
В период подросткового возраста и во время пубертатного развития кардиопатии у детей связаны с нарушением гормонального равновесия. Это может стать причиной быстрой утомляемости подростка, его апатичности, сердечной недостаточности, замедления обменных процессов в его организме. Последствия такого сбоя могут быть самыми не предсказуемыми, как нарушение веса. так и одышка даже при спокойной ходьбе. Любые жалобы подростков на плохое самочувствие должны стать для родителей поводом для детального обследования у врача.
В более раннем возрасте следует обратить внимание на изменение поведения малыша при различных подвижных играх. Также рекомендуется обязательное обследование у врача кардиолога хотя бы один раз в год с обязательным снятием показаний электрокардиограммы
Шумы в сердце при кардиопатии у детей прослушиваются далеко не всегда. Нарушения сердечного ритма в виде тахикардии и экстрасистолии – это уже поздние проявления кардиопатии у детей. Не стоит доводить до этого. Принимайте своевременные меры по поддержанию здоровья своего ребенка .
В подавляющем большинстве случаев кардиопатии у детей – это нарушения физиологического развития тканей сердечной мышцы. Среди них наиболее распространены:
- утолщение межжелудочковой перегородки;
- неправильное развитие правого желудочка;
- неправильное развитие левого желудочка;
- анастомоз артерий;
- диспозиция и неправильное развитие крупных магистральных сосудов;
- стенозы сердечных клапанов;
- сужение сердечных клапанов;
- нарушения проводимости электрических импульсов;
- смещение электрической оси сердца.
Все эти явления кардиопатии у детей могут привести к нарушению сердечного ритма, сокращению объема перекачиваемой крови, легочной дыхательной недостаточности, сердечной недостаточности, отекам.
Функциональная кардиопатия у детей
Существует достаточно большое количество видов кардиопатии у детей разного возраста. Чаще всего встречаются:
- врожденные кардиопатии в виде пороков внутриутробного развития сердечной мышцы (их мы рассмотрим более детально в другом материале);
- вторичная группа кардиопатий у детей;
- диспластическая кардиопатия у детей;
- функциональная кардиопатия у детей.
О последнем виде можно говорить достаточно долго. По сути, функциональная кардиопатия – это не что иное, как ответная реакция неподготовленного организма ребенка на возросшие неожиданно физические или нервные нагрузки. Функциональная кардиопатия очень часто возникает при неправильном преподавании физической культуры в школе. Педагогу следует учитывать не только возраст учеников, но и их общий уровень физической готовности к тем и ли иным видам нагрузок.
Осложнения
- Основными являются сердечная недостаточность и аритмии в их явных клинических проявлениях.
- При расширении стенок желудочка перестают нормально работать сердечные клапаны.
- Из-за большого скопления жидкости в тканях и внутренних органах (легких) появляются отеки.
- Эмболия (образование кровяных сгустков и тромбов) – чрезвычайно опасное осложнение, приводящее к инфаркту и инсульту.
- Внезапная остановка сердца – наиболее сложное следствие кардиомиопатии, которое при отсутствии своевременных реанимационных действий имеет летальный характер.
Для того чтобы прогноз был максимально оптимистичным, следите за образом жизни, питанием. А чтобы избежать негативных последствий, как можно чаще посещайте квалифицированного кардиолога и проходите диагностику на современном оборудовании.
Как распознать дизартрию
Несмотря на то, что дизартрия является очень сложным речевым нарушением, она все же поддается коррекции, особенно если речь идет о стертой форме расстройства.
Распознать дизартрию можно с первых дней жизни ребенка, и родителей должны насторожить такие моменты:
- при грудном вскармливании слабый захват соска и сосательный рефлекс могут свидетельствовать о слабости мышц артикуляционного аппарата. Молоко вытекает изо рта и даже носа;
- ребенок позже своих сверстников начинает держать голову (5-7 месяцев), пытаться садиться и ползать (8-11 месяцев), ходить (после 18 месяцев);
- у ребенка поздно появляется речь, звуки однообразные, артикуляция невыраженная;
- повышенное слюноотделение. Ребенок не может сглатывать собственную слюну из-за вялых мышц языка, щек и губ. Рот всегда открыт;
- проблемы с питьем из чашки, пережевыванием пищи;
- отсутствие предметной деятельности. Малыш не проявляет интерес к игрушкам, его действия с ними неадекватны или не соответствуют возрасту;
- малыш не реагирует на близких людей, не проявляет радости. Отсутствует улыбка, гуление, двигательная активность ручек и ножек.
В более позднем возрасте о дизартрии может свидетельствовать нарушение дыхания и ритма речи. Ребенок, разговаривая, произносит слова с различной громкостью и интонацией или по слогам. При дизартрии появляется гнусавость. Из-за повышенного тонуса артикуляционных мышц ребенок может уставать в процессе разговора.
Кроме речевых нарушений при дизартрии возникают и двигательные нарушения. Ребенок может слишком сильно или слабо захватывать предметы. Хватательный рефлекс может отсутствовать вовсе. Также страдает пространственное и зрительное и пространственное восприятие. Ребенок не может правильно определить форму и размер предмета, например, при играх с различными сортерами или пирамидками. Возникают трудности при выполнении физических упражнений.
Особенно сильно страдает у детей дизартриков мелкая моторика. Уже давно доказано, что существует взаимосвязь между умением выполнять точные скоординированные движения кистями, становлением речи и психическим восприятием. Недостаточность двигательного отдела головного мозга приводит к тому, что пинцетный захват пальцами ребенку выполнить очень сложно, либо он не выполняется вообще. При стертых формах дизартрического расстройства развитие мелкой моторики помогает быстро «запустить» речь.
Дети, которые имеют в анамнезе патологии, связанные с внутриутробным и родовым периодом, в обязательном порядке наблюдаются у детского невролога
Врач должен обратить внимание на имеющиеся проблемы. Если выраженные отклонения в развитии малыша не наблюдаются, то его снимают с учета.
Дальнейшее наблюдение за состоянием ребенка осуществляется его родителями. При появлении первых тревожных симптомов лучше сразу обратиться к специалистам.
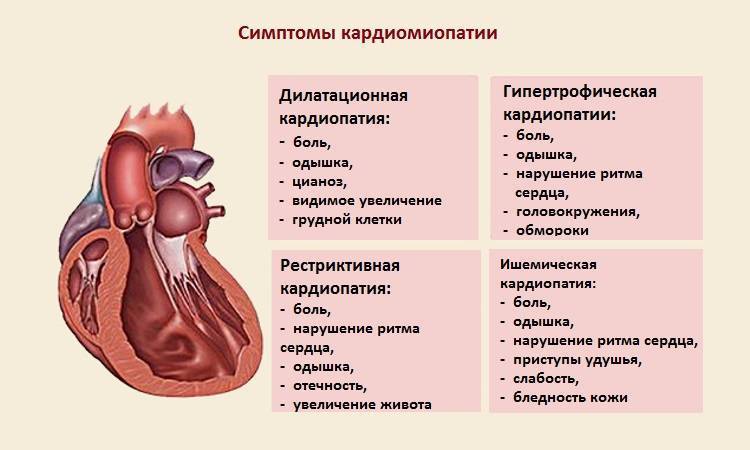
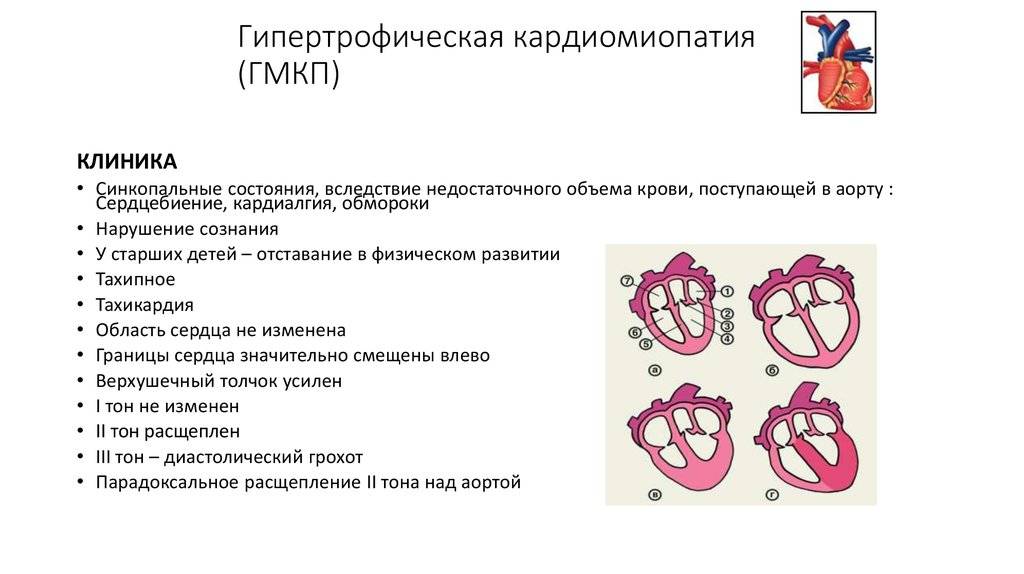
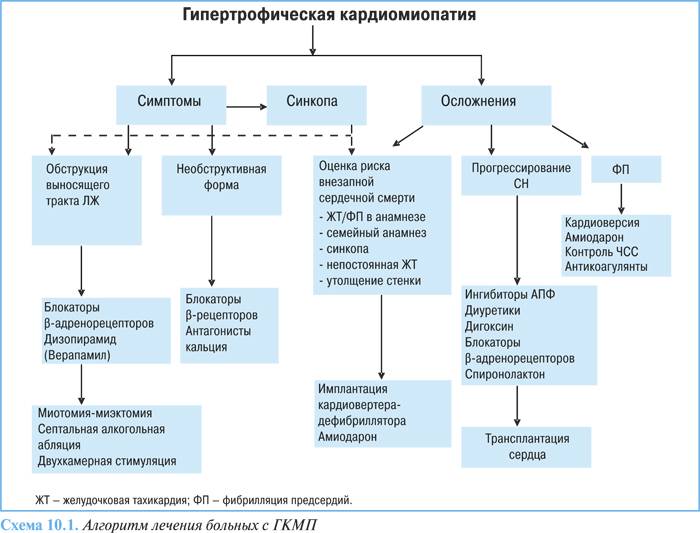
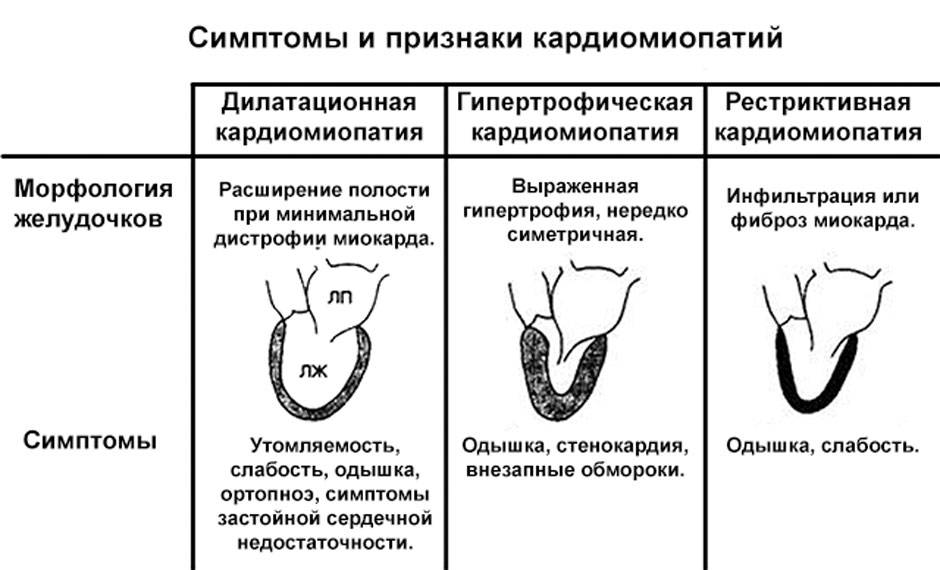
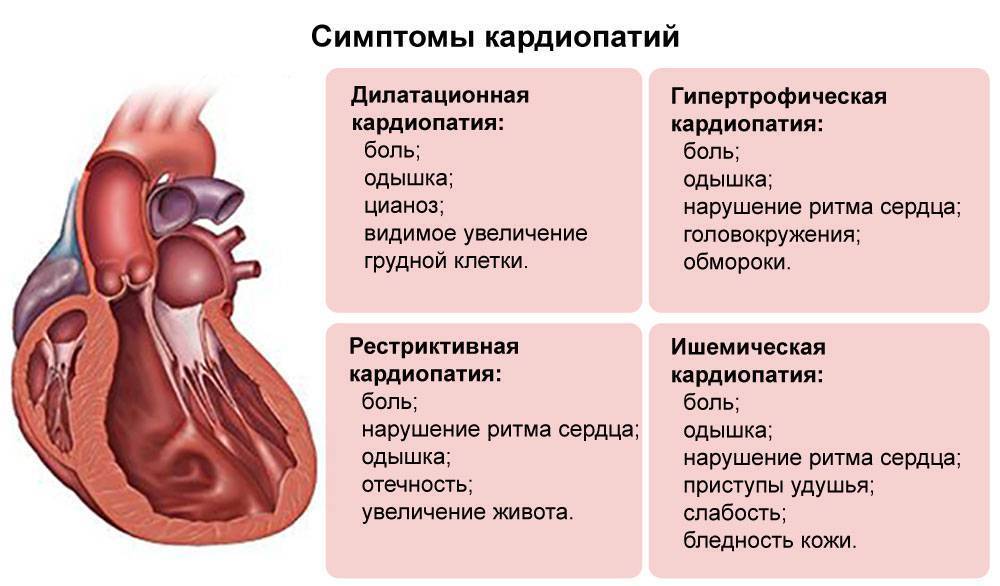
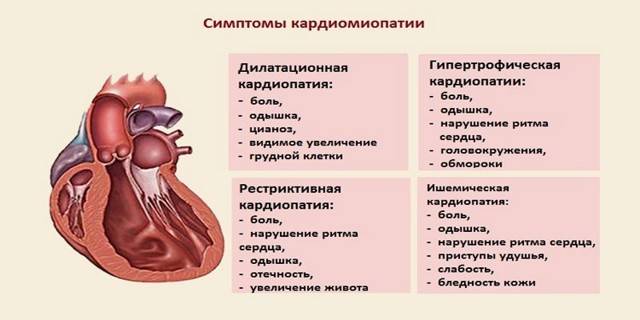
Симптомы гипертрофической кардиомиопатии
Многие люди с ГКМП не имеют либо никаких признаков болезни, либо только незначительные симптомы, и живут нормальной жизнью. У других же пациентов симптомы могут прогрессировать и обостряться, ухудшая тем самым работу сердца. Симптомы гипертрофической кардиомиопатии могут возникнуть в любом возрасте и включают в себя:
- боль или давление в груди (происходит обычно при физической нагрузке на организм, но также может произойти во время отдыха или после еды)
- затруднённое дыхание (одышка)
- усталость (чувство чрезмерной усталости)
- обморок (возникающий в связи с нерегулярными сердечными ритмами, неправильной работой кровеносных сосудов, или вовсе без какой либо причины)
- учащенное сердцебиение (из-за нарушения ритма сердца, обычно — желудочковые экстрасистолы, пароксизмы желудочковой тахикардии, часты также наджелудочковые нарушения ритма)
- внезапная смерть (примерно 30% больных вообще не предъявляют жалоб, внезапная смерть может быть первым и единственным проявлением заболевания.
Лечение кардиопатий
Вся терапия полностью зависит от формы патологии. Функциональная кардиопатия лечится физиотерапевтически. Для этого используется специальный аппарат, который при помощи интерференционных токов действует на организм. По своему принципу данная процедура является в большей степени профилактической, чем лечебной. По механизму действия она такая же, как подобные процедуры, которые проводят в санаториях. Происходит улучшение всех обменных процессов, в том числе и кровообращения. Снижаются некоторые болевые ощущения.
При других формах применяется медикаментозное лечение. Притом схема терапии подбирается строго индивидуально. Это связано с тем, что понятие «кардиопатия» очень обширное. Оно включает в себя огромное количество абсолютно разных изменений в сердце.
Как диагностируют диспластическую кардиопатию?
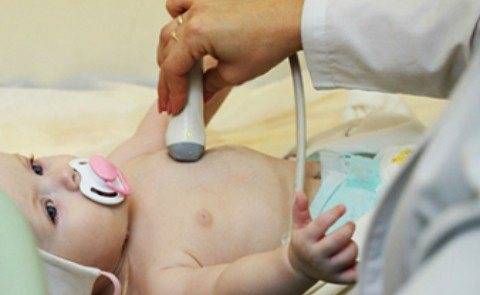
УЗИ сердца
Чаще всего при проведении УЗИ сердца как случайную находку обнаруживают малые сердечные аномалии. Если они не мешают жить пациенту, он не предъявляет жалоб, то диагноз «диспластическая кардиопатия» требует лишь контрольного обследования не реже 1 раз в полгода. Контроль включает себя биохимический анализ крови, ЭКГ, ЭхоКГ, при необходимости — липидный спектр, кровь на глюкозу. Если при обнаружении изменений в сердечной мышце, пациент предъявляет жалобы, которые свидетельствуют о нарушении в сердечной работе, то такому пациенту назначается обследование. Целью такого обследования является выяснение причины болезни.
При имеющихся жалобах на перебои в работе сердца, врач назначит холтеровское мониторирование ЭКГ, если пациента беспокоят боли — обязательно проведение УЗИ сердца, по показаниям МРТ, МСКТ. При подозрениях на застойные явления врач назначит рентген ОГК. Также рутинными методами обследования являются общие анализы крови, мочи, биохимический анализ крови. Перечень диагностических обследований по необходимости может дополняться консультациями узких специалистов: невролога, эндокринолога, кардиохирурга, у девочек и женщин — гинеколога. Цель всех врачей одна — максимально точно и правильно установить диагноз и приступить к лечению патологии.
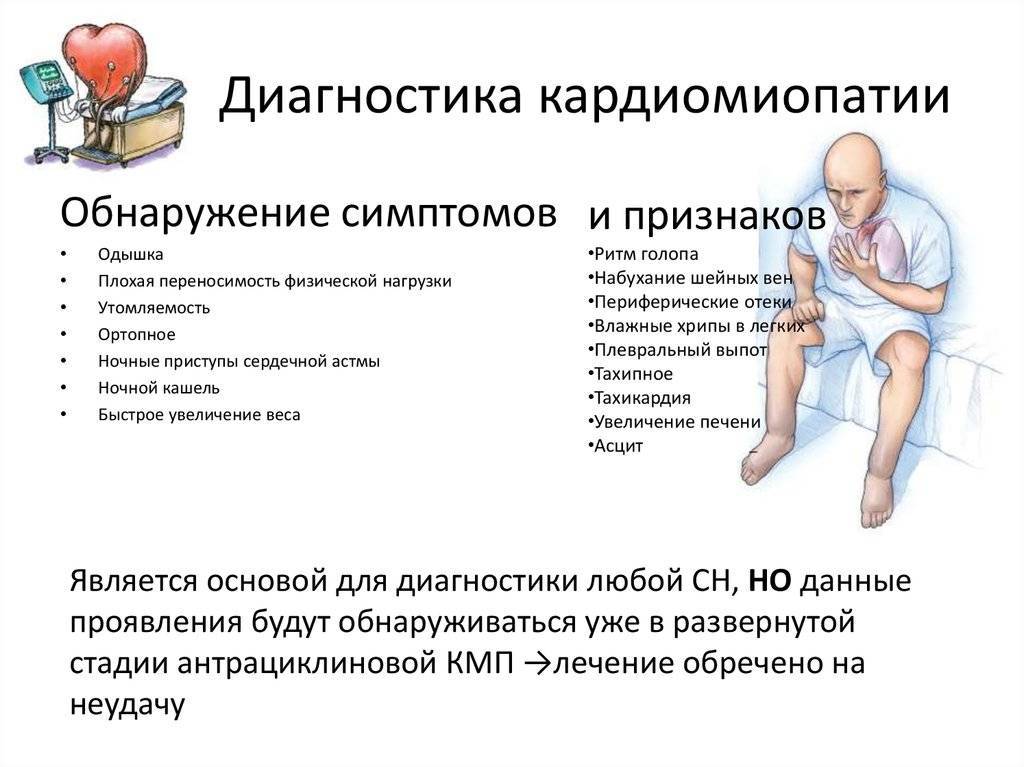
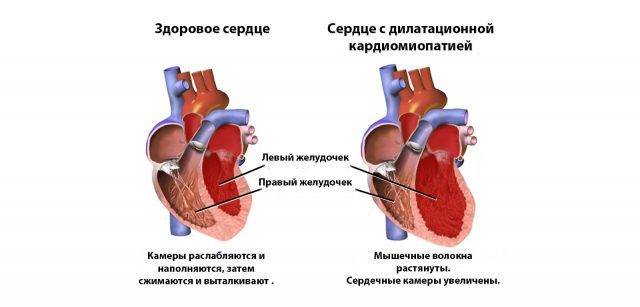
Клиническое обследование при дилатационной кардиомиопатии
Клиническая картина дилатационной кардиомиопатии вариабельна и зависит от тяжести недостаточности кровообращения. Гемодинамические расстройства обусловлены снижением сократимости миокарда и насосной функции сердца. Это приводит к повышению давления в полостях сердца, в первую очередь в левых, затем и в правых. При осмотре обнаруживают клинические проявления застойной сердечной недостаточности. К числу наиболее важных и постоянных диагностических признаков дилатационной кардиомиопатии относят: кардиомегалию, смещение влево и ослабление верхушечного толчка, деформацию грудной клетки в виде сердечного горба, вялость, бледность кожных покровов, отставание в физическом развитии (кахексию), набухание шейных вен, цианоз, акроцианоз, увеличение печени (у детей до 1 года — и селезёнки), асцит, отёки на нижних конечностях. Аускультативно отмечают ослабление 1 тона на верхушке, систолический шум относительной недостаточности митрального и/или трёхстворчатого клапана, интенсивность которого бывает разной; II тон над лёгочной артерией акцентуирован и раздвоен. Характерны тахикардия, экстрасистолия, редко — брадикардия.
[], [], [], [], [], [], [], [], []