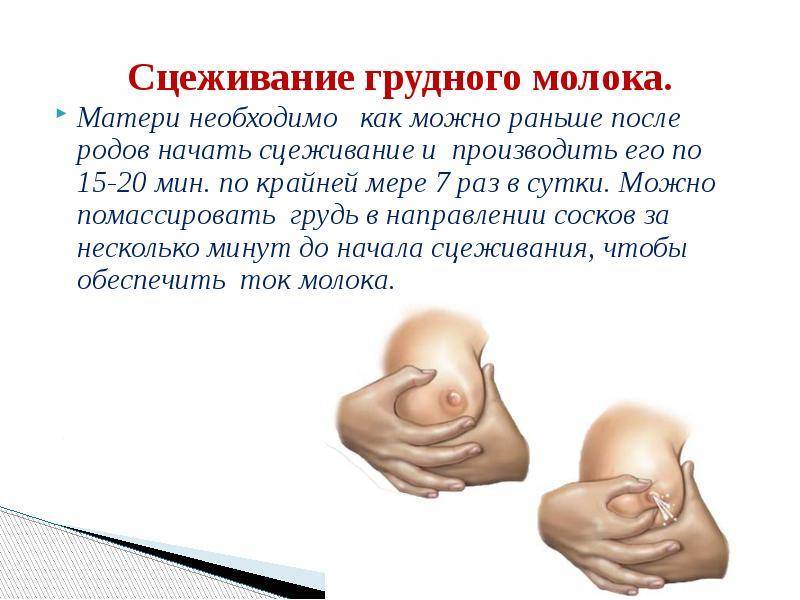
SQLITE NOT INSTALLED
Что такое молозиво, и когда его ждать
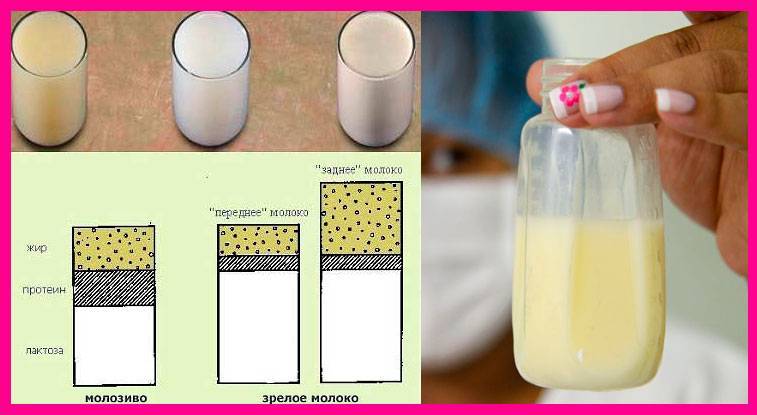
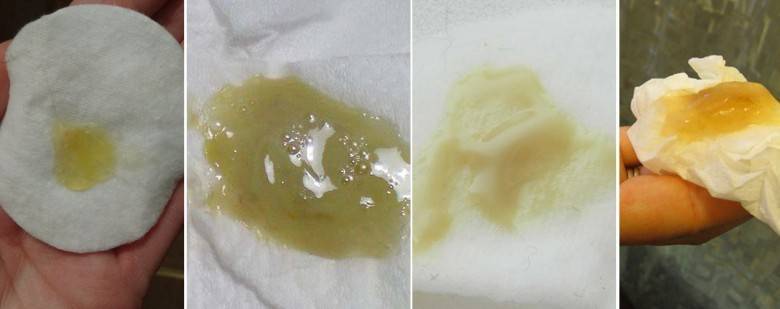
Молозивом принято называть прозрачную жидкость желтоватого оттенка, выделяющуюся из молочных желез, имеющею достаточно густую консистенцию. У некоторых женщин оно начинает появляться уже на последних сроках беременности, хотя чаще всего оно появляется лишь после рождения малыша. На время прихода особого молочка влияет несколько факторов. Огромнейшую роль играет то, своевременно ли проходили роды или ребенок родился недоношенным, естественным путем или через кесарево сечение, первый это опыт или уже есть старшие детки, а также физиологические особенности организма новоиспеченной мамочки.
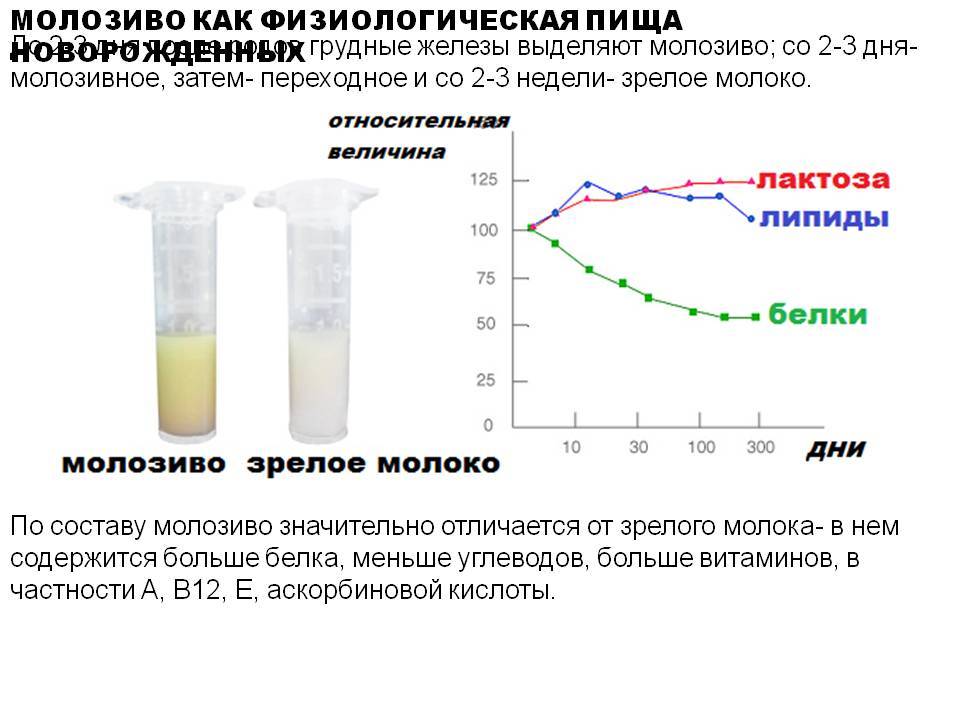
Непосредственно перед самими родами и после них на протяжении пяти дней молозиво вырабатывается особенно усиленно. Затем его постепенно сменяет переходное молоко, а после переходного прибывает обычное, которое остается до самого конца периода вскармливания грудью. Таким образом, выделение молозива выступает неким подготовительным этапом для организма крохи.
Для родившегося ребеночка эта светло-желтая жидкость является очень ценной и полезной. Это единственный продукт, который может полноценно обеспечить новорожденного иммунными клетками и белками, которых ему хватит на ближайшие шесть месяцев, ведь защитная функция организма укрепится только лишь по истечению этого времени. Уникальное вещество альбумин, содержащееся в молозиве, налаживает работу желудочно-кишечного тракта, подготавливая его к дальнейшему самостоятельному питанию. Именно молозиво настраивает процесс переваривания пищи, способствует выходу мекония.
Большое количество иммуноглобулинов в раннем молоке защищает от вирусов и инфекций кишечник, легкие и носоглотку. Также оно обладает сбалансированным составом витаминов и важнейших микроэлементов, необходимых для полноценного роста и развития малыша, легко переваривается, несмотря на высокую питательность, защищает от возникновения аллергических реакций, выводит излишек билирубина из печени и снижает риск появления желтушности младенца. Таким образом, молозиво способствует скорейшей адаптации новорожденного во внешней среде, благотворно влияет на функционирование его нервной системы.
Зеленоватые и темные выделения – симптомы мастопатии и расширенных протоков
Этот симптом, так пугающий женщин, является одним из проявлений распространённых заболеваний:
Мастопатии – состояния, вызванного гормональными сбоями и возрастными изменениями. При этой патологии нарушаются свойства жидкости, выделяемой грудными структурами. Она становится желтоватой, зеленоватой или даже почти черной. Часто влага выделяется только при надавливании на сосок.
Обильные грудные выделения появляются при кистозной форме болезни, сопровождающейся формированием кист, наполненных жидким содержимым. Проявления мастопатии усиливаются при затяжных депрессиях и стрессах, усугубляющих гормональный сбой. Такое состояние может сопровождаться отеком тканей, зудом и жжением в околососковой зоне.
Эктазии – расширения млечных протоков. Сначала выделяются беловатые пробки или сгустки, которые затем становятся зелёными или тёмными. Причина этого состояния – застой жидкости, вырабатываемой железистыми структурами. Эктазии чаще возникают в период климакса и при наличии гормональных нарушений.
Наличие эктазии и мастопатии требует постоянного контроля со стороны маммолога. У женщин, страдающих такими нарушениями, имеется предрасположенность к раку молочной железы.
Выделения из соска. Что такое? ‒ видео
- ВОЗМОЖНЫЕ ПРИЧИНЫ ВОЗНИКНОВЕНИЯ СЕРОЗНЫХ ВЫДЕЛЕНИЙ ИЗ СОСКОВ МОЛОЧНЫХ ЖЕЛЕЗ. Ханафиев Г.Х., Берзин С.А., Мальцева У.Ю., Мазур А.Е. // Опухоли женской репродуктивной системы. – 2012. – № 1. – С. 17-19.
- ИММУНОЛОГИЧЕСКИЕ ОСОБЕННОСТИ СЕЦЕРНИРУЮЩИХ МОЛОЧНЫХ ЖЕЛЕЗ. Ханафиев Г.Х., Берзин С.А. // Опухоли женской репродуктивной системы. – 2014. – № 4. – С. 46-50.
- СОСТОЯНИЕ ТКАНИ МОЛОЧНЫХ ЖЕЛЕЗ И РИСК РАЗВИТИЯ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ ПРИ СИНДРОМЕ ПАТОЛОГИЧЕСКОЙ СЕЦЕРНАЦИИ. Ханафиев Г.Х. // Опухоли женской репродуктивной системы. – 2014. – № 3. – С. 47-53.
-
Гормональный состав секрета сецернирующих молочных желез. Ханафиев Г.Х., Берзин С.А., Мальцева У.Ю. // Сборник научных трудов «Актуальные вопросы акушерства и гинекологии». — Киров.- 2008.
-
Исходы беременности и родов при фетоплацентарной недостаточности различной степени тяжести. Афанасьева Н.В., Стрижаков А.Н. // 2004.- 3(2). С. 7–13.
-
Кистозная болезнь молочных желез. Ханафиев Г.Х., Берзин С.А., Демидов С.М., Бушуева Т.В. // Монография. — Екатеринбург.- 2002.
Популярные вопросы
Добрый день. Скажите после родов прошло 3 года. А в груди появилось молоко — что это?
Здравствуйте! Появление галактореи, несвязанной с лактацией, может свидетельствовать о нарушении выработки гормона Пролактина — повышения его уровня. Вам необходимо обратится на прием к акушеру-гинекологу и маммологу для исключения эндокринных нарушений — гиперпролактинемии, что в дальнейшем может привести к нарушению менструального цикла или сецернирующей молочной железы как проявления заболевания молочных желез.
Можно восстановить гормональный фон без ок. Как лечить гормональные прыщи?
Здравствуйте! Гормональные контрацептивы не восстанавливают фон, а способствуют замещению несбалансированного собственного, поэтому могут быть использованы для лечения определённых форм угревой сыпи. Прежде чем начать приём кок необходима консультация дерматолога и исключение инфекционного и воспалительного фактора заболевания.
Добрый день! Прошу объясните мне, какие гормоны лучше принимать при аденомиозе, мастопатии и если есть расширение вен? Наиболее щадящие для организма. Спасибо
Мне 30 лет
Здравствуйте! Прежде всего потребуется обращение на прием к специалисту, потому что важно понимать какое из данных заболеваний действительно ухудшает качество жизни и требует коррекции. А так же важно знать какую цель вы преследуете при готовности приема гормональных средств: контрацепция или восстановление репродуктивной функции.
Здравствуйте, Оксана Анатольевна, у меня диабет 1 типа и менопауза 2,5 года, сильная сухость и зуд в интимной зоне, гинеколог предложил овестин, но там столько противопоказаний, что применять я их побаиваюсь
Ещё у меня дружно-кистозная мастопатия. Может, есть ещё какие-нибудь препараты, облегчающие симптомы сухости и зуда? Заранее спасибо!
Здравствуйте! Для устранения проявлений сухости в половых путях в период менопаузы существуют 2 группы препаратов: не содержащие и содержащие гормональный компонент соответствующий возрастной группе. Можно начать с использования негормональных средств. К ним относится гель Гинокомфорт с экстрактом мальвы. С лечащим врачом ещё раз обсудить возможные риски применения гормонального препарата и уточнить преимущества пользы. Есть отечественный препарат данной группы — крем «Орниона», который также может быть использован .
Маммопластика и беременность
Основной возраст женщин, делающих маммопластику, составляет 20-35 лет. Учитывая, что в последнее время все большее количество из них рожают в относительно позднем возрасте – 30-35 лет, – то девушек, желающие обрести красивую форму груди, как правило, волнует вопрос, как отразится маммопластика до родов на последующей беременности, а также возможна ли беременность сразу после маммопластики.
Маммопластика до родов
Однозначно ответить вопрос можно ли делать увеличение груди до беременности сложно. Медицинских противопоказаний к этому однозначно нет. Но существуют по крайней мере две основные причины, которые заставляют девушек задуматься о том стоит ли делать маммопластику до родов или нет.
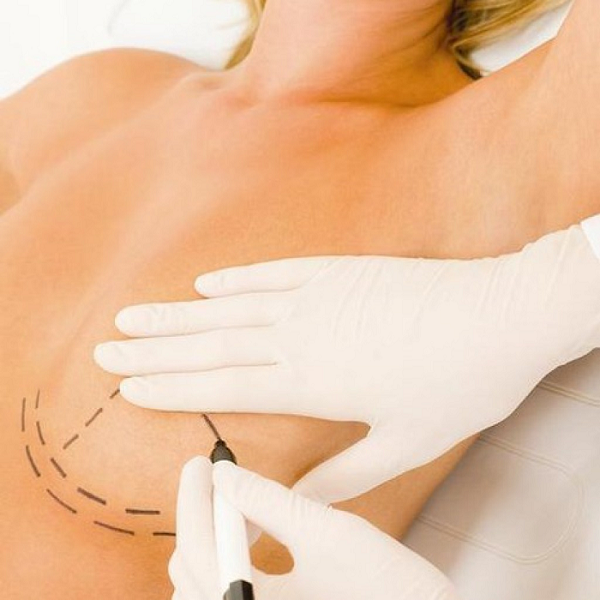
Основная причина волнений, связанных с увеличением груди до беременности, заключается в том, что, как утверждают мало разбирающиеся в данном вопросе «эксперты», при подобной операции есть риск утратить способность кормить ребенка собственным молоком.
Но об этом будет более подробно написано далее, а сейчас о другой, не менее значимой причине, по которой возникают сомнения в маммопластике до родов. Это то, как будет выглядеть грудь после беременности и кормления. В период лактации грудь может поменять свою форму (заметим, что это случается не у всех), тогда вам, возможно, из собственных эстетических соображений, захочется сменить эндопротез. Если же форма не изменилась, то менять имплант не нужно. Отсюда следует, что если вы собираетесь родить в ближайшее время, стоит повременить с увеличением груди. Ну а в случае, когда четких планов на счет беременности нет –можно спокойно делать маммопластику до родов с целью достижения эффектного внешнего вида. Впоследствии, при изменении формы груди после беременности, в любом случае, всегда можно прибегнуть к коррекции.
Через сколько после маммопластики можно беременеть
Рекомендации относительно того, когда можно беременеть после маммопластики, зависят от индивидуальных особенностей организма. Но давайте попробуем разобраться в этом вопросе с точки зрения цифр. Полный реабилитационный период после увеличения груди составляет около 6 месяцев, а первый этап заживления занимает около 2 месяцев. Учтем и то, что сексом можно заниматься примерно через 2-3 недели после увеличения груди. Следовательно, если вы решились на беременность сразу после маммопластики, пройдет целых 9 месяцев от зачатия до родов. Этого вполне достаточно, чтобы организм окреп после операции. Соответственно опасений по поводу беременности сразу после маммопластики у вас не должно быть.
Маммопластика после беременности
В том случае, если вы решили делать маммопластику после беременности, следует учесть не только роды и окончание беременности, но и процессы происходящие в организме женщины в этот период. А именно те изменения, которые обычно претерпевают молочные железы во время лактации. К ним относятся:

- Изменение объема груди за счет роста млечных протоков. Молочные железы увеличиваются уже в первом триместре беременности. В течение всей беременности происходит увеличение груди на 2-3 размера.
- Повышается чувствительность молочных желез. Легкие прикосновения могут вызвать неприятные ощущения в груди.
- В течение беременности появляются растяжки на молочных железах. Причиной этому становится тот факт, что грудь сильно увеличивается в размере, при этом коллагеновые волокна не в состоянии выдержать такой объем, что приводит к их разрыву и появлению растяжек на коже.
- Выделения молозива на поздних этапах беременности или в ранний послеродовый период.
Все это необходимо учитывать перед планированием маммопластики после беременности. Молочные железы после лактации должны прийти в свое обычное состояние. Даже если вы решили делать маммопластику сразу после беременности и не собираетесь кормить ребенка грудью, то все равно после подавления лактации должно пройти около 6 месяцев, для того чтобы грудь вернулась к прежнему состоянию.
А в этом время можно начать готовиться к будущей операции: посетить хирурга для консультации, определиться с размером и формой импланта, подобрать компрессионное белье. За месяц до операции можно сдать все необходимые анализы. Когда подойдет срок, вы уже будете готовы к увеличению груди.

Процедура ЭКО: общие положения
В зависимости от протокола, экстракорпоральное оплодотворение может включать различные процедуры, но общая схема состоит из нескольких стадий:
- Подготовка. На этом этапе пациентка консультируется с врачом-репродуктологом и проходит ряд диагностических обследований. По их результатам и данным медицинской карты женщины он назначает подходящий протокол ЭКО.
- Стимуляция яичников. Если женщина не проходит ЭКО в естественном цикле, ей назначается курс гормональных инъекций для ускоренного роста фолликулов. Это позволяет увеличить число яйцеклеток, образуемых в ее организме за один менструальный цикл, и тем самым получить больше генетического материала для оплодотворения.
- Пункция яичников и оплодотворение. Для получения ооцитов врач через влагалище прокалывает длинной иглой стенку матки и каждый из созревших фолликулов, извлекая их содержимое. Яйцеклетки передаются в лабораторию, где из них отбираются наиболее жизнеспособные и помещаются в инкубатор. Там они смешиваются с подготовленной спермой, в результате чего происходит оплодотворение.
- Перенос эмбрионов. Оплодотворенные яйцеклетки в течение 3-6 дней культивируются в инкубаторе. Как правило, перенос осуществляется по достижении эмбрионами стадии бластоцисты, которая облегчает их имплантацию в матку. Зародыши с помощью катетера переносятся в маточную полость, после чего пациентке назначается курс поддерживающей гормональной терапии и периодические обследования для установления факта беременности.
Параллельно с культивацией эмбрионов к имплантации подготавливают и эндометрий матки. Он должен достичь определенной стадии развития, при которой закрепление плодного яйца наиболее вероятно. Для этого используются гормональные препараты на основе хорионического гонадотропина человека (ХГЧ) – гормона, ответственного за адаптацию репродуктивной системы женщины к беременности. Воспаления, гиперплазия, атрофия и другие патологии эндометрия существенно снижают вероятность успешного переноса. Поэтому при наличии таких заболеваний сначала проводится соответствующий курс лечения – только после него врач-репродуктолог проводит подсадку эмбрионов.
Для оценки качества генетического материала и шансов на успешную имплантацию проводится преимплантационная генетическая диагностика. Для ПГД из эмбриона извлекаются бластомеры, образующиеся при дроблении оплодотворенной зиготы, частицы оболочки и клетки-спутники, образующиеся вскоре после начала деления. Генетический скрининг назначается по следующим показаниям:
- более 2 неудачных попыток экстракорпорального оплодотворения;
- самопроизвольные аборты и замершие беременности в анамнезе;
- возраст матери от 35 лет, отца – от 42 лет и старше;
- низкие показатели спермограммы и тяжелые нарушения сперматогенеза у партнера;
- генетические патологии у одного или обоих родителей, их ближайших родственников.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
На практике преимплантационная генетическая диагностика рекомендуется всем женщинам и их половым партнерам, проходящим ЭКО. Эта диагностическая процедура позволяет выявить возможные врожденные нарушения эмбриона, снизить вероятность самопроизвольного аборта и других осложнений беременности.
Когда и как появляется молозиво во время беременности?
Поскольку мы все особенные, то четкого ответа — когда у женщины в положении появится молозиво — дать никто не может. Согласно медицинским наблюдениям, есть женщины, у которых первые капли появляются уже на 4 месяце вынашивания ребенка. Обычно это небольшое количество желтоватой жидкости, выделяющейся из сосков (приблизительно 1–2,5 мл).

Появляется молозиво в период вынашивания под воздействием каких-либо внешних факторов:
- стимуляция груди (при занятии интимом);
- обильное теплое питье;
- долгое время пребывание на жаре;
- горячий душ.
Узнать, когда ждать появления молозива, невозможно, но медицинская практика говорит, что активная выработка, соответственно и появление во время беременности, может приходиться на период с 13 недели и продолжатся по 28. В последнем (3 триместре) выделения могут быть более интенсивными, а ближе к родовому процессу, при надавливании на сосок, мутная жидкость сочится из груди.
Если у вас нет таких показателей, и молозиво еще не появилось, не переживайте — это нормально. У многих беременных его появление отмечается лишь после выхода последа.
Особенности лечения депрессивного состояния
Схема лечения послеродовой депрессии определяется индивидуально. Во многом это зависит от индивидуальных особенностей пациентки, тяжести ее состояния и типа расстройства.
Самый легкий вид послеродовой депрессии — хандра, обычно проходит самостоятельно. Она редко длится дольше 2-3 недель. Чтобы справиться с этим состоянием, женщине необязательно обращаться за помощью к специалистам. Достаточно больше отдыхать, принимать помощь от родных. Полезны прогулки на свежем воздухе в окружении других мамочек. От них можно получить поддержку и полезную информацию по уходу за ребенком.
Категорически запрещено употреблять алкоголь. Даже если вы не кормите ребенка грудью, помните, что спиртные напитки только усугубят ваше состояние, провоцируя усиление перепадов настроения.
Помощь психотерапевта будет эффективной при любых видах психических расстройств. Но при появлении симптомов послеродовой депрессии к такому специалисту нужно обратиться как можно быстрее. Консультации могут быть как индивидуальными, так и групповыми. Нередко работа проводится с мужем пациентки или другими близкими родственниками. В результате удается восстановить не только душевное здоровье молодой мамы, но и наладить отношения в семье.
Нередко в процессе лечения депрессии, возникшей в послеродовый период, применяются различные медикаменты:
- Антидепрессанты показали высокую эффективность. При выборе конкретного препарата учитывается не только физическое состояние женщины, также оценивается риск побочных эффектов для ребенка, если он находится на грудном вскармливании. Сегодня существуют медикаменты, разрешенные для приема кормящими женщинами. Но их должен назначать врач.
- Гормональная терапия позволяет нормализовать уровень эстрогена в организме женщины. Уже после нескольких инъекций некоторые симптомы исчезают полностью или становятся менее выраженными.
Если обратиться к врачу своевременно, то послеродовую депрессию можно вылечить за пару месяцев
Если курс терапии включает прием медикаментов, то важно пройти его полностью. Не стоит отказываться от приема рекомендованных врачом лекарств после некоторого улучшения, так как в дальнейшем это может привести к рецидиву
Лечение крайней степени послеродовой депрессии, как правило, осуществляется в условиях стационара. С пациенткой работает несколько специалистов, которые помогают ей решить психологические проблемы, устранить гормональные нарушения, наладить душевное и физическое здоровье.
Схема лечения обычно включает в себя прием препаратов, направленных на стабилизацию настроения, антидепрессантов и антипсихотических средств.
Следует знать, что в ходе терапии утрачивается способность кормить ребенка грудью. Прежде всего, это связано с вынужденной разлукой мамы и ребенка, а также приемом лекарственных средств, представляющих угрозу здоровью маленького человека.
Когда необходимо обратиться к врачу
Процесс выделения молозива во время беременности имеет свои определенные нормы, но, если возникают нехарактерные изменения, необходимо обратиться к врачу в срочном порядке. Причиной визита к специалисту может послужить:
- Желтое молозиво с неприятным запахом выделений или наличием гнойных масс.
- Болезненность молочной железы совместно с изменением симметричности форм или возникновением уплотнений.
- Дискомфорт в нижней части живота при выделениях из груди.
- Повышение температуры тела.
- Присутствие кровянистой составляющей в секрете или влагалищных выделениях.
Все эти симптомы могут указывать на развитие патологии внутренних органов. А если начинает выделяться кровь, то велика угроза выкидыша.
Проконсультироваться со специалистом стоит и в том случае, когда появляется секрет, а женщина не беременна. Обычно причиной проблемы в этой ситуации выступает гормональный сбой, что требует обязательного лечения.
Поэтому утверждение, что молозиво является признаком беременности неправдиво.
Если нет молозива после родов, это тоже может говорить о гормональном сбое. Даже несколько капель умеренно вязкого секрета являются нормой.
Молозиво – это важное вещество, выделяющееся при беременности и в послеродовом периоде. Оно формирует иммунную систему и насыщает ребенка в первые дни жизни
Чтобы процесс перестройки организма произошел правильно каждой женщине необходимо следить за личной гигиеной и характерными особенностями секрета.
Состояния, когда необходима консультация врача
- Из сосков выделяется много крови. При этом болит грудь и, возможно, живот. Такое состояние может свидетельствовать о развитии воспалительного процесса или новообразования в молочных железах, а также быть предвестником преждевременных родов. Вот почему о выделении крови из сосков обязательно нужно сообщить своему врачу.
Выделение молозива сопровождается болью в груди. Нужно обязательно посетить врача, так как это может означать, что у женщины мастит. Лечиться нужно срочно, чтобы избежать внутриутробного заражения ребенка
Если малыш вот-вот должен появиться на свет, то лечение также очень важно. Ребенку нельзя питаться зараженным молоком.
- Если, кроме выделения молозива, женщина чувствует боли внизу живота или в области поясницы, то это говорит о повышенном тонусе матки. Вызывается это состояние повышенным содержанием гормона окситоцина и может привести к преждевременным родам. Чтобы предотвратить такое развитие событий, требуется госпитализация.
Молозиво с кровью
Появление примесей крови часто свидетельствует о наличии патологий молочных желез. На поздних сроках большая часть гинекологов не считают симптом отклонением, но рекомендуют обратиться к маммологу для дополнительного обследования, предотвращения возможных осложнений. На ранних сроках кровь появляться не должна.
Насторожиться стоит и в тех случаях, когда крови становится слишком много. Возможно образование доброкачественной или злокачественной опухоли. Чтобы определить, что стало причиной отклонения, необходимо провести лабораторные исследования крови и молозива, сделать маммографию, магнитно-резонансную томографию.

Зловонный запах
Запах может возникнуть при бактериальных инфекциях. Часто одновременно отмечается болезненность, повышение температуры тела, общее астеническое состояние. Иногда все проходит без какой-либо симптоматики.
Важно своевременно обратиться к врачу, пройти курс лечения антибактериальными препаратами. Если этого не сделать, высок риск инфицирования младенца
Заразиться ребенок может и при грудном вскармливании.

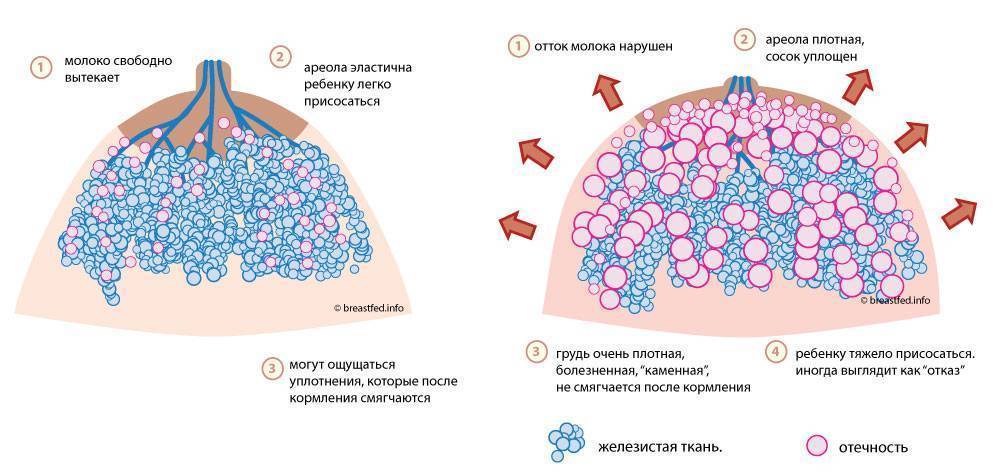
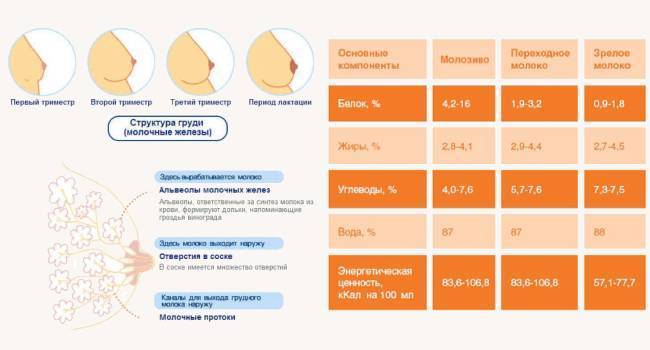
Как устроена молочная железа
Молочная железа состоит из 15-20 долек, внутри которых вырабатываются молозиво и молоко. Эти структуры снабжены трубочками – млечными протоками, которые сливаются друг с другом и открываются на соске 5-8 молочными отверстиями. Между дольками находится жировая и соединительная ткань.
Регулирует работу органа гормон пролактин, вырабатываемый гипофизом – придатком мозга, находящимся в выемке черепа – турецком седле. Именно это вещество отвечает за рост желез, их развитие, подготовку к беременности и появление молока. Во время беременности количество пролактина увеличивается, грудь начинает вырабатывать молозиво, а позже – молоко. После завершения кормления лактация прекращается.
Строение молочных желез
Вопросы, интересующие молодую маму
При первом посещении акушера-гинеколога после родов обычно имеется много вопросов. Разберем самые частые и актуальные из них.
— Когда после родов ожидать восстановления менструального цикла?
Гормональные перестройки, происходящие в женском организме, влияют на восстановление менструального цикла после родов.
Скорость его восстановления у каждой женщины индивидуальна, и связано это с грудным вскармливанием. При естественном вскармливании малыша менструальная функция приходит в норму обычно ближе к году. Возобновления менструации, если крошка находится на смешанном вскармливании, можно ожидать в любое время. Если же молодая мама совсем не кормит грудью, это может произойти еще раньше, ориентировочно на 8-10-й неделе после родов.
— Через какое время после родов можно начинать половую жизнь?
— Со временем выделения из половых путей приобретут такой же характер, как до беременности, обычно это происходит на 6-8-й неделе после родов, тогда можно начинать половую жизнь. Не рекомендуется делать это раньше, так как шейка матки до этого времени еще не полностью сформирована и возможно проникновение инфекций и появление такого осложнения, как эндометрит.
— Когда планировать беременность?
Даже, если менструальный цикл нерегулярен, повторная беременность также может случиться.
Каждой женщине нужно знать эту информацию. Чтобы избежать незапланированной беременности, необходимо во время первого визита к акушеру-гинекологу обсудить вопрос контрацепции.
Очень важно, чтобы организм молодой мамы успешно прошел период послеродового восстановления и был готов к новой беременности. Женщине после родов рекомендована контрацепция в течение двух лет
За это время происходит полное восстановление здоровья молодой мамы для следующей беременности
Женщине после родов рекомендована контрацепция в течение двух лет. За это время происходит полное восстановление здоровья молодой мамы для следующей беременности.
Также от того, как протекали роды и послеродовой период, зависит возможный минимальный промежуток времени до нее. Через два года пара уже может планировать следующую беременность. Это возможно в том случае, если роды проходили без каких-либо осложнений и через естественные родовые пути.
Если родоразрешение произошло посредством кесарева сечения, беременность можно запланировать не ранее, чем через 2-3 года. Очень важен такой момент, как состоятельность послеоперационного рубца на матке.
Надо учитывать, что соединительная ткань, образующаяся в рубце, практически не способна к растяжению, поэтому беременность не следует откладывать более чем на пять лет.
С заботой о здоровье мамочек акушеры-гинекологи Клиники «9 месяцев» разработали программу послеродового обследования «Здоровая мама», которая включает самые необходимые обследования. Наши замечательные молодые мамы, желаю вам крепкого здоровья и счастливого материнства!
Что такое лохии после родов, сколько длятся послеродовые выделения и какова причина их появления?
После рождения ребенка и выделения последа у женщины начинаются ярко-алые кровянистые выделения из влагалища. Причина их появления заключается в том, что внутренний слой матки (в частности – место прикрепления плаценты) после родоразрешения представляет собой раневую поверхность. Лохиями называют выделения, в составе которых присутствуют частицы детского места, плодных оболочек, цервикальной слизи, крови, клеток эндометрия (Endometrium). Их алый цвет обусловлен наличием значительного количества эритроцитов.
Появление таких выделений говорит о нормальной инволюции (обратном развитии) матки, ее возвращении в дородовое состояние, очищении и подготовке к новой беременности.
По мере восстановления матки объем, консистенция и цвет лохий после родов изменяются:
- С момента рождения малыша и до 2-3 дня имеют место кровянистые ярко-красные выделения. На протяжении нескольких часов с окончания родовой деятельности их объем может достигать 400 мл с незначительными отклонениями в меньшую или большую сторону. Сразу после родоразрешения они имеют ярко-алый цвет и содержат отдельные сгустки крови. Если же объем выделений существенно превышает 400 мл или, напротив, оказывается намного меньше, это может свидетельствовать о маточном кровотечении или скоплении лохий в полости матки – лохиометре. Чтобы вовремя обнаружить возможные отклонения, в течение первых нескольких часов после рождения малыша женщина должна находиться под контролем медицинских сотрудников.
- Как выглядят лохии после родов? Через неделю характер выделений и их цвет постепенно изменяется: консистенция становится более вязкой, преобладают небольшие сгустки крови, а цвет становится красновато-бурым. Это обусловлено постепенным восстановлением внутреннего слоя матки, а также заживлением поврежденных сосудов.
- Примерно со второй до третьей недели объем лохий уменьшается, их цвет приближается к коричневому, консистенция становится кремообразной, появляется прелый запах.
- Скудные прозрачные или желтые лохии после родов являются показателем того, что матка почти полностью восстановилась. Обычно они наблюдаются приблизительно с третьей недели после окончания родовой деятельности. Со временем выделения становятся практически незаметными и постепенно прекращаются к 42 дню после родов.
Сколько идут лохии после родов? На их продолжительность влияют несколько факторов:
- индивидуальные особенности организма матери, наличие инфекционных, воспалительных или хронических заболеваний;
- свертываемость ее крови;
- размер и вес плода (инволюция матки после вынашивания крупных детей или двойни происходит дольше);
- способ родоразрешения – естественный или хирургический;
- кормление малыша (если кормить грудью, маточные сокращения усиливаются и ее поверхность быстрее очищается).
Обычно лохии продолжаются 4-6 недель (до 42 дня). За это время матка исторгает в среднем 500-1500 мл лохий.
На длительность выделений влияет также количество родов. Например, лохии после вторых и третьих родов проходят быстрее, чем у первородящих рожениц, так как матка быстрее восстанавливается.
Мнение эксперта
Некоторые роженицы ошибочно полагают, что после кесарева сечения выделений быть не должно. Однако каким бы путем не происходило родоразрешение, матке в любом случае требуется время на восстановление; следовательно, лохии должны присутствовать обязательно.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Работа гормонов
Лактацию запускает гормон — пролактин, действующий во время беременности и при грудном вскармливании. Если лактация возникает вне беременности, то основная причина — большая концентрация пролактина.
Гипофиз — небольшая железа, которая продуцирует гормоны, причем не только пролактин. При нарушении работы гипофиза может происходить стимуляция выработки гормона, что и запускает выработку грудного молока.
К числу причин, которые могут стимулировать выработку гормона пролактина, можно отнести:
- прием некоторых лекарственных препаратов, например, антидепрессанты или психотропные препараты, лекарства для коррекции высокого давления;
- нарушения в работе щитовидной железы: чрезмерная выработка гормонов;
- некоторые болезни внутренних органов;
- повреждения молочных желез у женщин или мужчин в результате травм или операции;
- прием некоторых оральных контрацептивов;
- повреждение спинного мозга в результате травм или болезней;
- прием некоторых наркотических препаратов;
- злоупотребление чаями, которые могут стимулировать лактацию;
- если говорить о мужчинах, то галакторея может формироваться при сниженной концентрации мужских гормонов;
- подобные симптомы могут регистрировать и у новорожденных, а причина лактации сводится к высоким концентрациям эстрогена.
Известны случаи, когда галакторея может быть полезной. Женщины, усыновившие новорожденных, особенно морально и любовно привязавшиеся к ним, смогли кормить грудью. Многочисленные исследования этих случаев показали, что в формировании лактации большое значение имела именно эмоциональная составляющая и реакция женщины на ребенка.
Сразу после родов
Роды длятся в три этапа, и после схваток и потуг, при которых происходит рождение малыша, затем следует третий этап — это отделение последа. На этом как таковые роды завершаются, начинается ранний послеродовый период, но женщина из родзала пока никуда не переводится. После отделения последа врачи определяют объем кровопотери, а также на протяжении последующих двух часов следят за сокращением матки и выделениями из влагалища. Это нужно для того, чтобы вовремя отметить такие частые осложнения в родах, как послеродовые гипотонические и атонические кровотечения. После отхождения последа врач внимательно его осматривает, чтобы выяснить, не осталось ли фрагментов плаценты в матке. Такое состояние опасно, эти кусочки не дадут матке полноценно сократиться, а значит, высок риск развития кровотечения, инфекции и прочих осложнений. При подобном подозрении женщине вводят наркоз, и доктор проводит ручной контроль полости матки, выводя остатки плаценты и сгустки крови наружу, массируя стенки органа для их сокращения.
Если роды завершились благополучно, третий период прошел без осложнений и объем кровопотери вполне физиологический, женщину с крохой переводят в послеродовую палату.