SQLITE NOT INSTALLED
Диета при диабете 2 типа
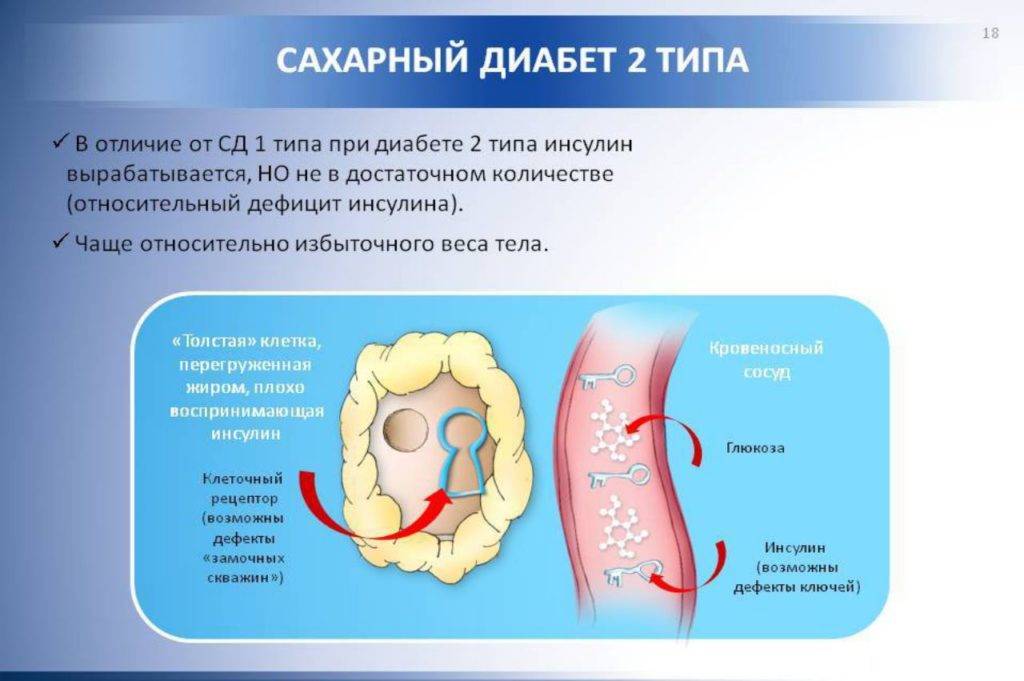
Даже на начальной стадии заболевания нужно придерживаться правил питания. У диабетиков, которые не соблюдают диету, клетки теряют чувствительность к инсулину в результате потребления большого количества углеводов. Вследствие этого растет в крови уровень глюкозы и постоянно держится на высоких показателях. Диетическое питание при сахарном диабете 2 типа помогает вернуть клеткам способность усваивать сахар.
Основные правила рациона:
- замена сахара сахарозаменителями в разрешенном врачом количестве;
- предпочтение десертам, содержащим в составе растительные жиры (йогурт, орехи);
- одинаковые по калорийности приемы пищи;
- употребление большего количества углеводов в первой половине дня.
Диабетикам 2 типа рекомендовано ежесуточное потребление жидкости в объеме 1,5 литров. Нельзя нагружать пищеварительный тракт, поэтому исключены переедания. Не надо думать, что несколько рюмок алкоголя и немного конфет не вызовут осложнений. Такие срывы сводят на нет все усилия, и могут спровоцировать критическое состояние, требующее реанимационных мероприятий.
Разрешенные продукты
В питании диабетика 2 типа разобраться не трудно. Нужно лишь знать, какие продукты разрешено употреблять в пищу в ограниченном количестве, а какими нужно заполнять большую часть рациона. Зная о способах приготовления диетических блюд и о правильной комбинации разрешенных ингредиентов, легко выстроить качественное питание, которое направлено на поддержание стабильного состояния больного. Для удобства на кухне диабетика должна всегда висеть таблица:
| Продукты питания | Разрешенные всегда | Разрешенные ограниченно (1-3 раза / неделя) |
| Крупы. | Запаренная кипятком зеленая гречка. Можно 40 грамм сухой крупы 1-2 раза / неделя. | |
| Корнеплоды, зелень, овощи, бобовые. | Все овощи, растущие над землей, включая любые виды зелени и грибы. | Корень сельдерея. сырая морковь, топинамбур, репа, батат, редиска. Чечевица, черные бобы – 30 грамм 1 раз / неделя. |
| Ягоды, фрукты. | Лимон, авокадо, клюква, крыжовник, красная смородина, малина, ежевика, клубника. Лучше делать фруктовые соусы и приправы. | Все остальные ягоды не натощак и не более 100 грамм / сутки. |
| Жиры. | Оливковое, миндальное, арахисовое масло в салаты. Рыбий жир, печень трески. | Льняное масло. |
| Рыба, мясо, яйца. | Некрупная рыба, морепродукты. Яйца – 2-3 шт. / день. Телятина, кролик, курица, индейка, субпродукты (желудки, печень, сердце). |
Какие продукты нельзя есть
Неподходящая пища усугубит состояние диабетика, спровоцирует скачок сахара. Больному сахарным диабетом 2 типа нельзя принимать в пищу:
- Сладкое. В черном списке – сахар и все изделия, содержащие его в избытке. Надо забыть о мороженом, шоколаде, мармеладе, джеме, конфетах, варенье, халве и других сладостях.
- Выпечка. Под запретом сдобные хлебобулочные изделия: кексы, печенья, булки, белый батон и хлеб.
- Жиросодержащие продукты питания. Жирные блюда способны сильно поднять уровень глюкозы. По этой причине диабетику следует отказаться от утятины, свинины, баранины, сала, майонеза, сливок. Следует также исключить сладкий йогурт, жирный творог и сыр.
- Полуфабрикаты. В своем составе имеют большое количество ароматизаторов, стабилизаторов, усилителей вкуса. Не стоит кушать рыбные палочки, готовые промышленные котлеты, пельмени, сардельки, сосиски.
- Трансжиры. Их употребление нанесет вред не только диабетику, но и здоровому человеку. К запрещенным продуктам относится маргарин, кондитерский жир, спред, картошка фри, хот-доги, бургеры, воздушная кукуруза.
- Фрукты. Не рекомендуется употреблять некоторые фрукты и сухофрукты. Среди них курага, финики, инжир, изюм, хурма, дыня, виноград, бананы.
Какие опасности таит второй триместр беременности при СД

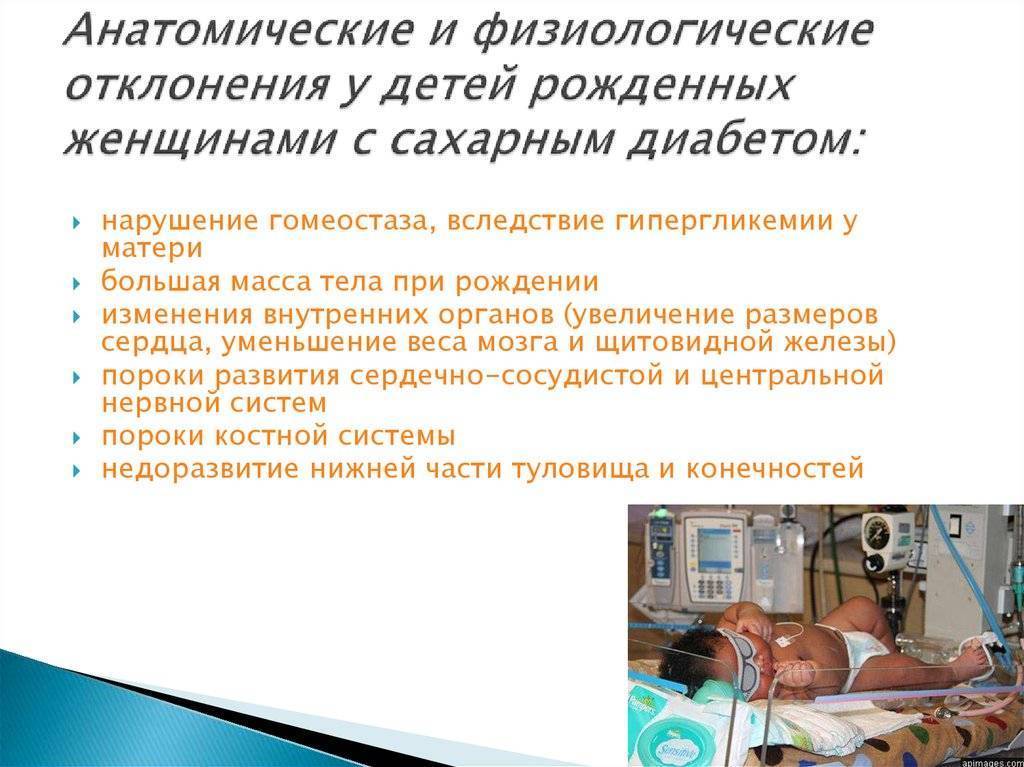
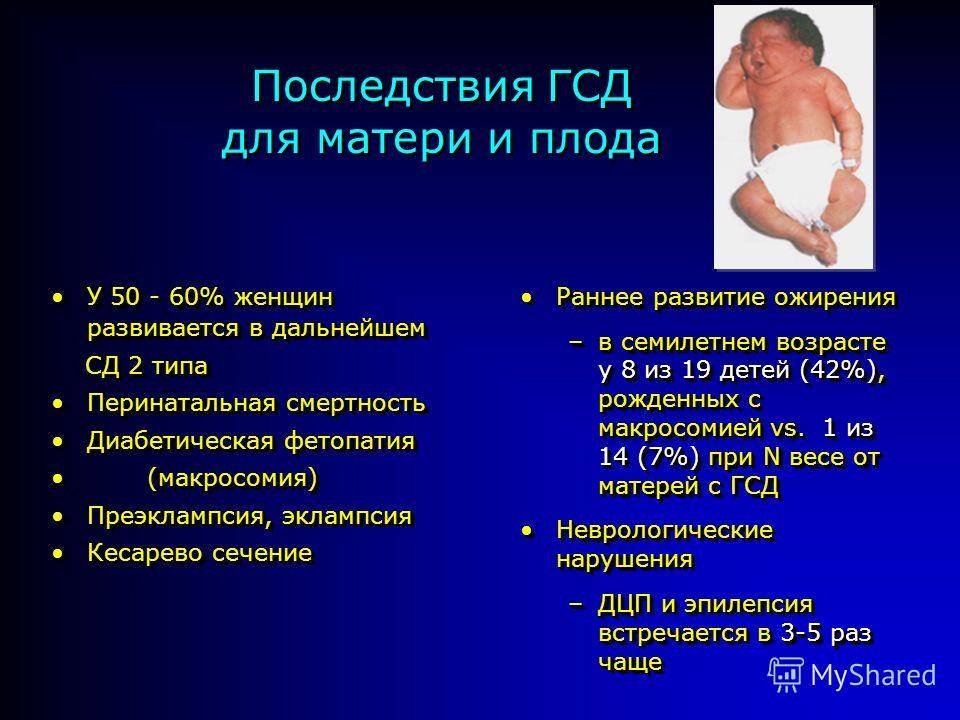
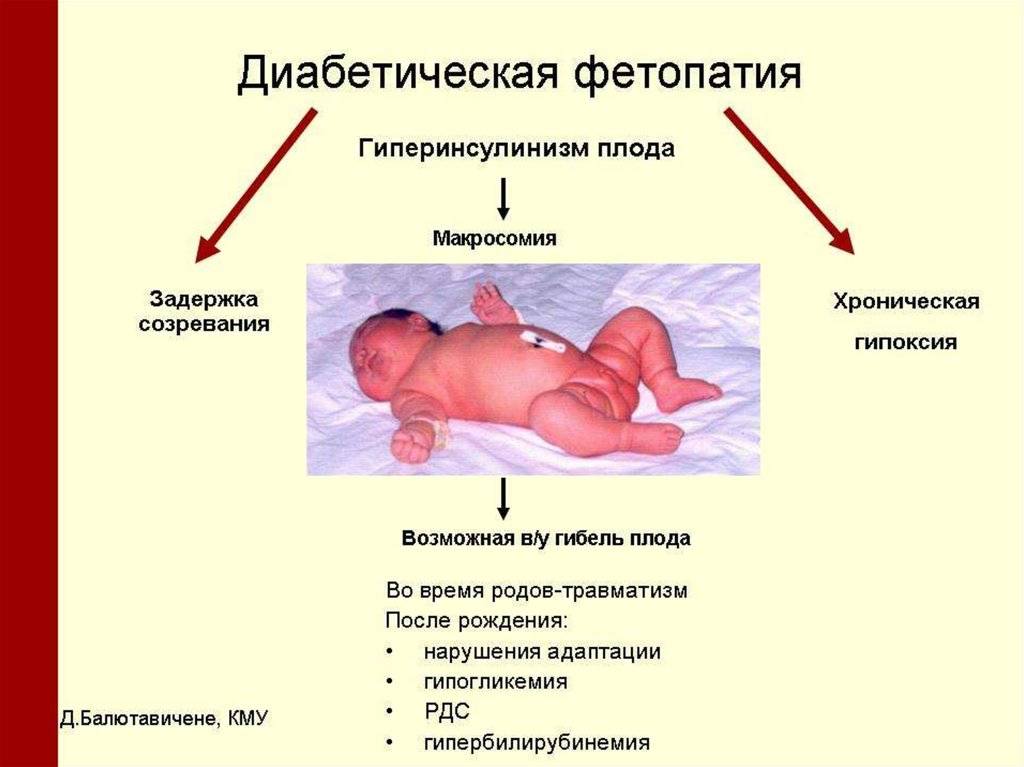
После 20 недели беременности плод начинает вырабатывать инсулин и утилизировать глюкозу сам. Чем выше содержание глюкозы будет у него в крови, тем больше потребуется инсулина. Возникает состояние, которое называется гиперинсулинизм. Кроме того, кора надпочечников плода начинают вырабатывать свои гормоны в избытке. Все эти процессы ведут к усиленной выработке белка и жира, ускорению роста плода. Макросомию (увеличение размеров плода) можно увидеть при ультразвуковом обследовании (УЗИ) беременной женщины.
У плода повышается потребность в кислороде, что приводит к хронической гипоксии. На гипоксию плод реагирует повышенной выработкой эритроцитов. Содержание железа в тканях плода перераспределяется, от его недостатка начинают страдать сердце и головной мозг.
Большинству беременных женщин с СД предлагается плановая госпитализация во втором триместре для коррекции терапии диабета и лечения начинающихся осложнений беременности.
Вынашивание ребенка при сахарном диабете
Когда женщина знает о болезни, то беременность нужно тщательно планировать совместно с гинекологом. Если этого не сделать, то возникает высокая угроза развитий у ребёнка внутриутробных патологий.
Также нужно пройти диагностику, она включает несколько этапов:
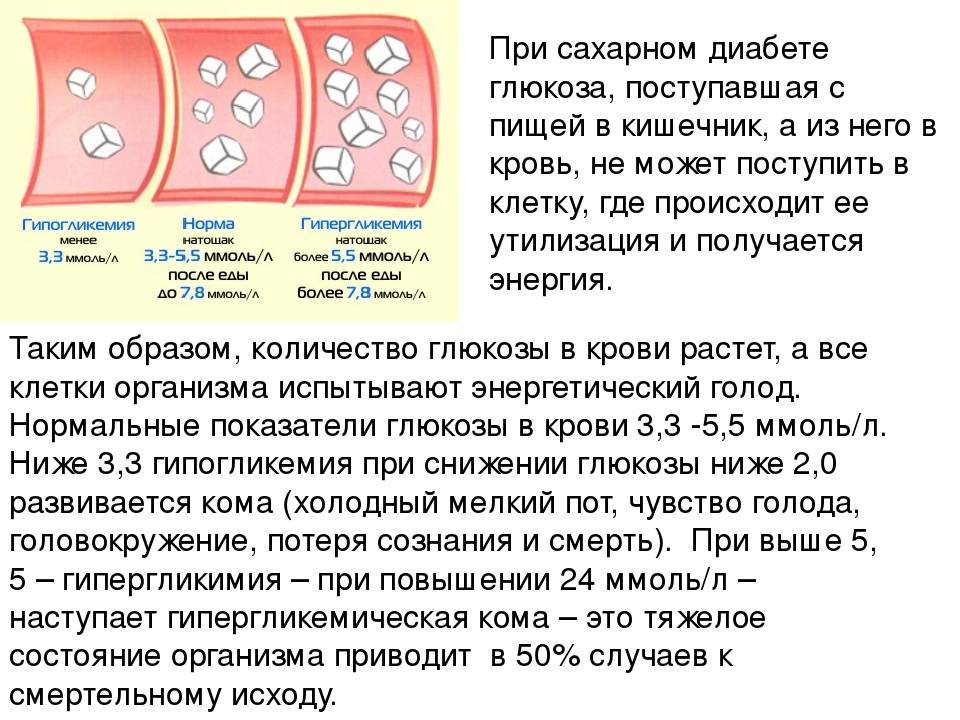
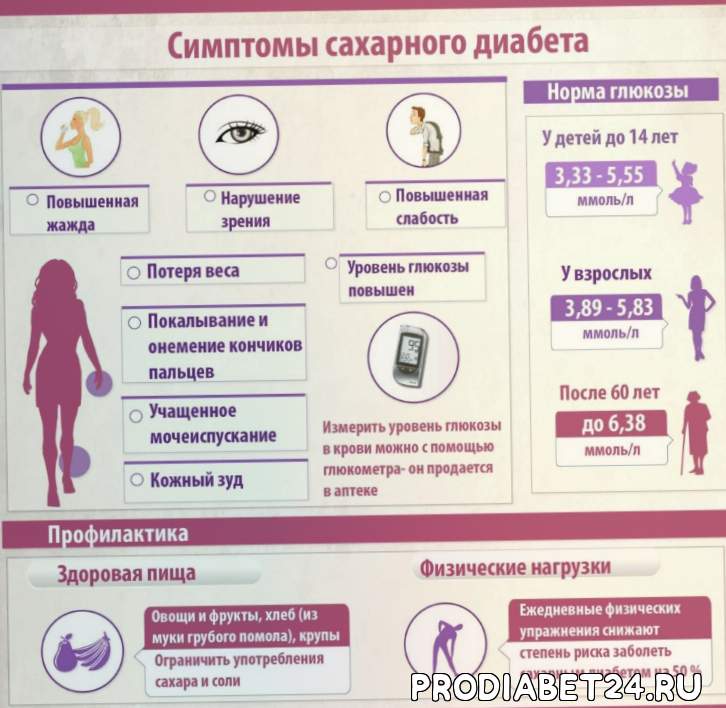
- Анализ крови на сахарный диабет. В норме 3,3-5,5 м/моль, значения выше этого уже являются отклонением;
- На протяжении десяти дней нужно проверять регулярно уровень инсулина с помощью карманного глюкометра;
- Ежедневный контроль за артериальным давлением;
- Анализ мочи на почечные болезни;
- ЭКГ для рожениц старше 35 лет или же находящимся в группе риска;
- Проверка на чувствительность конечностей;
- Консультация эндокринолога.
1.Когда возникает сахарный диабет 1 типа?
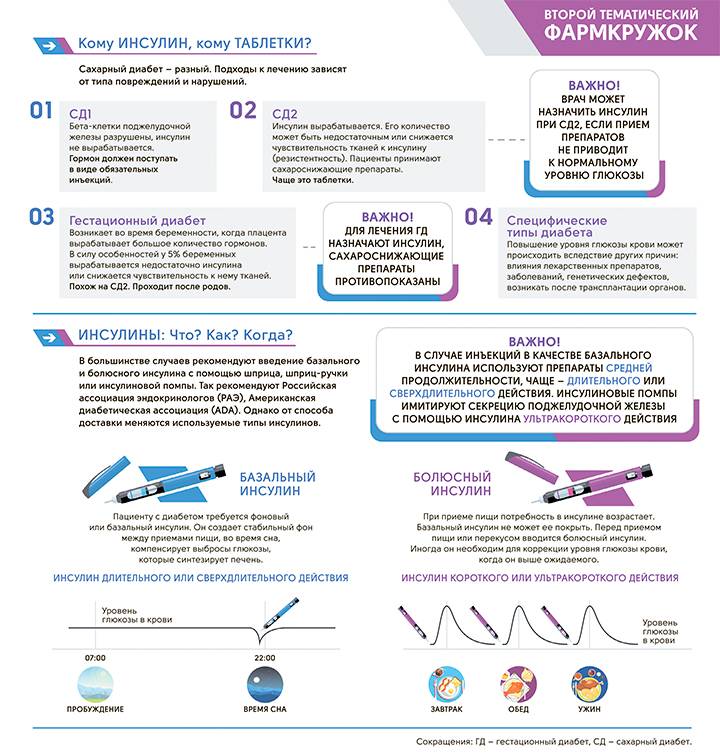
Диабет 1 типа происходит, когда собственная иммунная система организма разрушает вырабатывающие инсулин клетки поджелудочной железы (так называемые бета-клетки).
Обычно иммунная система организма борется с вредным внешним воздействием – вирусами или бактериями. Но по неизвестным точно причинам у людей с сахарным диабетом 1 типа иммунная система атакует разные клетки организма. Это приводит к полному дефициту гормона инсулина.
У некоторых людей развивается вторичный сахарный диабет, который похож на диабет 1 типа, но его причиной является не уничтожение бета-клеток иммунной системой, а другие факторы, например кистозный фиброз поджелудочной железы или оперативное вмешательство.
Особенности течения сахарного диабета в первом триместре беременности
Начало беременности характеризуется мощными гормональными изменениями в женском организме. Под воздействием эстрогена и прогестерона (количество которых увеличивается при беременности), происходит гиперплазия клеток поджелудочной железы матери, вырабатывающих инсулин. Инсулина в результате вырабатывается больше.
На ранних сроках беременности потребность в дополнительном введении инсулина снижается, но лишь на некоторое время. Затем начинают вырабатываться плацентарные гормоны, которые воздействуют таким образом на обмен веществ матери, что уменьшаются потребности в глюкозе для организма женщины. Избытки глюкозы нужно утилизировать, что приводит к дефициту инсулина. Все эти процессы приводят к нестабильному количеству сахара в крови матери.
Глюкоза легко проникает от матери к малышу, а инсулин не проникает. Если глюкозы к плоду поступает в избытке, то это может привести к нарушению формирования его органов и тканей, вызывая пороки развития. Гипогликемия тоже губительна для малыша — беременность может самопроизвольно прерваться.
В первом триместре обязательна госпитализация женщины для осмотра специалистами, коррекции диеты и инсулинотерапии. Необходимо решить вопрос о возможности вынашивания этой беременности. Не все лекарственные препараты разрешены во время гестации (например, сахароснижающие препараты в таблетках). Об этом женщина должна быть информирована, чтобы не причинить вред своему малышу.
3.Что происходит при диабете 1 типа и кто может им заболеть?
Что происходит при диабете 1 типа?
У людей с сахарным диабетом 1 типа сахар не поступает в клетки вообще, потому что нет инсулина, который может его переместить. Когда сахар накапливается в крови вместо того, чтобы попасть в клетки, наступает их «голодание». Клетки организма не получают питательные вещества, и энергии для функционирования многих систем организма не хватает. Образовавшееся в результате диабета 1 типа повышенное содержание сахара в крови может привести к самым разным последствиям:
- Обезвоживание, когда организм пытается вывести лишний сахар из организма за счет учащенного мочеиспускания. Но в этом случае одновременно с глюкозой теряется и вода;
- Потеря веса;
- Диабетический кетоацидоз (ДКА). Нуждающиеся в энергии клетки организма начинают расщеплять жировые клетки. А продукты распада жиров содержат кислотные химические вещества – кетоны, которые можно использовать для получения энергии. Накопление кетонов в крови приводит к повышенной кислотности. Сочетание большого количества сахара, обезвоживание и накопление кислоты может стать причиной кетоацидоза, опасного для жизни состояния, которое требует немедленного лечения.
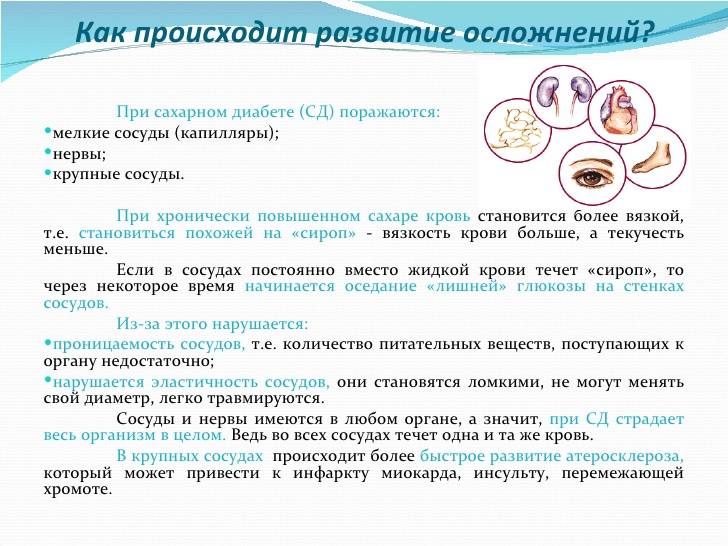
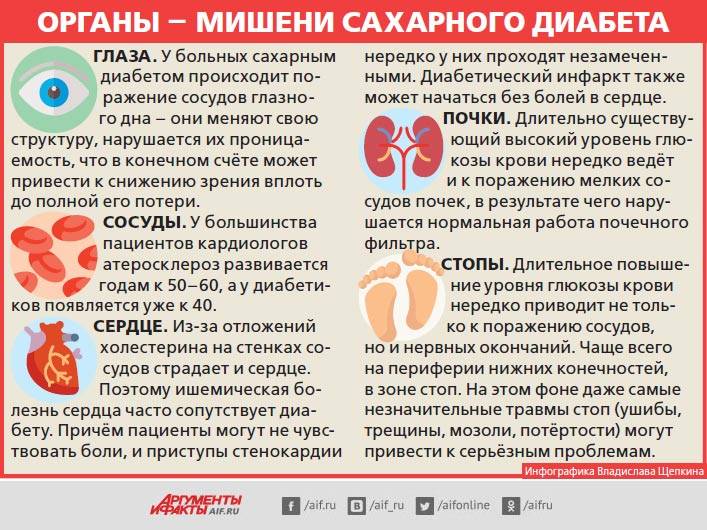
- Поражение тела. Со временем высокий уровень сахара в крови может привести к повреждению нервов, мелких кровеносных сосудов глаз, почек, сердца, а также атеросклероза крупных артерий, который может вызвать сердечный приступ и инсульт.
Кто может заболеть диабетом 1 типа?
Хотя болезнь обычно возникает у людей не старше 20 лет, она может начаться в любом возрасте. Диабет 1 типа встречается достаточно редко, всего лишь у 5 % больных диабетом. Им болеют как мужчины, так и женщины.
Естественные роды при сахарном диабете
Роды у беременных с диабетом первого и второго типа проходят не так, как у здоровых женщин. Сначала обеспечивается подготовка родовых путей (прокалывается околоплодный пузырь и обеспечивается введение гормональных препаратов). Дополнительно обязательно используется обезболивающее. За всеми процессами тщательно следят врачи. Обязательно контролируются такие показатели, как уровень сахара в крови у матери и сердцебиение плода.
При затухании родовой деятельности применяется окситоцин. Если повышаются показатели сахара, вводится инсулин.
При необходимости акушеры пользуются щипцами для извлечения плода. Это актуально при затухании родовой деятельности после полного раскрытия матки.
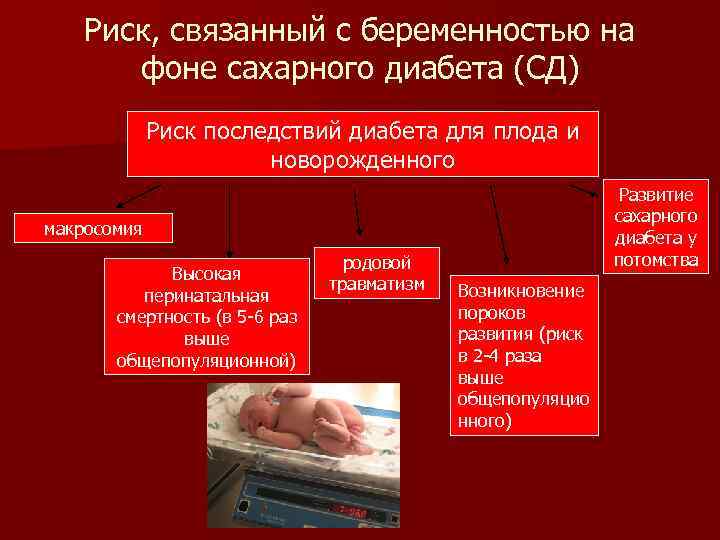
Причины и последствия повышенного сахара у беременных
В норме уровень сахара в крови контролируется с помощью гормона инсулина, который выделяет поджелудочная железа. Под действием инсулина глюкоза из пищи переходит в клетки нашего тела, а ее уровень в крови снижается.
В то же время гормоны беременности, которые выделяет плацента, действуют противоположно инсулину, то есть увеличивают уровень сахара. Нагрузка на поджелудочную железу при этом возрастает, и в некоторых случаях она не справляется со своей задачей. В результате уровень глюкозы в крови превышает норму.
Избыточное количество сахара в крови нарушает обмен веществ сразу у обоих: и у мамы, и у ее малыша. Дело в том, что глюкоза проникает через плаценту в кровоток плода, и увеличивает нагрузку уже на его, еще пока маленькую, поджелудочную железу.
Поджелудочной железе плода приходится работать с двойной нагрузкой и выделять больше инсулина. Этот лишний инсулин значительно ускоряет усвоение глюкозы и превращает ее в жир, отчего масса плода растет быстрее обычного.
Такое ускорение обмена веществ у малыша требует большого количества кислорода, в то время как поступление его ограничено. Это вызывает недостаток кислорода и гипоксию плода.
В период вынашивания, нагрузка увеличивается на весь организм, в том числе и на поджелудочную железу, с которой она не справляется. Диабет опасен и для малыша, и для будущей мамы.
Чем грозит повышенный сахар у беременных:
- провоцируется поздний токсикоз, после 20-23-й недели. С его развитием увеличивается вес, повышается кровяное давление, появляются скрытые отеки, в моче выявляют белок,
- развивается многоводие, возникает опасность перекручивания пуповины, гипоксии плода,
- из-за преждевременного старения плаценты, повышается вероятность самопроизвольного прерывания беременности. Происходит повреждение ее сосудов, по причине переизбытка глюкозы в крови, и как следствие, ухудшается снабжение младенца кислородом и питательными веществами.
Последствия повышенной концентрации глюкозы, нередко проявляются развитием пиелонефрита, сердечной недостаточности, ухудшения зрения, отслоение сетчатки.
Основные причины повышения сахара у беременных – это активизация гормона прогестерона, препятствующего выработке инсулина, что приводит к увеличению содержания глюкозы в крови.
Причины этой патологии заключаются в гормональных перестройках, которые происходят у женщин, находящихся в интересном положении. Отмечается так называемое снижение толерантности к глюкозе. Если у Вас выявили подобное осложнение, то необходимо начать действовать. Чем опасно высокое содержание сахара в крови у беременных?
- В первом триместре может возникнуть самопроизвольный аборт, или выкидыш;
- Возможны пороки развития (в том числе различные уродства) у малыша. Иногда такие пороки могут быть несовместимы с жизнью;
- Если речь идет о втором и третьем триместре, то гипергликемия может привести к тому, что плод будет очень крупным, «раскормленным»;
- У будущего малыша в результате высокого сахара также может развиться такая патология как диабетическая фетопатия (крупные размеры тела, диспропорциональное телосложение, отеки, избыток подкожно-жировой клетчатки, желтуха, проблемы с дыханием, дисбаланс электролитов в крови и другие признаки);
- Для самой женщины ничего хорошего от гипергликемии тоже нет: чувство жажды, потливость, набор массы тела и другие.
Как видите, гипергликемия при беременности – это не шутки. Бороться с этим можно и нужно. Одним из самых безопасных способов является диета при сахарном диабете беременных. Она занимает первое место по целесообразности.
Многие знают, что обычный сахарный диабет (не у беременных) лечат инсулином и специальными сахароснижающими таблетками, с соблюдением диеты. Разумеется, что беременным такую терапию не назначают.
Диагностика диабета беременных в Клиническом госпитале на Яузе
Признаки сахарного диабета у беременных
Гестационный диабет у беременных обычно не связан с классическими симптомами сахарного диабета, такими, как жажда или обильное выделение мочи (полиурия).
Анализы беременных на сахарный диабет
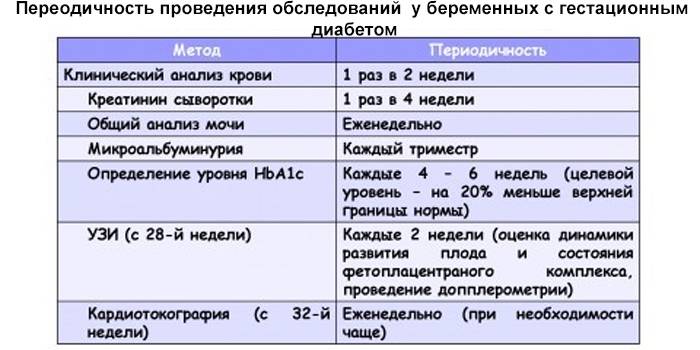
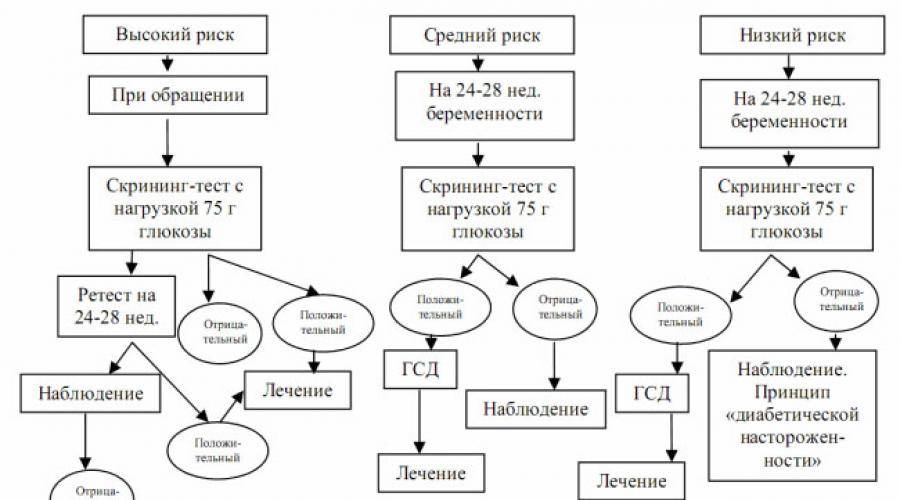
Первая фаза. При первом визите беременной женщины к врачу на любом сроке ей проводятся исследования уровня глюкозы в венозной крови – определение глюкозы натощак, независимо от приёма пищи, гликированного гемоглобина. Это первая фаза исследований для выявления сахарного диабета или гестационного диабета у беременных. При выявлении сахарного диабета пациента направляется для наблюдения и лечения к врачу-эндокринологу.
Вторая фаза. На сроке 24-28 недель всех пациенток, не показавших выявленных нарушений углеводного обмена при первом исследовании, вызывают для проведения глюкозотолерантного теста (ПГТТ), для выявления «скрытого диабета». Это делается потому, что возникновение диабета беременных связано с развитием резистентности к инсулину под влиянием гормонов, вырабатываемых плацентой. Поэтому в подавляющем большинстве случаев гестационный диабет развивается во второй половине беременности после 24 недель, когда наблюдается пик выработки плацентарных гормонов.
Тест толерантности к глюкозе
Проводится для выявления патологической резистентности к инсулину, характерной для скрытого диабета у беременных. Беременным проводится двухчасовой тест, только в лаборатории.
В течение 3 дней, предшествующих тесту, женщина должна питаться обычным для себя образом, включая углеводы (>150 г углеводов в день), сохранять привычную физическую активность. Вечером накануне тестирования ужин должен включать 30-50 г углеводов.
В день исследования до проведения анализа нельзя курить и принимать лекарства, способные повлиять на уровень глюкозы (витамины, глюкокортикоидные гормоны, препараты железа, в состав которых входят углеводы, бета-адреномиметики, бета-адреноблокаторы). Пить воду можно.
Производится забор венозной крови натощак (после 8-14 часов голода, обычно – с утра, до завтрака).
Затем пациентка принимает раствор глюкозы (75 г).
И производят забор крови через час и через два после сахарной нагрузки. В норме уровень глюкозы в крови после сахарной нагрузки не должен превышать через час – 10 ммоль/л, через 2 часа – 8,5 ммоль/л.
При выявлении манифестного сахарного диабета пациентка направляется к эндокринологу, гестационного сахарного диабета – проходит лечение у акушера-гинеколога или терапевта.
Роды при диабете 1 типа
Роды при сахарном диабете происходят через кесарево сечение. Данный способ организации родов всегда назначается так же при заболевании глаз, и нарушении функций почек у роженицы. Так же зачастую из-за сахарного диабета плод бывает слишком крупный, что не позволяет родить естественным путем.
Конечно, существуют и исключения, но лишь при условии отсутствия каких либо противопоказаний у роженицы.
Стимуляция родовых схваток у беременной происходит при помощи медикаментов, которые вводят при наступивших назначенным врачом сроках родов. В этот день женщине не рекомендуется употреблять пищу и принимать инсулин. Роженице необходимо быть под постоянным контролем, так как возможно увеличение показателей глюкозы в крови, по причине волнений.
Родить при сахарном диабете 1 типа при положительных прогнозах можно без трудностей, если больная диабетом женщина перед планированием беременности смогла привести в норму свой обмен веществ, стабилизировав показатели углеводов и сахара в крови. Тем самым облегчив себе период вынашивания и родов. Уменьшается возможный риск проявления патологий при формировании плода, и выявление других возможных заболеваний вызванных сахарным диабетом 1 типа.
Диета и образ жизни при сахарном диабете во время беременности

Препараты в таблетках, снижающие уровень сахара в крови, запрещены в период гестации. Поэтому основными направлениями лечения СД у беременных являются инсулинотерапия и определенная диета.
- Необходимо полностью отказаться от рафинированного сахара;
- Максимально ограничить простые углеводы, соленую и жирную пищу;
- Необходимо употреблять больше продуктов, содержащих клетчатку (овощи, несладкие фрукты, отруби);
- Полезны овощные супы или супы на слабом мясном бульоне;
- Рекомендуется употребление молочных и молочнокислых продуктов, нежирных сыров;
- Рыбные блюда готовить из рыбы нежирных сортов;
- Мясо для приготовления блюд выбирать нежирное;
- Хлеб выбирать ржаной из муки грубого помола;
- Из напитков предпочтительны компоты, настой шиповника, чай, минеральная вода.
Правильный образ жизни при СД очень важен. Рекомендуется чаще гулять (не менее 2 часов в день), заниматься физкультурой. Стоит отказаться от курения и приема алкоголя.
Очень важно иметь дома глюкометр и отслеживать уровень сахара в крови, чтобы своевременно корректировать «неполадки» в организме.
Результаты
Результаты теста позволят определить уровень глюкозы, кетонов и белка в моче.
Глюкоза
Врач может предложить скорректировать лечение в зависимости от результатов.
Если в анализе мочи определяют глюкозу, врач обычно проводит анализ крови на глюкозу и уровень гликированного гемоглобина (HbA1c), чтобы определить, есть ли у человека диабет. В спорных случаях может потребоваться проведение теста на толерантность к глюкозе (GTT), чтобы выявить более ранние нарушения углеводного обмена и заняться профилактикой сахарного диабета.
Если у человека высокий уровень глюкозы в моче, это может быть связано с диабетом. Если это так, у них также будет высокий уровень глюкозы в крови (гипергликемия).
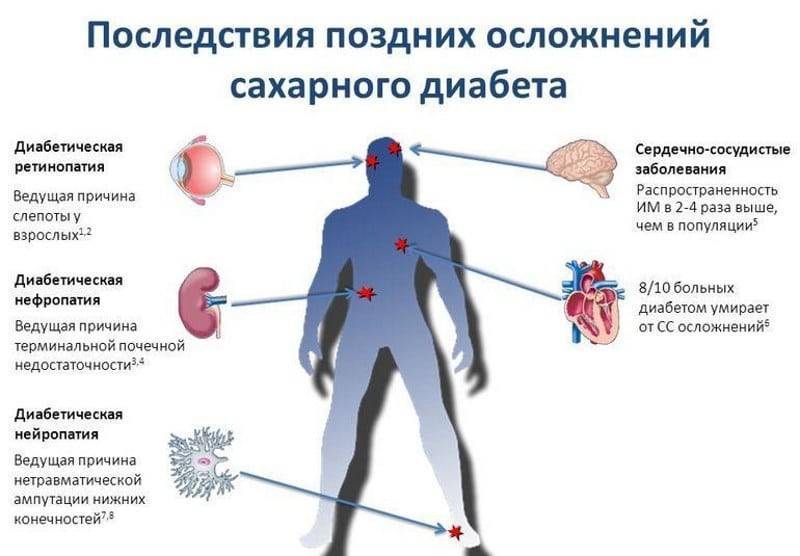
В краткосрочной перспективе неконтролируемый высокий уровень сахара в крови может привести к таким симптомам, как жажда, учащенное мочеиспускание и повышенный риск развития ДКА. В долгосрочной перспективе это может привести к развитию микро- и макрососудистых осложнений сахарного диабета — поражению почек, глаз, развитию сердечно-сосудистых заболеваний — инфаркт миокарда, инсульт.
Если у человека диагностирован диабет 1 типа, ему потребуется инсулин для контроля уровня сахара в крови. Диабет 1 типа обычно развивается в детстве или юности, но может произойти в любое время. Это может также появиться быстро, через несколько недель.
Диабет 2 типа обычно появляется в более позднем возрасте и развивается годами. Диагноз преддиабета позволит человеку внести изменения в образ жизни, которые могут замедлить или обратить вспять прогрессирование состояния.
ADA рекомендует проводить скрининг на диабет 2 типа в возрасте от 45 лет или ранее, если у человека есть факторы риска, такие как ожирение.
Кетоны
Человек с сахарным диабетом, который обнаруживает кетоны в своей моче, должен обратиться к врачу, чтобы предотвратить усугубление проблемы.
Если уровень кетонов высок, им может потребоваться лечение в больнице с использованием препаратов инсулина, введения электролитов и жидкости.
Некоторые низкоуглеводные диеты могут привести к расщеплению жира и образованию кетонов для топлива. Низкоуглеводная диета сама по себе не вызывает кетоацидоз и отличается от ДКА.
Тем не менее, человек с диабетом должен обсудить свой план питания с врачом и проконсультироваться о любых изменениях питания, которые он желает внести.
Белки
Белок в моче может быть признаком заболевания почек.
Человек с диабетом должен поговорить со своим врачом, если он заметит следующие симптомы:
- отек из-за задержки жидкости
- проблемы со сном
- низкий аппетит
- слабость
- сложность фокусировки
Люди с заболеванием почек часто не замечают никаких симптомов до более поздних стадий, когда почки перестают работать эффективно. Это может привести к серьезным осложнениям.
Врач может предложить регулярный скрининг белка в моче, поскольку это может помочь выявить проблемы с почками на ранних стадиях, в то время как еще есть время для принятия профилактических мер.
Люди имеют более высокий риск заболевания почек, если у них:
- определенные генетические факторы
- постоянный высокий уровень сахара в крови
- высокое кровяное давление
Решение проблемы высокого уровня глюкозы и артериального давления может снизить риск.
Причины болей при диабете
С позиций достижений диабетологии причины болей при диабете и их патогенез рассматриваются эндокринологами как составляющие многоступенчатого биохимического процесса, происходящего при повышенном содержании глюкозы в крови больных диабетом и влияющего на весь организм.
Избыточная глюкоза приводит к ускорению гликирования белков, то есть безферментного связывания альдегидной группы глюкозы с концевой аминогруппой протеинов. При этом – из-за накопления в клетках конечных продуктов данной реакции (иммунореактивных карбонильных соединений) – содержащие белки липопротеиновые оболочки эритроцитов крови, белки соединительных тканей (эластина и коллагена кожи, эндотелия сосудов), миелиновой оболочки нервных волокон подвергаются структурной модификации. Ее негативным результатом становится повреждение тканей с нарушением свойственных им функций.
Причины болей при диабете также связаны с окислением чрезмерного количества глюкозы, которое доводит нормальные внутритканевые окислительные процессы до степени оксидативного стресса: с повышением свободных радикалов, увеличением окисленных липидов, ЛПНП, изопростанов и диацилглицерола. Последний инициирует экспрессию внутриклеточного фермента протеинкиназы-С, в результате чего гладкомышечные и соединительнотканые волокна стенок кровеносных сосудов приходят в состояние гипертонуса; тромбоциты подвергаются усиленной агрегации; гликозированный альбумин плазмы хуже доставляет клеткам необходимые вещества и выводит метаболиты и экзогены.
Базальный слой выстилающего капиллярные стенки эпителия становится толще (сосуды становятся менее эластичными), а сам эндотелий гипертрофируется из-за отложений липо- и гликопротеинов. Это снижает диффузию кислорода и негативно отражается на барьерной функции эндотелия и микроциркуляции (капиллярном кровотоке) – с развитием диабетической ангиопатии.
Диета во время беременности
Соблюдение диеты во время беременности представляет особую важность, ведь теперь, как и все беременные женщины, Вы едите за двоих. Наиболее остро вопрос соблюдения диеты стоит при диабете 2 типа — возможно, Вам понадобится внести изменения в свой рацион, чтобы избежать возникновения эпизодов гипо- или гипергликемии
Более того, Вам понадобится следить за тем, чтобы потребляемая Вами пища содержала все питательные вещества, необходимые для правильного развития плода. Беременные женщины с диабетом должны следовать правилам здоровой сбалансированной диеты. Чтобы правильное питание вошло в привычку и стало частью вашей повседневной жизни, начните придерживаться здоровой сбалансированной диеты еще до зачатия.
Последствия и осложнения
Как показывает практика, боли стопы при диабете – не самое страшное: появление язв на пальцах, между пальцами, на пятках может привести к некрозу мягких тканей, а некроз – к гангрене.
При инсулите поражение тканей поджелудочной железы может дойти до панкреатита или привести к фиброзу и полному прекращению работы органа.
Когда осложнения диабета касаются почек – с узелковым или распространенным поражением гломерул, результатом чаще всего является хроническая почечная недостаточность.
Последствия и осложнения диабетической ретинопатии включают не только деформацию стекловидного тела, но отслойку сетчатки и необратимую потерю зрения.
Но еще более тяжелые последствия – летальный исход – имеет кетоацидотическая кома при диабете, и так данное состояние завершается почти в десяти случаях из ста.
Гестационный диабет
Гестационный диабет — это непродолжительное заболевание, которое наблюдается у многих женщин во время беременности. Как правило, гестационный диабет диагностируется в период второго, либо третьего триместра, а также, в редких случаях, в период первого триместра. Выявление диабета на первых неделях беременности обычно свидетельствует о наличии диабета еще до зачатия.
Возникновение гестационного сахарного диабета обусловлено гормонами, которые вырабатываются в организме женщины во время беременности. Эти гормоны снижают эффективность инсулина, повышая риск развития инсулинорезистентности.
Для получения более подробной информации по интересующим вас вопросам, а также в случае возникновения особых запросов, свяжитесь со специалистами команды Medtronic.
Когда хирурги приходят на помощь?
Почему сегодня ставится вопрос о применении хирургических методов для лечения сахарного диабета 2 типа?
Дело в том, что хирурги, применяющие операции, направленные на снижение массы тела, отмечают отчетливый положительный эффект этих операций на течение сахарного диабета 2 типа, который, как уже говорилось, чаще всего и развивается именно по мере увеличения массы тела. Хорошо известно, что диабет 2 типа чаще всего возникает у лиц с абдоминальным (внутрибрюшным, висцеральным, андроидным) типом ожирения.
Когда необходимо обращаться к хирургу
Во-первых, в тех случаях, когда при выявлении сахарного диабета II типа Ваш вес значительно, т.е. более чем на 40-50 кг превышает норму. В этом случае хирургическая операция позволит не только эффективно снизить вес, но и, скорее всего, избавит Вас от необходимости специально соблюдать диеты, а также принимать сахароснижающие препараты и уж тем более, от необходимости дополнительно вводить инсулин. Необходимо иметь в виду, что снижение массы тела, вызванное хирургическим путем, эффективно влияет и на течение других, сопутствующих ожирению и диабету заболеваний (артериальной гипертонии, дыхательной недостаточности, заболеваний суставов и позвоночника, гиперхолестеринемии и целый ряд других проблем, связанных с тучностью).
Во-вторых, консультация специалиста-хирурга целесообразна и тогда, когда пациенту не удается с помощью консервативных методов (диетотерапии, лечения сахароснижающими препаратами и т.д.) добиться желаемой цели — компенсации углеводного обмена. То есть по существу тогда, когда пациент сам не в состоянии изменить прежний образ жизни: ограниченно питаться, отказавшись от любимых продуктов, перейти на специальную диету, отказаться от переедания на ночь, значительно увеличить физическую активность.
В-третьих, когда сахарный диабет II типа сочетается с высоким содержанием холестерина и триглицеридов в крови, особенно с так называемой «семейной гиперхолестеринемией». При такой комбинации резко возрастает риск сердечно-сосудистых заболеваний. Операции, о которых идет речь, наряду с нормализацией углеводного обмена, эффективно снижают содержание холестерина и триглицеридов в крови.
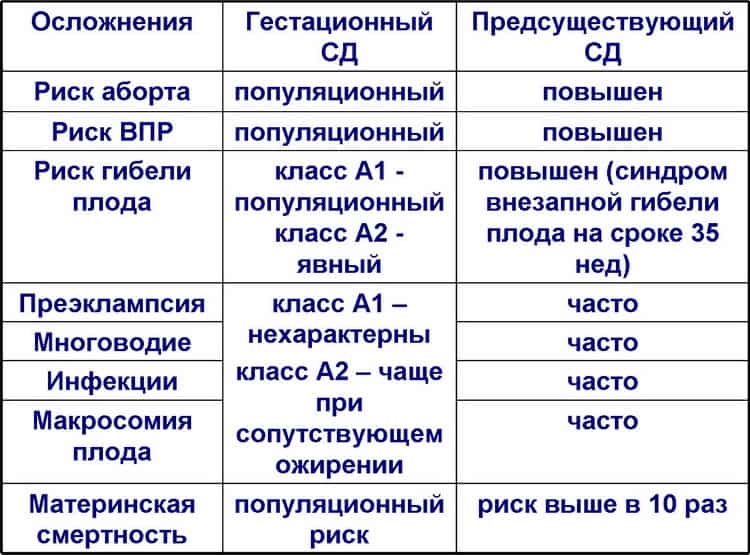
Типы сахарного диабета у беременных
У беременных могут быть диагностированы все виды сахарного диабета:
-
Первого и второго типа.
-
Возникшего на фоне панкреатита, диабет MODY, манифестный, гестозный и др.
Некоторые из заболеваний выявляют еще до беременности, другие – исключительно во время нее. Гестационный сахарный диабет может бесследно исчезать после родов. Но несмотря на это и то, что возникает он редко, следует внимательно отнестись к своему здоровью.
Обычно в группу риска по гестационному диабету входят женщины, которые:
-
страдают от ожирения;
-
уже перенесли диабет в прошлую беременность;
-
имеют синдром поликистозных яичников;
-
имеют в анамнезе рождение ребенка весом более 4 кг;
-
страдают от многоводия.
Следует понимать и то, что о развитии диабета женщина нередко не подозревает. Пациентки жалуются на постоянную жажду, повышенный аппетит, учащенное мочеиспускание, ощущение тумана в глазах. Выявить заболевание можно при сдаче анализа на сахар. Явные признаки патологии проявляются только при ее тяжелой степени.