SQLITE NOT INSTALLED
Содержание
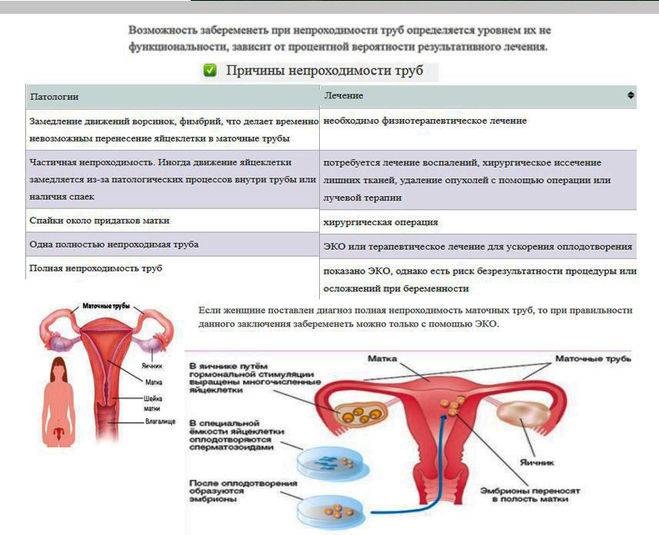
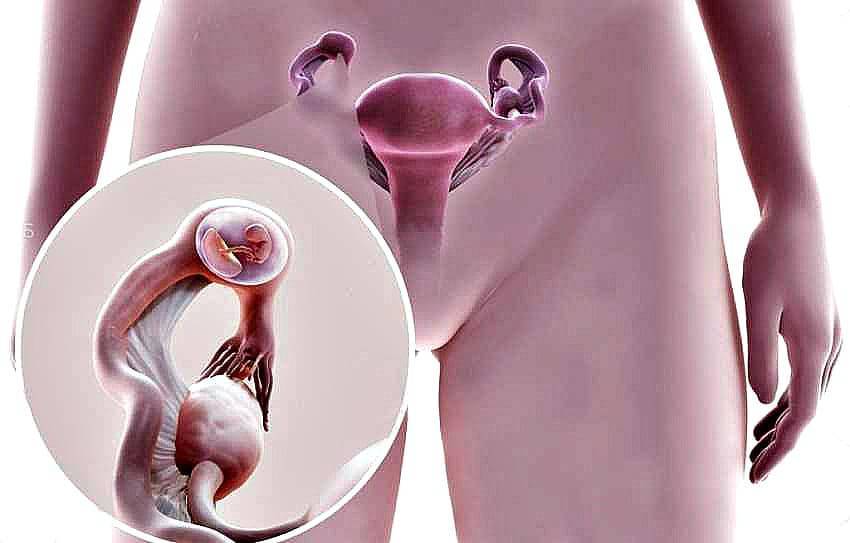
Возможна ли беременность после удаления кисты яичника лапароскопией?
Резекцией называется операция по удалению части органа. Часть яичника отсекается при диагнозе рак, апоплексия, эндометриоидная или фолликулярная киста, цистаденома, дермоидная опухоль, поликистоз, разрыв или другая травма. Это может быть традиционная операция (лапаротомия) или малоинвазивное вмешательство (лапароскопия). Но отсечение всегда является крайней мерой.
Стоимость лечения
| Процедуры и операции | ||
|---|---|---|
| Акция! Первичная консультация репродуктолога и УЗИ | от 0 руб | |
| Первичная консультация репродуктолога, к.м.н. Осиной Е.А. | от 10 000 руб | |
| Гистероскопия | от 22 550 руб | |
| УЗИ гинекологическое экспертное | от 3 080 руб | |
| Лечебно-диагностическая лапароскопия (1 категория сложности) | от 65 500 руб | |
| Лечебно-диагностическая лапароскопия (2 категория сложности) | от 82 200 руб | |
| Программа «Здоровье женщин после 40» | от 31 770 руб |
Как отсутствие придатка влияет на вынашивание и роды?
Пациентки, которые прошли процедуру по резекции яичника, довольно часто задаются вопросом о том, как будет протекать беременность с одним яичником даже при состоявшемся зачатии.
Даже в случае состоявшейся беременности пациентку ожидают некоторые проблемы. Первая заключается в том, что при отсутствии одного из яичников высока вероятность развития трубной либо внематочной беременности. При таких условиях плод не выживает, высок риск самопроизвольного прерывания беременности. В некоторых случаях возникает необходимость в оперативном удалении зародыша. Во избежание серьезных последствий беременная женщина с одним яичником должна гораздо чаще здоровых посещать врачей.
Возможность испытать счастье материнства есть даже у женщины, лишившейся одного яичника. Однако гораздо лучше и правильнее будет доверить весь процесс квалифицированным специалистам во избежание каких-то сложностей и нежелательных последствий. Только в этом случае и при условии соблюдения всех рекомендаций высоки шансы зачать, выносить и родить здоровое потомство.
Последствия операции: можно ли забеременеть после лапароскопии кисты яичника и когда?
Чаще всего женщин репродуктивного возраста интересует, как быстро можно забеременеть после резекции яичника. Чтобы ответить на этот вопрос, нужно определить, какие последствия влечет за собой эта операция. Лапаротомия сопровождается более высоким стрессом и травматизмом, длительным восстановительным периодом. Лапароскопия – операция по отсечению части органа при помощи электроножа, одновременно коагулирующего мелкие сосудики. Эта технология снижает стресс и травматизм.
Независимо от вида операции беременность после резекции яичников зависит от множества факторов. После вмешательства:
- пропорционально удаленной части органа снижается количество фолликулов;
- нарушается кровоснабжение;
- развиваются спайки;
- может нарушиться менструальная функция;
- на 2-3 месяца снижается выработка женских половых гормонов, что требует приема гормональных препаратов.
Это значит, что беременность после лапароскопии яичников снижается, особенно, если патология двусторонняя. Страдает не только детородная функция, но и сердечно-сосудистая и нервная система, может развиться остеопороз, рано наступает менопауза.
Когда можно беременеть после лапароскопии кисты яичника?
Однако, наряду с последствиями операции шансы на возникновения зачатия все же могут возрасти. Киста яичника мешает зачатию, нарушая овариально-менструальный цикл. А после операции этот фактор уходит и не препятствует нормальному циклу, в свою очередь, способствуя наступлению беременности.
Лечение кисты яичника при беременности
Функциональные кистозные образования, такие как кистозное образование желтого тела и фолликулярные кисты, в подавляющем большинстве случаев не требуют хирургического вмешательства. За кистами наблюдают, контролируя их рост на УЗИ. Большая часть функциональных кист со временем регрессируют самостоятельно.
Оперативному вмешательству подвергают те кисты, которые являются патологическими, либо не купируются сами собой в течение трех месячных циклов. К тому же, обязательному хирургическому лечению подлежат осложненные кисты, достигающие больших объемов, сдавливающие окружающие ткани и органы, и, безусловно, перекрученные и разорвавшиеся образования.
Некоторые доктора склонны считать, что опасность развития функциональной кисты можно уменьшить при помощи контрацептивных таблеток. В этом есть рациональное зерно, ведь такие препараты подавляют овуляцию. Наиболее часто назначают препараты Жанин и Регулон. Таблетки принимают один раз в сутки ежедневно в одинаковое время, курс приема обычно составляет 21 день. Однако длительность лечения врач определяет индивидуально и, при необходимости, может назначить дополнительный курс. Применение такого лечения при беременности, безусловно, противопоказано.
Удаление кисты яичника при беременности обычно проводят только в случае крайней необходимости. Обычно ожидают рождения ребенка и лишь после этого, если нужно, кисту удаляют. Как правило, удаление проводят методом лапароскопии, реже – лапаротомии. При лапаротомии проводят рассечение переднего листка связки матки и тщательно вылущивают кисту, ограничиваясь здоровыми тканями. При этом придатки не повреждаются, а труба после операции восстанавливается.
Риск самопроизвольного прерывания беременности в послеоперационном периоде небольшой. После оперативного вмешательства обязательно назначают терапию сохранения беременности.
Признаки беременности после лапароскопии
Признаки того, что у женщины получилось зачать ребенка после лапароскопии, такие же, как и при обычной беременности:
- отсутствие менструации, при условии, что после лапароскопии она возобновлялась;
- тянущие ощущения в нижней части живота (у некоторых женщин может болеть поясница);
- повышение показателей базальной температуры;
- небольшое напряжение грудных желез (как во время месячных);
- изменение настроения (могут возникать как необъяснимая бодрость, так и сонливость);
- изменение кулинарных предпочтений;
- обострение обоняния.
Для того, чтобы точно удостовериться в том, что беременность после лапароскопии наступила, необходимо сдать анализ крови на ХГЧ, либо воспользоваться обычной тестовой полоской для определения беременности.
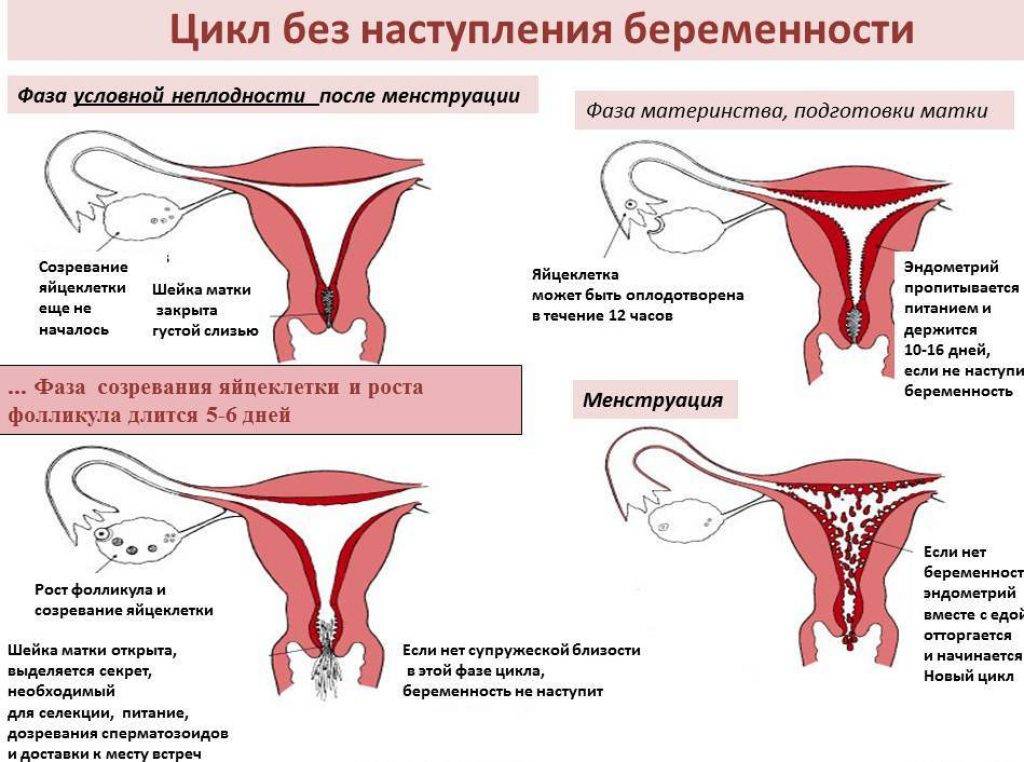
Особенности вычисления базальной температуры
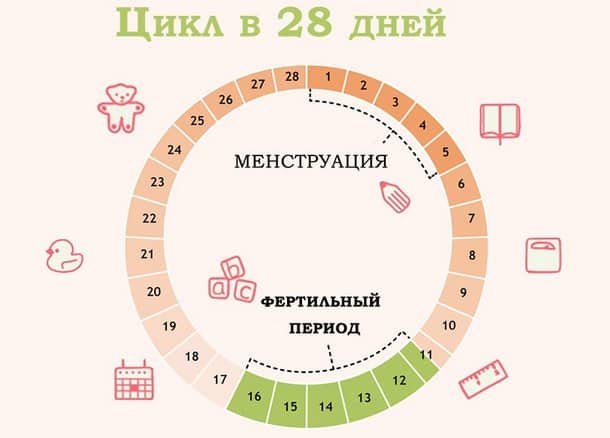
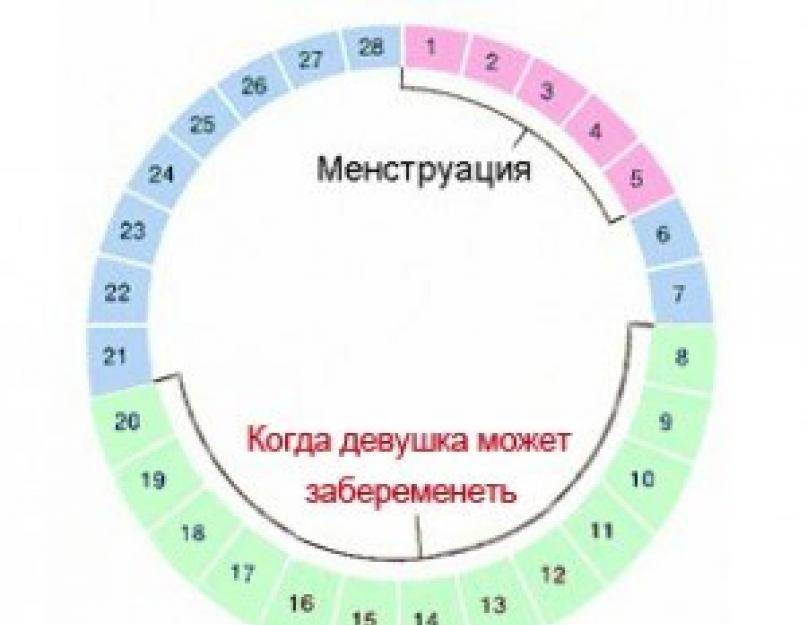
Один из самых надежных и распространенных способов высчитать тот самый день, в который можно с большей вероятностью забеременеть – измерить базальную температуру. Этот способ в целом может рассказать о состоянии организма. Другими словами женщина проходит полное обследование, но только в домашних условиях и самостоятельно.
Калькулятор благоприятных дней для зачатия ребенка с помощью базальной температуры нужно проводить ежедневно в каждый день цикла. При этом исследования проводятся только в полном покое.
У каждой женщины наблюдаются перепады температуры во время всего цикла. Это происходит в результате воздействия определенных гормонов в ее теле.
Что можно узнать из графика базальной температуры?
Благодаря ежедневным измерениям температуры составляется специальный график, помогающий узнать такие моменты, как:
- День, когда созревает яйцеклетка.
- Овуляцию.
- Состояние и правильность работы эндокринной системы.
- Наличие заболеваний или отклонений по гинекологии.
- Предполагаемый день начала месячных.
- Полный график индивидуального цикла менструаций.
- Установление беременности.
Правильное измерение температуры
Чтобы провести правильное измерение температуры, необходимо дома иметь медицинский термометр или электронный градусник. Второй вариант считается даже более надежным и точным для таких измерений. Он замеряет данные в течение нескольких секунд, о чем оповестит определенным звуком.
Замеры проводятся любым из 3 способов. Среди них:
- Через рот.
- Через прямую кишку. Считается самый надежный и достоверный метод.
- Через влагалище.
Для оптимального результата женщине нужно подготовиться еще с вечера. А именно, термометр положить рядом со своим спальным местом. Сразу после пробуждения, не вставая, сделать замер температуры любым удобным способом. После этого данные нужно записать в блокнот, чтобы не забыть и не перепутать их. Каждый день нужно делать это в одно и то же время. В будни это сделать достаточно просто, так как вставать на работу в большинстве случаев нужно к определенному часу. Исключение могут составить выходные дни и праздники. В этом случае нужно будет сделать пометку в блокноте, так как с каждым следующим часом сна температура увеличивается на 0,1 градуса. Сон должен составить более 3 часов.
Составление графика
Для того, чтобы данные из блокнота смогли полностью визуализировать картину и отобразить менструальный цикл со всеми стадиями, необходимо составить правильный график. То есть нарисовать на бумаге оси абсцисс и ординат. При этом на оси абсцисс отмечаются дни цикла, а на оси ординат – измеренную температуру (шаг в 1 клетку должен означать 0,1 градус). Обязательно стоит выделить место для особых данных. Например, стрессы, выпитый алкоголь, состояние слизистой, болезнь.
После того, как все данные будут введены, точки соединяются непрерывной линией. Благодаря этому графику женщина легко высчитает благоприятные дни для зачатия ребенка. На нем хорошо видно, что во время месячных температура снижается. У каждой женщины индивидуальные данные, но средний показатель составит от 36,2 до 36,5 градусов.
Во время второй фазы или лютеиновой наблюдается повышение температуры. Она начинается примерно за 2 недели до наступления менструации. Калькулятор благоприятных дней для зачатия ребенка показывает, что в промежутке изменения низкой температуры на высокую, наступает овуляция. В этот период показания снижаются на 0,1 градус, после чего резко поднимаются.
Для того, чтобы быть уверенной в наступлении овуляции, нужно сложить все признаки. То есть базальную температуру на графике и цервикальную слизь. Если все совпадает, то можно активно заняться планированием беременности.
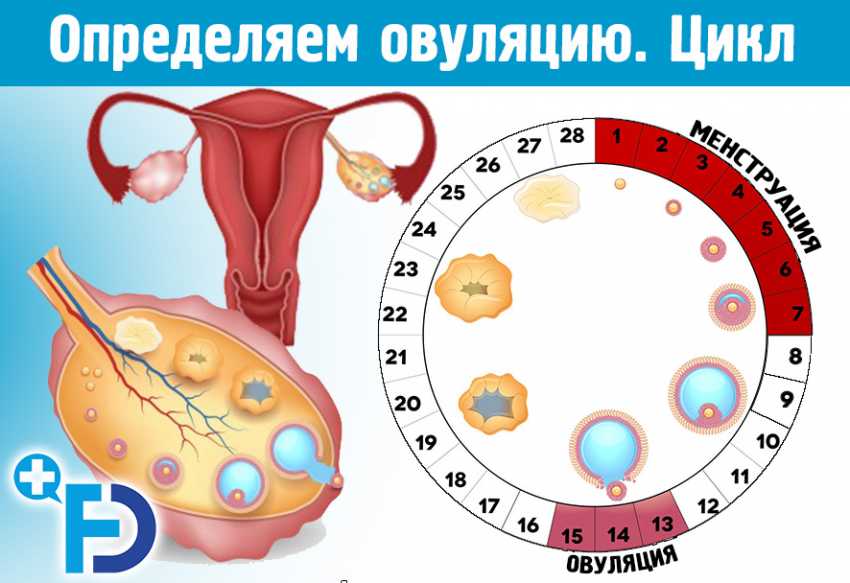
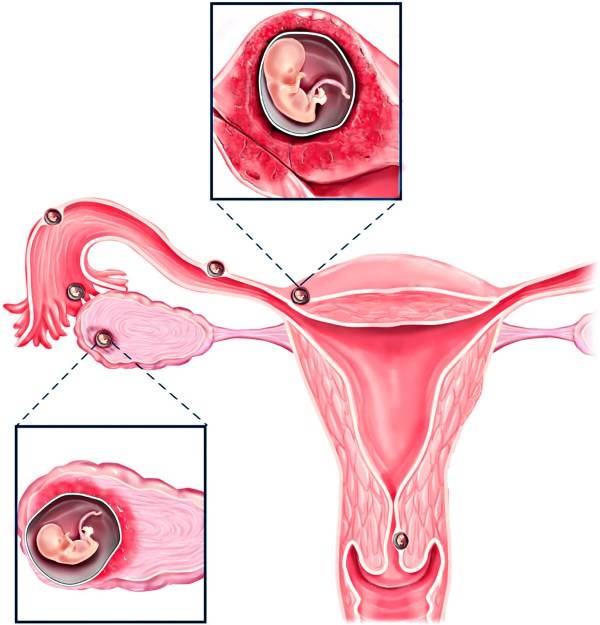
Возможна ли беременность?
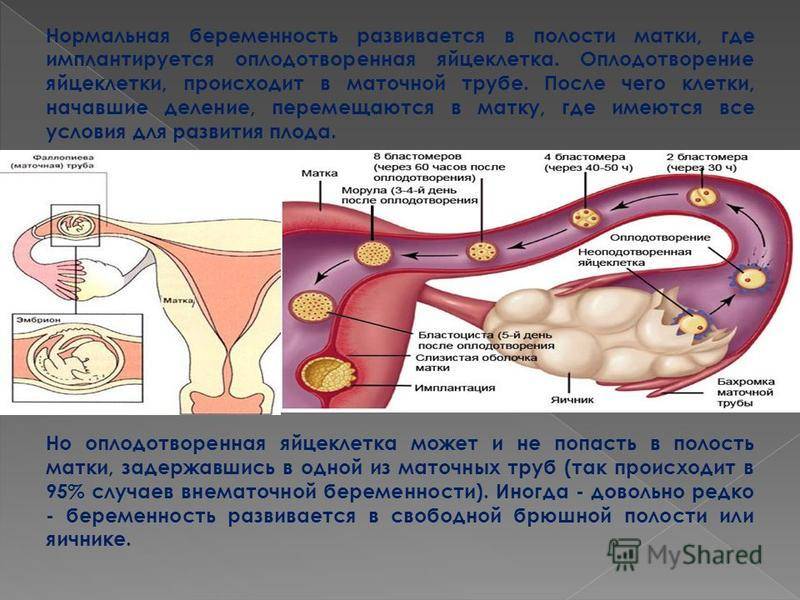
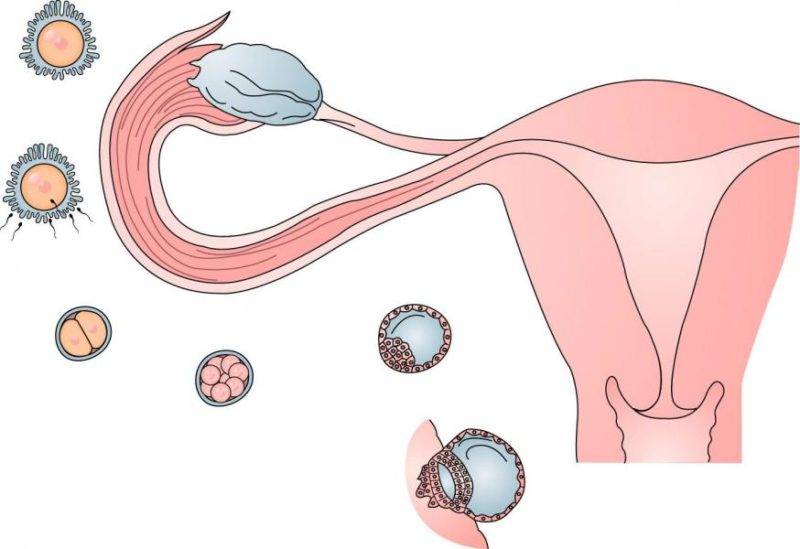
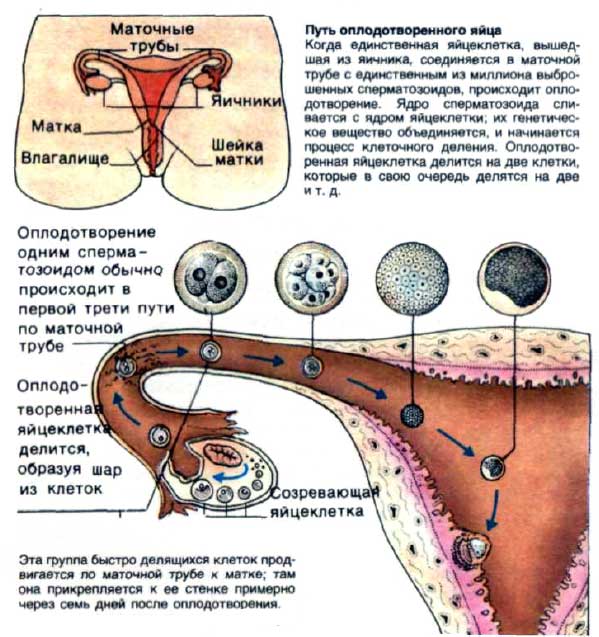
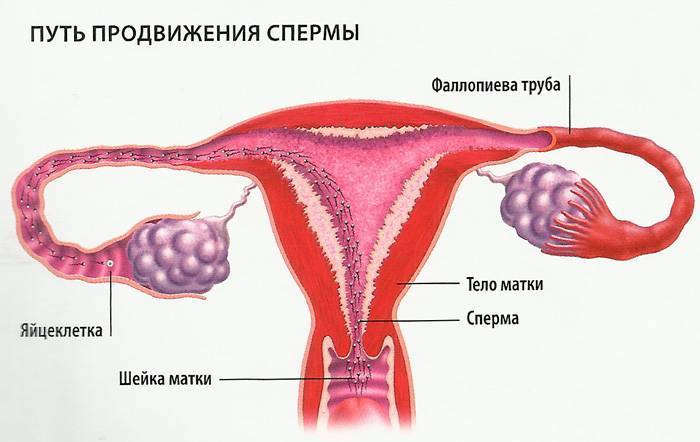
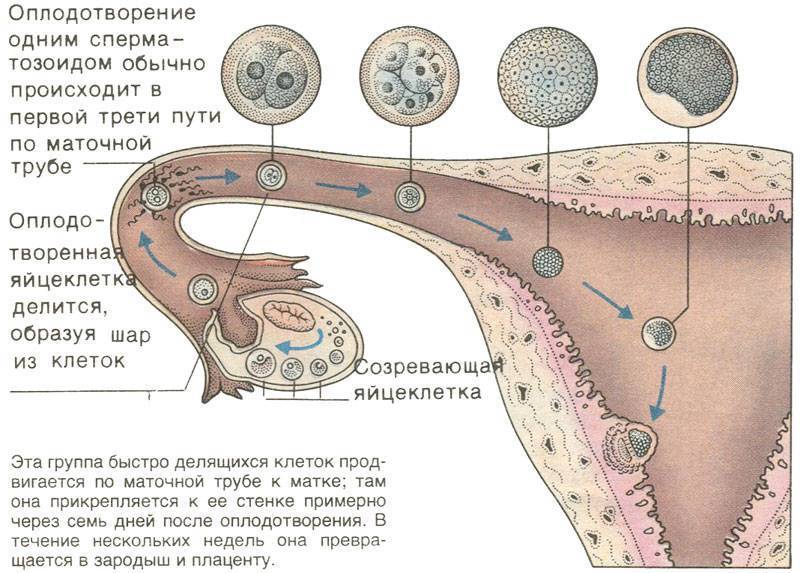
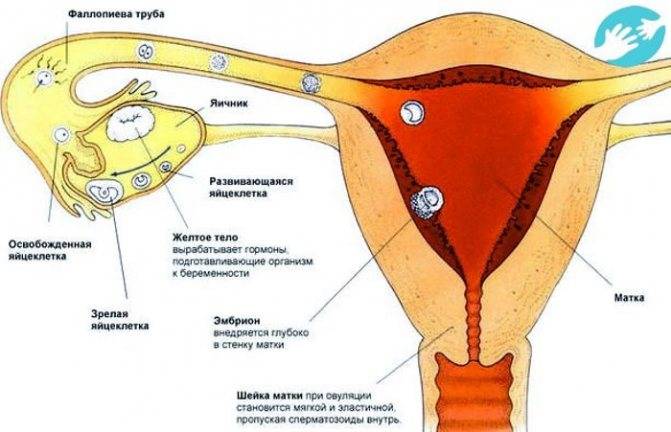
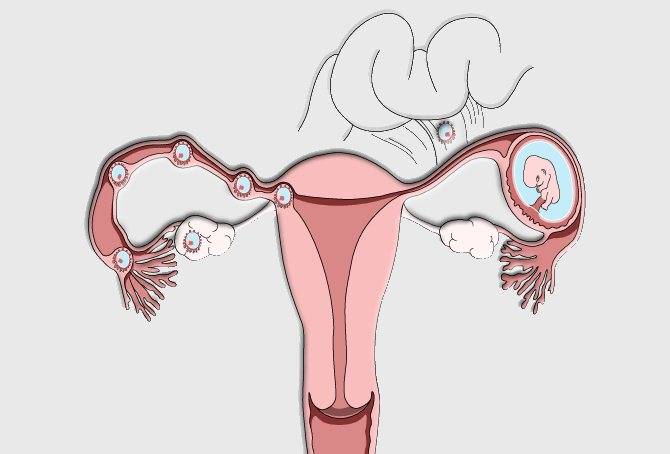
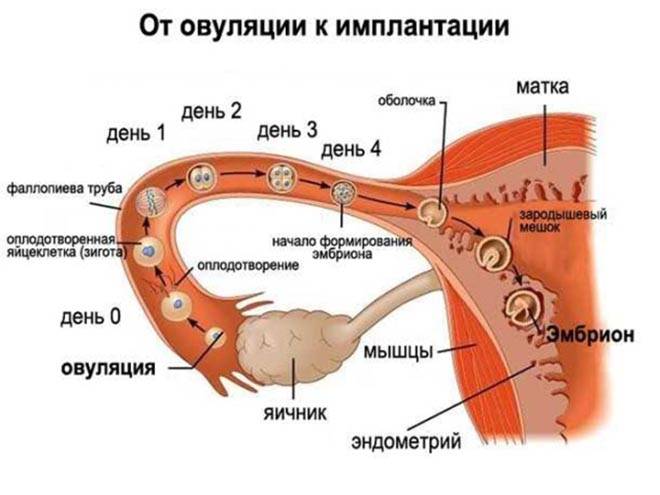
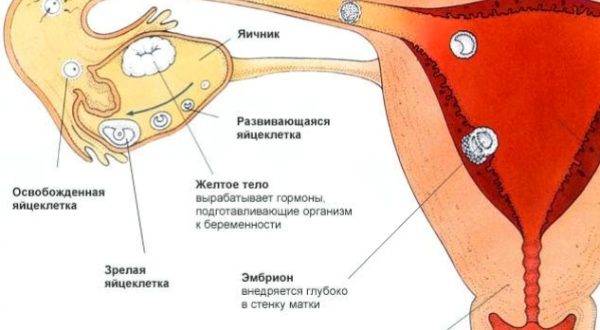
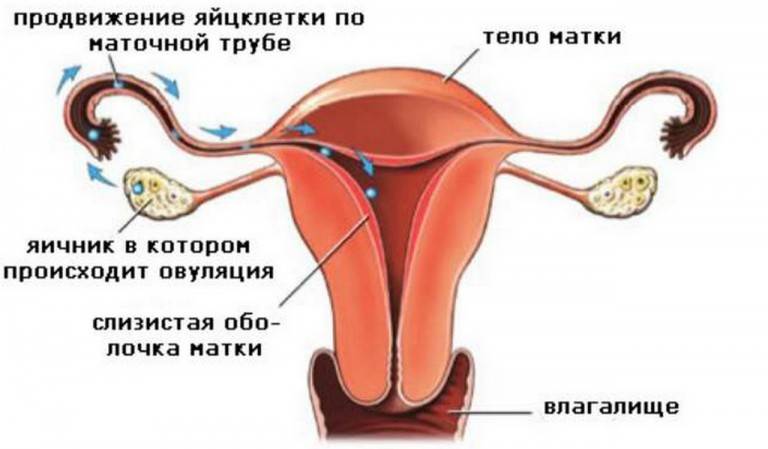
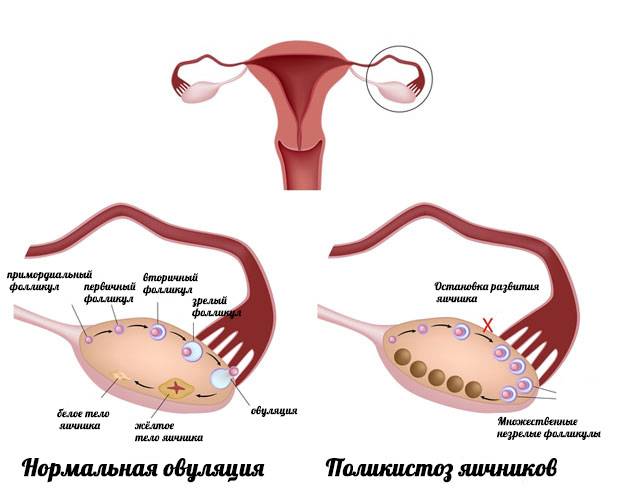
В нормальном менструальном цикле только в одном из яичников дозревает яйцеклетка. Она содержится внутри фолликула. Когда он разрывается, происходит овуляция, и ооцит выходит в брюшную полость. Он попадает в маточную трубу и может быть оплодотворен сперматозоидом.
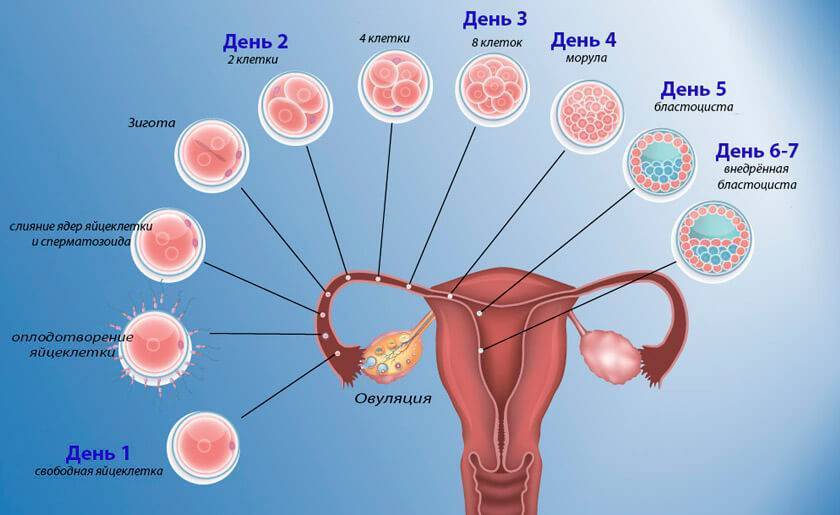
В случае успеха, через 5—6 дней получившийся эмбрион по фаллопиевой трубе попадет в матку и врастёт в её стенку. Обычно ооцит созревает поочередно в каждом из яичников. После овариоэктомии оставшийся орган начинает работать в режиме повышенной функциональной нагрузки, поэтому его резерв истощается быстрее. Однако в первые годы после операции даже с одним яичником можно забеременеть при условии, что нет никаких других факторов бесплодия.
Операцию в современных клиниках проводят обычно лапароскопическим методом. Такое хирургическое вмешательство существенно понижает риск развития спаечного процесса в брюшной полости. При этом риск трубной беременности после резекции или полного удаления яичника остается повышенным. К тому же, после овариоэктомии возрастает риск врожденных хромосомных аномалий у ребенка. Причины этого явления до сих пор не установлены, но факт подтвержден статистически.
Когда удаляют яичник?
Овариоэктомию выполняют в таких ситуациях:
- киста в яичнике или ее разрыв;
- доброкачественные опухоли;
- карцинома (злокачественное новообразование);
- яичниковая беременность;
- эндометриоидные кисты.
Если существует возможность сохранения этого важного для репродукции органа, то гинеколог старается выполнить органосохраняющее вмешательство. Часто женщины сами настаивают на таких операциях, чтобы в будущем иметь возможность родить ребенка
Тем не менее, часто хирургу приходится удалять полностью яичник, а также и трубу.
В связи с чем у пациенток возникают такие вопросы:
- Можно ли забеременеть с одной трубой и одним яичником с той же стороны?
- Возможно ли забеременеть с одним яичником и трубой с другой стороны?
При проведении одного хирургического вмешательства придатки обычно удаляют на одной стороне. Например: правый яичник и правую трубу. При этом сохранение трубы не имеет никакого значения в плане сохранения репродуктивного потенциала. При потере одного яичника вероятность беременности будет одинаковой, вне зависимости от сохранности трубы. Но если она остается неудаленной, сохраняется и вероятность патологических процессов (например, воспалений). Поэтому многие врачи предпочитают удалить одновременно и трубу, чтобы избежать в будущем проблем и необходимости проведения повторных операций. Тем более что это никак не отражается на фертильности: очевидно, что раз яичника на этой стороне уже нет, то и труба особенно не нужна, ведь яйцеклетка в неё всё равно не попадёт.
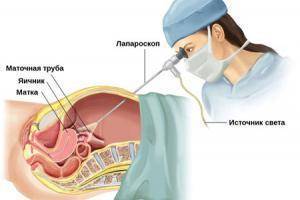
Бывают также случаи, когда яичник и труба удалены на разных сторонах. Это делают в ходе двух независимых операций, выполняемых по разным причинам в разные периоды жизни женщины. Например, если развилось доброкачественное образование яичника, и при этом в анамнезе есть перенесенная трубная беременность (то есть, труба уже была удалена раньше). В такой ситуации естественная беременность после хирургического вмешательства невозможна. На одной стороне без яичника не созревают яйцеклетки. На другой – ооциты созревают, но не могут встретиться со сперматозоидом и выйти в матку из-за отсутствия трубы.
В этом случае единственно возможным вариантом решения проблемы остается ЭКО. Процедура позволяет получить яйцеклетки из оставшегося яичника, оплодотворить их в лабораторных условиях и ввести эмбрионы в матку через влагалище. В этом процессе трубы не нужны, так как они никоим образом не задействуются (пункция яйцеклеток из яичника осуществляется при помощи иглы, под общим наркозом).
Особую роль после овариоэктомии играют сопутствующие дисгормональные патологические процессы. Проблема в том, что яичники синтезируют половые стероиды, и если у пациентки их продукция даже до операции была недостаточной, то есть большой риск усугубления дефицита. Проблему врач подозревает, если после хирургического вмешательства менструальный цикл становится нерегулярным. После визита к гинекологу он назначает проверку гормонального профиля женщины, а в случае эстрогенного дефицита или нехватки прогестерона, может потребоваться заместительная терапия.
Можно как-то сохранить яйцеклетки сейчас, чтобы воспользоваться ими потом, когда я буду готова?
Да, такой способ уже существует. Он называется криоконсервация ооцитов, но если по-простому, то заморозка яйцеклеток. В чём смысл: у женщины берут её же яйцеклетки, затем замораживают на несколько лет. В итоге она может родить ребёнка в 40 лет, но яйцеклетками 30-летней женщины. А если замороженные яйцеклетки не пригодятся вам, их можно отдать тем, кто нуждается в них больше и даже на этом заработать.
Звучит хорошо, но есть и нюансы. Например, стоимость: процедура может стоить больше 100 тысяч рублей. Или риски осложнений: при заборе яйцеклеток с помощью иглы, которую вводят во влагалище, может произойти кровотечение.
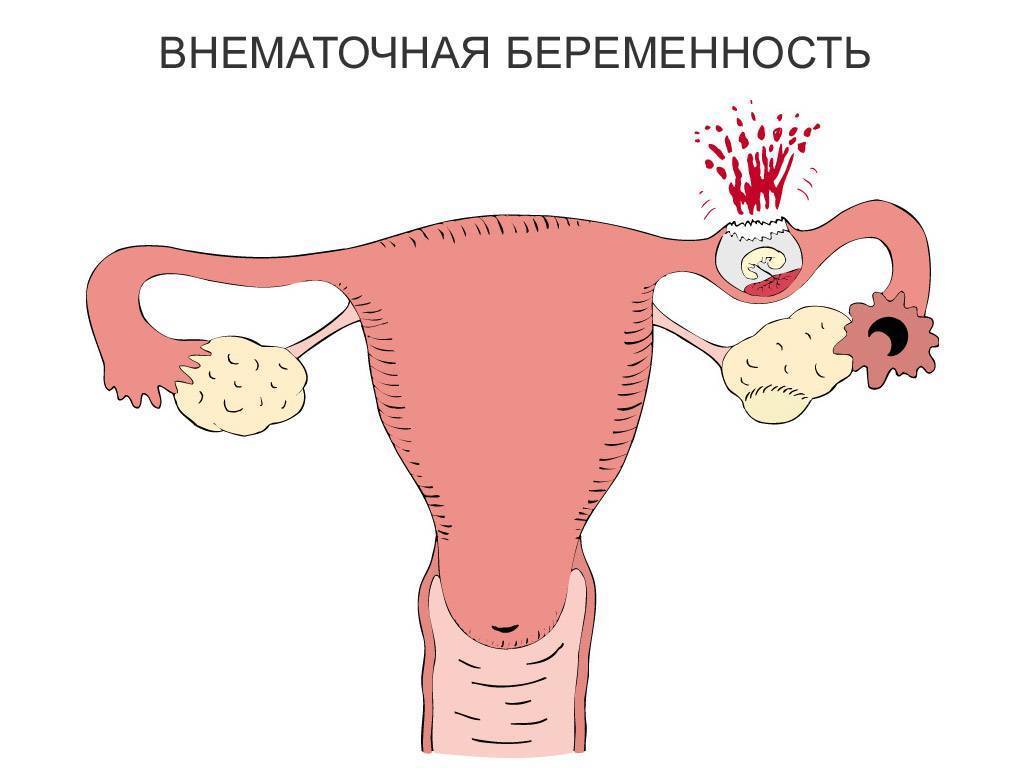
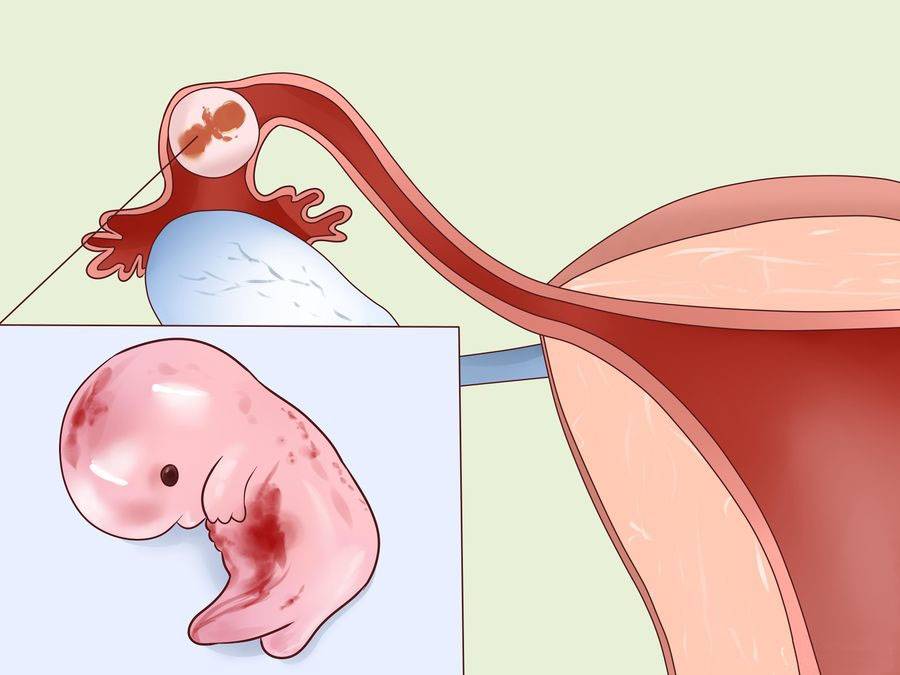
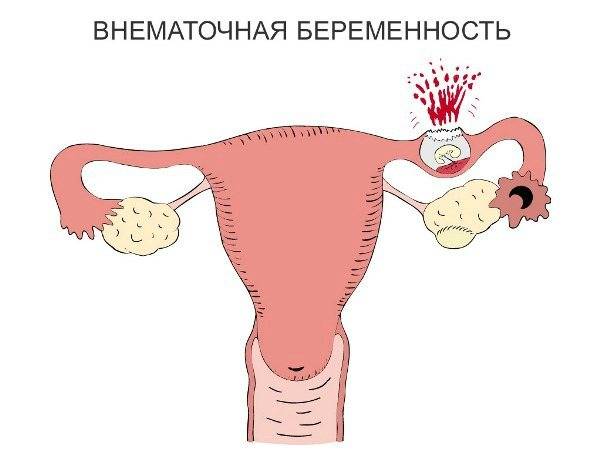
Можно ли сохранить трубу при внематочной беременности?
Для многих женщин беременность с одной трубой после внематочной беременности представляется рискованной и маловероятной. Поэтому в большинстве случаев пациентки заинтересованы в сохранении трубы при внематочной беременности. Это возможно при проведении лапароскопического оперативного вмешательства, которое не только лучше переносится, но и позволяет извлечь только плодное яйцо, сохранив фаллопиеву трубу и возможность зачатия естественным путем.
Такие операции проводятся на сроке до 8 недель с первого дня последней менструации. На более поздних сроках риск разрыва трубы повышается в разы, и врачи отдают предпочтение полостному оперативному вмешательству. Реабилитация после лапароскопии проходит намного легче и быстрее, также сводится к минимум риск развития спаечных процессов в полости малого таза. Шансы на естественную беременность после лапароскопии маточных труб повышаются.
Физиология
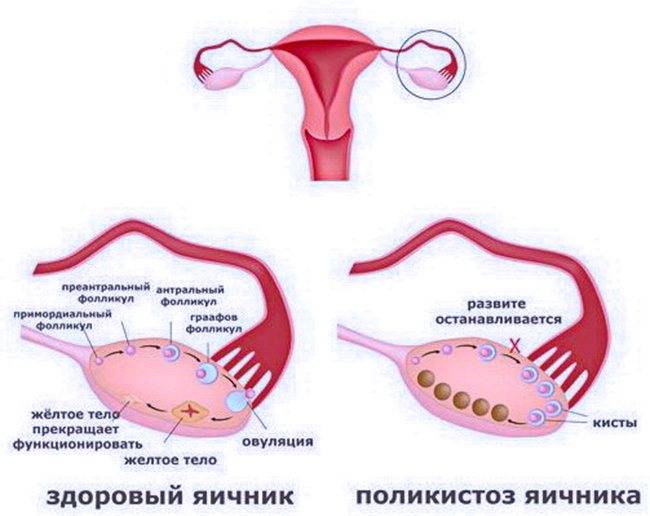
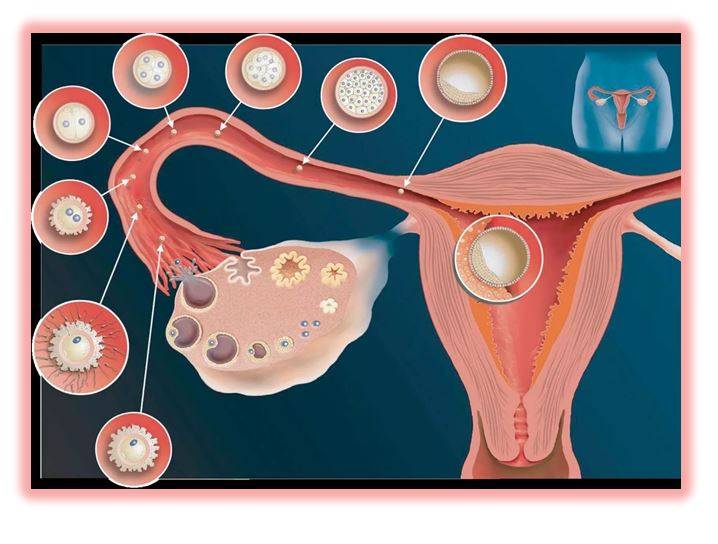
Репродуктивный период женщины длится от 12-16 до 45-50 лет. К началу полового созревания в яичниках девочки содержится около 300 тыс. фолликулов (ФЛ), из которых в последующие годы созреют только 200 – 400 из них.
Каждый месяц в яичниках происходят циклические изменения:
- рост нескольких и созревание доминантного ФЛ;
- овуляция;
- образование, развитие и регресс желтого тела – временной железы внутренней секреции.
В первые дни нового менструального цикла под действием половых гормонов в яичниках начинают созревать от 3 до 30 первичных фолликулов. Это особые образования, состоящие из нескольких слоев клеток и одной незрелой яйцеклетки (ооцита) в каждом.
Постепенно ооциты растут, покрываются блестящими плотными оболочками, вокруг них формируются полости (вторичные ФЛ), заполненные жидкостью.
На 7 день менструального цикла один из таких пузырьков заметно больше остальных. Это доминантный фолликул, в котором яйцеклетка дозреет и произойдет овуляция. Его размер в этот период около 9-10 мм, что позволяет увидеть растущий фолликул на УЗИ. Другие вторичные ФЛ постепенно подвергаются обратному развитию – атрезии.
Примерно за 2 дня до овуляции размер доминантного фолликула увеличивается до 21 мм. На яичнике становится хорошо заметно выпячивание Граафова пузырька. Если созреет 2 и более пузырька с последующим оплодотворением, то развивается многоплодная беременность разнояйцевыми близнецами.
На каждом этапе фолликулогенеза возможен сбой, при котором ФЛ увеличивается, а созревания яйцеклетки не происходит. Это ановуляторный цикл, при котором беременность не наступит.
Каковы шансы на зачатие
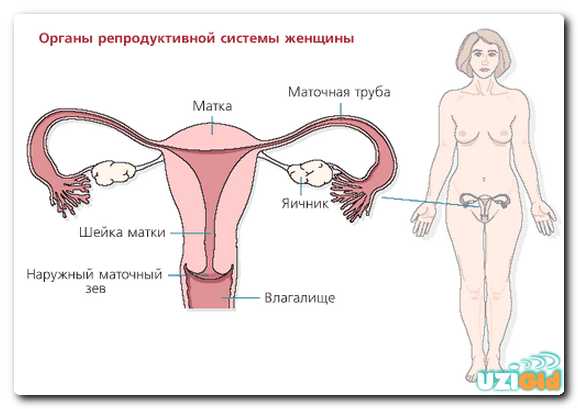
Без яичников наступление беременности невозможно. Уменьшают шансы на благополучное оплодотворение яйцеклетки патологии таких органов репродуктивной системы, как:
- матка, требующаяся для вынашивания плода;
- влагалище, по которому ребенок будет выходить на свет;
- фаллопиева труба с ненарушенной проходимостью (по ней яйцеклетка выходит в матку).
Беременность с одним яичником возможна, но шансы на успех уменьшаются ровно на 50%. Причин этому может быть несколько:
- Осложнения, которые развиваются в отдаленный период после операции (формирование спаек и рубцов).
- Уменьшение количества яйцеклеток, воспроизводимых каждый месяц (ускоренное истощение их запасов).
- Воспаление органов мочеполовой системы.
- Кандидоз.
- Перенесенные внематочные беременности.
- Формирование очагов эндометриоза в полости матки и за ее пределами.
- Онкология.
- Наличие кисты яичника.
- Наличие полипов.
- Заболевания щитовидной железы.
- Инфекционные венерические заболевания.
Если имеется одна или несколько из вышеперечисленных причин, то для того чтобы забеременеть, выносить и родить ребенка потребуется предварительное лечение. Ведь сохраненный, но неработающий придаток не позволит девушке стать матерью, как бы она того не хотела.
Когда раз в месяц из сохранившегося придатка выходит функционирующая яйцеклетка, зачатие возможно. Чтобы увеличить шансы на ее успешное оплодотворение, нужно руководствоваться следующими рекомендациями:
- Пройти качественную диагностику репродуктивной функции.
- При необходимости, откорректировать гормональный фон и избавиться от имеющихся заболеваний половой системы.
- Попытаться зачать самостоятельно.
- Если беременность не наступает в течение года, посетить специалиста и решить вопрос о необходимости проведения ЭКО.
- Вести здоровый образ жизни, правильно питаться, отводить достаточно времени на отдых.
- По возможности, следует минимизировать стрессы, постараться перестать тревожиться по пустякам. Доказано, что на успешное зачатие психологический фактор имеет серьезное влияние.
Итак, забеременеть после удаления одного придатка можно, но при условии, что все остальные органы репродуктивной системы работают нормально. Если попытки зачатия не увенчались успехом, то нужно прибегать к врачебной помощи. Не стоит отчаиваться и опускать руки, так как лишь в этом случае можно будет дождаться появления на свет здорового ребенка.
Чтобы беременность наступила скорее, обоим супругам следует придерживаться ряда простых правил:
- Употреблять больше полезных продуктов, исключить вредные привычки. Полезно обогатить свой рацион морепродуктами, рыбой, свежими овощами, фруктами. Растительные масла, семечки и орехи богаты витамином Е, благотворно влияющим на репродуктивную сферу. Шоколад, мед, красный перец, пряности усиливают половое влечение.
- Занятия спортом, умеренные физические нагрузки положительно влияют на репродуктивное здоровье. У мужчин при физической активности усиливается концентрация тестостерона в крови, у женщин ускоряются обменные процессы между половыми гормонами.
- Обоим партнерам рекомендуется принимать фолиевую кислоту, витамин Е, антиоксидантный комплекс за несколько месяцев до планируемого зачатия.
- Санаторно-курортное лечение позволит отдохнуть и укрепить здоровье. Стоит выбрать места, в которых предусмотрено лечение репродуктивной системы.
- Интимная близость должна быть регулярной, но не слишком частой. Среди медицинских специалистов распространено мнение, что сперма более качественна при эякуляциях раз в 2-3 суток.
- Заниматься сексом лучше всего в дни овуляции, высчитанные женщиной. Это повышает шансы на то, что половой акт закончится беременностью.

При планировании беременности с одним яичником не стоит впадать в депрессию, испытывая чрезмерную тревожность. Психологическое состояние будущей матери оказывает немалое влияние на возможность зачатия. Стресс меняет не только эмоциональный, но и гормональный фон женщины, что напрямую связано со здоровьем репродуктивной системы.
Разрыв кисты яичника при беременности
Стремительный рост патологических кист может представлять определенную опасность для организма. Это может способствовать перекруту ножки образования, повышению давления внутри кисты и её разрыву. Клинические признаки начинаются с появления острой болезненности в нижней части живота, которые выражаются преимущественно с пораженной стороны. Болезненность сопровождается тошнотой, а зачастую и рвотой. Резко происходит скачок температуры, ускоряется пульс. В крови обнаруживается лейкоцитоз, увеличенное СОЭ.
При влагалищном обследовании сбоку и к задней поверхности матки болезненность может быть наиболее интенсивной.
Признаками разрыва кисты считаются следующие симптомы:
- появление внезапных острых болей внизу живота;
- резкий скачок температуры, который невозможно устранить обычными препаратами;
- внезапная слабость;
- выделения из влагалища, в том числе кровянистые;
- приступы тошноты;
- падение артериального давления, головокружение, вплоть до потери сознания.
Киста прорывается в брюшную полость, что провоцирует развитие перитонита – серьезного воспалительного процесса. Такая ситуация требует немедленной госпитализации с применением оперативного вмешательства, так как перитонит без оказания помощи может стать причиной летального исхода.
Беременность в первый цикл после лапароскопии
Несмотря на то, что врачи не особенно рекомендуют спешить с беременностью сразу же после лапароскопии, теоретически зачатие может состояться и в первый цикл после операции. У каждой женщины свои особенности организма, и период восстановления у всех тоже отличается. Не исключено, что у некоторых пациенток репродуктивная функция нормализуется уже после первой овуляции.
Тем не менее, не рекомендуется беременеть сразу же после внематочной беременности или удаления миоматозного новообразования. Хотя, если лапароскопию проводили по поводу эндометриоза или поликистоза, то беременность в первый цикл после операции – это наилучший вариант развития событий.
Вывод по данному вопросу можно сделать один: каждый случай индивидуальный, поэтому лучше посоветоваться со своим лечащим врачом.
Как повысить вероятность беременности?
После удаления яичника женщинам рекомендуется пройти тщательное обследование, чтобы определить функциональность оставшегося органа, а также удостовериться в том, что гормональный фон в порядке. Яичник работает в полную мочь, ведь он остался один и ему необходима помощь. Если беременность не наступила в течение года активных попыток зачать ребенка естественным путем, стоит обратиться к врачам, занимающимся вопросами бесплодия. В данном случае требуется обследование не только женщины, но и партнера. Если после операции по удалению яичника на протяжении нескольких месяцев менструальный цикл не наладился, лучше сразу посетить специалиста. Иногда в оставшемся яичнике образуются рубцы или воспаление, либо фаллопиевы трубы становятся непроходимыми. Все это мешает нормальному развитию и прохождению яйцеклетки. Заблаговременное обращение к врачу позволит устранить фактор, препятствующий наступлению беременности.
В некоторых случаях перед ЭКО врачи назначают пациенткам с удаленным яичником гормональные препараты, повышающие фертильность (ФСГ, ГнВГ и ХГЧ). Согласно исследованиям, вероятность беременности у пациенток с одним яичником после экстракорпорального оплодотворения и использования гормонотерапии не ниже, чем у женщин с двумя яичниками. Разница лечения заключается лишь в том, что в первом случае потребуется повышенная доза гормонов и более длительный период для стимуляции работы сохраненного яичника.
Даже если лечение гормонами и ЭКО не дали результатов, врачи рекомендуют продолжать попытки забеременеть. В медицине известны случаи, когда пациентки, которых признали бесплодными, неожиданно беременели и смогли родить здоровых детей.
Даже без яичников есть возможность родить ребенка. Для этого нужно обратиться к репродуктологу, который подберет терапию и подготовит к беременности.
Замершая беременность после лапароскопии
Вероятность замирания беременности у пациенток после лапароскопии не выше, чем у тех, кому операция не проводилась. Причин этому может быть очень много, и все они разнообразны. Например, замершая беременность возможна, если зачатие наступило слишком рано, когда гормональный баланс ещё не восстановился после лапароскопии. Другими вероятными причинами могут стать:
- хромосомные аномалии у плода;
- инфекционные заболевания у женщины, в том числе хламидии, токсоплазмоз, герпес;
- употребление алкоголя и/или курение;
- прием некоторых медикаментов;
- резус-конфликт;
- внешние причины (подъем тяжестей, чрезмерные физические нагрузки, продолжительные путешествия и пр.).
Зачастую женщины, которые пережили лапароскопию и замершую беременность, испытывают страх перед дальнейшим планированием зачатия. Многие начинают сомневаться в способности иметь детей в будущем.
Врачи однозначно рекомендуют: волноваться не стоит, так как подавляющее большинство женщин впоследствии нормально беременеют и рожают ребенка. Лишь в случае повторяющихся эпизодов замирания беременностей можно подозревать потерю способности к репродукции.
Надо ли замораживать свои яйцеклетки: отвечает эмбриолог
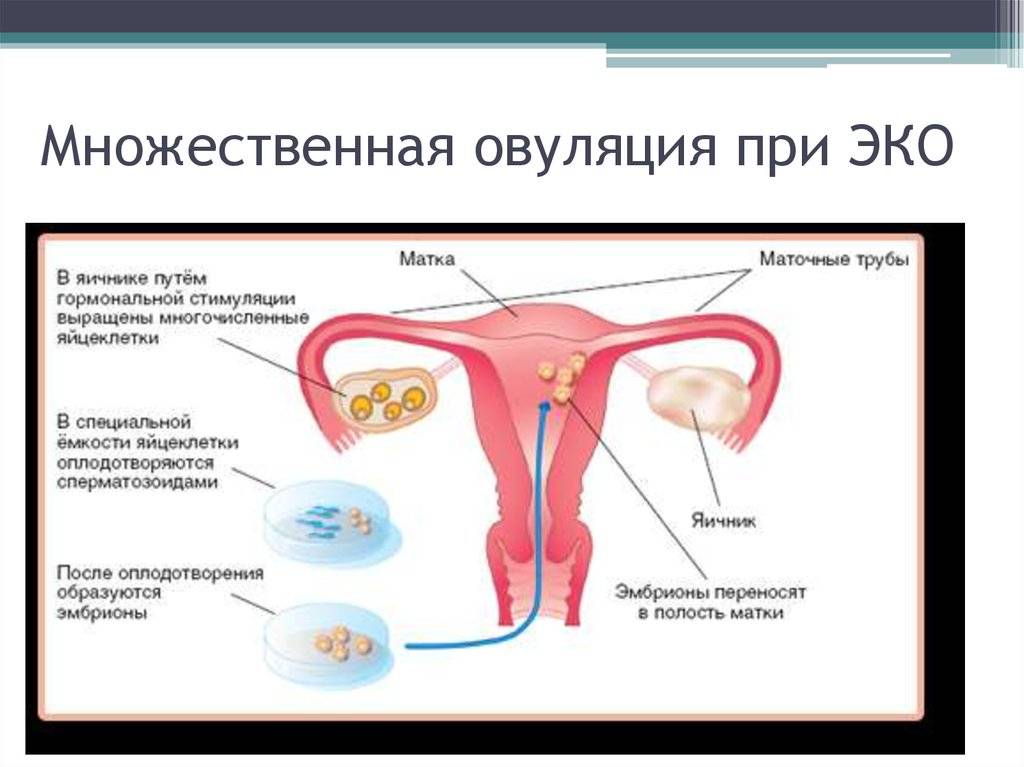
Для быстрого получения нужного количества яйцеклеток используются гормональные препараты, которые стимулируют овуляцию.
Объясню подробнее. В естественных условиях при менструальном цикле формируется 10 фолликулов. Каждый состоит из яйцеклетки, окруженной эпителиальными тканями. Только один из них является доминантным. Его размеры 17×22 мм. Из него высвобождается созревшая яйцеклетка, готовая к оплодотворению.
В условиях гормонального воздействия происходит стимуляция роста всех фолликулов до размера доминантного.
Таким образом формируется не одна, а сразу десять яйцеклеток! Их забор осуществляется в ходе специальной процедуры, когда берется пункция из яичников. Все манипуляции производятся под анестезией.
Многие женщины переживают, не приводит ли применение этих препаратов к изменению качеств яйцеклеток, врожденным заболеваниям у будущего ребенка. В действительности применение таких препаратов вполне безопасно.
Яйцеклетки, полученные в результате суперовуляции, ничем не отличаются от тех, что были получены в результате естественного цикла.
Более продуктивный метод — заморозка не яйцеклеток, а заморозка уже готовых эмбрионов. Замороженные эмбрионы обладают лучшей живучестью и активностью после разморозки. Это повышает шансы на нормальную беременность и роды.

4 важных факта про окно имплантации, которые необходимо знать при планировании ЭКО
В целом эмбрионы считаются более качественным материалом для отложенной беременности по сравнению с яйцеклетками. Но тут есть один нюанс. Своей замороженной яйцеклеткой женщина может распоряжаться единолично. А эмбрион принадлежит уже не только ей, но и мужчине. Поэтому замораживание эмбрионов больше подходит замужним женщинам, желающим иметь ребенка от своего мужа.
Еще один способ достижения отложенной беременности — заморозка здоровых тканей яичника (фрагментов кортикального слоя, изолированных фолликулов или целого яичника).
Забор биоматериала может производиться двумя способами. Первый — частичное удаление кортикального слоя одного яичника, второй — множественные биопсии кортикального слоя.
Заморозка и размораживание тканей яичника происходит по аналогии с яйцеклетками и эмбрионами. По завершении лечения онкологического заболевания они могут быть пересажены обратно, после чего будут нормально функционировать в естественном цикле.
Как долго ждать беременности, месяц-два?
А может, и больше. Даже в абсолютно здоровых и тщательно обследованных парах беременность случается в течение года, а не сразу после первого секса без презерватива.
Здесь тоже важно, сколько лет женщине в паре. По статистике, чем женщина моложе, тем больше шансов забеременеть, но и с возрастом шансы остаются высокими:
- Если женщине от 19 до 26 лет, то она забеременеет в течение года с вероятностью 92%, и 98% — через 2 года.
- Если женщине от 35 до 39 лет, то она забеременеет в течение года с вероятностью 82%, и 90% — через 2 года.
Если вы не получили тест с двумя полосками за это время, нужно обратиться к врачу. Вместе вы поймёте, почему беременность не наступила.
Женщинам от 35 и старше советуют регулярно пытаться зачать ребёнка в течение полугода, а потом сразу идти к врачу, чтобы не потерять время. Проблемы могут быть не только у женщин. В 40–50% случаев бесплодия проблемы есть у мужчин.
Когда проводят лапароскопию?
Если киста яичника небольшая, не вызывает симптомов и не похожа на злокачественную, её можно не трогать. Операция не нужна. Гинеколог назначит периодические осмотры и контрольные УЗИ. Причем, женщинам в постменопаузе это придется делать чаще, потому что у них выше риск злокачественной опухоли.
Существуют ли эффективные лекарства?
В некоторых случаях бывают полезны гормональные контрацептивы. Они помогают предотвратить образование в яичниках новых кист, но не влияют на рост уже существующих. Если женщину беспокоят боли, врач может назначить препараты из группы нестероидных противовоспалительных средств (НПВС). Но это лишь симптоматическое лечение. Единственный способ избавиться от образования — операция.
Если же киста «проблемная», то врач однозначно скажет, что её нужно удалять. Показания к операции:
- Большие размеры образования. В большинстве случаев кисты яичника имеют диаметр 1–3 см. Очень редко они достигают 15–30 см.
- Наличие симптомов: боли в животе, в области таза, вздутие, чувство тяжести в животе, обильные месячные, вагинальные кровотечения, не связанные с менструальным циклом. Большая киста может сдавливать кишечник, мочевой пузырь. Это приводит к проблемам со стулом, мочеиспусканиями.
- Подозрение на злокачественную природу кисты — риски повышены у женщин в постменопаузе.
- Продолжающийся рост в течение 2–3 менструальных циклов.
- Патологическая киста яичника.
Что будет, если не удалять кисту?
Если врач сказал, что кисту нужно удалять, то оттягивание операции в первую очередь опасно для женщин в постменопаузе. У них, как мы уже упоминали, выше риск того, что образование может оказаться злокачественным. А при раке время критично. Чем позже начато лечение, тем ниже шансы, что оно будет успешным, и удастся достигнуть ремиссии. Ухудшается прогноз, снижается выживаемость.
В Европейской клинике можно получить лечение при раке яичников по современным стандартам. Наши врачи выполняют операции любой сложности, у нас доступны все противоопухолевые препараты последнего поколения, зарегистрированные на территории России. Мы работаем по современным европейским, американским, израильским протоколам лечения. При раке яичников, осложненном канцероматозом брюшины, мы применяем инновационную методику – гипертермическую интраперитонеальную химиотерапию (HIPEC).
При доброкачественных кистах яичников тоже могут возникать тяжелые осложнения, хотя и редко. Большие кисты могут разорваться. При этом развивается сильное кровотечение в брюшную полость, возникают сильные боли в животе.
С ростом кисты повышается риск перекрута яичника. Из-за сдавления сосудов он перестает получать кровоснабжение, возникают сильные боли в животе, тошнота, рвота. Итогом может стать некроз (гибель) яичника, и его придется удалять в экстренном порядке.
Если возникли такие симптомы, как сильные боли в животе, тошнота, рвота, повышение температуры более 38 градусов — нужно немедленно обратиться за медицинской помощью.







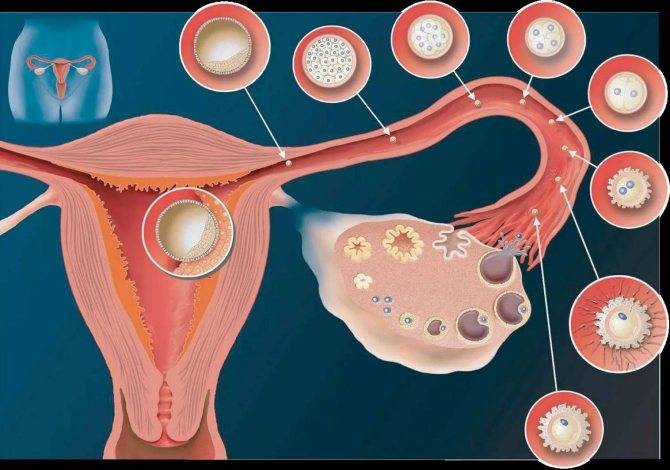
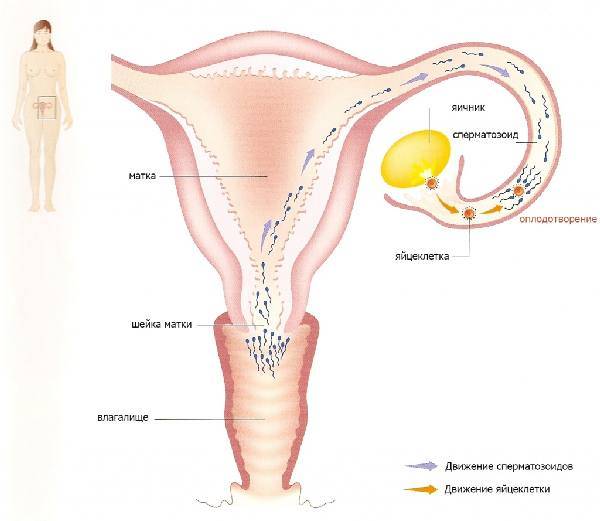
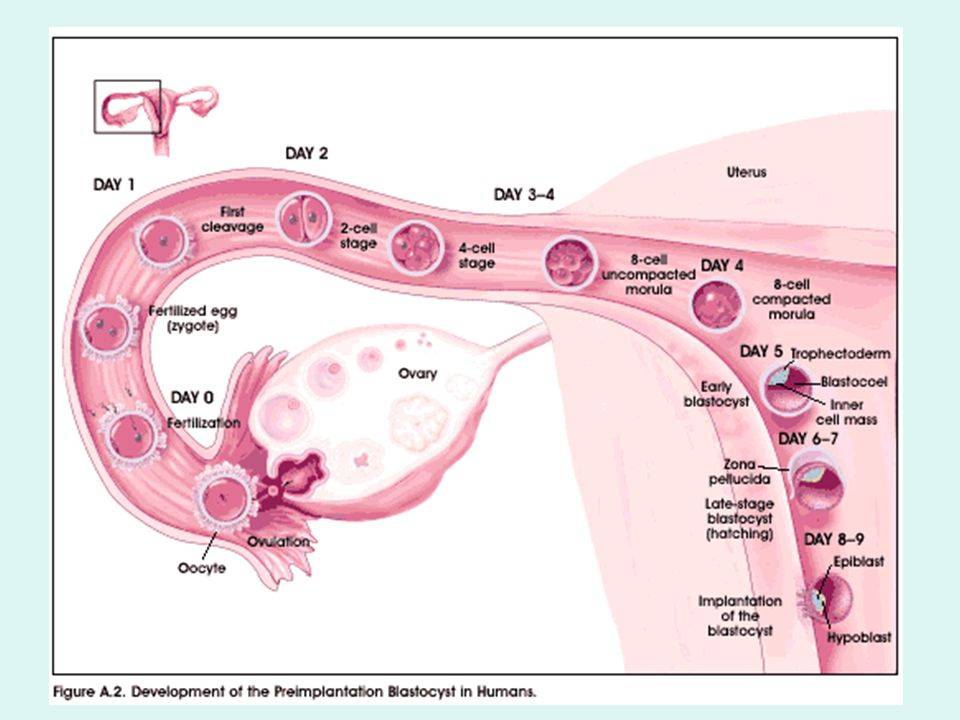
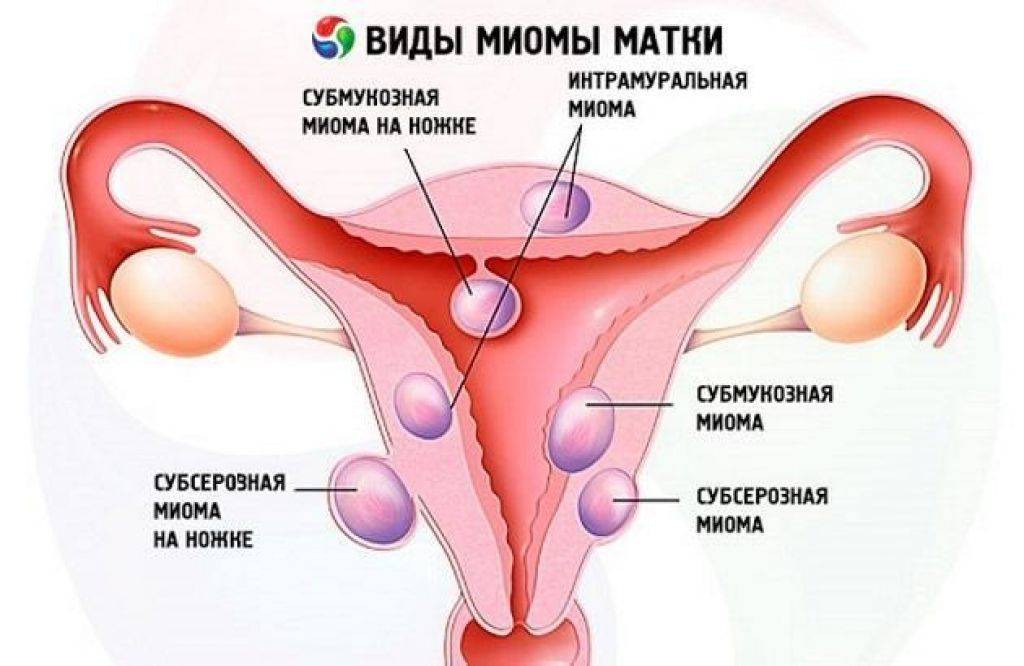

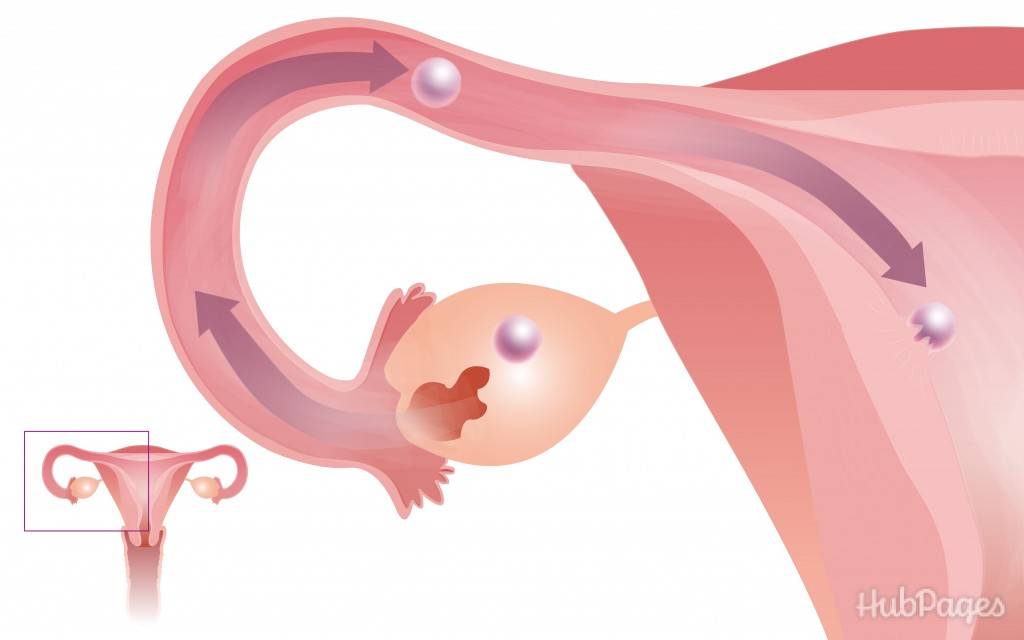
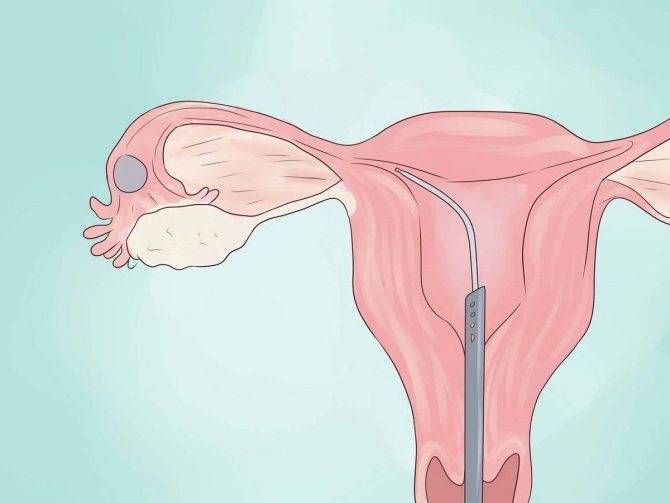
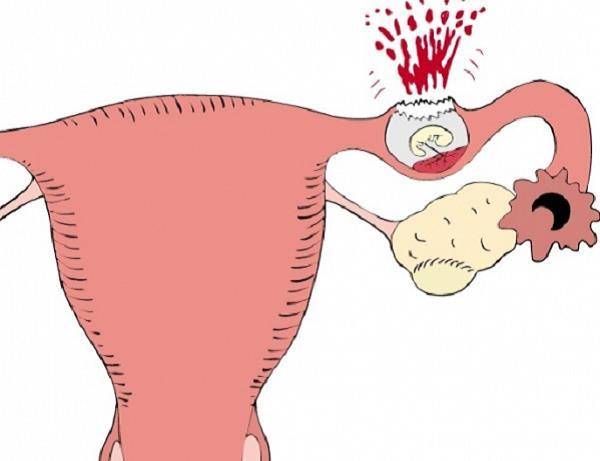






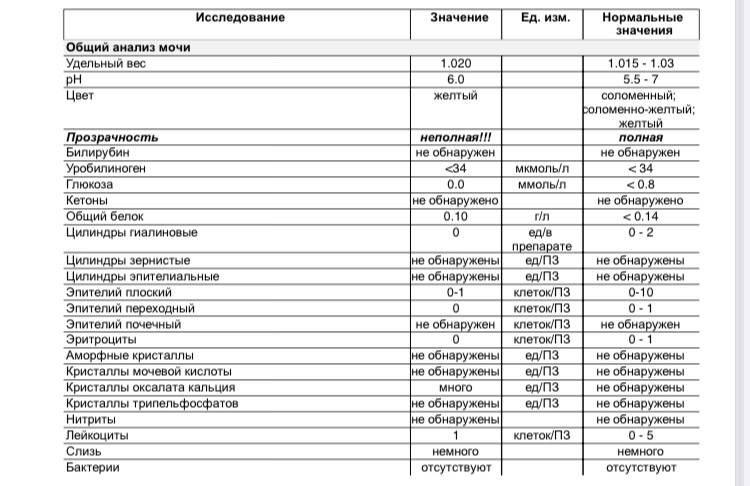
Да, конечно, можно забеременеть с одним яичником! Вероятность зачать и родить здорового ребенка зависит от множества факторов, но это абсолютно возможно. Главное следить за здоровьем, вести правильный образ жизни и обращаться к врачу в случае необходимости. Все будет отлично!