SQLITE NOT INSTALLED
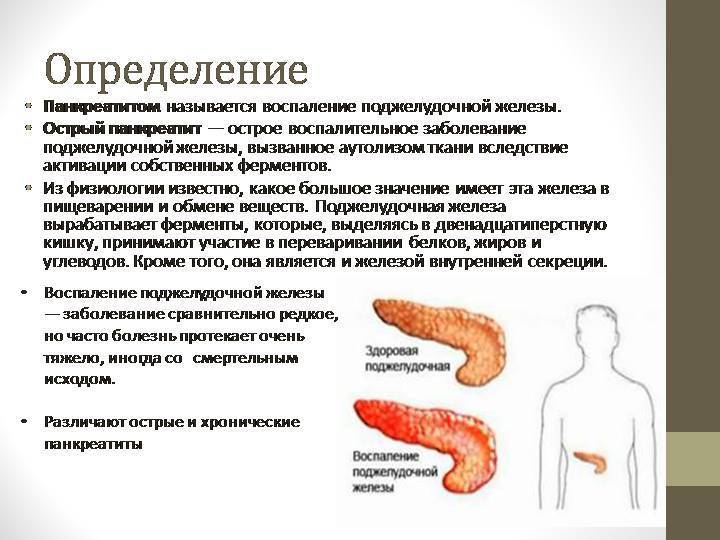
Симптомы панкреатита
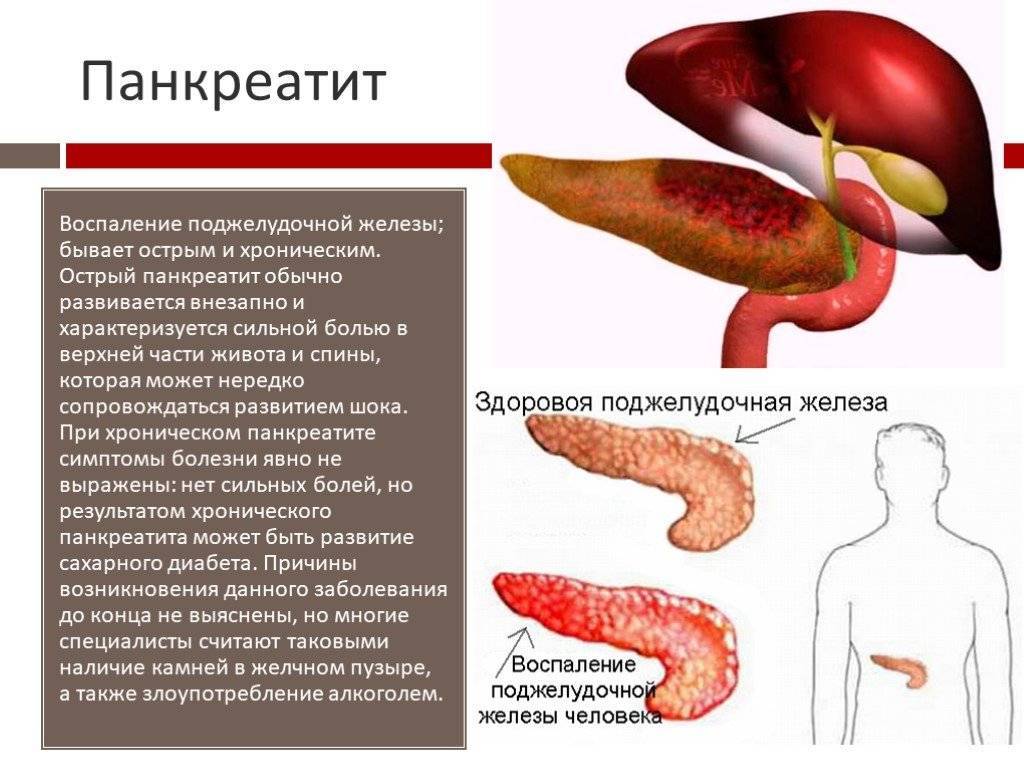
Основной симптомом панкреатита – сильная боль. Вместе с ней могут наблюдаться тошнота, рвота, незначительное повышение температуры, метеоризм, нарушения стула и некоторые другие симптомы.
Боль в животе
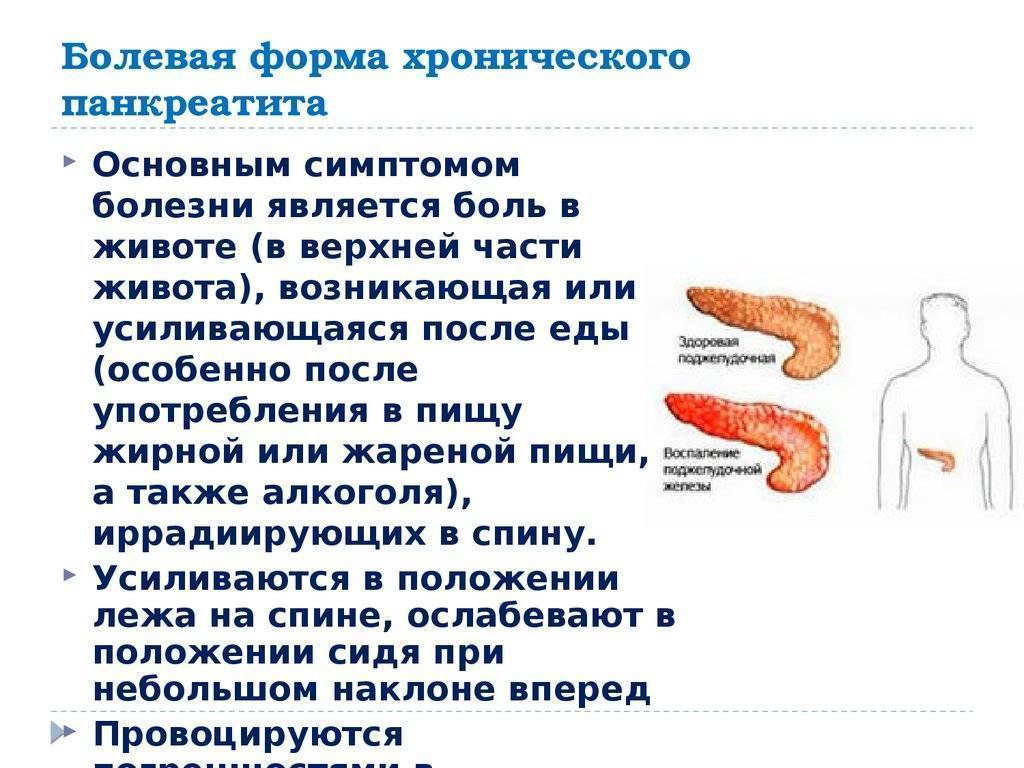
Основным симптомом острого панкреатита является сильная боль, которая начинается, как правило, в левом боку, а затем становится опоясывающейся. Боль не снимается ни спазмолитиками («но-шпа» и аналоги), ни обезболивающими препаратами (анальгетиками). В положении лежа на спине может усиливаться. Приступ боли при панкреатите обычно наблюдается после приёма пищи или алкоголя. При приёме пищи на фоне боли, боль усиливается.
Рвота
Начало острого панкреатита может сопровождаться приступами рвоты. В рвотных массах при панкреатите обычно присутствует желчь. В этот период необходимо полностью отказаться от приёма пищи.
Температура
При приступе панкреатита возможно повышение температуры до 37,5°C.
Метеоризм
Приступ нарушает перистальтику кишечника. Это приводит к вздутию живота.
Расстройство стула
Отсутствие необходимых ферментов не позволяет пище как следует перевариваться, что становится причиной расстройства стула.
Симптомы острого панкреатита
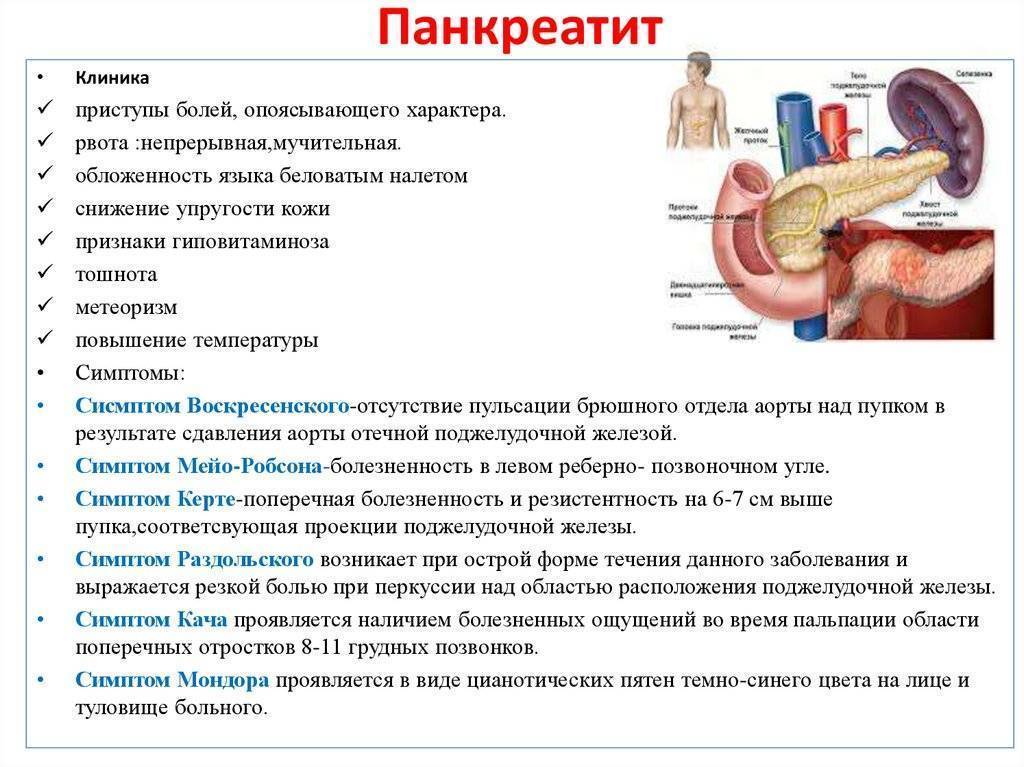
Симптомы острого панкреатита заключаются в постоянной, ноющей боли в верхних отделах живота, обычно достаточно сильной, требующей больших доз парентеральных опиатов. Боль иррадиирует в спину приблизительно в 50 % случаев; редко боль вначале появляется в нижних отделах живота. При билиарном панкреатите боль в левом боку обычно развивается внезапно; при алкогольном панкреатите боль развивается в течение нескольких дней. Болевой синдром обычно сохраняется в течение нескольких дней. В положении сидя и наклоне туловища вперед боль может уменьшаться, но кашель, активные движения и глубокое дыхание могут ее усиливать. Характерны тошнота и рвота.
Состояние пациента тяжелое, кожа покрыта потом. Частота пульса обычно 100-140 уд/мин. Дыхание частое и поверхностное. АД может быть повышенным или низким с выраженной постуральной (ортостатической) гипотонией. Температура может быть нормальной или даже субнормальной, но может повышаться от 37,7 до 38,3 «С в течение нескольких часов. Сознание может быть спутанным, на грани сопора. Иногда наблюдается иктеричность склер. Может быть снижена диафрагмальная экскурсия легких и наблюдаться признаки ателектаза.
Приблизительно у 20% пациентов наблюдаются такие симптомы острого панкреатита, как: вздутие в верхних отделах живота, вызванное вздутием желудка или смещением желудка панкреатическим воспалительным процессом. Разрушение панкреатического протока может вызвать асцит (панкреатический асцит). При пальпации наблюдается болезненность, чаще всего в верхних отделах живота. Может наблюдаться умеренная болезненность в нижних отделах живота, но при пальцевом исследовании прямая кишка безболезненная и кал без признаков скрытой крови. В верхних отделах живота может определяться напряжение мышц, от умеренного до сильного, но редко напряжение выявляется в нижних отделах. Иногда выраженное раздражение брюшины приводит к напряжению и доскообразному животу. Перистальтика снижена. Симптомы Грея Турнера и Куллена представляют собой экхимозы на боковых поверхностях живота и в области пупка соответственно и указывают на экстравазальный геморрагический экссудат.
Обзор
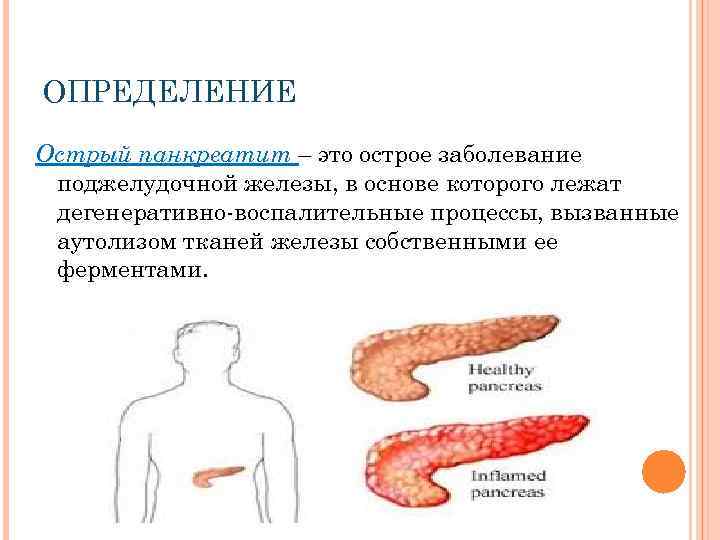
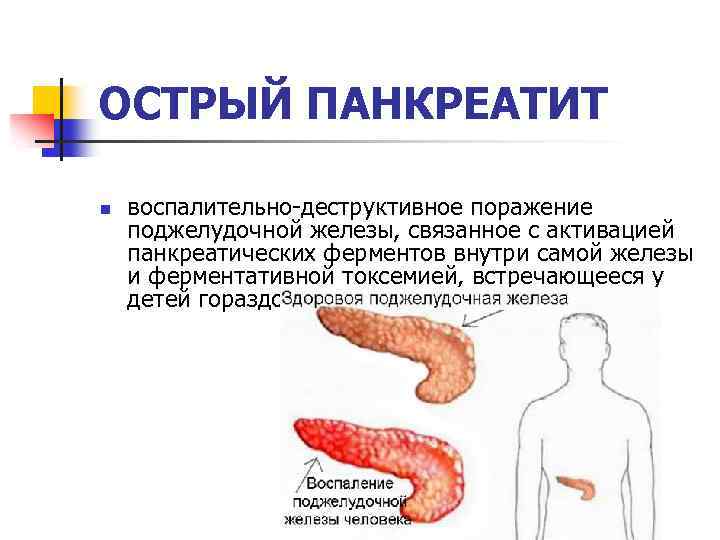
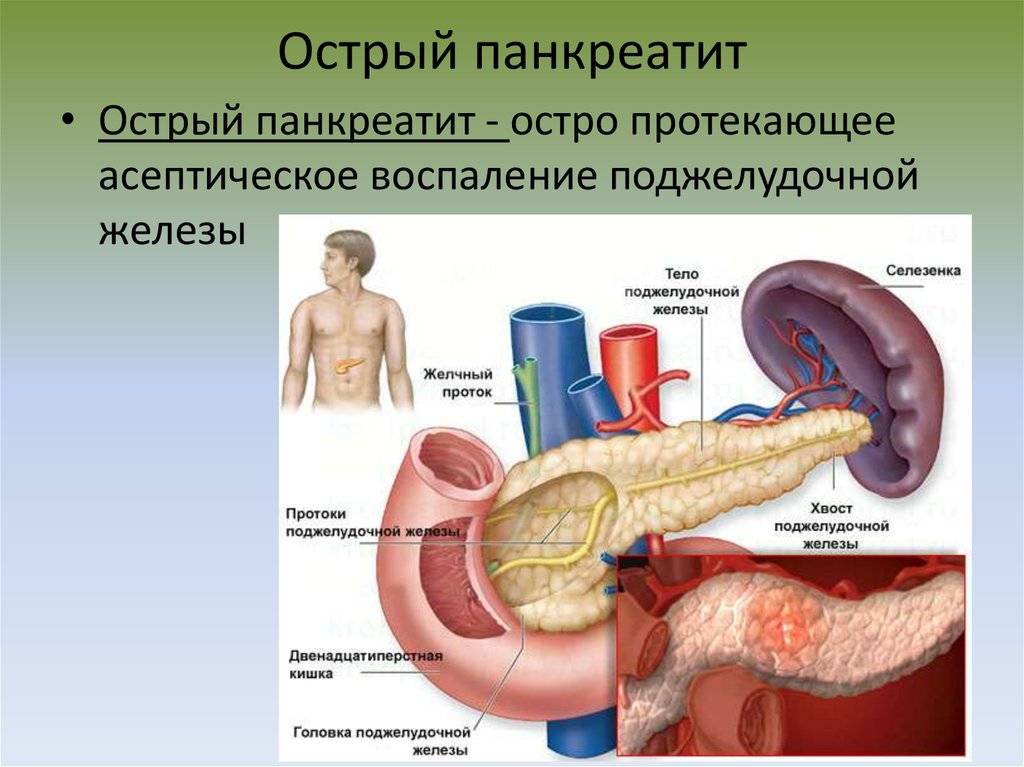
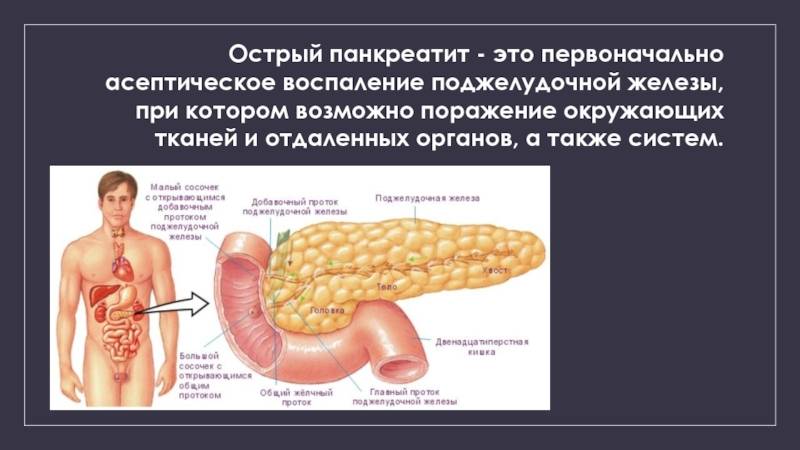
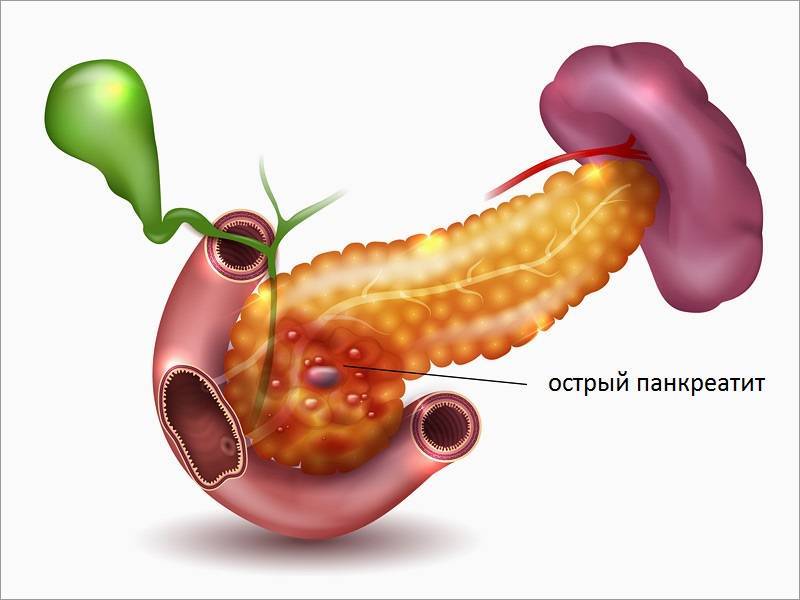
Острый панкреатит — это серьезное заболевание, при котором за короткое время развивается воспаление поджелудочной железы.
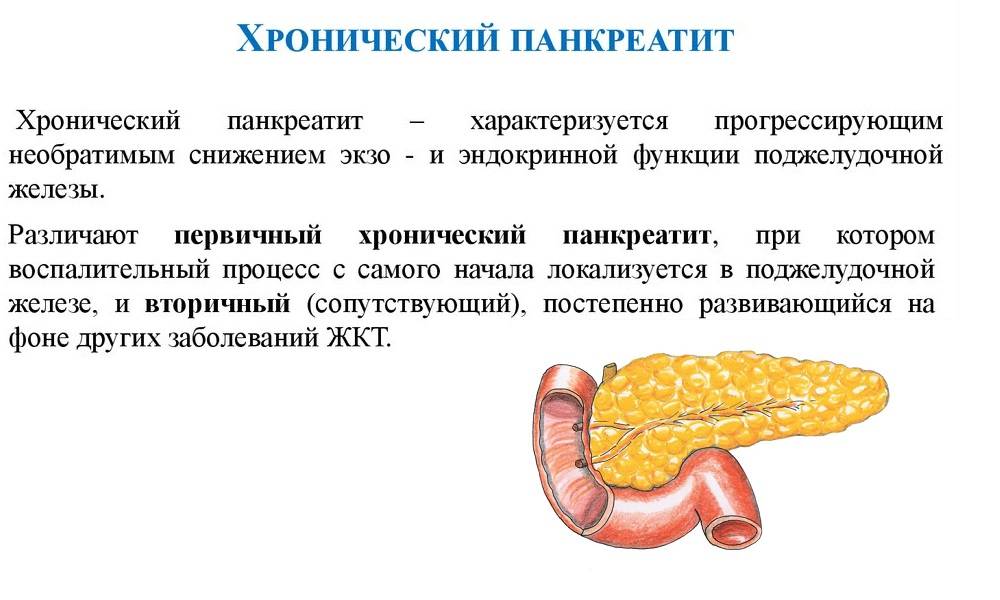
Большинство людей с острым панкреатитом выздоравливают без последствий в течение недели, однако тяжелые случаи панкреатита могут иметь опасные осложнения и даже заканчиваться смертью. Острый панкреатит отличается от хронического, при котором воспаление в поджелудочной железе сохраняется многие годы.
Острый панкреатит может развиваться в любой период жизни, но чаще встречается у людей среднего и пожилого возраста. Мужчины чаще становятся жертвами острого панкреатита, связанного с алкоголем, а женщины — в результате желчнокаменной болезни. Согласно общемировой статистике острым панкреатитом в год заболевают 2-8 человека из 100 тысяч населения.
-
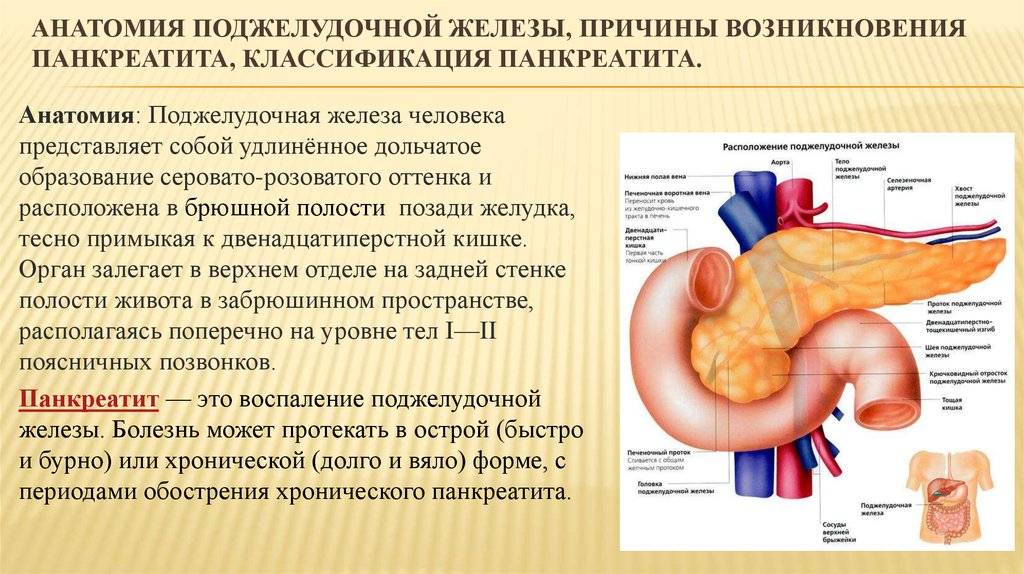
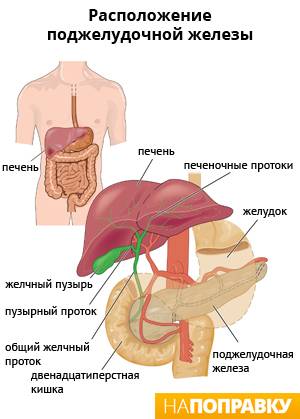
Поджелудочная железа
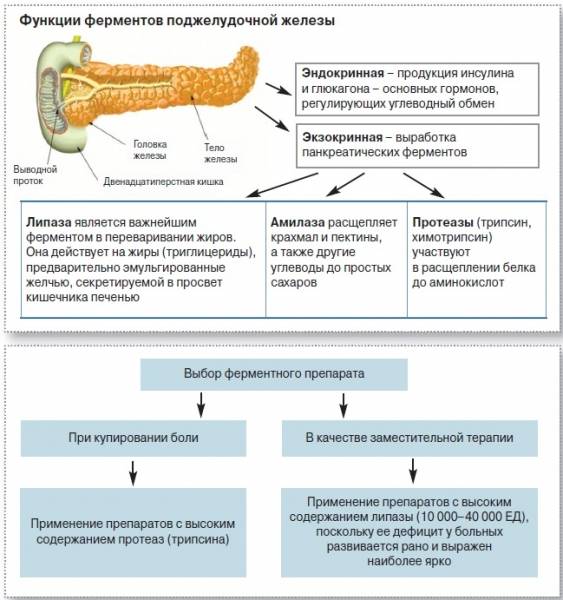
Поджелудочная железа — это маленький орган, расположенный позади желудка, ниже грудной клетки. Она выполняет две важные функции:
- вырабатывает пищеварительные ферменты, которые используются в кишечнике для расщепления пищи;
- выделяет сильные гормоны, основной из которых — инсулин, который регулирует уровень глюкозы (сахара) в крови.
 Наиболее типичными симптомами острого панкреатита являются внезапная сильная боль в центре живота,чувство недомогания и рвота. Если у вас внезапно возникли сильные боле в животе, незамедлительно обратитесь к лечащему врачу или вызовите скорую помощь.
Наиболее типичными симптомами острого панкреатита являются внезапная сильная боль в центре живота,чувство недомогания и рвота. Если у вас внезапно возникли сильные боле в животе, незамедлительно обратитесь к лечащему врачу или вызовите скорую помощь.
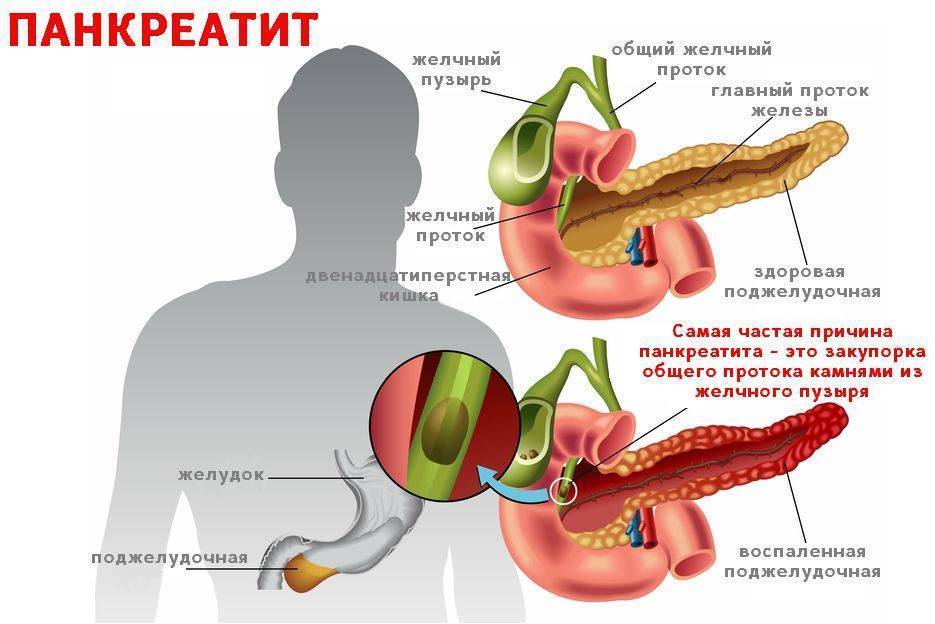
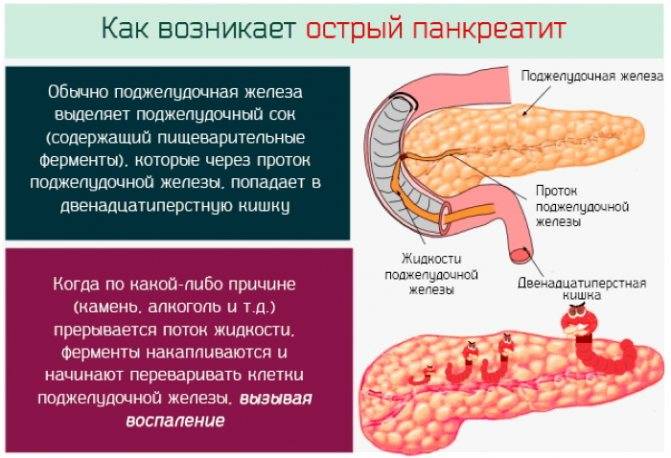
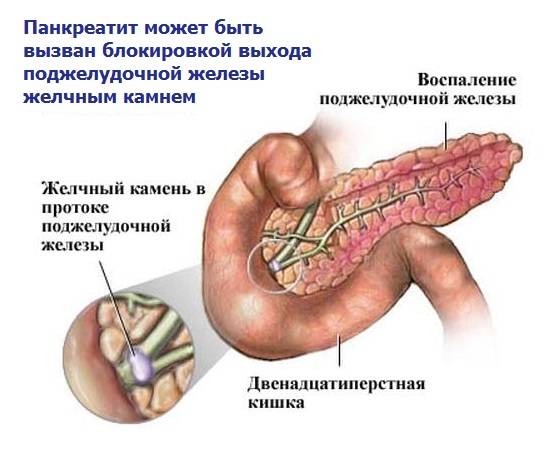
Считается, что причиной острого панкреатита является состояние, при котором пищеварительные ферменты (химические вещества) поджелудочной железы начинают переваривать собственный орган. Наиболее часто эта болезнь связана с:
- камнями в желчном пузыре, что является причиной около 50% случаев острого панкреатита;
- употреблением алкоголя, что составляет около 25% случаев.
В настоящее время специального лекарства от острого панкреатита не существует, все лечебные мероприятия направлены на поддержание функций организма на протяжении всего периода воспаления в поджелудочной железе.
Обычно для этого необходима госпитализация в больницу, где проводят внутривенное введение жидкостей, обезболивание, нутритивную (питательную) поддержку и обеспечивают приток дополнительного кислорода через трубочки, подведенные к носу. Большая часть пациентов с острым панкреатитом поправляются в течение недели, и уже могут быть выписаны из больницы через 5-10 дней. Однако, в тяжелых случаях при возникновении осложнений, выздоровление может занять больше времени.
Лечение реактивного панкреатита
Лечение реактивного панкреатита включает устранение воспаления поджелудочной железы, снятие интоксикации и восстановление нормальной секреции панкреатического сока. Процесс лечения непременно должен проходить под наблюдением врача.
Способствовать снятию воспаления, особенно в остром периоде, может лечебное голодание. Оно снимает нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта. После того, как острая фаза будет пройдена, разрешается питаться небольшими порциями, употребляя продукты в измельченном виде. Но ни в коем случае не стоит заниматься корректировкой питания самостоятельно. Назначить правильную и полезную диету сможет только врач, исходя из особенностей вашего организма.
Как правило, из рациона больного на несколько месяцев исключают те продукты, которые могут спровоцировать повторную активацию ферментов поджелудочной железы и усилить воспалительную реакцию в тканях.
При реактивном панкреатите запрещены:
- алкоголь;
- жирные и жареные блюда;
- бобовые;
- кислые соки;
- свежая сдоба;
- копчености, колбасы;
- кукуруза;
- грибы;
- соусы, приправы, остроты.
Мясо рекомендуется готовить на пару или отваривать. Желательно предпочесть нежирную птицу, говядину или кролика
В лечении панкреатита очень важно в точности соблюдать диету: регулярные нарушения пищевого режима могут спровоцировать обострение заболевания.
Медикаментозная терапия панкреатита включает прием ферментных препаратов и спазмолитиков, устраняющих спазм гладкой мускулатуры и облегчающих боль. Врач также может назначить лекарства, улучшающие микрофлору кишечника и увеличивающие содержание живых бактерий в организме.

Узнать больше
Важным этапом лечения является прием ферментных средств на основе панкреатина. Воспаленная поджелудочная железа не выделяет ферменты в необходимом количестве, чтобы обеспечить качественное переваривание пищи и правильное течение пищеварительных процессов. Лекарства, содержащие ферменты, восполняют нехватку собственных пищеварительных элементов, предупреждают появление брожения и гниения пищи в кишечнике.
Примером ферментного препарата, применяемого при лечении реактивного панкреатита, является Креон. Современный препарат последнего поколения, выпускаемый в форме капсул с активными минимикросферами панкреатина, заключенными в желатиновыми оболочку. Попадая в желудок, капсула быстро растворяется2, а минимикросферы перемешиваются с пищей и вместе с ней попадают в кишечник, помогая процессу расщепления и усвоению питательных веществ. Подробнее о препарате Креон можно узнать здесь .
Симптомы реактивного панкреатита у детей
Интенсивность симптомов реактивного панкреатита во многом зависит от возраста ребенка. У детей до трех лет признаки болезни обычно выражены слабо, у старших – более явно. Главным симптомом реактивного панкреатита у детей является болевой синдром1.
Боль при реактивной форме панкреатита сосредотачивается в области пупка (при вопросе «где болит» дети чаще всего указывают именно это место). Но бывает и так, что ребенок указывает на другую часть брюшной полости. Это связано с незрелостью детской нервной регуляции: малышу может казаться, что болит в разных частях живота. Именно поэтому точно связать наличие боли с проявлением реактивного панкреатита может только врач.
У детей более старшего возраста боль может отдавать в спину, что вынуждает маленьких пациентов принимать положение, облегчающее боль — сидя на стуле, наклоняясь вперед, либо лежа на левом боку или животе1.
Помимо боли проявляются и сопутствующие симптомы реактивного панкреатита у детей1:
- тошнота и неукротимая рвота — вначале пищей, а позже желудочным соком;
-
частый жидкий стул (диарея может чередоваться с запором);
- незначительное повышение температуры до 37-38°C;
- отсутствие аппетита, крики и громкий плач у грудничков и новорожденных;
- вздутие живота;
- ощущение сухости во рту.
Лечение Хронического панкреатита у детей:
Лечение хронического панкреатита у детей проходит в три этапа. На первом оно проходит в условиях стационара. На втором необходимо диспансерное наблюдение в районной поликлинике. Третий этап – санаторное лечение. В стационаре при обострении хронического процесса лечение проводят на протяжении 5-6 недель. Ребенку для выздоровления необходим физический и эмоциональный покой. Потому больному обеспечивают постельный режим. По мере улучшения состояния ребенку разрешают вставать.
При неустойчивом настроении ребенку дают седативные средства: бром, валериана
Важно разгрузить пищеварительную систему, обеспечивать пищевой покой на некоторое время. В первый день ребенку нельзя кушать, можно пить только слабоминерализированную щелочную воду, например, Ессентуки № 4 или Боржоми, комнатной температуры
Со вторых суток можно отвар шиповника, несладкий некрепкий чай с сухарями, слизистые супы (без добавления масла), протертые каши на воде. Постепенно ребенку становится лучше, что позволяет расширить диету. Сначала в еду добавляют молоко, потом творог, хлеб и чуть-чуть сливочного масла.
С пятого дня ребенку с обострением хронического панкреатита можно кушать протертые овощи; с 7 — 9-го дня отварные мясо и рыбу в протертом виде, с 16- 17-го — фруктовые и овощные соки в виде творожно-фруктовых паст. Постепенно в будущем небольшими порциями вводят свежие фрукты и овощи. Когда проходят 1-1,5 месяцев такой диеты, ребенка сажают на диету № 5 П.
При диете 5 П нужно как можно меньше (или вовсе исключают из рациона) сокогонных и желчегонных видов пищи. В рацион вводят овсяную крупу, яичный белок, картофель, соевые бобы. Продукты давать ребенку можно только в вареном виде. Что касается медикаментов, применяют:
- ганглиоблокаторы (ганглерон, кватерон, бензогексоний)
- антихолинергические препараты (метацин, атропин, платифиллин)
- ингибиторы карбоангидразы (гипотиазид, фонурит, диамокс)
Устраняют обменные нарушения внутривенно и проводят дезинтоксикацию с помощью внутривенного введения раствора глюкозы 10% в количестве от 200 до 400 мл с инсулином, альбумина, физиологического раствора, аскорбиновой кислоты, гемодеза и витамина В1.
При тяжелой интоксикации нужно провести форсированный диурез (маннитол и 2,4% раствор эуфиллина). Острый панкреатит со склонностью к коллапсу лечат кортикостероидами, курс составляет 5-7 дней. Одновременно ребенку дают антибактериальные препараты. Спазм в холедохопан-креатической системе снимают и уменьшают боли при помощи спазмолитиков – но-шпы, папаверина, баралгина и прочих. Чтобы уменьшить болевой синдром, также одновременно применяют электрофорез с новокаином на область солнечного сплетения.
Антиферментная терапия:
- гордокс
- трасилол
- контрикал
Антибактериальная терапия:
- эритромицин
- сульфаниламиды
- олеандомицин
Препараты для уменьшения вязкости желчи и явлений холестаза:
- минеральные воды
- валериана
- кукурузные рыльца
- оксафенамид
- птичий горицвет
Детям для лечения хронического панкреатита вводят витамины B1, B2, С в дозах, соответствующих возрасту больного. Если от комплексной консервативной терапии обострений панкреатита нет эффекта, то прибегают к хирургическому лечению. Показаниями являются прогрессирование пан-креонекроза с развитием шока и олигурии, нарастание клинических признаков перитонита, эрозивные кровотечения из сосудов панкреатодуоденальной зоны.
Если на протяжении 5 лет наблюдения в поликлинике у ребенка благополучное состояние, его снимают с наблюдения. На протяжении всего срока санируют очаги хронической инфекции, проводят закаливание, выявляют и вовремя лечат болезни ЖКТ. Лечение в дальнейшем проводят в санаториях гастроэнтерологического профиля.
У большинства моих знакомых поставлен диагноз «панкреатит», но они не пьют спиртное и ни разу не попадали в больницу с сильным болями. Что не так?
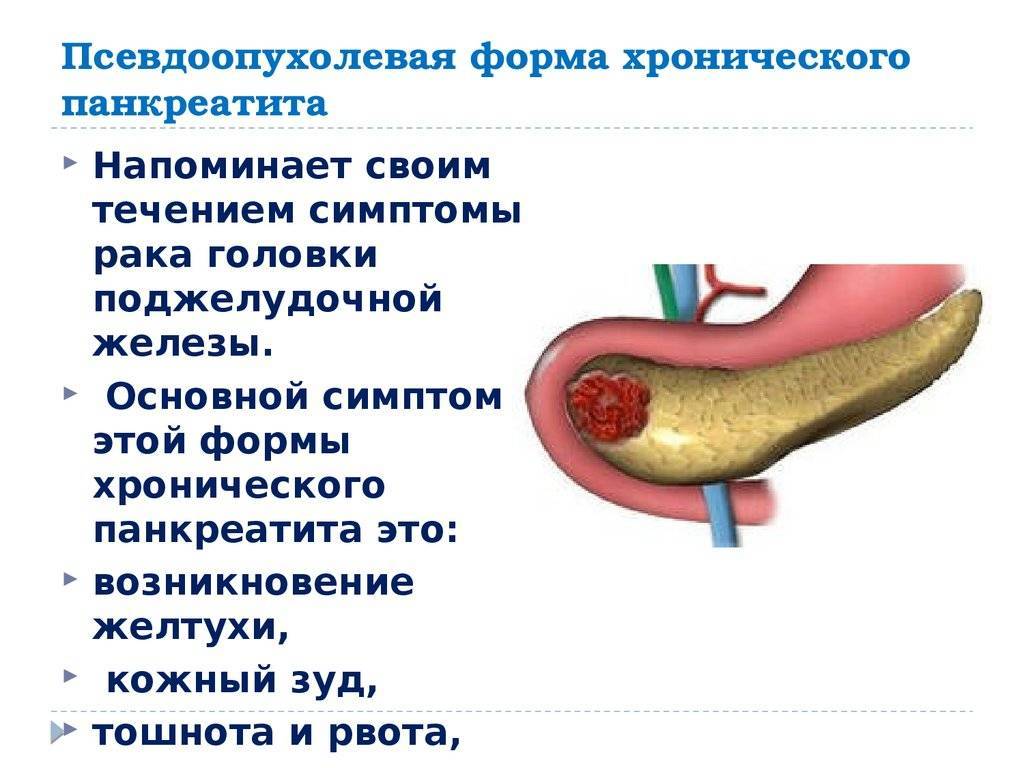
Скорее всего, как и многим другим россиянам, диагноз панкреатита в такой ситуации поставили исключительно по результатам УЗИ. Грамотный специалист по ультразвуковой диагностике не станет устанавливать диагноз за терапевта, гастроэнтеролога или хирурга. Он только опишет изменения и предложит коллеге самому интерпретировать изменения поджелудочной железы. Нередко так называемые диффузные изменения поджелудочной железы становятся поводом поставить диагноз панкреатита человеку вообще без каких-либо симптомов. Это неправильно.
Достоверно судить о панкреатите при УЗИ, строго говоря, можно только обнаружив явные осложнения заболевания — сужения и расширения протока, кальцинаты, кисты.
Да и у ультразвукового метода, как у любого способа диагностики, возможности не безграничны. При настоящем панкреатите предпочтение отдаётся магнитно-резонансной или эндоскопической холангиопанкреатографии. При этих методах получают очень точное изображение протоков поджелудочной железы.
Диффузные изменения поджелудочной железы чаще всего оказываются довольно безобидным накоплением в железе жировой ткани. При отсутствии типичных симптомов хронического панкреатита — изматывающей боли после еды у человека, уже перенёсшего когда-то острый панкреатит, такая ультразвуковая картинка должна всего лишь стать поводом проверить холестерин и, возможно, активнее бороться с избыточной массой тела. Кроме того, очень часто за хронический панкреатит принимают самые частые заболевания в гастроэнтерологии — функциональные расстройства, например синдром раздражённого кишечника. Это неопасное, но очень неприятное заболевание, при котором кишка становится слишком чувствительна к растяжению газом и пищей, реагируя спазмом (коликами). Очень часто такая функциональная боль (то есть боль, не связанная с воспалением или опухолью) возникает у людей, пребывающих в постоянном стрессе. Потому и лечение функциональной боли — это не только приём лекарств-спазмолитиков и других гастроэнтерологических препаратов, но и работа с психоэмоциональным состоянием: когнитивно-поведенческая психотерапия, увеличение физической активности и даже йога.
Виды воспалений поджелудочной железы у детей
Острый панкреатит у детей развивается при инфекционном поражении поджелудочной железы или вследствие травм органа. Заболевание может быть вызвано перееданием и употреблением очень жирных блюд.
Острая форма патологии опасна развитием других заболеваний, например, гнойного перитонита. Поэтому при симптомах панкреатита без промедления обращайтесь за медицинской помощью.
Хронический детский панкреатит
Основной причиной развития хронической формы является генетическая предрасположенность к болезни. Риск заболевания увеличивается, если патология была диагностирована у родителей или близких родственников.
При панкреатите ребенок страдает от ноющих болей под грудью, которые обостряются после приема острой и жирной пищи, а также после сильных психоэмоциональных нагрузок. Несвоевременное лечение может привести к нарушению функции и изменению тканей поджелудочной железы. Самолечение абсолютно противопоказано, оно лишь усугубит заболевание.
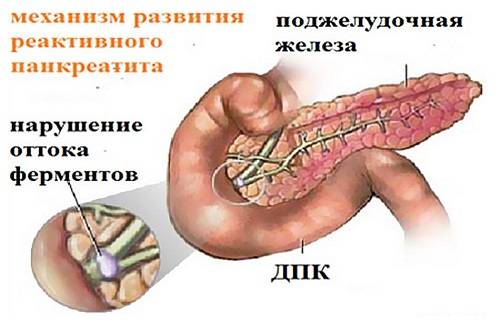
Реактивный панкреатит
Данная форма болезни развивается на фоне токсического поражения, воздействия раздражителя, после перенесенной ОРВИ или иных воспалительных процессов. Основные признаки панкреатита у детей:
- Изжога;
- Газообразование;
- Нарастающая боль после приема пищи;
- Тошнота и рвота, наличие слизи в рвотной массе.
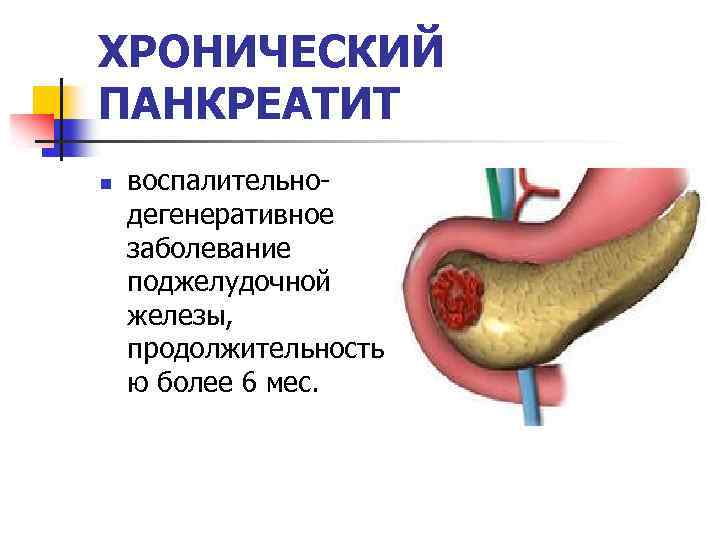
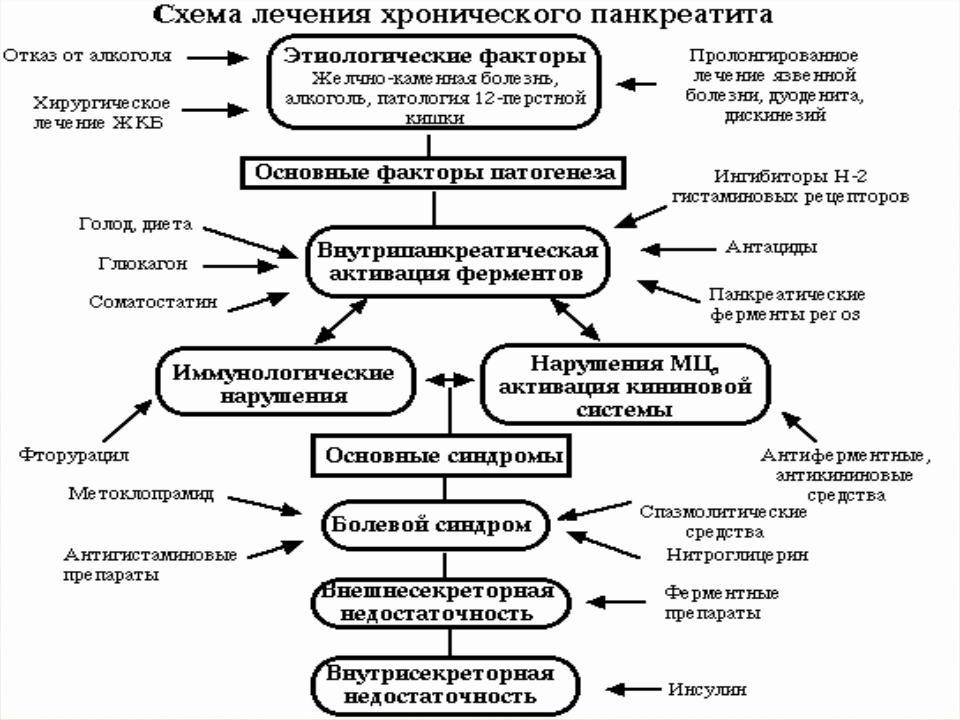
Лечение хронического панкреатита
Ответ на вопрос «как вылечить хронический панкреатит» даже для современных врачей остается открытым. Схема лечения определяется врачом для каждого отдельного случая. Главное – терапия должна быть комплексной, воздействующей на главную причину болезни.
Лечение хронического панкреатита включает2,3,4:
- немедленный отказ от вредных привычек. Курение и злоупотребление крепкими алкогольными напитками обостряют течение воспалительного процесса и способствует последующему развитию заболевания;
- строгое соблюдение диеты. Повседневный рацион должен содержать высококалорийную пищу, без острых блюд, соли и сахара в чистом виде. Принимать пищу следует часто, небольшими порциями. При обострении хронического панкреатита назначается лечебное голодание, которое поможет остановить секрецию поджелудочной железы и ослабить боль. После 1-3 «голодных» дней пациента переводят на специальную диету;
- основная терапия. В данном случае речь идет о приеме препаратов следующего типа: спазмолитики и анальгетики, антисекреторные и дезинтоксикационные лекарственные средства. Лечение проводят под наблюдением врача с точным соблюдением указаний;
- прием ферментных препаратов, задача которых — компенсировать нарушенную работу поджелудочной железы. Дело в том, что поджелудочная железа не восстанавливается (это не печень), и потому работать в полную силу при хроническом панкреатите уже не сможет. Именно поэтому первой линией терапии являются ферментные препараты, которые должны приниматься пожизненно. Примером ферментного препарата, назначаемого при хроническом панкреатите, является Креон;
- комплексную терапию. Может включать прием спазмолитиков или анальгетиков, антисекреторных и дезинтоксикационных лекарственных средств. Терапию проводят под наблюдением врача с точным соблюдением указаний;
- прием противовоспалительных и болеутоляющих средств, облегающих самочувствие пациента;
- фитотерапия, которая может назначаться в период ремиссии только по назначению врача.
Что делать, если обострение панкреатита застигло внезапно, а скорая помощь еще не прибыла? До приезда врачей нужно лечь, постараться максимально расслабить мышцы живота и приложить к больному месту грелку с холодной водой. Не стоит принимать обезболивающие препараты и любые другие медикаменты – это помешает правильной диагностике. И, конечно же, под строгим запретом любая еда и напитки, даже простая вода, ведь любая пища или жидкость могут спровоцировать усиление боли3.
Как лечить хронический панкреатит
В целом смысл лечения хронического панкреатита — устранить боль. Для этого используют противовоспалительные препараты, например парацетамол. Часто людям с хроническим панкреатитом назначают ферменты. Увы, это далеко не всегда облегчает болевые ощущения. Раньше предполагалось, что добавление в пищу ферментов уменьшит нагрузку на поджелудочную железу — ей не придется выделять собственные ферменты. На деле все не так просто: секреторная (выделительная) активность железы зависит совсем от других веществ — гормонов, например секретина. На их продукцию больше влияет жирность пищи и регулярность ее приема, чем содержание в кишке ферментов-лекарств. Тем не менее ферменты при хроническом панкреатите обязательно назначают (нередко пожизненно), если появились признаки плохой секреции собственных ферментов (вздутие, жидкий стул). Ферменты всегда пьют непосредственно вместе с едой: «между ложками». По этой же причине неграмотно назначать приём ферментов «столько-то раз в день». Правильнее предупредить человека с заболеванием, что препарат следует носить с собой и принимать при любом употреблении пищи.
Диета при хроническом панкреатите облегчает течение заболевания, хотя точно определить список возможных продуктов с первого раза сложно. Однозначно нельзя употреблять разве что алкоголь, однако традиционно рекомендуют есть меньше жирной пищи и чаще перекусывать, отдавая предпочтение медленным углеводам — фруктам и овощам. Готовка исключительно на пару — не самый подтверждённый способ облегчить течение панкреатита, гораздо важнее не злоупотреблять очень пряной пищей. Грубо говоря, от куриной котлеты, пусть и прожаренной без обильного добавления приправ, вреда, скорее всего, не будет.
Главное при лечении хронического панкреатита — убрать причину заболевания.
Если человек страдает алкоголизмом или курит, направить его к наркологу (курение само по себе не вызывает панкреатит, но учащает обострения). Если панкреатит случился из-за камней в желчном пузыре — удалить пузырь. Если в организме нарушен обмен жиров — проконсультироваться у кардиолога и подобрать лечение препаратами, снижающими уровень липопротеидов и триглицеридов, подобрать диету.
Лечение острого панкреатита
Важным является адекватная инфузионная терапия; иногда требуется до 6-8 л/день жидкостей, содержащих необходимые электролиты. Неадекватная инфузионная терапия острого панкреата увеличивает риск развития панкреонекроза.
Показано исключение приема пищи до уменьшения признаков воспаления (т. е. исчезновение боли и болезненности при пальпации, нормализация амилазы сыворотки, появление аппетита и субъективное улучшение). Голод может быть необходим в течение нескольких дней, при умеренном панкреатите, до нескольких недель при тяжелом течении. Чтобы компенсировать отсутствие энтерального питания в случаях тяжелого течения заболевания, в первые несколько дней необходим перевод пациентов на полное парентеральное питание.
Лечение боли при остром панкреатите требует парентерального введения опиатов, которые необходимо назначать в адекватных дозах. Несмотря на то что морфий может вызывать спазм сфинктера Одди, это имеет сомнительное клиническое значение. Для облегчения рвоты следует назначить противорвотные препараты (напр., прохлорперазин 5-10 мг в/в каждые 6 часов). В случае сохранения выраженной рвоты или симптомов кишечной непроходимости требуется назогастральное зондирование.
Назначаются парентерально Н2-блокаторы или ингибиторы протонной помпы. Попытки уменьшить панкреатическую секрецию медикаментами (напр., антихолинергические средства, глюкагон, соматостатин, октреотид) не имеют никакой доказанной эффективности.
Пациенты с тяжелым острым панкреатитом требуют лечения в ОИТР, особенно при гипотонии, олигурии, показателе Рэнсона 3, APACHE II 8 или при панкреонекрозе > 30% по данным КТ. В ОИТР показатели жизненных функций и диурез должны контролироваться каждый час; параметры метаболизма (гематокрит, глюкоза и электролиты) — определяться каждые 8 часов; газы артериальной крови определяются по необходимости; в случае неустойчивой гемодинамики или для определения объема переливаемой жидкости измерение линейного центрального венозного давления или катетером Суона-Ганца проводится каждые 6 часов. Общий анализ крови, количество тромбоцитов, показатели коагуляции, общий белок и альбумин, азот мочевины крови, креатинин, Са и Мд определяются ежедневно.
При гипоксемии проводится лечение острого панкреата увлажненным кислородом через маску или носовые трубки. При сохранении гипоксемии или развитии респираторного дистресс-синдрома взрослых показана вспомогательная вентиляция
В случае повышения уровня глюкозы более чем на 170-200 мг/дл (9,4-11,1 ммоль/л) показано осторожное подкожное или в/в введение инсулина с тщательным мониторированием. Гипокальциемия не требует никакого лечения, если не развивается нейромышечная раздражительность; 10-20 мл 10 % раствора глюконата Са в 1 л жидкости для внутривенного введения назначаются в течение более 4-6 часов
Хронические алкоголики и пациенты с выявленной гипомагниемией должны получать сульфат Мд 1 г/л переливаемой жидкости, в общей сложности 2-4 г до нормализации уровня электролита. При развитии почечной недостаточности требуется постоянный контроль уровня Мд сыворотки и осторожное внутривенное введение Мд. С восстановлением нормальных показателей уровня Мд уровни Са сыворотки возвращаются к норме.
Преренальная азотемия нуждается в повышенной инфузионной терапии. При развитии почечной недостаточности показано проведение диализа (обычно перитонеального).
1.Общие сведения
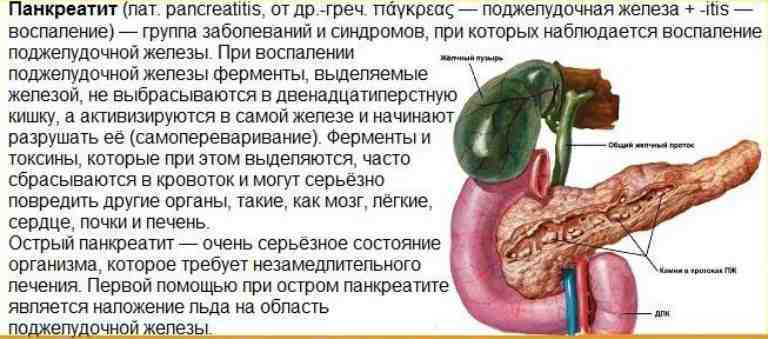
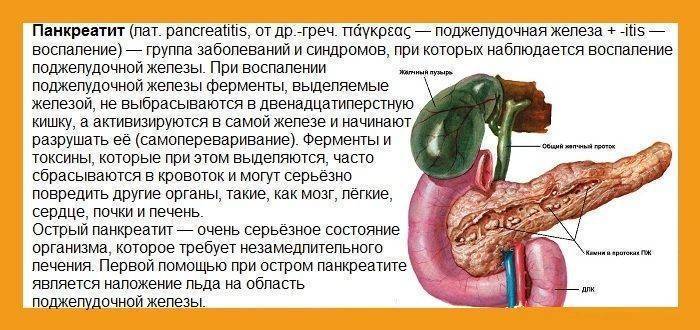
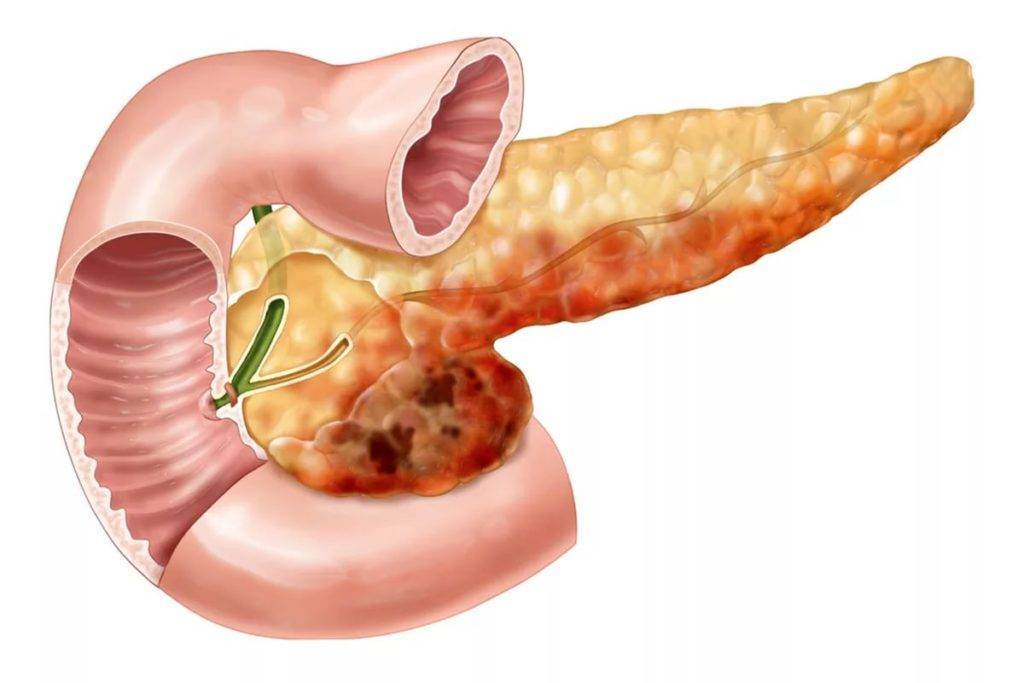
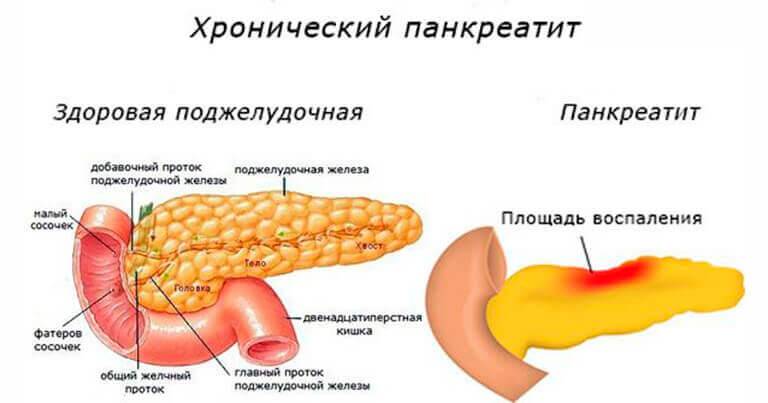
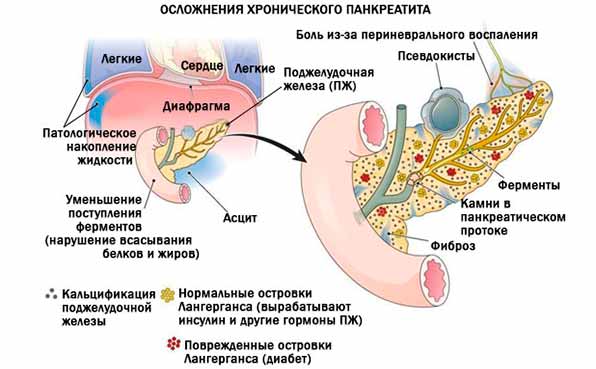
Как и большинство желез внутренней секреции, поджелудочная железа (Pancreas, ПЖЖ) выполняет в организме несколько функций, являясь одним из ключевых элементов как эндокринной, так и пищеварительной систем. Так, через Вирсунгов проток поджелудочная железа выбрасывает в двенадцатиперстную кишку особый ферментный секрет (панкреатический сок), совершенно необходимый, – наряду с желчью, – для нормального расщепления и переваривания пищи. Однако под действием тех или иных неблагоприятных факторов и условий в ПЖЖ может развиться воспалительный процесс, или панкреатит. По типу течения панкреатит может быть как острым, так и хроническим; кроме того, различают ряд клинических форм и вариантов. В целом же, именно острый панкреатит (а не панкреонекроз) чаще всего является первичным диагнозом при неотложной госпитализации, и лишь после обследования констатируется, если он есть, феномен панкреонекроза – для которого, впрочем, в Международной классификации болезней МКБ-10 также предусмотрен отдельный шифр.
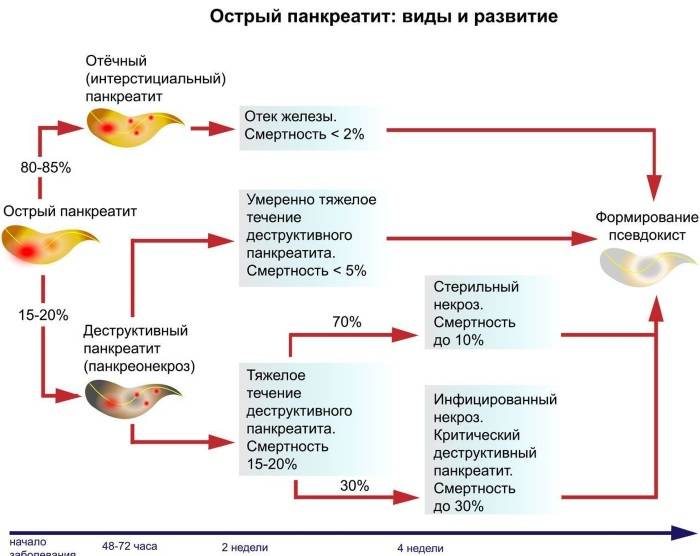
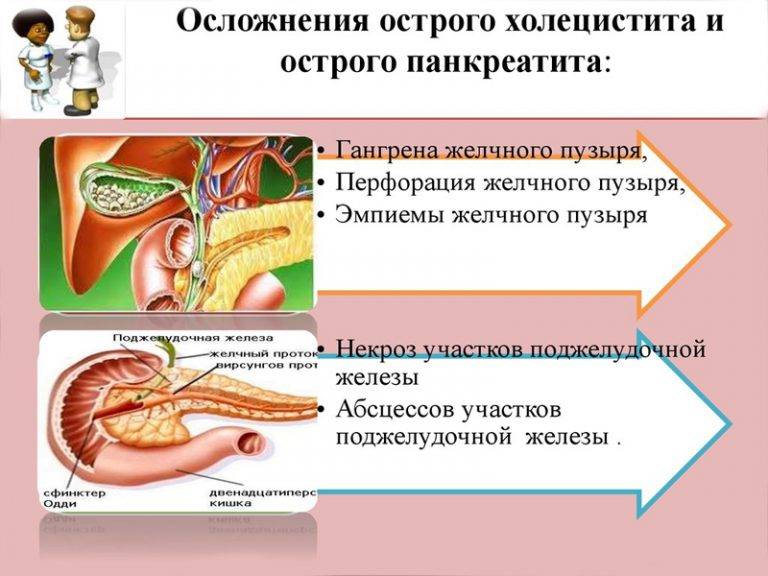
В дословном переводе «панкреонекроз» означает отмирание поджелудочной железы. На патофизиологическом уровне этот процесс обычно описывают как переваривание панкреатическим соком вещества самой железы; как бы мрачно это ни звучало, речь идет о «попытке самоубийства» со стороны данного органа. Существует ряд классификаций панкреонекроза (одни отталкиваются от преимущественной локализации и/или масштабов поражения, другие от характера развития и протекания, третьи от этиопатогенеза, и т.д.); в разных гастроэнтерологических школах разнятся также представления о механизмах и причинах, об оптимальной терапевтической стратегии и пр. Известно, однако, что начавшийся панкреонекроз является одним из самых тяжелых, требующих экстренного вмешательства состояний. После относительно короткой «стерильной» фазы клеточного отмирания, когда присоединяется инфекционный компонент, вероятность летального исхода резко возрастает, достигая, по некоторым оценкам, 80-90% (другие источники приводят данные о 10% летальности для асептической стадии и 30% для инфекционной). Причиной является высокая вероятность гнойного воспаления, абсцесса, перитонита, попадания продуктов распада и инфекционных токсинов в кровь, – с последующим поражением других органов (включая центральную нервную систему, почки, печень и пр.) и развитием, в наиболее тяжелых случаях, полиорганной недостаточности.
Необходимо отметить, что статистика в отношении панкреонекроза неоднозначна и противоречива; в публикациях можно встретить суждения практикующих хирургов и гастроэнтерологов о том, что частота летальных исходов и глубокой инвалидизации при панкреонекрозе неоправданно маскируется путем усреднения с аналогичными показателями по панкреатиту в целом, где картина значительно благоприятней.
Панкреонекроз встречается в любом возрасте, но преимущественно – у наиболее активной и работоспособной части популяции (25-50 лет); зависимость заболеваемости от пола не установлена.
Online-консультации врачей
| Консультация дерматолога |
| Консультация специалиста банка пуповинной крови |
| Консультация пластического хирурга |
| Консультация кардиолога |
| Консультация ортопеда-травматолога |
| Консультация массажиста |
| Консультация пульмонолога |
| Консультация стоматолога |
| Консультация гастроэнтеролога |
| Консультация сурдолога (аудиолога) |
| Консультация специалиста по лазерной косметологии |
| Консультация общих вопросов |
| Консультация детского психолога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация нарколога |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Симптомы реактивного панкреатита
Первые симптомы реактивного панкреатита проявляются довольно быстро. Иногда после действия провоцирующего фактора может пройти всего несколько часов — а болезнь уже даст о себе знать. К наиболее характерным признакам реактивного панкреатита относят1:
- боль в верхней части живота, отдающая к ребрам и лопаткам и усиливающаяся после приема пищи;
- повышенное газообразование;
- тошноту, рвоту со следами желчи;
- незначительное повышение температуры тела;
- снижение артериального давления.
При появлении признаков реактивного панкреатита необходимо обратиться к специалисту, чтобы провести профессиональную диагностику и начать лечение на ранней стадии заболевания.
Диагностика хронического панкреатита
Выявить хронический панкреатит бывает непросто из-за неспецифичной клинической картины. Тошнота, боль в животе, проблемы с пищеварением – эти симптомы присущи многим заболеваниям, например, язве желудка или хроническому холециститу. Поэтому для выявления болезни может потребоваться целый комплекс исследований. Диагностика хронического панкреатита может включать2,3:
- внешний смотр больного. О хроническом панкреатите могут свидетельствовать посиневшие участки кожного покрова на передней и боковой стенке живота. У некоторых пациентов становятся заметными ярко-красные пятна кожных покровов на груди и спине. Прощупывание может выявить болезненность в левом подреберье и верхней трети живота;
- общий и развернутый анализ крови, который показывает наличие воспалительного процесса, исходя из увеличения концентрации лейкоцитов;
- лабораторный анализ крови на предмет выявления маркеров нутритивного статуса;
- анализ на фекальную эластазу кала;
- ультразвуковое исследование. В некоторых случаях ультразвуковое исследование (УЗИ) может выполняться через стенки желудка и двенадцатиперстной кишки, что существенно увеличивает точность обследования. Подобный метод носит название эндоУЗИ и сочетает в себе возможность эндоскопической и ультразвуковой диагностики желудочно-кишечного тракта (ЖКТ);
- компьютерная томография: применяется для определения осложнений панкреатита, связанных с уплотнением поджелудочных тканей.