SQLITE NOT INSTALLED
Лечение Пневмококковой инфекции у детей:
Лечение пневмококковой инфекции должно быть комплексным. Выраженные формы требуют лечения антибиотиками.
Легкие и среднетяжелые формы (такие как бронхит, назофарингит и отит) можно лечить фепоксиметилпенициллином (вепикомбином). Доза 50000—100000 ЕД на 1 кг тела в сутки, разделенная на 4 приема (принимают внутрь). Или назначается пенициллин в аналогичной дозе, 3 раза в сутки, вводится внутримышечно. Курс – от 5 до 7 дней. Другой вариант – назначается азитромицин (сумамед) из расчета 10 мг/кг в день, курс 3 суток.
Больных крупозной пневмонией или менингитом лечат цефалоспориновым антибиотиком 3-го и 4-го поколения. В ходе антибиотикотерапии рекомендуется проверять чувствительность выделенных пневмококков к назначенному препарату и при необходимости его заменять. В последние годы часто выделяют штаммы пневмококков, которые устойчивы ко многим антибиотикам.
Тяжелые формы пневмококковой инфекции лечат не только антибиотиками, но и инфузионной, патогенетической, общеукрепляющей и симптоматической терапией по принципам, аналогичным таковым при иных инфекционных заболеваниях.
При пневмококковом менингите летальные исходы составляют 10-20%. При других формах болезни летальные исходы случаются редко. Смертью болезнь может кончиться у детей с врожденным или приобретенным иммунодефицитом, длительно леченных иммуносупрессивными препаратами, у детей с врожденными уродствами.
Профилактика коклюша
Лучший способ предотвратить коклюш – это вакцинация. Чаще всего врачи вводят вакцину, которая защищает не только от коклюша, но и дифтерии и столбняка – двух других тяжелых заболеваний. Первая доза такой вакцины вводится ребенку в возрасте 2-3 месяцев.
В российском нацкалендаре вакцинация от коклюша проводится в 3 месяца 4,5 месяца и 6 месяцев, а ревакцинация – в полтора года. В ряде развитых стран она проводится в 2,4 и 6 месяцев, а ревакцинация в 18 месяцев и в 6 лет (плюс вакцинация беременных женщин и ближайшего окружения новорожденного ребенка).
Вакцина против коклюша не всегда гладко переносится: на нее бывает повышение температуры; боль, покраснение и отек в месте введения инъекции, а также общее недомогание. Все эти симптомы возникают далеко не у всех людей, а если и возникают, проходят за 2-3 дня после введения вакцины.
Профилактика Коклюша у детей:
Специфическая профилактика против коклюша осуществляется с 1959 года. Активный иммунитет создается с помощью тетракока, АКДС, инфанрикса.
Заболевшего коклюшем ребенка разобщают с одногодками на 25-30 суток с начала болезни. Для детей в возрасте до 7 лет, бывших в контакте с больными и ранее не болевших коклюшем и не привитых (если у них не наблюдается кашля), устанавливается карантин сроком на 14 суток с момента последнего контакта с больным.
Если лечение больного коклюшем ребенка проводится дома, дети до 7 лет, которые имели контакт с ним, не болевшие коклюшем, должны быть разобщены на 25 дней от начала кашля у первого заболевшего ребенка.
Дети, которые переболели коклюшем, и дети от 7-ми лет, не должны быть разобщены, но их ставят под медицинское наблюдение на протяжении 25 суток с начала кашля у заболевшего ребенка. Заключительная дезинфекция не проводится.
В очаге следует провести общие профилактические мероприятия, такие как обеззараживание посуды, проветривание и др.
Детям до 12-ти месяцев, которые не болели коклюшем и не получили прививку, при контакте с заболевшем рекомендуется введение иммуноглобулина человека нормального в дозе 6 мл (по 3 мл через сутки).
Диагностика коклюша
При упорном приступообразном кашле, длительностью более нескольких дней, Вам необходимо посетить врача общего профиля (терапевта), если речь идет о ребенке, то необходимо обратиться к врачу педиатру.
Консультации докторов
На приеме у врача терапевта или педиатра. На приеме доктор выяснит Ваши жалобы, его могут заинтересовать, не было ли контакта с кашляющими больными (в особенности болеющим коклюшем), проводилась ли вакцинация от коклюша. Возможно будет необходимо проведение выслушивания легких и проведение общего анализа крови. Для большей удостоверности диагноза доктор отправит Вас на консультацию ЛОР врача или врача инфекциониста. На приеме у ЛОР врача Доктора будет интересовать состояние слизистой гортани и зева. Для этого доктор осмотрит с помощью специального отражающего зеркала или фонарика слизистую гортани. Признаками коклюша при осмотре послужит отечность слизистой, наличие в них кровоизлияний, легкого слизисто-гнойного экссудата. На приеме у врача инфекциониста Доктор выслушает Ваши жалобы. Может поинтересоваться возможными контактами с кашляющими и болеющими коклюшем больными. Обычно окончательный диагноз выставляется по результатам лабораторных анализов, на которые Вас и отправит врач инфекционист.
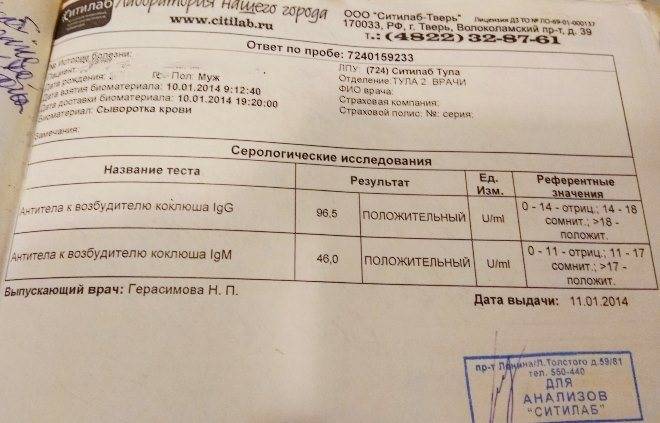
Лабораторная диагностика коклюша
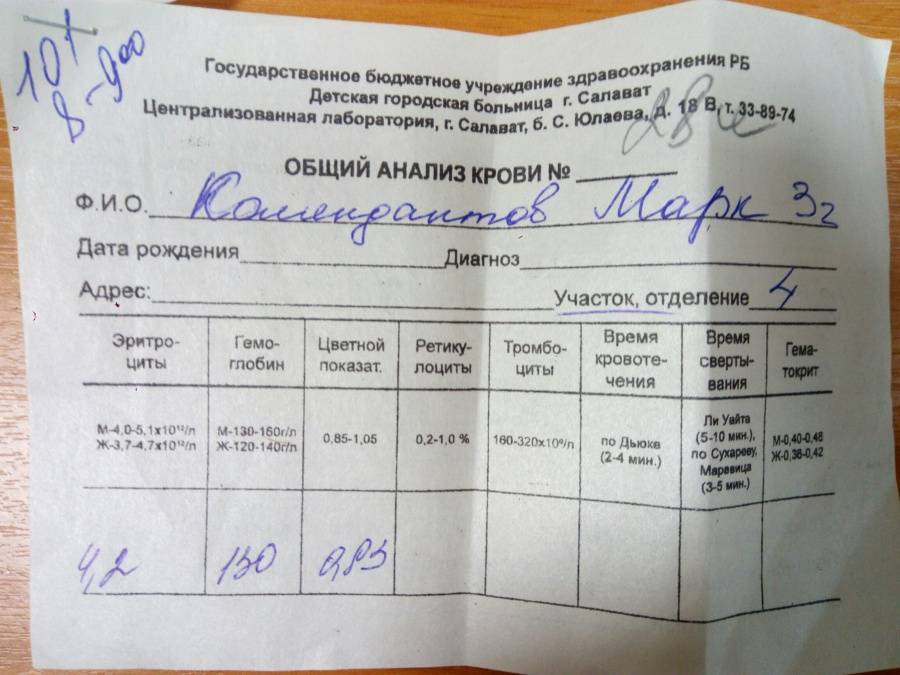
Общий анализ крови Выявляет общие признаки воспаления в оргнизме.
- Повышен уровень лейкоцитов
- Повышен уровень Лимфоцитов
- СОЭ в норме
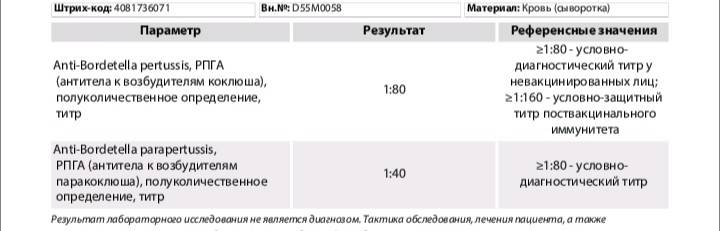
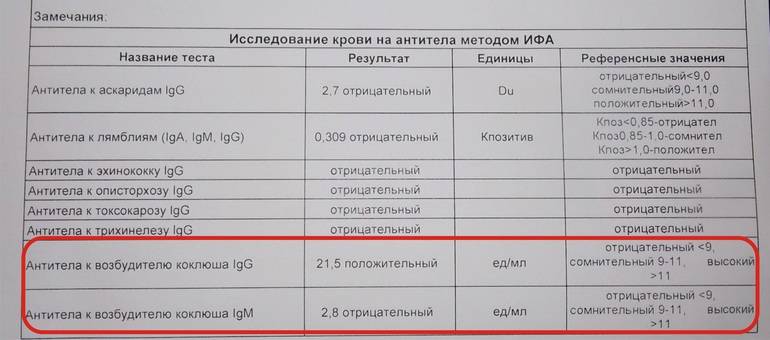
Бактериологическое исследование Забор материала производят несколькими способами: при откашливании собирают выделившуюся скудную мокроту и помещают ее на питательную среду. Другой способ – мазок со слизистой глотки. Производится утром натощак или спустя 2-3 часа после приема пищи. Собранный материал помещается в специальную питательную среду. Однако результата придется ждать долго, 5-7 суток. Серологические анализы Реакция прямой гемагглютинации (РПГА), реакция непрямой гемагглютинации (РНГА) Данная методика исследования крови позволяет выявить антитела к возбудителю коклюша. Результат может быть положительным (подтверждение диагноза Коклюша) и отрицательным (исключение). ИФА (Иммуноферментный анализ) Сейчас имеются экспресс тесты, позволяющие выявить методом ИФА выставить диагноз коклюша. Результат может быть положительным (подтверждение диагноза Коклюша) и отрицательным (исключение) ПЦР (Полимеразная цепная реакция) Позволяет выявить возбудителя в течение нескольких дней. Результат может быть положительным (подтверждение диагноза Коклюша) и отрицательным (исключение).
Вакцинация
На российском рынке представлен ряд импортных комбинированных препаратов, которые содержат 4-5-6 вакцин в одном шприце (Инфанрикс гекса, Пентаксим, Тетраксим и тд), все они содержат бесклеточный коклюшный компонент. Это облегчает переносимость вакцины, но увеличивает ее стоимость. В российском нацкалендаре предполагается вакцинация цельноклеточной вакциной АКДС. Такая вакцина тяжелее переносится детьми, однако дает более надежный иммунитет против коклюша, и потому до сих пор является «золотым стандартом» вакцинации против коклюша, по мнению Всемирной Организации Здравоохранения (ВОЗ).
Диагностика паракоклюша у детей
Паракоклюш клинические рекомендации у детей может иметь только после постановки диагноза. В этом аспекте грамотная диагностика занимает первостепенное положение. Паракоклюш невозможно поставить только по клинической картине и жалобам в анамнезе. В этом бывает врачебная ошибка. Подсказкой может быть наличие контакта с ранее инфицированным ребенком. В этом случае вероятность заражения высокая. Анализы на коклюш и паракоклюш у детей – серологический метод и основная диагностическая процедура. Результаты позволяют исследовать наличие антител в крови. Они представляют собой иммунную защиту организма и инструмент борьбы с бактериями. Бактериологический метод диагностики состоит в обнаружении грамотрицательных палочек в слизи. Анализы на паракоклюш у детей в этом случае берут с задней стенки глотки (мазок). Для дополнения картины делают анализ мочи.
Диагностика Коклюша у детей:
В спазматический период диагностика коклюша довольно простая. Для диагностики опираются на такие симптомы как спазматический кашель с репризами, отхождение тягучей вязкой мокроты, в частых случаях – рвота после приступа, одуловатое лицо больного. На уздечке бывает язва от того, что язык в приступе кашля максимально высунут изо рта.
Коклюш также диагностируют на основе последовательной смены периодов заболевания, которые были перечислены выше. Важны изменения в периферической крови: выраженный лейкоцитоз и лимфоцитоз, СОЭ в норме.
Коклюш у детей в катаральном периоде выявить трудно. Врачи ориентируются на стойкий навязчивый кашель, полное отсутствие физикальных изменений в легких, возникновение рвоты во время кашля, неэффективность проводимой терапии, характерные гематологические изменения.
Используют методы лабораторной диагностики коклюша у детей. Выделяют возбудителя заболевания. Биоматериал берут методом «кашлевых пластинок» с помощью сухого тампона или тампона, увлажненного питательной средой, и засевают на элективные среды.
Коклюш выявляют иногда с помощью экспресс-диагностики, а именно – иммунофлюоресцентным методом. Для этого необходимы мазки слизи, которые берутся из носоглотки.
Проводят серологическую диагностику с помощью таких методов как РСК, РА, РПГА. У детей до 2-х лет результаты в частых случаях отрицательны.
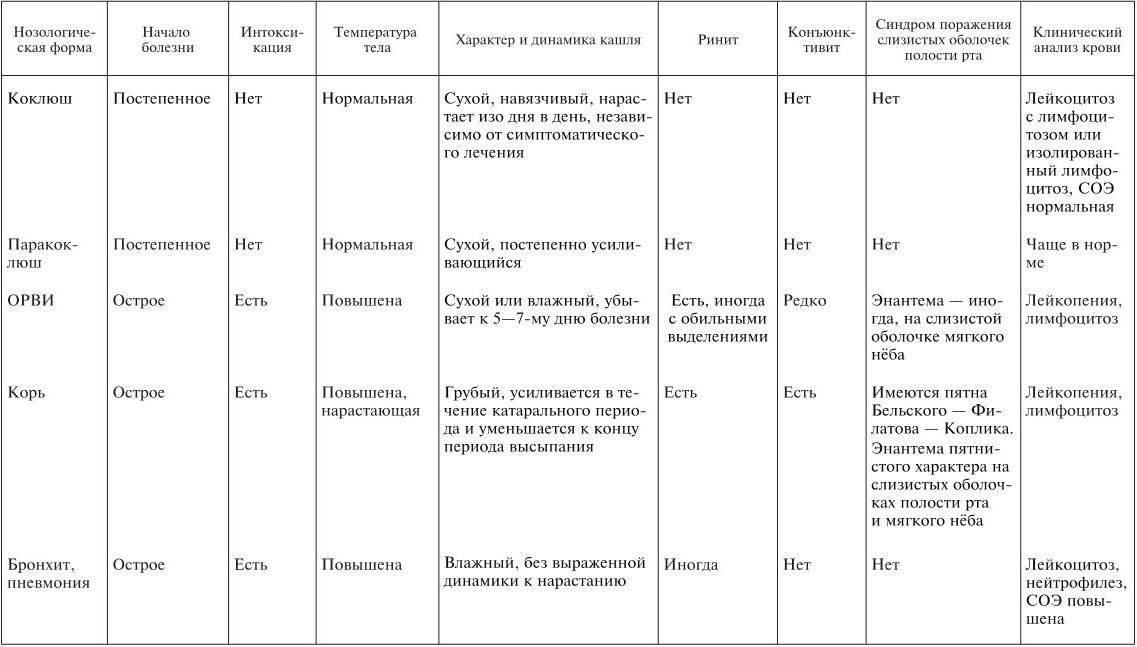
Коклюш в катаральном периоде отличают при диагностике от ОРВИ, таких как парагрипп, грипп, респираторно-синцитиальная инфекция аденовирусная инфекция. В отличие от ОРВИ, при коклюше слабо выражены катаральные явления на слизистой оболочке носа и ротоглотки, в частых случаях температура тела нормальная, интоксикация отсутствует, кашель прогрессирует, не смотря на лечение, наблюдается высокий лейкоцитоз и лимфоцитоз.
В спазматическом периоде коклюш похож на ОРВИ, протекающие с туберкулезным бронхоаденитом, с обструктивным синдромом и пр.
Диагноз коклюша помогают установить эпидемиологические данные, гематологические сдвиги, типичный спазматический кашель с репризами, цикличность болезни.
Более сложная дифференциация коклюша и паракоклюша, при последнем кашель может носить спазматический характер. У паракоклюша более легкое течение. Коклюшеподобный кашель длится от 2-3- суток до 2 недель. В крови изменений, как правило, нет. Для диагностики решающее значение имеют бактериологические и серологические исследования.
Профилактика паракоклюша у детей
Коклюш и паракоклюш симптомы у детей проявляют одинаковые, но с разной степенью интоксикации. На это влияет патогенность возбудителя. Чтоб не сталкиваться с этими заболеваниями в агрессивной форме, рекомендуется вакцинироваться в соответствии с утвержденным календарем прививок. Стоит понимать, что вакцина АКДС не дает гарантию отсутствия рисков заболеть. Ее цель – иммунизация. Она снижает риск развития осложнений и тяжелого протекания болезни, вплоть до летального исхода.
Для ограничения распространения инфекции больной ребенок должен быть изолирован на 25 дней. Допускать в коллективы можно только после получения двух отрицательных результатов бактериологического анализа. Следует придерживаться общих эпидемиологических рекомендаций. Дети в возрасте до 7 лет, которые имели контакт с бактерионосителями, должны быть исключены из коллектива минимум на 14 дней. Это инкубационный период, в течение которого сложно определить наличие бактериальной инфекции при отсутствующей симптоматике. Паракоклюш у детей лечение начинает получать после появления сухого кашля в анамнезе. Стандартные меры профилактики состоят в избегании мест с большим скоплением людей. Рекомендуется закалять детей, соблюдать режим дня, сбалансировано питаться, чтобы организм поддерживал силы и иммунитет для борьбы с различными бактериями.
Лечение
Астматический бронхит у детей и взрослых относится к классическим расстройствам Слизь и Слизь-Ветер. Врачи нашей клиники имеют большой опыт успешного лечения таких заболеваний.
1-й этап. Диагностика.
На первом этапе врач подробно исследует дисбаланс, который произошел в организме. Он детально расспрашивает об истории болезни, характере питания, образе жизни, фиксируя проявления дисбаланса Ветра и Слизи по внешним признакам, психоэмоциональным проявлениям, обязательно выслушивает дыхание.
2-й этап. Лечебный курс.
Курс лечения состоит из комплексных сеансов, которые включают несколько процедур, на фоне приема фитопрепаратов, коррекции питания.
1. Моксотерапия.
Это основной метод лечения хронического бронхита, кашля, астматического бронхита и бронхиальной астмы. Прогревание биоактивных точек выполняется полынными иглами или горячими, тлеющими конусами (полынными, угольными).
Схема рефлексотерапии определяется индивидуально на основе наработанных, хорошо показавших себя методик.
Благодаря этой процедуре:
- проходит воспаление в бронхах и других органах дыхания,
- нормализуются выработка слизи и ее свойства,
- прекращаются приступы кашля, реакция на аллергены или иные провоцирующие факторы,
- повышается местный и общий иммунитет,
- просвет дыхательных путей восстанавливается, проходит одышка,
- дыхание становится свободным, глубоким и чистым.
2. Иглоукалывание.
Эта процедура устраняет нервный фактор развития астматического бронхита, улучшает психоэмоциональный баланс, восстанавливает свободное движение энергии по меридианам тела, улучшая энергетику тела. Благодаря этой процедуре исчезают спазмы дыхательных путей, становится свободным дыхание.3. Фитопрепараты
Тибетские и китайские фитопрепараты устраняют воспаление, повышают местный иммунитет и восстанавливают баланс иммунной системы в целом, помогает прекращению приступов кашля, аллергических реакций, улучшают психоэмоциональное состояние.
Дополнительно могут использоваться коррекция питания, вакуум-терапия, стоунтерапия, массаж и другие методы для достижения максимального общего лечебного эффекта.
Диагностика Парагриппа у детей:
Если у ребенка развивается острое лихорадочное заболевание с катаральными явлениями и синдромом крупа, возникает подозрение на парагрипп. Чтобы диагностировать парагриппозную инфекцию, нужно взять в учет ранний возраст ребенка и правильно оценить эпидемиологические данные.
Лабораторная диагностика
Выделение парагриппозного вируса из носоглоточных смывов не проводится, т. к. методы культивирования недостаточно чувствительны. Используют серологическую диагностику – РСК, РТГА и РН. На парагрипп указывает нарастание титра специфических антител в динамике заболевания в 4 раза и более. Иммунофлюоресцентный метод исследования с мечеными сыворотками против вирусов парагриппа всех типов применяют для экспресс-диагностики. Результаты можно получить очень быстро.
Дифференциальная диагностика
Парагрипп отличают от других респираторных вирусных заболеваний, которые имеют иную этиологию, в том числе от гриппа, аденовирусных болезней и пр. Парагрипп диагностируют от синдрому крупа, который возникает на начальном этапе болезни, при этом симптомы интоксикации выражены не резко. Этиологию болезни окончательно устанавливают после лабораторной диагностики, потому что симптомы парагриппа очень похожи на симптомы гриппа, ОРЗ или других вирусных заболеваниях.
Не стоит переживать, если у вашего ребенка выявлен парагрипп. Поскольку прогноз благоприятный. Вероятность летального исхода практически равна нулю (летальный исход можно возникнуть только при тяжелых осложнениях бактериального характера, и если лечение не было начато вовремя или совсем не начато).
Ремдесивир
Ремдесивир применяют для лечения лихорадки Эбола. Канадские ученые из Университета Альберты выяснили, что препарат блокирует размножение коронавируса. Исследования доказали эффективность противовирусного средства при лечении респираторного синдрома MERS и атипичной пневмонии SARS-CoV, структура РНК которых аналогична коронавирусу. Вирусологи получили идентичные результаты в случае с SARS-CoV-2, вызывающим COVID-19, и пришли к выводу, что ремдесивир можно использовать для лечения. New England Journal of Medicine также опубликовал результаты исследования, в ходе которого применение препарата улучшило состояние 68% пациентов. Премьер-министр Японии Синдзо Абэ 28 апреля заявил в парламенте, что планирует разрешить использование ремдесевира для лечения COVID-19. В США препарат прошел успешные испытания, и 2 мая Управление по санитарному надзору экстренно выдало разрешение на его применение.
Патогенез (что происходит?) во время Парагриппа у детей:
Вирус, находящийся в капельках пыли и зараженной слюны, оседает на слизистых оболочках верхних дыхательных путей. Так он попадает в клетки эпителия носа и гортани. В эпителиальных клетках начинается дистрофия и некробиоз, что в итоге приводит к полному разрушению клеток эпителия.
Воспалительный процесс имеет местный характер. Постепенно происходит накопление слизистого экссудата, возникает отечность. В области гортани происходят наибольшие изменения, потому высок риск возникновения синдрома крупа. Затем вирус попадает в кровоток, вызывая общую интоксикацию. Это является причиной повышения температуры тела, возникают головные боли и т. д.
В развитии заболевания могут иметь значение сенсибилизация вирусными антигенами и продуктами полураспада эпителиальных клеток, а также бактериальная инфекция, возникающая в результате как активации эндогенной флоры, так и экзогенного инфицирования. Этому способствует снижение иммунной защиты. Циркуляция в кровотоке вирусных антигенов вызывает процесс выработки комплементсвязывающих, вируснейтрализующих и гемагглютинирующих антител, которые призваны помочь организму выздороветь.
Но титр специфических антител снижается после выздоровления организма. Это приводит к тому, что переболевшему ребенку уже не грозят тяжелые формы болезни, но повторное заражение вирусом не исключено. То, что ребенок может за год несколько раз переболеть парагриппом, доказывает, что иммунитет после выздоровления утрачивается быстро.
Морфологические изменения при парагриппе схожи с гриппозными, но парагрипп больше поражает гортань. Разрастания эпителия (сравнительно небольшие) наблюдаются в слизистой оболочке бронхиол и мелких бронхов. По сравнению с гриппом, парагрипп вызывает меньшие сосудистые и микроциркуляторные нарушения.
Течение болезни. Если парагрипп протекает в неусложненных формах, то длительность болезни составляет около 7-10 дней. До 2-3 дней наблюдается повышение температуры тела и интоксикация. За 10 дней обычно пропадают насморк и кашель.
В периферической крови при анализе отмечают умеренный лецкоцитоз (в начале заболевания). Позже наблюдается небольшое повышение СОЭ и лейкопения.
Осложнения. Парагрипп перетекает в осложненные формы только при наличии бактериальной флоры. Тогда у ребенка появляется ангина, пневмония, отит и синусит. Дети раннего возраста больше подвержены описанным процессам. Осложнения могут начаться как в начале болезни, так и на более поздних сроках. Температура тела в таких случаях еще больше повышается, интоксикации усиливается.
При появлении пневмонии кашель ребенка становится более сильным. В легких, которые поражены пневмонией, наблюдаются изменения, которые можно выявить с помощью перкуссии и аускультации. Отит у самых маленьких можно определить по таким признакам: ребенок проявляет беспокойство, крутит головкой, плачет, плохо засыпает или отказывается спать. Легкое надавливание на козелок уха вызывает у малыша плача и крик. Чаще всего диагностируют катаральный отит, но встречается и гнойный.
Среди осложнений парагриппа выделяются и синдром крупа, но только если он появляется после 3-5 суток после начала болезни. Круп в таких случаях возникает из-за присоединения бактериальной инфекции. Течение крупа в таком случае длительное и тяжелое, симптомы могут периодически усиливаться и ослабевать. При бактериальных осложнениях парагриппа в крови выявляют нейтрофилез с палочкоядерным сдвигом, лейкоцитоз, СОЭ повышается.
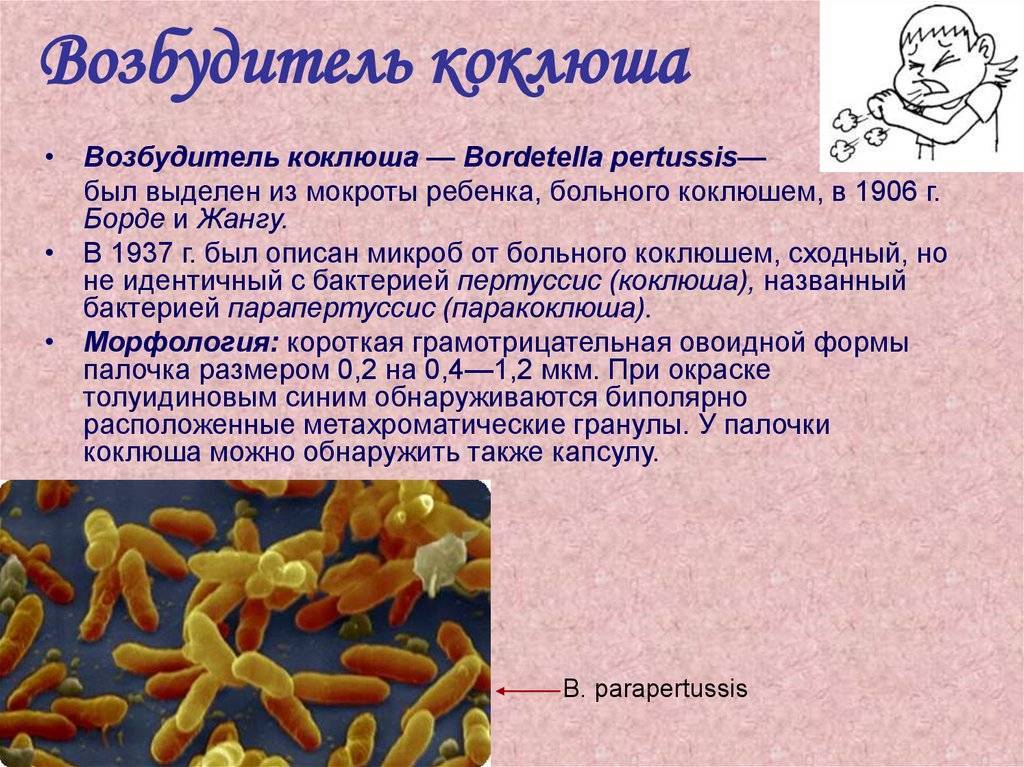
Чем вызваны основные проявления коклюша?
На начальном этапе болезни коклюшная бордетелла вырабатывает ещё несколько токсичных продуктов, которые помогают ей прикрепляться к клеткам и губить их. Разнообразными вредными свойствами обладает трахеальный цитотоксин, поражающий клетки бронхиального дерева, нарушая колебания ресничек эпителия, по которым катятся вверх – на выброс – залетевшие с воздушным потоком пылинки и частички, удаляется мокрота. Он обрушивает всю первичную защиту легких. Трахеальный цитотоксин – основная причина специфического проявления коклюша — приступов кашля.
Тем не менее, постепенно бордетелла слабеет, уже в кашлевой период постепенно утрачивает агрессивность и вообще сильно меняет свои свойства.
Только квалифицированный врач-инфекционист, имеющий широкие диагностические возможности, способен быстро провести дифференциальный диагноз и выявить причину патологического состояния, и всё это возможно в клинике «Медицина 24/7».
К каким докторам следует обращаться если у Вас Парагрипп у детей:
Педиатр
Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Парагриппа у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Online-консультации врачей
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация невролога |
| Консультация детского невролога |
| Консультация сурдолога (аудиолога) |
| Консультация пластического хирурга |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация дерматолога |
| Консультация массажиста |
| Консультация педиатра-аллерголога |
| Консультация специалиста банка пуповинной крови |
| Консультация эндоскописта |
| Консультация нарколога |
| Консультация детского психолога |
| Консультация нефролога |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Патогенез (что происходит?) во время Паракоклюша у детей:
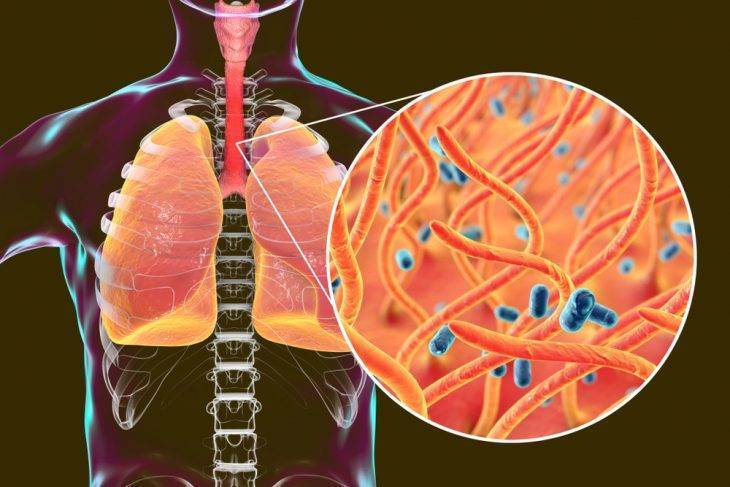
Возбудитель попадает на слизистую оболочку дыхательных путей, где заселяется в клетках цилиндрического реснитчатого эпителия гортани, трахеи и бронхов.
Бактерии продуцируют цитотоксины и дерматонекротоксины, что приводит к возникновению и прогрессированию воспалительного процесса. Действие токсинов определяет катаральную стадию развития заболевания. Пока ребенок болеет, бактерии размножаются только на поверхности эпителия воздухоносных путей, а внутрь клеток не попадают и не «расходятся» по кровотоку.
После распада бактерий выделяется коклюшный токсин, который приводит к спазматическому кашлю. Также предполагают, что токсины приводят к лимфоцитозу, гипогликемии и повышенной чувствительности к гистамину. В дыхательном центре продолговатого мозга постепенно закрепляется кашлевой рефлекс, что приводит к тому, что приступы кашля становятся более сильными и частыми. К кашлю приводят разные неспецифические раздражители по типу прикосновения, боли, звука и проч.
Данные процессы приводят к нарушению ритма дыхания и расстройствам газообмена. Расстраивается гемодинамика и повышается проницаемость сосудов, что становится причиной появления геморрагических симптомов, а также признаков гипоксии и ацидоза.
Если длительно пребывающий очаг возбуждения из дыхательного центра переходит на соседние центры продолговатого мозга, например сосудистый, рвотный, то у больного ребенка появляются такие симптомы как рвота после кашлевого приступа, спазмы сосудов, повышение артериального давления, а в некоторых случаях и судороги.
Коклюшный токсин и аденилатциклаза снижают активность факторов неспецифической защиты организма, потому к болезни может присоединиться бактериальная инфекция, вызывая вторичные заболевания. Также незавершённость фагоцитоза, и снижение активности факторов неспецифической защиты организма может привести к тому, что ребенок становится носителем болезни, заражая окружающих.
Патоморфологические изменения при коклюше обычно выражены мало и неспецифичны, однако при развитии осложнений они могут быть многочисленными и носить разнообразный характер. В лёгких могут развиться явления гемо- и лимфостаза, есть вероятность пневмонии, эмфиземы, ателектазов. В головном мозге ребенка может быть расширение сосудов, кровоизлияния.
Диагностика и лечение инфекционного заболевания
При подозрении на паракоклюш диагностика позволит специалисту подтвердить диагноз, чтобы подобрать правильную методику лечения. Процедуры исследования включают:
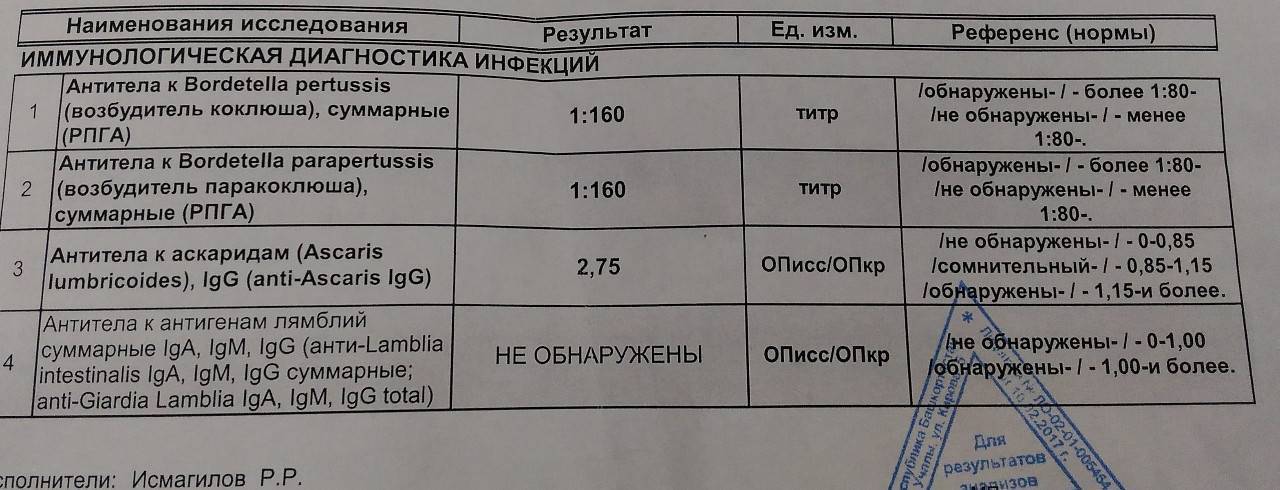
- анализ крови на коклюш и паракоклюш;
- посев мазка (берется из задней стенки глотки);
- рентгенографическое исследование;
- иммунологический анализ;
- кровь на антитела к паракоклюшу.
По результатам диагностики врач устанавливает точный диагноз и дает назначения. Лечебный курс направлен на устранение симптоматических признаков болезни.
Эффективные препараты для лечения паракоклюша:
- муколитические и отхаркивающие средства;
- спазмолитики;
- бронходилататоры;
- антигистаминные препараты;
- при осложнениях в назначения добавляются антибиотики.
Для скорейшего выздоровления педиатр рекомендует родителям ребенка соблюдать такие профилактические меры:
- исключить контакт с раздражителями;
- ежедневные прогулки на свежем воздухе;
- в комнате, где находится больной ребенок, регулярно проводить влажные уборки, также не помешает увлажнение воздуха с применением специальных устройств;
- соблюдение режима дня;
- диетическое питание, предусматривающее исключение из рациона острых, кислых, соленых и копченых продуктов;
- не допускать физического и психоэмоционального перенапряжения и переутомления.
В лечении паракоклюша можно использовать народные средства, но только с разрешения лечащего доктора. Очень эффективны в борьбе с мучительным кашлем отвары из трав, сок редьки с медом, настойка из плодов фенхеля, чай из шиповника и др.
Карантин при паракоклюше длится не менее 14 дней. Больного необходимо изолировать от других детей на 25 дней. Специфической профилактики при таком заболевании нет, основная мера – предотвращение распространения инфекции в коллективе детей.