SQLITE NOT INSTALLED
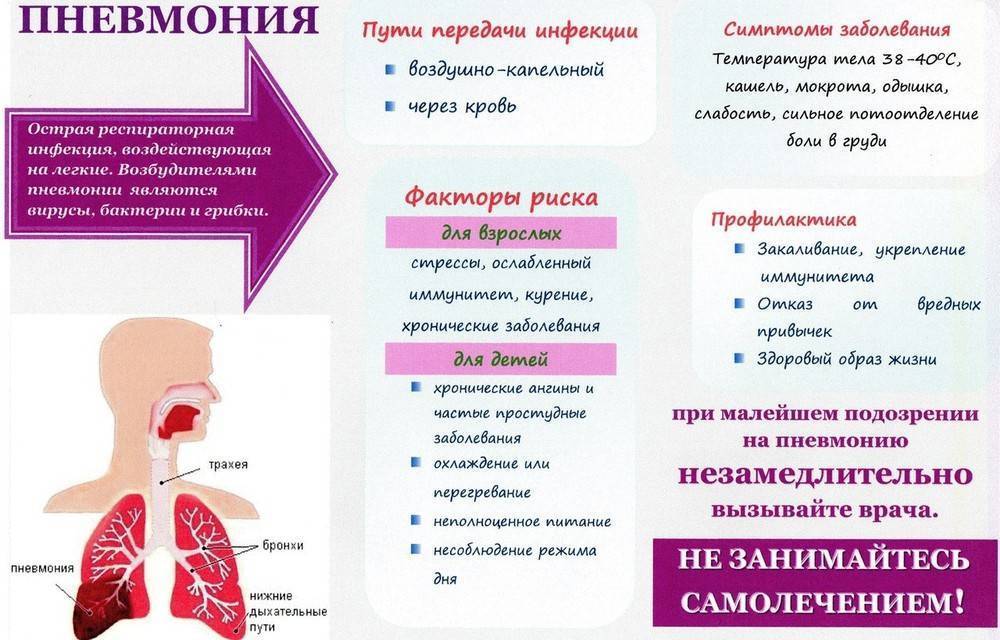
Причины пневмонии
Самая частая причина пневмонии — инфекция, обычно бактериального происхождения.
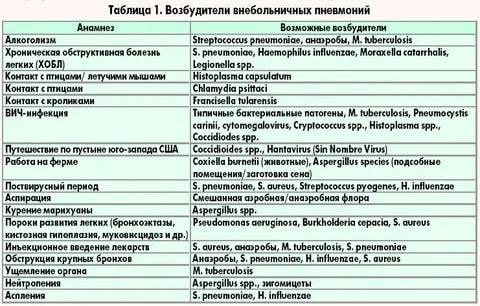
Однако пневмонию вызывают различные виды бактерий, вирусов и (изредка) грибки, в зависимости от того, где началась пневмония. Например, микроорганизмы, вызывающие пневмонию, подхваченную в больнице, отличаются от тех, которые могут вызвать ее в обычной жизни.
Микроорганизмы, вызывающие инфекцию, обычно попадают в легкие при вдыхании. В редких случаях пневмония может вызываться инфекцией в другой части тела. Тогда возбудитель пневмонии проникает в легкие через кровь.
Ниже подробно описываются четыре типа пневмонии.
Бактериальная пневмония
Наиболее частая причина пневмонии у взрослых — бактерия Streptococcus pneumoniae. Эта форма пневмонии иногда называется пневмококковой.
Реже возбудителями пневмонии являются другие виды бактерий, в том числе:
- Haemophilus influenzae;
- Staphylococcus aureus;
- Mycoplasma pneumoniae (вспышки заболеваемости происходят в среднем каждые 4-7 лет, обычно среди детей и молодежи).
В совсем редких случаях пневмонию вызывают следующие бактерии:
- Chlamydophila psittaci: эта бактерия является возбудителем редкой формы пневмонии, которая называется орнитоз или пситтакоз, которая передается людям от зараженных птиц, таких как голуби, канарейки, длиннохвостые и волнистые попугаи (эту форму пневмонии также называют попугайной болезнью или попугайной лихорадкой);
- Chlamydophila pneumoniae;
- Legionella pneumophila: вызывает легионеллёз, или «болезнь легионеров», необычную форму пневмонии.
Вирусная пневмония
Вирусы также могут вызывать пневмонию, чаще всего это респираторно-синцитиальный вирус (РСВ) и иногда вирус гриппа типов A или B. Вирусы чаще всего становятся возбудителями пневмонии у маленьких детей.
Аспирационная пневмония
В редких случаях причиной пневмонии становится попадание в легкие
- рвоты;
- инородного тела, например, арахисового ореха;
- вредного вещества, например, дыма или химического вещества.
Вдыхаемый предмет или вещество вызывает раздражение легких или повреждает их. Этот феномен называется «аспирационная пневмония».
Грибковая пневмония
Пневмония, вызываемая грибковой инфекцией легких, редко встречается у людей с крепким здоровьем. Чаще она поражает людей с ослабленной иммунной системой (см. ниже). Хотя грибковая пневмония встречается редко, ею чаще болеют люди, путешествующие в места, где этот вид инфекции более распространен: отдельные регионы США, Мексика, Южная Америка и Африка.
Некоторые медицинские названия грибковой пневмонии: гистоплазмоз, кокцидиоидомикоз и бластомикоз.
Группы риска по развитию воспаления легких
Люди в следующих группах более подвержены риску заболевания пневмонией:
- грудные младенцы и дети раннего возраста;
- пожилые люди;
- курильщики;
- больные с иными заболеваниями;
- люди с ослабленным иммунитетом.
Заболевания, повышающие вероятность заболевания пневмонией:
- прочие заболевания легких, такие как астма или муковисцидоз (фиброзно-кистозная дегенерация или кистозный фиброз);
- болезни сердца;
- болезни почек и печени;
- ослабленный иммунитет.
Ваш иммунитет могут ослабить:
Причины патологии: роль инфекции
Пневмония при беременности носит в подавляющем большинстве вторичный характер, развиваясь как реактивация собственной микрофлоры на фоне простудных инфекций. Однако на фоне новой коронавирусной инфекции воспаление легких может оказаться и вирусным. К счастью, COVID-19 у беременных чаще всего протекает без пневмонии, хотя по исследованиям тяжело протекающая коронавирусная пневмония считается показанием к экстренному родоразрешению. Но такие случаи единичны. Особенно важными в развитии пневмонии являются:
- сезонность — осень, зима и начало весны, когда наиболее распространена респираторная инфекция;
- переохлаждение летом под кондиционерами, при купании в водоемах;
- курение беременных, в том числе и пассивное, приводящее к раздражению дыхательных путей;
- железодефицитная и другие виды анемий,
- наличие соматических заболеваний, токсикозов, очагов хронической инфекции,
- наличие сезонной аллергии, загазованность воздуха, его сухость;
- поджимание диафрагмы и уменьшение дыхательных объемов легких за счет роста матки.
Как влияют половые инфекции во время беременности?
Сразу стоит отметить, что наиболее уязвимый период для плода – это первый триместр беременности. Серьезные инфекции, проявляющиеся на этом сроке, чаще всего приводят к гибели эмбриона. Это связано с тем, что заболевание вызывает нарушения в развитии беременности, а также препятствует нормальной работе плаценты и хориона. Половые инфекции на поздних сроках беременности не оказывают такого губительного действия, так как у плода уже произошла закладка всех органов. В этот период половые инфекции матери могут вызвать поражение у ребенка некоторых органов, стать причиной рождения ребенка с малым весом или недоношенного.
Заражение плода при наличии половой инфекции у беременной женщины происходит двумя путями:
- гематогенным, то есть через кровь по пути плацента-пуповина;
- восходящим путем, то есть через половые пути, плодные оболочки и околоплодные воды.
Мнение эксперта
Во многом степень поражения плода определяется состоянием иммунитета матери. Ведь организм беременной женщины, в первую очередь, будет «работать» на защиту ребенка от имеющейся в организме инфекции, поэтому у молодой здоровой женщины неожиданное появление половой инфекции на позднем сроке беременности может никак не сказаться на ребенке. Однако это не стоит считать за правило.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Симптомы
Существует устойчивое заблуждение, что молочницу можно расценивать как признак беременности на ранних сроках. Однако это некорректно. На самом деле кандидоз встречается далеко не у всех будущих мам, поэтому его нельзя рассматривать как стопроцентный признак беременности.
Симптомы кандидоза следующие:
- Белые (реже – желтоватые) вагинальные выделения, напоминающие творог или сливки и имеющие кислый запах. Редко, бывают жидкие водянистые выделения с кислым запахом.
- Покраснение и отечность слизистой влагалища, вызванные воспалительным процессом.
- Вагинальный зуд, сухость и жжение, наиболее заметные при мочеиспускании, во время и после секса.
Особенности симптоматики
При первичном пиелонефрите, особенно на ранних сроках, обычно не предшествуют воспалительные состояния в почках либо мочевыводящих путях. Также нет нарушений уродинамики.
Признаки острой фазы болезни:
- боль в пояснице (характер боли разнообразен: острая, резкая или тупая, тянущая, с усилением при наклонах, может беспокоить ночью);
- перемена цвета мочи, появление красного оттенка, помутнение, приобретение резкого запаха;
- потеря аппетита, тошнота, рвота;
- симптомы интоксикации: упадок сил, вялость, озноб;
- повышение температуры (38–40°).
В отличие от острого и ярко выраженного процесса, хронический пиелонефрит при беременности хоть и развивается, но долгое время не беспокоит. Течение скрытое, при нем лишь может незначительно подниматься температура. При обострении появляется симптоматика острого воспаления.
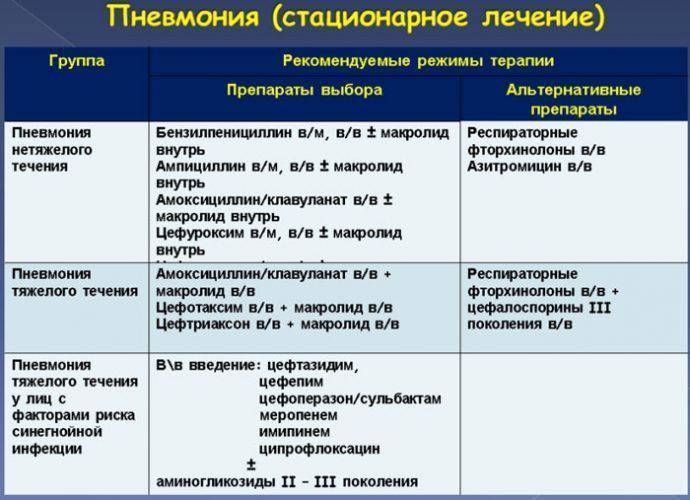
Подавление воспаления при пневмонии

Лечение пневмонии во время беременности только стационарное, показан строгий постельный режим и мониторинг состояния плода, создание лечебно-охранительного режима. Препараты выбираются совместно терапевтом и акушером-гинекологом, учитывая сроки гестации.
Основа лечения:
- рациональное применение антибиотиков с минимально возможным риском для плода;
- подбор антибиотиков, исходя из сроков беременности, типа возбудителя и состояния матери и плода;
- поддерживающая, симптоматическая терапия;
- тщательный контроль за побочными эффектами;
- минимально короткий курс лечения.
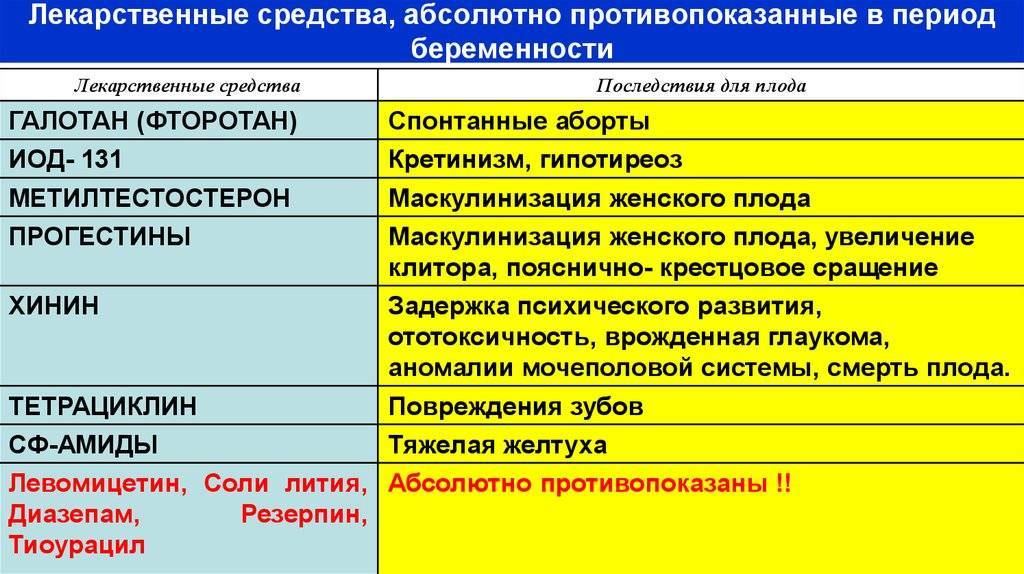
Наиболее безопасными при беременности в лечении бактериальной пневмонии признаны пенициллины, цефалоспорины и макролиды. Запрещено применение тетрациклинов, левомицетина, аминогликозидов и фторхинолонов.
Симптоматическая и дезинтоксикационная терапия подразумевает применение обильного питья, особенно щелочного (молоко с маслом, медом, минеральная вода без газа). Проводится дезинтоксикация внутривенным введением раствора 5%-ной глюкозы, физраствора, гемодеза, полиглюкина.
Беременность допускает ингаляционную терапию при сухом мучительном кашле с бронхорасширяющими и разжижающими мокроту препаратами, применение препаратов для разжижения мокроты строго под контролем врача до появления влажного продуктивного кашля. Затем показано использование отхаркивающих препаратов, дыхательная гимнастика для выведения мокроты из легких.
Дополняет лечение витаминная терапия, прием препаратов железа, полноценное питание. По мере улучшения состояния врачом могут быть назначены ЛФК и физиотерапия с учетом срока гестации.
Использованы фотоматериалы Shutterstock
Цены на лечение абсцедирующей пневмонии
- степень запущенности патологии;
- длительность терапии;
- применение хирургических вмешательств и пр.
С нами дешевле
- Выгодные программы годового прикрепления, ведения беременности, диспансеризации и «check-up» со скидкам от цен прайс-листа до 25%
- Скидки инвалидам, ветеранам, пенсионерам 10%
- Скидка по депозитной программе до 25%
- Скидки по акциям и сезонным предложениям до 50%
Возможности оплаты услуг
Наличная оплата
Безналичный перевод
Оплата картой
Оплата в кредит
Светлана
Выражаю благодарность Роману Евгеньевичу Бачурину. Доктор провел УЗИ брюшной полости на высшем уровне, проконсультировал по всем беспокоившим меня вопросам, показал на мониторе проблемные области и порекомендовал дальнейшие действия. Осталась очень довольна и отношением врача, и его работой. При необходимости буду вновь к нему обращаться.[]
МедцентрЦентр на Коломенской
ДокторБачурин Роман Евгеньевич
Как проявляются при беременности наиболее распространенные инфекции?
- Ветряная оспа без осложнений маме не опасна и к выкидышу не приводит, но треть новорожденных погибает, если беременная заболела за неделю-полторы до родов. Ветрянка вначале беременности у каждого двадцатого приводит к атрофии или уродующим конечности изменениям, недоразвитию мозговой коры. Если женщина контактировала с заразным больным, вводится иммуноглобулин.
- Вирусные гепатиты повышают риск недоношенности, аномалий развития не вызывают, но приводят к врожденному гепатиту.
- Грипп опасен самой женщине, поскольку снижение иммунной защиты способствует внедрению пневмококка и развитию тяжелой пневмонии со смертельным исходом. Вирус проходит через плаценту и может состояться выкидыш или преждевременные роды, но отклонений у ребенка не бывает. А вот прием амантадина беременной способен привести к аномалиям развития систем и органов. Профилактические прививки от гриппа и пневмококка помогают избежать тяжелой пневмонии.
- Краснуха у беременной течет не тяжелее, чем у остальных, но многократно возрастает частота выкидыша и гибели, если этого не случится, то заражение отзовется многочисленными дефектами. В третьем триместре возможен благополучный для ребенка исход. Все молодые женщины должны пройти вакцинацию до беременности.
- Корь перед родами угрожает врожденной инфекцией, в остальное время приводит к самопроизвольному аборту и недоношенности, но аномалии развития не характерны. Тем не менее, если женщина не переболела корью, ей необходима прививка на этапе планирования потомства.
- Цитомегаловирусная инфекция позволяет выносить ребенка, но при внутриутробном заражении возможна гибель или недоразвитие мозга. Бессимптомная инфекция беременной приводит к неврологической патологии с нарушениями зрения и слуха у каждого десятого новорожденного.
- Эпидемический паротит вызывает осложнения у женщины, вначале беременности может вызвать выкидыш, но аномалии развития не характерны.
- Хламидиоз способен привести к внутриутробному заражению, но клинические симптомы появятся уже при рождении в виде нетяжелого поражения слизистой глаз или пневмонии.
- Боррелиоз или болезнь Лайма повышает вероятность плодной гибели и выкидыша, но беременные переносят её без каких-либо особенностей.
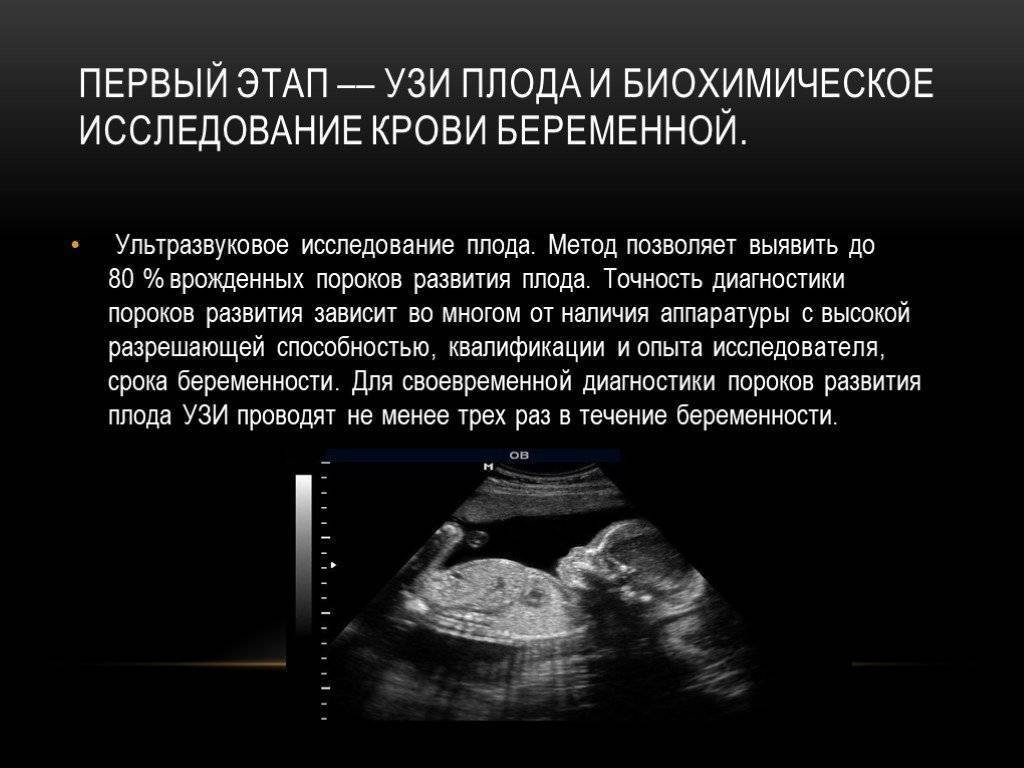
Диагностика
Обследование пациента начинается с общего осмотра. На начальном этапе врач не замечает явных изменений. По мере прогрессирования антракноза может возникнуть следующее:
- бочкообразный сундук;
- цианоз губ;
- изменения фаланг пальцев и ногтевых пластин («палочки», «песочные часы»)
- ослабленное дыхание;
- тупые барабаны.
Обязательный этап диагностики — обзорная рентгенография органов грудной клетки. Результаты различаются в зависимости от степени тяжести патологического процесса:
- первая — тени диаметром 1-5 мм, корни легких расширены, орган немного искажен в сторону разрастания соединительной ткани;
- второй — увеличение размеров теней в легких, увеличение толщины плевры, появление пневмоторакса;
- третий — «соты» — многочисленные кистозные воздушные пространства с толстыми фиброзными стенками, массивными тенями до 5-10 см в диаметре.
Для уточнения диагноза также можно выполнить:
- компьютерная томография или магнитно-резонансная томография;
- сцинтиграфия легких;
- спирометрия;
- бронхоскопия;
- пункция лимфатических узлов в корне легкого;
- биопсия;
- анализ газов крови.
Дифференциальная диагностика проводится с другими видами пневмокониоза, туберкулеза и новообразований.плевать.
Микоплазма пневмония у детей
В комплексе респираторных заболеваний особое внимание заслуживает микоплазма пневмония у детей. Это связано с тем, что именно пациенты юного возраста больше подвержены заражению, а болезнь имеет ярко выраженные симптомы
Чаще всего развитие воспаления происходит на фоне острых поражений дыхательных путей: бронхит, ангина, трахеобронхит и другие.
Заражение Mycoplasma pneumoniae у детей проявляется такими основными синдромами:
- Интоксикационный
Поскольку воспаление легочной ткани поражает небольшие площади, то это редко сопровождается выраженными симптомами интоксикации. Если в патологический процесс вовлечено несколько сегментов легких или его целые доли, то интоксикационные признаки выходят на первый план. У малышей наблюдается такая симптоматика:
- Повышенная температура тела.
- Озноб и лихорадочное состояние.
- Учащенный пульс.
- Быстрая утомляемость.
- Бледность кожных покровов.
- Повышенная сонливость.
- Нарушения аппетита и отказ от еды.
- Повышенная потливость.
- Тошнота и рвота.
Длительность вышеперечисленных симптомов 3-4 дня. Если за это время не было начато лечение, то болезненное состояние прогрессирует.
- Воспаление легочной ткани
Появление таких признаков позволяет заподозрить бактериальную природу поражения легких. Основные симптомы специфического воспаления:
- Сухой кашель.
- Плохое отхождение мокроты.
- Болезненные ощущения за грудиной и в горле.
- Аускультативные изменения.
- Рентгенологические признаки.
- Нарушения норм гемолейкограммы.
Особенности инфекционного кашля заключаются в его постоянном присутствии, независимо от времени суток. Он имеет приступообразную природу и возникает при попытках глубокого вдоха. На этом фоне возможно выделение мокроты слизисто-гнойного характера. Появляются ноющие боли в животе и груди, которые усиливаются при глубоком дыхании.
- Дыхательная недостаточность
Из-за поражения легочной ткани уменьшается площадь так называемой дышащей поверхности органа, возникает дыхательная недостаточность. При этом чем младше ребенок, тем ярче патологические симптомы:
- Учащение дыхательных движений.
- Затрудненный вдох.
- Цианоз носогубного треугольника.
- Подвижность крыльев носа при дыхании.
С первых дней заболевания появляется одышка. Затрудненное, неритмичное дыхание вызывает сильное беспокойство как у детей, так и у родителей, приводит к нарушению сна. Во время дыхания наблюдается втяжение кожи в надключичной и подреберной области, промежутках между ребрами. Без своевременного и правильного лечения, болезненная симптоматика быстро нарастает.
Профилактика и лечение недостаточности кальция при беременности
Самый простой способ профилактики гипокальциемии у беременных — употребление продуктов, обогащенных кальцием, в т.ч. искусственно. К ним относится кисломолочная продукция и сыры, жирная рыба, орехи, злаковые культуры и зелень. Но порой коррекции рациона для организма недостаточно, поэтому актуальным становится вопрос о том, какой кальций можно пить при беременности.Когда пить кальций при беременности, доктор решает в индивидуальном порядке. Прием препаратов разрешен с момента начала планирования беременности и до родов. Как правило врачи придерживаются схемы назначения с 20-ой недели беременности, а в случае наличия факторов риска, прием следует начать с момента установления беременности.
Ответ на вопрос, можно ли беременным кальций, не может быть универсальным для всех. Решение о необходимости применения препаратов кальция во время беременности принимает врач после обследования женщины и оценки индивидуальных потребностей и рисков.
Женщинам, чей рацион питания обогащен этим элементом в достаточной степени, препараты кальция как правило не назначают. В случае, если имеется риск гипокальциемии (хронические заболевания, нарушения пищеварения и всасывания, многоплодная беременность), профилактический прием кальция будет целесообразен.
Рассуждения о том, какой кальций лучше — таблетированный, порошкообразный, в составе комплексных витаминов — также являются предметом дискуссии. Можно опираться на индивидуальные предпочтения, но следует учитывать несколько факторов при принятии решения о том, какой пить кальций при беременности:
Если препарат имеет порошковую форму, есть риск ошибиться с расчетом его дозировки. Поэтому, если нет возможности каждый раз точно отмерять нужное количество, следует выбирать дозированные производителем формы.
При приеме комплексных препаратов с кальцием содержание этого элемента может быть ниже рекомендованной суточной нормы. Чтобы компенсировать этот недостаток, требуется принимать несколько таблеток, и в этом случае есть вероятность превышения допустимых дозировок других микроэлементов.
Кальцемин — комбинированный препарат, содержащий кальций, витамин D и ряд других элементов (бор, медь, цинк, марганец), необходимых беременной женщине во время вынашивания плода. Он выпускается в таблетках и принимается дважды в день. Кальцемин используется как для профилактики, так и для восполнения имеющегося дефицита кальция.
Как принимать кальций при беременности, зависит от конкретного препарата: некоторые производители рекомендуют разжевывать или проглатывать таблетки целиком, другие выпускают растворимые в воде формы, а порошкообразные смеси часто можно добавлять в готовые блюда или напитки. Перед применением следует ознакомиться с инструкцией к препарату.
Как правило, препараты кальция рекомендуется принимать с пищей, т.к. усиленная продукция желудочного сока благоприятно сказывается на его всасывании. Главное в схеме терапии — регулярность. Чтобы выработать привычку и не пропускать прием, рекомендуется принимать препараты кальция в одно и то же время суток.
Диагностика
Главное значение в диагностике гестационного пиелонефрита имеют лабораторные способы. Определить начало воспалительного процесса можно, сделав анализ мочи и крови. Может применяться бактериальное исследование мочи и окрашивание по Грамму (микробиологические методы, показывающие, какой возбудитель вызвал заболевание).
В анализах обнаружится:
- лейкоцитурия (обнаружение лейкоцитов в моче);
- лейкоцитоз (повышение уровня лейкоцитов в крови);
- может определиться умеренная анемия;
- бактериурия (появление бактерий в моче).
Так как моча в норме стерильна, а при пиелонефрите, особенно у беременных, чаще всего причиной становятся бактерии, в анализе мочи лаборанты обнаружат именно патогенную флору. Зная, чем грозит болезнь и почему важен анализ мочи, женщина будет более внимательно относиться к своему здоровью.
Чем выражена хламидийная пневмония?
Инкубационный период заболевания — 1-3 недели. Затем развивается клиническая картина хламидийной пневмонии. У большинства больных пневмония начинается остро, сухим кашлем. Вначале он упорный, непродуктивный, затем — с отделением мокроты. Повышается температура тела, она обычно нормальная, хотя может быть и высокой, но при этом не сопровождается ознобами. Беспокоят головная боль, мышечные боли, общая слабость. У 10-15% больных заболевание протекает тяжело, с выраженным синдромом интоксикации (сильная головная боль, общая слабость, миалгии, исчезновение аппетита, неоднократная рвота), увеличением печени, селезенки. Общее состояние нетяжелое. Характерно также наличие фарингита. Беспокоит боль в грудной клетке, усиливающаяся при дыхании и кашле. Возможно тяжелое течение заболевания с поражением нервной системы (заторможенность, менингеальный синдром, иногда бред).
Нормальное давление во время беременности
С самого момента зачатия, женский организм претерпевает колоссальные изменения, нагрузка на все жизненные системы будущей матери возрастает и одним из признаков отсутствия патологических изменений, способных повлиять на развитие плода, можно назвать давление во время беременности.
Существенные колебания АД способны нанести непоправимый вред как физическому, так и психологическому развитию будущего человечка. Оно может изменяться, но цифровые значения должны оставаться в пределах: верхнее (систолическое) 90 – 120, нижнее (диастолическое) 60 – 80 мм.рт.ст. — это нормальное давление во время беременности.
Поэтому на каждой консультации у врача АД замеряется и вносится в обменную карту. Если отклонения существенные, акушер-гинеколог немедленно принимает меры. Будет отлично, если беременная сможет самостоятельной в домашних условиях его контролировать. Собственные записи следует показывать своему врачу.
Не из прихоти гинекологи рекомендуют женщинам становиться на учет не позднее 12 недельного срока. Первый триместр развития плода очень важен. В это время женский организм полностью перестраивается, готовясь к будущим родам. Стремительными темпами идет развитие плода. В течение первого триместра идет закладка всех органов будущего человека и любой сбой в программе чреват дальнейшей патологией, зачастую ведущей к инвалидности, а то и к летальному исходу.
[], [], [], [], []