SQLITE NOT INSTALLED
Опасность воспалений органов мошонки
 Воспаление яичка и придатка яичка, фото внешних признаков которого вы видите, прежде всего, грозит развитием мужского бесплодия. Если симптомы воспаления яичек игнорируются, и больной вовремя не обращается за медицинской помощью, начинаются нарушения в формировании, развитии и транспортировке сперматозоидов из яичка в заднюю часть уретры, где и происходит образование спермы. При двухстороннем воспалении органов мошонки опасность для мужчины стать бесплодным значительно возрастает. При этом также может вырабатываться недостаточное количество тестостерона, из-за чего снижается либидо, ослабевает эрекция, уменьшается мышечная масса и падает работоспособность.
Воспаление яичка и придатка яичка, фото внешних признаков которого вы видите, прежде всего, грозит развитием мужского бесплодия. Если симптомы воспаления яичек игнорируются, и больной вовремя не обращается за медицинской помощью, начинаются нарушения в формировании, развитии и транспортировке сперматозоидов из яичка в заднюю часть уретры, где и происходит образование спермы. При двухстороннем воспалении органов мошонки опасность для мужчины стать бесплодным значительно возрастает. При этом также может вырабатываться недостаточное количество тестостерона, из-за чего снижается либидо, ослабевает эрекция, уменьшается мышечная масса и падает работоспособность.
Когда речь идет об одностороннем процессе (воспаление правого или левого яичка, придатка у мужчин) степень опасности, конечно, не настолько высока, но все же откладывать визит к врачу не стоит. Хотя бы потому, что иногда под симптомами орхита и эпидимита может скрываться опухоль яичка. А по статистике опухоли органов мошонки являются злокачественными в 90% случаев. То есть, несвоевременное обращение к врачу может стоить мужчине жизни. Тем более, в наше время опухоли яичек излечиваются практически в 100% случаев.
Диагностические меры при болях в яичке
В первую очередь для выявления истинных причин болей в яичках необходимо обратиться в медицинский центр «Мед Сити» за консультацией врача-уролога. Специалист детально опросит пациента обо всех жалобах, изучит характер, интенсивность и длительность боли в яичке, определит (если это необходимо) перечень лабораторных и инструментальных исследований для постановки уточненного диагноза.
Зачастую назначаются такие исследования:
-
Общий анализ крови;
-
Биохимический анализ крови;
-
Анализ на наличие заболеваний, передающихся половым путем (мазок из уретры либо антитела в крови);
-
Ультразвуковая диагностика органов мошонки;
-
Пальцевое исследование предстательной железы.
Все вышеперечисленные обследования Вы можете пройти у врача-уролога в клинике «Мед Сити» в центре Киева.
Воспалительные заболевания ЖКТ
Боль и рези в правому боку могут быть вызваны целым «букетом» воспалительных процессов в желудочно-кишечном тракте. «Это, например, аппендицит, дивертикулит, колит, гастроэнтерит, язва желудка и двенадцатиперстной кишки», — рассказывает Булат Юнусов.
Чаще всего при этих диагнозах боль ощущается как ноющая, умеренная, с постепенно нарастающей интенсивностью. При аппендиците болевые ощущения могут усиливаться при ходьбе, покашливании, изменении положения тела и уменьшаться в состоянии покоя. Также при этом диагнозе наблюдается повышение температуры, тошнота, рвотные позывы.
При язве желудка боль становится ощутимее после употребления жирной, острой или жареной пищи, алкоголя, а также интенсивных физических нагрузок. Дополнительными симптомами могут быть изжога, тошнота, рвота.
При колите (воспалении кишечника) боль может быть тянущей или приступообразной. Заболевание также сопровождается диарей, повышением температуры, общей слабостью, головными болями, наличием слизи в каловых массах.
При дивертикулите (выпячивании стенок кишечника) ощущается острая боль справа от пупка, повышается температура, появляется диарея (с кровью и слизью).
При гастроэнтерите (воспалении слизистой желудка и тонкого кишечника) боль в правом боку сопровождается отсутствием аппетита, тошнотой, рвотой, спазмами в животе и пр.
При панкреатите (воспалении поджелудочной железы) боль начинается внезапно и носит постоянный и интенсивный характер. Иногда может «отдавать» в левый бок или усиливаться после употребления тяжелой, жирной или острой пищи.
Что приводит к появлению крипторхизма?
Существует несколько причин данного состояния. Крипторхизм у отца или брата повышает риск возникновения патологии, что свидетельствует об участи генетического механизма. Другая важная причина неопущения яичка — гормональный дисбаланс в организме матери и плода третьем триместре беременности. Среди факторов увеличивающих риск возникновения крипторхизма выделяются:
- Низкий вес при рождении (ниже 2500 г.)
- Применение матерью эстрогенов в течение первого триместра беременности
- Множественные беременности (двойня, тройня)
- Преждевременные роды
- Профессиональные вредности у матери и отца ( парикмахер, работа с ядохимикатами и др.)
При каких заболеваниях появляются боли в мошонке у детей?
Существует несколько основных патологий, симптомом которых являются боли в мошонке:
Травмирование мошонки новорожденного во время родов. Если мошонка покраснела, то возможно произошло ее травмирование. Данное состояние не представляет опасности для здоровья малыша, краснота спадает самостоятельно спустя несколько недель.
Гидроцеле (водянка яичек). При этом заболевании мошонка частично или полностью увеличивается в размерах, но ее кожа при этом не краснеет.
Травмы. Пожалуй, это самая распространенная причина появления болей в мошонке у детей. Ребенок во время своих игр может получить ушиб мошонки, который обычно проявляется резкой и очень сильной болью, которая впрочем, довольно быстро проходит. Однако родители должны помнить, что если мошонка отекла и покраснела, а боль не проходит в течение нескольких часов или даже усиливается, то необходимо немедленно показать ребенка специалисту.
Перекрут яичек. Очень опасное состояние, при котором часть мошонки увеличивается в размере, ее кожа становится красного или даже синюшного цвета, одно из яичек у ребенка находится выше другого. Ребенок плачет, у него может повыситься температура и появиться рвота. При появлении подобных симптомов необходимо незамедлительно показать ребенка урологу, так как если вовремя не начать лечение, то возможна гибель пораженных яичек.
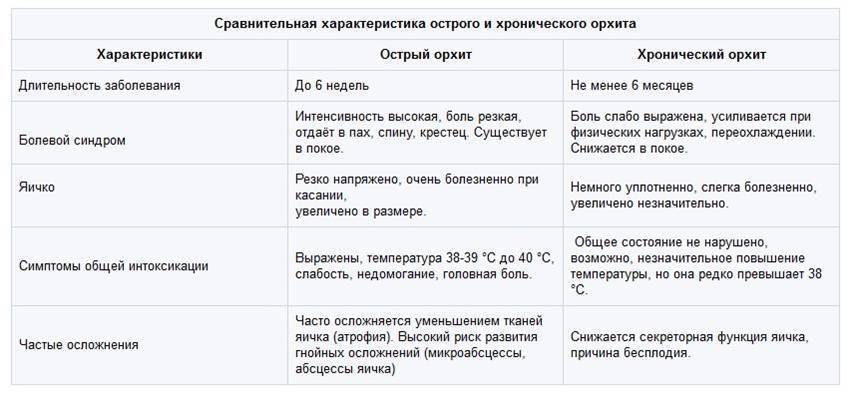
Орхит и эпидидимит
Эти воспалительные заболевания у детей часто возникают как осложнения после перенесенной свинки, поэтому родители во время и после этой болезни должны обращать внимание на состояние мошонки ребенка. Это крайне опасные заболевания, которые могут привести к развитию атрофии яичек, а в некоторых случаях и к мужскому бесплодию
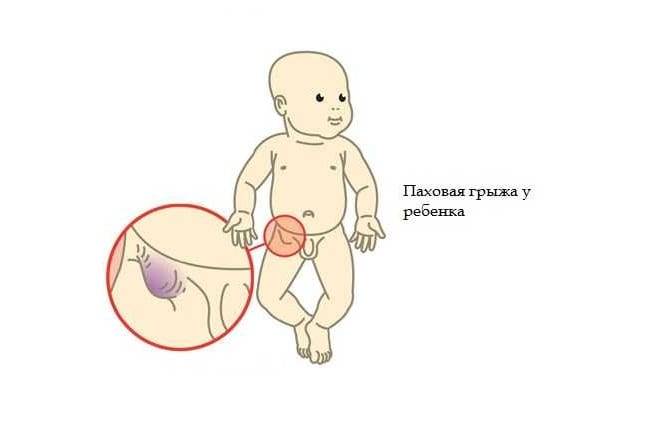
Паховая грыжа
При этой патологии часть мошонки сильно увеличивается в размерах, но при надавливании припухлость пропадает. Еще одним симптомом такой грыжи являются частые запоры у ребенка. Лечение заболевания только оперативное.
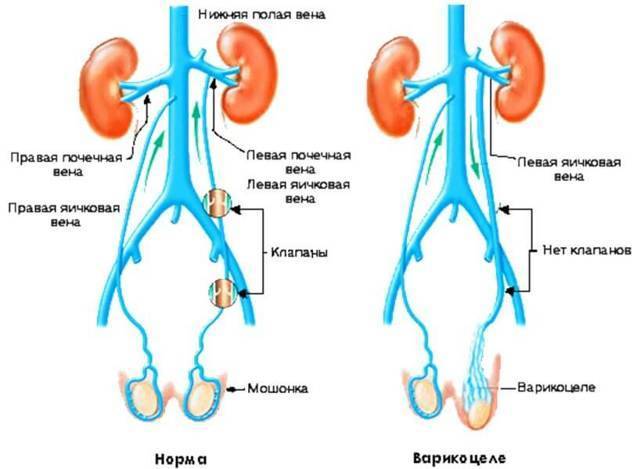
Варикоцеле. Основным симптомом заболевания являются боли в мошонке. Если варикоцеле не лечить, то у мальчика может нарушиться сперматогенез, и он станет бесплодным.
Помимо вышеперечисленных причин боли в мошонке у ребенка могут возникать при кистах и опухолях в почках, а также при мочекаменной болезни.
Когда необходимо обратиться к врачу урологу?
Если боли в мошонке появились в результате ушиба, они не слишком сильные, мошонка не отекает, то можно приложить к больному месту лед на несколько минут.
Обязательно обратиться к специалисту нужно при появлении следующих симптомов:
- боль после ушиба паха не проходит в течение часа;
- при прикосновении к яичкам ребенок ощущает боль;
- при ощупывании мошонки на ней обнаруживается выпуклость, которой раньше не было;
- помимо боли в мошонке ребенок чувствует тошноту, у него возникает рвота, повышается температура;
- появление внезапной сильной боли в мошонке, которая со временем усиливается.
Ни в коем случае не стоит игнорировать боли в мошонке и заниматься самолечением!
Этот симптом может свидетельствовать о развитии в организме тяжелого воспалительного процесса или иного патологического состояния. Если у ребенка болит мошонка, то необходимо немедленно записаться на прием к специалисту урологу, и при необходимости пройти назначенный курс лечения.
Запись на консультацию к врачу- урологу по телефону: 729-99-52
К какому врачу обратиться?
К Вашим услугам консультации и лечение опытными урологами.
Неправильное положение яичек
Примерно за четыре недели до рождения ребенка яички перемещаются из области почек, где они образуются, в мошонку. Чтобы дать импульс этому перемещению, нужны мужские гормоны. Если их недостаточно, имплантация яичек может не произойти: мальчики появляются на свет с пустой или полупустой мошонкой, яички не прощупываются пальцами.
Блуждающие яички — самая безобидная форма этого дефекта развития. Яички обычно располагаются на своем месте, однако иногда на короткое время втягиваются в тело. В период полового созревания они окончательно закрепляются в мошонке. В терапии нет необходимости. При скользящих яичках последние располагаются у основания мошонки
Их можно прощупать рукой и осторожно оттянуть вниз, но после этого они сразу же возвращаются в прежнее положение
Крипторхизм — врожденный порок полового развития, характеризующийся недоразвитием и неопущением одного или обоих яичек в мошонку (в зависимости от расположения скрытого яичка различают крипторхизм паховой и брюшной). Скользящие яички необходимо лечить, так как внутри тела они подвергаются воздействию заметно более высокой температуры, чем в мошонке. Это тепло повреждает клетки, вырабатывающие сперматозоиды, возникает угроза потери репродуктивной способности. Лечение в раннем возрасте консервативное, применяют специальные препараты.
Если в результате терапии не произошло окончательного опускания яичек в мошонку, необходимо прибегнуть к оперативному вмешательству. Возраст, в котором необходимо делать операцию, определяет врач.
Какое обследование и когда проводится при атрезии ануса и прямой кишки?
Если какие-либо признаки аномалии кишечника выявляются, то проводится обследование, включающее:
- Рентгеновское исследование брюшной полости показывает, где заканчивается прямая кишка и позволяет понять имеется ли аномалия развития нижних отделов позвоночника;
- Ультразвуковое исследование (УЗИ) брюшной полости и забрюшинного пространства показывает нарушения оттока мочи из почек и мочевого пузыря или аномалии строения почек;
- Ультразвуковое исследование позвоночника выполненное в течение первых 3 месяцев жизни позволяет оценить деформации и приращения спинного мозга, которые могут повлечь последующие неврологические нарушения в процессе роста. Если по УЗИ выявляются нарушения строения спинного мозга, то проводится магнитно-резонансная томография (МРТ) позвоночника. После 3 месяцев информативность УЗИ для оценки спинного мозга снижается;
- Эхокардиография для выявления пороков сердца.
Оперировать нельзя оставить: где запятая?
В сознании любого человека слово «операция» ассоциируется с неприветливой стерильной комнатой, болью, перевязками и невкусной больничной едой, а также длительным выпадением из привычной жизни. Тем более страшно, когда речь идет о такой интимной части тела!
Именно поэтому многие подростки долгое время скрывают проблему, что приводит к совершенно противоположному результату.
У 10-15% детей варикоцеле 0-1 степени проходит самостоятельно. Чтобы избежать прогрессирования болезни, необходимо заниматься лечебной гимнастикой, ограничить тяжелые физические нагрузки и правильно питаться.
Иногда назначают препараты для улучшения венозного кровообращения (только после консультации с педиатром и хирургом).
Но вот в случае со 2-3 степенью на консервативное лечение надеяться не стоит: поможет только операция.
Цель хирургического лечения в подростковом возрасте – это профилактика дальнейшего бесплодия. Также операция поможет избавиться от хронической боли. Бояться ее не стоит: современные вмешательства проводятся с помощью эндоскопических инструментов через небольшой разрез в области мошонки. Врач аккуратно перевязывает измененные сосуды, перенаправляя ток крови в «здоровые» вены.
Сама процедура занимает от 2,5 до 3 часов, и в тот же день пациента могут выписать домой: совершенно не обязательно проводить долгие недели в больнице, вкушая еду из столовой. Через пару дней подросток может вернуться на учебу, а уже через месяц – к спортивным тренировкам.
Еще одна эффективная процедура лечения варикоцеле у подростков – это чрескожная эмболизация. В вену паховой области внедряют маленькие спирали: именно они блокируют измененные вены мошонки. Разрез в этом случае не проводится, но по эффективности такая процедура все же уступает традиционному хирургическому лечению.
Варикоцеле – распространенная проблема подросткового возраста. Самое главное для родителей – разъяснить ребенку, что не нужно стесняться и терпеть боль. Чем раньше будет начато лечение, тем меньше вероятность развития неприятных последствий.
Использованы фотоматериалы Shutterstock
Диагностика
Диагноз ставят по клиническим признакам – однообразным приступам с предвестниками, наследственности, периодичности. Также учитывают характерные нарушения обоняния, зрения, слуха и, вкусовых ощущений, онемение рук, лица и вегетативные расстройства – тошноту, рвоту, учащенные мочеиспускания, жидкий стул.
По показаниям назначают дифференциальные диагностические исследования:
- рентгенографию черепа – на ней видят расширенный венозный рисунок;
- дуплексное сканирование сосудов головы;
- функциональные исследования вестибулярного аппарата;
- офтальмоскопию – выявляет характерные изменения глазного дна;
- МРТ головного мозга;
- генетическую консультацию.
О каких заболеваниях свидетельствует боль в мошонке?
-
орхоэпидидимит;
-
эпидидимит (воспаленные придатки яичек);
-
орхит (воспаление тканей яичка);
-
размножение кишечной палочки;
-
сперматоцеле (наличие избыточной жидкости в яичках);
-
ккрипторхизм (неопущение яичка);
-
гидроцеле (отек сошонки, возникающий из-за скопления жидкости);
-
водянка яичка;
-
гангрена Фурнье;
-
рак яичка;
-
киста яичка;
-
паховые грыжи (при этом заболевании также отмечается совмещенная боль в яичках и паху);
-
ушиб мошонки;
-
варикоцеле (это расширение вен яичек, возникающее после силовых нагрузок или при нарушении работы кровеносной системы);
-
перекрут яичка (особо опасная патология, требующая срочной госпитализации с проведением оперативного вмешательства);
-
паротит
-
энтерококки;
-
уреапламоз;
-
хламидиоз;
-
трихомониаз;
и другие.
Иногда тянущая боль в яичке может возникать из-за перенесенных простудных заболеваний, воспаления отдельных нервных окончаний, а также:
-
простатита (воспаление предстательной железы)
-
наличия камней в почках
-
паховой грыжи
-
после приема сильных лекарственных препаратов (антибиотиков, мочегонных средств и др.).
Как лечить воспаление яичек и придатков
Воспаление яичка и придатка яичка у мужчин, лечение которого зависит от причины возникновения заболевания, требует курса лекарственных препаратов, направленных на уничтожение инфекции и снятие воспаления и болевых ощущений. Первое, что должен назначить врач при диагнозе воспаление яичка у мужчин, – антибиотики, цель которых – уничтожить инфекцию, повлекшую воспалительный процесс. Антибиотики при воспалении яичек и придатков подбираются с учетом множества факторов (возраст, индивидуальная переносимость, особенность причинной инфекции).
 После получения результатов микробиологических анализов и исследований микрофлоры на чувствительность к антибактериальным препаратам, лечение корректируется: изменяется его длительность, дозировка лекарств, комбинации препаратов. Кроме антибиотиков больному показаны нестероидные противовоспалительные средства (целебрекс, индометацин, диклофенак, кетанов и др.), которые призваны уменьшить боль, отек. Также при сильных болях может применяться блокада семенного канатика, которую проводят под местным обезболиванием. Когда диагностировано воспаление яичка у мужчин, лечение которого медикаментозным способом может длиться до двух недель, пациенту следует исключить ношение тесного белья.
После получения результатов микробиологических анализов и исследований микрофлоры на чувствительность к антибактериальным препаратам, лечение корректируется: изменяется его длительность, дозировка лекарств, комбинации препаратов. Кроме антибиотиков больному показаны нестероидные противовоспалительные средства (целебрекс, индометацин, диклофенак, кетанов и др.), которые призваны уменьшить боль, отек. Также при сильных болях может применяться блокада семенного канатика, которую проводят под местным обезболиванием. Когда диагностировано воспаление яичка у мужчин, лечение которого медикаментозным способом может длиться до двух недель, пациенту следует исключить ношение тесного белья.
Существует также хирургический метод лечения воспаления яичек и их придатков. Его применяют в случае абсцессов и гнойников, а также при хронической рецидивирующей форме заболевания, плохо поддающейся медикаментозному лечению.
Для профилактики воспалений органов мошонки врачи рекомендуют избегать и вовремя лечить инфекции, особенно передающиеся половым путем, не переохлаждаться, беречь мошонку от травм, отдавать предпочтение прилегающим трусам. При первых симптомах заболевания поспешите за помощью специалиста.
Что такое яички
Яички – это мужские половые железы яйцевидной формы и размером со сливу, расположенные внизу мошонки. Они выполняют две функции: вырабатывают мужские гормоны (в первую очередь тестостерон) и мужские половые клетки, сперму.
Строение яичка
Обычно правое яичко выше левого. Отходящие от яичка канальцы переходят в придаток яичка и в семенной проток. Проток поднимается через паховый канал по направлению к тазу, обходит мочевой пузырь и спускается вниз, пока не соединится с семенными пузырьками. Кровеносные сосуды яичек, нервы и семенной проток окружены несколькими оболочками. Весь комплекс называется семенной оболочкой.
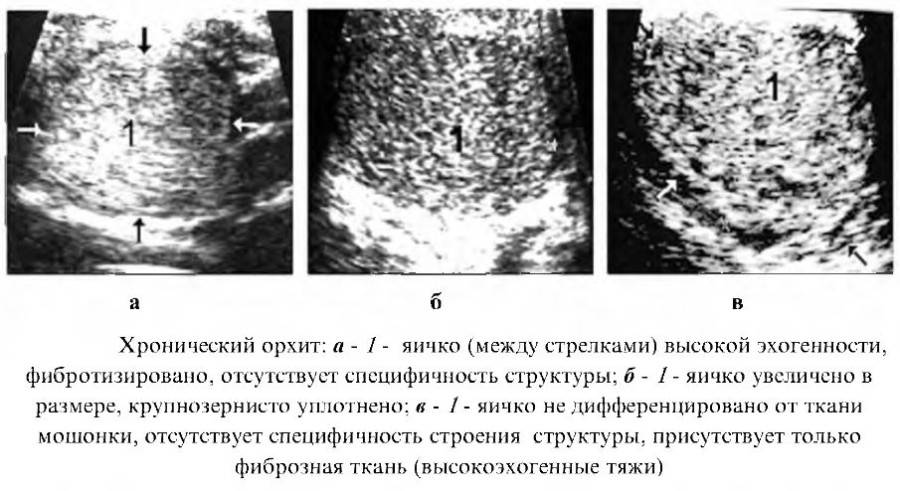
Диагностика воспаления яичек и придатков
Основным методом диагностики заболеваний органов мошонки является физикальный (ощупывание, пальпация). Для уточнения диагноза врачи используют ультразвуковое исследование и диафаноскопию мошонки. Эти методы, с помощью которых обнаруживается воспаление яичка у ребенка или взрослого мужчины, являются абсолютно безболезненными.
Кроме вышеупомянутых обследований, пациент должен сдать общий анализ мочи и ее посев на микрофлору, а также (исходя из ситуации) анализ крови и спермы на инфекции. Если доктор подозревает наличие опухоли, больному также назначается исследование крови на онкомаркеры. Лишь правильная диагностика поможет подобрать наиболее результативное лечение.
Причины водянки яичка у мальчиков
Врожденная водянка на яичках у мальчиков является следствием пороков внутриутробного развития. В норме на 28 неделе у плода яичко опускается по паховому каналу в мошонку. Вместе с ним туда перемещается влагалищный отросток брюшины. После происходит заращение проксимальной части отростка брюшины, влагалищная оболочка яичка образуется из дистальной части.
Если до появления ребенка на свет влагалищный отросток брюшины не зарастает, небольшое сообщение между брюшной полостью и мошонкой остается. Через него перитонеальная жидкость попадает в полость мошонки и скапливается там. Помимо этого, внутренняя оболочка брюшины может самостоятельно продуцировать жидкость. В большинстве случаев отросток зарастает к полутора годам.
Причины незаращения влагалищного отростка и формирования гидроцеле у мальчиков в возрасте до трех лет кроются в:
- полученной родовой травме;
- патологическом течении беременности;
- гипоспадии (недоразвитие полового органа);
- недоношенности;
- крипторхизме (неопущение яичка в мошонку);
- асците (брюшная водянка);
- дефектах брюшной стенки и др.
У детей в возрасте старше трех лет водянка яичек обусловлена нарушением процессов реабсорбции и фильтрации жидкости, выделяемой влагалищной оболочкой яичка. Проблему вызывают:
- травмы мошонки;
- перекрут яичка;
- опухоль яичка/придатка;
- воспалительные болезни (эпидидимит, орхит и др.).
Иногда гидроцеле является осложнением гриппа, ОРВИ, паротита и некоторых других инфекций. Также оно может являться результатом операции грыжесечения.
Лучшие врачи по лечению водянки яичка у мальчиков
10
Уролог
Онкоуролог
Андролог
Врач высшей категории
Профессор
Максимов Виктор Алексеевич
Стаж 48
лет
Доктор медицинских наук
Многопрофильная Клиника СОЮЗ
г. Москва, ул. Матросская Тишина, д. 14А
Сокольники
1.3 км
Электрозаводская
1.5 км
Первая клиника Измайлово доктора Бандуриной
г. Москва, Измайловский б-р, д. 60/10
Первомайская
1.2 км
Щелковская
2.4 км
Измайловская
2.8 км
8 (499) 519-35-04
8 (499) 969-29-36
9.8
Андролог
Уролог
Годисов Андрей Михайлович
Стаж 27
лет
Бест Клиник на Профсоюзной
г. Москва, ул. Новочерёмушкинская, д. 34, корп. 2
Профсоюзная
1 км
Академическая
1.5 км
Московская Клиника
г. Москва, ул. Полковая, д. 12, корп. 1
Марьина Роща
1.3 км
Савеловская
1.6 км
Савеловская
1.6 км
8 (499) 519-36-54
8 (499) 969-29-67
9.8
Андролог
Уролог
Врач высшей категории
Кочетов Максим Михайлович
Стаж 37
лет
Кандидат медицинских наук
Семейная на Сходненской
г. Москва, ул. Героев Панфиловцев, д. 1
Сходненская
330 м
Планерная
900 м
ИнвивоКлиник
г. Москва, Верхняя Масловка, д. 28, стр. 2
Петровский парк
910 м
Динамо
1.3 км
8 (499) 519-39-16
8 (495) 185-01-01
10
Андролог
Уролог
УЗИ-специалист
Врач высшей категории
Алиев Алипаша Тапдыгович
Стаж 17
лет
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
8 (495) 185-01-01
8.8
Уролог
Врач высшей категории
Перепечай Дмитрий Леонидович
Стаж 38
лет
Кандидат медицинских наук
Многопрофильный центр эндохирургии и литотрипсии (ЦЭЛТ)
г. Москва, ш. Энтузиастов, д. 62
Перово
1.5 км
8 (499) 519-36-02
8.9
Андролог
Онколог
Уролог
Венеролог
Врач высшей категории
Начкебия Рамаз Гиглаевич
Стаж 9
лет
Кандидат медицинских наук
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
8 (499) 969-25-84
8 (495) 185-01-01
9.8
Андролог
Уролог
Врач высшей категории
Атрепьев Юрий Анатольевич
Стаж 23
года
Медицинский центр Медэлит на Молодежной
г. Москва, Рублёвское ш., д. 83, корп. 1
Молодежная
1.2 км
Кунцевская
1.4 км
Кунцевская
1.4 км
Медицинский центр ЕвроМед на Маяковской
г. Москва, ул. Красина, д. 14, стр. 2
Маяковская
870 м
Пушкинская
1.3 км
Баррикадная
1.4 км
8 (499) 519-36-23
8 (499) 519-36-55
9.2
Андролог
Уролог
УЗИ-специалист
Врач первой категории
Галиев Альберт Артурович
Стаж 11
лет
ЕвразияМед на Александры Монаховой
г. Москва, п. Коммунарка, ул. Александры Монаховой, д. 97
Бунинская аллея
2.1 км
8 (495) 185-01-01
8.5
Венеролог
Уролог
УЗИ-специалист
Азимов Алик Ахмадуллаевич
Стаж 7
лет
Добромед на Тимирязевской
г. Москва, ул. Яблочкова, д. 12
Тимирязевская
680 м
Фонвизинская
890 м
8 (499) 519-37-66
8.1
Андролог
Уролог
Будкин Сергей Алексеевич
Стаж 17
лет
ЭммаКлиник
г. Москва, ул. Щукинская, д. 2
Щукинская
1.3 км
8 (499) 116-77-12
Экстренная помощь при мигрени
Как снять приступ самостоятельно?
При появлении симптомов-предшественников рекомендован сладкий чай: повышение уровня сахара в крови может предотвратить приступ. Также эффективен точечный самомассаж затылка и шеи – повторяющиеся надавливания подушками пальцев на область затылочного бугра и сонных артерий.
Техника может отсрочить приступ на 1-2 часа – например, пока подействует назначенная врачом таблетка. Самочувствие улучшают:
- приложенный к шее горчичник;
- седативные фитопрепараты и травяные чаи;
- горячий душ;
- грелка, приложенная к стопам, или теплая ножная ванна.
Во время приступа рекомендуют находиться в затемненной комнате, недоступной для резких запахов и звуков, и постараться заснуть. Полноценный 2-3-часовой сон нередко помогает избавиться от мигрени.
Диагностика
Как и при любых
дисфункциях, важно провести раннюю диагностику, чтобы она не превратилась в
долгосрочную проблему. Обычно диагноз ставят на основании симптомов, но на
самом деле визуализация — единственный способ достоверно диагностировать дисфункцию
лонного сочленения
Для подтверждения расхождения лобкового симфиза
используются МРТ, рентгенограмма, КТ или УЗИ. Хотя радиография не рассматривается
в качестве метода выбора из-за опасности воздействия на плод ионизирующего
излучения. Наиболее подходящим методом с превосходным пространственным
разрешением является МРТ, которая также позволяет избежать ионизирующее
излучение.
Другие методы,
которые могут помочь в диагностике и наблюдении — трансвагинальная или
трансперинальная ультразвуковая диагностика с использованием датчиков высокого
разрешения. С помощью такого метода как УЗИ возможно измерить межлобковую
полость. Это также может быть следствием диастаза лобкового симфиза после
родов.
Межлобковое расстояние в основном измеряют электронными калиперами
Также важно знать, что УЗИ позволяет измерить межлобковое пространство без ионизирующей радиации
Оценка исходов
Дисфункция лонного
сочленения описывается как набор признаков и симптомов дискомфорта и боли в области
таза. До сих пор нет единого, 100-процентного понимания, что именно вызывает
данной состояние. Поэтому не так просто изобрести какие-то еще критерии кроме
боли и нестабильности тазового пояса, которые могли бы показать разницу в
состоянии пациента в начале и конце терапии.
Впрочем, существуют исследования по разработке специальной шкалы для ДЛС. Необходимо провести больше исследований, связанных с оценкой исходов.
Осмотр
Важно провести
физикальное обследование, чтобы дифференцировать другие возможные причины симптомов, к примеру
– проблемы с поясничным отделом позвоночника или грыжу межпозвонкового диска. Вот
некоторые из методов обследования:. Пальпация:
Пальпация:
- Болезненность
лобкового симфиза. - Болезненность
крестцово-подвздошных суставов. - Крестцово-бугорная
связка. - Болезненность
следующих мышц: ягодичные, подвздошно-поясничная мыщца, грушевидная и паравертебральные
мышцы.
Провокационные тесты
(когда они оказываются положительными, это помогает установить ДЛС).
FABER-тест
Исследователь
фиксирует одну из передних верхних подвздошных остей. Пациентка, находящаяся в положении
лежа на спине, сгибает бедро и кладет стопу на противоположный коленный сустав,
при этом нога пассивно свисает кнаружи. Тест считается положительным, если есть
боль в крестцово-подвздошном сочленении
- Активное поднимание
выпрямленной ноги (ASLR) - Боль в симфизе при
стоянии на одной ноге. - Билатеральная
компрессия вертела бедренной кости.
Объем движений может быть снижен из-за боли. Особенно во время
латеральной ротации и абдукции.
Утиная походка может появиться из-за слабости средней
ягодичной мышцы, которая в норме выполняет функцию абдуктора.
Также заподозрить ДЛС
можно, если у пациентки возникает непрерывная боль во время следующих активностей:
- Ходьбы.
- Подъеме по лестнице.
- Повороте в кровати.
- Стоянии на одной ноге.
- Вставании со стула.
Существует ряд
тестов при боли в области симфиза во время беременности, которые обладают
высокой чувствительностью, специфичностью и надежностью (с коэффициентом каппы Коэна > 0.40).
- Пациент лежит, специалист пальпирует всю переднюю поверхность лобкового симфиза. Тест положительный, если в результате возникает боль, которая сохраняется более 5 секунд после окончания пальпации. (99% специфичность, 60% чувствительность и 0.89 коэффициент каппы Коэна).
- Симптом Тренделенбурга: При стоянии на одной ноге пациент не может сохранить положение таза в горизонтальной плоскости, поскольку противоположная ягодица опускается (в норме она должна подниматься) (99% специфичность, 60% чувствительность и 0.63 коэффициент каппы Коэна).
- FABER-тест (см. «пальпацию») (специфичность 99%, 40% чувствительность и 0.54 коэффициент каппы Коэна).
Что нужно знать о боли в копчике у ребенка
Прежде чем говорить о болях в копчике, нужно разобрать, что это такое и где он расположен в организме человека. Итак, копчик – это небольшая кость, которая завершает позвоночник. Копчик соединен с крестцом при помощи малоподвижного сустава. Можно сказать, что копчик является некоторым напоминанием о хвосте, который много тысяч лет назад имелся и у человека тоже. Боль в копчике чаще всего нельзя назвать самостоятельным заболеванием. Это только симптом, который может иметь различную природу. Также нужно сказать о том, что в некоторых ситуациях боль, возникающая в нижней части позвоночника, не имеет ничего общего с копчиком. Она может быть локализована рядом с ним и отдавать в копчик. Тем более если речь идет о ребенке, ведь он не всегда может точно определить, где именно у него болит.
Виды мигрени и их симптомы
Существует два основных вида мигрени – классическая и с аурой. Аура – фаза-предшественник, который появляется за 10-30 минут до начала приступа. Проявляется:
- вспышками света перед глазами – «мелькание мушек»;
- навязчивыми запахами;
- замедленной речью;
- звуковыми феноменами;
- потерей чувствительности отдельных зон тела и слабостью в конечностях.
Зрительные аномалии при мигрени
Симптомы классической мигрени:
- сильная головная боль от нескольких часов до нескольких суток (если не принять лекарство);
- свето- и звукобоязнь, тактильная непереносимость прикосновений;
- тошнота и рвота;
- усиление болевых ощущений во время умственной и физической деятельности.
Иногда бывает мигрень без головной боли – офтальмологическая или вестибулярная. При ней боль возникает в области глаз. Кроме этого нарушается зрение (иногда в одном глазу), появляется головокружение. Сопутствующая симптоматика – как у классической мигрени, но менее интенсивная.
О каком заболевании может говорить боль при мочеиспускании?
- Цистит — мочеиспускание болезненное, учащенное, так же появляются повелительные (императивные) позывы к мочеиспусканию.
- Уретрит — мочеиспускание болезненное, с резью. Так же отмечаются слизистые или гнойные выделения из наружного отверстия мочеиспускательного канала.
- Простатит — мочеиспускание учащенное, болезненное, затрудненное. Так же клиническая картина сопровождается повышением температуры тела до высоких цифр, болью внизу живота и в промежности.
- Камни уретры при прохождении через нее раздражают слизистую вызывая ярко выраженную боль с нарушением качества мочеиспускания до полного его закладывания.
Боль в спине, пояснице, почке
Каждый человек, в любом возрасте хотя бы несколько раз в жизни испытывает боль в поясничной области. Боль может быть острой или хронической, приступообразной или постоянной, односторонней или с обеих сторон. Известно более 40 причин возникновения боли в спине или пояснице. Урологические заболевания также могут вызывать боли в спине. Одним из ярких примером боли в пояснице является почечная колика. Почечная колика — самая сильная боль, которую может испытывать человек. Примером служат ощущения пациентов: «от боли хочется лезть на стену».
что делать:
Как показывает практика при появлении боли в пояснице всегда приходится исключать болезни урологических органов (почки, мочеточников и др). Но первоначально следует избавить пациента от боли. Применяют обезболивающие препараты и лекарства, снимающие мышечный спазм. После этого проводится УЗИ органов мочевой системы, но лучшие результаты показывает МСКТ (мультиспиральная компьютерная томография с контрастированием).
что может быть:
- мочекаменная болезнь часто проявляется почечной коликой, вызванной закупоркой мочеточника камнем.
- опухоль (рак) почки может манифестировать выделением крови с мочой. Закупорка сгустком крови мочеточника также может сопровождаться болью в пояснице.
- пиелонефрит (воспаление почечной ткани) сопровождается не только болью, но и повышением температуры тела.
Боль в мошонке: возможные причины
Что делать:
Боль в мошонке является одним из проявлений заболеваний мужских половых органов и даже других патологических состояний. При возникновении боли в мошонке безотлагательно необходимо обратиться к урологу и СРОЧНО сделать ультразвуковое исследование. Результаты УЗИ и визуальный осмотр помогут установить причину патологического процесса.
Что может быть:
Дифференциальный диагноз проводится между:
- травма (удар) органов мошонки. Возникает чаще всего при прямом ударе в область мошонки, при физическими упражнениях на брусьях или падении на узкую перекладину.
- варикоцеле (варикозное расширение вен лозовидного сплетения яичка и придатка яичка). Наиболее часто встречается у молодых людей и характеризуется увеличением мошонки за счет мягкотканного компонента в левой половине мошонки и появлением боли в яичке. Появление варикоцеле у мужчин старшего возраста может быть проявлением одного грозного заболевания — опухоли (рака) почки и требует немедленного урологического обследования
- гидроцеле (водянка оболочек яичка) характеризуется скоплением жидкости между оболочка яичка приводит к его сдавлению. Боль носит тянущий характер.
- орхоэпидидимит (воспаление ткани яичка или его придатка) возинкает внезапно, чаще после переохлаждения или травмы. Помимо увеличения яичка в размерах отмечается покраснение кожи мошонки, сглаживание складок, боль при прикосновении к яичку.
- перекрут яичка чаще встречается у детей и вызывает резкие боли в яичке и мошонке
- рак яичка не всегда сопровождается болью, обнаруживается каменистой плотности образованием в яичке. Заболевание чаще поражает людей молодого и среднего возраста. Своевременная диагностика и лечение опухоли яичка позволяет полностью избавится от болезни.
- простатит (воспаление предстательной железы) может приводить к развитию острого воспаления яичка (орхоэпидидимита). Возникает не только боль в мошонке, увеличение (опухание) яичка, но и нарушения мочеиспускания.