SQLITE NOT INSTALLED
Брадикардия плода: причины и симптомы
Не всякое снижение пульса у человека является аномалией или патологией. Например, оно наблюдается во время сна или при снижении температуры окружающей среды – в такие моменты организм экономит энергию, обмен веществ замедляется. Также подобное явление наблюдается у спортсменов, а у некоторых людей оно имеется с рождения, но не имеет характера патологии. В таких случаях говорят о физиологической брадикардии. Важным ее отличие от аномальной является отсутствие патологических симптомов.
Аномальная брадикардия – это такое снижение частоты сердечного ритма, при котором возникают различные болезненные состояния организма: головокружение, холодная потливость, потеря сознания и т. д. Как правило, они проявляются при сильном сокращении сердцебиения. Если оно незначительно, то субъективных ощущений у человека может не возникать.
Чтобы судить о наличии брадикардии сердца у плода, необходимо иметь представление о физиологической норме частоты сердцебиения. У взрослого человека она составляет 60-80 ударов в минуту, у эмбриона же изменяется в ходе его развития:
- На 3-5 неделе – 75-80;
- На 5-6 неделе – 80-100;
- На 6-7 неделе – 100-120;
- На 7-9 неделе – 140-190;
- На 10-12 неделе – 160-180;
- На 4 месяце – 140-160;
- К 9 месяцу – 130-140.
Указанные значения не являются точными, так как физиологическая норма у каждого ребенка может незначительно различаться. Примерно до 21 дня беременности сердцебиение у эмбриона не прослушивается вообще – на этом этапе у него его собственное сердце еще не начало формироваться, а обмен веществ полностью обеспечивается кровотоком матери.
Однозначно диагностировать патологическую брадикардию у матери и плода можно только во 2 триместре (после 20 недель вынашивания), так как на этом этапе его собственная система кровоснабжения в целом уже сформировалась, поэтому пульс должен стабилизироваться. Врач ставит диагноз в том случае, если в данный период частота сердцебиения составляет менее 110-120 ударов в минуту.
Брадикардия может быть «материнским» заболеванием или наблюдаться только у плода. В первом случае замедление сердцебиения у самой женщины также сказывается на состоянии будущего ребенка, во втором патология эмбриона не сказывается на здоровье матери. Причинами заболевания со стороны матери являются:
- заболевания сердечно-сосудистой системы – атеросклероз, нестабильное артериальное давление, ишемическая болезнь сердца, кардиосклероз, дистрофия или воспаление миокарда (сердечной мышцы);
- общие заболевания организма – нарушение кроветворной функции костного мозга, опухоли, анемия, инфекционные патологии, почечная недостаточность и т. д.
Со стороны плода причинами брадикардии выступают следующие патологии:
- материнская анемия, высокая токсичность окружающей среды, психический стресс у женщины;
- пороки развития собственной сердечно-сосудистой системы плода;
- нарушения репродуктивной системы матери – ранее старение плаценты, аномальное накопление околоплодных вод и т. д.;
- резус-конфликт – несовместимость материнской и эмбриональной крови по резус-фактору;
- интоксикация материнского организма из-за курения, употребления алкоголя или наркотиков, некоторых видов лекарств.
Симптомами брадикардии у матери являются типичные признаки кислородного голодания – головокружение, слабость, головная боль, шум в ушах, боль в груди, пониженное давление, одышка. Если патология наблюдается только у плода, о ней будут свидетельствовать снижение или прекращение его двигательной активности, а также судороги. Особенности эмбриональной формы заболевания в том, что выявить ее по состоянию матери невозможно – только непосредственно наблюдением за самим ребенком с помощью современных средств диагностики.
Беременность у пациенток с брадикардией характеризуется высоким риском гипоксии плода. Продолжительное кислородное голодание способно привести к замершей беременности, выкидышу или необратимым нарушениям в организме будущего ребенка. Особенно сильно от этого страдает его мозг, так как нервные клетки наиболее чувствительны к недостатку кислорода.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Общие сведения о поносе (диарее)
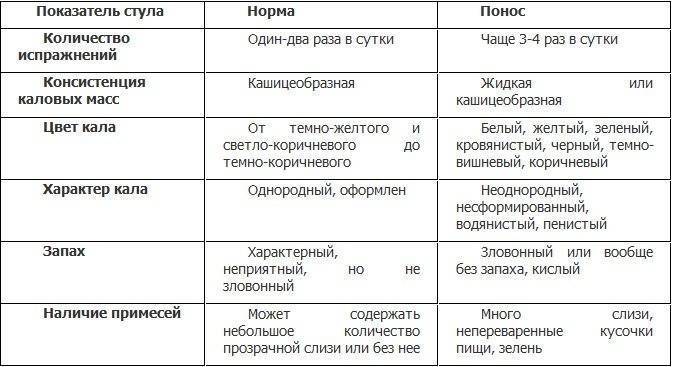
Понос (диарея) — это учащенное выделение жидкого стула.
Большинство людей время от времени сталкиваются с расстройством кишечника и, как правило, это не повод для серьезного беспокойства. Однако понос доставляет сильные неудобства и длится от нескольких дней до недели.
Причины поноса
Существует множество различных причин поноса, но наиболее распространенной, как у взрослых, так и у детей, является гастроэнтерит — инфекция желудочно-кишечного тракта.
Гастроэнтерит развивается под действием:
- вирусов — например, норовирусов или ротавирусов;
- бактерий — например, кампилобактерий и кишечной палочки, которыми можно заразиться через пищу;
- паразитов — например, лямблий, которыми можно заразиться через воду.
Эти инфекционные заболевания можно привезти с собой из путешествия, особенно в регионы с низкими стандартами общественной гигиены. Это называется диареей путешественников.
Другими причинами поноса (диареи) могут быть тревога, пищевая аллергия, прием лекарств или фоновые (хронические) заболевания, например, синдром раздраженного кишечника.
Прочитайте подробнее о .
Лечение поноса (диареи)
В большинстве случаев понос пройдет без лечения в течение нескольких дней и вам не придется обращаться к врачу.
Однако понос может вызвать обезвоживание, поэтому вам следует пить много жидкости (часто, маленькими глотками). Необходимо не допускать обезвоживания у младенцев и маленьких детей.
Для восполнения потерь жидкости можно купить в аптеке растворы для пероральной регидратации, которые подойдут как взрослым, так и детям.
Начинайте есть твердую пищу, как только сможете. Если вы кормите ребенка грудным молоком, и у него понос, старайтесь не менять режим кормления.
Оставайтесь дома по меньшей мере двое суток после последнего эпизода поноса, чтобы не заразить других.
Существуют лекарственные препараты для борьбы с поносом, например, лоперамид. Однако обычно они не требуются, а большинство из них нельзя давать детям.
Прочитайте подробнее
Профилактика поноса
Понос часто является следствием инфекционного заболевания. Вы можете снизить риск возникновения поноса, соблюдая гигиенические требования:
- тщательно мойте руки с мылом и теплой водой после туалета, перед едой и приготовлением пищи;
- после каждого эпизода диареи очищайте унитаз, ручку смыва и стульчак дезинфицирующим средством;
- пользуйтесь отдельными полотенцами, столовыми приборами и посудой.
Также важно тщательно соблюдать правила гигиены в отношении еды и воды во время путешествий, например, не употреблять плохо очищенную водопроводную воду и еду, подвергшуюся недостаточной термической обработке. Прочитайте подробнее
Прочитайте подробнее
Когда обращаться к врачу
Нужно обратиться к врачу, если приступы поноса очень частые или сильные, или сопровождаются другими симптомами, например:
- кровь в стуле;
- постоянная рвота;
- сильная или продолжительная боль в животе;
- потеря веса;
- признаки обезвоживания, в том числе сонливость, нерегулярное мочеиспускание и головокружение;
- очень темный или черный стул — это может указывать на кровотечение в желудке.
Также обратитесь к врачу, если расстройство кишечника у вас или вашего ребенка не проходит особенно долго, так как это может указывать на более тяжелое заболевание.
Лечение ротавирусной инфекции
В большинстве случаев организм как взрослых, так и детей самостоятельно справляется с ротавирусом, и в течение недели происходит выздоровление.
Однако повышение температуры, появление повторной рвоты, поноса и боли в животе всегда является уважительным поводом для вызова врача на дом, особенно если речь идет о заболевании ребенка. Это связано с тем, что похожие симптомы характерны не только для ротавирусного гастроэнтерита, но и для более серьезных кишечных инфекций, а также хирургических заболеваний, например, аппендицита
Поэтому важно, чтобы врач осмотрел больного и исключил опасные для жизни и здоровья состояния
Легкие формы ротавирусной инфекции лечатся дома. Врач может назначить ряд лекарственных средств, которые помогут быстрее справиться с симптомами кишечного гриппа, облегчить состояние и, главное, избежать осложнений и перехода болезни в тяжелую форму. В тяжелых случаях рекомендуется госпитализация в инфекционную больницу.
Диета при ротавирусной инфекции
В первый день болезни, при частой рвоте и отсутствии аппетита от еды можно воздержаться. Однако, как только самочувствие начинает улучшаться, нужно постепенно вернуться к полноценному питанию, чтобы ускорить выздоровление
На протяжении всей болезни важно пить как можно больше жидкости
При развитии инфекции у детей грудного возраста их продолжают кормить, как и прежде: грудным молоком или специальными смесями. Рекомендуется лишь увеличить частоту кормления. В некоторых случаях врач может посоветовать использование пищевых добавок или лекарств, содержащих лактазу. Это фермент, расщепляющий молоко и помогающий его усвоению, что особенно актуально для грудничков. Известно, что при ротавирусной инфекции активность собственной лактазы в организме снижается, что приводит к плохому усвоению молочных продуктов, усилению поноса и вздутию живота.
Старшим детям и взрослым желательно увеличить кратность приема пищи, сократив размер порции. Из диеты исключают молочные продукты, снеки, полуфабрикаты, ограничивают употребление соков, сырых фруктов и овощей, бобовых и другой пищи, богатой углеводами.
Наиболее предпочтительными являются каши, жидкие супы, отварные суфле, паровые котлеты, вчерашний хлеб. Нельзя употреблять жареные, острые, маринованные и копченые продукты. Такую диету нужно соблюдать до полного выздоровления и в течение 2-3 дней после.
Лекарственное лечение ротавирусной инфекции
Чтобы помочь организму быстрее справиться с вирусом можно использовать противовирусные препараты, например: Арбидол, Виферон и другие. Особенность такого лечения заключается в необходимости начать прием лекарства с первыми симптомами кишечного гриппа. Иначе эффективность противовирусных средств снижается. Также противовирусную защиту усиливают средства, стимулирующие иммунитет: Циклоферон, Антиротавирусный иммуноглобулин, Комплексный иммуноглобулиновый препарат (КИП) и другие. Перед применением желательно проконсультироваться с врачом.
Антибиотики при ротавирусной инфекции не показаны. В редких случаях их может назначить врач при высоком риске бактериальных осложнений или смешанных инфекциях (когда помимо ротавируса обнаруживается заражение бактериями).
Для борьбы с интоксикацией и поносом назначаются сорбенты. Это лекарственные средства, которые способны всасывать своей поверхностью токсины и газы из желудочно-кишечного тракта. Многие из них обладают закрепляющим действием, то есть нормализуют стул. В аптеке без рецепта можно купить такие сорбенты, как: Смекта, Полисорб, уголь активированный, Фильтрум-СТИ и др. Сорбенты нужно принимать отдельно от других лекарств, с интервалом не менее 30 минут.
Чтобы разгрузить желудочно-кишечный тракт и ускорить восстановление его полноценной работы назначаются ферментные препараты, которые принимают во время еды. Это Креон, Панкреатин, Мезим, Лактаза и др. Кроме того, в лечении ротавирусного гастроэнтерита широко используются препараты про- и пребиотиков: Энтерол, Бактисуптил, Бифиформ, Линекс, Ацилакт и др.
Лечение поноса (диареи)
Понос обычно проходит без лечения в течение нескольких дней, особенно если он был вызван инфекционным заболеванием. Однако существуют средства, облегчающие симптомы.
У детей понос обычно проходит в течение 5–7 дней и редко длится дольше 2 недель. У взрослых понос обычно начинает проходить через 2–4 дня, хотя при некоторых инфекционных заболеваниях он может длиться неделю и дольше.
При поносе можно облегчить симптомы, следуя приведенным ниже советам.
Пейте много жидкости
Лучше всего пить много жидкостей, которые содержат воду, соль и сахар, например, воду с соком, напитки с добавлением соды и бульон. Если вы пьете достаточно жидкости, моча будет почти прозрачная, светло-желтого цвета.
Необходимо также не допускать обезвоживания у младенцев и маленьких детей. Давайте детям воду, даже если у них рвота. Лучше пить немного жидкости, чем вообще ничего. Не следует давать детям соки и газированные напитки, так как они могут ухудшить состояние.
Если расстройство кишечника возникло у малыша, находящегося на естественном вскармливании, продолжайте его кормить грудью как обычно.
Немедленно обратитесь к педиатру, если у вашего ребенка появятся симптомы обезвоживания.
Пероральная регидратация
Растворы для регидратации обычно продаются в виде порошков, которые нужно растворять в воде. Они восполняют соли, глюкозу и другие важные вещества, которые теряются при обезвоживании.
Борьба с обезвоживанием у детей
Объем будет зависеть от роста и веса ребенка. Точные рекомендации по применению средств для отпаивания детей вам даст педиатр, частично с информацией вы можете ознакомиться в инструкции к препарату. Проконсультируйтесь с педиатром по поводу применения препаратов для пероральной регидратации у грудных детей.
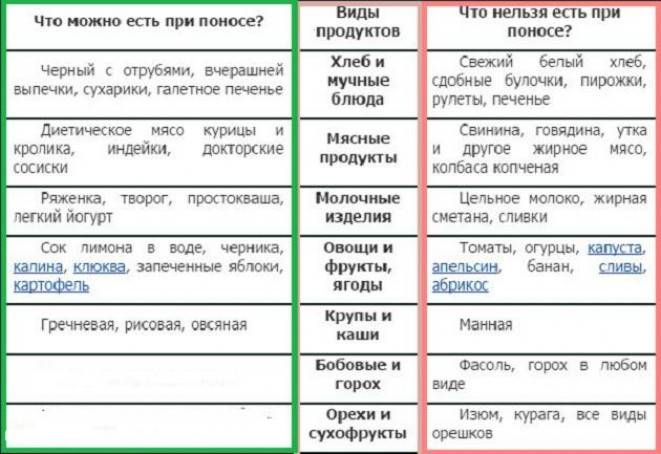
Диета при диарее
Например, можно есть картофель, рис, бананы, супы и вареные овощи.
Если у вас отсутствует аппетит, есть необязательно, однако нужно продолжать пить жидкости и вернуться к приему пищи как только сможете.
Чем кормить ребенка при поносе?
Если ребенок не обезвожен, пусть питается как обычно. Если он отказывается от еды, продолжайте давать ему питье и ждите, когда вернется аппетит.
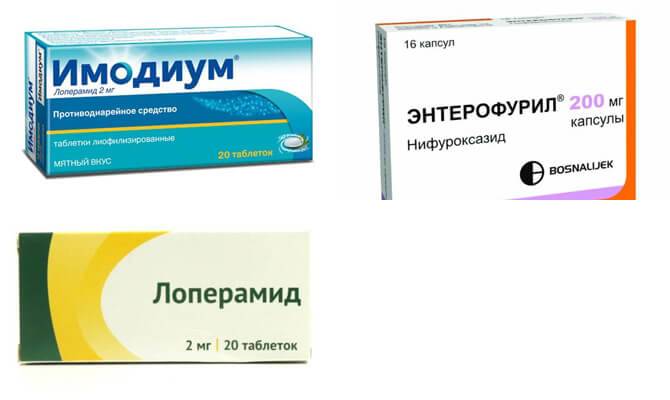
Лекарства от поноса
Противодиарейные средства (средства от поноса)
Большая часть противодиарейных средств делают на основе лоперамида. Это вещество действует эффективно и имеет мало побочных эффектов. Лоперамид замедляет сокращения мышц кишечника, что увеличивает абсорбцию (усвоение) воды из стула. От этого он становится тверже, а позывы к дефекации — реже.
Некоторые противодиарейные средства продаются в аптеках без рецепта. Ознакомьтесь с показаниями по приему и дозировке препарата в листке-вкладыше, прилагаемому к лекарству. Если вы не уверены, обратитесь за советом к врачу.
Не принимайте противодиарейные средства, если в кале есть следы крови или слизи и (или) у вас высокая температура. Обратитесь к врачу за рекомендацией. Большинство противодиарейных средств нельзя давать детям.
Обезболивающие
Обезболивающие средства не используются для лечения расстройства кишечника, но парацетамол или ибупрофен могут сбить высокую температуру и снять приступ головной боли.
При необходимости можете дать ребенку жидкий парацетамол или ибупрофен.
Обязательно прочтите инструкцию к лекарственному препарату, чтобы убедиться, что он подходит вам или вашему ребенку, и чтобы определить правильную дозировку. Детям до 16 лет не следует давать аспирин.
Антибиотики при поносе
- не помогут, если понос вызван вирусом;
- вызывают неприятные побочные эффекты;
- теряют эффективность и могут оказаться бесполезными при лечении тяжелого заболевания, если регулярно принимать их для лечения легких расстройств.
Могут ли помочь пробиотики от поноса?
По данным ряда исследований, некоторые пробиотики слегка сокращают продолжительность диареи, однако эти данные не настолько убедительны, чтобы можно было на них опираться.
Причины обезвоживания при диарее
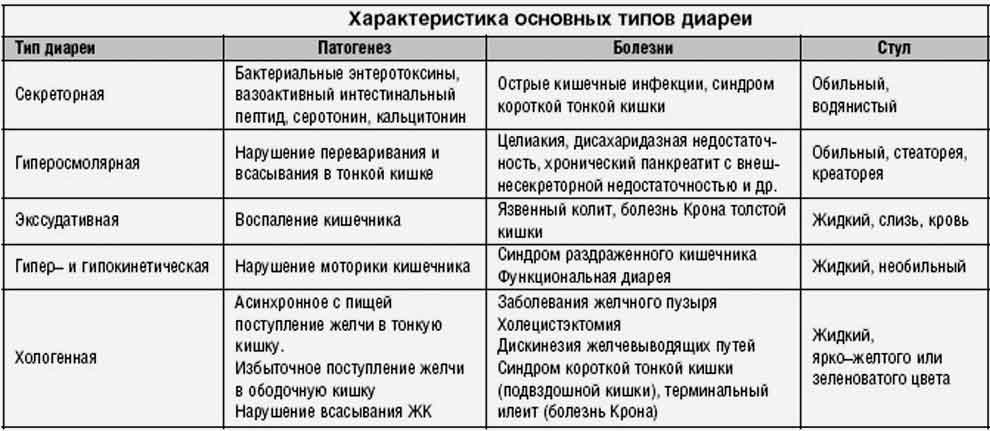
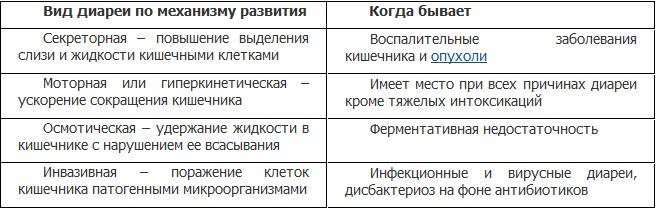
Утрата большого количества воды при частом жидком стуле и рвоте может быть обусловлена различными механизмами — все зависит от типа диареи и причин, которые ее вызвали.
Развитие диареи обуславливается одним из следующих патологических процессов:
- нарушение кишечной секреции — секреторная диарея;
- повышение осмотического давления в полости кишечника — осмотическая диарея;
- нарушение движения содержимого кишечника — моторная диарея: может быть гипер- и гипокинетической, то есть с усиленной или, напротив, замедленной моторикой;
- повышение выработки жидкости слизистыми кишечника — экссудативная диарея.
Преобладание определенного механизма определяет и характер поноса.
Экссудативная диарея развивается в ответ на размножение бактерий, это связано с выделением ими энтеротоксинов. Также этот вид расстройства может быть связан с неспецифическими воспалительными заболеваниями, злокачественными опухолями, ишемией кишечника. Вода участвует в процессах выработки воспалительного экссудата. В стуле могут появляться примеси гноя или крови.
Осмотическая диарея нередко связана с заболеваниями, нарушающими выработку ферментов кишечника, болезнями желудка, печени, желчного пузыря. Также она наблюдается при повреждении кишечника, сосудистых патологиях, приеме некоторых лекарственных средств. Механизм развития расстройства в этом случае спровоцирован скоплением в кишечнике углеводов и образованием жирных и молочной кислот. В результате развивается обильный стул, иногда с содержанием полупереваренной пищи.
Обезвоживание после поноса секреторного характера связано с действием токсинов, вирусов. Этот же механизм может наблюдаться при применении слабительных средств. Патологическая секреция жидкости в кишечник связана с избыточным количеством электролитов. Наблюдается водянистый и обильный стул без болей.
Моторная диарея может быть результатом эндокринных заболеваний, патологий нервной системы, анатомических повреждений, операций на ЖКТ и др. Нарушение моторики кишечника становится причиной патологий всасывания в нем воды, при этом жидкий стул может быть умеренным, с непереваренными остатками пищи.
Газы при беременности — причины
Организм женщины переживает множество изменений на протяжении всей беременности. К ним относятся физические и гормональные изменения, которые могут вызвать избыток газа. Газы могут вызвать как легкий дискомфорт, так и сильные боли в животе, спине и груди. У женщин может быть вздутие живота и спазмы.
В течение первого триместра беременности в организме происходят резкие гормональные изменения. Уровень гормона прогестерона и эстрогена значительно увеличиваются, что приводит к утолщению слизистой оболочки матки, чтобы подготовиться к росту плода. Гормоны работают следующим образом:
Прогестерон расслабляет мышцы тела, в том числе и кишечника. Когда кишечник расслаблен, работа пищеварительной системы заметно замедляется.
Повышенный уровень эстрогена заставляет организм сохранять воду и газы. Это может вызвать дискомфорт и боль в животе.
Во втором и третьем триместрах исчезают такие симптомы, как утреннее недомогание и слабость, матка меняет свое положение, чтобы приспособиться к растущему плоду. По мере увеличения матки она оказывает давление на окружающие органы, вызывая проблемы с пищеварением, такие как запоры и скопление газов. Это может вызвать дискомфорт и вздутие живота.
Почему пациенты выбирают Клинику «9 месяцев»
Специалисты высокого уровня
Врачи нашей клиники имеют обширный практический опыт ведения беременности, в том числе беременности высокого риска, а все оказываемые медицинские услуги проходят несколько уровней контроля качества.
Это позволяет нам — добиваться успешных результатов в лечении, а пациентам чувствовать себя в безопасности.
Обследования на оборудовании экспертного класса
Все ультразвуковые исследования проводятся на аппаратах марки Voluson, признанной одной из лучших в мире в области акушерства и гинекологии.
Вы убедитесь, что Ваш ребенок развивается правильно, пересчитаете все пальчики, узнаете на раннем сроке пол ребенка, в конце исследования получите флэшку с видео о развитии ребенка в вашем животике.
Большое количество лабораторных исследований в программах
Исследования включены основываясь на обширном опыте наших врачей, чтобы тщательно контролировать состояние мамы, выявлять возможные осложнения на раннем этапе и при необходимости проводить лечение.
Роль воды в организме
Вода в организме участвует во множестве обменных и иных процессов: помогает преобразовать пищу в энергию, усвоить микронутриенты, является частью процессов насыщения тканей кислородом. Вода запускает механизмы терморегуляции, помогает выводить токсины. Жидкость содержится в крови, глазных яблоках, она защищает жизненно важные органы, является растворителем для многих химических веществ.
Настроение, состояние кожи и слизистых и даже работоспособность человека могут зависеть от уровня воды в организме. Большинство людей пьют только после наступления жажды и появления сухости во рту. Появление таких симптомов еще не говорит о наличии обезвоживания, но если игнорировать эти сигналы тела, дегидратация может наступить. Лучше систематически употреблять жидкость и не допускать появления жажды.
Особенно важно предупреждать обезвоживание организма от поноса при острых кишечных инфекциях. Рекомендуемый объем воды при этом может быть увеличен.