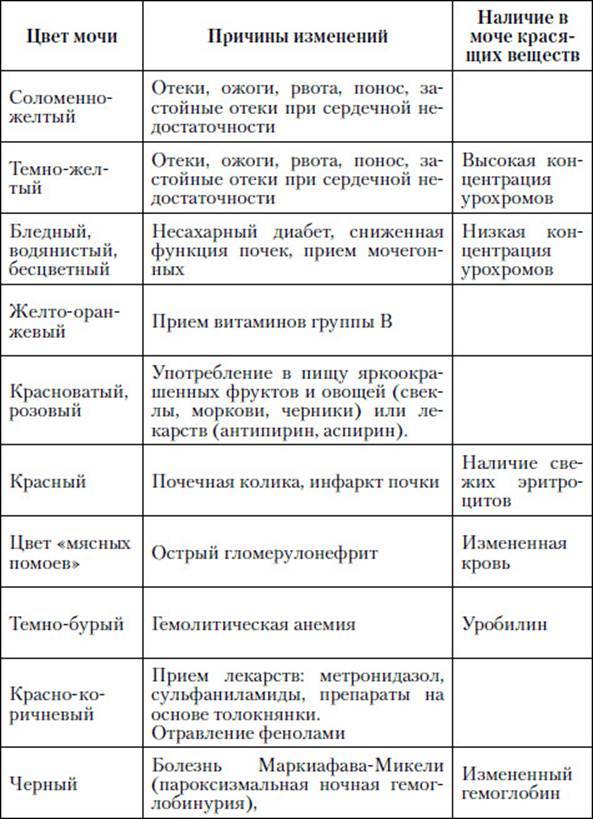
SQLITE NOT INSTALLED
Диета при доброкачественной гиперплазии предстательной железы
Это заболевание сопровождается увеличением размеров простаты, затруднением оттока мочи, учащением мочеиспускания, ощущением неполного опорожнения мочевого пузыря .
Частота возникновения гиперплазии увеличивается с возрастом. Среди мужчин в возрасте 60 лет она достигает 60%. Почти все мужчины старше 70 лет имеют некоторую степень гиперплазии. Контролируя диету, пациенты смогут сделать мочеиспускание более свободным.
Доброкачественное увеличение простаты нередко сопровождается снижением уровня гормонов. Поэтому мужчинам, страдающим этим заболеванием, показана растительная диета, включающая бобы, горох, чечевицу, овощи и семя кунжута, активизирующие выработку мужских гормонов.
Полезны рыба, морепродукты, зелень и оливковое масло. Существует 1325 научных работ и 35 исследований, указывающих на пользу средиземноморской диеты, включающей все эти компоненты.
Симптомы при уратурии
https://www.youtube.com/watch?v=TnAn1b-KWy8
Определить по внешним признакам, что соли мочевой кислоты в моче повышены, практически невозможно. Пациенты чувствуют себя в большинстве случаев хорошо и не замечают изменений.
Существует ряд симптомов, которые косвенно указывают на развитие уратурии:
- повышение артериального давления;
- гипертермия;
- появление следов крови в выделяемой моче;
- болезненные ощущения в области поясницы и живота;
- боли во время мочеиспускания;
- тошнота;
- рвота;
- необъяснимая слабость.
При выраженном увеличении концентрации уратов врачи отмечают появление следующей симптоматики:
- астматический приступ;
- рвота в утренние часы;
- запор;
- красные пятна на коже;
- скопление кристаллов мочевой кислоты в области суставов.
У мужчин в зрелом возрасте на начальной стадии симптомы уратурии сложно выявить. Выяснить это возможно, но только сдав общий анализ мочи. Ярко выраженная симптоматика проявляется, когда в почках уже образуются конкременты и начинаются воспалительные процессы. Ухудшение наступает вследствие увеличения кислотности урины по причине избыточного употребления вредной пищи, витамина В и лекарственных средств.
Характерные симптомы уратурии:
- моча содержит сгустки крови,
- боль при выделении мочи,
- слабость,
- рвота,
- болевой синдром в области поясницы,
- повышение артериального давления.
Избыток солей мочевой кислоты в моче встречается у людей любого возраста. Согласно статистике мужчины более подвержены этому заболеванию, чем женщин. Во время беременности избыток уратов является вариантом нормы. Но необходимо держать под контролем их количество, чтобы не допустить их чрезмерного накопления.
Нарушение свойств мочи на начальных этапах протекает бессимптомно. Определить избыток соединений солей легко при сдаче анализа мочи. Первые симптомы патологии проявляются, когда образуются конкременты в почках. Они являются основой для образования уратных камней.
Образования имеют тенденцию к постепенному увеличению, они продвигаются к мочеточникам и поступают в мочевой пузырь. Процесс образования камней сопровождается развитием инфекционного воспалительного процесса. Его проявления могут быть следующими:
- значительное повышение температуры тела;
- повышение АД;
- слабость;
- примесь крови в урине;
- приступы тошноты со рвотой.
Если подобная патология развилась у детей, то не исключаются такие симптомы, как запор, рвота после утреннего пробуждения, приступы кашля. Дети, с диагностированным повышением содержание уратов часто бывают гиперактивными, по физическому развитию опережает своих сверстников.
Избыток солей приводит к накоплению их в подкожном слое. Из-за этого на коже у ребенка появляются красные пятна. При уратурии отмечается плохой сон у ребенка, малыши часто просыпаются и просятся на руки.
Аморфные ураты имеют свою характерную симптоматику – они окрашивают мочу коричнево-розовым цветом. Их избыточное накопление является признаком таких заболеваний, как хроническая почечная недостаточность, гломерулонефрит или застой почки. Ураты в моче в большом количестве могут быть опасными для здоровья. Они вызывают образование камней в мочевыводящих путях, мочевом пузыре, почках.
Стоит сказать о том, что при появлении уратов в моче взрослые не ощущают никакого дискомфорта. Признаки появления изменений в организме можно обнаружить лишь при сдаче анализа. В случае если единицы увеличиваются, то происходит задержка выделения мочи. Это может быть связано с усугублением питания, неправильным образом жизни, недостаточное употребление витамина В.
Симптомы заболевания у маленьких детей отличаются. Ребенок ведет себя не спокойно, нарушается сон, ночью часто просыпается и постоянно просится на руки. В некоторых случаях могут появиться пятна на теле красного цвета. В случае если не лечить заболевание, то следствием будет появление камней в почках. Кристаллы мочевой кислоты скапливаются не только в почках, но еще и в суставах, а также под кожей.
Диета при подагре № 6 — рекомендации по питанию при подагре
Общая характеристика диеты при подагре № 6.
Диета при подагре N 6 предполагает:
- исключение из рациона продуктов, содержащих много пуринов, щавелевой кислоты;
- умеренное ограничение соли,
- увеличения количества ощелачивающих продуктов (молочные, овощи и плоды) и свободной жидкости (при отсутствии противопоказаний со стороны сердечно-сосудистой системы).
- уменьшение белков и жиров (в основном тугоплавких), а при сопутствующем ожирении — и углеводов.
Кулинарная обработка обычная, но обязательно отваривание мяса, птицы и рыбы.
Температура пищи обычная.
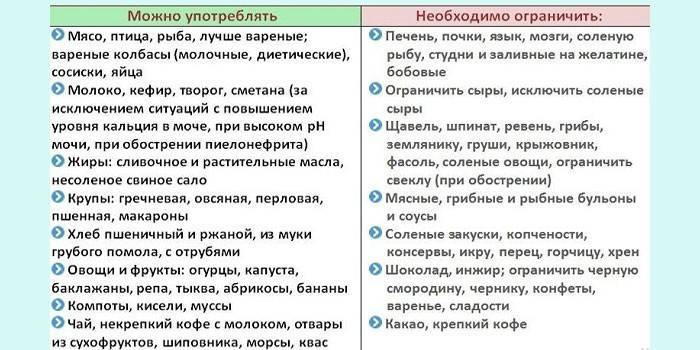
Диета при подагре: рекомендуемые и исключаемые продукты и блюда
Диета при подагре разрешает: супы. Вегетарианские: борщ, щи, овощные, картофельные, с добавлением круп, холодные (окрошка, свекольник), молочные, фруктовые.
Исключают: мясные, рыбные и грибные бульоны, супы из щавеля, шпината, бобовых.
Диета при подагре разрешает: хлеб и мучные изделия. Пшеничный и ржаной хлеб, из муки 1-го и 2-го сорта. Различные выпечные изделия, в том числе с включением молотых отрубей.
Ограничивают изделия из сдобного теста.
Диета при подагре разрешает: мясо, птица, рыба. Нежирные виды и сорта. До 3 раз в неделю по 150 г отварного мяса или 160-170 г отварной рыбы. После отваривания используют для различных блюд — тушеных, запеченных, жареных, изделий из котлетной массы. Можно сочетать мясо и рыбу примерно в равных количествах.
Исключают: печень, почки, язык, мозги, мясо молодых животных и птиц, колбасы, копчености, соленую рыбу, мясные и рыбные консервы, икру.
Диета при подагре разрешает: молочные продукты. Молоко, кисломолочные напитки, творог и блюда из него, сметана, сыр.
Исключают: соленые сыры
- Разрешаются: яйца. 1 яйцо в день в любой кулинарной обработке
- Диета при подагре разрешает: крупы. В умеренном количестве, любые блюда.
Исключают: бобовые.
Разрешаются: овощи. В повышенном количестве, сырые и в любой кулинарной обработке. Блюда из картофеля.
Исключают: грибы, свежие стручки бобовых, шпинат, щавель, ревень, цветную капусту, портулак; ограничивают — соленые и маринованные;
Диета при подагре разрешает: закуски. Салаты из свежих и квашеных овощей, из фруктов, винегреты, икра овощная, кабачковая, баклажанная.
Исключают: соленые закуски, копчености, консервы, икру рыб;
Диета при подагре разрешает: плоды, сладкие блюда и сладости. В повышенном количестве фрукты и ягоды — свежие и при любой кулинарной обработке. Сухофрукты. Кремы и кисели молочные. Мармелад, пастила, нешоколадные конфеты, варенье, мед, меренги.
Исключают: шоколад, инжир, малину, клюкву.
Разрешаются: соусы и пряности. На овощном отваре, томатный, сметанный, молочный. Лимонная кислота, ванилин, корица, лавровый лист. Укроп, зелень петрушки.
Исключают: соусы на мясном, рыбном, грибном бульонах, перец, горчицу, хрен.
Диета при подагре разрешает: напитки. Чай с лимоном, молоком, кофе некрепкий с молоком. Соки фруктов, ягод и овощей, морсы, вода с соками, квасы. Отвары шиповника, пшеничных отрубей, сухофруктов.
Исключают: какао, крепкие чай и кофе.
Диета при подагре разрешает: жиры. Сливочное, коровье топленое и растительные масла.
Исключают: говяжий, бараний, кулинарные жиры.
Ограничивают свиной жир.
Примерное меню диеты при подагре № 6
Первый завтрак: салат овощной с растительным маслом, яйцо всмятку, пудинг из моркови с яблоками и пшеном, чай.
Второй завтрак: отвар шиповника.
Обед: суп-лапша молочный, котлеты картофельные жареные, кисель.
Полдник: яблоки свежие.
Ужин: сырники запеченные, голубцы, фаршированные овощами с рисом, чай.
На ночь: отвар пшеничных отрубей.
Диета при подагре — другие материалы по теме
Лечебная физкультура при коксартрозе
Растяжение мышц
Инфекционный тендовагинит
Радикулопатия
Профилактика остеохондроза
Шейная радикулопатия
Дорсопатия
Люмбаго
Анализ на С-реактивный белок
С-реактивный белок (СРБ) – очень чувствительный элемент анализа крови, который быстро реагирует даже на мельчайшее повреждение ткани организма. Присутствие С-реактивного белка в крови является предвестником воспаления, травмы, проникновения в организм бактерий, грибков, паразитов.
СРБ точнее показывает воспалительный процесс в организме, чем СОЭ (скорость оседания эритроцитов). В то же время С-реактивный белок быстро появляется и исчезает – быстрее, чем изменяется СОЭ.
За способность С-реактивного белка в крови появляться в самый пик заболевания его еще называют «белком острой фазы».
При переходе болезни в хроническую фазу С-реактивный белок снижается в крови, а при обострении процесса повышается вновь.
С-реактивный белок норма
С-реактивный белок производится клетками печени и в сыворотке крови содержится в минимальном количестве. Содержание СРБ в сыворотке крови не зависит от гормонов, беременности, пола, возраста.
Норма С-реактивного белка у взрослых и детей одинаковая – меньше 5 мг/ л (или 0,5 мг/ дл).
Анализ крови на С-реактивный белок берется из вены утром, натощак.
1
Анализ крови на уровень мочевой кислоты
2
анализ крови на антинуклеарные антитела
3
Исследование крови на ревматоидный фактор
Причины повышения С-реактивного белка
С-реактивный белок может быть повышен при наличии следующих заболеваний:
- ревматизм;
- острые бактериальные, грибковые, паразитарные и вирусные инфекции;
- желудочно-кишечные заболевания;
- очаговые инфекции (например, хронический тонзиллит);
- сепсис;
- ожоги;
- послеоперационные осложнения;
- инфаркт миокарда;
- бронхиальная астма с воспалением органов дыхания;
- осложненный острый панкреатит;
- менингит;
- туберкулез;
- опухоли с метастазами;
- некоторые аутоиммунные заболевания (ревматоидный артрит, системный васкулит и др.).
При малейшем воспалении в первые же 6-8 часов концентрация С-реактивного белка в крови повышается в десятки раз. Имеется прямая зависимость между тяжестью заболевания и изменением уровня СРБ. Т.е. чем выше концентрация С-реактивного белка, тем сильнее развивается воспалительный процесс.
Поэтому изменение концентрации С-реактивного белка используется для мониторинга и контроля эффективности лечения бактериальных и вирусных инфекций.
Разные причины приводят к разному повышению уровня С-реактивного белка:
- Наличие бактериальных инфекций хронического характера и некоторых системных ревматических заболеваний повышает С-реактивный белок до 10-30 мг/л. При вирусной инфекции (если нет травмы) уровень СРБ повышается незначительно. Поэтому высокие его значения указывают на наличие бактериальной инфекции.
- При подозрении на сепсис новорожденных уровень СРБ 12 мг/л и более говорит о необходимости срочной противомикробной терапии.
- При острых бактериальных инфекциях, обострении некоторых хронических заболеваний, остром инфаркте миокарда и после хирургических операциях самый высокий уровень СРБ – от 40 до 100 мг/л. При правильном лечении концентрация С-реактивного белка снижается уже в ближайшие дни, а если этого не произошло, необходимо обсудить другое антибактериальное лечение. Если за 4-6 дней лечения значение СРБ не уменьшилось, а осталось прежним и даже увеличилось, это указывает на появление осложнений (пневмония, тромбофлебит, раневой абсцесс и др.). После операции СРБ будет тем выше, чем тяжелее была операция.
- При инфаркте миокарда белок повышается через 18-36 часов после начала заболевания, через 18-20 дней снижается и к 30-40 дню приходит к норме. При стенокардии он остается в норме.
- При различных опухолях повышение уровня С-реактивного белка может служить тестом для оценки прогрессирования опухолей и рецидива заболевания.
- Тяжелые общие инфекции, ожоги, сепсис повышают С-реактивный белок до огромнейших значений: до 300 мг/л и более.
- При правильном лечении уровень С-реактивного белка снижается уже на 6-10 день.
Подготовка к ревматологическим анализам
Чтобы анализы показывали объективную информацию, необходимо придерживаться некоторых правил. Сдавать кровь нужно в утренние часы, натощак. Между взятием анализов и приемом пищи должно пройти приблизительно 12 часов. Если мучает жажда, выпейте немного воды, но не сок, чай или кофе. Необходимо исключить интенсивные физические упражнения, стрессы. Нельзя курить и употреблять спиртное.
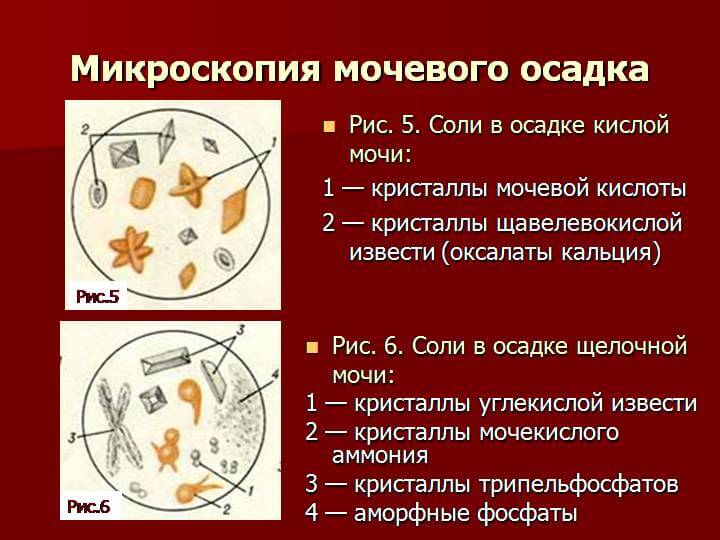
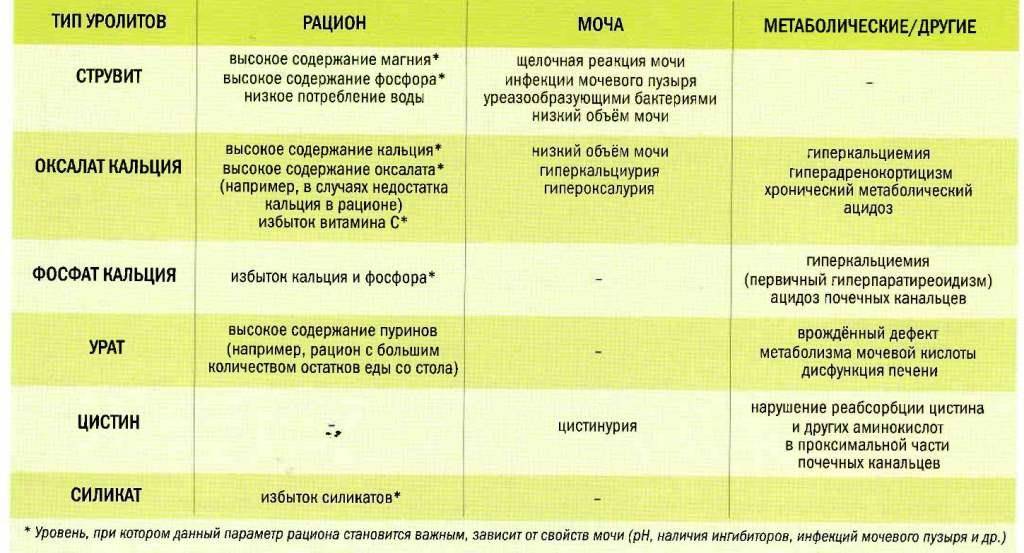
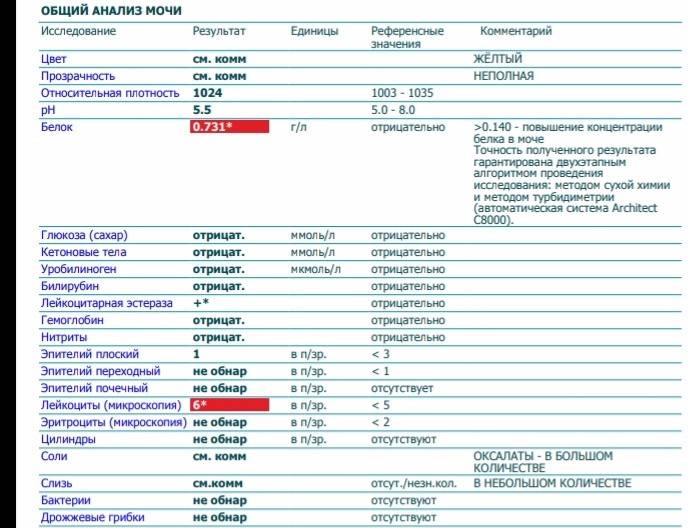
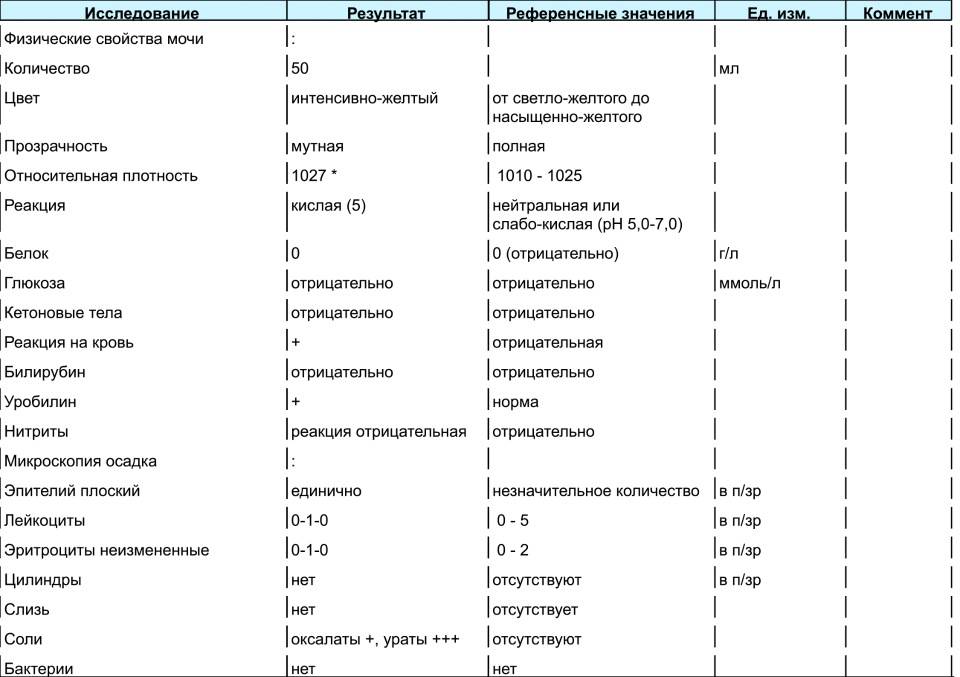
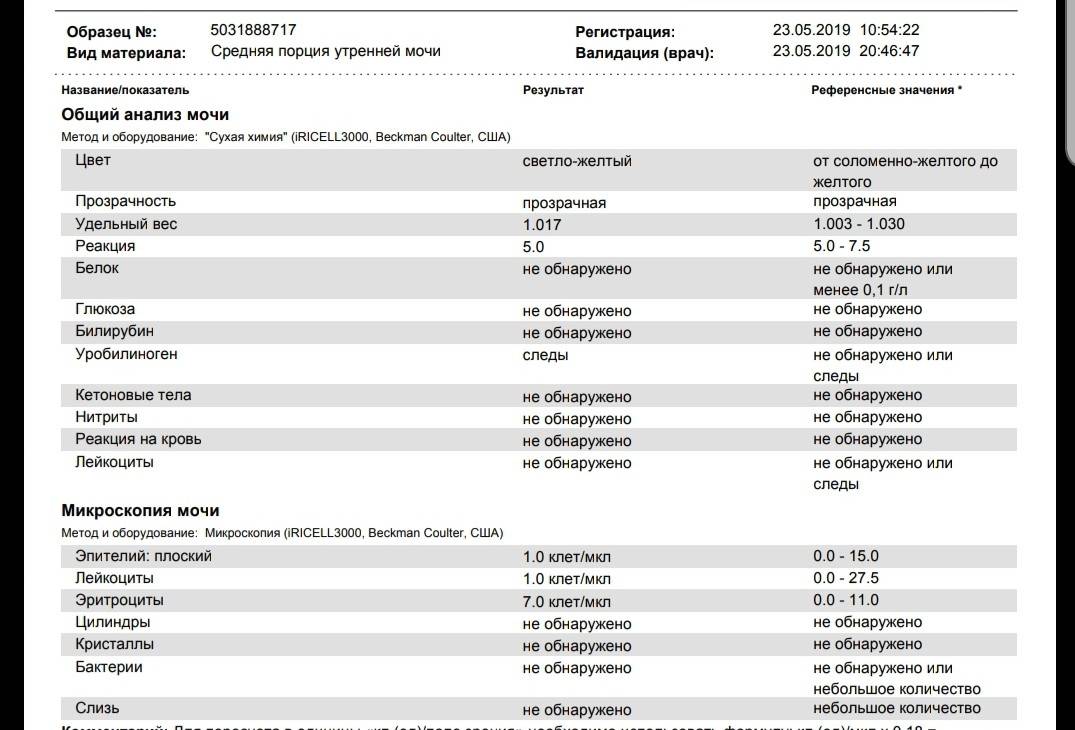
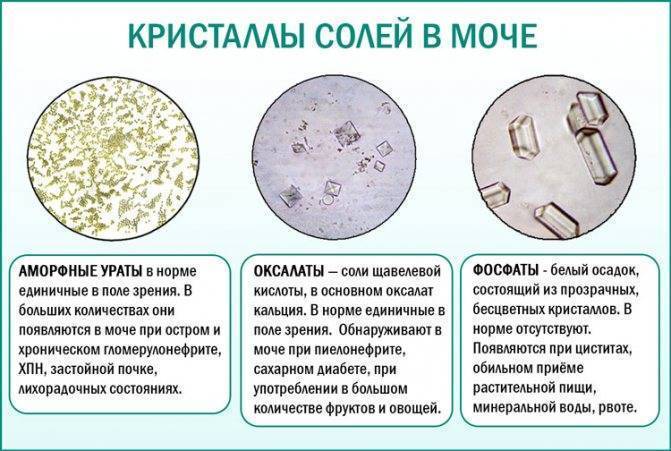
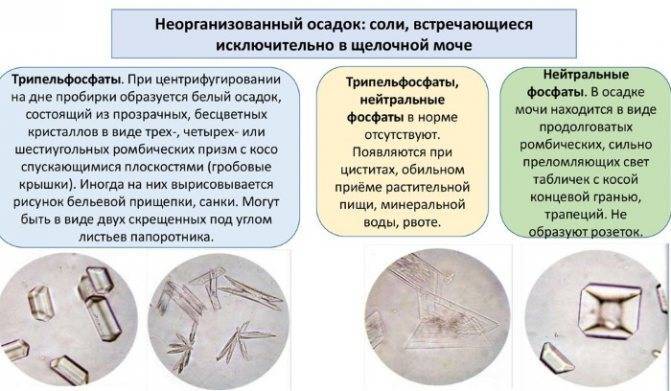
Оксалурия Соли в моче у ребёнка
80% дисметаболических нефропатий у детей составляет оксалатная нефропатия или оскалурия — повышенное выделение с мочой кристаллов щавелевой кислоты или оксалатов.
Причины оксалурии
- Повышенное поступление с пищей солей щавелевой кислоты,
- Недостаточное употребление жидкости.
- Наследственная недостаточность некоторых пищеварительных ферментов,
- Заболевания желудочно-кишечного тракта (болезнь Крона, операции на кишечнике, язвенный колит, воспалительные заболевания толстого кишечника, запоры, поносы, дизбактериоз кишечника).
- Сахарный диабет.
- Недостаток витамина В6 в пище.
- Избыток аскорбиновой кислоты в пище.
Как собрать мочу на суточную экскрецию оксалатов
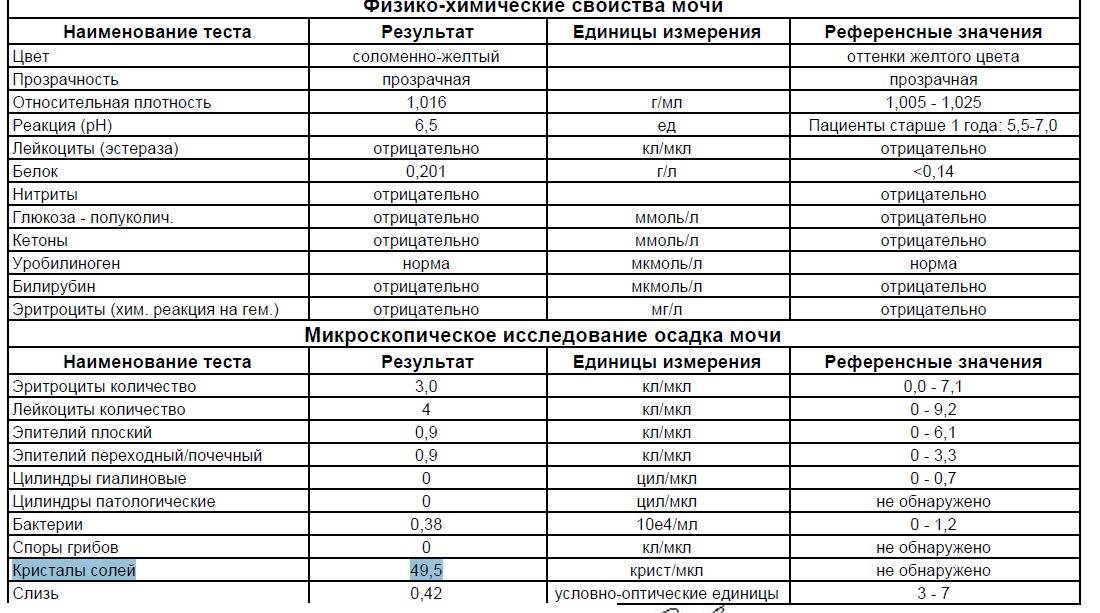
Для установления диагноза определяется суточная экскреция оксалатов с мочой. Для этого нужно собрать мочу за сутки в одну ёмкость. Суточное количество мочи собирают так: утром, например в 6.00, ребёнок мочится — эту мочу для анализа не собирают, далее в течение суток всю мочу ребёнка собирают в одну ёмкость и оставляют для анализа, утром в 6.00 следующего дня собирают последнюю порцию мочи в общую ёмкость для обследования. Далее мочу следует перемешать, налить в баночку для анализа 100 мл мочи из общей порции за сутки и на баночке указать суточное количество мочи.
В норме суточная экскреция оксалатов с мочой для ребёнка до 3х лет составляет 0,5 мг на кг в сутки, для детей старше 3-5 лет не более 12 мг в сутки, старше 5 лет не более 20 мг в сутки.
Гипооксалатная диета
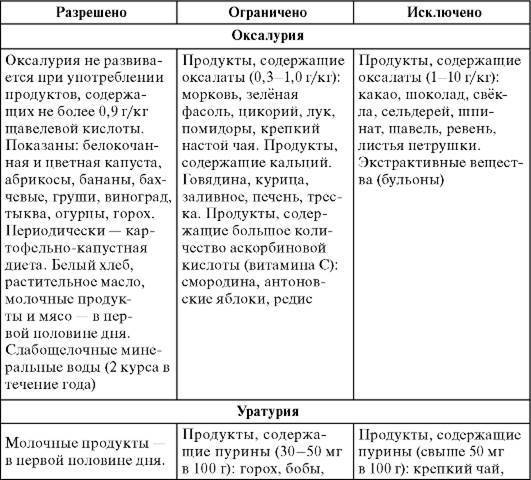
В первую очередь лечение оксалурии — это соблюдение специальной диеты. Снижение за счёт диеты поступления в организм продуктов богатых щавелевой кислотой.
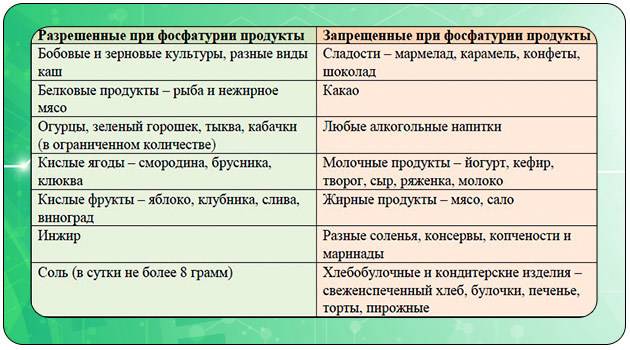
- Исключаются из рациона ребёнка продукты с большим содержанием щавелевой кислоты: шоколад, какао, щавель, цитрусовые, наваристые бульоны, консервы.
- Ограничиваются (т.е можно, но не часто — 1- 2 раза в неделю) Продукты с большим содержанием кальция, т.к щавелевая кислота образует соли с кальцием, продукты с большим содержанием аскорбиновой кислоты и продукты приводящие к подкислению мочи. Ограничиваем: твердые молочные продукты (сыр, творог, сметана), яйца, печень, мясо, соль, сахар, кислые фрукты. Их употребление рекомендуется только в первой половине дня.
- Разрешаются жидкие молочные продукты ( молоко, йогурты, кефир), капуста, картофель, сладкие и нейтральные на вкус овощи и фрукты (кабачки, тыква, репа), сладкие (не антоновские) яблоки, груши, абрикосы, виноград), бахчевые (арбуз, дыня), крупы (каши), макароны, бобовые (горох, фасоль).
Диета назначается прерывисто: 2 недели в месяц гипоксалатная диета, 2 недели — диета по возрасту ребёнка.
Пшеничные отруби — нормализуют стул, способствуют уменьшению всасывания оксалатов в кишечнике и увеличению их выведения с калом. Доза подбирается врачом индивидуально.
Отвар овса — уменьшает всасывание оксалатов в кишечнике и способствует подщелачиванию мочи.
Питьевой режим
Борьба с высоким удельным весом мочи, разбавление мочи. При более низкой концентрации соли в моче не образуются.
Регулярное в течение суток питьё, в том числе во второй половине дня и перед сном. Суточную потребность ребёнка в жидкости можно посмотреть здесь.
Подщелачивание мочи
Оксалаты образуются в кислой среде, при рН 5,5 и ниже, поэтому чтобы предотвратить образование оксалатов рекомендуется проводить подщелачивание мочи.
Кроме употребления продуктов из «разрешённой» группы рекомендуется употребление щелочной минеральной воды: Есентуки, Боржоми, Надежда, Серебряный исток. Минеральная вода требуется в рассчёте 3-5 мл на 1 кг веса, 2-3 раза в день за 30 минут до еды, месячными курсами 2-3 раза в год.
Диета
Лечение оксалурии обязательно включает коррекцию питания. Иногда нового меню достаточно для восстановления уровня оксалатов в моче у ребенка. Основные принципы:
- ограничение продуктов, содержащих щавелевую кислоту;
- ограничение агрессивных пищевых ингредиентов, пуринов;
- исключение мяса жирных сортов, насыщенных бульонов.
Не рекомендуются концентрированные соки, особенно на основе цитрусовых. Ограничивают соль, но не слишком, так как можно спровоцировать недостаток натрия. При появлении оксалурии у младенцев на грудном вскармливании рекомендации по питанию должна соблюдать мать.
Оксалаты в моче у ребенка в большинстве случаев носят транзиторный характер, но могут оказаться и следствием патологий почек, органов мочевыделительной системы. Оксалурия на фоне почечной недостаточности требует пожизненного соблюдения диеты, здорового образа жизни. Соблюдение всех врачебных рекомендаций позволяет улучшить качество жизни больных с нефротическим синдромом, а также нормализовать уровень щавелевой кислоты в моче.
Диета при гиперактивном мочевом пузыре
Так называется постоянное сокращение мышц мочевого пузыря, приводящее к частому мочеиспусканию, а в тяжелых случаях – к недержанию мочи. Это состояние может быть обусловлено разными причинами – гиперактивностью мышц, нервными расстройствами, травмами спинного мозга, рассеянным склерозом, деменцией, болезнью Паркинсона и диабетом. Такое нарушение часто возникает у женщин в постменопаузе, после гормонального лечения рака молочной железы и других органов.
Пациентам с гиперактивным мочевым пузырем нужно отказаться от напитков с кофеином – кофе, чая и энергетиков. Кофеин раздражает мочевой пузырь, являясь мочегонным средством, и увеличивает выработку мочи, что увеличивает частоту мочеиспускания.
Из рациона нужно исключить кислые фруктовые соки, которые могут изменить кислотность мочи. Также исключаются помидоры, пряные приправы. Нужно отказаться от искусственных подсластителей – аспартама и сахарина, газированных напитков, в которых содержатся кофеин и подсластители.
Британское исследование показало уменьшение гиперактивности мочевого пузыря при увеличении употребления сырых овощей с большим содержанием пищевых волокон. Ученые выяснили, что овощи позволяют избегать запоров, при которых создается повышенное давление на мышцы тазового дна, отвечающие за сохранение уретры закрытой. Поэтому при этой болезни важен регулярный стул.
При гиперактивности мочевого пузыря, вызванной нехваткой женских гормонов, нужно употреблять ямс и морковь, которые содержат фитоэстрогены. Эти растительные вещества, близки по составу к женским половым гормонам, поэтому способны смягчать гормональный дисбаланс.
Полезно употребление витамина D. Это показало исследование, в котором участвовали 5000 женщин старше 40 лет, страдающих гиперактивностью мочевого пузыря. При приеме 600 единиц витамина D в день их состояние значительно улучшилось.
Недорогой, но эффективный метод лечения болезни – ограничение жидкости. Исследования показали, что увеличение ее употребления на 25-50% увеличивает частоту мочеиспускания в 2,2 раза.
Уратурия у детей и беременных женщин
В первые сутки после рождения у детей наблюдается незначительное повышение солей уратов в моче. И хоть данное явление не считается патологией, ребенку обязательно назначают повторное исследование урины. Если уратурия у малыша не исчезнет в течение нескольких дней, доктор начинает искать причину такого отклонения, чтобы своевременно принять меры.
Более взрослым детям нужно периодически сдавать мочу на общий анализ. Выполнять эту рекомендацию следует даже в том случае, когда ребенок здоров и отлично себя чувствует. Исследование урины проводится в первую очередь, если малыш жалуется на тошноту и боли в животе, у него повышается температура, проявляются нарушения работы пищеварительной системы (запор, отсутствие аппетита, рвота).
Когда выделения ребенка содержат значительное количество уратных солей – этот симптом указывает на мочекаменную болезнь. Повышенное выведение данных веществ из детского организма также наблюдается в случае развития лейкоза и подагры.
Появление уратов в моче во время беременности может быть в результате увеличенной нагрузки на фильтрующую систему почек. Это естественное и закономерное явление – когда женщина находится в интересном положении, данные органы стараются максимально оградить будущего малыша от проникновения инфекционных возбудителей.
Для минимизации рисков появления уратурии беременной женщине следует соблюдать диету – уменьшить употребление некоторых пищевых продуктов: томатов, шоколада, мясных и острых блюд. Требуется контролировать прием суточной жидкости, она не должна превышать 2 литров. Если процесс интоксикации слишком сильный, рекомендуется пролечиться в условиях стационара в урологии.
Возникновение уратов в моче у детей приводит к нарушению сна и повышению их активности. Оставление признаков без внимания может обернуться прогрессированием заболевания и ухудшением здоровья ребенка. Возникают запоры, на коже появляется краснота, соли мочевой кислоты формируются в межсуставном пространстве. Помимо прочего, об этом говорит появление приступов астмы или рвоты.
Причины возникновения уратурии у ребенка – неправильное питание, перенесенное заболевание или врожденные генетические патологии.
Если ураты обнаружены впоследствии применения антибиотиков для лечения диареи или рвоты — не стоит беспокоиться. Излишнее потребление продуктов с животными белками, томатов или шоколада может определить наличие уратов при исследовании мочи.
В случае исключения таких факторов и показаний увеличения допустимой нормы уратов возможно наличие патологии, требующей медикаментозного лечения или оперативного вмешательства:
- образование солевых камней,
- подагра,
- дисбактериоз,
- гельминтоз.
При лечении заболевания широкое распространение получила диета, при помощи которой можно избавиться от наличия уратов в организме. Если пациент неправильно питается, но при этом отсутствует инфекционное заболевание мочеполовой системы, уратурию лечит при помощи изменения рациона питания. Корректировка питания должна производиться ежедневно.
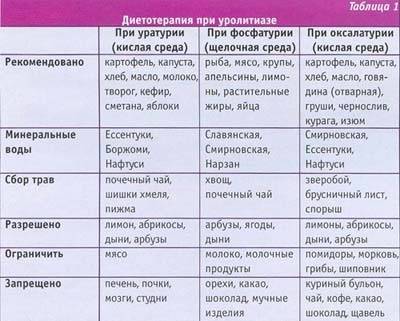
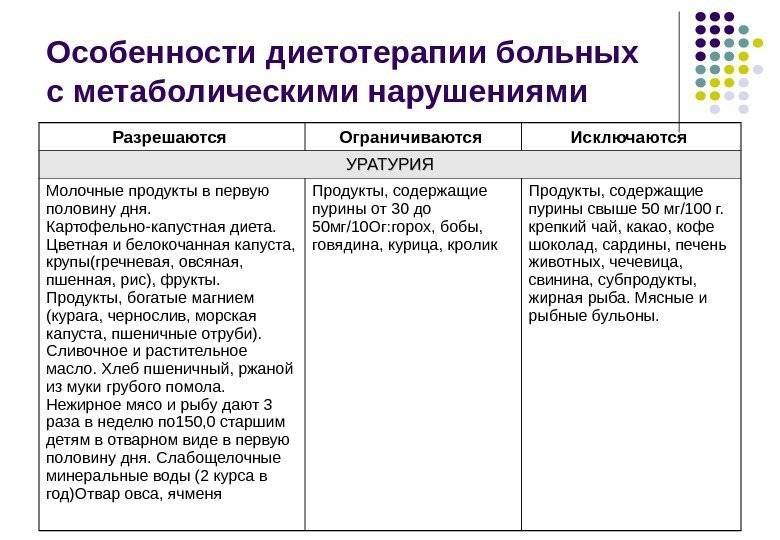
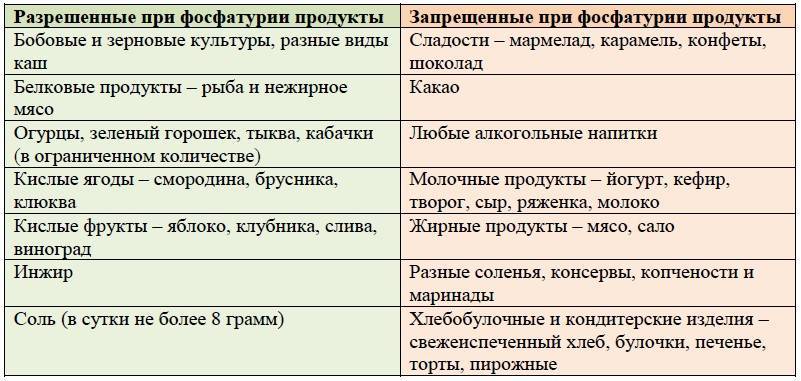
Из рациона питания больного необходимо исключить следующие продукты питания:
- блюда, приготовленные на масле. Особенно жареное мясо и рыбу;
- печень, почки, легкие, есть нельзя;
- бульоны, приготовленные на основе грибов, мясные, рыбные бульоны. Связано это с тем, что до 50 % пуринов при варке переходит в бульон, а пурины при данном заболевании запрещены;
- запрет на употребление алкоголя, шоколада, сладостей, сдобных изделий;
- алкогольные напитки;
- бобовые;
- овощи и фрукты, в составе которых есть щавельная кислота. Это щавель, кислое яблоко, салат, смородина.
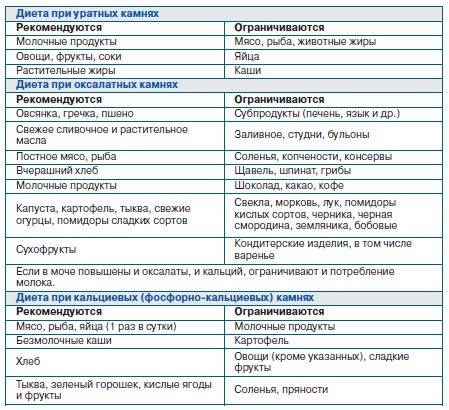
Основной рекомендацией специалистов при уратурии является правильное питание. В рацион питания обязательно включаются:
- супы, приготовленные на овощном бульоне;
- крупы;
- максимум два раза в неделю пациент может употреблять мясо вареное;
- овощи и фрукты сладкие;
- молочные продукты;
- хлеб, приготовленный вчера;
- минеральная вода.
Важно знать! При уратурии запрещается употребление соли. Она может добавляться при приготовлении в минимальном количестве. Обязательно необходимо увеличить количество выпиваемой жидкости (до 3 литров в день)
Прогулки и физическая активность рекомендуется.
Обязательно необходимо увеличить количество выпиваемой жидкости (до 3 литров в день). Прогулки и физическая активность рекомендуется.
Как правило, при соблюдении диеты ураты в моче исчезают, но если этого не произошло, лечащий врач назначает необходимые лекарственные препараты растворяющие ураты.
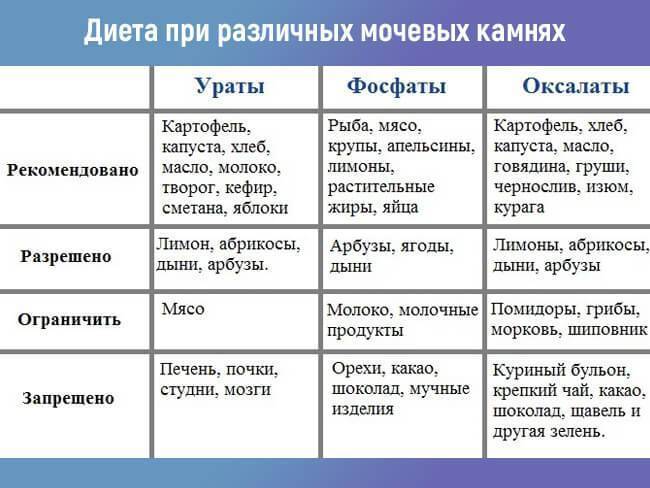
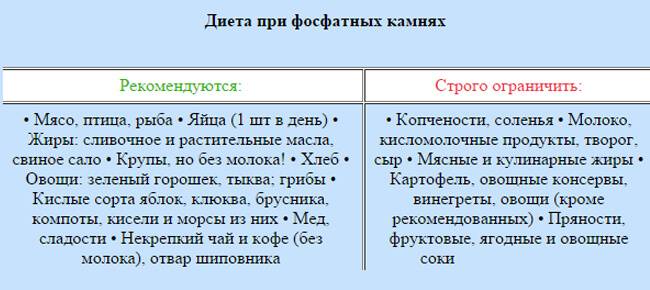
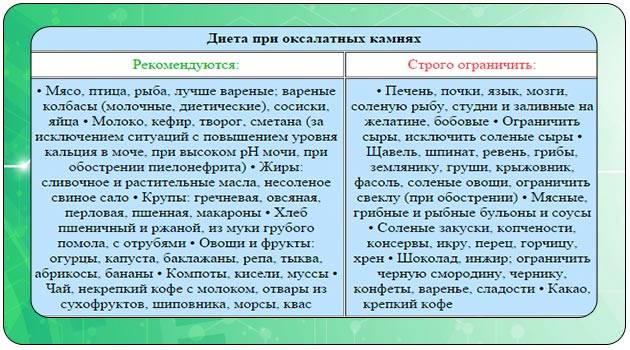
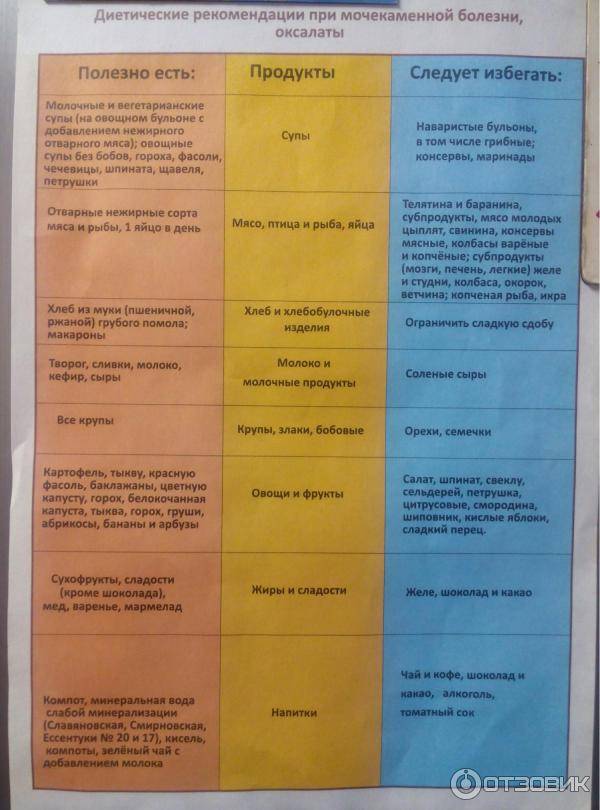
Диета при оксалатных камнях почек — оксалурии
Диета при оксалатных камнях почек предписывает полностью исключить употребление продуктов, в составе которых много щавелевой кислоты или оксалатов: картофеля, баклажанов, томатов, моркови, цуккини, зеленых листовых овощей (шпината, щавеля, петрушки, сельдерея), зеленого и горького перца, чеснока, фасоли и соевых продуктов, а также всевозможных орехов.
Чего нельзя есть при камнях в почках, обусловленных оксалурией? Специалисты National Cancer Institute (американского Национального института рака) настоятельно советуют не налегать на гречку, пшено, маис (кукурузную кашу) и ржаной хлеб; минимизировать добавление в блюда таких специй, как черный перец, молотый имбирь, кориандр, карри, гвоздика, корица, семена аниса.
В «черный список» оксалатсодержащих фруктов и ягод попали: яблоки и груши; апельсины и мандарины; киви, хурма и ананасы; абрикосы и персики; темные сливы и чернослив; малина, клубника, красная смородина, крыжовник, виноград темных сортов.
Много оксалатов содержат какао (и, естественно, шоколад), кофе (в том числе растворимый), пиво, черный чай, отвар ягод шиповника, соки – апельсиновый, виноградный, морковный, томатный.
А что можно есть при камнях в почках? При оксалатных камнях рацион может включать: мясо и бекон; птицу; рыбу (кроме сардины) и морепродукты; яйца; молоко и сыры; макаронные изделия, пшеничный хлеб, рис, овсянку, грибы, сахар, мед. В перечне разрешенных продуктов нашлось место капусте (белокочанной, цветной, кольраби); огурцам и зеленому горошку; редису и красному перцу; арбузам, дыням и тыкве; бананам и авокадо; винограду зеленой окраски; яблокам (без кожуры) и яблочному соку. И, конечно, зеленому чаю.
Пациентам с оксалурией врачи назначают пиридоксин (витамин B6). Кроме того, пополнить запас этого витамина помогут дрожжи (пекарские или пивные), рыба, говядина и говяжья печень, курятина и желтки яиц.
[], [], [], []
Лечение подагры
Существуют различные средства и методы лечения подагры: немедикаментозное, медикаментозное, хирургическое лечение, физиотерапевтические процедуры, специальная диета при подагре.
Медикаментозное лечение подагры
Для лечения острой формы заболевания могут быть использованы следующие препараты при подагре:
- нестероидные противовоспалительные препараты, такие как диклофенак (один из наиболее популярных препаратов в лечении подагры), ибупрофен, напроксен, нимесилуд, мелоксикам и др.;
- колхицин — очень эффективное средство для лечения подагры, которое следует использовать только в случае острого артрита;
- внутрисуставные инъекции кортикостероидов (при поражении одного сустава);
- средства, снижающие уровень мочевой кислоты в крови: аллопуринол, фебуксостат;
- средства, повышающие выведение мочевой кислоты с мочой (урикозурические препараты): бензобромарон, пробенецид и др.
Физиотерапевтические процедуры
В острой фазе подагры пациентам назначают аппликации димексида.
В хронической фазе используют фонофорез с гидрокортизоном, магнитолазеротерапию, различные виды аппликаций (из парафина, лечебной грязи, озокерита), а также разнообразные бальнеологические ванны (йодо-бромные, радоновые, хлоридно-натриевые, сероводородные). Это улучшает кровоснабжение в суставах, способствует рассасыванию кристаллов мочевой кислоты, снижению воспалительного процесса в суставах.
Хирургическое лечение при подагре
Хирургическое лечение подагры рекомендуется при:
- наличии крупных тофусов;
- появлении незаживающих свищей после вскрытия тофусов;
- изъязвлении тканей.
Диета при подагре
Диета при подагре подразумевает ограничение продуктов с высоким содержанием пуринов (мочевой кислоты), таких как:
- красное мясо (говядина, баранина, свинина);
- птица (курятина, индейка и др.)
- субпродукты (печень, почки);
- морепродукты;
- алкоголь;
- бобовые (горох, фасоль);
Рекомендуется включать в свой рацион фруктовые соки, молочные продукты, овощи (морковь, сельдерей, картофель), фрукты (апельсины, вишня, киви) и хлеб.
В ограниченном количестве можно употреблять кофе, некрепкий чай, сливочное масло, грибы, картофельные клецки, мороженое, рыбу, ветчину, вареные яйца.
Самолечение подагры может привести к опасным последствиям! Обратитесь к профессионалам!
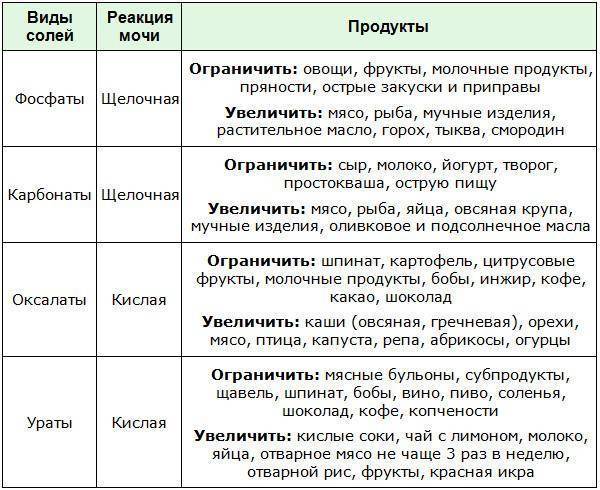
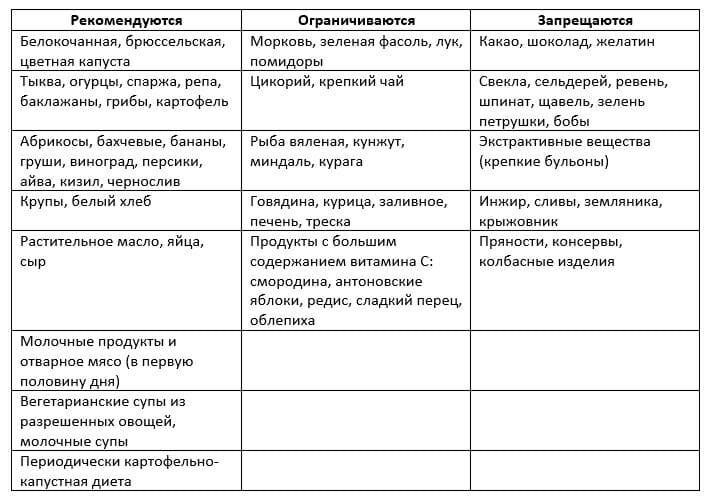
Какая диета при оксалатах?
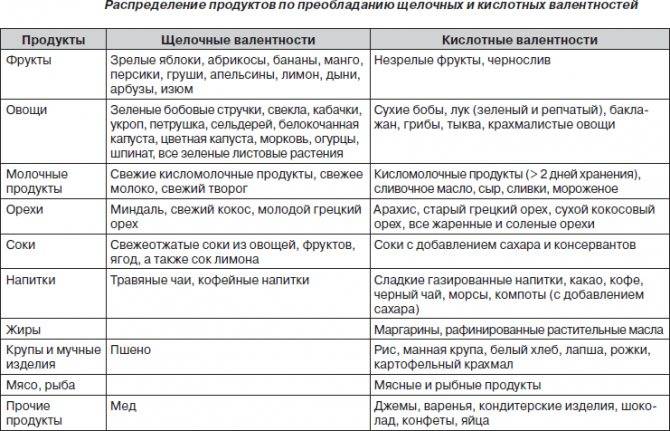
При обнаружении оксалатов в анализе мочи доктор может назначить специальное диетическое питание, которое в медицине определяют как лечебный стол №6. Диета №6 более всего подходит людям, страдающим мочекаменной болезнью и подагрой. Питание на основе данной диеты помогает нормализовать пуриновый обмен, снизить выпадение солей в моче, а также сдвинуть реакцию мочевой жидкости в сторону щелочи.
Меню диетического питания предусматривает ограничение употребления соли и увеличение приема жидкости и ощелачивающих блюд: овощных, молочных, фруктовых. Следует уменьшить поступление с пищей тугоплавкого жира. Если пациент страдает лишним весом, уменьшают количество углеводов в рационе.
Большое значение имеет употребление в пищу при оксалатах овощей, ягод и фруктов, которые обладают мочегонным действием:
- арбуз – его едят свежим, до 2-2,5 кг в сутки при камнях в почках, цистите, пиелонефрите, заболеваниях, которые протекают без видимых отеков, обусловленных задержкой жидкости в организме. Употребление арбуза рекомендуется при уратных, оксалатных и цистеиновых уролитиазах, сопровождающихся выпадением солевого осадка в кислой мочевой среде;
- капуста – белокочанный сорт капусты содержит большое количество калиевых солей, что способствует выведению излишков жидкости из тканей;
- ягоды клюквы – прекрасное бактерицидное и диуретическое средство. Ягоды едят с медом или с сахаром, варят компоты и морсы;
- ягоды земляники – выводят солевые кристаллы из мочевыделительной системы. Можно использовать также листья растения, заваривая их в виде настоя или добавляя в чай;
- зелень укропа – отлично справляется с отеками. Можно добавлять в любых количествах в готовые блюда, а также использовать в виде настоя;
- ягоды и листва барбариса – не только обладают мочегонным действием, но и активно снимают признаки и последствия воспалительного процесса;
- ягоды крыжовника – усиливают выведение солей. Ягоды можно есть сырыми, либо готовить из них компоты, джемы, морсы;
- листья салата – обладают мочегонными свойствами, увеличивают количество выделяемой мочи. Листья едят свежими в виде салатов, либо используют для бутербродов или в качестве съедобного украшения при подаче блюд;
- дыня – оказывает мочегонное действие, ничем не уступая знаменитому арбузу, причем мочегонным эффектом обладает не только мякоть дыни, но и семечки;
- груша – прекрасно выводит соли из организма. Используют в виде соков, компотов, либо в свежем виде.