SQLITE NOT INSTALLED
2 Осадок в моче при беременности
В период вынашивания ребенка физиология женщины полностью меняется. Организм испытывает двойную нагрузку, отвечая не только за здоровье будущей мамы, но и за стабильное развитие плода. Это обуславливает изменение общего состояния, возможно наличие осадка или помутнение мочи. Но это не всегда означает норму. Необходимо всегда оповещать о таких симптомах лечащего врача.
Причины появления осадка в моче при беременности:
| Причина | Описание |
| Цистит или уретрит | Природное понижение иммунитета в этот период приводит к чрезмерному размножению условно-патогенной микрофлоры, что вызывает воспаления органов мочеполовой системы |
| Появление белка в моче | Одна из основных причин белого осадка у беременной женщины. Белок появляется вследствие нагрузки на почки. В норме его количество не должно превышать около 300 мг в день. При таком показателе рекомендуется наблюдение за состоянием здоровья беременной. Повышенный уровень белка бывает первым признаком заболевания почек: нефроза или гломерулонефрита |
| Неправильно собранная моча | Белый осадок может появляться, если для сбора образца используют не стерильную емкость. Сразу же после помещения в нее мочи, необходимо плотно закрыть крышку. Взаимодействие с воздухом приводит к появлению осадка белого цвета после отстаивания |
| Отсутствие должной гигиены половых органов | Во время беременности увеличивается количество выделений, что способно привести к их попаданию в мочеиспускательный канал и появлению осадка в моче |
Многие женщины в период беременности страдают из-за токсикоза, который приводит к снижению аппетита и обезвоживанию. В результате увеличивается концентрация мочи, изменяется ее запах и появляется осадок. На этом же этапе урина с осадком может быть признаком и началом уретрита, который сопровождается частыми позывами к мочеиспусканию.
На поздних сроках появляется угроза развития пиелонефрита. Заболевание негативно отразится на будущем ребенке. Оно способно вызвать у младенца почечные колики в первый год жизни.
Белый осадок указывает также на поздний токсикоз – гестоз. Он вызывает сбои в работе организма, которые приводят к серьезным заболеваниям внутренних органов. Сопровождается наличием отеков и повышением давления. В этот период необходимо обратиться за медицинской помощью и выяснить причины его появления.
У ребенка мутная моча: что это может быть и какие заболевания провоцируют появление такого симптома
В представленной ниже таблице перечислены болезни, которые зачастую становятся основной причиной изменения физических характеристик урины. Каждый недуг сопровождается появлением ряда других неприятных симптомов, которые помогают идентифицировать болезнь.
| № п/п | Название болезни | Симптомы | Лечение |
| 1. | Острые респираторные заболевания | Повышение температуры тела, провоцирует появление мутной урины с осадком. | Лечение направлено на устранение неприятных симптомов, повышение защитных свойств организма и иммунитета. После симптоматической терапии моча приобретает нормальны вид. |
| 2. | Воспалительные процессы в органах мочеполовой системы | Увеличение температуры тела, режущие или тупые боли в области почек, мочевом пузыре или влагалище, в зависимости от того, где локализуется проблема. | Из-за воспалительного процесса в урине повышается численность эритроцитов и лейкоцитов. Они и становятся причиной изменения ее цвета и плотности.
Лечение направлено на устранение воспаления и налаживания работы органов. |
| 3. | Заболевания печени и желчевыводящих путей | При гепатите помимо помутнения мочи происходит ухудшение аппетита, появляется тошнота, рвота. Паренхиматозная желтуха сопровождается пожелтением сначала слизистых оболочек, а затем и кожных покровов. | Если урина становится мутной и темной, как пиво, это может быть показателем высокого содержания в моче продуктов распада гемоглобина. Так как этих веществ не должно быть в моче следует немедленно явиться на осмотр к врачу. |
| 4. | Острый аппендицит | Боли в нижней части брюшной полости, повышение температуры, помутнение мочи. | При наличии перечисленных симптомов следует немедленно вызвать скорую помощь или самостоятельно обратиться в медицинское учреждение за неотложной хирургической помощью. Приступ острого аппендицита крайне – крайне опасное состояние, поэтому медлить в такой ситуации нельзя. |
| 5. | Сахарный диабет | Ацетонемия, глюкозное голодание клеток. | В крови образуются особые кетоновые тела, отвечающие за изменения оттенка и запаха урины. Чтобы держать под контролем уровень ацетона, родителям рекомендуется приобрести специальные тесты, которые очень просты в использовании в домашних условиях. |
| 6. | Пиелонефрит | Повышение температуры тела, боль при мочеиспускании, наличие в урине белых хлопьев, моча становится мутной и приобретает зеленоватый оттенок. | Лечение направлено на устранение воспалительного процесса в почках и канальцевой системе. При сильных болезненных ощущениях дополнительно назначаются препараты для уменьшения болей. |
У ребенка 2 лет мутная моча может обнаружиться вследствие врожденных аномалий в строении почек, которые были не сразу выявлены. Из-за особенностей строения моча застаивается в мочевике. Иногда происходит такое явление, как забрасывание урины в мочеточники. Из-за этого в урину попадает большое количество бактерий и лейкоцитов из пораженных почечных канальцев.
 Если в моче присутствует кровь, можно судить о нарушениях работы печени
Если в моче присутствует кровь, можно судить о нарушениях работы печени
Мутная моча у новорожденных
Зачастую соотноситься с нормальными явлениями протекающих в организме новорожденного ребенка. Когда его моча по истечении нескольких суток после рождения приобретает здоровый светло соломенный цвет. Который у грудничков, может, изменяться по причине введения в их рацион дополнительного прикорма.

Такие явления для детей грудного возраста в большинстве случаев не несут в себе никакой опасности для их здоровья и самочувствия. Тоже касается и периодов дисбаланса жидкости в организме маленького ребенка, когда темный и насыщенный цвет урины определяется лишь однажды. Или лишь по случаю долгого терпения ребенка перед походом в туалет.
Отсюда следует что воспалениями мочевого пузыря, мочевых протоков, включая гнойные поражения почек которыми могут страдать как взрослые, так и новорожденные дети. Развивающиеся вследствие инфицирования или сильного переохлаждения организма дитя.
Изменения в питании
Идеальным показателем для новорожденного является бесцветная моча, не имеющая никакого запаха. В первые 2-7 дней жизни урина может быть мутной. У детей на естественном вскармливании бесцветность сохраняется до 6 месяцев, то есть до момента введения прикорма. В этот период тон урины может изменяться от пшеничного оттенка до янтарного цвета (как у взрослых). На этот показатель оказывает действие питание.
Организм младенца крайне уязвим, и все его органы могут остро реагировать на потребляемые матерью лекарственные составы. Многие активные компоненты проникают в грудное молоко – об этом должна помнить мама и обсуждать возможность приема какого-либо лекарственного средства с доктором.
Моча у крохи может изменить цвет при потреблении натуральных напитков (сок, морс, компот, отвар) из следующих растений:
- свекла;
- ежевика;
- черная смородина;
- ревень;
- морковь.
Перечисленные продукты выступают в роли красителей, но не следует волноваться, они не приносят организму ребенка никакого вреда.
Моча может приобретать более темный оттенок на фоне обезвоживания организма – состояние является крайне опасным. Недостаток жидкости в организме чаще диагностируют в летнее время, потому родители должны контролировать водный режим ребенка. Обезвоживание организма происходит, когда повышается температура.
Если помутнение урины проявилось у ребенка единоразово и состояние не сопровождается другими проявлениями, скорее всего это естественная физиологическая реакция организма. При повторном проявлении этого симптома следует обратиться в медучреждение.
Какими симптомами проявляется рак толстой и прямой кишки?
Основные проявления, которые могут возникать при раке кишечника:
- Диарея или запоры, которые сохраняются несколько дней.
- Изменение внешнего вида кала. Он становится тонким, как карандаш, из-за того, что опухоль сужает просвет кишки.
- После посещения туалета остается чувство дискомфорта, ощущение, что кишка опорожнилась не полностью.
- Кровотечения из прямой кишки.
- Примесь крови в кале.
- Темный, дегтеобразный стул — на врачебном языке такой внешний вид кала называется меленой.
- Боли, спазмы в животе.
- Необъяснимая потеря веса.
- Постоянная слабость, повышенная утомляемость.
Почему нужно пройти обследование как можно раньше? Если эти симптомы вызваны раком, то они говорят о том, что опухоль уже достаточно сильно выросла или успела распространиться в организме. Чем больше времени проходит, тем сильнее рак прогрессирует. А значит, ухудшается прогноз, снижаются шансы на то, что с болезнью удастся справиться.
Диагностическое обследование
Если пациент обнаружил белые сгустки или нити в моче, он должен обратиться за квалифицированной помощью к специалисту, который проведет не только консультацию, но и адекватное обследование.
Как правило, лечением занимается врач-уролог, он и назначает следующие виды диагностических манипуляций:
- ОАМ – общий анализ мочи, собранной утром натощак;
- мазок со слизистой уретры у всех без исключения пациентов;
- забор биологического материала со стенок влагалищу у женщин;
- анализ суточной урины по Нечипоренко, для теста ее собирают в различное время.
Для точной и объективной оценки состояния органов малого таза назначаются дополнительные методы:
- УЗИ;
- КТ или МРТ;
- рентгенографию, чаще всего контрастную урографию.
Если у врача имеются подозрения, что взвесь или крупинки белого цвета в моче связаны с ЗППП, пациенту назначается сдача мазка на бактериологический посев и флору. В некоторых случаях осуществляется бакпосев самой урины. Адекватная терапия подбирается с учетом результатов исследования и точного диагноза.
Факторы, влияющие на образование осадка
Для появления осадка в моче у младенца есть несколько причин. Потерять свою прозрачность урина может из-за вкраплений крови, песка, гноя, слизи и белка. Патологические примеси могут появиться из-за нарушений в работе почек или других органов.
Осадок в моче у ребенка может появляться из-за того, что:
- Почки ребенка недостаточно функционируют в период сильной жары и по причине обезвоживания организма;
- Организм младенца испытывал сильные физические нагрузки и очень переутомился;
- Малыш потерял много жидкости из-за поноса или рвоты;
- У ребенка лейкоз;
- У крохи начальная степень сахарного диабета;
- В детском организме прогрессирует кишечное заболевание;
- В организме ребенка началось воспаление почек или мочевого пузыря;
- Ребенку или его маме (если малыш на ГВ) пришлось употреблять антибиотики.

Проведение анализа
Причины образования хлопьев
Всем известно, что отсутствие нарушений мочеобразования выражается в качестве выделяемой мочи: она должна быть прозрачной, светло-желтой, без видимых примесей и резкого постороннего запаха. Белки попадают в урину, но в небольшом количестве. При беременности допускается значение 0,15 г/л. Однако на мочевыделительной системе отображаются практически все патологические изменения, которые происходят с организмом. Поэтому врачи во многих случаях обращаются к общему анализу мочи. Сбои могут произойти у любого человека, но у будущих мам те или иные изменения происходят невероятно часто – из-за огромной нагрузки на организм при вынашивании малыша. В общем случае появление хлопьевидных образований в моче могут спровоцировать такие причины:

- Наличие гинекологических заболеваний у женщин. Анатомически и функционально половая и мочевыделительная системы очень связаны, поэтому воспалительные процессы влияют на мочеобразование, а слизистые или гнойные выделения при болезни могут попасть в биоматериал и образовать там хлопьевидный осадок.
- Хлопья могут появляться при таком опасном состоянии, как внутреннее кровотечение. Распознать такую ситуацию можно по сопровождающим симптомам – слабости, побледнении кожи, потере сознания.
- При дефиците жидкости в организме урина становится более концентрированной, содержит больше солей в единице объема. Изменение химического состава и реакции среды приводит к выпадению белков в нерастворимый осадок.
Помутнела моча у ребенка: что делать родителям
Мутная моча у ребенка нередко свидетельствует о том, что в организме присутствуют какие-то изменения или нарушения. Причины могу быть вполне естественными и не нести вреда малышу. Но если ситуация повторяется постоянно, а самочувствие маленького человечка ухудшается, требуется обращение к педиатру.
Нормальный вид мочи в детском возрасте
Оттенок биологической жидкости должен быть светло-желтым. Менять его могут некоторые продукты, но это не несет вреда здоровью. Отсутствие цвета может также свидетельствовать об опасных нарушениях метаболизма.
Если такие изменения присутствуют у новорожденных, то это является вариантом нормы, так как происходит настройка работы всех органов. Но если наблюдаются другие подозрительные симптомы, то лучше обратиться к врачу.
У младенца моча не имеет запаха. Он появляется с возрастом, когда малыш переходит на смешанное питание.
Причины появления мутности
Если мутная моча у грудничка является вариантом нормы, то у детей постарше это может быть симптомом патологии. Но лечение нужно начинать после определения точной причины изменения состава жидкости. Если ребенок весел и его больше ничего не беспокоит, то переживать не стоит. Чтобы заметить проблему, нужно понаблюдать за малышом несколько дней.
Патологии
Если в моче присутствуют белые хлопья, мутный осадок, нужно проконсультироваться с педиатром. Спровоцировать такие изменения могут следующие причины:
- вирусные заболевания, инфекции дыхательных путей, при которых повышается температура;
- психологический стресс или значительная физическая нагрузка;
- травма внутренних органов;
- воспалительный процесс;
- обезвоживание;
- патологии мочевыделительной системы или почек;
- сильный ожог;
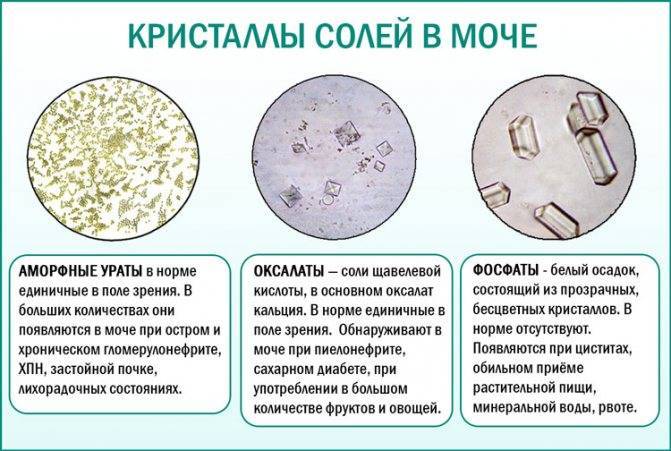
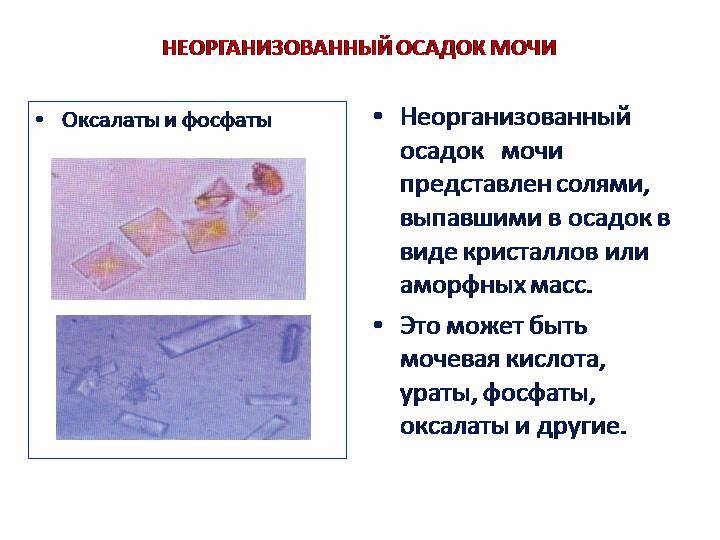
- избыток соляных кристаллов;
- проблемы с печенью;
- развитие сахарного диабета;
- острый аппендицит;
- дисбактериоз кишечника.
Неопасные факторы
Мутную мочу у ребенка 3 года могут вызвать погрешности в питании, ротавирус, отравление. Однако существуют вполне безопасные причины:
- Некоторые продукты (мутнеть биологическая жидкость может при чрезмерном употреблении помидоров, молочных изделий).
- Неправильный сбор анализа или недостаточная гигиена, применение нестерильной посуды.
- Съедание мучных или сладких изделий перед исследованием.
- Злоупотребление белком (переедание мясных продуктов).
- Продолжительный контакт собранного материала с окружающей средой.
- Чрезмерное употребление некоторых лекарственных препаратов.
- Воздействие низкой температуры (хранение материала ночью в холодильнике, чтобы утром сдать).
У ребенка мутная моча с осадком нередко появляется после введения прикорма. Организм только начинает привыкать к новой пище, подстраивать все системы под нее, поэтому такая реакция является нормальной.
Симптомы, которые настораживают
Если биологическая жидкость становится мутной, имеет неприятный запах, а мальчик или девочка будет чувствовать себя плохо, нужно срочно вызывать врача. Повышенного внимания родителей требуют следующие признаки:
- боль внизу живота и спины;
- повышение температуры и лихорадка;
- утрата аппетита, тошнота и рвота;
- резкий запах ацетона;
- бессонница;
- появление отеков, особенно утром;
- изменение оттенка жидкости: она становится коричневой, зеленой или ярко-оранжевой;
- слишком частое, затрудненное мочеиспускание;
- образование пены, которая долго не исчезает.
Урина с осадком и о чем она говорит
Если появляется осадок в мутной моче утром у ребенка, ситуация сигнализирует о возникновении соединений белка. В норме допустим небольшой его уровень, но при его увеличении выявляются патологии с почками, о чем говорит отсутствие прозрачности жидкости человека.
Причинами недуга выявляется переохлаждение организма, стресс, усиленные физические нагрузки, депрессивное состояние.
Если после того, как ребенок сходил в горшок, а утренняя моча помутнела, то переживать заранее не стоит. Следует вспомнить, что ребенок ел и как давно открытая емкость стоит на воздухе. Если состояние повторяется в течение дня, стоит обратиться к врачу за диагностикой.
Причины белых хлопьев в моче у мужчин
Ретроградная эякуляция
 Мужчины, которые испытывают ретроградную эякуляцию, имеют сухой оргазм, это означает, что семяизвержение как таковое практически отсутствует.
Мужчины, которые испытывают ретроградную эякуляцию, имеют сухой оргазм, это означает, что семяизвержение как таковое практически отсутствует.
Причина ретроградной эякуляции в том, сфинктер, который должен препятствовать попаданию спермы в мочевой пузырь, не сжимается. Это приводит к тому, что сперма попадает в мочевой пузырь, а не в половой член. Затем когда мужчина мочится после эякуляции, сперма оказывается в его моче, напоминая белые хлопья.
Хотя ретроградная эякуляция не вызывает никаких проблем со здоровьем, она может снизить фертильность. В этих случаях врач может выписать лекарства (импипраимн или псевдоэфедрин), сужающее шейку МП, таким образом внутренний уретральный сфинктер будет закрытым во время эякуляции.
Если фармакотерапия оказалась неэффективной, то, в некоторых случаях, прибегают к искусственному оплодотворению, предварительно взяв у мужчины его сперму.
Простатит
Ещё одна причина — простатит или воспаление предстательной железы, вызванный бактериальной инфекцией. Бактериальный простатит может вызвать выделения из уретры, которые могут попасть мочу, таким образом после мочеиспускания в ней можно обнаружить белые пятна.
Дополнительные симптомы простатита включают в себя:
- трудности с мочеиспусканием;
- боли при опорожнении МП;
- болевой синдром внизу живота, нижней части спины или прямой кишки;
- озноб;
- лихорадку;
- дурно пахнущую мочу;
- боль в яичках;
- болезненное семяизвержение;
- эректильную дисфункцию;
- сниженное либидо;
- пульсацию возле половых органов или в области прямой кишки.
Если у вас острый бактериальный простатит, вам, вероятно, потребуется терапия в течение четырёх-шести недель, и ваш врач может посоветовать вам пить больше воды.
Лечение обычно основано на применении:
- Антибактериальной терапии. Назначаются препараты фторхинолоновой группы антибиотиков, антибиотиками резерва являются защищённые пенициллины, макролиды.
- Болевой синдром купируется нестероидными противовоспалительными препаратами (предпочтение отдаётся суппозиториям);
- Тревожность в сочетании с болью снимается антидепрессантами (Имипрамином, Флуоксетином и др.);
- Нарушения опорожнения МП регулируются альфа-1-адреноблокаторами (Альфузозин или Тамсулозин и пр.). Резервными лекарственными средствами являются блокаторы 5-альфа-редуктазы, например, Финастерид.
- Местная терапия при бактериальном простатите не рекомендуется в связи с возможными осложнениями, в том числе, с развитием сепсиса. Допустимо применение микроклизм с отварами календулы или ромашки.
О причинах белых выделений из полового члена у мужчин рассказывает врач дерматовенеролог, аллерголог-иммунолог:
Если вы заметили белые хлопья в моче, это может быть связано с выделениями из половых органов или проблемами с мочевыводящими путями, такими как конкременты в почках или инфекционным заболеванием. Если вы отмечаете неприятные симптомы, связанные с изменением мочи, обратить к врачу для выяснения причины проблемы. Большая часть из них легко и успешно лечится.
Как делается биопсия мочевого пузыря у мужчин читайте в этой нашей статье.
Записаться на приём к врачу вы можете непосредственно на нашем сайте.
Будьте внимательны к себе, здоровы и счастливы!
Как распознать
 После сбора мочи настораживает изменение цвета или наличие осадка. В норме у детей моча светлого оттенка, а у новорожденных ее цвет прозрачный. Она без запаха и однородной консистенции. На цвет этой жидкости влияют продукты питания, медикаменты, заболевания и иные факторы. Изменения цвета и консистенции может быть временным явлением, не требующим лечения. Иногда это симптом патологии.
После сбора мочи настораживает изменение цвета или наличие осадка. В норме у детей моча светлого оттенка, а у новорожденных ее цвет прозрачный. Она без запаха и однородной консистенции. На цвет этой жидкости влияют продукты питания, медикаменты, заболевания и иные факторы. Изменения цвета и консистенции может быть временным явлением, не требующим лечения. Иногда это симптом патологии.
Патологию можно заметить при мочеиспускании или в виде образования осадка. После сбора анализа, когда контейнер постоит, на дне можно обнаружить вкрапление. Оно белого, желтого или другого цвета.
Белые хлопья свидетельствуют о наличии заболеваний почек и мочевыводящей системы. Чаще всего они указывают на воспалительный процесс, в результате которого слизь и эпителиальные клетки оказываются в осадке. Моча может иметь темный оттенок.
Красные сгустки в моче
Сгустки свежей крови в моче обычно очень пугают человека. Кровь в выделениях может появляться на фоне абсолютного здоровья, но в большинстве случаев сопровождается и другими симптомами.
Причины появления красных сгустков:
- геморрагический цистит;
- мочекаменная болезнь;
- опухоль почки;
- опухоль мочевого пузыря.
При остром цистите человека беспокоит сильная боль внизу живота. В мужчин болевые ощущения отдают в пах и мошонку. Цистит сопровождается повышением температуры. Во время мочеиспускания человек чувствует сильную режущую боль. Цистит может возникать после сильного переохлаждения или попадания инфекции в мочевыделительный канал.
При мочекаменной болезни в почке образуются камни. При их отхождении они могут травмировать мелкие сосуды, и кровь будет попадать в мочу. Отхождение камней из почек сопровождается сильными болевыми ощущениями в области поясницы и паха. Чувство боли иногда настолько сильное, что может вызывать тошноту и рвоту. В тяжелых случаях камни могут перекрывать мочевыводящие пути и вызывать задержку мочи.
Опухоли почек и мочевого пузыря на первых стадиях обычно протекают бессимптомно. Но в некоторых случаях возможно периодическое попадание крови в образцы мочи. Опухоли мочевого пузыря могут вызывать нарушение или задержку мочеиспускания.
Большинство заболеваний мочевыделительной системы диагностируют только после обращения за медицинской помощью, но некоторые изменения, например, появление белых хлопьев в моче, можно заметить самостоятельно, даже не сдавая никаких анализов. С такой проблемой одинаоково часто сталкиваются беременные, мужчины, ведущие малоподвижный образ жизни, женщины и дети. Причем у всех категорий больных причина появления белых хлопьев может быть разной. Но, в любом случае, им необходимо посетить врача и сдать анализ мочи, чтобы узнать точную причину патологии.
Лечение ИМВП
Основа лечения ИМВП — это антибиотики. Выбор антибиотика зависит от возраста ребенка, вида возбудителя, выявленного при посеве мочи и анализа на чувствительность этого возбудителя к антибиотикам. Большинству детей, в возрасте старше 2 месяцев, не требуется никаких уколов — антибиотики прекрасно работают в суспензиях и таблетках.
Если ребенку меньше двух месяцев, или если у ребенка неукротимая рвота, не дающая возможности принимать лекарство через рот — ребенок должен быть госпитализирован в стационар, где желательно установить внутривенный катетер и вводить антибиотик в вену (внутримышечные инъекции — это неоправданная и бесполезная боль, но, к сожалению, именно они — являются самым частым методом введения антибиотика в организм ребенка с ИМВП в нашей стране).
Антибиотики обычно назначают курсом от 5 до 14 дней.
Ответ на лечение. Вашему ребенку должно стать хоть немного легче спустя от 24 до 48 часов, с момента начала приема антибиотиков. Если ребенку не становится лучше или его состояние ухудшается — он должен быть повторно осмотрен врачом. Большинство детей, которые переносят ИМВП, не имеют никаких последствий в будущем. Нет никакой необходимости в повторных анализах мочи в будущем, если у ребенка нет симптомов повторного эпизода ИМВП.
Никакие «почечные чаи» и фитотерапия в целом — неэффективны в лечении ИМВП. Остальная терапия — симптоматическая (жаропонижающие, болеутоляющие и проч).
Причины белых хлопьев в моче
Здоровый организм выделяет прозрачную соломенно-желтую мочу без посторонних запахов, примесей. Возможно выявление небольшого числа белков – норма у беременных – до 0,15 г/л. Любые нарушения работы органа отражаются на системе мочевыделения, а во время вынашивания ребенка организм под нагрузкой может часто сбоить.
Появление хлопьев в моче провоцируют такие факторы:
- изменения рациона (диета, отказ от рыбы и мяса либо их резкое преобладание в меню). Такие кулинарные эксперименты нарушают белковый обмен, они попадают в урину в виде хлопьев;
- заболевания мочеполовых органов инфекционного, неинфекционного характера (цистит, молочница, сбой работы лоханок почек). Состояние сопровождается повышением температуры, резями и болями, изменением цвета, объема выделяемой урины;
- гинекологические недуги. Связь мочевыделительных и половых органов обуславливает влияние воспалительных процессов на мочеобразование, попадание гноя, слизи в биологическую жидкость при сборе анализа;
- внутреннее кровотечение. Опасное состояние, сопровождающееся бледностью кожи, обмороком, слабостью;
- обезвоживание. Концентрация урины повышается, меняется химический состав, из-за чего белки превращаются в нерастворимый осадок;
- неправильный сбор материала. Попадание слизи из влагалища, остатков косметических средств, загрязненная емкость – эти факторы приводят к плохому результату анализа.

Учитывая перечисленные факторы, врач нередко отправляет беременную на повторную сдачу мочу, напоминая правила сбора материала (подмыться, вставить тампон, использовать стерильный контейнер).
Причины белых выделений у девочек
Детский или юный возраст пациента не исключает возможности появления у него заболеваний, которые передаются при половых контактах. В этих случаях путь заражения называется бытовым. Из-за использования общих полотенец, белья, не соблюдения санитарии уборных комнат, молодой пациент может стать жертвой сифилиса, гонорее, трихомониаза.
Белые выделения могут появляться в начальной стадии, когда воспалительный процесс еще не углубился во внутренние половые органы.
К счастью, венерические заболевания у девочек встречаются крайне редко. Белые выделения могут возникать у половозрелых девушек в период выхода из стромы яичника зрелого фолликула. Отделение фолликула может сопровождаться незначительными болями и слизистыми белого оттенка выделениями.
Крупинчатые белые выделения, имеющие сходство с творожной массой, говорят о развитии дисбактериоза влагалища. Этот вид дисбактериоза развивается на фоне витаминной недостаточности, нерационального приема антибактериальных средств, эндокринной нестабильности. Эти неблагоприятные факторы изменяют естественное кислотно-щелочное равновесие влагалищной среды, и приводит к усиленному росту грибов рода Кандида.
Если белые выделения у девочки имеют особенный запах – легкий оттенок рыбы, можно говорить о проникновении во влагалище микроорганизма под названием гарднерелла. Гарнереллез не является тяжелым инфекционным заболеванием, передающимся половым путем. Но эта инфекция часто протекает хронически, исподволь подтачивая здоровье женских органов.
Полезная информация по теме:
- Анализы на половые инфекции
- Прием гинеколога в клинике
- Диагностика гинекологических заболеваний
- Анализы в клинике и выезд на дом
- Диагностика кожных заболеваний
- Лечение выделений
- Диагностика при выделениях из уретры
- Хламидиоз
- УЗИ малого таза
- УЗИ на дому
- УЗИ простаты
- Причины выделений у женщин
- Причины выделений у мужчин
- Диагностика половых инфекций
Методы уточнения диагноза
При любых изменениях мочеполовой системы необходимо сделать общий анализ мочи. Он покажет, какие именно примеси нарушили её прозрачность. Нелишними будут общее и биохимическое исследования крови. По результатам можно определить наличие воспалительного процесса в организме. Они также могут указать на возможные общие изменения, вызванные поражением почек.
Моча и кровь сдаются утром натощак. Перед сбором урины необходимо провести утренний туалет половых органов, чтобы не допустить попадание бактерий из влагалища. За день до сдачи материала для исследования необходимо отказаться от курения и алкоголя.
Результат общего анализа мочи:
| Показатель | Норма | Возможные причины отклонения |
| Цвет | Соломенно-желтый | Нарушение работы печени или кишечника |
| Запах | Нерезкий | Воспаление мочеполовой системы, заболевание печени |
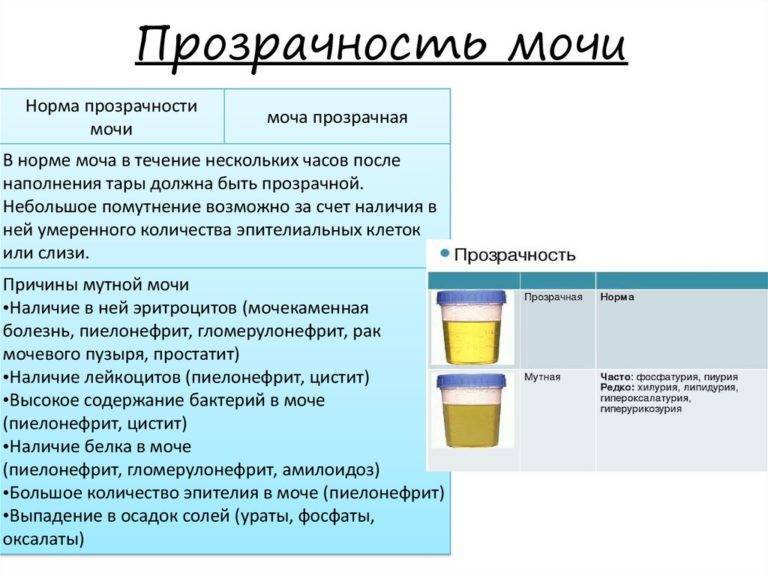
| Прозрачность | Прозрачная | Воспаление мочеполовой системы, повышение количества белка или солей |
| Относительная плотность | 1,010-1,025 г/л | Изменение концентрационной функции почек |
| Белок | 0 г/л | Воспаление почек, почечная недостаточность, заболевание печени |
| Глюкоза | 0 г/л | Сахарный диабет |
| Эритроциты | 0-2 в поле зрения | Мочекаменная болезнь, опухоль почки или мочевого пузыря, воспаление уретры |
| Лейкоциты | 0-5 в поле зрения | Воспаление в одном из отделов мочеполовой системы |
| Эпителиальные клетки | 0-5 в поле зрения | Воспаление, ревматизм, амилоидоз |
| Бактерии | отсутствуют | Мочеполовая инфекция |
| Цилиндры | 0-2 гиалиновых | Воспаление, почечная недостаточность |
Если анализ покажет, что моча мутнеет из-за бактерий, врач назначит их посев. Это необходимо, чтобы определить, какой вид бактерий вызвал инфекцию. Затем можно будет подобрать антибиотик, к которому чувствительны микроорганизмы.
Для более глубокой диагностики используют инструментальные методы исследования:
- ультразвуковое исследование почек и мочевого пузыря;
- магнитно-резонансная томография почек;
- компьютерная томография почек;
- цистоскопия.
Эти методы позволяют врачу оценить структуру внутренних органов. Так можно выявить воспаление почек и мочевого пузыря, установить степень развития повреждений.
Внимание! Исследования играют важную роль при диагностике опухолей мочеполовой системы. Рак почек может длительное время не проявлять себя. https://www.youtube.com/embed/gSf1sNWwCbQ
Изменения в привычках кишечника
Зачастую рак кишечника проявляется в виде изменения частоты испражнений, количества и консистенции стула. Некоторых пациентов беспокоят запоры — состояние, при котором нарушено прохождение стула по кишке. Оно проявляется такими симптомами, как:
- Отсутствие стула дольше трех дней.
- Боль, дискомфорт, спазмы в животе.
- Уменьшается объем кала, он становится плотным.
- Могут возникать утечки жидкого стула, напоминающие диарею.
- Неприятное чувство дискомфорта в животе, ощущение «переполненности».
- Вздутие, увеличение объема живота.
- Отрыжка, газы.
- Тошнота, рвота.
Иногда при раке развивается острая кишечная непроходимость — опасное для жизни состояние. Оно проявляется в виде сильных схваткообразных болей в животе, запора, тошноты, рвоты. Из-за падения уровня белка в крови развиваются отеки, из-за потери жидкости — обезвоживание. В кишечнике начинается гниение, токсичные продукты поступают в кровь и отравляют организм. Развивается некроз (омертвение) стенки кишки, ее содержимое попадает в брюшную полость и приводит к перитониту. Если больному с острой кишечной непроходимостью не оказать вовремя медицинскую помощь, он с высокой вероятностью погибнет в течение 4–6 часов.
В Европейской клинике применяются все виды лечения кишечной непроходимости. Наши хирурги выполняют операции на кишечнике, устанавливают стенты, накладывают илео- и колостомы. Пациенты, у которых развиваются неотложные состояния, получают лечение в условиях палат реанимации и интенсивной терапии, оснащенных современным оборудованием.
Диареей называют состояние, при котором отмечается частый стул — 3 и более раз в течение 24 часов, при этом кал имеет жидкую консистенцию. Иногда беспокоят боли и неприятные ощущения в животе, иногда — нет. Если диарея сохраняется в течение нескольких дней, нужно обратиться к врачу.
Запоры и диарея могут быть вызваны не только раком, но и возникать в качестве побочных эффектов химиотерапии, лучевой терапии. Для того чтобы справиться с этим симптомом, врач может дать некоторые рекомендации по поводу диеты и образа жизни, назначить медикаментозные препараты. Диарея, вызванная химиопрепаратами, обычно проходит в течение 3 недель после завершения лечения рака.
Сильная диарея, даже если она вызвана не раком, опасна, потому что она приводит к потере жидкости, электролитов, нарушается всасывание в кишечнике питательных веществ. Это чревато обезвоживанием, истощением, нарушением электролитного баланса.
Методы исследования
После обнаружения хлопьев при проведении общего анализа мочи пациенту обязательно выдадут направление на биохимию и общий анализ крови. Среди самых распространенных лабораторно-инструментальных методов диагностики, используемых для уточнения диагноза, фигурируют:
- рентген мочеполовой системы (включая урографию с контрастом);
- МРТ и КТ органов брюшной полости;
- мазок на микрофлору влагалища;
- комплексный анализ на ЗППП (заболевания, передающиеся половым путем).
Обязательно требуется консультация специалистов узкой квалификации: хирургов, нефрологов, проктологов, инфекционистов, урологов, венерологов, гинекологов и пр. При проведении комплексного исследования лечащий врач мониторирует полученную информацию и конкретизирует клиническую картину. Как только диагноз будет поставлен, доктор займется разработкой метода лечения, который учитывает данные анамнеза пациента.