SQLITE NOT INSTALLED
Причины
Единой причины симфизита, подходящей под каждый конкретный случай, не существует. Известны предрасполагающие факторы, которые, вместе или по отдельности, провоцируют проблему излишнего расхождения тазовых костей.
Наследственная расположенность
Наследственная предрасположенность женщины к заболеваниям опорно-двигательного аппарата увеличивает риск проявления симфизита в период вынашивания малыша. Зачастую проблему вызывает синдром Элерса-Данлоса. Это заболевание вызвано недостатком коллагена, и проявляется чрезмерной подвижностью суставов и хрупкостью костей. Как показывает статистика, предрасположенность к симфизиту передаётся по женской линии.
Особенности строения соединительной ткани
Мнение о том, что врождённые особенности строения связок и тканей (дисплазия соединительной ткани) способствует развитию симфизита, имеет место быть, хотя не все учёные согласны с этим утверждением. Считается, что дисплазия проявляется ещё в раннем детстве (ребёнок часто страдает от вывихов или подвывихов). Слабость соединительных тканей проявляется и другими признаками:
- болезнями сердечных клапанов
- опущением внутренних органов
- чрезмерной гибкостью костей и суставов
- хрустом в суставах
- частыми болями в суставах
Женщина, страдающая от заболеваний соединительных тканей, во время вынашивания плода страдает от чрезмерной чувствительности и болезненности связок.
Недостаток кальция и витамина D
В период вынашивания плода будущая мама должна употреблять кальций и витамин Д. Это позволит улучшить функциональность костей и суставов, подготовит организм женщины к предстоящим родам. Примерная суточная норма кальция для беременной составляет не менее 1 грамма. Потребность в кальции увеличивается при курении, употреблении крепкого чая или кофе. Если беременная не получает достаточное количество кальция и витамина Д, повышается хрупкость и подвижность суставов, увеличивается вероятность заболеть симфизитом.
Болезни почек
Некоторые специалисты придерживаются мнения, что заболевания почек у беременных приводят к чрезмерному размягчению и расхождению костей таза. Это связано с быстрым выведением белка из организма.
Пережитые ранее травмы таза
Залеченные ранее травмы в области таза могут напомнить о себе во время беременности сильными болями, патологическим размягчением и расхождением симфиза.
Многократные роды
Чем больше родов было у женщины, тем больше вероятность проявлений симфизита при очередной беременности. Дело в том, что в процессе родовой деятельности кости таза могут травмироваться, и эти травмы осложняют подготовку организма к родам. Иногда к симфизиту приводит излишняя масса тела, отсутствие двигательной активности в повседневной жизни, нарушение обменных процессов в организме, чрезмерная выработка гормона релаксина. Многоводие, крупный плод или вынашивание близнецов также может вызвать чрезмерное расхождение лонного сочленения.
Как лечат в России пупочную грыжу у детей
Народное лечение
Народные методы лечения пупочной грыжи у детей хорошо прижились в историческом сознание населения России. Из поколения в поколение бабушки и тётушки малыша с синдромом пупочной грыжи рассказывают их мамочкам обнадёживающие истории о «чудесном» избавлении от грыж с помощью деревенских целителей. Среди этих изобретательно-находчивых врачеваний выделяются три метода:
- Заговоры с мануально-тактильными действиями в области пупка;
- Прикладывание к пупку кусочка сплава цветных металлов, в просторечье: «медных монеток»;
- Употребления в виде заварок смеси сушёных трав, авторство которых манерно приписывается отшельникам из христианско-церковного пантеона.
Здравый смысл обходит стороной эмпирическое содержание этих «методов», не обнаружив никаких причин обсуждать невозможное. Известно, что подобные общественные феномены являются предметом изучения специалистами юридического права и социальной психиатрии.
Феномен существования этих диких суеверий, в современном образованном обществе, врачи объясняют способностью организма ребёнка самостоятельно избавиться от симптомов пупочной грыжи (так называемое, самоизлечение). В классической медицине это факт является научно-обоснованной гарантией надежды родителей на самоизлечение от грыжи, для врачевателей же — это повод подменить истинную причину своими доморощенными приёмами.
Хорошая рекомендация для ответственных родителей заключается в обязательном посещении врача педиатра, если у вас есть подозрения на первые признаки приобретаемой пупочной грыжи. Если же вашему малышу поставили диагноз пупочной грыжи в роддоме, то через несколько недель запишитесь на приём к детскому-хирургу в Вашем муниципальном медицинском учреждении (направление дает педиатр на первом патронаже).
Чтобы Вы ничего не упустили из ценных рекомендаций специалиста, возьмите с собою и папу малыша. Мужчины лучше справляются с новой информацией и его дополнения к вашей памяти будут полезными. Строго соблюдайте рекомендации врача, помните, что Ваша старательность вместе с родительской любовью — это надежная гарантия ожидаемого результата лечения.
Сегодня в нашей стране система медицинского патронажа за детским здоровьем позволяет эффективно лечить многие заболевания на ранних стадиях. И приятная обязанность родителей всемерно пользоваться этим цивилизационным преимуществом перед прошлыми поколениями.
Консервативное лечение – или лечения пупочной грыжи без операции
До 5 лет пупочную грыжу не оперируют, так как существует возможность самостоятельного закрытия дефекта. Многие врачи считают, что грыжи, имевшие потенциал к самоизлечению, исчезают у детей в возрасте до 3, максимум до 4 лет; некоторые авторы говорят о возможности закрытия ПГ до 6-летнего возраста. Но и те, и другие специалисты сходятся во мнении, что у детей 6 лет и старше оперировать грыжи пупка нужно обязательно.
Лечение симфизита при беременности
Полностью вылечить заболевание при беременности нельзя, но выполнение некоторых рекомендаций поможет существенно облегчить состояние пациентки. На первой стадии симфизита необходимо:
- обеспечить постельный режим, максимально снизить физические нагрузки на период беременности, пациентке необходимо больше времени проводить в покое;
- принимать легко усваиваемые препараты кальция, витамины группы B;
- применять процедуры с ультрафиолетом;
- регулярно выполнять упражнения, направленные на укрепление лонного сочленения;
- на период беременности для сна выбирать ортопедические матрацы;
- избегать нахождения в одной позе больше 60 минут, длительной ходьбы;
- принимать безопасные во время беременности обезболивающие при необходимости.
Стратегия лечения 2 и 3 стадии симфизита при беременности предполагает удержание костей таза в максимально близком положении. При возникновении сильных болей женщину могут положить в стационар. В больнице необходимо пройти курсы медикаментов, обладающих обезболивающим и противовоспалительным эффектом, физиотерапию. Если терапия проходит амбулаторно, беременным, страдающим симфизитом, рекомендуется:
- строго соблюдать постельный режим;
- носить специальный корсет, бандаж или применять тугое бинтование;
- придерживаться диеты, включающей продукты с повышенным содержанием кальция;
- принимать обезболивающие и витаминные препараты, назначенные специалистом, разрешенные при беременности.
Лечебная гимнастика
При симфизиопатии рекомендуется делать специальную гимнастику, направленную на укрепление лонного сочленения. Осуществлять зарядку надлежит не менее 3 раз за день. При симфизите применяется комплекс из следующих упражнений:
- Лягте на спину, ступни подтяните к ягодицам, согнув ноги в коленях. Разводите нижние конечности в медленном темпе, зафиксируйте положение на 30 секунд, затем снова сведите. Повторите упражнение 6 раз.
- Пятки отодвиньте от ягодиц на 30-40 см. Приподнимайте и опускайте область таза. Движения должны быть медленными. На минимальном расстоянии от пола постарайтесь задержать свое положение как можно дольше. Таз необходимо поднимать на 2-3 см. Повторите упражнение 6 раз.
- Сделайте упражнение «Кошка». Встаньте на четвереньки. Держите позвоночник ровным, спину расслабьте. Голову не опускайте и не поднимайте. Выгибайте спину, напрягая при этом бедренные и брюшные мышцы. Голову необходимо поднимать. Выполните 3 повторения.
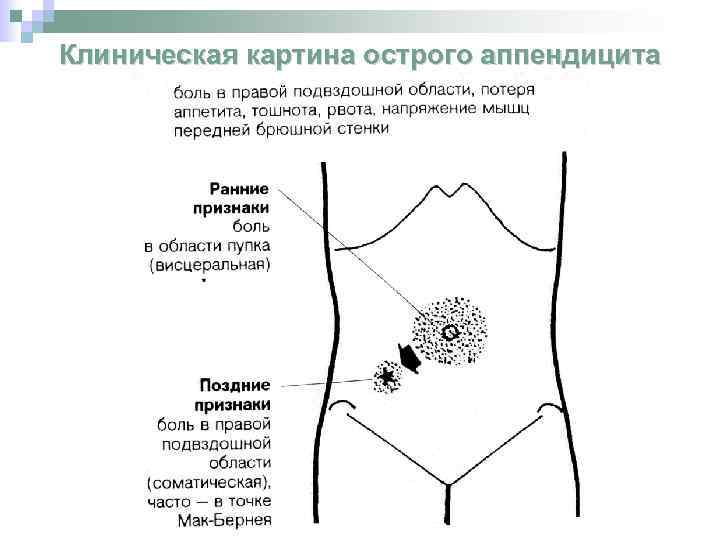
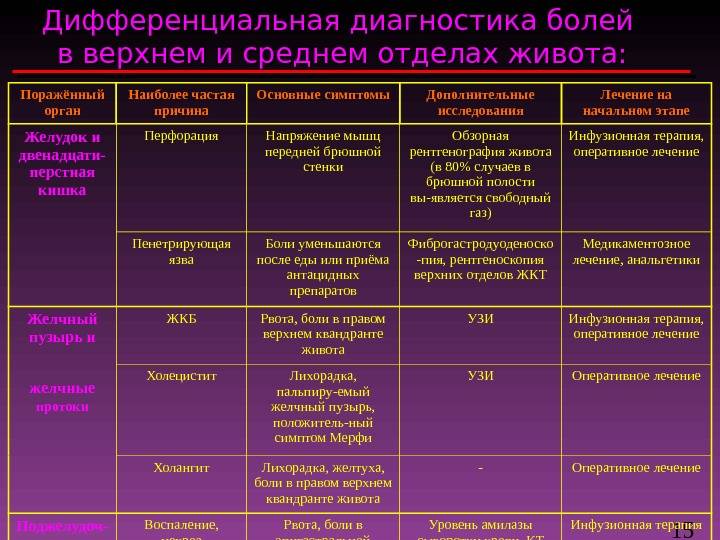
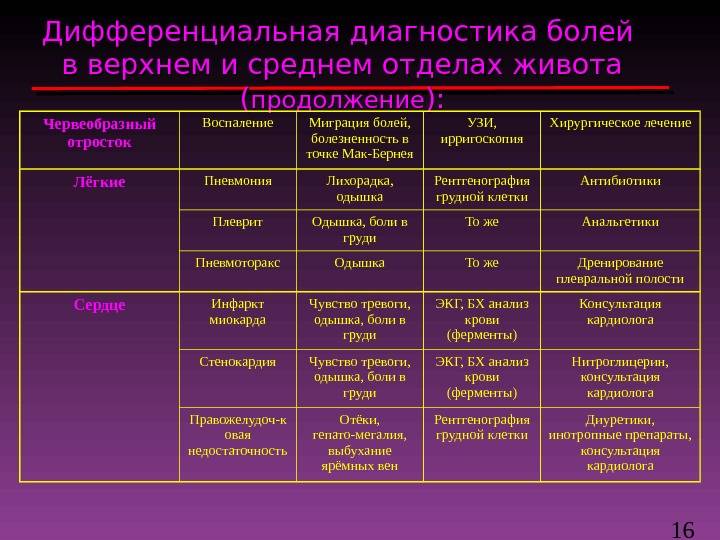
Диагностика аппендицита у детей
Врачи проводят диагностику острого аппендицита у детей по клиническим проявлениям, результатам осмотра и пальпации живота. При необходимости детям делают дифференциальную диагностику, которая позволяет выявить острый аппендицит или другое заболевание.
Для диагностики аппендицита проводят:
- Осмотр ребенка и пальпацию живота
- Ультразвуковое исследование (УЗИ)
- Компьютерную томографию (КТ)
- Лабораторные анализы.
УЗИ и КТ проводят по показаниям, когда необходимо подтвердить диагноз и установить точное расположение аппендикса. Для дифференциальной диагностику врач может назначить КТ с контрастированием, которое обеспечивает лучшую визуализацию и позволяет выявить не только аппендицит, но и при его отсутствии установить другую причину боли в животе. УЗИ является менее информативным. Оно позволяет подтвердить развитие аппендицита, но малоинформативно при других заболеваниях.
Лабораторные анализы проводят для подтверждения воспалительного процесса в организме и подготовке ребенка к операции.
Виды ДЖВП и симптомы
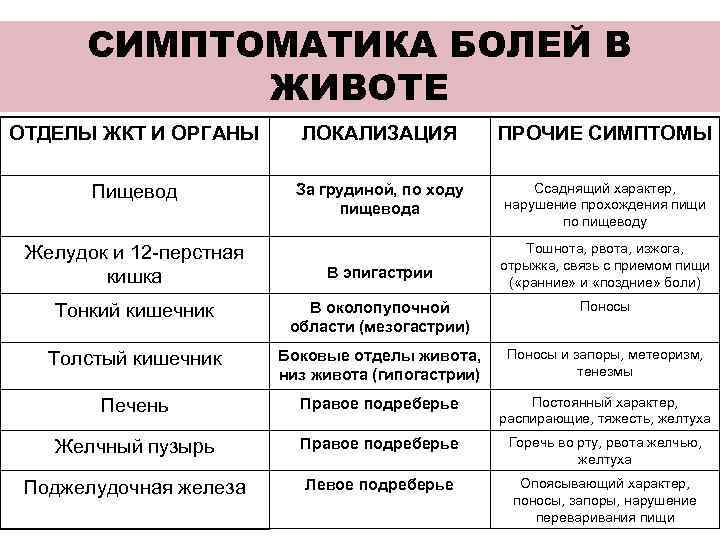
По особенностям тонуса сфинктера и моторики стенок желчного пузыря и путей выделяют два вида заболевания: ДЖВП по гипотоническому и гипертоническому типу. Первый недуг характеризуется сниженным тонусом, в результате чего желчь застаивается, концентрация активных веществ в ней становится высокой. Ребенок при этом может чувствовать ноющие боли в правом боку, тяжесть в животе.
Во втором случае наблюдается повышенный тонус и преждевременное, избыточное поступление желчи в кишечник. Такое состояние характеризуется острой болью, появляющейся приступами. Длится приступ не более 20−30 минут. Его возникновение можно связать с приемом пищи.
Есть и общие для обоих типов дискинезии симптомы: тошнота, отрыжка, горечь во рту, нарушения стула, повышенная утомляемость и слабость.
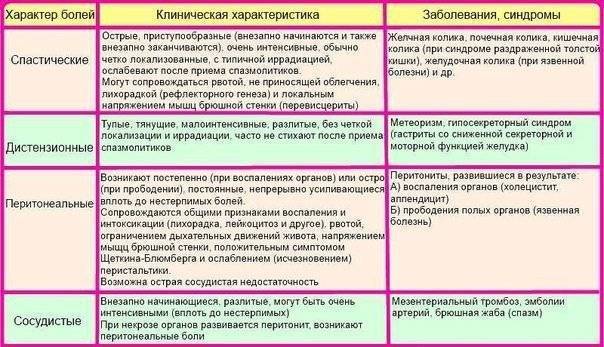
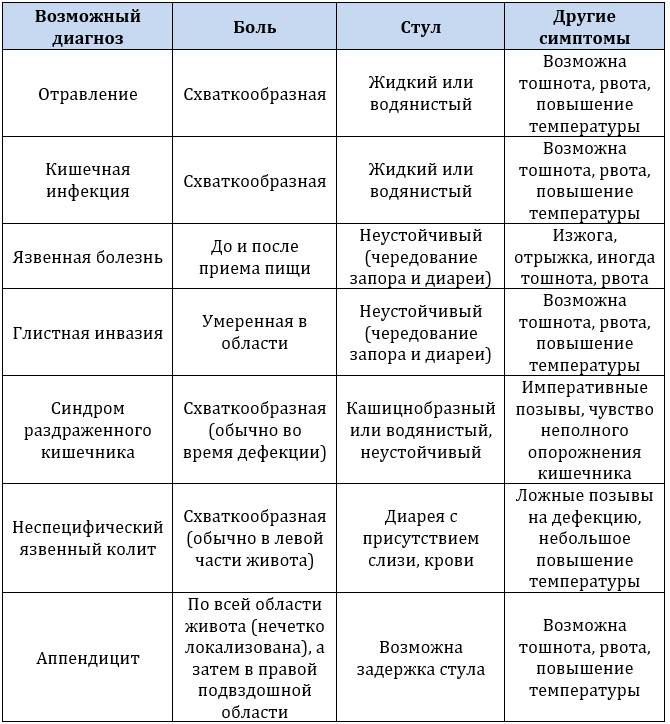
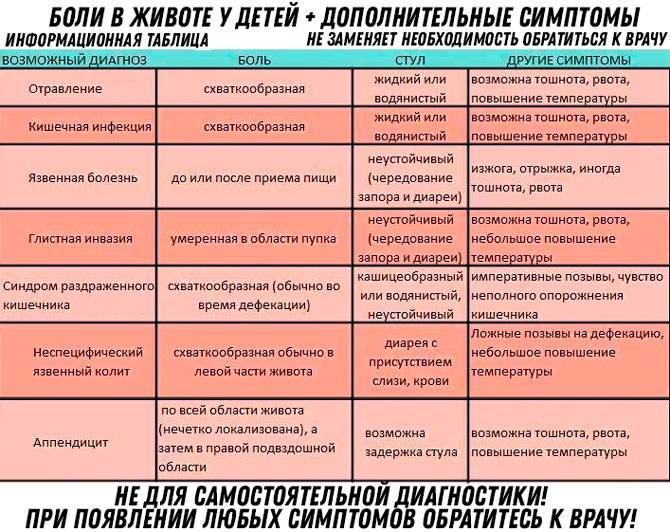
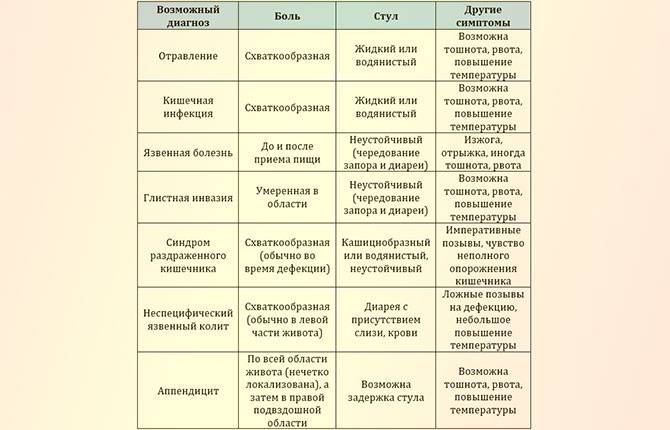
Симптомы
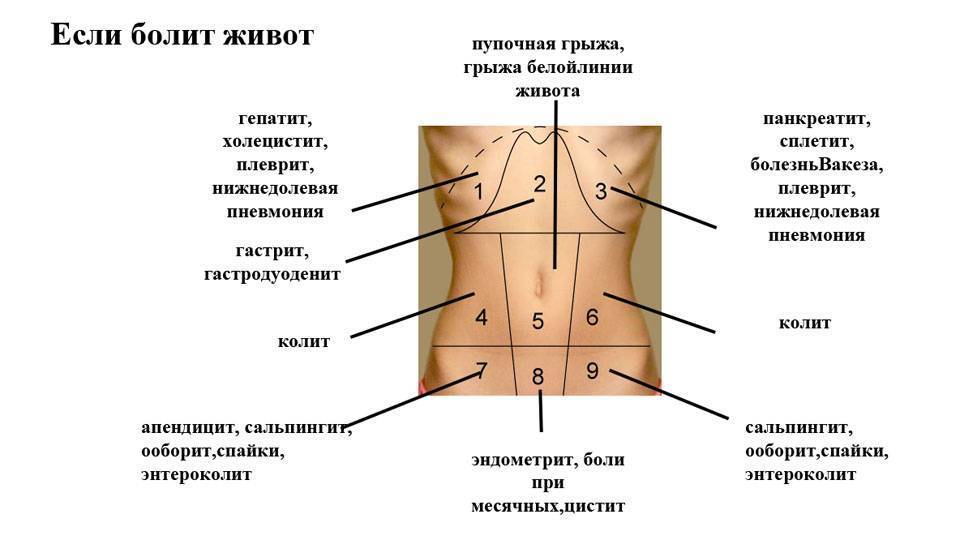
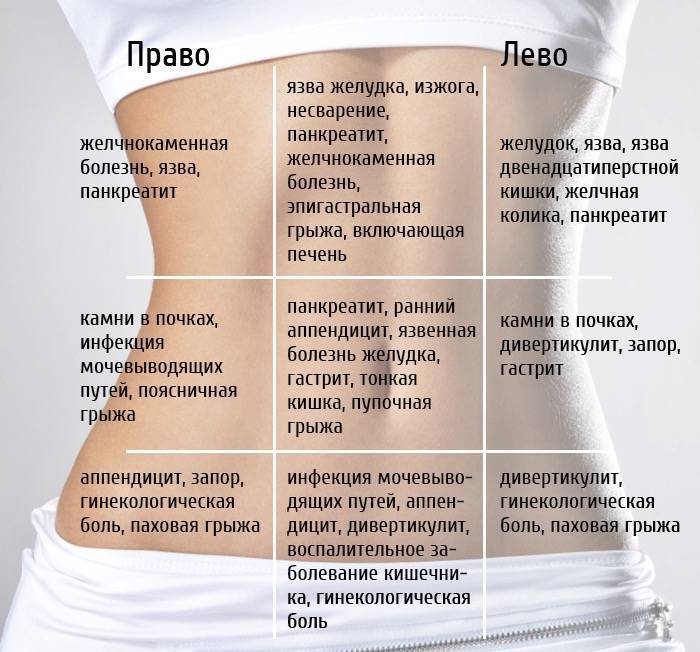
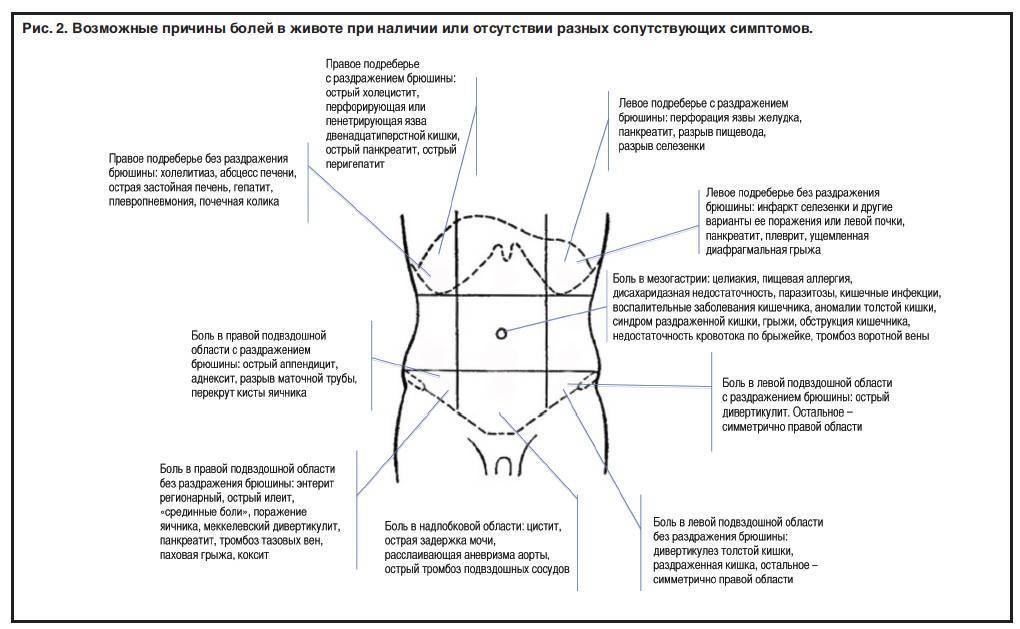
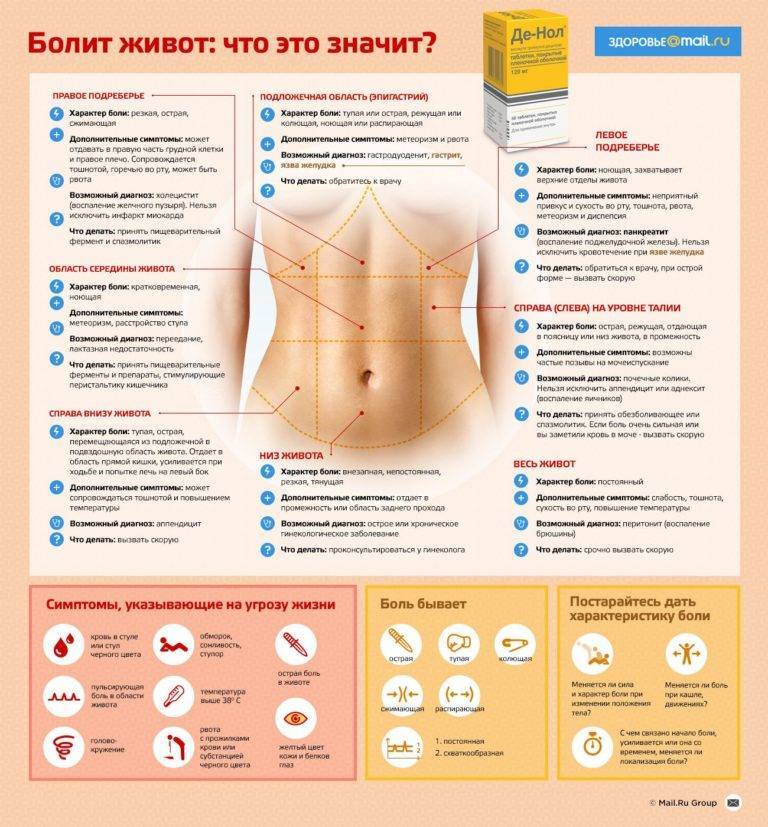
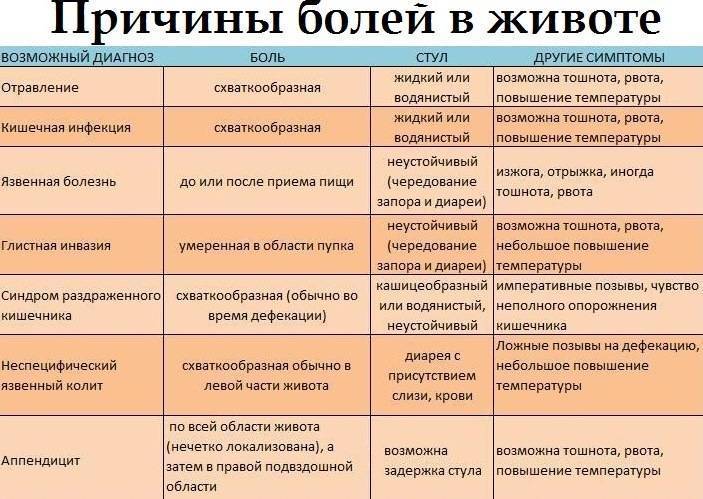
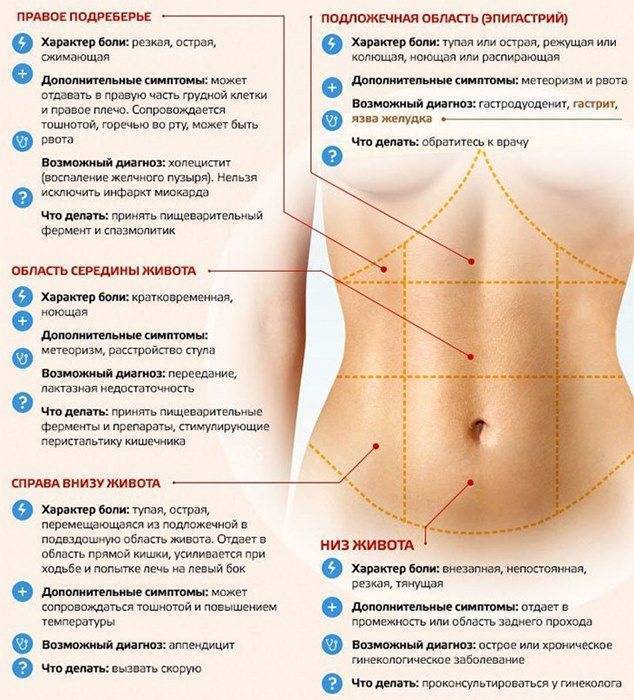
Для корректного определения причины резей в животе врачи и родители должны обратить внимание на несколько характеристик течения болезни. Это:
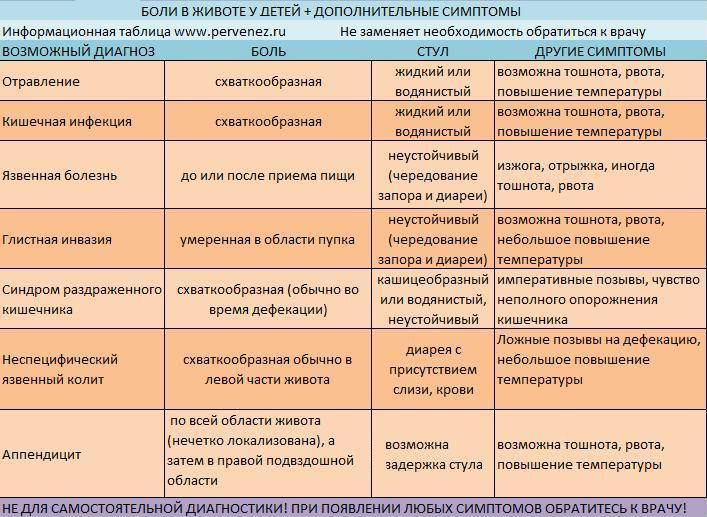
- В какое время суток чаще болит животик. По утрам, по ночам или постоянно. Утренний дискомфорт указывает на кишечные инфекции, наличие глистов, нервные расстройства, аппендицит. Ночные боли характерны для колик у новорожденных. Постоянное недомогание сопровождает запор или грыжу.
- Продолжительность приступов. Если боль проходит через сутки, рези охватывают брюшную полость на короткий период времени, то речь идет о метеоризме или расстройстве желудка. Если жалобы не исчезают, усиливаются каждый день, нужна помощь врача.
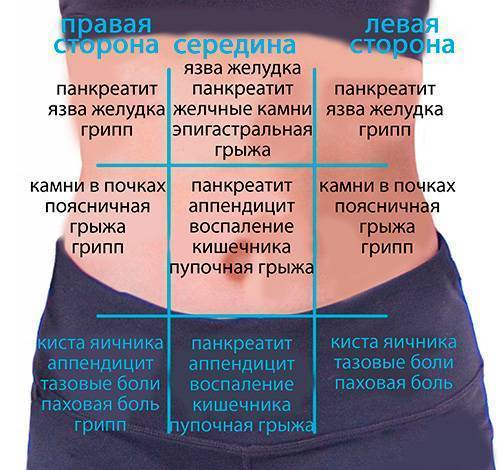
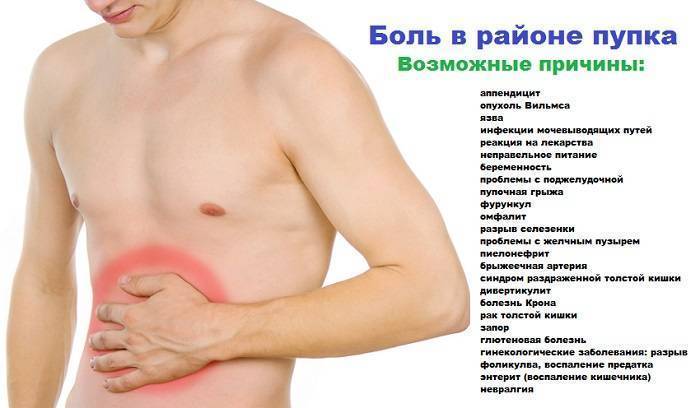
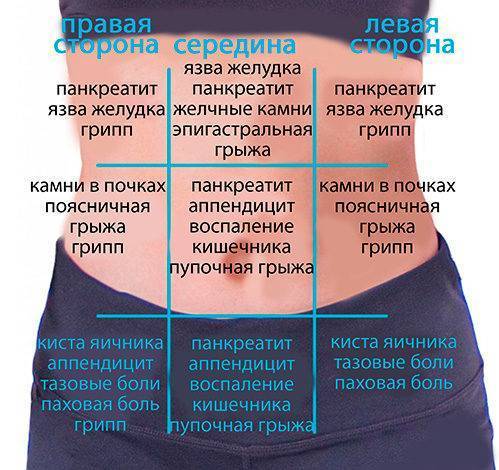
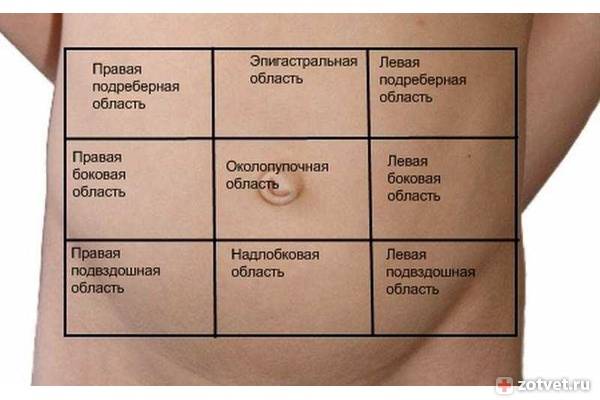
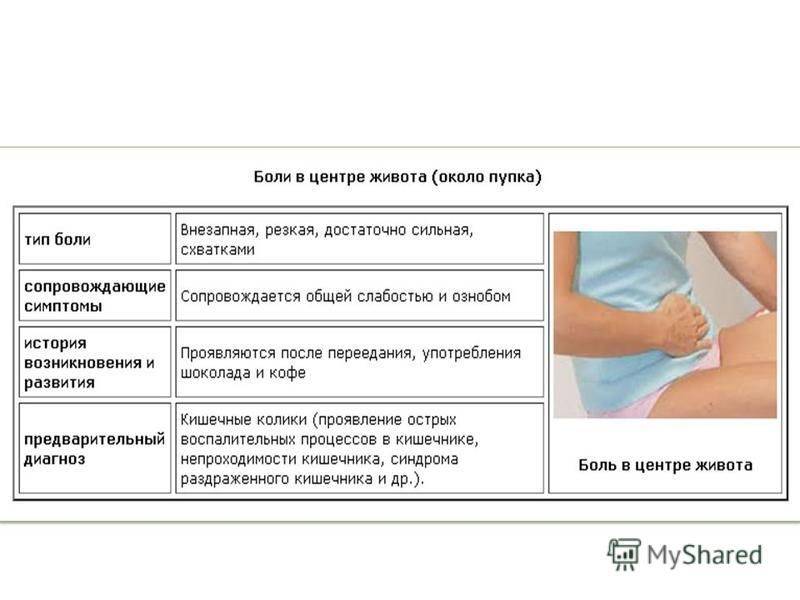
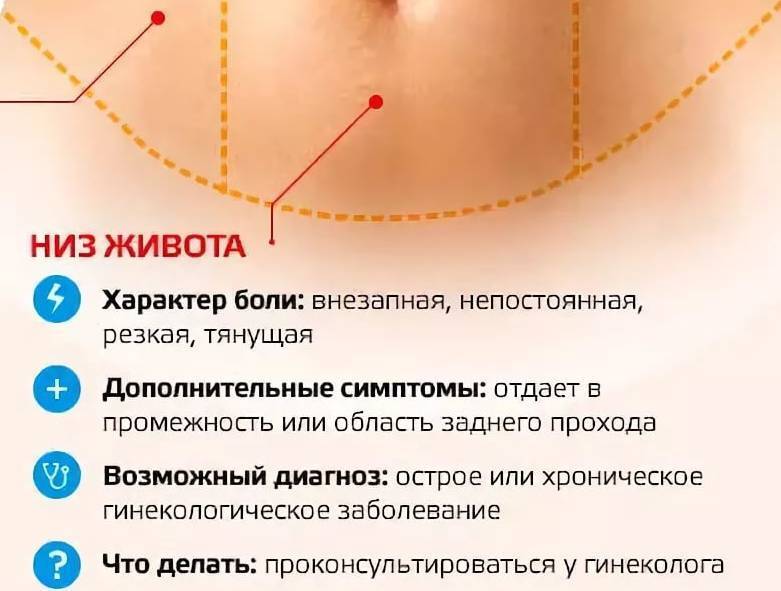
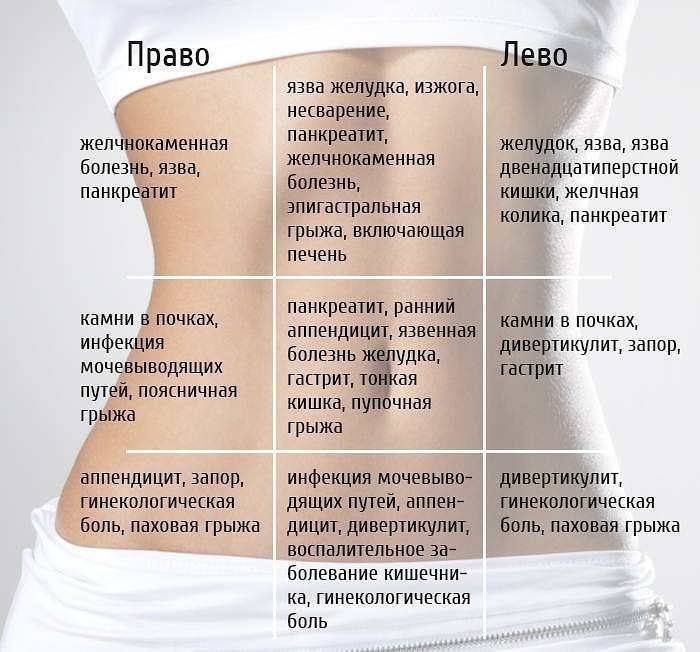
- Где болит живот. Если дискомфорт и рези ощущаются в центре живота, около пупка, скорее всего, опасности для жизни малыша нет. При боли низко и вверху брюшины, дискомфорте продолжительностью более суток требуется более точная диагностика причин ухудшения самочувствия.
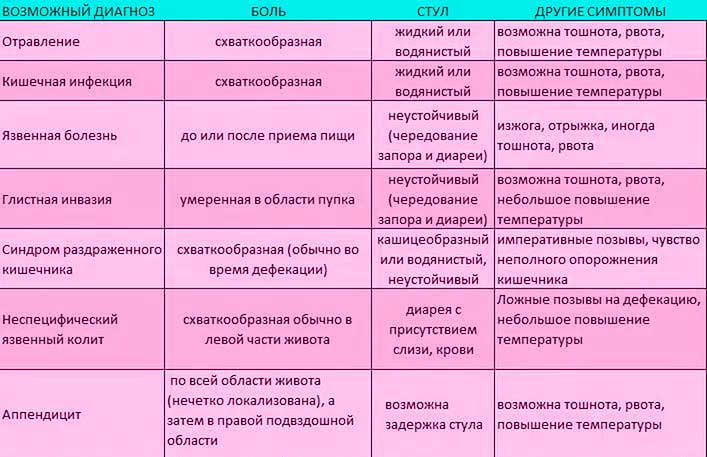
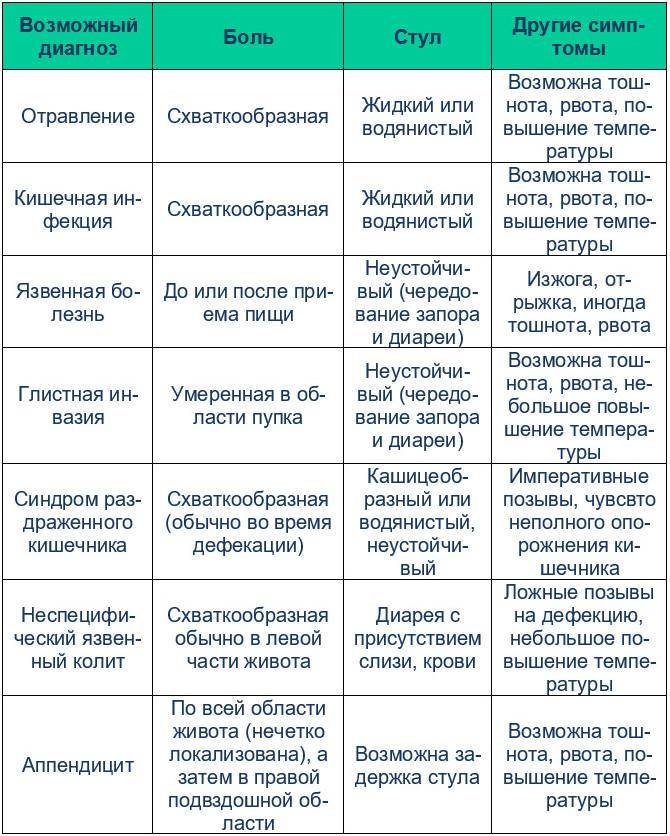
- Как болит живот. Брюшина может болеть вяло, с резкими приступами, схватками, ныть или тянуть. Самыми опасными для малышей считаются приступообразные рези, которые возникают периодически в течение дня. Это симптом инвагинации, закупоривания кишечника, заворотов внутренних органов. Если живот бурлит, есть понос, то речь идет об отравлении или кишечной инфекции.
- Внешний вид ребенка. Важен цвет кожи, наличие сыпи. Бледность, зуд, высыпания на спине, ногах, лице должны вызвать опасения.
-
Общее самочувствие больного. Снижение работоспособности, апатия, вялость, кашель, гиподинамия, потливость — это признаки воспалительных, инфекционных процессов.
Если ребенок постоянно плачет, отказывается от еды, не может спать длительное время, вероятно, у него колики. Пожаловаться грудничок на боль не может, поэтому догадываться о причинах истерики и недомогания придется маме, лучше делать это вместе с доктором.
- Есть ли рвота и тошнота. Это тревожные симптомы, но они должны беспокоить родителей только при длительном проявлении. Если ребенка вырвало один–два раза, то можно заподозрить расстройство желудка. При многократном проявлении признаков, тошноте более суток, крови в рвотных массах обращайтесь к врачу. Тошнота вместе с поносом, боли выше пупка и ниже указывают на перитонит или кишечную грыжу.
- Внешний вид и кратность стула. Тревогу должны вызвать задержка дефекации и понос. Если в кале видна кровь, слизь, пена, врачебная помощь требуется срочно. Диарея при инфекционном заболевании длится три дня, при вирусной инфекции — один–два дня. Поносы более трех суток — опасный симптом.
- Есть ли повышение температуры. Если боли посередине или внизу живота сопровождаются жаром выше 38°С, то паниковать не стоит. Серьезных проблем может и не быть. Опасения должна вызвать резь без повышения температуры, тошноты, рвоты, диареи.
- Появилась ли боль при ходьбе. Подростки часто жалуются на дискомфорт в области брюшины при быстрой ходьбе. Это симптом растяжения мышц живота, связанный с физическими упражнениями или кашлем. Если других признаков болезни нет, беспокоиться не нужно.
-
Зависимость появления приступов от приемов пищи. Если в животе начинает резать, появляется отрыжка, тяжесть после еды, можно подозревать гастрит или синдром раздраженного кишечника.
Если боль от приемов пищи не зависит, имеет схваткообразный характер, у малыша воспаление или инфекционное заражение.
- Возраст ребенка. У грудничков острый приступ боли возникает из-за колик, перегиба кишечника. У девочек в пубертатном периоде дискомфорт в районе живота ощущается внизу из-за начинающихся месячных.
- Есть ли в области пупка ранка. При подозрениях на свищ, травмы живота важен внешний осмотр пациента. Если есть ранки, царапины, значит, кроха упал, ударил брюшину. Если доктор или мама заметили отверстие в пупочном кольце, причина боли — свищ.
Такая характеристика рези в районе живота подходит для первичного диагностирования болезни. Установление точной причины недуга требует более детального и внимательного обследования, изучения анамнеза.
О болях в животе у маленьких детей проводил беседу с родителями доктор Комаровский. Послушайте его мнение о причинах кишечных заболеваний.
Диагностика боли в животе у детей
- Пальпация брюшной полости и поясничной области
- УЗИ органов пищеварения, почек, мочевого пузыря, у девочек – и половых органов
- Эндоскопия пищеварительной системы
- Рентгенологические методы
- Анализы кала: общий, на скрытое кровотечение, бактериальный посев, на яйца глист
- Анализы мочи: общий, по Нечипоренко, по Аддис-Каковскому, другие
- Анализы крови: общий, на ферменты и билирубин
Справочная «Ваш Доктор» имеет базу данных о частных клиниках Москвы, где консультируют лучшие специалисты по болезням детского возраста, опираясь на солидный практический опыт и достижения современной аппаратной и лабораторной диагностики.
Полезная информация по теме:
- Боль в животе у беременных
- Боль в животе
- Боль в животе у женщин
- Боль в животе у мужчин
- Диагностика боли в животе
- Лечение болей в животе
- Причины боли в животе
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
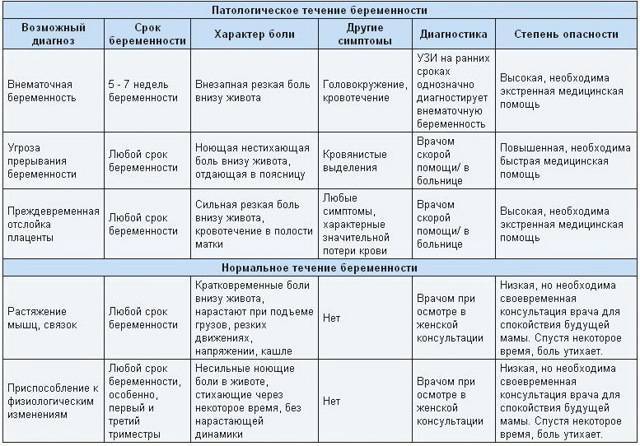
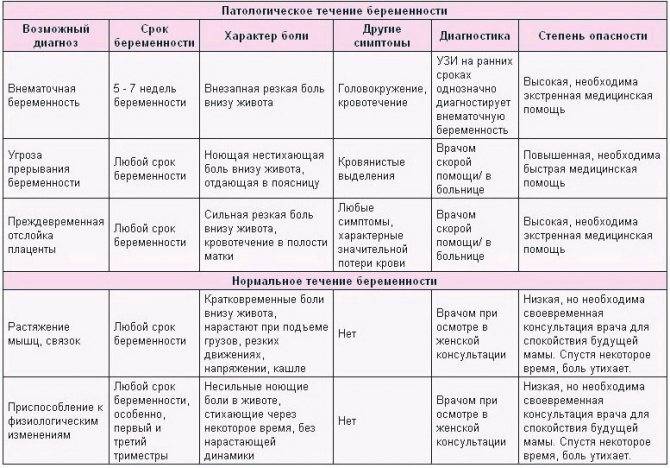
Симптомы, с которыми следует немедленно обратиться к врачу
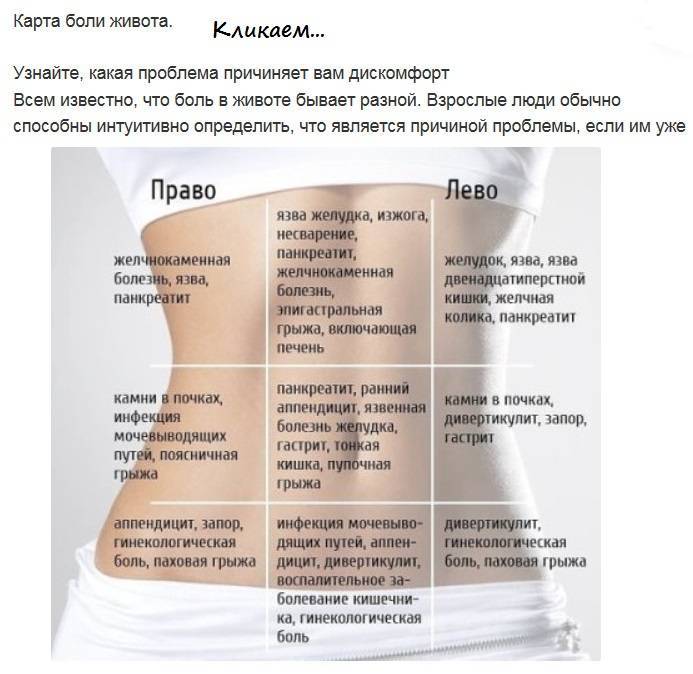
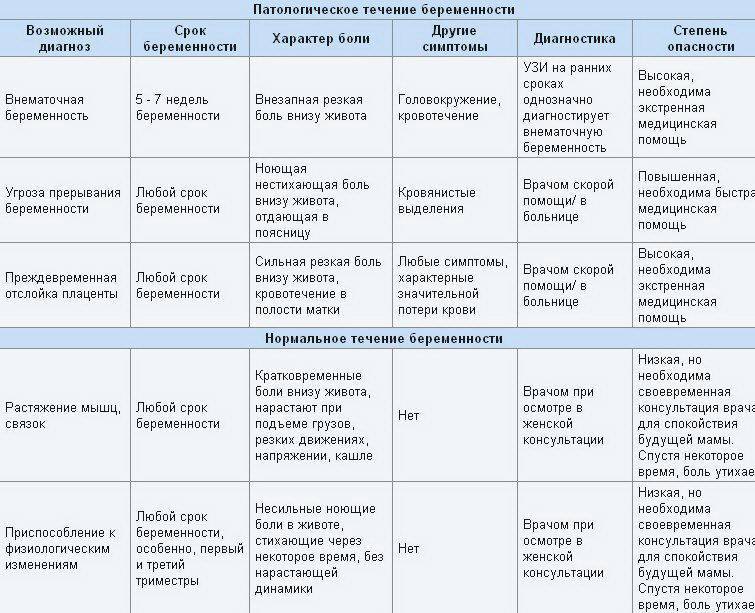
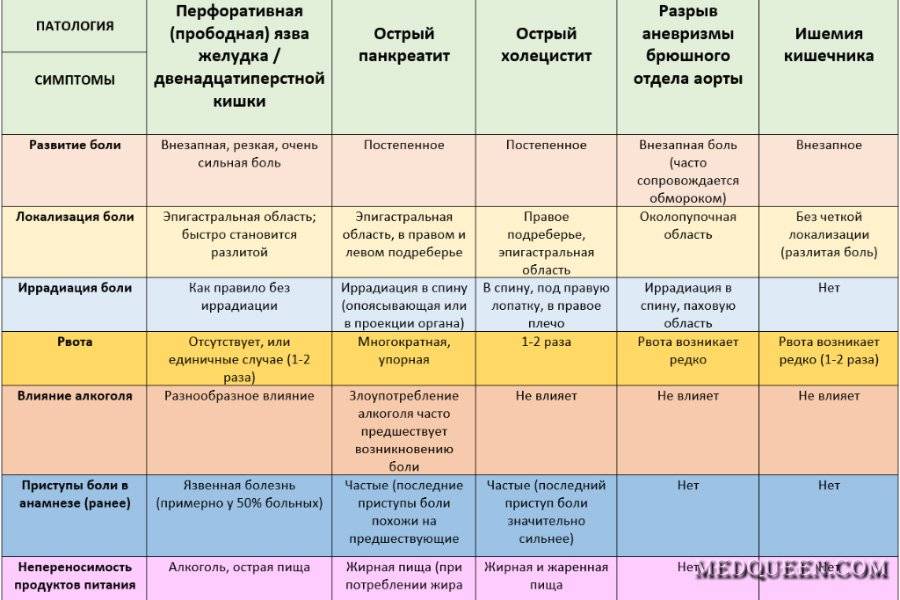
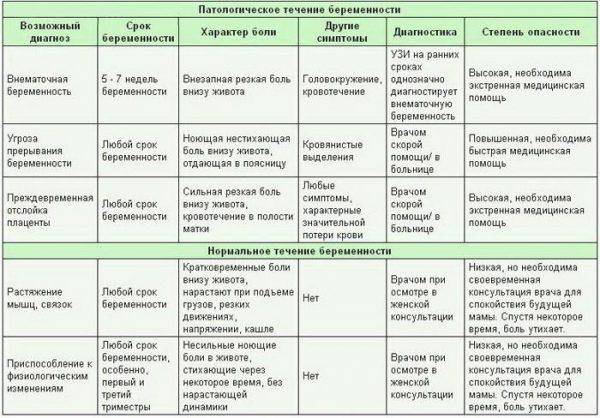
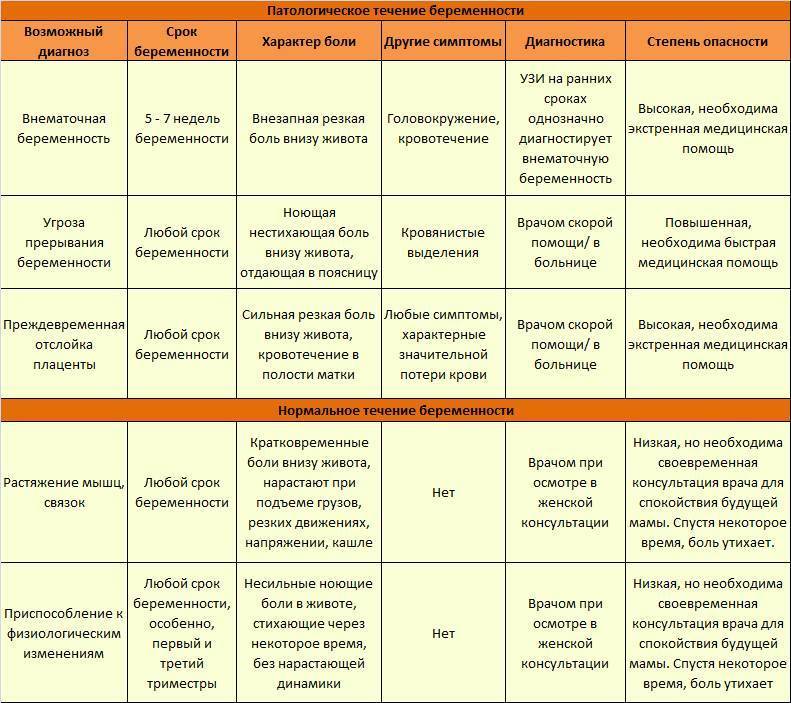
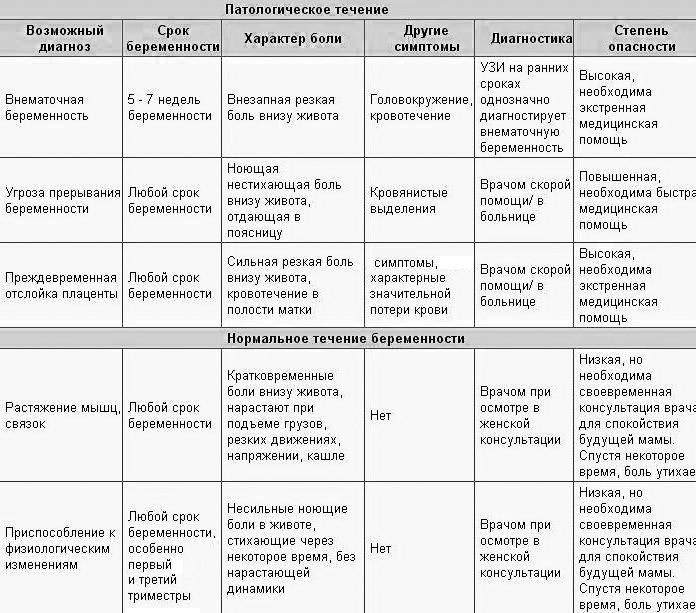
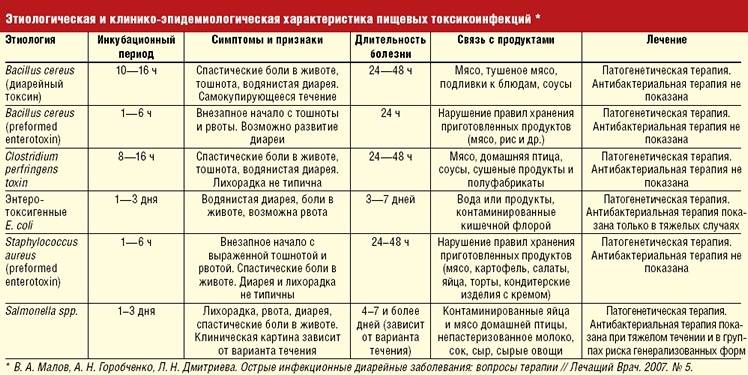
- Резкая боль в животе у беременных может быть признаком острого аппендицита, холецистита, кишечной непроходимости.
- Спастическая боль в животе у беременной, сопровождающаяся выделением крови из половых путей, может говорить о начавшемся выкидыше или преждевременных родах.
Применение современных методов диагностики: УЗИ, лабораторных анализов, направлено на своевременное обнаружение признаков патологий, адекватной терапии, с учетом возможных рисков для нормального развития плода.
Обследование пациентов в платных клиниках проходит без сутолоки и очередей, что благоприятно сказывается на эмоциональном состоянии будущей мамы, обеспокоенной болью в животе.
Частные клиники, из реестра предложенных на сайте Справочной «Ваш Доктор», имеют высокотехнологичное оборудование, позволяющее в скорые сроки проводить диагностику патологий внутренних органов у беременных.
Полезная информация по теме:
- Боль в животе
- Боль в животе у детей
- Боль в животе у женщин
- Боль в животе у мужчин
- Диагностика боли в животе
- Лечение болей в животе
- Причины боли в животе
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
Почему у детей возникает дефект пупочного кольца
Медицинская систематизация по типу происхождения пупочные грыжи определяются, как врожденные или приобретенные.
- Врожденная грыжа у ребенка зрительно идентифицируется врачом сразу после рождения — в области пупка наблюдается шаровидное (или конусовидное) выпячивание с широким основанием, переходящее в пупочный канатик.
- Приобретенная грыжа может возникнуть вплоть до трёхлетнего возраста. Её визуальная идентификация аналогична врождённой грыже.
В чём причина врожденной пупочной грыжи
Через несколько суток после рождения ребенка отпадает пуповина. Пупочное кольцо состоит из двух частей. Нижняя часть, где проходят пупочные артерии и мочевой проток, хорошо сокращаются и образуют плотную рубцовую ткань. В верхней части проходит пупочная вена. Ее стенки тонкие, не имеют мышечной оболочки, и в дальнейшем плохо сокращаются, что при слабой брюшинной фасции и не заращённой пупочной вене способствует образованию пупочной грыжи.
Содержимым пупочной грыжи обычно являются кишечные петли. Грыжевое выпячивание при легком надавливании свободно убирается вовнутрь. При очень широком пупочном кольце и большой грыже внешне иногда бывает видна перистальтика кишечника, то есть сокращение мышц кишечника и продвижение пищи по нему, что очень пугает многих родителей, однако малышу это не доставляет неудобства.
Важной причиной, способствующей возникновению этой патологии, является частое повышение внутрибрюшного давления. Оно может быть вызвано, например, частым плачем ребенка, газами, запорами
Отверстие в верхней части пупочного кольца может быть широким, и не причинять беспокойство ребенку. Но в случае небольшого дефекта с твердыми краями беспокойство ребенка возможно. При крике, плаче младенца появляется грыжевое выпячивание, что обычно настораживает родителей.
Часто родители связывают повышенное беспокойство ребенка с ущемлением пупочной грыжи, однако подобное развитие патологий пупочной грыжи у младенцев крайне редки (в этих случаях грыжевое содержимое фиксируется спайками к внутренней стенки кожи передней брюшной стенки). Как правило, пупочная грыжа у детей всегда вправимая. Ущемленную пупочную грыжу чаще можно встретить во взрослой практике.
Основная причина возникновения пупочных грыж — наследственная предрасположенность слабости мышц передней брюшной стенки вследствие дисплазии соединительной ткани. Это значит, что если отец или мать ребенка сами в детстве имели данную патологию, то вероятность того, что их ребенок будет иметь грыжу, составляет около 70%.
Заблуждение о пупочной грыже у новорожденных
Известно устойчивое заблуждение родителей, что пупочная грыжа у ребёнка часто возникает из-за ошибки врача акушера, который неправильно отрезал пуповину. Сегодня это суеверие не имеет объективных условий потому, что в акушерской практике применяется методика наложения пупочной скобки, что не оставляет шансов на ошибку даже молодому врачу акушеру.
Прямая причина возникновения пупочной грыжи у новорождённых — это анатомическая особенность, определяемая физиологической слабостью соединительной ткани в области пупка.
Как «заработать» приобретенную пупочнау грыжу
Предварительный диагноз «пупочная грыжа» может при осмотре предположить врач-педиатр, наблюдающий ребенка. В дальнейшем доктор должен направить малыша на консультацию к хирургу для получения дополнительных рекомендаций по наблюдению и лечению данного состояния.
Основные причины приобретенной грыжи у ребёнка:
- Вследствие частого и длительного плача ребенка, когда станки брюшной полости постоянно напряжены, внутренние органы находятся под давлением.
- Запоры и метеоризм провоцируют периодическое кратковременное, но интенсивное повышение внутрибрюшного давления и как следствие пупочное кольцо сокращается не так эффективно, как должно, а, следовательно, петли кишечника или сальник могут пролабировать за пределы брюшной стенки, образуя грыжу.
- Ранее начало хождения также может стать причиной развития грыжи. В этот период мышцы живота получают новую непривычную нагрузку и могут оказаться недостаточно сильными.
Признаки диастаза мышц живота
Длительное время патология имеет бессимптомное течение. Проявления нарастают по мере развития расхождения и появления осложнений. И если у женщин признаки диастаза прямых мышц живота максимально проявляются после беременности и родов, то у мужчин — только тогда, когда патология уже находится в запущенном состоянии.
Главным и самым заметным проявлением патологии является округлое выпячивание по вертикали живота. Если намеренно напрячь мышцы пресса, становится виден желобок между правой и левой половинами корпуса. При этом у мужчин даже при интенсивных силовых тренировках пресс не прорабатывается в достаточной мере и не приобретает желаемый рельеф.
Если болезнь прогрессирует, патологическое строение мышечной ткани и нарушения в работе мышц становятся причиной и других, более опасных характерных проявлений. Возникают:
- болевые ощущения в позвоночнике, пояснице;
- нарушения осанки;
- повышенная утомляемость;
- дисфункция желудочно-кишечного тракта, которая сопровождается изжогой, отрыжкой, болями, запорами, метеоризмом.
На третьей стадии патологии возможны опасные осложнения, которые проявляются в виде:
- птоза, опущения внутренних органов;
- кишечной непроходимости;
- недержания мочи;
- почечных колик;
- чувства тяжести в ногах во время ходьбы;
- атрофии мускулатуры в области живота.
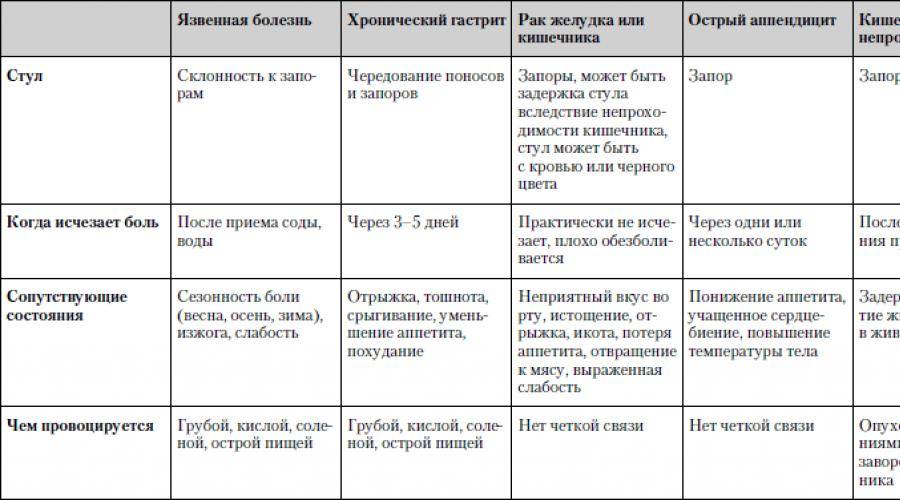
Причины развития аппендицита у детей
Причины возникновения аппендицита у детей до конца не изучены. Сегодня существует около 6 теорий, ни одна из которых не имеет достаточного подтверждения.
Основной на сегодняшний день считается механическая теория, согласно, которой причиной развития аппендицита является обструкция и инфекционное поражение аппендикса в результате попадания в его просвет каловых камней, паразитов или инородных предметов. Также существует вероятность, что развитие аппендицита провоцируют инфекционные заболевания и эндокринные факторы.
Чаще всего заболевание встречается у детей старше 5 лет и у взрослых в возрасте от 20 до 40 лет.
Компетенция врача гастроэнтеролога
Дети требуют особого внимания к своему начальному этапу развития и становления организма. Специалист гастроэнтерологии должен вникать сразу в несколько направлений медицины как общей, так и узконаправленной. Он обязан знать азы деткой психологии, неврологии и так далее.
Практика современного врача этой области базируется на следующих принципах:
- Лечение
- Диагностика именно детских заболеваний
- Оценка физических и невралгических особенностей ребенка
- Прием в медицинских учреждениях и ведение пациента
- Лечение болезней внутренних органов и их систем
- Специализация на профилактике разных болезней детского организма
- Предотвращение острых, хронических и инфекционных заболеваний
- Проведение курса лечения
- Вакцинация
- Подбор методики лечения
Все эти функции выполняет один и тот же специалист, а точнее, врач-педиатр и гастроэнтеролог. Его главная задача состоит в том, чтобы собрать целую картину происходящих в организме процессов, он следит за всеми в организме от дыхательных органов до пищеварения и перистальтики у детей.
Когда стоит обращаться к гастроэнтерологу?

Чем раньше, тем лучше. В гастроэнтерологии, как нигде более, работает принцип «лучше болезнь предотвратить, чем потом лечить». Само не пройдет, а игнорирование симптомов может приводить к серьезным последствиям.
Ключевыми симптомами для обращения к гастроэнтерологу являются: 1
- боль в области живота, чаще всего локализованная в конкретном месте;
- частое вздутие и метеоризм;
- жжение в пищеводе или попросту изжога;
- отрыжка и икота;
- запах изо рта, когда явных причин для этого нет;
- постоянный привкус во рту — горечи, кислого, металла;
- тошнота и рвота;
- диарея или запоры, а также любое другое изменение стула;
- кожные проявления: например, воспаление из-за проблем c желудочно-кишечным трактом.
Лечение реактивного панкреатита у детей
При появлении симптомов панкреатита необходимо сразу же обратиться к врачу. Некоторые формы панкреатита требуют интенсивной терапии в госпитальных условиях!
Диагностика заболевания проводится с помощью анализа крови (биохимии) и ультразвукового исследования брюшной полости. Если диагноз определен правильно, то лечение реактивного панкреатита у детей имеет те же принципы, что и терапия острой формы болезни.
Механизм лечения реактивного панкреатита включает в себя диету и комплексное лекарственное воздействие. Это могут быть антибиотики, ферменты, антигистаминные препараты – правильную схему медикаментозного лечения должен определить врач.
Какие анализы нужно сдать до приема?
Точный перечень анализов и обследований, которые необходимо сделать, зависит от диагноза, который специалист определяет во время амбулаторного приема. Однако существует ряд обследований, которые нужно пройти всем, кто имеет проблемы с ЖКТ. К ним относятся:
Общий анализ крови. Позволяет определить воспалительные изменения в организме, анемию, которая может быть следствием хронического желудочно-кишечного кровотечения. Этот анализ является базовым при диагностике любых заболеваний;
Общий анализ мочи. Иногда боль в животе вовсе не свидетельствует о наличии проблем с желудком или кишечником. Воспаление в почках или мочекаменная болезнь также могут сопровождать боль в животе, тошнотой и даже рвотой. Анализ мочи нужен врачу чтобы исключить эти патологии;
Биохимическое исследование крови. В нем определяют ряд показателей, отражающих работу печени и почек
Это исследование очень важно при диагностике холецистита, желчнокаменной болезни, гепатитов различной этиологии;
Глюкоза крови. Может повышаться при сахарном диабете и других заболеваниях поджелудочной железы;
УЗИ органов брюшной полости
Очень важное инструментальное исследование, которое даст врачу представление о структуре и состоянии печени, желчного пузыря, поджелудочной железы, селезенки;
Фиброгастродуоденоскопия. Информативное исследование, сопровождающееся легким дискомфортом для пациентов. Во время ФГДС эндоскоп через ротовую полость по пищеводу вводится в желудок, что позволяет специалисту увидеть состояние слизистой оболочки желудка, двенадцатиперстной кишки. Незаменимое исследование для диагностики язвенной болезни, новообразований желудка. На процедуру необходимо приходить на тощак, в среднем от 8 -10 часов до приема у доктора.
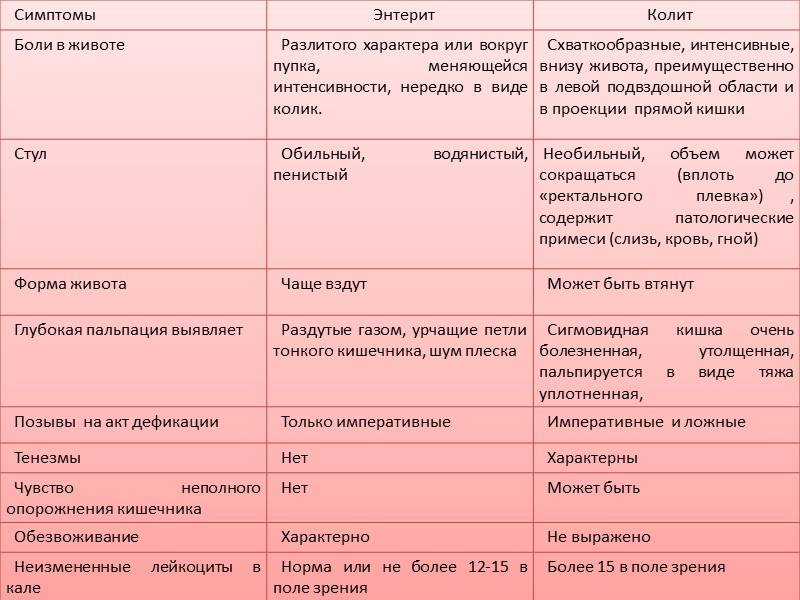
Копрограмма и анализ кала на яйца гельминтов. Копрограмма позволяет оценить качество переваривания пищи, что очень важно при хронических колитах. Также необходимо исключить наличие глистных инвазий, при которых человека длительно могут беспокоить боли в животе, тошнота, потеря массы тела.
Также полезно будет некоторое время до приема у врача вести пищевой дневник, в котором вы записываете всё съеденное за день и свои ощущения после каждого из приемов пищи, что часто помогает быстрее поставить правильный диагноз.
Как помочь малышу справиться с новой пищей?
Как же помочь малышу справиться с новой пищей? Очень просто: дать ребенку после еды препарат, в котором будут содержаться те вещества, которых не хватает для работы кишечника. Один из таких препаратов — «Креон». Он содержит ферменты поджелудочной железы способствующие пищеварению.
Применение ферментных препаратов позволяет добиться полного усвоения всех белков, жиров и углеводов, необходимых ребенку каждый день для роста и развития. Более подробно узнать о ферментных препаратах можно у детского гастроэнтеролога.
Переход от домашней пищи к питанию в яслях или детском саду также часто вызывает расстройство кишечника и неприятные ощущения или даже боли в животе. Прием в период адаптации препаратов, улучшающих пищеварение, почти всегда оказывается довольно эффективен. Если же лекарства, подобные «Креону» не помогают, то, скорее всего, у ребенка развился дисбактериоз.
Особенности лечения
Лечение основывается на оценке общего состояния пищеварительной системы ребенка
При обнаружении сопутствующих патологий необходимо уделить им особое внимание
Так, при обнаружении воспалительных процессов важно использовать антибактериальную терапию и другие методы устранения основного недуга
Организм ребенка имеет довольно высокие компенсаторные способности. Это значит, что устранение причин ДЖВП само по себе во многих случаях является лечением: после того, как будут устранены неблагоприятные факторы, моторика желчного пузыря и ЖВП полностью восстанавливается и приходит в норму. Детский гастроэнтеролог может порекомендовать следующие меры:
-
нормализация питания, отказ от жирных, жареных блюд, регулярный прием здоровой пищи;
-
умеренные физические нагрузки;
-
работа с психологом (по показаниям);
-
нормализация функции нервной системы;
-
прогулки на свежем воздухе.
Лечение дискинезии желчевыводящих путей у ребенка может включать в себя прием медикаментов. Целесообразно применять общеукрепляющую терапию, витаминные комплексы. Для лечения гипертонических форм могут быть полезными седативные препараты, спазмолитики, холеретики, холеспазмолитики. При гипотонической форме могут потребоваться желчегонные лекарства. Вспомогательными методами выступают курс массажа, гидротерапия, лечебная физическая культура. В ряде случаев врач может порекомендовать иглорефлексотерапию, психотерапию, физиолечение, санаторно-курортное лечение.
Для записи на удобное для Вас время, позвоните по телефону единого контакт-центра в Москве +7 (495) 775 75 66, заполните форму или обратитесь в регистратуру клиники.
Первая помощь
Если ребенок жалуется на боль в зоне живота, чувствует себя плохо, до приезда врача нужно оказать первую помощь. Для облегчения состояния в домашних условиях родители могут предпринять следующее:
- Обеспечить малышу покой, длительный сон при необходимости. Уложите его на кровать, подогните колени. Если ребенок не против, подоткните под ноги подушку.
- Грудничка возьмите на руки. Прижмите к себе, поносите по дому, успокойте. Не делайте резких наклонов при рвоте, для отрыжки и отхождения газов держите новорожденного вертикально.
- Сделайте младенцу массаж живота. При коликах уложите ребеночка на спину, погладьте пупок по часовой стрелке. Потом согните ножки в коленках, прижмите аккуратно к животу, повторите пять–десять раз — газы должны отойти, боль станет слабой и тупой.
- Если причиной дискомфорта стал запор, сделайте клизму.
-
Давайте выпивать жидкость небольшими порциями.
- Приложите на несколько минут к месту боли лед.
- Измеряйте температуру.
- Следите за стулом и кратностью рвоты.
- Вызывайте скорую, если боль не прошла через один–два часа или резко усиливается.
Что предпринимать до приезда врача нельзя
- Снимать дискомфорт болеутоляющими, колоть лекартсва без назначений.
- Насильно кормить.
- Усиленно поить при рвоте и тошноте.
- Нагревать место боли компрессами.