SQLITE NOT INSTALLED
Методы лечения
Наиболее распространенные методы лечения лимфом:
- лучевая терапия;
- химиотерапия;
- радиотерапия;
- биологическая терапия;
- трансплантация стволовых клеток;
- хирургическое вмешательство.
Они применяются как в виде отдельных курсов, так и в комплексе. Выбор лечебной схемы зависит от вида опухоли и общего состояния больного.
Лечебная тактика
Индолентные лимфомы могут не требовать лечения, а только наблюдения онкогематолога. Терапия показана при первых признакахпрогрессированияпатпроцесса. При локализованныхопухоляхдостаточнорадиотерапевтического облучения пораженных структур. При генерализованных формах показана химиотерапия.
При агрессивном течении заболевания одна из наиболее эффективных лечебных схем – химиотерапия по протоколу СНОР в сочетании с иммунотерапевтическимипрепаратами из группы моноклональных антител. При высокоагрессивных видах опухолей может быть назначена высокодозная химиотерапия в сочетании с трансплантацией кроветорных стволовых клеток.
Лечение отдельных типов лимфом
Радиотерапия – излучение высокой мощности – в качестве самостоятельного лечения ЛГМ может быть оправдана в отдельных случаях – когда в процесс вовлечена одна, максимум две группы лимфатических узлов. Чаще ее назначают в комплексе с химиотерапией. На поздних стадиях заболевания метод показан в качестве паллиативного лечения.
Биологические препараты – моноклональные антитела – при лечении лимфомы применяют для активизации иммунной системы. Лучевую терапию проводят регионарно, в области вовлеченных в онкологический процесс лимфоузлов.
В некоторых случаях при лечении ЛГМ оправдано удаление селезенки. Если увеличенные лимфатические узлы сдавливают соседние органы,может быть показано их иссечение.
При рецидивах заболевания, а также с целью уничтожения раковых клеток, на которые не действуют стандартные дозировки лучевой и химиотерапии, назначают высокие терапевтические дозы, разрушающие вместе с опухолью ткани костного мозга. После такого курса показана трансплантация органа. Взятые заранее собственные либо донорские стволовые клетки формируют новую иммунную систему.
Хорошие результаты в лечении НХЛ демонстрирует также комбинация лучевой и химиотерапии. В некоторых случаях успешно применяют инновационную техникулюмбально-пункционного введения противоопухолевых антител.
НХЛ с агрессивным течением плохо поддаются лечению. Наиболее эффективный метод борьбы с этим заболеванием – пересадка костного мозга.
1.Лимфома Беркитта и ее типы
Лимфома Беркитта – это одна из форм неходжкинской лимфомы, при которой рак начинается в иммунных клетках. Лимфома Беркитта признана самой быстрорастущей опухолью у человека, и если вовремя не начать лечение, она быстро приводит к смертельному исходу. Но интенсивная химиотерапия более чем в половине случаев помогает существенно продлить жизнь пациентам с лимфомой Беркитта.
Лимфома Беркитта названа в честь британского хирурга Дениса Беркитта, который впервые диагностировал это заболевание в 1956 году среди африканских детей. В Африке лимфомой болеют дети, у которых также есть малярия и вирус Эпштейна-Барра, вызывающий инфекционный мононуклеоз. Вероятно, что малярия ослабляет реакцию иммунной системы на вирус Эпштейна-Барра, и это позволяет ему влиять на зараженные клетки, превращая их в раковые.
За пределами Африки лимфома Беркитта встречается редко. К появлению этого заболевания более склонны люди, инфицированные ВИЧ – вирусом иммунодефицита человека. По статистике, заболеваемость лимфомой Беркитта у ВИЧ-положительных людей в 1000 раз выше, чем у тех, кто не инфицирован.
Типы лимфомы Беркитта
В классификации Всемирной организации здравоохранения выделены три типа лимфомы Беркитта:
- Эндемическая (африканская лимфома), о которой мы рассказали выше;
- Спорадическая лимфома Беркитта. Эта форма лимфомы встречается во всем мире. По статистике, на долю спорадической лимфомы Беркитта приходится от 1 до 2% всех случаев лимфомы у взрослого населения.
- Лимфома, связанная с иммунодефицитом. Этот тип лимфомы Беркитта чаще всего встречается у людей с ВИЧ/СПИДом. Но может развиться и у людей с врожденными условиями, вызывающими иммунодефицит, а также у пациентов, перенесших пересадку органов и принимающих иммуносупрессивные препараты (подавляющие иммунную систему).
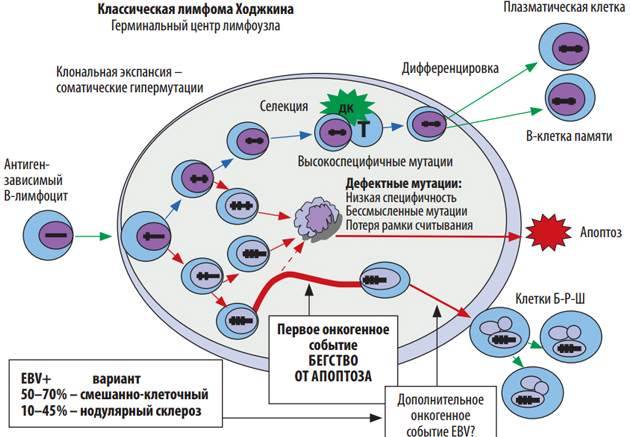
Лимфома Ходжкина: типы
Типы лимфомы Ходжкина:
- склероз нодулярный – самая распространенная форма, диагностируемая у 80% пациентов;
- смешанно-клеточная лимфома – встречается у 20% пациентов, имеет тяжёлое течение, но с положительными прогнозами при своевременном обращении к специалистам;
- лимфома нодулярная – редкий тип, имеет длительное течение, не проявляется симптомами, чаще всего диагностируется у подростков;
- дистрофия лимфоидной ткани – редкая форма, имеет неутешительные прогнозы, сложно распознается, диагностируется примерно у 3% больных;
- лимфома Ходжкина с большим числом лимфоцитов – встречается редко, имеет частые рецидивы, при своевременной диагностике прогнозы благоприятные.
Диагностика Лимфомы у детей:
Врачи проводят наружный осмотр ребенка и собирают анамнез. Для подтверждения лимфомы у детей нужно сделать анализ крови, УЗИ или рентгенографию. Для подтверждения диагноза могут понадобиться комплексные исследования, которые дают возможность выяснить вариант и стадию лимфомы Ходжкина.
Для анализа пораженной ткани используют метод биопсии. Для его выполнения нужно взять поражённый лимфоузел и провести микроскопическое исследование. Стадию заболевания выясняют при помощи (помимо выше указанных методов) МРТ, ПЭТ, компьютерной томографии и сцинтиграфии костей скелета. Для получения информации по поражении клетками опухоли костного мозга проводят на поздних стадиях заболевания трепанобиопсию.
Перед проведением терапии следует проверить работу сердца ребенка, для чего проводят ЭКГ и/или ЭхоКГ. Также может понадобиться диагностика нарушений обмена веществ. Не все выше перечисленные методы диагностики могут применяться в одном и том же случае. Комплекс исследований для вашего случая должен определить лечащий врач.
Лимфаденит: лечение
В лечении лимфаденита главным является устранение причины его возникновения. Соответственно, при одонтогенном лимфадените в зависимости от состояния зуба и возраста ребенка – надо лечить или удалять причинный зуб. Если у взрослых сохранение зуба желательно проводить во всех возможных случаях, то у детей ситуация значительно сложнее. У детей воспаление у верхушки корня лечат только у постоянных зубов, молочные зубы подлежат обязательному удалению. Это связано с широкими корневыми каналами молочных зубов, несформированностью верхушек корней молочных зубов, на которых зияют огромные апикальные отверстия.
Такие зубы невозможно качественно запломбировать, плюс существует слишком большой риск травмы зачатка постоянного зуба. Многочисленные попытки лечения таких зубов заканчиваются почти в 100% случаев осложнениями – развитием гнойного периостита, воспалением и потерей зачатка постоянного зуба, иногда – сепсисом и даже летальными случаями. И это уже не говоря о том, что длительное наличие очага гнойного воспаления у ребенка влияет на весь организм, подавляет его иммунитет, способствуя возникновению частых инфекционных заболеваний, аллергических реакций, бронхиальной астмы и др. патологии. Об этом стоит помнить, когда не слишком компетентный врач предлагает не удалять такой зуб, мотивируя это возможными проблемами с прикусом в будущем.
Соответственно, если имеется возможность сохранить постоянный зуб у ребенка или у взрослого – проводится вскрытие зуба (удаление кариозных тканей, старой пломбы или коронки, ревизия корневых каналов) – для создания оттока гноя через корневой канал. Далее назначается общая терапия, и после прекращения гноетечения воспалительный очаг у верхушки корня зуба лечится стандартно, как при хроническом периодонтите, т.е. с закладкой в корневые каналы специальной лечебной пасты. Все эти действия позволят предотвратить дальнейшее поступление инфекции из очага воспаления – в лимфатические узлы.
1) Лечение серозного лимфаденита –
Тактика лечения серозного лимфаденита будет зависеть от того – на какой день после начала заболевания пациент обратился к врачу (чем раньше, тем больше шансов на успех консервативного лечения). В этом случае вначале используют консервативное лечение – компрессы с 5% раствором димексида, в котором растворяют противовоспалительные медикаментозные средства. Для этого надо к 10 мл 5% раствора димексида добавить по 1 мл раствора гидрокортизона, 50% раствора анальгина и 1% раствора димедрола.
Далее делают классический компресс на тот участок, где находится пораженный лимфатический узел. Раствором обильно смачивают марлевую салфетку, поверх нее накладывают полиэтиленовую пленку (для изоляции раствора от воздуха). Ни в коем случае не стоит делать компресс тепловым, накладывая поверх пленки какой-либо материал или полотенце. Тепловые процедуры, если это не 1-2 день развития заболевания, только усугубят застойные явления в лимфоузле и будут способствовать развитию патогенных микроорганизмов, т.е. переходу серозного воспаления в гнойное (по этой же причине не стоит делать УВЧ, повязки с мазью Вишневского).
Если ребенок или взрослый обращается к врачу в первые 2-3 суток от начала заболевания, наиболее эффективным является применение методов физиотерапии – фонофореза гидрокортизона, электрофореза димексида с антибиотиком и димедролом, лазеротерапии.
2) Лечение гнойных форм лимфаденитов –
Для лечения острого гнойного лимфаденита, обострения хронического гнойного лимфаденита, аденофлегмоны – применяется хирургия. Операция делается в условиях стационара под общим наркозом, причем обязательно выскабливание некротизированных тканей лимфатического узла из раны. При хроническом гиперпластическом лимфадените лимфоузел лучше удалить с последующим гистологическим исследованием (причем, если имеется свищевой ход с прорастанием грануляций к поверхности кожи – лимфоузел удаляют вместе со свищевым ходом).
После вскрытия абсцесса назначают физиопроцедуры — электрофорез ферментов, УВЧ, магнитотерапию, гелий-неоновое облучение, УФО. В зависимости от выраженности воспаления, интоксикации и состояния иммунитета – применяют различные медикаментозные препараты. Прежде всего это дезинтоксикационные и антигистаминные средства, иногда антибиотики. Антибиотики при воспалении лимфоузлов применяются не любые, а те, которые имеют свойство накапливаться именно в лимфатических узлах, например, ампициллин/ сульбактам, цефазолин, клафоран).
Удаление лимфоузла при гиперпластическом лимфадените –
Online-консультации врачей
| Консультация сурдолога (аудиолога) |
| Консультация доктора-УЗИ |
| Консультация педиатра-аллерголога |
| Консультация ортопеда-травматолога |
| Консультация андролога-уролога |
| Консультация иммунолога |
| Консультация сексолога |
| Консультация проктолога |
| Консультация гастроэнтеролога |
| Консультация диетолога-нутрициониста |
| Консультация гинеколога |
| Консультация специалиста по лечению за рубежом |
| Консультация оториноларинголога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация уролога |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
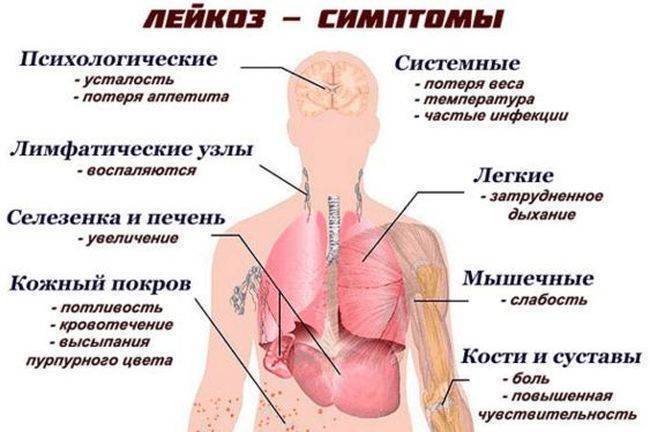
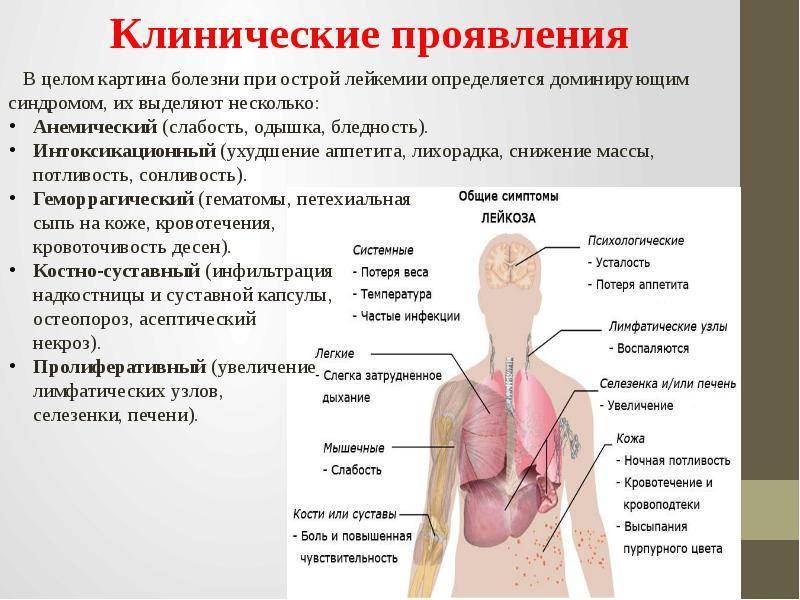
Какие бывают симптомы болезни?
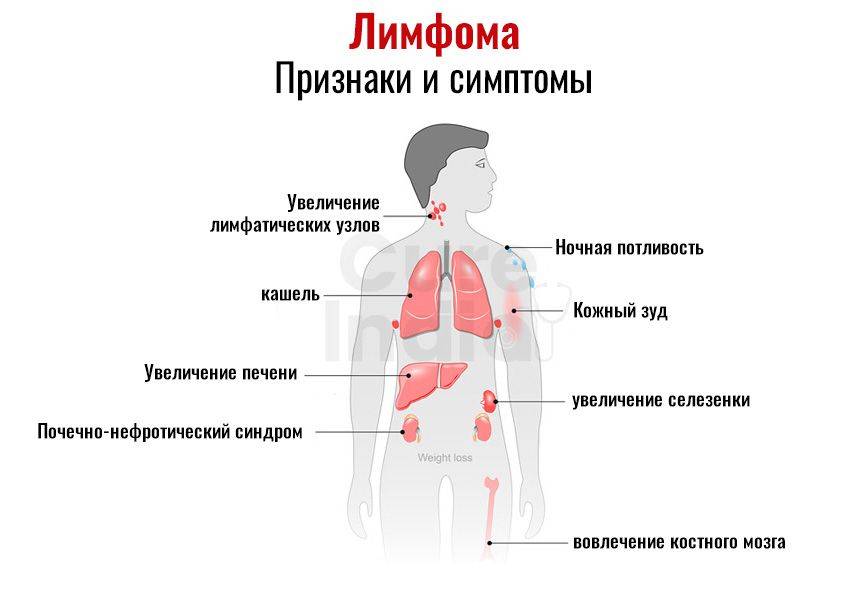
Симптомы болезни Ходжкина начинают появляться медленно. Чаще всего первый симптом — это один увеличенный лимфоузел, или несколько. А сами вырастают очень медленно и, как правило, не болят. Увеличенные лимфоузлы можно заметить на шее и на затылке (чаще всего), в области подмышек, рядом с ключицей (надключичная впадина), в паху или одновременно в нескольких местах.
Но болезнь может начинаться и в тех местах в организме, где лимфоузлы не видны снаружи или их нельзя прощупать. Например, они могут увеличиваться за грудиной, в животе и/или в области таза вдоль позвоночника.
Если увеличенные лимфоузлы находятся, например, в грудной клетке в том месте, которое на языке врачей называется (это пространство между обоими лёгкими), то они могут сдавливать соседние органы (лёгкие, трахея). Чем больше становятся лимфоузлы, тем сильнее они начинают давить. Поэтому у детей могут появляться приступы сухого кашля или одышка. Когда лимфатические узлы вырастают в верхней и в нижней части живота, то может болеть живот, появиться ощущение тяжести, как будто что-то давит, или понос.
Реже бывает, что у ребёнка увеличились печень и селезёнка из-за того, что туда попали лимфомные клетки (когда увеличена селезёнка, то врачи говорят о спленомегалии, если увеличена печень — то говорят о гепатомегалии). Если раковые клетки попали в , то у ребёнка снижается уровень эритроцитов и у него может появиться . Правда, это случается крайне редко.
Одновременно у детей могут появляться такие общие симптомы (врачи называют их неспецифическими) как высокая температура, потеря веса, ночной пот, слабость и усталость. Часто первые три симптома появляются вместе. Их принято дополнительно обозначать буквой «В», врачи так и называют их (когда определяют стадию болезни, обязательно смотрят, если ли у ребёнка В-симптомы).
Симптомы, которые встречаются очень часто:
Общие симптомы:
- высокая температура (выше 38°C), причина её появления непонятна
- проливной ночной пот
- необъяснимая потеря веса (больше 10 % за шесть месяцев)
- утомляемость, общая слабость и состояние «ничего не хочется», отсутствие аппетита, болезненное самочувствие
- зуд кожи по всему телу
Специфические симптомы:
- у более 90% детей: на поверхности кожи появляются припухшие , они не болят, их можно прощупать. Они скапливаются, например, на шее и затылке (чаще всего), в области подмышек, над ключицей, в паху, или сразу в нескольких местах одновременно
- хронический кашель, одышка (если раковые клетки попали в лимфоузлы в грудной клетке, в лёгких или в плевре)
- болит живот, спина, ощущение тяжести в животе, или понос (если раковые клетки попали в лимфатические узлы или в другие органы в брюшной полости, например, в селезёнку и печень)
- бледная кожа, т.к. не хватает красных клеток крови (если опухолевые клетки попали в
- болят кости и суставы (если поражены кости)
Как правило, симптомы болезни Ходжкина появляются медленно, т.е. болезнь может проявлять себя от нескольких недель и до нескольких месяцев. Кроме того, у каждого ребёнка своя индивидуальная ситуация, поэтому и симптомы проявляются тоже индивидуально. У разных детей симптомы могут быть вообще не похожи, у кого-то они выражены более сильно, у кого-то — менее.
Полезно знать: если у Вашего ребёнка есть один, или даже несколько симптомов, то это ещё не значит, что у него лимфома Ходжкина. Многие из этих симптомов могут быть при х и при других болезнях, не таких коварных как лимфома Ходжкина. Как правило, именно у детей начинают припухать лимфатические узлы, если они заразились какой-то инфекцией, особенно ной инфекцией. Тем не менее мы рекомендуем как можно скорее обратиться к врачу, чтобы выяснить точную причину, почему у ребёнка появились какие-то жалобы (например, приступы кашля, которые долго не проходят).
Лечение Лимфомы у детей:
При подтверждении лимфомы у ребенка нужно госпитализировать больного в детское отделение онкологии или гематологии. Чаще всего применяют химиотерапию. Ребенка в таком случае лечат цитостатиками, которые направлены на блокирование деления клеток или уничтожение клеток опухоли. Одного средства не хватит для уничтожения всех клеток лимфомы, потому врачи разрабатывают комбинацию цитостатиков, что называется полихимиотерапией. Он максимально эффективен. После химиотерапии в части случаев применяют лучевую терапию, облучение.
При неэффективности химио- и лучевой терапии или при рецидивах применяют высокодозную химиотерапию. Негативным моментом в этом виде лечения является негативное его влияние на кроветворение в костном мозге. Потому необходима трансплантация кроветворных стволовых клеток – часто это аутологичная трансплантация костного мозга.
Лечение болезни Ходжкина с преобладанием лимфоцитов
На ранней стадии болезни удаляют один пораженный лимфоузел (если другие не поражены), если это не влечет за собой осложнений. Около 2/3 пациентов в таких случаях выздоравливают без проведения химио- и лучевой терапии. Им необходим регулярный осмотр для контроля состояния. Это называется тактикой выжидательного наблюдения. При появлении симптомов лимфомы тактика прекращается.
Курс химиотерапии
При классической лимфоме Ходжкина проводят несколько блоков химиотерапии. Количество циклов, их продолжительность и интенсивность в первую очередь зависят от стадии болезни и от выбора терапевтической группы, по которой лечат пациента. Каждый блок терапии проводится около 2 недель.
Курсы состоят из таких препаратов:
- винкристин
- преднизолон
- этопозид
- доксорубицин
или
- преднизолон
- циклофосфамид
- винкристин
- дакарбазин
Между блоками нужен перерыв в терапии 2 недели. Курс химиотерапии при лимфоме в общем длится 2-6 месяцев при отсутствии рецидивов.
Лучевая терапия
Современные протоколы советуют для ½ больных проводить лучевую терапию опухоли сразу за химиотерапией. В зависимости от того, как болезнь реагирует на химиотерапию, решают вопрос о проведении облучения. Если после 2 блоков химиотерапии ПЭТ показывает прогресс, то обучение не нужно (для любой стадии болезни). Хороший ответ на лечение означает уменьшение опухоли минимум в 2 раза, и что в остаточной опухоли больше нет живых опухолевых клеток.
Лучевую терапию проводят чаще всего через 2 недели после окончания химиотерапии. Стандартная доза облучения составляет 20 грей. При уменьшении размера опухоли после двух первых блоков химиотерапии на 75% и менее или при большой массе остаточной опухоли дозу облучения нужно увеличить до 30 грей. Чтобы не повредить здоровые ткани рядом с опухолью, общую дозу дают не за один сеанс, а за несколько. Больной участок нужно обучать небольшими порциями по 1,8 грей. Длительность лучевой терапии составляет 2-3 недели. По выходным облучение обычно не проводятся.
Протоколы для лечения детей с лимфомой Ходжкина
В Германии детей и подростков с лимфомой Ходжкина лечат только по плану/ по программам, которые называются исследования оптимизации терапии. Они представляют собой стандартизированные клинические исследования, имеющие цель лечить больных по современным программам и одновременно повышать эффективность терапии.
Шансы на выздоровление
Шансы высокие для детей и подростков благодаря высокоточным современным методам диагностики и стандартизированным протоколам интенсивной комбинированной терапии. Выздоравливает 95 больных из 100, независимо от стадии лимфомы. Перед лечением пациентов делят по разным терапевтическим группам, для которых лечение отличается. Это позволяет добиться хорошего прогноза.
По данным центральной исследовательской группы по лимфоме Ходжкина в городе Галле у 11% детей и подростков до 18 лет болезнь повторяется. Но даже в таких случаях ее удается вылечить. Прогноз в таких случаях зависит от времени наступления рецидива. При позднем повторе болезни второй курс химиотерапии и лучевой терапии дают очень хорошие результаты. А при рецидиве раннем (после окончания лечения прошло от 3 до 12 месяцев) может понадобиться очень интенсивное лечение.
1.Что такое неходжкинская лимфома и ее причины?
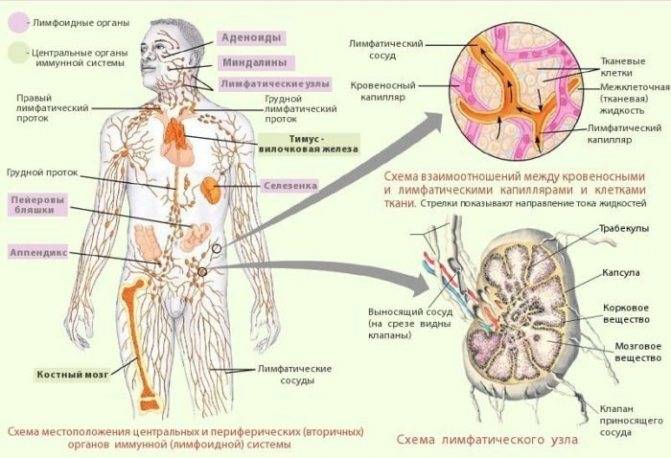
Вообще лимфома – это злокачественная опухоль лимфатической системы. Лимфатическая система – это система узлов ткани, соединенных между собой сосудами. Работа лимфатической системы обеспечивает вывод жидкости и отходов из организма. Лимфатические узлы выполняют роль крошечных фильтров, удаляя инородные организмы и клетки.
Лимфоциты представляют собой тип белых кровяных клеток, которые помогают бороться с инфекциями, вызванными бактериями, вирусами или грибком. Функция лимфатических узлов в целом – предотвратить попадание инфекции в кровоток. Когда лимфатическая система активно борется с инфекцией, вы можете заметить, что какие-то лимфатические узлы в зоне инфицирования опухли и стали чувствительными. Это нормальная реакция организма на инфекцию.
Лимфома развивается, когда клетки лимфатических узлов, или лимфоциты, начинают размножаться бесконтрольно и производят раковые клетки, которые обладают аномальной способностью вторгаться в ткани по всему телу. Существуют два основных типа лимфомы – лимфома Ходжкина и неходжкинская лимфома. Различаются эти два заболевания уникальными характеристиками клеток лимфомы.
Неходжкинская лимфома в свою очередь может дополнительно классифицироваться на множество подтипов в зависимости от характеристики клеток. В зависимости от точной диагностики определяются методики раннего лечения лимфомы, реакция на терапию и прогнозы на выздоровление пациента с лимфомой.
Неходжкинская лимфома встречается гораздо чаще, чем лимфома Ходжкина. По статистике, в США это заболевание стоит на 7 месте в распространенных причинах онкологической смертности. Риск развития неходжкинской лимфомы увеличивается с возрастом, и это заболевание чаще встречается у мужчин.
Причины неходжкинской лимфомы
Точные причины неходжкинской лимфомы не известны. Тем не менее, есть несколько медицинских факторов, связанных с повышенным риском развития лимфомы:
- Наследственный иммунодефицит;
- Генетические синдромы – синдром Дауна, синдром Клайнфельтера (генетическое заболевание у мужчин, вызванное дополнительной Х-хромосомой);
- Иммунные нарушения – ревматоидный артрит, системная красная волчанка;
- Целиакия;
- Воспалительные заболевания кишечника – в частности, болезнь Крона;
- Псориаз;
- Лимфома у кровных родственников;
- Бактерии, в том числе те, которые вызывают гастрит и язву желудка, болезнь Лаймаи некоторые другие;
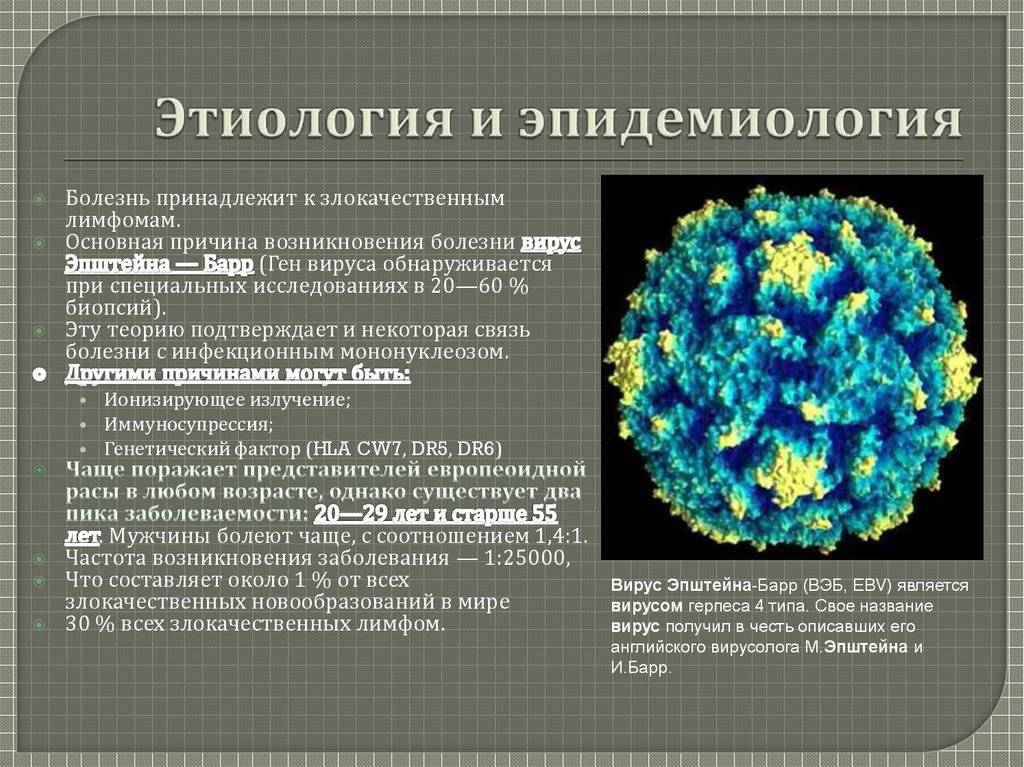
- Вирусы – ВИЧ, вирус гепатита, вирус Эпштейна-Барра и некоторые другие.
Другие возможные факторы, провоцирующие развитие лимфомы, напрямую не связанны с медицинскими и включают в себя:
- Регулярное воздействие некоторых химических веществ, в том числе, инсектицидов и гербицидов, веществ, которые используют в работе с пиломатериалами, для сварки, в сельском хозяйстве;
- Воздействие радиации из-за аварий, ядерных испытаний, утечки радиации;
- Лечение сильными иммунодепрессантами, для предотвращения отторжения пересаженных органов или лечение воспалительных и аутоиммунных заболеваний;
- Воздействие препаратов – опухолевых агентов фактора некроза, используемых для лечения псориатического и ревматоидного артрита, воспалительных заболеваний кишечника;
- Лечение эпилепсии некоторыми лекарствами (дилантин, фенитоин);
- Высокий уровень нитратов в питьевой воде;
- Диета с высоким содержанием жира и мясных продуктов;
- Чрезмерное употребление алкоголя.
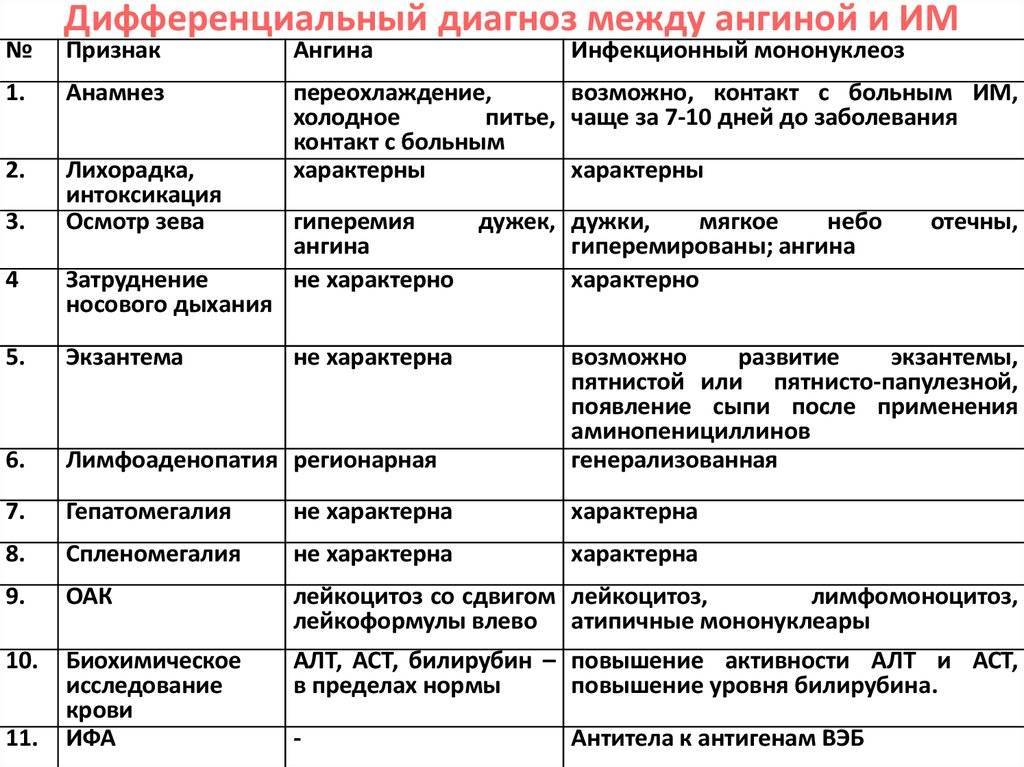
Патогенез (что происходит?) во время Инфекционного мононуклеоза у детей:
Вирус проникает в организм через лимфоидные образования ротоглотки. Там же он начинает размножаться и накапливаться. Через кровь (возможно также – через лимфу) вирус перемещается в различные органы и периферические лимфатические узлы, в первую очередь также в печень и селезенку. В этих органах процесс поражения начинается практически одновременно.
Воспаление в ротоглотке приводит к гиперемии и отеку слизистой оболочки, гиперплазии всех лимфоидных образований. Вследствие этого резко увеличиваются небные и носоглоточные миндалины и лимфоидные скопления на задней стенке глотки. Аналогичные изменения происходят во всех органах, содержащих лимфоидно-ретикулярную ткань, но особенно характерно поражение лимфатических узлов, а также печени и селезенки.
Вирус содержится в В-лимфоцитах и репродуцируется в них. Под влиянием вируса они становятся крупными атипичными лимфоцитами. Но в бластные клетки они не трансформируются, поскольку активизируются механизмы антителозависимого клеточного цитолиза. Вследствие поликлональной активации В-лимфоцитов в остром периоде инфекционного мононуклеоза под действием вируса Эпштейна—Барр повышается образование гетерофильных антител против различных антигенов, нарушается антителообразование, не происходит переключения синтеза IgM на IgG, что приводит к повышению в периферической крови IgM. Большая часть образовавшихся иммунных комплексов циркулирует в кровяном русле, что поддерживает нахождение там возбудителя.
При инфекционном мононуклеозе на миндалинах возникают наложения, в этом «вина» не только вируса, но и бактериальной или грибковой инфекции.
Патологический процесс при тяжелых формах заболевания развивается также в ЦНС, мышцах сердца, поджелудочной железе и проч. После перенесенной болезни формируется стойкий иммунитет. Повторные случаи заболевания случаются очень редко.
Патоморфология
В «разгар» болезни клеточная инфильтрация максимально выражены. В лимфатических узлах при тяжелых случаях находят некрозы и явления клеточной дистрофии. Такие же изменения могут быть в небных и носоглоточной миндалинах. В селезенке отмечается гиперплазия фолликулов в результате обильной инфильтрации широкопротоплазменными клетками и явления отека. В печени по ходу портальных трактов, реже внутри долек имеются лимфоидно-клеточная инфильтрация, гиперплазия ретикулоэндотелиальной стромы, но без нарушения долькового строения печени.
Течение
Болезнь чаще всего протекает без осложнений. Длительность заболевания – от 2 до 4 недель в большинстве случаев. Не исключено сохранение остаточных явлений. Рецидивов практически не бывает. Ложные рецидивы и осложнения ожидаются при присоединении ОРВИ.
Осложнения (отит, синусит, бронхит, стоматит, пневмония) вызывает вторичная микробная флора, что случается лишь в 9% случаев, в основном таким процессам подвержены маленькие дети.
Летальные случаи при инфекционном мононуклеозе у детей крайне редки.
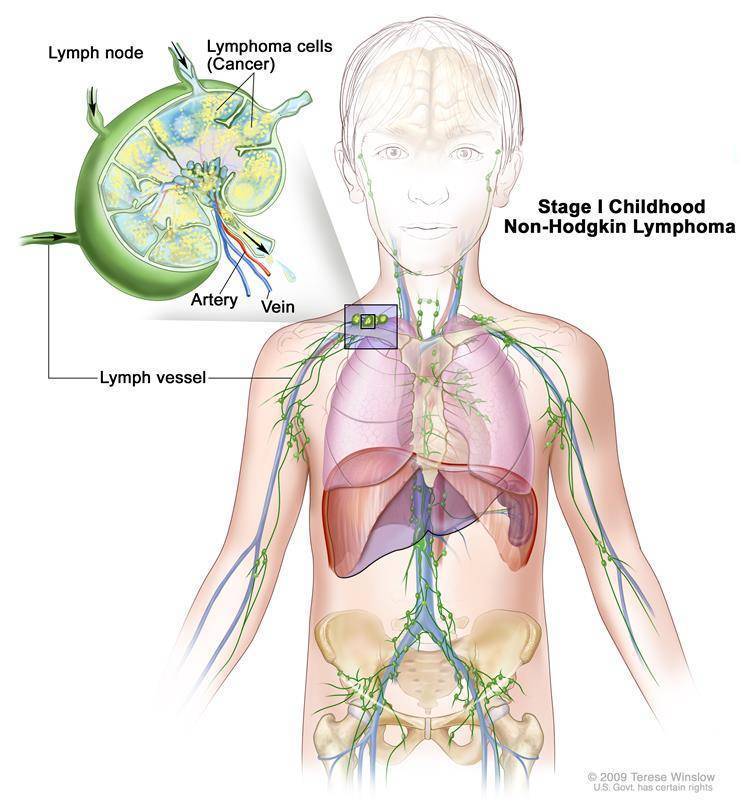
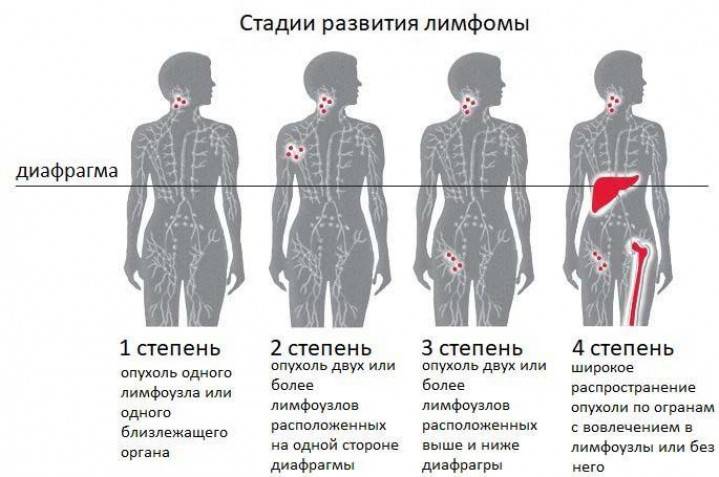
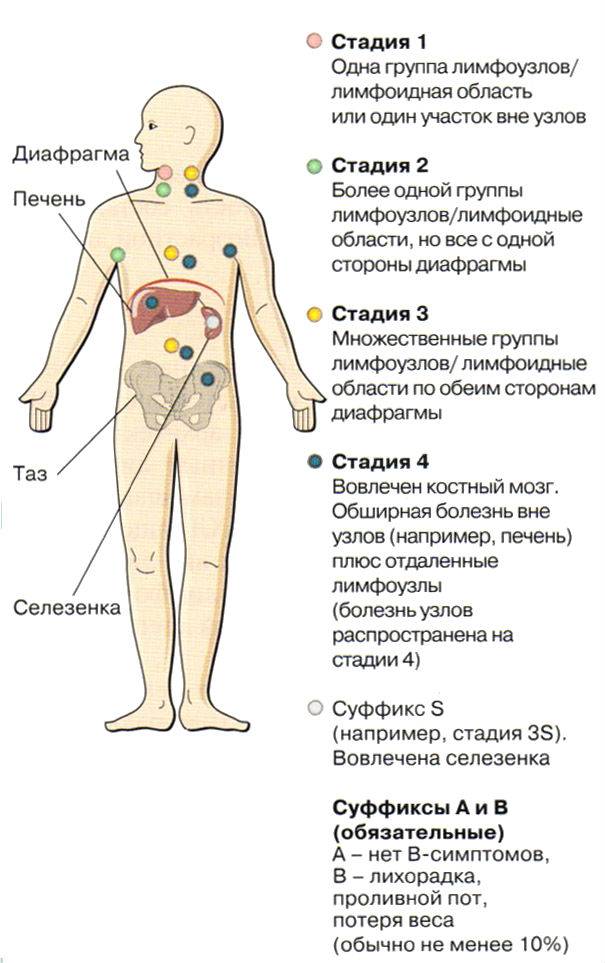
Стадии лимфомы
Лимфома является системным заболеванием. При прогрессировании она может поражать всю лимфатическую систему и даже выходить за ее пределы, распространяясь на внелимфатические органы и ткани.
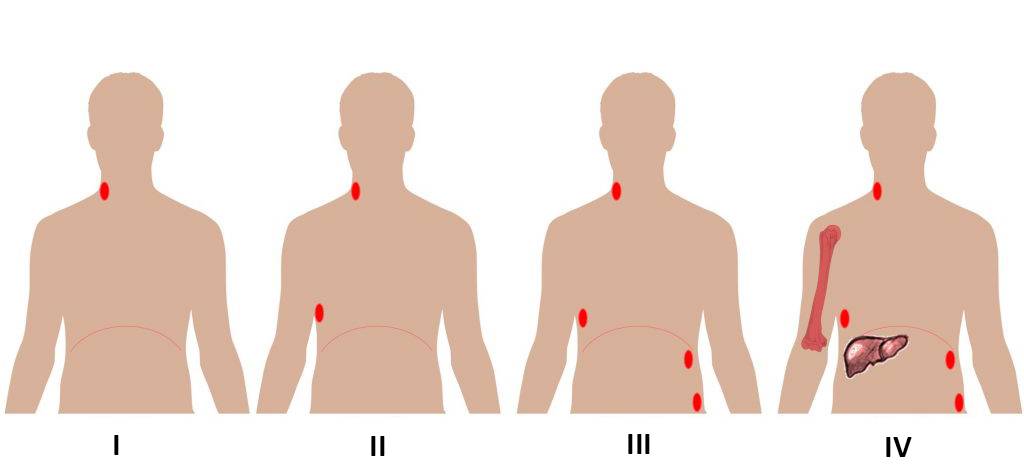
Если на начальных стадиях при лимфоме средостения имеется поражение только медиастинальных лимфатических узлов, то по мере распространения, в процесс вовлекаются другие группы. В этой связи выделяют 4 стадии заболевания:
- 1 стадия — поражена одна лимфатическая зона, т. е. увеличены только медиастинальные лимфоузлы.
- 2 стадия — имеется поражение лимфоузлов двух зон по одну сторону диафрагмы, например, увеличены медиастинальные лимфоузлы и надключичные.
- 3 стадия — имеются единичные очаги поражения по обе стороны диафрагмы.
- 4 стадия — имеются множественные очаги поражения по обе стороны диафрагмы.