SQLITE NOT INSTALLED
Введение
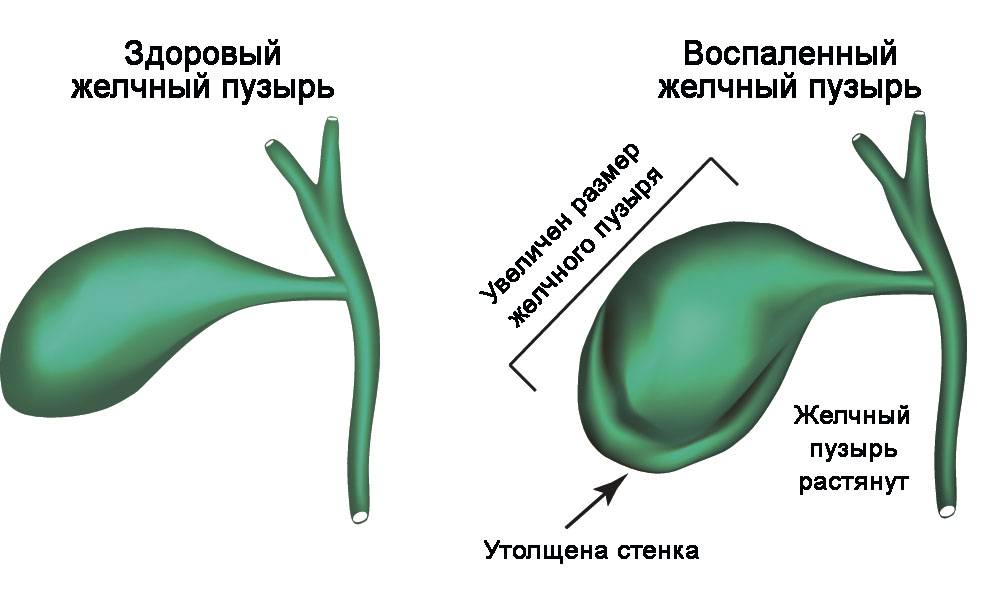
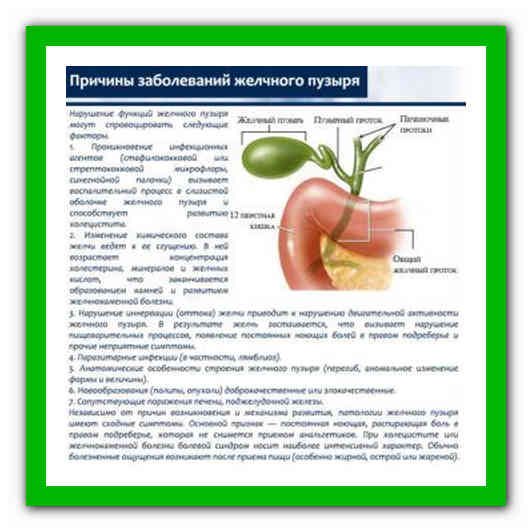
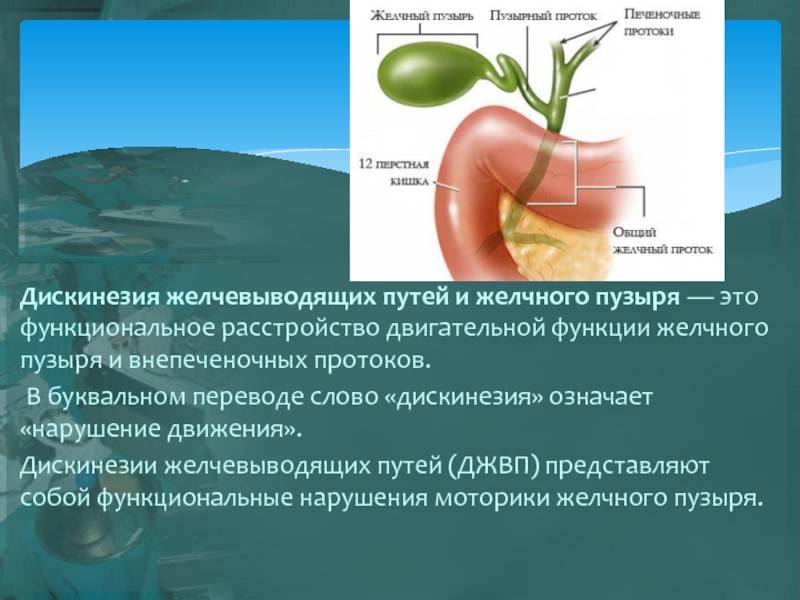
Желчный пузырь является одним из «особенных» органов, способных в прямом смысле готовить сюрпризы. Такие сюрпризы представляют собой неожиданный приступ сильных болей в животе справа где-то под ребрами, который мы называем «желчная колика».
Желчный пузырь служит чем-то вроде резервуара, собирающего и хранящего желчь до нужного момента, а затем выбрасывает ее для нужд пищеварения. Если желчь начинает плохо «храниться» или «застаиваться», то изменяется ее состав. Дальше все зависит от того, насколько далеко зашел процесс…
Но начинается все с нарушения нормальных сокращений желчного пузыря — он сокращается либо слишком быстро и сильно, либо слишком слабо и медленно. Оба этих нарушения приводят к неправильному желчевыделению и изменению состава желчи, а в долгосрочной перспективе — к образованию камней.
Чаще всего к этому приводят погрешности в питании, когда мы переедаем или едим много жирной, жареной, копченой пищи. У некоторых людей дополнительный вклад в развитие болезней желчного пузыря вносит высокий уровень холестерина, нарушение гормонального фона, прием некоторых лекарств, наследственная предрасположенность. Стрессы, эмоциональное и нервное напряжение также ведет к нарушению функций желчного пузыря. Именно поэтому последней стадией, желчнокаменной болезнью, чаще страдают женщины после критического возраста. Хотя в последние годы болезни желчного пузыря сильно «помолодели» и очень часто выявляются даже у детей!
Ощущения, расположенные вверху живота (в области желудка) или под ребрами справа чаще всего связаны с заболеванием желудка или желчного пузыря, а в редких случаях даже кишечника. Отличить их друг от друга самостоятельно очень сложно. При осмотре живота врач с легкостью определяет, что именно привело к появлению симптомов. Подсказать может связь с приемом пищи: при появлении симптомов после еды вероятнее всего проблема связана с желчным пузырем или желудком. Если симптомы с приемом пищи четкой связи не имеют, есть основания предполагать проблему с кишечником.
Классификация по стадиям
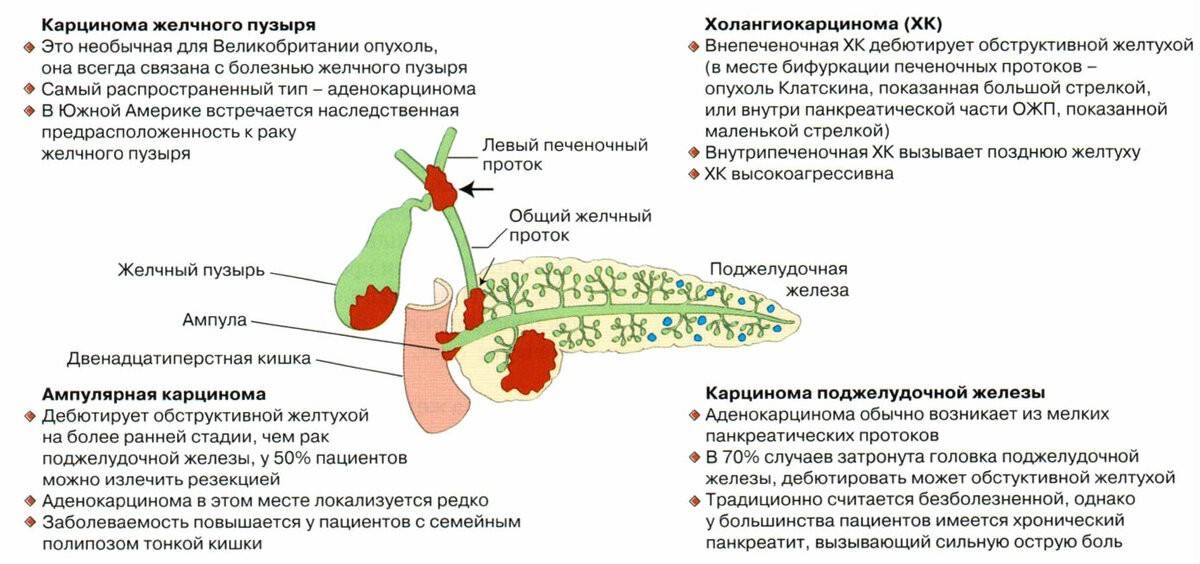
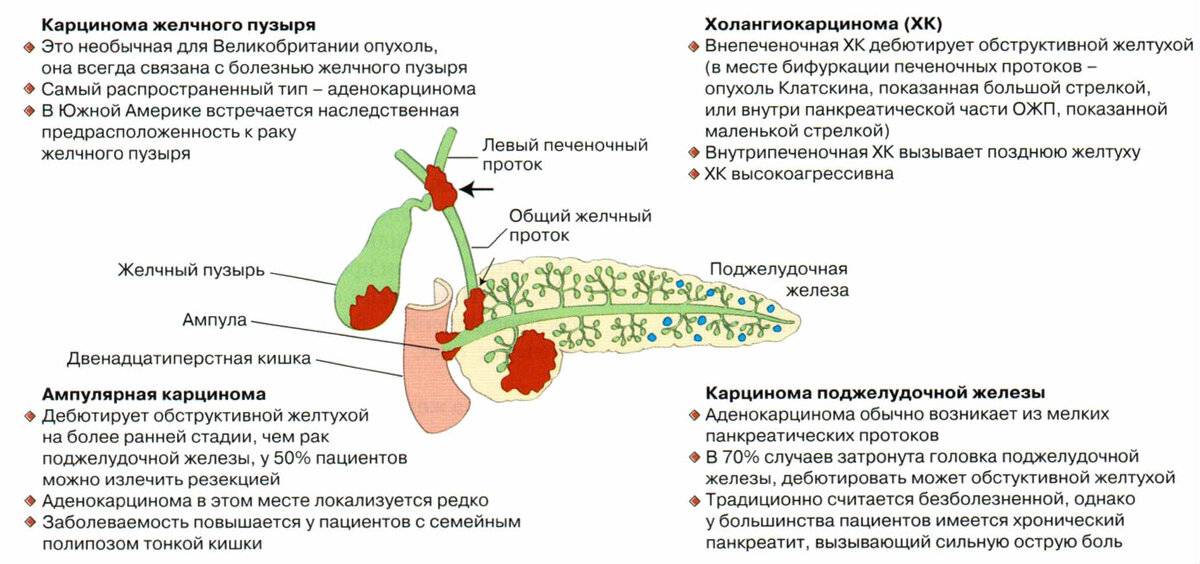
Более чем в 85% случаев опухоль желчного пузыря представляет собой аденокарциному. Она развивается из железистых клеток слизистой оболочки, вырабатывающих слизь. Примерно 6% составляют папиллярные аденокарциномы. Они реже распространяются в печень и, как правило, характеризуются более благоприятным прогнозом для пациента. В 1–2% случаев встречаются муцинозные аденокарциномы.
Другие типы рака желчного пузыря: плоскоклеточный, аденосквамозный, мелкоклеточный. Рак желчного пузыря делят на пять основных стадий:
- Стадия 0: «рак на месте», ограниченный слизистой оболочкой. Такие опухоли не вызывают симптомов, обнаружить их очень сложно. Обычно рак на 0 стадии диагностируют по результатам биопсии, после удаления желчного пузыря по поводу желчнокаменной болезни.
- Стадия 1: опухоль, которая не распространяется на мышечный слой стенки желчного пузыря и не прорастает в соседние органы.
- Стадия 2: опухоль проросла в мышечный слой стенки желчного пузыря и находящуюся под ним соединительную ткань, но все еще не прорастает за пределы органа.
- Стадия 3: опухоль проросла за пределы желчного пузыря, либо раковые клетки распространились в близлежащие лимфатические узлы.
- Стадия 4: опухоль проросла в сосуды печени, либо в 2 и более соседних органа, либо раковые клетки распространились в лимфатические узлы, находящиеся довольно далеко от желудка, либо имеются отдаленные метастазы.
Если рак находится на стадии 1 или 2, его называют локализованным. Такие опухоли могут быть удалены хирургически.

Диагностика увеличения печени
Диагностика увеличения печени начитается с физикального обследования пациента и пальпации внутренних органов брюшной полости правее от срединной линии живота – в подложечной области.
Во время медицинского обследования врач может обнаружить сильное увеличение печени. Что это значит? Это означает, что печень выступает из-под края реберной дуги намного больше, чем предполагается анатомической нормой (у взрослого среднего роста это не более 1,5 см), и прощупывается значительно ниже края ребер. Тогда и констатируется увеличение печени на 3 см, увеличение печени на 5 см или увеличение печени на 6 см. Но окончательный «вердикт» выносится только после всестороннего обследования пациента, в первую очередь, с помощью УЗИ.
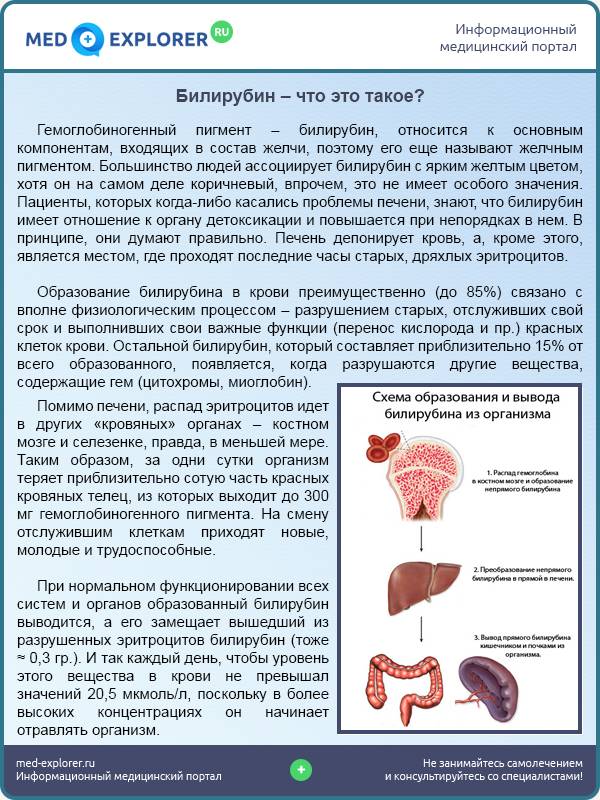
Увеличение печени на УЗИ подтверждает, что в наличии, к примеру, «увеличение печени однородной гиперэхогенной структуры со смещением к желудку, контуры нечеткие» или что «выявлены диффузная гиперэхогенность печени и нечеткость сосудистого рисунка и границ печени». Кстати, у взрослого человека здоровая печень имеет следующие параметры (на УЗИ): передне-задний размер правой доли — до 12,5 см, левой доли — до 7 см.
Кроме ультразвукового обследования в диагностике увеличения печени используют:
- анализ крови на вирусный гепатит (сывороточные маркеры вирусов);
- биохимический анализ крови (на амилазу и печеночные ферменты, билирубин, протромбиновое время и др.);
- анализ мочи на билирубин;
- лабораторные исследования функциональных резервов печени (с помощью биохимических и иммунологических тестов);
- рентгенографию;
- гепатосцинтиграфию (радиоизотопное сканирование печени);
- КТ или МРТ брюшной полости;
- прецизионную пункционную биопсию (при необходимости получить образец ткани печени для проверки на онкологию).
Увеличение лимфоузлов печени при исследовании ультразвуком отмечается специалистами-гепатологами при всех разновидностях цирроза печени, вирусном гепатите, туберкулезе лимфатических узлов, лимфогранулематозе, саркоидозе, болезни Гоше, лекарственной лимфаденопатии, ВИЧ-инфекции, раке поджелудочной железы.
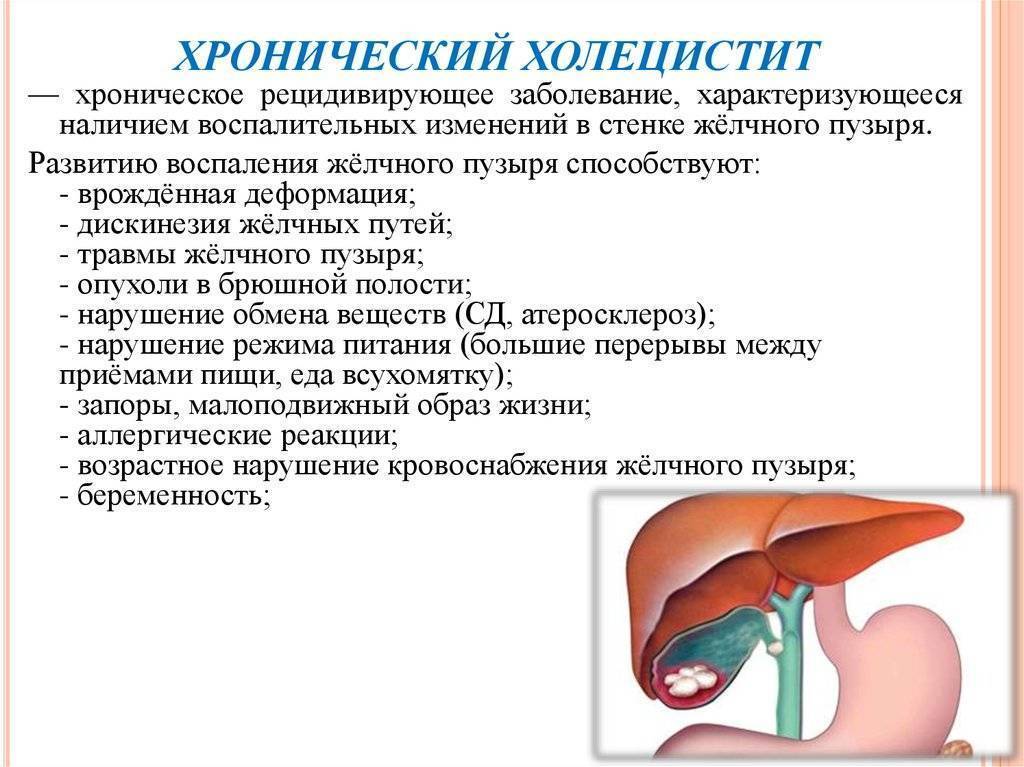
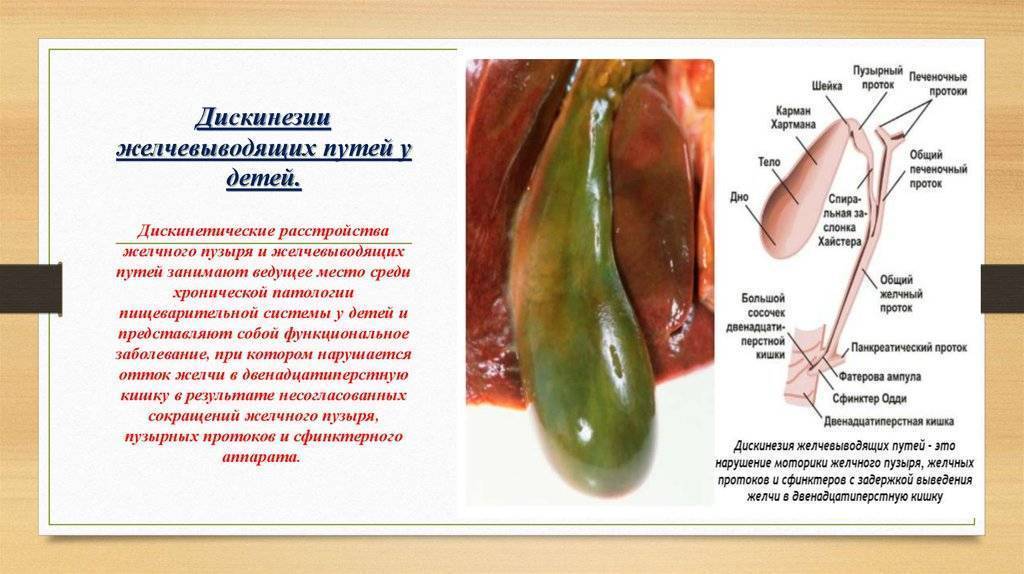
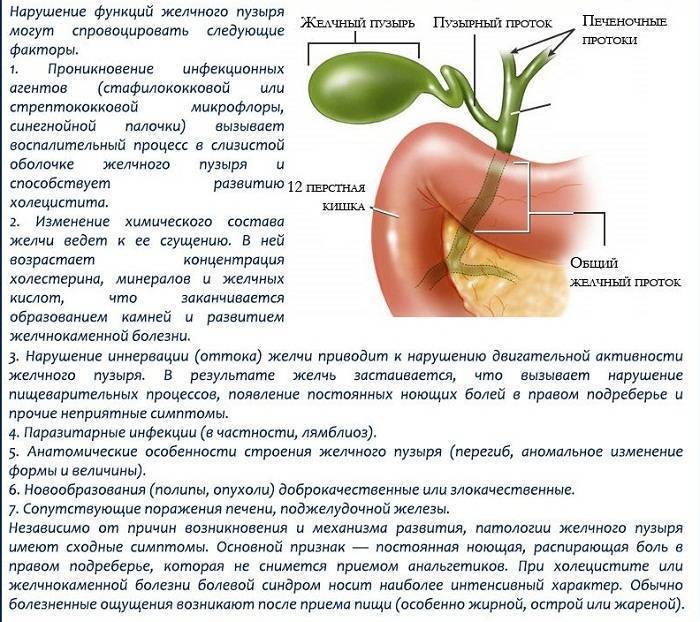
Причины дискинезии
При дискинезии желчевыводящих путей врач обязательно выяснит причины заболевания, это важно для составления эффективной схемы лечения. Выделяют первичные и вторичные ДЖВП
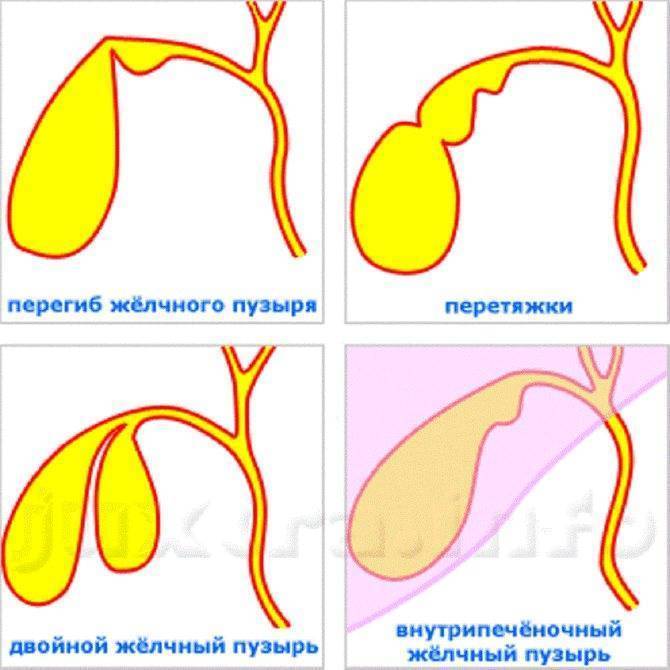
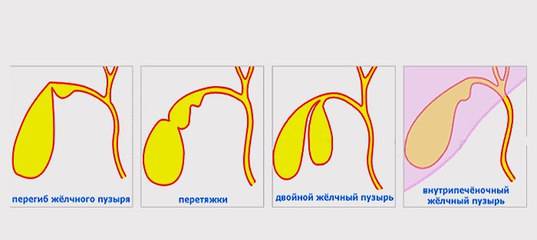
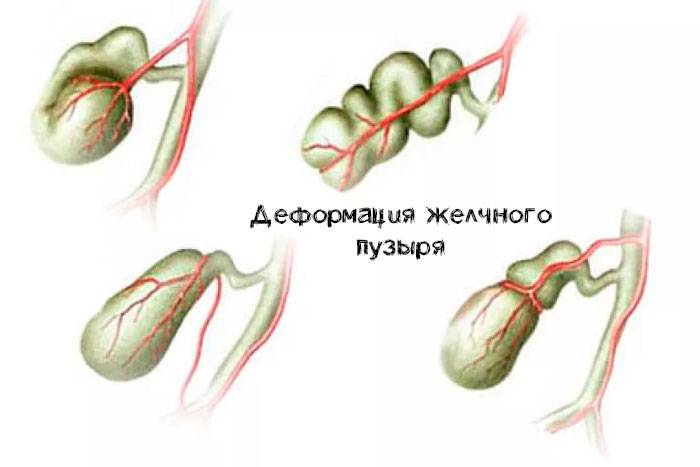
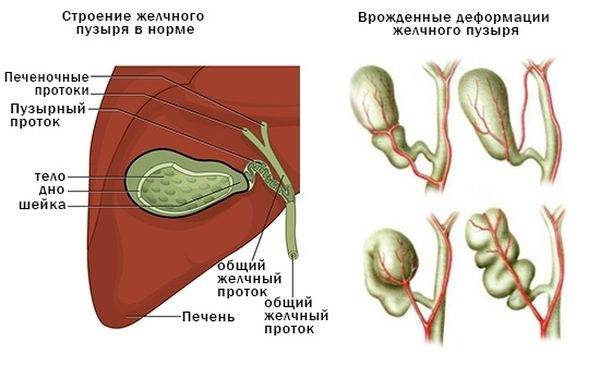
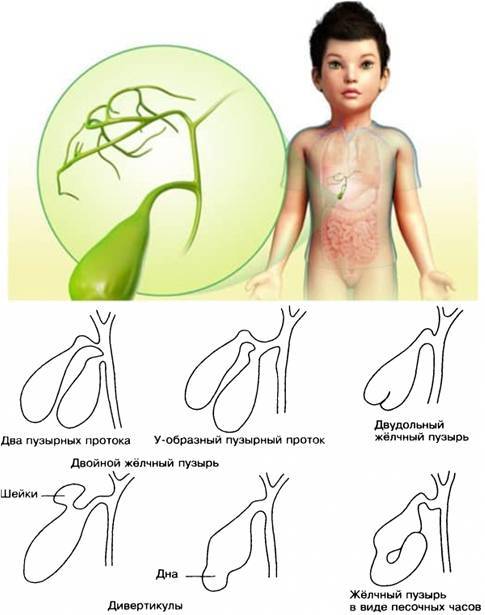
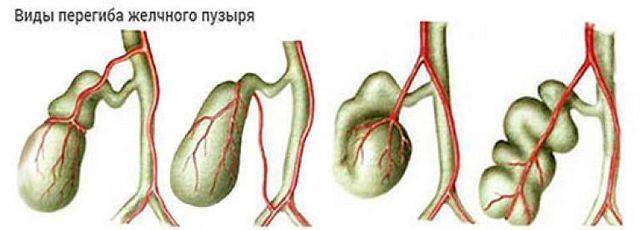
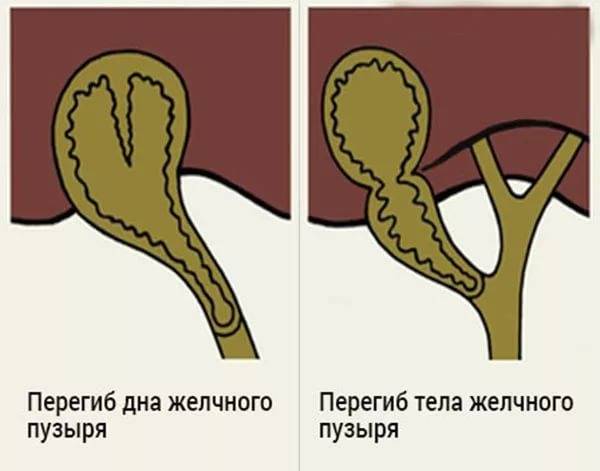
Первичные встречаются реже, обычно они связаны с анатомическими и структурными особенностями протоков или желчного пузыря. К ним относят следующие:
-
перегородки в полости пузыря;
-
слабость стенок желчного;
-
увеличенное количество протоков;
-
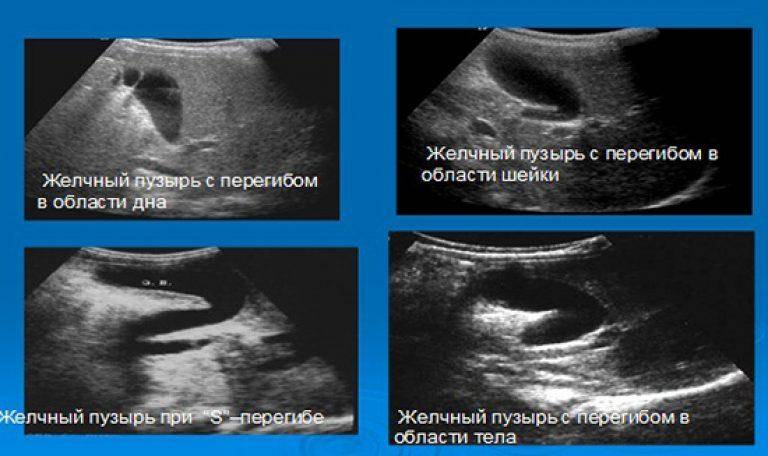
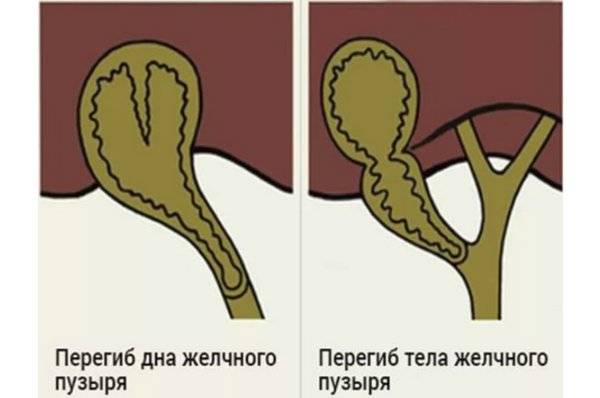
загиб желчного пузыря;
-
аномальное расположение, подвижность пузыря;
-
двойной, внутрипеченочный пузырь и пр.
Вторичные дискинезии появляются в результате других заболеваний. К последним относят вирусные гепатиты, нейроциркуляторную дисфункцию, заболевания органов пищеварительной системы (гастрит, холецистит, желчнокаменная болезнь и др.). Также причиной могут выступать аллергические реакции, заболевания органов малого таза у женщин, эндокринные нарушения, хронические воспалительные процессы, инфекции, паразитоз.
В ряде случаев вторичная дискинезия развивается в результате неправильного и/или нерегулярного питания. Длительное голодание, монодиеты, частое употребление жирных, острых, жареных блюд могут привести к нарушению движения желчи.
Сегодня рассматривается теория неврогенного и психогенного происхождения ДЖВП. Считается, что неврозы, стрессы и некоторые психоэмоциональные реакции стимулируют нарушения функции желчевыводящих путей. Это объясняется тем, что движение желчи отчасти регулируется вегетативной нервной системой. Она, в свою очередь, функционирует на основании вырабатываемых центральной нервной системой гормонов и нейромедиаторов. Поэтому психологический дискомфорт отражается на тонусе мышц и моторике ЖВП.
Благодатной почвой для развития нарушений могут выступать гиподинамия, лишний вес, вредные привычки.
Лечение
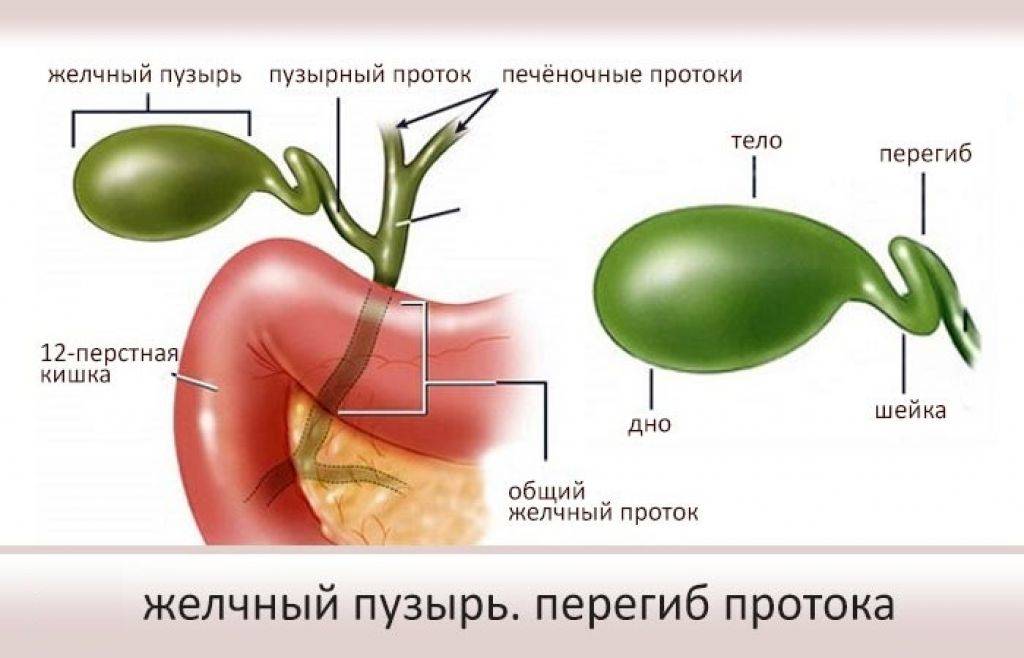
Незначительно загнутый желчный пузырь не вызывает функциональных нарушений билиарной системы. Это состояние приравнивается к проявлению физиологической нормы и не требует лечения. Такие дети находятся под постоянным наблюдением, пока не «перерастут» функциональную проблему.
Врожденный перегиб невозможно вылечить. Поэтому терапия проводится с целью борьбы с застоем желчи, а также предупреждения развития опасных осложнений. При сильно изогнутой форме, двойном перекруте, в случае невозможности коррекции общего состояния, применяют радикальные меры – удаление желчного пузыря.
Если у ребенка загиб желчного пузыря становится причиной нарушения функционирования билиарной системы, выбирают эффективную схему лечения. Для этого малыша детально обследуют для выявления сопутствующего заболевания. Нередко перегиб желчного пузыря сочетается с дискинезией желчных протоков. Это значит, что лечить нужно и основное заболевание.
Медикаментозная терапия
Лечебные мероприятия с назначением лекарственных средств направлены на устранение и предупреждение задержки желчи в пузыре, обеспечения ее своевременной эвакуации, улучшения общего самочувствия, повышения иммунитета.
При перегибе желчного, детям назначают следующие лекарства:
| Фармакологическая группа | Действие на организм | Препараты |
| Спазмолитики | Снимают спазмы, устраняют болезненные ощущения. Применяются при болевом приступе, при выраженной загнутой форме желчного. | Папаверин, Но-Шпа |
| Желчегонные | Усиливают отток желчи, улучшают работу органов ЖКТ, восстанавливают правильную форму желчного пузыря при функциональных нарушениях. | Для детей до 5 лет – Фламин, Холафлукс, школьникам – Холензим, Одестон, Барберин, травяные чаи |
| Антибиотики | Используются для лечения загиба желчного пузыря у ребенка при инфицировании желчи для ликвидации воспалительного процесса. | Амоксициллин |
| Средства, нормализующие микрофлору кишечника | Назначаются в комплексе с антибиотиками для предупреждения дисбактериоза, а также для устранения диареи, восстановления иммунной защиты организма. | Аципол, Линекс, Бифидумбактерин, Нормобакт |
| Седативные | Успокаивающие средства начинают использовать при тяжелом течении болезни. В комплексе со спазмолитиками они помогают уменьшить выраженность болевого синдрома при двойной и других формах изгиба. | Чай из сбора трав |
В дополнение к основному лечению педиатры рекомендуют давать детям поливитаминные препараты. Грудничку до года – Мульти-табс бэби в каплях, его можно пить и новорожденным, с первых дней жизни. После года – Пиковит, Мульти-табс Малыш.
Лечебная гимнастика
При незначительном изгибе, перекручивании желчного пузыря, педиатр подбирает комплекс упражнений. Легкая физическая нагрузка поможет:
- снять напряжение мышечной ткани;
- улучшить сократительную функцию пузыря и желчевыводящих путей;
- повысить качество обменных реакций и пищеварения.
Врач назначает кратность и длительность применения комплекса ЛФК, обучает родителей правильному выполнению лечебных движений. Для улучшения оттока желчи выполняют следующие упражнения:
- В течение 2 минут ходить, высоко поднимая колени.
- В положении стоя, 4 минуты выполнять повороты туловища в разные стороны, держа руки на поясе.
- Не меняя исходного положения, сделать неглубокие приседания. Длительность – 1 минута.
- Ребенку предлагают лечь на спину, сделать вдох, медленно поднять руки вверх, при выдохе – опустить вниз.
Маленькие дети делают лечебную гимнастику под присмотром взрослых. При появлении болевых ощущений, головокружения, мелькания «мушек» перед глазами, выполнение упражнения прекратить и сообщить об этом лечащему врачу.
Диетотерапия
При перегибе желчного пузыря у ребенка в лечение включают коррекцию питания. Соблюдение диеты разгружает билиарную систему, улучшает пищеварение, предупреждает опасные последствия. Диета строится на соблюдении правил и норм здорового питания:
- дробный прием пищи – 6–7 раз в день через каждые 2–3 часа;
- легкий ужин за 1,5 часа до сна;
- рацион – сбалансированный, пища – легкоусвояемая;
- перед подачей на стол еду необходимо разогревать до теплого состояния;
- предпочтение отдается пище, приготовленной путем варки, на пару;
- исключаются жирные, острые, соленые блюда.
Продукты не должны вызывать брожение и тяжесть в животе. Детей кормят хорошо разваренными кашами, нежирным мясом, рыбой, супами на овощном бульоне. В рацион включают кисломолочные продукты, компоты, кисели, свежие овощи и фрукты. Под строгим запретом сладкая газированная вода, чипсы, острые сухарики, сдоба, торты, фастфуд.
Как забеременеть при загибе шейки матки?
В зависимости от того в какую сторону произошел подгиб, во многом зависит результат зачатия. В данной ситуации аномальное строение женского организма способно стать препятствием в процессе оплодотворения яйцеклетки, ведь сперматозоид не в состоянии проникнуть к овулирующей клетке.
Так, что делать и как забеременеть при загибе шейки матки? Получить оплодотворенную яйцеклетку сложно, но можно. Чтобы прийти к желаемому результату, стоит выполнить ряд рекомендаций, данных медиками, изучающими репродуктивные способности человека.
- Необходимо воздержаться от коитуса накануне овуляции. Это позволит увеличить концентрацию сперматозоидов и их активность в мужском половом органе.
- Следует подобрать наиболее удачную позу полового акта. В этом вопросе следует, не стесняясь, посоветоваться с врачом – гинекологом или сексопатологом. Например, при загибе шейки матки назад, наиболее подходящее положение коитуса – женщина на спине, мужчина сверху. Женские бедра несколько приподняты.
- При скошенном наперед органе, женщине лучше принять положение — лежа на животе, несколько приподняв таз.
- Необходимо следовать и ряду других правил: сразу после семя выделения партнеру необходимо вывести член из влагалищ. Это позволит семени не вытечь, а устремиться к яйцеклеткам.
- После того как коитус закончен, женщине рекомендуется еще на протяжении 30 минут лежать, не меняя положения. Так у сперматозоидов будет больше времени проникнуть в полость матки.
- Необходимо одну столовую ложку пищевой соды ввести в 500 мл слегка подогретой воды. Перед половым актом данным составом провести спринцевание. Это позволит нейтрализовать кислую среду влагалища, чтобы защитить сперматозоиды и дать им больше времени для оплодотворения.
Специалисты так же рекомендуют женщинам, столкнувшимся с такой проблемой, ввести в свою жизнь йогу или специальные гимнастические упражнения. Они помогут укрепить мышцы и связочные ткани малого таза, постепенно выравнивая ситуацию, возвращая шейку матки к естественному положению. Данная методика работает, если в данном районе нет спаек и спаечного процесса.
Но стоит сразу же предупредить, что подобранный комплекс физических нагрузок, не должен быть тяжеловесным, связанным с взятием больших тяжестей, а так же с прыжками.
Если акушер – гинеколог ставит загиб шейки матки как причину, по которой женщина не может иметь детей, необходимо пройти всестороннее обследование, выяснив первоначальный источник патологии.
Возможно, женщине и не придется делать всех этих акробатических упражнений, а будет достаточным пройти курс медикаментозного или хирургического лечения.
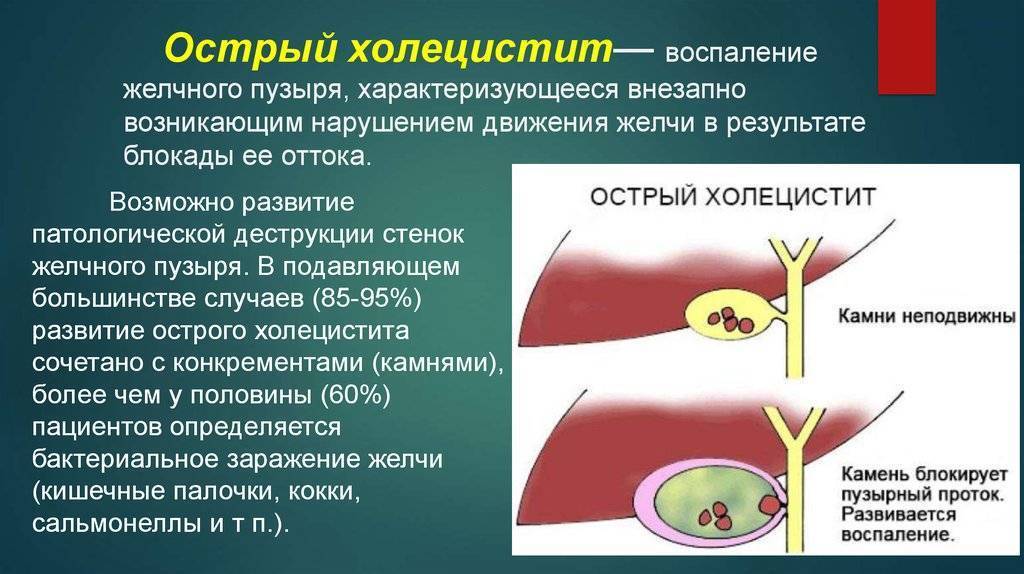
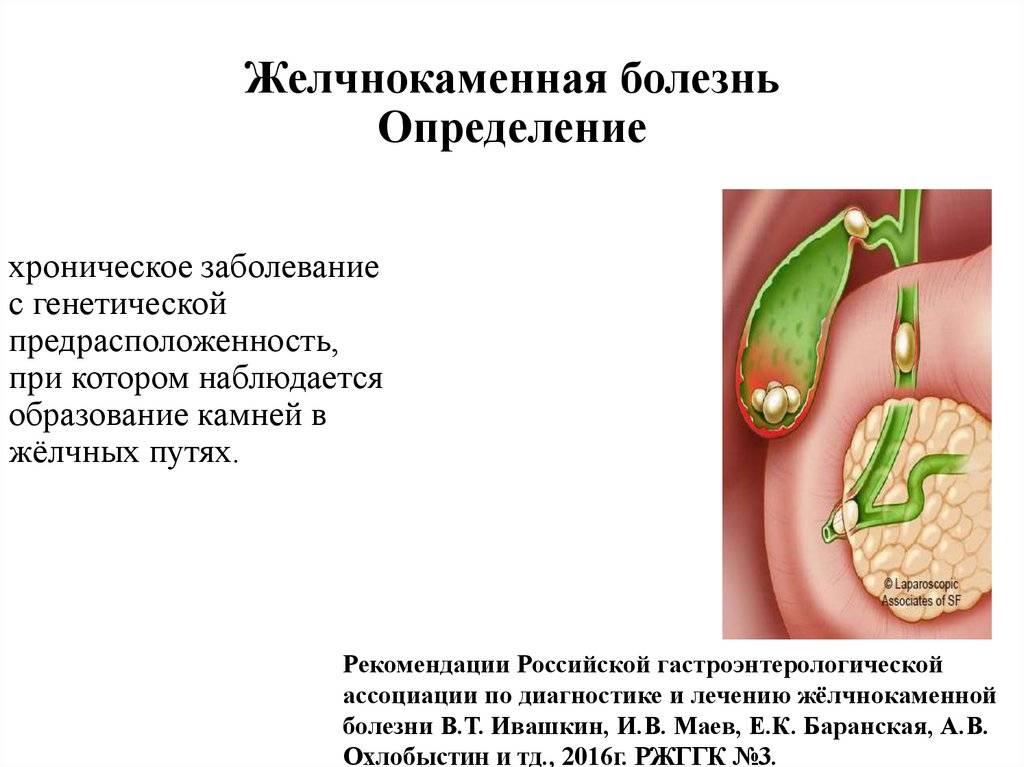
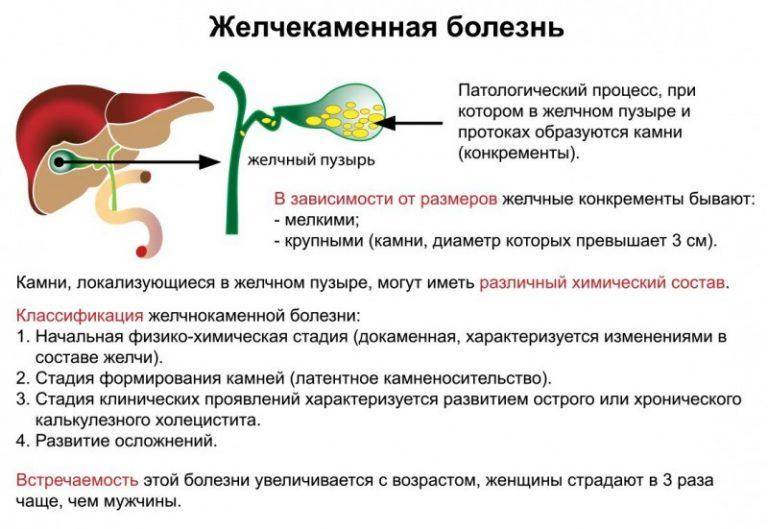
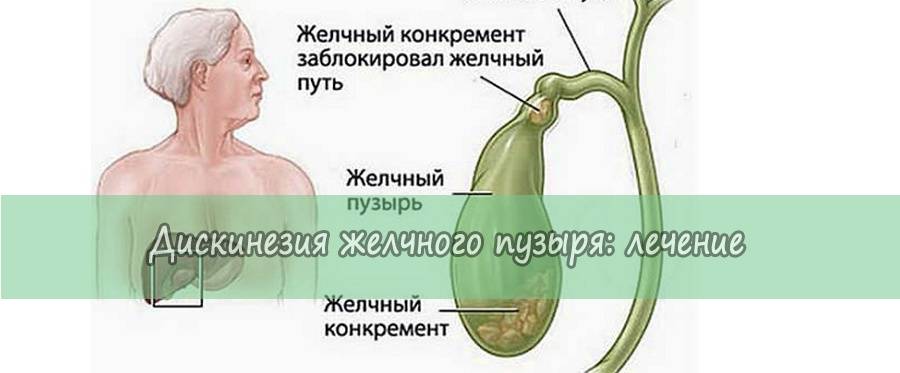
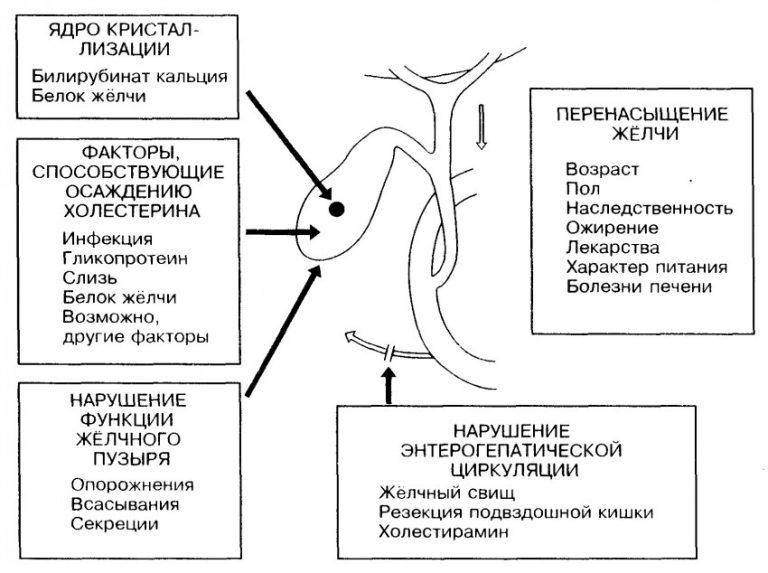
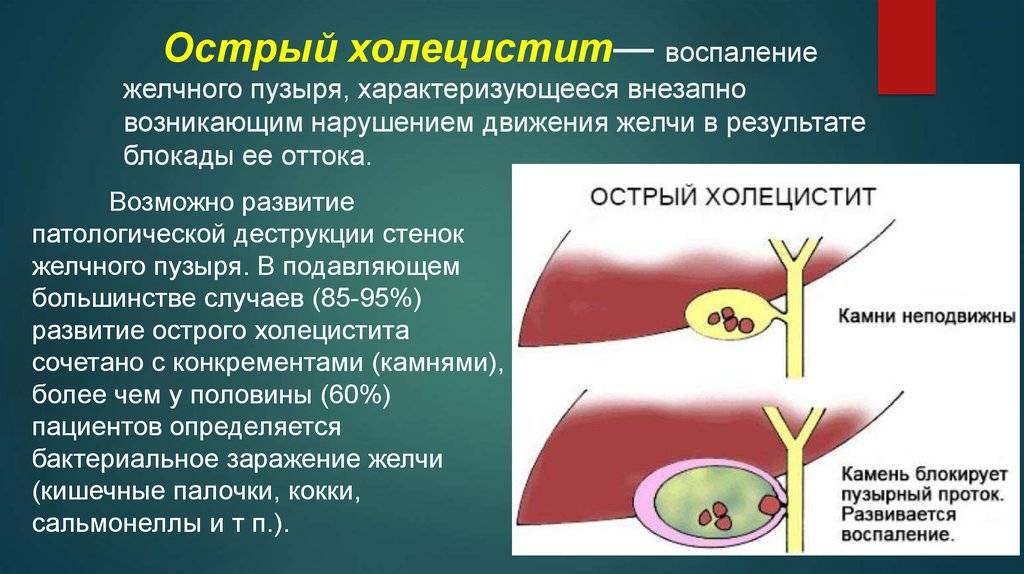
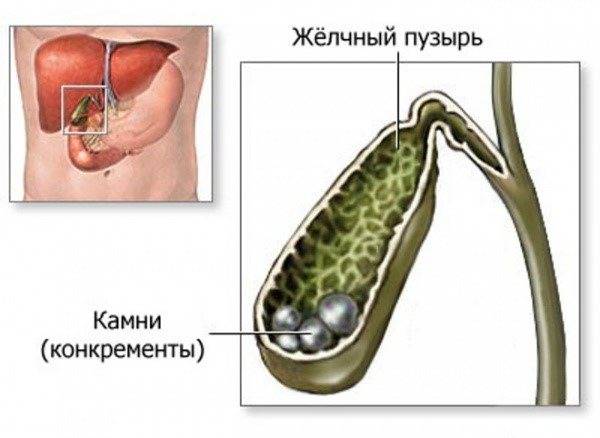
Механизм образования камней при желчнокаменной болезни
Камни образуются в результате нарушения химического состава желчи. Желчный пузырь выполняет функцию накопительного резервуара для желчи, где желчь «созревает», приобретая необходимые для пищеварительного процесса функции, и откуда она поступает в двенадцатиперстную кишку. Если химическое равновесие компонентов нарушено, желчь выделяет осадок – мелкие твердые частицы, которые оседают на дно желчного пузыря. В случае если желчный пузырь не работает как следует и желчь застаивается, эти частицы становятся ядрами последующей кристаллизации; то есть «пылинка» (микролит), оставаясь в желчном пузыре, начинает расти и постепенно превращается в камень.

Камни желчного пузыря отличаются по количеству, размеру и химическому составу. Может сформироваться один большой камень, но чаще образуется множество (десятки и даже сотни) более мелких камней. Размер камней варьируется от просяного зерна (и меньше) до куриного яйца. В 80% случаев в качестве основного компонента камней выступает холестерин (так называемые холестериновые камни), также встречаются пигментные (билирубиновые) камни, известковые камни и камни смешанной природы.
2.Причины
Выделяют несколько групп факторов, могущих обусловливать жировое перерождение печени.
Алиментарный, пищевой фактор имеет значение в случаях грубых диетологических перекосов, когда регулярно потребляется жирная пища в больших количествах.
Накопление избыточных жиров в печени может происходить на фоне и вследствие некоторых хронических заболеваний и патологических состояний, например, общего ожирения с избыточной массой тела, сахарного диабета, амилоидоза и др.
К тому же эффекту может привести интоксикация, в том числе медикаментозная. Очень опасны, в частности, отравления грибами.
К токсической дистрофии относят и перерождения печени вследствие вирусного гепатита в молниеносных формах.
Одной из наиболее распространенных причин жировой дистрофии печени выступает злоупотребление алкоголем.
Причины загиба шейки матки
Чтобы эффективно бороться с проблемой, необходимо досконально представлять себе механизм получения данной патологии и причины загиба шейки матки. Катализаторы рассматриваемой в данной статье проблемы могут быть различны. Вспомним наиболее часто встречающиеся из них.
- Врожденная анатомическая патология. И таких женщин, как показывает статистика, достаточно высокий процент. В большинстве случаев данная аномалия не является патологией, которая способна блокировать репродуктивные функции будущей матери.
- Нарушение гормонального фона женщины.
- Причиной загиба шейки матки может стать воспалительный процесс, поражающий половые органы женщины. Это может быть воспаление придатков, эндометриоз, андексит и ряд других болезней.
- Частые и многочисленные беременности.
- Низкий тонус связок и мышечных тканей органов и соединений малого таза.
- Новообразование (как злокачественное, так и доброкачественное) поражающее интересующую нас зону человеческого организма.
- Патологические болезни, протекающие в кишечнике. Например, хронические запоры.
- Повышенные физические нагрузки, поднятие тяжестей.
- Тяжелое родовспоможения, проходящее с серьезными разрывами половых органов и их травмированием.
- Формирование спаечного процесса, протекающего как результат пережитого хирургического вмешательства, инфекционного и бактериологического поражения тканей интересующей нас зоны.
- Диеты: стремительное сбрасывание или набор веса.
- Индивидуальные характеристики женщины, полученные при рождении, передающиеся по роду от матери к дочери.
- Инфантилизм матки.
- Истощение организма женщины: неполноценное питание,
- Травма органа.
- Травма, полученная во время родов.
- Аборты.
- Перенесенное кесарево сечение.
- Неправильный образ жизни женщины: случайные связи, многочисленные партнеры, ролевые игры с элементами насилия и так далее.
- Проблемы в работе мочевого пузыря.
- Расстройство нервной системы.
- Биологический возраст женщины.
- Недостаточность функции яичников.
- Есть мнение, что к данной проблеме способен привести и продолжительный период кормления малыша грудью.
- Интенсивные спортивные тренировки, которые проходили в период менструации.
При этом стоит отметить, что зачастую перечисленные выше причины загиба шейки матки, представлены комплексно или вытекают одна из другой.
Некоторые «сведущие люди» абсолютно уверенны, что данное заболевание может получить девушка, которую слишком рано приучали садиться. Медики предупреждают, что такие высказывания абсурдны и беспочвенны.
[], [], []
Патогенез
Какой бы не была причина рассматриваемой патологии, патогенез проблемы сводится в ослаблении поддерживающей функции органа (будь то заболевание, физическое или другое воздействие). Расслабление мышечных тканей приводит к смещению матки, а вместе с ней и ее шейки.
Образ жизни и питания после удаления желчного пузыря
Среди факторов, приводящих к желчнокаменной болезни и удалению желчного пузыря, важное место занимают неправильное питание и малоподвижный образ жизни. После удаления оба эти аспекта, конечно, требуют контроля со стороны пациента
Питание
Самое главное правило, которое следует соблюдать — это регулярное питание небольшими порциями каждые 2-4 часа (дробное питание).
Следует придерживаться лечебной диеты (Стол №5), которая исключает тяжелые и вредные продукты: жареное, жирное, соленое, копченое. В исключение попадают также алкогольные напитки, сдобное тесто, жирные сорта мяса и рыбы и другие продукты.
Образ жизни и физическая активность
Заниматься спортом и вести активный образ жизни необходимо для правильной работы пищеварительной системы. Если операция прошла успешно и вы больше не ощущаете боли, тяжести, тошноты и других симптомов, то через 3-6 месяцев можно постепенно увеличивать физические нагрузки.
Можно ли заниматься спортом после удаления желчного пузыря?
Холецистэктомия, как и любая другая операция, требует восстановительного периода, на протяжении которого не следует активно заниматься какими-либо видами спорта. Возвращаться к стандартным спортивным тренировкам можно спустя 6 недель после операции. Однако наименее травмоопасные виды занятий, например ходьба, могут быть рекомендованы лечащим врачом уже в первую неделю послеоперационного периода
Виды спорта, не связанные с поднятием тяжестей и интенсивными нагрузками, обычно сравнительно хорошо переносится людьми, успешно восстановившимися после холецистэктомии. Оптимально — постепенно и осторожно возвращаться к видам спорта, которыми вы занимались до операции
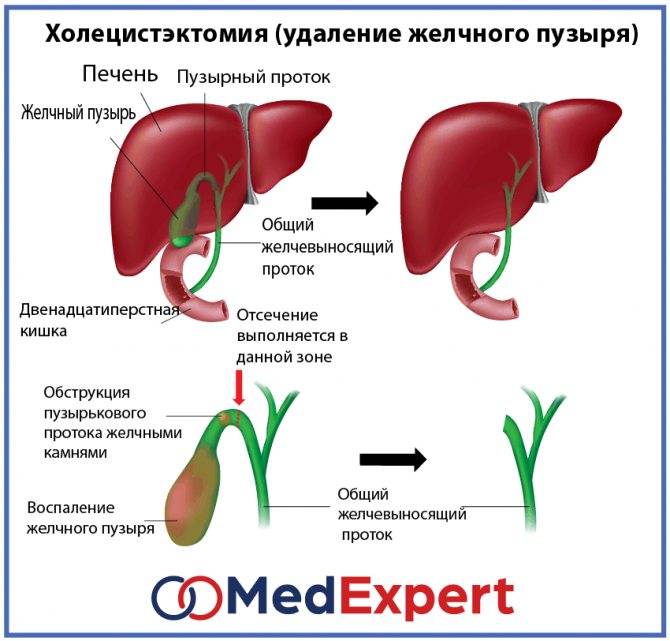
Показания к холецистэктомии
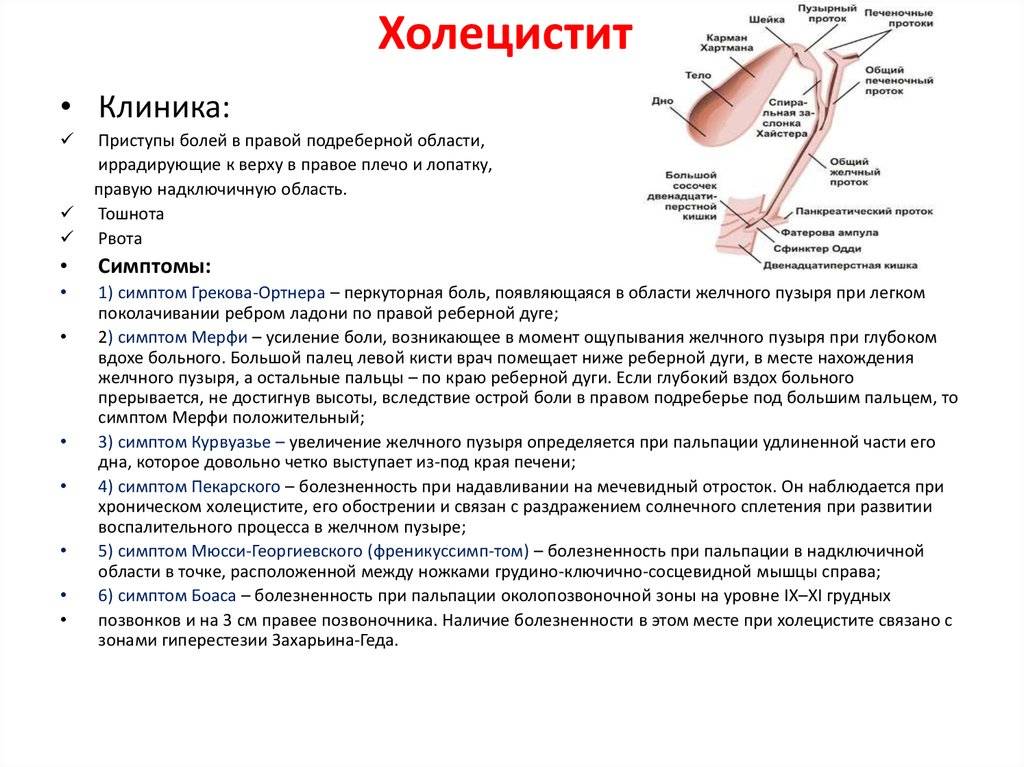
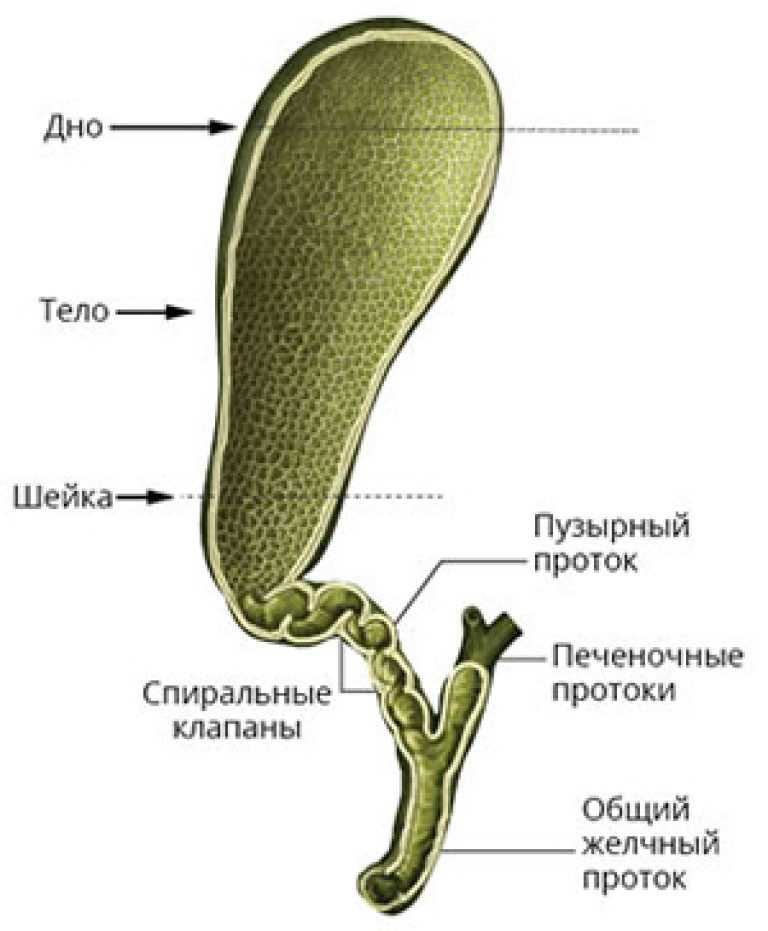
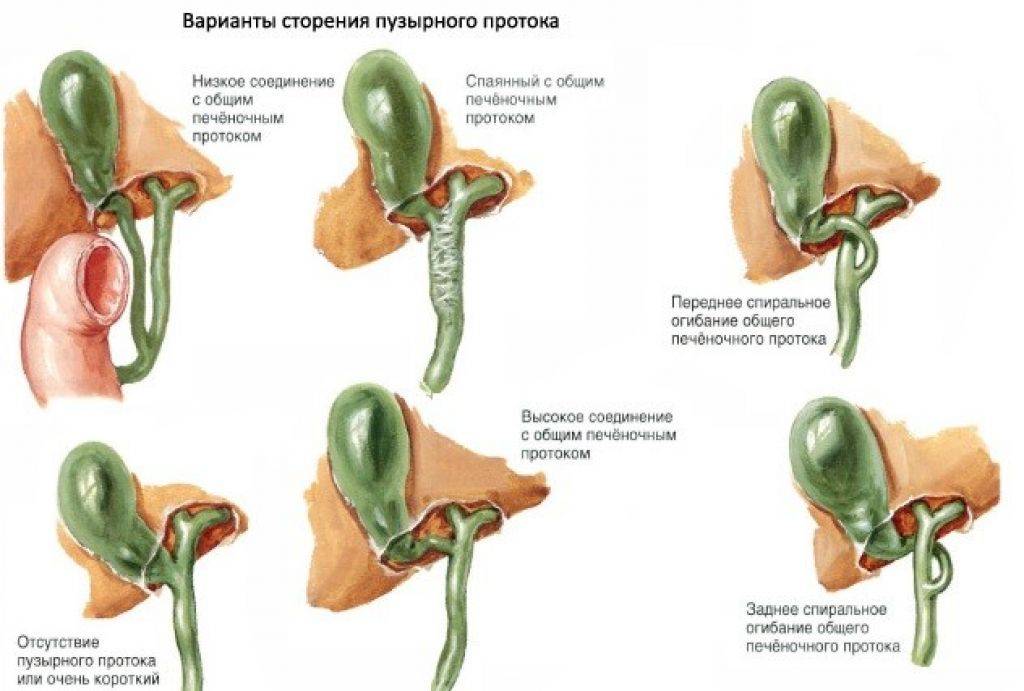
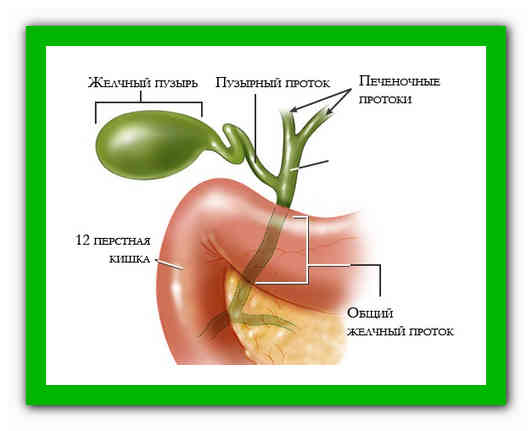
Желчный пузырь — небольшой орган в виде мешочка, который находится на нижней поверхности печени. Его объем у взрослого человека достигает 50–60 см³. Анатомически в нем различают дно, тело и шейку, которая переходит в пузырный желчный проток. Последний соединяется с общим печеночным протоком, и вместе они образуют общий желчный проток. Соединяясь с протоком поджелудочной железы, он впадает в двенадцатиперстную кишку.
Желчный пузырь нужен для того, чтобы хранить желчь. Когда пища поступает из желудка в двенадцатиперстную кишку, он сокращается и выделяет 40–60 мл желчи. Это необходимо для нормального пищеварения. Однако, желчный пузырь, пораженный патологическим процессом, перестает нормально выполнять свою работу и становится лишь источником проблем: вызывает боли, превращается в резервуар для инфекции, нарушает функцию желчевыводящих путей и поджелудочной железы. Холецистэктомия помогает полностью избавиться от всех симптомов в 90–95% случаев.
Одно из наиболее распространенных показаний к холецистэктомии — желчнокаменная болезнь. К хирургическому лечению прибегают, когда в желчном пузыре имеются камни, которые вызывают симптомы:
- Приступы желчной колики — острой, резкой, очень сильной боли под правым ребром. У 2/3 пациентов после первого такого приступа в течение двух лет происходит повторный. У некоторых впоследствии развиваются серьезные осложнения. Если эпизоды острых болей повторяются — это однозначное показание к операции.
- «Малые» симптомы: привкус горечи во рту, ощущение дискомфорта, тяжести под правым ребром после еды, ноющие боли. У 6–8% таких пациентов ежегодно возникают состояния, требующие неотложного хирургического лечения, поэтому врач может предложить плановую холецистэктомию.
Если желчнокаменная болезнь не вызывает симптомов, то хирургическое лечение может быть рекомендовано при крупных камнях (2,5–3 см — из-за риска пролежней), гемолитической анемии, операциях по поводу ожирения (течение желчнокаменной болезни может усугубиться после резкой потери веса), при ожидаемой продолжительности жизни больного более 20 лет (так как со временем растет риск осложнений).
Другие показания к холецистэктомии в плановом порядке:
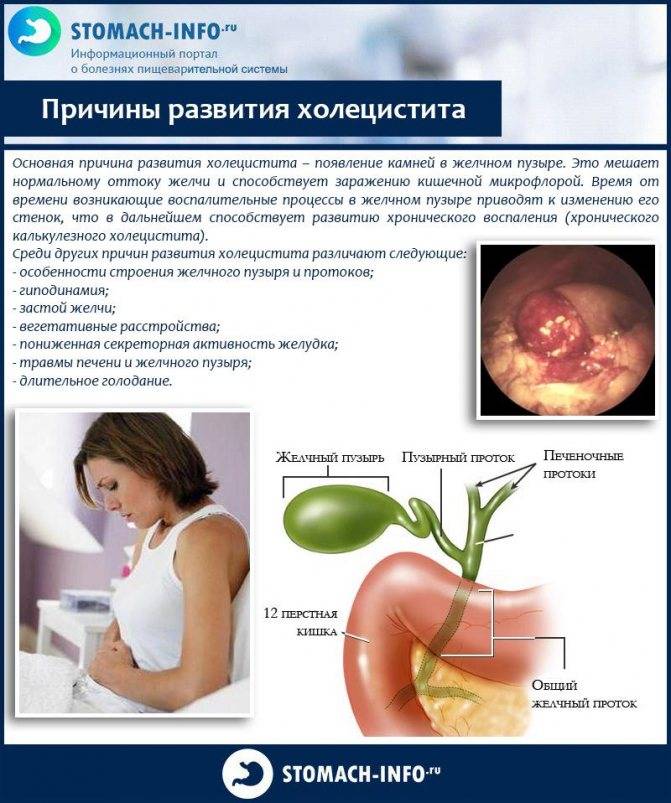
- Хронический калькулезный холецистит — образование камней в желчном пузыре и воспаление его стенки. Заболевание чаще всего встречается у женщин старшего возраста.
- Полипы — аномальные разрастания на стенке желчного пузыря. Причины их возникновения до конца не изучены, зачастую они не вызывают симптомов и являются случайной находкой во время УЗИ.
- «Фарфоровый» желчный пузырь — состояние, при котором стенка органа покрывается слоем кальция. Его основная причина — длительное воспаление. У таких пациентов повышен риск развития злокачественной опухоли.
- Перенесенный приступ острого холецистита. Плановую холецистэктомию рекомендуется выполнить в течение ближайших 4–6 недель, максимум — в течение 12 недель.
- Перенесенный приступ острого билиарного панкреатита — воспаления в поджелудочной железе, вызванного проблемами с желчным пузырем. Обычно причинами являются желчные камни, воспаление, анатомические особенности. Пациента готовят к операции сразу, как только стихают проявления панкреатита.
- Акалькулезная холецистопатия (дискинезия желчного пузыря) — нарушение моторики желчного пузыря, которое сопровождается мучительными симптомами. Это показание не является абсолютным. В России при нем проводят холецистэктомию только в определенных случаях, когда неэффективна медикаментозная терапия.
- Рак желчного пузыря. При злокачественных опухолях обычно выполняют расширенную радикальную холецистэктомию. Зачастую желчный пузырь удаляют по другому поводу, и уже после операции по результатам биопсии в нем обнаруживают опухолевые клетки.
Срочное удаление желчного пузыря — в течение ближайших 48–72 часов — показано при остром холецистите, когда не помогают лекарственные препараты или развились осложнения. Это опасная патология, при которой погибают до 1–6% пациентов. Острый холецистит может осложниться такими угрожающими для жизни состояниями, как некроз (гибель), перфорация (образование сквозного отверстия) стенки желчного пузыря и развитие перитонита (воспаления в брюшной полости), внутрибрюшинный абсцесс (гнойник), сепсис (системное воспаление — «заражение крови»).
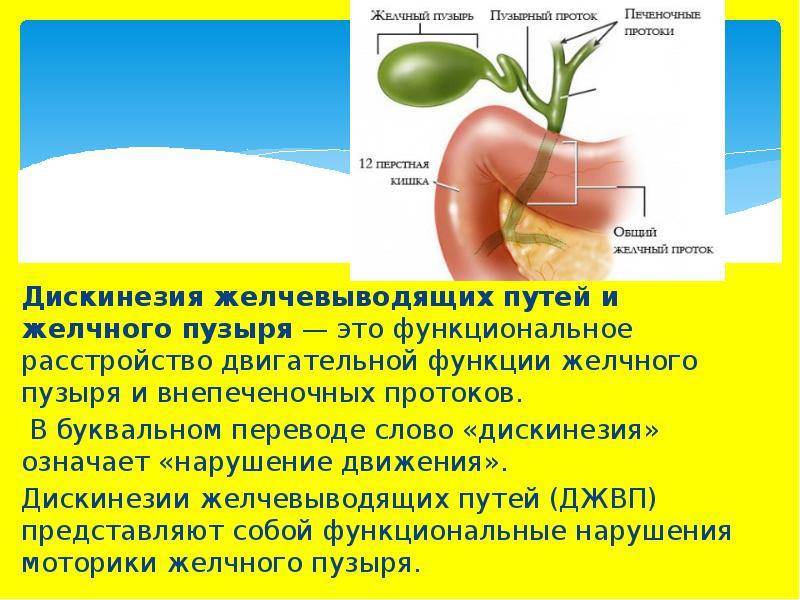
Симптомы дискинезии желчного пузыря
Основным симптомом дискинезии является боль, тупая или острая, после еды и после нагрузки с типичной иррадиацией — вверх, в правое плечо.
Могут быть тошнота, рвота, горечь во рту, признаки холестаза, увеличение печени, болезненность при надавливании, часто наблюдается неприятный запах изо рта.
Болезненность при надавливании наблюдается в области правого подреберья, в эпигастральной области и в зоне Шоффара.
Симптомы гиперкинетической и гипокинетической формы дискинезии желчного пузыря имеют некоторые отличия.
Гиперкинетическая форма дискинезии желчного пузыря.
Характер болей кратковременный, приступообразный. Локализация боли — около пупка или в правом подреберье. После физической или эмоциональной нагрузки боль может усиливаться. Диспептический синдром (вздутие живота, запор,
распирание или тяжесть в области желудка, тошнота, отрыжка, изжога) незначительный или умеренно выражен. Печень не увеличена.
Гипокинетическая формы дискинезии желчного пузыря.
Характер болей — тупые, ноющие, постоянные боли в правом подреберье. Боли усиливаются после приема жареной или жирной пищи. Диспептический синдром выражен. Печень увеличена.
Дифференциальную диагностику дискинезии проводят с органическими поражениями желчного пузыря: холециститом, панкреатитом, язвенной болезнью, паразитарной инвазией.














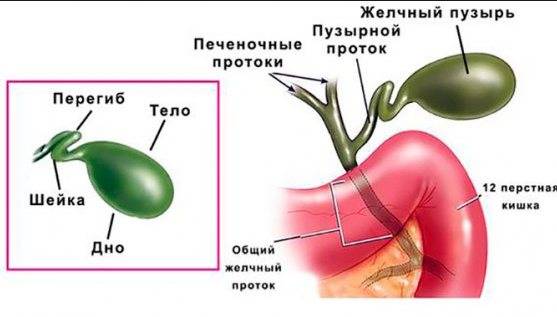
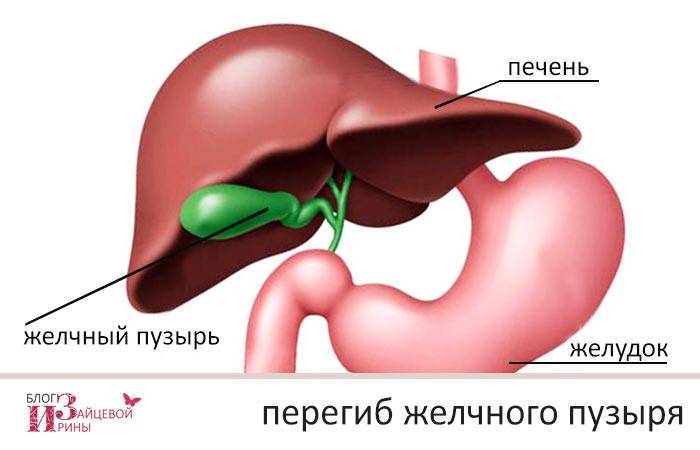




У моего сына был перегиб желчного пузыря, сначала заметили боли в животе и частую тошноту. Врач сказал, что важно следить за питанием и принимать назначенные препараты. Со временем состояние улучшилось, главное — вовремя обратиться к специалисту и соблюдать рекомендации.