SQLITE NOT INSTALLED
Патогенез (что происходит?) во время Столбняка у детей:
Столбнячная палочка попадает в рану или на слизистую оболочку, там размножается, выделяет сильный нейротоксин, который распространяется по организму ребенка. Токсин проникает в спинной и продолговатый мозг, а также в ретикулярную формацию ствола и избирательно поражает вставочные нейроны полисинаптических рефлекторных дуг. Проявляется судорожный синдром. Любые неспецифические раздражители могут вызвать резкое усиление судорожного синдрома.
Столбняк приводит к метаболическим нарушениям, расстройствам гемодинамики и гомеостаза вследствие поражения столбнячным токсином вегетативной нервной системы и ядер продолговатого мозга.
Из-за ослабления защиты организма у детей раннего возраста к болезни может присоединяться бактериальная флора и иные заболевания.
Патоморфология. Специфических патоморфологических изменений при столбняке нет. В ЦНС обнаруживают гиперемию, небольшие кровоизлияния, явления отека мозга и мозговых оболочек. Максимальные изменения фиксируют в костно-суставной и мышечной системах. Микроскопическое исследование скелетной мускулатуры обнаруживает дегенеративные изменения и некроз.
Диагностика
Куда обратиться в первую очередь, если есть подозрения, что у подростка прогрессирует психическое расстройство? Первичный осмотр может провести любой из перечисленных специалистов:
- психолог;
- психиатр;
- невролог;
- нейропсихолог;
- дефектолог.
Изучив симптомы, врач направляет пациента на дальнейшее обследование, выявление сопутствующих соматических нарушений.
К процессу борьбы с заболеванием обязательно должны быть подключены родители. Для эффективного взаимодействия врача и подростка следует помнить о специфичности переходного возраста, а также индивидуальных особенностях больного.
Задача врача:
- показывать толерантное отношение к ребенку, признавать естественность существования у него тревоги, напряжения и подозрительности, выражать понимание по поводу нежелания подростка общаться с психиатром;
- учитывать возможные препятствия для восприятия подростком информации, в частности из-за наличия вербальных галлюцинаций, тяжелых нарушений концентрационной функции внимания;
- всегда внимательно выслушивать больного, воспринимать серьезно любую предоставленную информацию, расспрашивать о деталях, используя употребляемые им термины;
- придерживаться оптимальной дистанции с ребенком, учитывая его потребности в личностном пространстве, например, не возражать, если больному будет легче разговаривать с вами во время игры, ходя по кабинету;
- продемонстрировать стремление помочь;
- подробно объяснить ребенку и родителям, в чем будет заключаться процедура оценки состояния ребенка;
- сбор информации проводить постепенно, по мере формирования доверия со стороны ребенка и его родителей;
- познакомить подростка и его родителей со специалистами, которые будут участвовать в осуществлении психосоциального вмешательства.
Специалист, который предоставляет квалифицированную психиатрическую помощь ребенку с шизофренией, должен учитывать стадию ее развития, тяжесть и механизмы нарушений адаптивного поведения, наличие особых образовательных проблем, ситуацию в контексте семьи.
Профилактика
Будущим мамам не стоит даже рассматривать вариант домашних родов. Каких бы убеждений ни придерживалась женщина и члены ее семьи, здоровье ребенка важнее. Именно при домашних родах, проходящих в условиях отсутствия стерильности с применением необработанных и нестерилизованных режущих инструментов, наиболее высока вероятность заражения новорожденного столбнячной палочкой.
Все травмы и повреждения, которые получает ребенок в процессе активного познания этого мира, должны быть соответствующим образом оперативно обработаны. Для этого применяют антисептики, из раны удаляют все инородные предметы, частицы почвы. Не всегда стоит пытаться сделать это самостоятельно, лучше обратиться к врачу и провести первичную хирургическую обработку раны. Этого бывает вполне достаточно, чтобы предотвратить развитие спор столбнячной палочки. Однако даже своевременная обработка раны не всегда защищает ребенка от развития болезни.

Наиболее эффективной профилактикой является вакцинация. Прививка входит в график Национального календаря профилактических прививок и считается плановой. Это та самая АКДС – вакцина, в состав которой, помимо коклюшного и дифтерийного компонента, входит столбнячный анатоксин. Детям после 4 лет прививку делают без коклюшной составляющей вакциной АДС.
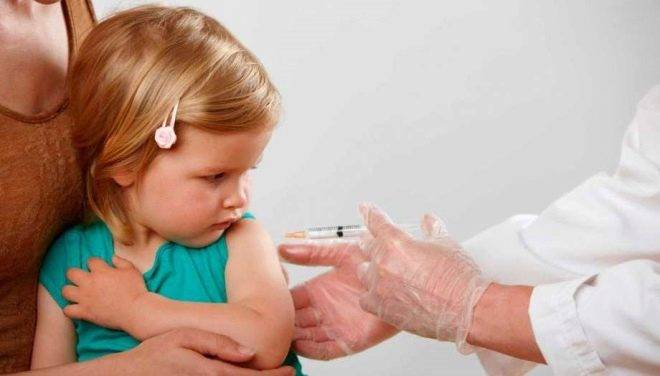
Взрослым делать ревакцинацию желательно один раз в 10 лет. Детям первую прививку делают в 3 месяца, затем в 4,5 месяца и в полгода. Ревакцинация назначается на полтора года при условии, что ребенок был привит с соблюдением графика ровно в 3 месяца. Если прививки по каким-то причинам делались позже, то для определения сроков ревакцинации от третьей прививки отсчитывают 12 месяцев. Следующие ревакцинации проводят детям в 7 лет и в 14 лет.

Иногда возникает необходимость в экстренной профилактике. Ее проводят и привитым, и непривитым деткам в следующих ситуациях:
-
травмы с нарушением целостности кожи (порезы, рваные раны, глубокие занозы, сильные ссадины);
-
ожоги второй, третьей и четвертой степени – термические, химические и другие;
-
проникающие ранения желудочно-кишечного тракта;
-
длительные карбункулы, тяжелый фурункулез, гангрена;
-
укусы животных.
Во всех этих ситуациях ребенку вводится доза противостолбнячной сыворотки во избежание развития тяжелого инфекционного заболевания.

А раны и глубокие травмы не стоит мазать йодом дома, лучше доставить ребенка в любой травмпункт, где ему не только правильно обработают поражение, но сделать экстренную профилактику, введя столбнячный анатоксин.

О том, чем опасен столбняк, смотрите в следующем видео.
Причины и механизм возникновения
Столбнячная палочка распространена повсеместно, поэтому заразиться ею можно где угодно. Это не зависит ни от гигиены, ни от состояния иммунитета. Если микроб проник в рану, особенно в глубокую, то он достаточно быстро начинает продуцировать токсин. Яд распространяется по организму с кровотоком и поражает спинной и продолговатый мозг, правда, не полностью, а избирательно – только вставочные нейроны рефлекторных дуг.
Самыми опасными считаются глубокие и рваные раны, которые вовремя не удалось обработать. Такие раны ребенок может получить на ногах и руках при падении, после пореза, во время открытого перелома. Инкубационный период составляет около 8 суток у малышей и до 25 суток у детей более старшего возраста. Чем дальше рана от головного и спинного мозга, тем дольше инкубация и тем легче протекание. У новорожденных инкубационный период может длиться от нескольких часов до 14 суток.
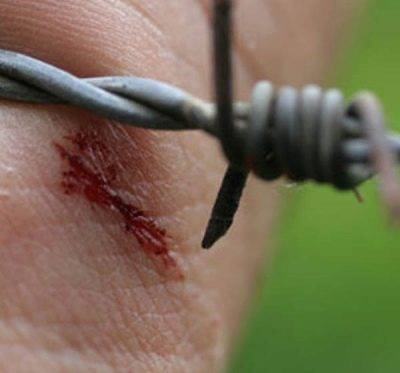
Причины заболевания
Чтобы уберечь свое чадо от столь опасной инфекции, следует изучить все факторы риска и возможные причины, которые способствуют заражению организма.
Как уже говорилось ранее, возбудителем патологии является палочка, обитающая в почве, а именно «Clostridium tetani». Ссадина, ожог, порез, микротрещина на коже – все это позволяет попасть вредоносной бактерии в организм ребенка. Если не ставилась прививка от столбняка детям, а также отсутствуют введенные вакцины от дифтерии, тогда возрастают риски заражения, так как у таких детей нет определенного иммунитета на борьбу с данными заболеваниями.
Если столбнячные поры попадают в раны или на слизистые оболочки, они начинают вырабатывать крайне токсичный яд – нейротоксин. Этот яд попадает в кровь и разносится кровотоком по всему организму. Возбудитель оккупирует нервную систему, начинает активно прогрессировать.
Если родители не позаботились о прививке для своего новорожденного ребенка, то он не получает пассивный иммунитет. Инфекция может проникнуть и развиться через плохо обработанную пуповину. Попасть в организм малыша она может и из-за несоблюдения правил гигиены. В такой ситуации заболевание развивается стремительно. Статистика показывает, что в 68% случаев это приводит к смерти новорожденного ребенка.
Родителям следует помнить и о сроках действия прививки. Если после того, как препарат ввели в организм ребенка, прошло около 10 лет, то ее следует повторить. Игнорирование этой рекомендации приводит к тому, что дети в возрасте 10-12 лет становятся легкой добычей для этой опасной инфекции.
Возможные нарушения прорезывания зубов и осложнения
Долгое время считалось, что единственным нарушением является задержка признаков прорезывания зубов у ребёнка, но современные стоматологи классифицируют целый ряд возможных проблем, приводящих к серьёзным последствиям. Полный список содержит следующие пункты:
- Позднее прорезывание
- Раннее прорезывание
- Неправильный порядок прорезывания
- Формирование зачатков за дугой зубного ряда
- Аномальное формирование зуба
Все эти причины являются поводом для комплексного обследования ребёнка, включающее в себя анализ крови, рентгенограмму и назначение индивидуального лечения.
Другая проблема, часто возникающая у детей до 10 месяцев – гипоплазия эмали. Это заметное невооружённым глазом поражение внешней поверхности молочных зубов и образование на ней специфических бороздок жёлтого или коричневого цвета. Причиной нарушения, как правило, объявляется какая-либо болезнь матери, перенесённая во время беременности. Исходя из выявленной причины, лечение назначается также в индивидуальном порядке.
Гипоплазия эмали
Нередко, при нарушении правил гигиены, у грудничков наблюдается нагноение дёсен при прорезывании зубов. Опасность такого осложнения в том, что его не всегда видно даже при ежедневном и внимательном осмотре ребёнка, и в ряде случаев оно потребует немедленного хирургического вмешательства.
Прочие осложнения, которые могут возникнуть из-за нарушений прорезывания зубов, это:
- Возникновение множественных афтозных язв на языке и нёбе
- Неправильное формирование прикуса
- Заглоточный абсцесс
- Обширное воспаление дёсен
Вопрос к специалисту: Иногда родители сталкиваются с такой проблемой, что ребенку уже больше четырех лет, а у него до сих пор не прорезались некоторые зубы. Что в таком случае делать?
Малыхина Евгения Петровна
Детский врач-стоматолог, зам. главного врача клиник «Лаборатория улыбок МОНОПОЛИЯ»
Как правило, уже к 3 годам у ребенка прорезывается порядка 20 молочных зубов. В целом, скорость прорезывания зависит от того, как протекал первый триместр беременности. Также влияет и характер питания. Например, при долгом естественном вскармливании и кормления кашами у организма ребенка отсутствуют стимулы к прорезыванию, поэтому детям дают дольки яблока. Это и массаж десен, и стимулирование/ускорение прорезывания.Отсутствие зубов в возрасте четырех и более лет однозначно требует визита к врачу-стоматологу. Предварительно я рекомендую сделать панорамный снимок: это позволит понять, на каком этапе находятся зачатки молочных и постоянных зубов.
Тяжесть заболевания
При легкой форме все описанные выше симптомы выражены умеренно, температура находится на уровне 37,0-37,9 градусов. Инкубационный период имеет длительное течение (около 3 недель), судороги выражены слабо.
Средняя степень тяжести характеризуется судорожными приступами, которые повторяются несколько раз за сутки. Инкубационный период (после ранения или травмы) составляет примерно две недели. Температура тела – от 38,0 градусов. Симптомы развиваются быстро, за 3-4 дня.

Тяжелой форме столбняка присущи интенсивные и частые судороги, учащенное сердцебиение, сильная потливость и слюнотечение. Температура очень высокая (от 38,5 до 40,0 градусов), инкубационный период составил около 7-10 дней. Мышцы находятся в повышенном тонусе даже в промежутках между приступами судорог. Сами приступы повторяются более 10 раз в сутки.
Очень тяжелая форма столбняка – это критическое состояние, при котором судороги постоянные, практически без перерыва, температура находится на отметках 40,0 градусов и выше, дыхание учащено, ребенок сильно потеет. В приступах кожные покровы синеют, малыш испытывает дыхательную недостаточность. Инкубационный период от момента ранения до развития первых признаков не превышает 7 суток, все симптомы развиваются за считаные часы, а порой и молниеносно.

Распространенные виды грибкового блефарита: их симптомы
Среди грибковых блефаритов наиболее распространенными являются следующие.
Актиномикоз.
Возбудителем являются так называемые лучистые грибы, которые могут проникать в зону поражения контактным путем, через кровь или через повреждение кожи. Характерным симптомом является появление плотных узелков на веках, после размягчения и вскрытия которых образуется свищ и выделяется гной с желтыми крупинками. Блефарит такого вида характеризуется долгим заживлением, часто осложняется рубцовыми изменениями кожи век, но при этом редко отражается на качестве зрения.
Бластомикоз.
Это заболевание вызывают дрожжевые грибки-паразиты бластомицеты. Заражение может происходить через кровоток или микроскопические травмы век. При этом виде грибкового блефарита на веках образуются папулы, язвы. Несмотря на благоприятный прогноз лечения, возможны рубцовые изменения кожи и деформация края век.
Кандидоз.
Его развитие провоцируют грибы рода кандида, которые существуют в нашем организме и являются условно-патогенными. На фоне снижения иммунитета они могут приобретать патогенные свойства, что и приводит к возникновению блефарита. Для кандидоза характерна отечность и краснота век, образование по краю ресниц гнойников, узелки в толще кожи. Прогноз лечения, как правило, благоприятный, но есть вероятность деформации век и развития аллергических реакций у пациента.
Споротрихоз.
Его возбудителем являются нитчатые диморфные грибы рода Sporotrichum. Грибок может попасть в организм через повреждения кожи, желудочно-кишечный тракт или дыхательные пути. По организму мигрирует с крово- и лимфотоком. Чаще всего грибок попадает на край века со слизистой ротовой полости, далее грибковый блефарит этого вида может осложняться воспалением конъюнктивы и тканей глазницы. Характерными признаками споротрихоза являются фиолетовые узелки по ресничному краю, формирование свищей и серо-желтые гнойные выделения.
Трихофития.
Данную разновидность микоза век вызывают грибки рода Trichophyton. Они чаще всего попадают в организм через контакт с зараженным человеком, использование его полотенца, личных вещей, постельных принадлежностей. Заболеванию больше подвержены дети, хотя у взрослых оно также встречается. При этой болезни по краю век появляются многочисленные гнойники с желтоватыми корочками. Кожа век выглядит отечной, покрасневшей, часть ресниц отсутствует, на оставшихся можно заметить налет из грибковых спор. Также у пациента могут быть проблемы со стороны зрения — снижается острота, перед глазами возникает «туман».
Фавус.
Паразитический гриб, который вызывает данное заболевание, чаще всего сначала поражает волосистую часть головы и лишь затем распространяется на края век.
Также грибковый блефарит может быть вызван и другими видами грибков.
Что происходит со зрением при диабетической ретинопатии?
Сетчатка — очень сложная и чувствительная структура глаза. Она состоит из 10 слоев и содержит светочувствительные фоторецепторы — палочки и колбочки, отвечающие за цветное, дневное и сумеречное зрение. Неудивительно, что любая патология сетчатой оболочки приводит к негативным последствиям для здоровья глаз. При наличии сахарного диабета зрительные функции начинают страдать только по прошествии нескольких лет, когда диабетическая ретинопатия переходит во вторую и третью стадии. Вот какие симптомы при этом наблюдаются:
- «мушки» в глазах — помутнения, особенно заметные на светлом фоне;
- размытость изображения, двоение;
- неправильное восприятие формы и размеров объектов, их цветности, искривление прямых линий;
- появление «молний» и вспышек в глазах;
- в поле зрения появляются скотомы, или слепые участки, то есть выпадают фрагменты видимой картинки.
У больных сахарным диабетом, по сравнению со здоровыми людьми, риск полной потери зрения выше в целых 25 раз! Не зря диабетическая ретинопатия стоит на втором месте по причинам слепоты в мире. Это также один из основных факторов, приводящих к инвалидности и потере зрения среди населения в наиболее трудоспособном возрасте — от 25 до 65 лет.
Снижение остроты зрения при диабетической ретинопатии происходит по трем основным причинам.
- Из-за макулярного отека или ишемии макулы страдает центральное зрение.
- Кровоизлияния в сетчатку или стекловидное тело способствуют резкому ухудшению резкости зрения. Обычно такое состояние наступает при пролиферативной ретинопатии.
- Разрастание и сокращение соединительной ткани приводит к отслойке сетчатки, в результате чего наступает потеря зрения.
Раковый «квартет»: кошмар для ипохондрика
Чаще всего первыми признаками рака называют следующие:
- снижение массы тела без видимой причины;
- утомление, слабость, упадок сил;
- бледность кожи, выпадение волос, ломкость ногтей;
- небольшие колебания температуры тела.
Все эти признаки действительно свойственны злокачественным опухолям, но также и многим другим заболеваниям и состояниям, которые, в части случаев, не причиняют вреда не только жизни, но и здоровью.
Например, первый симптом — быстрое похудение, а также второй — слабость, усталость и снижение работоспособности — многие из нас испытывают в период цейтнота на работе, когда в стремлении дожить до отпуска в ход идут литры кофе и другие стимулирующие приемы. То же самое часто возникает весной или осенью, когда для хорошего самочувствия резко не хватает солнечного света и тепла, особенно в северных городах нашей страны. Гиповитаминоз, стресс добавляют свою лепту в копилку плохого настроения и отнимают килограммы.
Более серьезными причинами этих симптомов могут быть какие-либо хронические заболевания, в том числе депрессия. Резкое падение массы тела может быть ранним признаком диабета 1 типа или заражения кишечными паразитами.
Отличить раковую кахексию — именно так называется потеря веса при злокачественных новообразованиях — от других видов похудения достаточно сложно, однако она имеет следующие признаки:
- потеря массы тела на 5% от исходной за 6 месяцев (для человека весом 80 кг это около 4 кг за полгода);
- потеря массы тела на 2%, если исходный ИМТ был меньше или равен 20.
Характерный признак раковой кахексии — разрушение мышечной ткани, которое может происходить даже при сохранении жирового слоя. Это неизбежно приводит к мышечной слабости, изменению контуров тела в тех местах, где жировая ткань обычно не сильно выражена. Например, значительно худеют плечи и руки. Кроме того, раковая кахексия, как правило, сопровождается снижением аппетита вплоть до анорексии.
Третья группа признаков из тревожного «квартета» — бледность кожи, выпадение волос и ломкость ногтей, в сочетании со слабостью и вялостью являются классическими симптомами анемии — снижения эритроцитов или гемоглобина в крови. Такое состояние действительно характерно для развернутой стадии рака, когда в результате интоксикации, метастазов в костный мозг или постоянного кровотечения из опухоли меняется состав крови. Однако в этот период, как правило, есть уже более явные признаки онкологии. Сама же по себе анемия часто встречается, например, у здоровых молодых женщин с обильными менструациями, может быть врожденной особенностью или результатом других хронических заболеваний.
Последний признак — изменение температуры тела является самым непостоянным. Среди онкологических заболеваний температурной реакцией чаще всего сопровождаются болезни крови: лейкозы и лимфомы. Однако и у здорового человека температура колеблется в течение дня, зависит от физической активности, состояния нервной системы и количества гормонов в крови. Повышение температуры тела до 37,5 оС бывает, например, во время сильного волнения. Небольшие колебания температуры характерны для ранних сроков беременности, повышенной функции щитовидной железы и др.
Таким образом, описанный выше «квартет» симптомов не является специфическим для онкологических заболеваний и не обязательно означает, что у вас рак. Но если эти симптомы беспокоят вас длительно, и самочувствие не улучшается в течение нескольких недель — это повод обратиться к врачу для дополнительной диагностики.
Профилактика
Чтобы избежать этого опасного заражения, следует прибегнуть к ряду профилактических мер. Это убережет вашего ребенка от столбняка. Первые меры должны предпринять мать еще во время беременности. Для данных целей женщине ставится прививка. Это позволит выработать иммунитет у новорожденного против смертельных инфекций.
Еще с самых ранних лет жизни стоит соблюдать правила гигиены и вовремя обрабатывать раны, порезы, укусы на теле малыша. Необходимо запастись зеленкой, перекисью водорода, йодом и пластырями. Даже самая незначительная ссадина должна быть обработана. Особенно, если травму ребенок получил во время игр на улице. Если порез или травма глубокая, то обязательно посетите врача. Возможно, с целью профилактики он выпишет медикаментозные препараты.
Внимательно следите за тем, чтобы ребенок во время прогулок не контактировал с животными. Особенно это касается бродячих собак, так как их укусы чаще сопровождаются столбнячной инфекцией.
Оптимальной профилактической мерой является все же вакцинация. Поэтому не стоит пренебрегать рекомендации наблюдающего педиатра.
Профилактика
Энцефалопатия – сложное заболевание. Не существует четкой методики, позволяющей предупредить ее появление и устранить все факторы риска. Врачи рекомендуют придерживаться следующих правил:
- обеспечить себе полноценный режим дня с чередованием труда и отдыха, полноценным ночным сном;
- минимизировать стрессы;
- правильно и сбалансировано питаться, не допускать переедания и избыточной массы тела;
- обеспечить достаточное поступление витаминов и микроэлементов;
- отказаться от курения, наркотиков, алкоголя;
- в умеренном количестве (не профессионально) заниматься спортом;
- своевременно выявлять и лечить хронические заболевания: гипертонию, сахарный диабет, атеросклероз;
- обращаться к врачу при первых признаках неблагополучия.
Лечение столбняка у человека
Эффективно лечить столбняк можно лишь в специализированном медицинском учреждении. Подвергать больного ребенка или взрослого лечению в домашних условиях будет большой ошибкой, так как кустарными методами снизить объем токсина невозможно.
Тактика лечения начинается с серии уколов сыворотки против столбняка вокруг повреждения, сквозь которое инфекция проникла внутрь. Далее заживающую рану хирургически вскрывают и обрабатывают той же сывороткой.
От своевременности таких лечебных процедур зависит скорость снятия признаков болезни, так как при таком лечении популяция спор уменьшается, что уменьшает количество вырабатываемого ими яда.
Следующий лечебный этап заключается в применении препаратов, способствующих заживлению вычищенного разреза.
Задачи, которые ставятся при лечении столбняка:
- Борьба с возбудителем в месте входа путем глубокой санации и аэрации,
- Ввод сыворотки, которой подавляется столбняк. Благодаря этому подавляются сильные судороги, способные нанести вред человеку,
- Симптоматическое лечение с целью поддержать наиболее пострадавшие от нестабильной центральной нервной системы органы и системы,
- Профилактика тяжелых последствий,
- Стимуляция собственных защитных сил организма за счет здорового питания, приема витаминов и иммуностимулирующих средств,
Врач, занимающийся лечением при столбняке, должен периодически контролировать состояние больного. В особенности это касается детей, самочувствие которых способно быстро осложниться. Нередко даже взрослый пациент со столбняком не способен сам питаться, поэтому ему нужно вводить пищу специальным зондом.
После заражения и успешного лечения, человек также остается подвержен столбняку. Гарантировать отсутствие любых проявлений при следующем заболевании может только периодическая вакцинация. Прививку нужно ставить раз в 10 лет.
К каким докторам следует обращаться если у Вас Блефарит у детей:
Педиатр
Офтальмолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Блефарита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.





