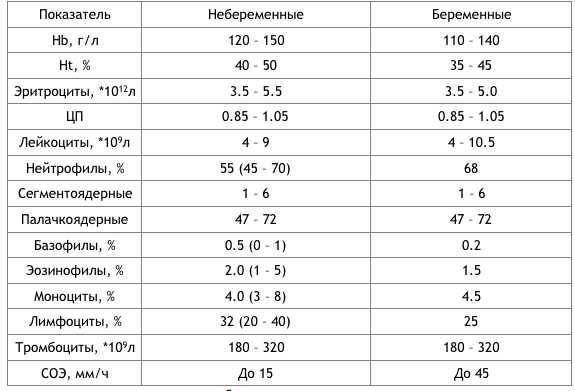
SQLITE NOT INSTALLED
Пуповина: история и современные исследования
В стародавние времена в перерезании пуповины было больше магического смысла, чем медицинского. По представлениям наших предков, младенец являлся в «Этот мир» из «Того», потустороннего, и пуповина связывала его с «Тем» миром. Неудивительно, что прерыванию этой связи придавалось такое значение.
Для перерезания использовались разные предметы, от острого камня или топора до перегрызания зубами. Перегрызание практиковалось не столько от неимения подходящих инструментов, сколько для «профилактики» грыжи. Симпатическая магия в действии, как говорится. Грыжу — грызть. С точки зрения бытовавших тогда суеверий и верований это выглядело вполне логично.
Но нас больше интересует не способ перерезания пуповины, а время, которое проходило между появлением ребенка на свет и этим моментом.
Так вот: с прерыванием последней связи новорожденного с детским местом не спешили, как правило. Как минимум, повитуха дожидалась, чтобы в пуповине прекращалась пульсация. Только после этого пуповину перевязывали на расстоянии трех пальцев от живота младенца, используя для этого льняные, конопляные волокна или прядь материнских волос. Потом перерезали или перегрызали.
Но в некоторых местностях плаценту клали в миску и подвешивали над колыбелью младенца, не пережимая и не перерезая пуповины, до следующего восхода солнца или до тех пор, пока она сама не отпадет. Чаще всего это происходило на 6 день. Не очень понятно, как избегали отравляющего действия продуктов распада плаценты. Но младенческая смертность недаром была так высока в те времена.
Сегодняшние исследования отчасти подтверждают наличие рационального зерна в позднем перевязывании пуповины. Всемирная организация здравоохранения (ВОЗ) рекомендует не спешить прерывать связь новорожденного с детским местом, по крайней мере, в течение нескольких минут.
Забор пуповинной крови — его условия
Если для роженицы важно собрать пуповинную кровь для ее дальнейшего хранения, то делать это необходимо только в первую минуту жизни малыша. Все другие критерии отсчета времени не сработают
В прессе сегодня много спекуляций о том, что большая часть пуповинной крови должна перейти к ребенку. Но это бездоказательно. Малыш не теряет кровь через перерезание пуповины. Подтверждает это то, что, как и было сказано выше, в течение 30-ти секунд жизни новорожденный самостоятельно может обеспечить себя кислородом через малый и большой круг кровоснабжения.
Пуповина пульсирует 3-5 минут, и если роженица хочет, чтобы уже в этот период она была перевязана, то нет надобности дожидаться ее полной остановки, которая может продлиться до 20-30 минут.
Если мама хочет сохранить пуповинную кровь, которая в замороженном виде может храниться много лет, и по исследованиям современных медиков являет собой материал, который послужит в лечении злокачественных заболеваний, а также хронических аутоиммунных(диабет, рассеянный склероз, болезнь Крона и тд), если таковые случатся, то сохранить эту кровь ей помогут пуповинные банки, которые могут более детально рассказать о том, как этого добиться через забор первой крови в первую(!) минуты жизни малыша.
→
→
→
Предостерегающая примета
Уже много веков из уст в уста передается народное поверье: во время беременности нельзя заниматься никаким видом рукоделия, связанного с нитками. Это приводит к тому, что может произойти обвитие пуповины вокруг шеи ребеночка или же на пуповине появятся узлы.
Это одна из немногих примет, которая имеет под собой обоснование. Корни этого поверья тянутся из далекого прошлого, когда родильных домов не было и роды принимали повивальные бабки, а не акушерки. У многих женщин рождались детки с обвитием пуповины. Из-за неопытности бабок-повитух ребеночек умирал. Чтобы оправдать свои ошибки, повивальные бабки говорили, что женщина во время беременности много занималась рукоделием: плела кружева, вязала, шила, вышивала. Вот так и накликала на ребеночка такую беду.
Популярные вопросы
Провели биопсию шейки матки и убрали довольно таки большой участок . Во время проведения данной процедуры врач сказала что там у меня даже не кровило это хорошо или плохо? Или это особенность организма или на столько глубоко поражен эпителий шейки матки. Диагноз дисплазия cin 2 3. Помогите, пожалуйста, разобраться в этом.
Кровотечение из раневой поверхности не говорит о характере процесса на шейке матки. Вам следует дождаться результата гистологического анализа и выполнять рекомендации в послеоперационном периоде. С целью скорейшего заживления можно дополнительно воспользоваться гелем Гинокомфорт с экстрактом мальвы по 1 дозе до 1 месяца 1 раз в день
У меня обнаружили эрозию шейки матки, первый гинеколог не дала мне заключение. Это я узнала от второго гинеколога (первый гинеколог сказала прижигать, второй после родов). Соскоб из цервикального канала выявил (1) HPV 31 q 1.8×10*6 HPV 31 в y.e Hybrid Capture 12; (2) HPV 58 q 1.0×10*5 HPV 58 в y.e Hybrid Capture 0.66 Контроль взятия материала 2.0х10*5. и еще пока выявлено 2-а инфекционных заболевания: Mycoplasma sp. (родовой); Gardenella vaginalis. Вопрос: нужно сделать трансвагинальное УЗИ. Когда его лучше делать? Какие анализы сдавать? Мне 28 лет детей нет, очень хочу родить. В Вашем случае необходимо начать с противовоспалительной терапии по поводу микоплазмоза, гарднереллеза и носительства Вируса Папилломы Человека. После чего выполнить кольпоскопию, сдать анализ на онкоцитологию. По их результатам принимать решение о необходимости лечения эрозии шейки матки до родов. УЗИ в такой ситуации не выполняется.
Что такое пересечение?
Пересечение (перерезание) пуповины врач выполняет с помощью ножниц и иного инструментария. Первоначально он накладывает на канатик клеммы и зажимы, которые препятствуют кровотоку по сосудам. По крови, взятой из пупочной вены в это время, можно определить резус новорожденного.
Различают несколько способов пересечения:
- Немедленное. Производится сразу после появления ребенка на свет, лишает его до 50% крови.
- Отсроченное. Происходит в течение 30–180 секунд, когда идет пульсация.
- Физиологическое. После достижения определенного объема крови в организме ребенка артерии и вены закрываются самостоятельно. Физиология пережатия не подчиняется времени, контролируется иными обстоятельствами.
Заболевания послеродового периода
Обязательно обратитесь к врачу, если у вас:
- болезненные уплотнения в груди и высокая температура тела — это симптомы лактостаза или мастита;
- боль в месте разреза промежности и появление выделений с неприятным запахом — это признаки инфицирования или расхождения швов;
- сильное (со сгустками алого цвета) кровотечение из влагалища — один из симптомов маточного кровотечения;
- неприятно пахнущие выделения из влагалища вместе с высокой температурой и ознобом могут говорить о наличии воспалительного процесса в матке;
- появление горячих, красных, болезненных, припухших участков на ногах — симптомы начинающегося тромбофлебита.
1
Консультация терапевта в МедикСити
2
Консультация флеболога в МедикСити
3
Проктология в МедикСити
Как правило, родившей женщине может быть необходима помощь сразу нескольких врачей, помимо гинеколога. При необходимости терапевт поможет скорректировать общее состояние мамы, проктолог даст рекомендации в случае обострения геморроя, а флеболог подскажет, как предупредить варикоз.
Эпидемиология/Этиология
Существуют несколько
теорий о происхождении дисфункции лонного сочленения:
На ранних сроках
беременности желтое тело продуцирует большое количество гормона релаксина и
прогестерона. С 12-й недели данную функцию берут на себя плацента и
децидуальная оболочка матки. Релаксин расщепляет коллаген в крестцово-подвздошных
суставах, вызывая размягчение тканей. Похожим эффектом обладает прогестерон.
Однако нет никакой корреляции между уровнем релаксина и степенью дисфункции
лонного сочленения. Норвежское исследование показало, что генетическая
предрасположенность к ДЛС возможно вызвана нарушениями секреции релаксина.
Может показаться, что расслабление связочного аппарата прямо указывает на
наличие гормональной подоплеки заболевания. Однако достаточного количества
данных, подтверждающих эту теорию, нет.
К другим факторам,
приводящим к ДЛС, относятся физически изматывающая работа во время
беременности, а также патологическая усталость, плохая осанка и недостаток
физической нагрузки. Также определенную роль могут сыграть лишний вес,
многоплодная беременность, беременность в старшем возрасте, тяжелые роды в
анамнезе, а также плечевая дистоция.
Эффективное
приспособление суставов к определенной нагрузке требует адекватной компрессии
суставов и скоординированных усилий мышц и связок. Это – залог эффективных
реакций суставов на изменяющиеся условия. Во время беременности связки и мышцы
становятся более слабыми и не могут выполнять свои функции, как они делали это раньше.
В результате изменяется наклон таза, что приводит к позвоночно-тазовой нестабильности,
чаще всего проявляющейся в дисфункции лобкового симфиза.
Если коротко, то
причины этой нестабильности – гормональные (влияние гормона релаксина),
метаболические (обмен кальция), биомеханические (нагрузки при беременности и
физические упражнения), слабо развитые мышцы, состав тела (вес), анатомические
и генетические вариации.
- Тазовое дно состоит из трех слоев мышц. К поверхностному слою, который иннервируется срамным нервом, относятся луковично-пещеристая мышца, седалищно-пещеристая мышца, поверхностная поперечная мышца промежности и наружный сфинктер прямой кишки.
- Глубокий слой – это мочеполовая диафрагма, она также иннервируется срамным нервом. Сюда относятся сфинктер мочеиспускательного канала, мышца-сжиматель мочевого пузыря, уретровагинальный сфинктер и глубокая поперечная мышца промежности.
- Тазовую диафрагму составляют следующие мышцы: мышца, поднимающая задний проход (лобково-копчиковая мышца, она же лобково- простатическая, лобково-влагалищная, лобково-анальная, лобково-ректальная, подвздошно-копчиковая), копчиковая мышца, грушевидная мышца и внутренняя запирательная мышца. Данные мышцы иннервируются крестцовыми корешками спинного мозга (S3-S5).
Функция мышц
тазового дна – поддержка органов, лежащих на нем. Сфинктеры (анальный и
мочеиспускательный) позволяют сознательно контролировать кишечник и мочевой
пузырь. Благодаря этому мы можем сознательно контролировать выделение кала или
фатуса, а также мочи.
При сокращении мышцы тазового дна способны приподнимать внутренние органы и сжимать отверстия сфинктеров влагалища, ануса и уретры. При расслаблении мышц тазового дна возможно подтекание мочи и бесконтрольное выделение кала. Беременность изменяет работу указанных мышц, а также их функцию.
Профилактика железодефицитной анемии
Исследования показали, что при раннем (в течение 60 секунд) зажиме пуповины более вероятно развитие у младенца железодефицитной анемии, так как часть крови остается в плаценте. Если зажим накладывают не сразу, а через несколько минут, кровь из плаценты может поступать в организм новорожденного. И это позволяет избежать дефицита железа, которым страдают многие младенцы, на протяжении нескольких месяцев.
Особенно важно это для детей, родившихся раньше срока. Позднее перерезание пуповины заметно снижает риск развития многих опасных осложнений, которые часто грозят недоношенным детям
Но и родившимся в срок, здоровым детям, сохранить связь с плацентой еще несколько минут после рождения совсем не вредно.
Во время родов в плаценту «выдавливается» до 150 мл крови плода, а это почти половина всего объема. Возвращение крови помогает заполнить легочный круг кровообращения и обеспечить хорошее кровоснабжение внутренних органов, включая кишечник, почки, печень.
Еще один аргумент в пользу перерезания пуповины после прекращения пульсации: так меньше риска занести инфекцию. Кровеносные сосуды уже спадаются, кровоток прекращается, опасность переноса бактерий почти отсутствует.
Чтобы кровь из плаценты поступала в кровеносную систему малыша, его нужно подержать или ниже уровня, на котором расположена плацента, или уложить его на живот или грудь матери. Второй вариант не только более удобен, но и способствует формированию тесной связи матери с только что появившимся на свет ребенком. Исследования ученых из Eunice Kennedy Shriver National Institute of Child Health and Human Development показали, что расположение ребенка не оказывает существенного влияния на объем крови, поступающей из плаценты.
Особенности ЭКО и роды
Многие женщины ошибочно полагают, что после ЭКО естественные роды невозможны, но это не так. Помимо классического протокола искусственного оплодотворения, существует еще несколько видов этой медицинской технологии, где вмешательство извне сведено к минимуму, например:
- ЭКО с минимальной стимуляцией – схема сходна с классическим ЭКО, когда естественную овуляцию подавляют, способствуя гормональными препаратами созреванию яйцеклетки, при этом дозировки лекарств сведены к минимуму;
- ЭКО в естественном цикле – при такой методике гормональные средства не используют вообще. Врачи отслеживают овуляцию и, как только фолликул созреет, путем пункции забирают яйцеклетку. Оплодотворение проходит в лабораторных условиях, эмбрион подсаживают в полость матки. Фактически данный тип протокола максимально приближен к естественному процессу зачатия, но он показан небольшому числу пациенток;
- ЭКО в контролируемом естественном цикле – применяется только один вид гормоносодержащих препаратов. Схема аналогична протоколу с минимальной стимуляцией.
Перечисленные виды ЭКО дают минимальную гормональную нагрузку на женский организм, но применяться они могут далеко не у всех пациенток. Решение о наиболее эффективном способе ЭКО в данном конкретном случае принимается лечащим врачом на основании результатов комплексной диагностики.
Выбор – кесарево сечение или естественные роды – при беременности после ЭКО не зависит от самого протокола: методику родовспоможения определяют исходя из совсем других факторов.
Когда надо действовать быстро: рождение близнецов, асфиксия, резус-конфликт
Когда рождаются близнецы, поздний зажим пуповины можно осуществлять только у последнего из родившихся детей. Первому придется отделяться от детского места сразу, без промедления.
Ранний зажим практикуется также в случаях осложнений, требующих немедленного проведения реанимационных мероприятий: при асфиксии, сложного обвития пуповиной и т. д. Хотя ведутся разработки методов проведения реанимации, позволяющие не перерезать пуповину сразу, и результаты уже есть.
Еще одной причиной, требующей быстрого прерывания связи ребенка с материнским организмом, является риск развития конфликта по резусу и группе крови. О вероятном риске обычно известно заранее, так как женщина во время беременности сдает анализы на наличие антител. Если последние обнаруживаются, то пуповину зажимают сразу, чтобы материнская кровь не попала в организм ребенка и не вызвала осложнений.
Пульсация пуповины при рождении ребенка
После того, как кроха появится на свет, пуповина перерезается не сразу. Нужно дождаться прекращения ее пульсации (примерно 3-5 минут)
Это важно для завершения кровотока между плацентой и ребенком. Доказано, что раннее пережатие пуповины (до прекращения пульсации) может стать причиной недостатка железа у новорожденного младенца.
При рождении ребенка в состоянии асфиксии (нерегулярное дыхание и сердцебиение или их отсутствие) пуповина пересекается сразу. Это необходимо для того, чтобы как можно скорее начать реанимационные мероприятия. Бывает так, что ребенок не дышит, и врач не слышит у него сердцебиений, но при этом отмечалась пульсация пуповины при его рождении. Такой младенец считается живорожденным, и его можно спасти. Проведение комплекса реанимационных мероприятий у него обязательно.
Особое значение
Пуповина в понимании наших предков не просто физически связывала новорожденного с матерью. Люди считали, что только что родившийся младенец все ещё принадлежит потустороннему миру, откуда явился на этот свет. И чтобы окончательно «перетащить» его в этот мир, необходимо было провести ряд манипуляций, которые начинались с обрезания пуповины, магической нити, связывавшей человека с матерью, домом, родной землей.
В пособии «Русский север. Этническая история и народная культура. XII-XX Века», выпущенном Институтом этнологии и антропологии им. Н.Н. Миклухо-Маклая, говорится: «Одной из главных обязанностей повитухи было совершение необходимых действий с последом и пуповиной. Эти действия – яркий пример типичного для родовспоможения сочетания эмпирических знаний и иррациональных представлений, в данном же случае убеждения в существовании… между последом и пуповиной и новорожденным и роженицей не только реальной, но и магической связи».
Как меняется шейка матки после родов?
Сразу после рождения малыша (в первые 2-3 часа) шейка матки сглажена, а диаметр раскрытия зева шеечного канала составляет около 10 см. На протяжении первой недели он постепенно сужается до 3-4 см и принимает форму цилиндра, а на десятый день после родов шейка матки слегка приоткрыта и пропускает только кончик пальца. Если восстановление идет нормально, к концу первого месяца отверстие шеечного канала приобретает форму щели. Это главное отличие рожавших женщин от нерожавших, у которых зев цервикального канала представляет собой точечное или округлое отверстие.
Сразу после рождения малыша (в первые 2-3 часа) шейка матки сглажена, а диаметр раскрытия зева шеечного канала составляет около 10 см.