SQLITE NOT INSTALLED
Какие бывают разновидности болезни?
Орган слуха состоит из трёх областей, соответственно воспаления подразделяют по их локализации.
Наружный отдел достаточно редко становится объектом распространения каких бы то ни было воспалений. Чаще наружный отит развивается из-за фурункулов, экземы, угрей. Сквозняки и переохлаждения так же могут стать провоцирующим фактором. В таком случае мы говорим о точечной форме заболевания. Когда происходит поражение значительной области ушной раковины, мы говорим о диффузном воспалении. Наружные воспаления протекают относительно легко, потому что видны невооруженным взглядом, сразу проявляют себя и быстро диагностируются. Но существует опасность, что инфекция попадёт во внутренние отделы уха, поэтому проводить терапию нужно своевременно, чтобы не допустить осложнения.
Чаще встречается средний отит у взрослых. При этом типе заболевания воспалению подвергаются составляющие барабанной полости
Есть множество вариаций этого диагноза, и если воспалению среднего уха не уделить внимание своевременно, риск возникновения серьёзных и даже опасных осложнений крайне велик.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25 или воспользуйтесь формой обратной связи
Записаться
Для взрослых наибольшую опасность представляет воспаление внутреннего уха (лабиринтит). Как самостоятельное заболевание оно не проявляется. Чаще оно возникает как осложнение. Такой отит сопровождается осложнениями, в результате которых слух может полностью исчезнуть. Отличительная особенность этой формы болезни – человек не испытывает боли, но ощущает сильнейшие головокружения и проблемы со слухом.
2.Какие артерии используются для шунтирования сосудов сердца?
Есть несколько типов артерий, используемых для шунтирования сердца:
- Внутренние грудные артерии – самый распространенный вариант. Исследования показали самые лучшие долгосрочные результаты трансплантации грудных артерий при шунтировании сосудов. Эти артерии находятся в грудной клетке и доступ к ним возможен через основной разрез, который делается для самой операции шунтирования. Во время пересадки артерии-трансплантаты присоединяются к коронарной артерии ниже места ее закупорки.
- Подкожные вены на ноге сначала берутся из ноги, а затем присоединяются к коронарной артерии ниже места закупорки. Предварительная операция для получения сосуда-трансплантата может быть малоинвазивной, что дает возможность обойтись минимумом рубцов и быстро восстановиться после хирургического вмешательства.
- Лучевые артерии. В нижней части плеча расположены две артерии – локтевая и лучевая. У большинства людей нормальный кровоток обеспечивается через локтевую артерию, и удаление лучевой артерии не повлечет за собой никаких побочных эффектов. Поэтому ее можно использовать в качестве трансплантата. Но возможность удаления лучевой артерии проверяется перед операцией. Например, если у пациента есть некоторые заболевания (синдром Рейно, кистевой туннельный синдром, болезненность пальцев на холоде), такой тип шунтирования не рекомендуется. Чтобы добраться до артерии, делается разрез в предплечье. Иногда после операции появляется онемение в запястье, но обычно оно постепенно проходит.
- Желудочно-сальниковая артерия желудка и нижняя эпигастральная артерия редко используются для шунтирования, но иногда такое встречается.
Сама операция коронарного шунтирования может быть выполнена методом традиционной хирургии или малоинвазивно. Исходя из состояния здоровья каждого пациента врач определит, возможно ли малоинвазивное шунтирование сосудов в данном случае.
Показания к проведению тимпаностомии
Шунтирование барабанной перепонки осуществляется при наличии гноя либо экссудата в полости уха, не поддающиеся выведению при лечении консервативными методами. Тимпаностомия выполняется при наличии следующих патологий:
- Средний отит острой формы, при условии отсутствия перфорации барабанной перепонки и выраженного болевого симптома.
- Гнойный средний отит в стадии перфорации с отсутствием возможности введения лекарственных средств, выведения гноя.
- Средний отит экссудативной формы.
- Нейросенсорная тугоухость.
- Сужение слуховой трубки.
- Наличие жидкости в полости уха.
- Баротравма.
Помимо патологических процессов в слуховом органе, серьезными показаниями к проведению шунтирования является:
- частое воспаление уха, с которым не удается справиться медикаментозными препаратами;
- снижения слуха на фоне постоянного скопления жидкости в зоне уха;
- нарушения равновесия;
- снижения слуховой функции, приводящей к отставанию в речевом развитии;
- нарушения проходимости слуховых трубок.
Целью проведения шунтирования ушей при различных патологиях является удаление скопившейся жидкости, которая мешает нормальному функционированию слуховой трубки. Процедура значительно облегчает введение лекарственных препаратов в полость среднего уха.
Показания к шунтированию барабанной перепонки
Шунтирование выполняется при скоплении в барабанной полости экссудата или гноя, который не эвакуируется при консервативном лечении и выполнении катетеризаций слуховой трубы.
Операция выполняется при:
- гнойном среднем отите – доперфоративная стадия. Выражено отсутствием отверстия (перфорации) в барабанной перепонке и развитием выраженного болевого синдрома;
- гнойном среднем отите – перфоративная стадия. Выражено отсутствием стойкой перфорации и невозможностью эвакуации гнойного отделяемого и введения ушных капель;
- экссудативном среднем отите;
- нейросенсорной тугоухости для введения лекарств.
При экссудативном отите шунтирование выполняется для эвакуации скопившегося экссудата из полости и восстановления нормальной работы слуховой трубы. Показанием служит неэффективность консервативной терапии, включающей катетеризации, продувания, лекарственные средства. Установка шунта помогает освободить полость среднего уха от экссудата и через него вводить противовоспалительные препараты. Шунт устанавливают на 2-3 месяца.
При гнойном отите операция выполняется для эвакуации гнойного отделяемого из барабанной полости и сосцевидного отростка, а также для введения лекарственных средств через шунт в полость среднего уха. Показанием служит выраженный болевой синдром на доперфоративной стадии гнойного среднего отита, либо неэффективность перфорации или парацентеза для введения лекарственных средств.
Показания к проведению процедуры
Назначение процедуры шунтирования уха
Ушными шунтами называют тоненькие трубки, с помощью которых производится пропускание воздуха в среднее ухо. Необходимость в шунтировании возникает только в том случае, если слуховая трубка не может выполнять эту функцию вследствие воспаления. Ушные шунты могут использоваться несколько раз или на протяжении продолжительного периода.
Шунтирование уха производится тем пациентам, которые имеют частые воспалительные заболевания.
Также данная процедура производится в таких случаях:
- Сужение слуховой трубы
- Баротравма
- Наличие жидкости в ухе
Очень часто данная процедура производится перед полетом в самолете. Это объясняется тем, что смена давления может произвести к разрыву барабанной перепонки
Если из-за своей неопытности или неосторожности в результате снижения давления человек получил баротравму, то им также производят шунтирование уха
Сегодня я хочу вам представить клинический случай
Ребенок отличник, хорошо учится в школе. Но в последнее время начал жаловаться матери, что не понимает, что говорит преподаватель. Если в начале не понимал определенные слова, то в последнее время становится все хуже и хуже. Начали появляться проблемы со сверстниками.
При осмотре доктор поставил диагноз экссудативный отит и назначил соответствующее лечение. На фоне лечения отрицательная динамика, поэтому была рекомендована проведение хирургического лечения. Было выявлено, что у пациента частые гнойно-воспалительные заболевания носа, аденоиды, ночной храп и затруднение носового дыхания.
При эндоскопическом осмотре носа визуализируется гнойные вегетации 3 степени, полностью закрывающие хоаны носа и блокирующие соустье внутренних слуховых труб, что являлось причиной экссудативного отита.
При отоскопии четко выслеживается экссудат за барабанной перепонкой. При темпанометрии установлен тип B.
Решено:
Проведение хирургического лечения. Шунтирование барабанной перепонки и аденотомия.
Операция проводится под эндотрахеальным наркозом, что защищает ребенка от психоэмоциаонального стресса.
Первым этапом при помощи шейвера, под контролем эндоскопа производится удаление аденоидных вегетаций. Преимуществом данного метода является то, что в отличии от классической аденотомии, хирург имеет широкий обзор на операционном поле.
Шейвер позволяет деликатно удалить аденоидные вегетации на всем протяжении и полностью разблокировать хоаны и соустья слуховых труб. Что безусловно положительно скажется в послеоперационном периоде на носовое дыхание и улучшит вентиляцию среднего уха через слуховые трубы.
Также при шейверной аденотомии травматизация минимальна, что позволяет избежать болезненность в послеоперационном периоде
Это очень важно для детей. А также применение шейвера позволяет сократить сроки пребывания в стационаре
После удаления аденоидов мы используем специальные электрохирургические приборы для предотвращения кровотечений из послеоперационной области.
Вторым этапом после аденотомии проводится установка шунтов в барабанную перепонку. Суть данной операции в том, что шунт или вентиляционная трубка в барабанной перепонке обеспечивает вентиляцию среднего уха. Позволяет пациенту самостоятельно в послеоперационном периоде закапывать лекарственные средства в ухо. А также обеспечивает отток слизи из среднего уха. Операцию можно проводить под контролем микроскопа, а также эндоскопа.
Операция прошла успешно. После операции пациент сразу отметил улучшение слуха.
Применение современных хирургических технологий позволило сократить срок пребывания в стационаре до одного дня. После операции через неделю ребенок пошел в школу. Носовое дыхание было восстановлено, слух также был восстановлен. В течение года ребенка будем наблюдать в стационаре. Каждые три месяца ребенок будет приходить на контрольные осмотры и при благоприятном условии через месяц мы удалим шунт.
Коронароангиография
Коронароангиография — рентгеноконтрастный метод исследования, с помощью которого оценивается состояние артерий сердца. Коронарография наиболее точный и достоверный способ диагностики , который позволяет решить вопрос о тактике лечения пациента в каждой конкретной ситуации, например о возможности продолжения лечения медикаментами, необходимости проведения таких лечебных процедур, как ангиопластика и стентирование или аортокоронарного шунтирования. Данная процедура является инвазивной, что подразумевает введение специального катетера в условиях операционной и может выполняться как для диагностических целей, так и для контроля состояния сосудов после уже проведенных операций.
Период реабилитации
По окончании хирургического вмешательства пациенту желательно остаться в стационаре на 2-3 дня. При отсутствии осложнений больного выписывают и он может отправляться домой. После процедуры пациент не должен чувствовать сильного дискомфорта или болевых ощущений в месте разреза. Некоторые люди в период реабилитации ощущают небольшую боль в ухе, это считается нормальным явлением в течение 2-3 дней после операции.
После наркоза у пациента может кружиться голова и наблюдаться подташнивание, поэтому рекомендован постельный режим. У людей после хирургической операции иногда наблюдается раздражительность и агрессивность, которые моментально возникают и так же быстро проходят. В результате манипуляции практически у 90% больных полностью восстанавливается слух.
Некоторые люди жалуются на то, что все окружающие звуки очень громкие. В этом случае врач назначает соответствующие успокоительные лекарства. Чтобы избежать попадания бактерий и инфекции в барабанную полость, следует защищать орган от попадания влаги и воды. Длительность послеоперационного периода варьируется от 7 дней до 1 месяца в зависимости от иммунной системы человека и выполнения всех рекомендаций специалиста.
Послеоперационный период
После завершения операции шунтирование барабанной перепонки пациент на несколько суток остаётся в стенах медицинского учреждения. При отсутствии осложнений и ухудшения самочувствия ребёнок выписывается. В большинстве случаев человек не отмечает болезненных проявлений уха после проведенной операции.
Некоторые пациенты жалуются на тошноту, слабые болевые ощущения, раздражительность, характерные для последствий действия наркоза, которые проходят в короткие сроки.
У всех пациентов отмечается полное восстановление функции слуха после проведенной отоларингологической операции. Некоторые люди испытывают слишком сильные слуховые ощущения, что легко корректируется применением медикаментозных препаратов.
Восстановительный период после шунтирования барабанной перепонки подразумевает выполнение ряда рекомендаций по уходу за оперированной зоной уха:
- Избегание купания в бассейнах и природных водоемах.
- Избегание прямого контакта ушей с водой. При купании необходимо закрыть ухо ватой, смоченной в масле.
- Во время чихания, сморкания нельзя закрывать рот и нос. Высмаркиваться следует, зажав каждую ноздрю поочередно, с минимальными усилиями.
- Регулярное посещение врача необходимо для контроля состояния полости уха.
Тактика лечения медикаментами в послеоперационном периоде
Сотрудник медицинского учреждения назначает специализированные препараты, основываясь на состоянии здоровья пациента и возрастных особенностях. Во время восстановительного периода после шунтирования ушей отоларинголог, в большинстве случаев назначает курсовой приём противовоспалительных и антибактериальных препаратов:
- «Ципромед», «Отофа» — капли направленного антибактериального действия;
- «Дексон», «Анауран», «Гаразон», «Софрадекс» — обладают эффективностью против воспаления и бактериальных клеток;
- «Отипакс», «Отинум», «Нормакс» — противовоспалительные ушные капли;
- Витаминные комплексы, стимулирующие работу иммунной системы, способствуют быстрому восстановлению.
| Препараты | Фото | Цена |
|---|---|---|
| Ципромед | От 134 руб. | |
| Анауран | От 285 руб. | |
| Отипакс | От 306 руб. | |
| Отинум | От 226 руб. | |
| Нормакс | От 146 руб. |
Лечение народными средствами
Нетрадиционные методы в восстановлении функций слуховой трубы после шунтирования используются только после согласования с квалифицированным доктором, так как самостоятельный выбор рецептов народной медицины может привести к тяжёлым последствиям для маленького организма. К наиболее безобидным и действенным средствам относятся:
- Настой из двух чайных ложек измельченного лаврового листа, стакана кипятка выдерживают три часа. Жидкость используют для промывания ушей.
- Измельчённые листья алоэ и каланхоэ оборачивают марлей и вставляют в слуховые проходы на ночь.
- Прокипячённый в стакане воды корень аира принимают по столовой ложке перед каждым приемом пищи. Отвар эффективно восстанавливает слух.
- Чайная ложка болотной герани разводится в стакане воды. Через час настой готов к употреблению. Принимается по 16 г три раза в день.
- Тампон, смоченный в глицерине и полыни, используют в качестве компресса на больную область.
- Прополис с маслом используется в качестве компресса. Необходимо смешать две части оливкового масла с одной частью спиртового прополиса.
- Чистый и сухой лист герани разминают пальцами и помещают в слуховое отверстие.
Послеоперационный период
В период реабилитации у детей, перенесших операцию, соблюдаются следующие рекомендации и ограничения:
- Запрет на купание с погружением головы в воду, особенно в открытых природных водоемах.
- Соблюдение мер безопасности при мытье в ванной – в ухо вставляется ватный тампон, смоченный маслом для водонепроницаемости. После купания он удаляется.
- При чихании запрещается закрывать рот, подавлять позыв.
- Высмаркиваться разрешается, закрывая каждую ноздрю поочередно, при этом усилие должно быть минимальным.
- Необходимо проходить регулярный осмотр у отоларинголога для контроля процесса реабилитации и состояния полости уха. При необходимости назначаются медикаменты и витаминные препараты для снятия осложнений и ускорения заживления разреза в барабанной перепонке после удаления шунта.
Показания для операции
Операция показана при следующих состояниях и болезнях:
- скопление воспалительной жидкости (экссудата) в барабанной полости;
- хронический средний отит, особенно гнойный;
- доброкачественные или злокачественные опухоли носоглотки, препятствующие оттоку секрета из барабанной полости;
- обширные аденоидные вегетации и расщелина твердого неба;
- снижение слуха вследствие длительного воспаления;
- врожденные аномалии развития, снижающие проходимость слуховой трубы;
- последствия механической травмы;
- баротравма, полученная при авиаперелете или дайвинге;
- риск разрыва перепонки;
- нейросенсорная тугоухость (лучший способ введения лекарств).
Применение шунтирования позволяет в последующем сохранить подвижность перепонки и нормальную остроту слуха.
Возможные осложнения
Несмотря на то, что тимпаностомия у детей является безопасным оперативным вмешательством, существует вероятность развития осложнений в виде:
- Ощущение сильной боли в области уха;
- Не зарастание отверстия после извлечения шунта. В таких случаях проводится пластика ушной мембраны;
- Образование рубцов;
- Воспалительный процесс;
- Выпадение шунта грозит воспалением, требующим повторения операции.
У большинства пациентов после проведения хирургического вмешательства отмечается восстановление проходимости слуховых трубок, устранение отека слизистой поверхности в полости уха. Осложнения после шунтирования барабанной перепонки встречаются достаточно редко. У детей младшего возраста последствия операции проявляются в виде ухудшения слуха и сужения слухового прохода из-за скопления жидкости, превращающейся в корочки.
Процедура шунтирования барабанной перепонки большинством пациентов переносится легко. Основной задачей проведения тимпаностомии является возвращение человеку слуховой способности, которая необходима для нормального роста и развития ребенка. Игнорирование соблюдения рекомендаций лечащего отоларинголога может спровоцировать развитие осложнений и необходимость длительного лечебного процесса.
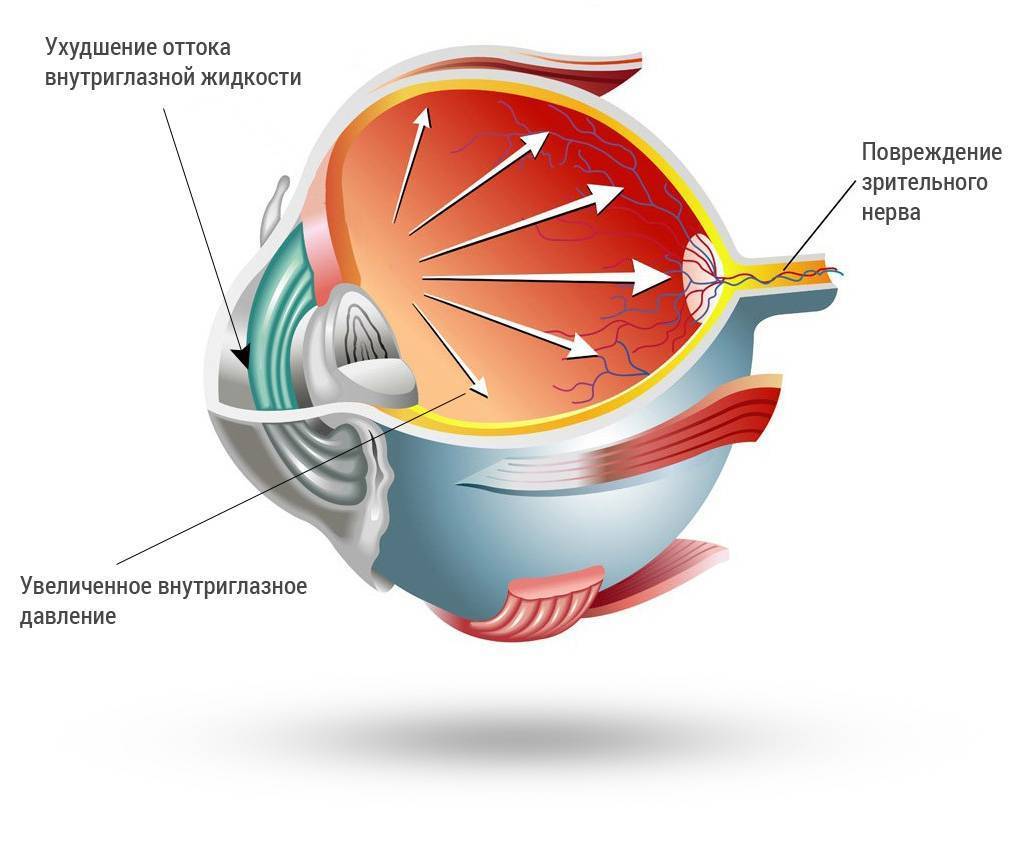
Хирургическая операция глаукомы
В медицинской практике применяют различные методы хирургического вмешательства при глаукоме, выбор конкретного способа зависит от:
- формы заболевания глаукомы;
- показтелей здоровья пациента;
- показателя внутриглазного давления;
- легкости оттока влаги.
Хирургическое вмешательство, выполняемое любым методом, проводится в специальной клинике и занимает не более 20-ти минут. Оперативное вмешательство при глаукоме направлено на удаление части трабекулярных тканей. После такой процедуры открывается сообщение между субконъюктивальной полостью и передней камерой.
Для быстрого восстановления здоровья пациента во время операции создают небольшое отверстие в районе корня радужной оболочки.
После проведения оперативного вмешательства на глаза пациента накладывают специальную повязку, которую необходимо будет носить в течение последующих 3-х дней.
В медцентре имени С.Федорова в Москве проводят высокоточную диагностику глазных заболеваний и оперативное лечение глаукомы с применением последних технологий, в том числе и лазерным методом.
Показания к шунтированию
Типаностомия назначается в тех случаях, когда гной либо экссудат в барабанной полости не может быть отведен естественным образом, а консервативное лечение не приносит эффекта.
Шунтирование назначается при следующих заболеваниях:
- cредний отит в острой форме при отсутствии сильной боли и перфорации барабанной перепонки;
- cредний отит в экссудативной форме;
- cредний отит в острой форме при наличии перфорации барабанной перепонки, но при невозможности отведения гноя и введения медикаментозных препаратов;
- попадание жидкости в барабанную полость уха;
- патологическое сужение слухового прохода;
- баротравма ушей (чаще всего – последствия авиаперелета или ныряния).
Конечной целью процедуры шунтирования у детей является удаление жидкости, гнойного содержимого или экссудата из полости уха либо введение лечебных препаратов. Шунт устанавливается на срок от 8 до 12 недель.
Диагностика Травм уха у детей:
Диагноз ставится на основании анализа клинической симптоматики, а также данных после проведения рентгенографии и компьютерной томографии черепных костей.
Проведение исследования вестибулярной функции позволяет дифференцировать продольную и поперечную трещины в начальном периоде. При продольной трещине вестибулярная функция остается практически без изменений, но слух снижается.
Продольные переломы являются более благоприятными, чем поперечные. Последние ведут к потере вестибулярной функции, стойкому снижению слуха и параличу лицевого нерва.
В тяжелых случаях вследствие травмы промежуточного нерва может наступить потеря вкуса.
Подготовка к операции
В период подготовки к операции проводится консервативное лечение. В полости среднего уха вводят сосудосуживающие, противовоспалительные и антибактериальные средства. Эти процедуры необходимы для санации (очистки) от инфекции – послеоперационная рана будет быстрее заживать и риск воспаления после операции значительно уменьшается
Одновременно улучшается проходимость слуховой трубы, что также очень важно для хорошего послеоперационного результата
Как и перед любой другой операцией, пациент должен быть полноценно обследован. В обследование входят: общий и биохимический анализ крови, анализ мочи, коагулорамма, анализ крови на инфекции (гепатит В и С, сифилис, ВИЧ), ЭКГ.
За неделю до операции пациенту противопоказано принимать лекарственные средства для разжижения крови, например, Варфарин, а также нестероидные противоспалительные препараты, такие как аспирин или парацетамол.
В случае хронических заболеваний, во время подготовки пациенту будет необходимо проконсультироваться с профильным специалистом. За 6 часов до операции больному категорически запрещается есть, пить воду и жевать жевательную резинку.
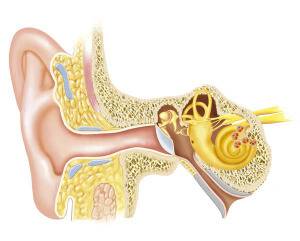
Анатомия внутреннего уха
Внутреннее ухо расположено внутри каналов и полостей височной кости, которые называются костным лабиринтом. Внутри костного лабиринта находится повторяющий его контуры и размеры перепончатый лабиринт.
Пространство между перепончатым и костным лабиринтом заполнено жидкостью – перилимфой, которая по своему составу близка к спинномозговой жидкости. Пространство внутри перепончатого лабиринта заполнено эндолимфой, и оно полностью изолировано его стенками.
Выделяют три различные по строению и функциям части внутреннего уха – преддверие, улитка и полукружные каналы. Улитка — орган звуковосприятия. Именно в ней расположены чувствительные волосковые клетки, которые дают начало слуховому нерву. Преддверие и полукружные каналы – орган равновесия.
Процедура шунтирования
В том случае, если перечисленные методы не помогают, а состояние здоровья ухудшается, назначается шунтирование уха.
Шунтирование уха – это хирургическое вмешательство с использованием специальных оптических приборов. Ее суть состоит в микроразрезе на барабанной перепонке, через которую вводится маленькая и узкая пластмассовая трубка. Через нее в барабанную область проходит воздух, поддерживающий давление.
Обыкновенно шунты производят из пластика, но в случае индивидуальной непереносимости их производят из металла или тефлона.
Шунты бывают двух видов:
- Для ограниченного по времени использования;
- Для длительного ношения.
Трубки для короткого ношения следует использовать не более одного года. Однако отличительная черта данного элемента – шунты выпадают самостоятельно.
Шунты для долгосрочного ношения больше в размерах и фиксируются в ушах специализированными ограничителями. Удаление шунт происходит с помощью врача.
Отмечается, что данную операцию проводят людям, часто летающим в самолетах. Из-за перепадов давления в ушах возникает ощущение заложенности. Для того чтобы этого избежать вводят шунты.
Еще один случай введения шунт – повреждение барабанной перепонки.
Обыкновенно шунтирование барабанной перепонки проходит при наличии гноя в ухе, которое на протяжении долгого времени не поддается медикаментозному лечению.
Специалист с помощью микрохирургического скальпеля делает небольшой надрез в области барабанной перепонки. Затем проводится эффект «засасывания» жидкости, находящаяся в ухе. Далее, в отверстие вводится ушной шунт и закрепляется специальными инструментами.
Важно, чтобы пациент во время хирургического вмешательства не двигался. Для шунтирования уха у детей проводят операцию под общим наркозом
Взрослым можно проводить под местным обезболивающим
При случае непереносимости элементов, находящиеся в составе наркоза замените его обезболивающим
Взрослым можно проводить под местным обезболивающим. При случае непереносимости элементов, находящиеся в составе наркоза замените его обезболивающим
Для шунтирования уха у детей проводят операцию под общим наркозом. Взрослым можно проводить под местным обезболивающим. При случае непереносимости элементов, находящиеся в составе наркоза замените его обезболивающим.
После операции проводится антибактериальная терапия.
Но уже через три часа пациент может покинуть медицинское учреждение и проходить дальнейшее обследование амбулаторно. Однако при случае осложнений пациент проводит в больнице до полного выздоровления.
Для профилактики и во избежание попадания бактерий в уши используются специализированные ушные капли.
Разрез обыкновенно зарастает естественным путем. Если этого не произошло, обратитесь к врачу для выполнения операции по зашиванию.
Несмотря на то, что шунтирование уха считается одной из самых безопасных операций, у больного могут возникнуть осложнения. Обыкновенно они проявляются в виде глухой боли возле уха. Однако, неприятный симптом быстро проходится.
Рассмотрим чуть более подробно этот момент. По сути шунт представляет собой трубочку малого размера, которая изготавливается из силикона, полиэтилена, керамики и прочих биоинертных материалов. При этом хирурги пользуются двумя типами шунтов:
- Гладкая трубочка.
- Шунт с фланцем.
Гладкая трубочка обычно ставится на сравнительно небольшой промежуток времени, и после выполнения своей задачи врач легко удаляет ее. Современные шунты обходятся и без этого – они просто самостоятельно выпадают по мере восстановления барабанной перепонки после шунтирования. А полностью мембрана зарастает в течение 6-12 месяцев.
Шунт с фланцем закрепляется на более продолжительное время в силу своей особенной формы. На барабанной перепонке он может продержаться до нескольких лет. Такое приспособление ставится в тех случаях, когда функциональность евстахиевой трубы невозможно восстановить. Также это актуально при нейросенсорной тугоухости для введения медикаментов.
Если процедура шунтирования выполняется в надлежащих условиях и квалифицированным специалистом, то вероятность каких-либо осложнений минимальна. Тем не менее могут быть разные ситуации. В некоторых случаях может произойти перфорация ушной мембраны, что по большей части обусловлено неправильной техникой проведения операции.
Однако некоторые осложнения могут быть и по вине самого пациента. То есть игнорирование рекомендации врача может закончиться рецидивом вследствие попадания воды в полость прооперированного уха.
Лечение аденоидов 2-3 степени у детей
Если консервативная медикаментозная терапия в сочетании с физиопроцедурами дает положительный результат, то первые две степени аденоидов можно вылечить без хирургического вмешательства. Совсем другое дело запущенная вторая или третья стадия болезни.
Симптомы аденоидов 2 и 3 степени
При переходе заболевания на вторую и третью ступени помимо выше перечисленных проявлений симптоматика пополняется следующими признаками:
- затрудненное и шумное дыхание через рот или нос;
- постоянные головные боли, нарушение памяти, вялость, потеря внимания на фоне постоянного кислородного голодания;
- сильный храп во время сна;
- боль в ушах;
- снижение слуха;
- частые воспалительные заболевания (отит, синусит, ангина, гайморит, бронхит);
- постоянный насморк сопровождается серозными выделениями;
- быстрая утомляемость, снижение аппетита и работоспособности, апатия;
- отставание в психическом и физическом развитии;
- гнусавость усиливается, появляется невнятность в произношении слов;
- «аденоидное лицо» — это изменения во внешнем виде ребенка, связанные с постоянно открытым ртом, для которого характерен неправильный прикус, а также удлинение и сужение нижней части челюсти;
- могут увеличиваться лимфоузлы;
- визуально заметно увеличение аденоидов.
Этапы лечения
- Промывание носовых ходов и удаление гнойных выделений с поверхности миндалин. Такая манипуляция должна выполняться только специалистом при помощи специализированных инструментов (носоглоточный душ). Самостоятельно запрещено проводить данную процедуру, т.к. можно загнать гной еще дальше в носоглотку, тем самым ухудшить состояние аденоидов.
- Противовоспалительное лечение каплями типа Альбуцина или Протаргола.
- Антибиотики (Маситрол, Полидекса), кортикостероиды (Назонекс, Фликсоназе, Авамис) и иммуномодуляторы (Деринат), а также гомеопатические (Тонзипрет, Синупрет), антигистаминные (Эриус, Зодак) и гормональные препараты (спрей Авамис, Назонекс).
- Физиопроцедуры (лазеротерапия, магнитотерапия, ингаляция, электрофорез, кварцевание носовых ходов и носоглотки и так далее).
В случаях, когда консервативные методы лечения не дают результата, а также появляются осложнения в виде гайморита, челюстно-лицевой аномалии, апноэ, синусита и отита в дело вступает хирургия. Последние исследования доказали, что миндалины играют важную роль в работе иммунной системы. Поэтому современные врачи рекомендуют перед операцией по удалению аденоидов попробовать стандартную процедуру лечения.
Существует два основных вида аденотомии:
- классическая, когда после местного обезболивания через ротовую полость вводиться хирургический инструмент, а затем удаляются увеличенные ткани аденоидов;
- эндоскопическая, когда под общим наркозом в носовую полость помещается трубка с камерой (изображение выводится на монитор) и при помощи специального инструмента разросшиеся ткани измельчаются и выводятся наружу отсосом.
Важным предоперационным этапом является подготовка. Пациент должен пройти соответствующие исследования (сдать общий и биохимический анализ крови, мочи, сделать коагулограмму, рентгенограмму или томограмму носовых пазух), а также получить заключение врачей, о том, что у него нет воспалительных заболеваний или других недомоганий в острой фазе.
С чем связано появление симптомов болезни Меньера
Появление симптомов связано с увеличением количества эндолимфы. Эндолимфа, увеличиваясь в объёме, растягивает стенки перепончатого лабиринта. Такое состояние называется эндолимфатический гидропс или водянка лабиринта. Поскольку перепончатый лабиринт имеет множество чувствительных рецепторных зон во всех трех отделах, то их раздражение приводит к появлению симптомов заболевания.
Болезнь Меньера в настоящее время не изучена полностью, поэтому есть несколько теорий, откуда берется избыточное количество эндолимфы:
- проникновение жидкости из плазмы крови через сосудистую стенку капилляров;
- проникновение жидкости из перилимфы через стенку перепончатого лабиринта;
- нарушение механизма продукции и абсорбции (всасывания) эндолимфы;
- накопление в эндолимфе ионов и веществ с большим молекулярным весом, что приводит к увеличению осмотического давления;
- недостаточность объема перилимфы.
Что такое миринготомия, пapaцeнтeз, тимпанотомия?
Все это разные названия хирургической операции, суть которой – прокол барабанной перепонки, извлечение вредного содержимого из барабанной полости, образовавшегося там из-за воспаления. Сквозной разрез обеспечивает свободный выход скопившейся в среднем ухе жидкости, после чего человеку становится значительно лучше, а боль отступает.
Вмешательство связано с определенными сложностями. Длительно протекающий воспалительный процесс утолщает перепонку, и в ней бывает трудно сделать маленький сквозной прокол. Операция обычно назначается детям, ведь они болеют отитом чаще взрослых из-за возрастных особенностей анатомии слуховой трубы.
Открытоугольная глаукома операция
При открытоугольной глаукоме операция проводится в тех случаях, когда консервативная терапия не принесла ожидаемых результатов. По сравнению с закрытоугольной, такой вид глаукомы поддается лечению, в том числе, и хирургическим путем, гораздо легче.
Основная задача, которую преследуют при хирургическом вмешательстве состоит в формировании новых каналов оттока водянистой жидкости. При некоторых видах оперативного лечения открывают старые протоки для движения внутриглазной жидкости.
У пожилых людей с набором хронических заболеваний существует риск того, что дистрофические процессы продолжаться, вследствие чего понадобиться повторная операция.
Самые сложные офтальмологические операции путем обычной или лазерной микрохирургии выполняют специалисты медицинского центра имени С. Федорова в Москве. К услугам пациентов комфортные условия, отсутствие очередей, современные медицинские технологии и доступные цены.
Если возникли проблемы со зрением — не медлите с походом к врачу, обращайтесь в наш медцентр в Москве. Опытные специалисты проведут комплексную диагностику и подберут эффективный метод лечения.







