SQLITE NOT INSTALLED
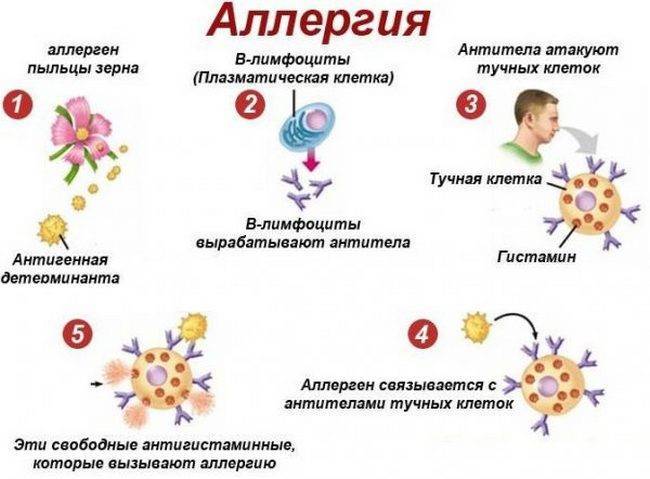
Что такое аллергия
Это патологическая реакция организма на различные вещества (белковой природы), которые в норме находятся в окружающей среде, у здоровых людей не приводят к болезненным состояниям.
В последние годы частота и тяжесть аллергических реакций значительно увеличивается. Распространение этого заболевание похоже на эпидемию, в настоящее время до 30% жителей развитых стран страдают от различных форм этой болезни. Также растет частота атипичных форм диагностировать которые достаточно сложно.
К основным причинам ухудшения ситуации относят:
- Пищу с большим количеством консервантов, химических красителей.
- Малоподвижный образ жизни.
- Стрессовые состояния.
- Плохую экологическую обстановку.
- Климатические изменения.
Проявления аллергических реакций очень разнообразны, от нетяжелых, но снижающих качество жизни (ринит, коньюктивит, дерматит) до быстро развивающихся форм, которые могут стать причиной летального исхода:
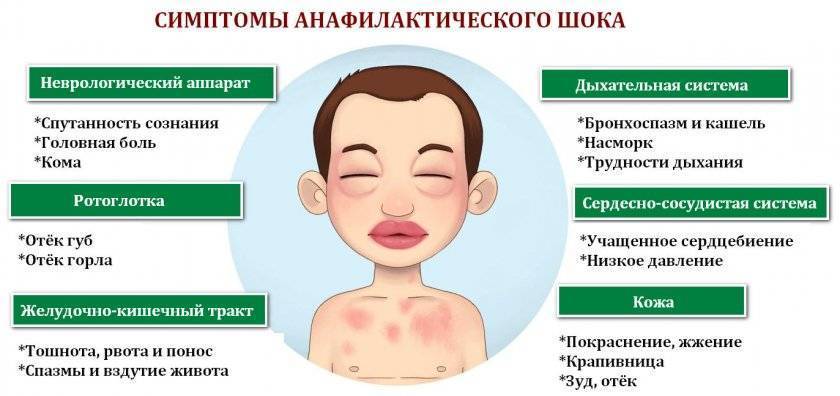
- Отек Квинке. Локальный отек различных частей тела, если развивается в области шеи может привести к удушью.
- Бронхоспазм. Сужение бронхов, развитие бронхиальной астмы, приступов удушья.
- Анафилактический шок. Сопровождается резким снижением артериального давления, нарушениями работы сердца и внутренних органов.
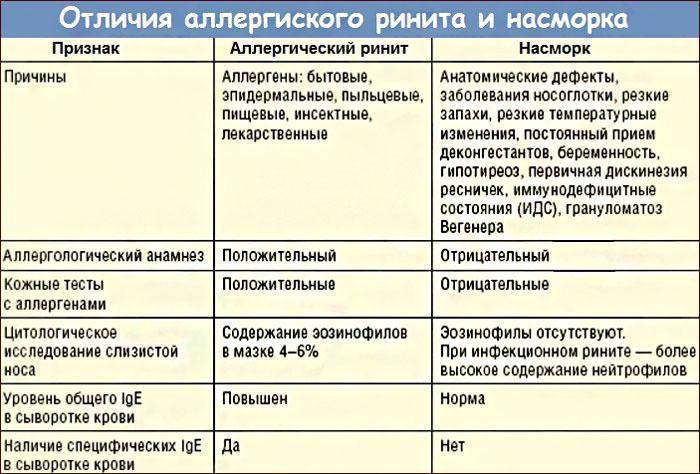
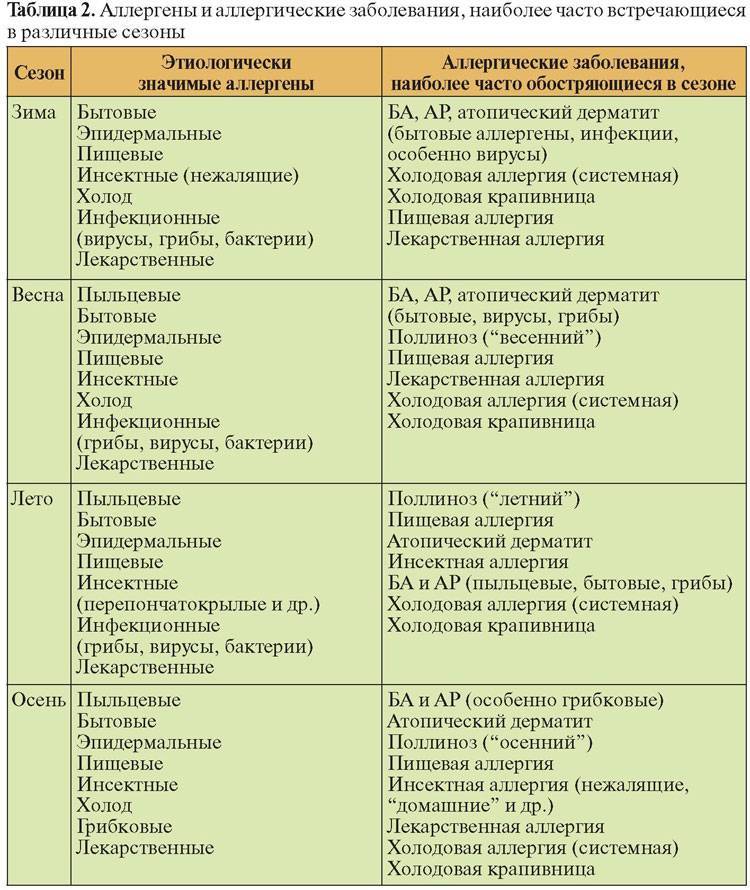
Аллергия бывает сезонная и круглогодичная. Сезонная возникает при наличии реакции на пыльцу растений, круглогодичная – на аллергены, контакт с которыми происходит постоянно (бытовая пыль, споры грибков, вещества пищи).
Специалисты прогнозируют дальнейший рост числа больных, страдающих от различных форм аллергии, а также увеличение числа атипичных аллергических реакций.
Т4 свободный
Это активная часть важнейшего гормона щитовидки — тироксина. Она находится в кровяном русле и не связывается с белками. Эта гормональная фракция отвечает за метаболические процессы, то есть оказывает влияние на каждую клетку организма. Усиливая обменные процессы, происходит повышение тепловой продукции и потребление О2 каждой тканью. Повышается нужда организма в витаминах, вследствие чего происходит стимуляция выработки витамина А в печени.
Т4 свободный также отвечает за снижение холестерина в кровеносных сосудах, благодаря чему предотвращается формирование холестериновых бляшек, их отрыв и развитие инфаркта, что является жизненноугрожающим состоянием. Гормон ускоряет обменные процессы, повышает экскреция кальция с мочой, активирует обмен костной ткани, особенно — костную резорбцию. Он отличается благоприятным хронотропным и инотропным действием на сердечной деятельности, а также оказывает стимулирующий эффект на ретикулярную формацию и кору ЦНС. Помимо этого, он оказывает благоприятный эффект на дыхательной и репродуктивной функции, способствует нормализации психического состояния.
Т3 общий
Биологическая активность Т3 в несколько раз больше, чем у Т4. Определенная часть трийодтиронина синтезируется в щитовидке, но большинство создается после дейодирования ториксина из внешней среды. Большинство циркулирующих гормонов связывается с плазменными белками (примерно 99%). Гормон отвечает за регулировку теплопродукции, стимуляцию костного роста, выработку половых гормонов и витаминный метаболизм. В детском возрасте Т3 контролирует рост и развитие ЦНС. Помимо этого, данные гормоны щитовидки способствуют предотвращению формирования атеросклеротических бляшек, снижению уровня холестерина, ускорению белкового обмена.
Если щитовидка не способна синтезировать достаточную концентрацию тироксина или производится низкое количество тиреотропного гормона для её стимула, у человека возникают клинические признаки гипотериоза. Они страдают от резкого набора веса, сухости кожных покровов, повышенной утомляемости и неспособности выдерживать длительные физические нагрузки. Больные отмечает чрезмерную чувствительность к низким температурам, а у женщин возникают сбои в менструальном цикле. Если свободный Т3 вырабатывается в избытке, то происходит усиление всех обменов веществ. В результате этого возникает гипертиреоз, при котором наблюдается увеличение частоты сердечных сокращений, похудение, нарушение сна, тремор верхних конечностей, гиперемия слизистой оболочки глаз, отеки на лице. Сдать анализ Т3 вы можете в клинике medart в удобное для вас время.
Анализ на С-реактивный белок
С-реактивный белок (СРБ) – очень чувствительный элемент анализа крови, который быстро реагирует даже на мельчайшее повреждение ткани организма. Присутствие С-реактивного белка в крови является предвестником воспаления, травмы, проникновения в организм бактерий, грибков, паразитов.
СРБ точнее показывает воспалительный процесс в организме, чем СОЭ (скорость оседания эритроцитов). В то же время С-реактивный белок быстро появляется и исчезает – быстрее, чем изменяется СОЭ.
За способность С-реактивного белка в крови появляться в самый пик заболевания его еще называют «белком острой фазы».
При переходе болезни в хроническую фазу С-реактивный белок снижается в крови, а при обострении процесса повышается вновь.
С-реактивный белок норма
С-реактивный белок производится клетками печени и в сыворотке крови содержится в минимальном количестве. Содержание СРБ в сыворотке крови не зависит от гормонов, беременности, пола, возраста.
Норма С-реактивного белка у взрослых и детей одинаковая – меньше 5 мг/ л (или 0,5 мг/ дл).
Анализ крови на С-реактивный белок берется из вены утром, натощак.
1
Анализ крови на уровень мочевой кислоты
2
анализ крови на антинуклеарные антитела
3
Исследование крови на ревматоидный фактор
Причины повышения С-реактивного белка
С-реактивный белок может быть повышен при наличии следующих заболеваний:
- ревматизм;
- острые бактериальные, грибковые, паразитарные и вирусные инфекции;
- желудочно-кишечные заболевания;
- очаговые инфекции (например, хронический тонзиллит);
- сепсис;
- ожоги;
- послеоперационные осложнения;
- инфаркт миокарда;
- бронхиальная астма с воспалением органов дыхания;
- осложненный острый панкреатит;
- менингит;
- туберкулез;
- опухоли с метастазами;
- некоторые аутоиммунные заболевания (ревматоидный артрит, системный васкулит и др.).
При малейшем воспалении в первые же 6-8 часов концентрация С-реактивного белка в крови повышается в десятки раз. Имеется прямая зависимость между тяжестью заболевания и изменением уровня СРБ. Т.е. чем выше концентрация С-реактивного белка, тем сильнее развивается воспалительный процесс.
Поэтому изменение концентрации С-реактивного белка используется для мониторинга и контроля эффективности лечения бактериальных и вирусных инфекций.
Разные причины приводят к разному повышению уровня С-реактивного белка:
- Наличие бактериальных инфекций хронического характера и некоторых системных ревматических заболеваний повышает С-реактивный белок до 10-30 мг/л. При вирусной инфекции (если нет травмы) уровень СРБ повышается незначительно. Поэтому высокие его значения указывают на наличие бактериальной инфекции.
- При подозрении на сепсис новорожденных уровень СРБ 12 мг/л и более говорит о необходимости срочной противомикробной терапии.
- При острых бактериальных инфекциях, обострении некоторых хронических заболеваний, остром инфаркте миокарда и после хирургических операциях самый высокий уровень СРБ – от 40 до 100 мг/л. При правильном лечении концентрация С-реактивного белка снижается уже в ближайшие дни, а если этого не произошло, необходимо обсудить другое антибактериальное лечение. Если за 4-6 дней лечения значение СРБ не уменьшилось, а осталось прежним и даже увеличилось, это указывает на появление осложнений (пневмония, тромбофлебит, раневой абсцесс и др.). После операции СРБ будет тем выше, чем тяжелее была операция.
- При инфаркте миокарда белок повышается через 18-36 часов после начала заболевания, через 18-20 дней снижается и к 30-40 дню приходит к норме. При стенокардии он остается в норме.
- При различных опухолях повышение уровня С-реактивного белка может служить тестом для оценки прогрессирования опухолей и рецидива заболевания.
- Тяжелые общие инфекции, ожоги, сепсис повышают С-реактивный белок до огромнейших значений: до 300 мг/л и более.
- При правильном лечении уровень С-реактивного белка снижается уже на 6-10 день.
Подготовка к ревматологическим анализам
Чтобы анализы показывали объективную информацию, необходимо придерживаться некоторых правил. Сдавать кровь нужно в утренние часы, натощак. Между взятием анализов и приемом пищи должно пройти приблизительно 12 часов. Если мучает жажда, выпейте немного воды, но не сок, чай или кофе. Необходимо исключить интенсивные физические упражнения, стрессы. Нельзя курить и употреблять спиртное.
Причина развития аллергии у детей
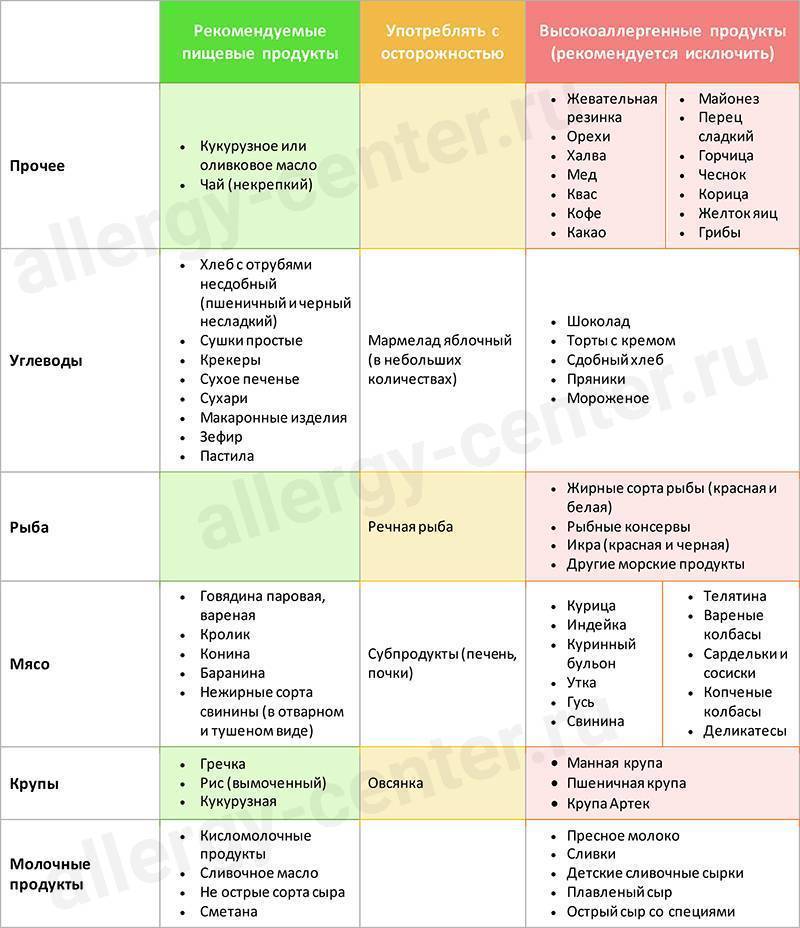
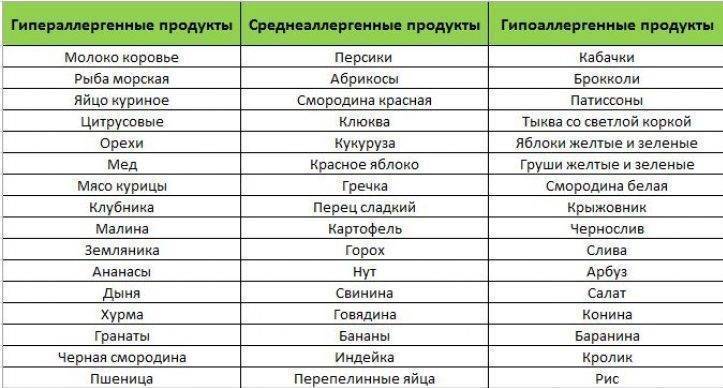
Как правило, с первой аллергической реакцией ребенок сталкивается еще в грудном возрасте. Причем развиться аллергия может, как на естественном грудном, так и на искусственном вскармливании. Как снизить риск развития аллергии у грудного ребенка? В случае, если ребенок вскармливается грудным молоком, то матери рекомендуется исключить из рациона продукты питания, являющиеся сильными (цитрусовые, копчености, шоколад, орехи, экзотические фрукты). Вводить такие продукты в рацион мамы нужно постепенно, употребляя их в очень небольшом количестве (в первые месяцы жизни ребенка лучше не рисковать и отказаться от них). Если по каким-то причинам нет возможности кормить ребенка материнским молоком, то выбирайте гипоаллергенные смеси.
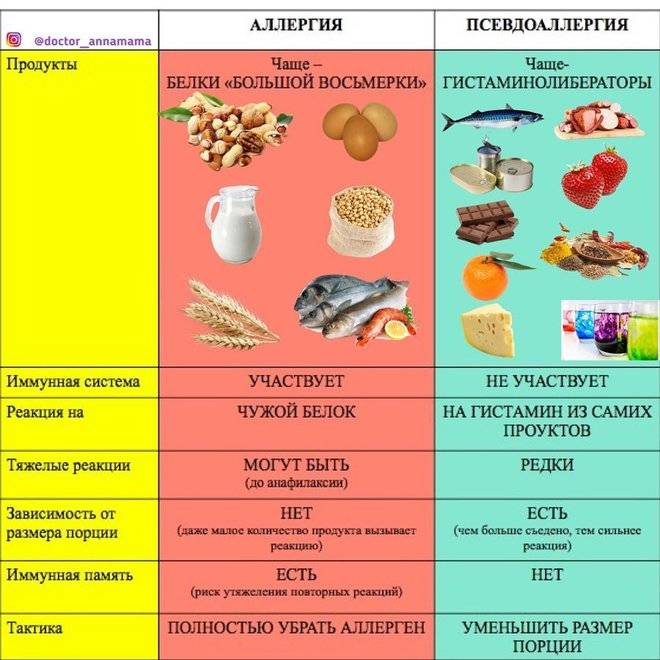
Аллергию у детей младшего возраста (до 3 лет) можно разделить на 2 типа: истинная аллергия (которая будет присуща человеку и во взрослом возрасте) и псевдоаллергия.
Псевдоаллергия чаще всего проходит после того, как у ребенка созревают ферментные механизмы – как правило, после трех лет. Такая аллергия является дозозависимой. К примеру, если ребенок съест 100 г клубники, то аллергия не возникнет, а если съест 1 кг, то появятся аллергические проявления.
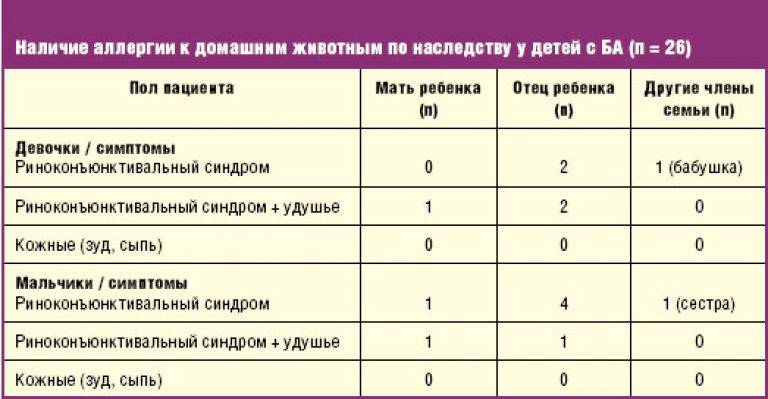
Истинная аллергия, как правило, имеет наследственный характер. Наиболее часто она возникает у детей, родители которых в анамнезе также имеют аллергию. Если один из родителей «аллергик», то вероятность развития аллергии у ребенка составляет около 30%, если оба родителя – около 60%. Примерами истинной аллергии являются атопический дерматит, бронхиальная астма, поллиноз. Одно из отличий истинной аллергии от псевдоаллергии в том, что развитие аллергической реакции не зависит от количества аллергена, поступившего в организм ребенка. Так, истинная аллергия возникает при попадании даже минимального количества аллергена. Например, для некоторых детей, имеющих аллергию на рыбу, достаточно и одного ее запаха, чтобы запустилась аллергическая реакция. Причем проявления такой аллергии могут быть очень сильными – вплоть до отека Квинке.
Лечение аллергии
- Знание того, что человек имеет аллергию, может помочь в лечении аллергии. Человек может иметь аллергию на несколько аллергенов одновременно. Некоторые из основных шагов по облегчению симптомов аллергии включают:
- Меньше бывать на открытом воздухе, когда уровень пыльцы, амброзии или плесени очень высок.
- Избегать сгребания листьев, кошения газона или работы в саду. Эти действия могут ухудшать симптомы.
- Использовать маску, которая может защитить от аллергенов.
- Использовать кондиционеры и закрывать окна, чтобы пыльца и другие воздушные аллергены не попали в дом.
- Тщательно мыть руки и переодеваться, когда приходите с улицы или общаетесь с животными.
- Принимать препараты для снижения симптомов аллергии. Начинать прием препаратов необходимо за пару недель до сезона аллергии, чтобы повысить их эффективность.
- Иммунотерапия может помочь человеку с тяжелой аллергией. Этот подход включает в себя введение в организм возрастающее количество аллергенов для снятия сенсибилизации иммунного ответа организма. Эти инъекции должен назначить врач.
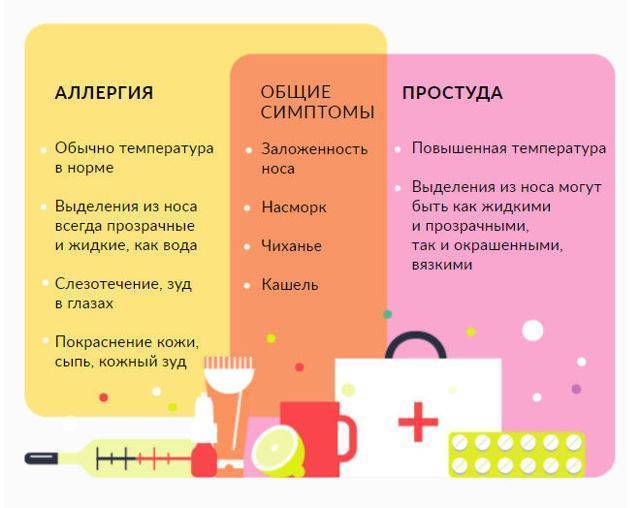
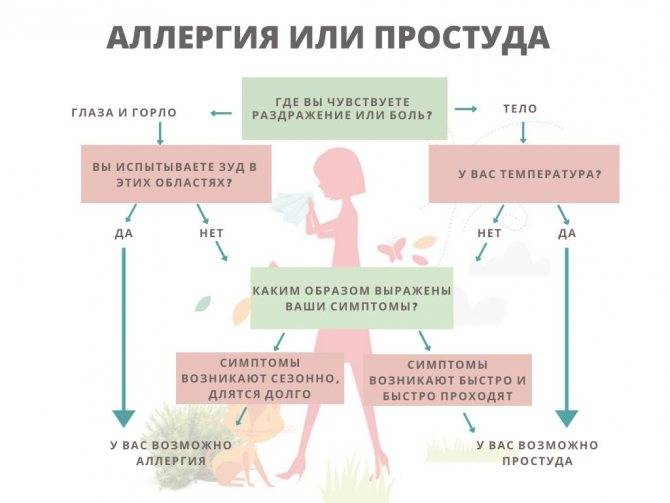
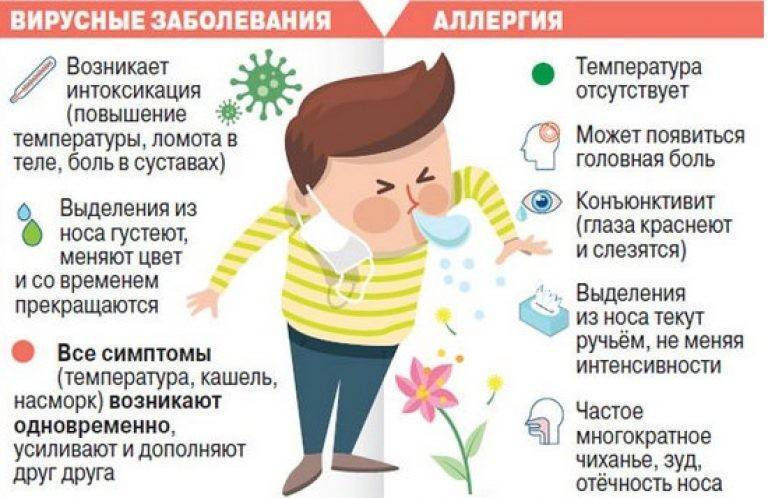
- Сезонные симптомы аллергии неприятны и имеют некоторые сходные симптомы с простудой или гриппом. Тем не менее, лихорадка и слабость не являются симптомами аллергии.
Наиболее распространенные аллергены
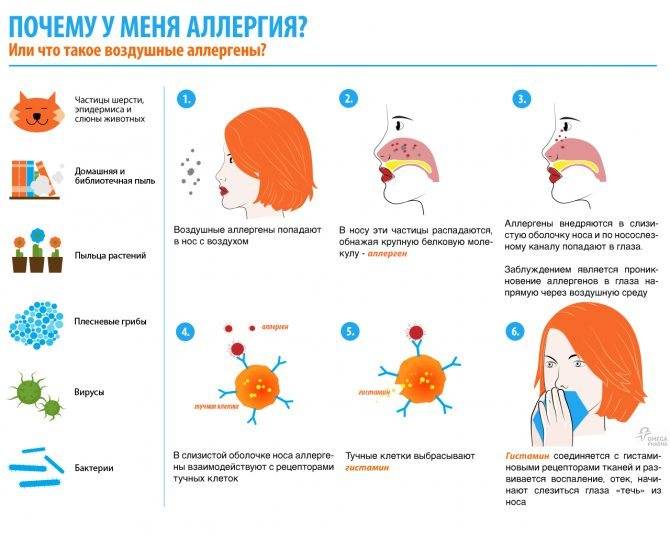
Аллергены – чужеродные вещества, при попадании в организм становятся причиной возникновения реакции гиперчувствительности (аллергии). Большинство из них содержат специфические белки, которые и становятся причиной сверхсильного иммунного ответа.
У детей младшего возраста заболевание обычно возникает в ответ на вещества, содержащиеся в пище (молочные продукты, рыба, яйца, продукты с синтетическими красителями и ароматизаторами).
У подростков и взрослых на первый план выходят другие разновидности аллергенов:
- Бытовые.
- Пыльца.
- Животные аллергены.
- Грибковые.
- Бактериальные и вирусные.
- Бытовые.
Обычная домашняя пыль может стать причиной аллергии, причем определить конкретное вещество, вызвавшее реакцию бывает достаточно сложно. Это связано с большим количеством компонентов в ее составе. К ним относят:
- Споры грибков.
- Частицы кожного покрова людей и животных.
- Растительные волокна.
- Экскременты насекомых.
- Пылевые клещи.
Особенно часто к развитию аллергии приводят пылевые клещи и продукты их жизнедеятельности. Эти микроскопические насекомые в особенно больших количествах обитают в мягкой мебели, матрацах, коврах и подушках.
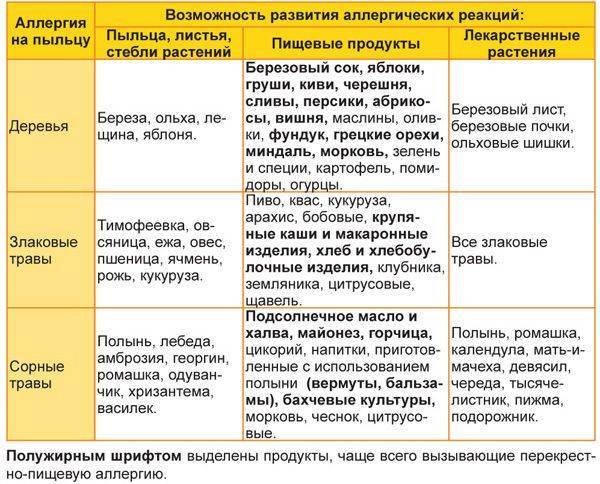
Пыльцевые аллергены
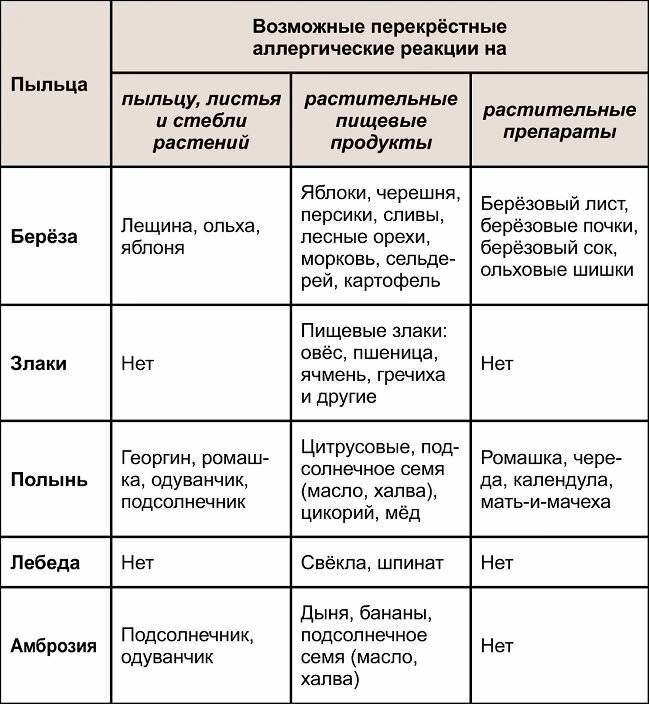
К ним относится пыльца, выделяющаяся при цветении самых различных растений. Чаще всего реакция возникает на пыльцу сорных трав, таких как амброзия, одуванчик, полынь. Нередко аллергия возникает на пыльцу деревьев (тополь, береза, дуб) и злаковых растений (тимофеевка, пырей, рожь).
В зависимости от периода цветения различных растений наблюдается несколько пиков аллергических реакций:
- Апрель-май. В этот период массово цветут деревья.
- Июнь-июль. Связан с цветением злаков.
- Август-сентябрь. Возникает при цветении сорных растений.
Грибковые аллергены
Споры плесневых грибков распространены повсеместно, в воздухе любого помещения можно обнаружить десятки разновидностей различных грибков. Поэтому определить точную причину развития аллергии бывает очень сложно.
Важно понимать, что реакцию могут вызывать не только грибки, но пища, которая производится путем ферментации. Например, дрожжевое тесто, пиво, кисломолочные продукты
Аллергены животных
Обычно заболевание возникает при контакте с эпидермисом и частичками шерсти домашних собак и кошек, реже на перья птиц, которые используются для наполнения перин, подушек. Возможно развитие реакций на мочу, слюну, другие продукты жизнедеятельности животных.
Чтобы выяснить, какой именно животный аллерген привел к болезненному состоянию нужно сдать анализ определяющий аллергию.
Лечение аллергических реакций
Лечение аллергии должно назначаться врачом педиатром, аллергологом или иммунологом.
Для лечения легкой или умеренной степени аллергии (например, кожная сыпь, покалывание во рту или отек) используются антигистаминные препараты в форме таблеток или сиропа. Некоторые антигистаминные препараты могут вызвать у ребенка сонливость, которая может выглядеть как анафилаксия и затруднить понимание реакций ребенка. Поэтому лучше всего использовать антигистаминные препараты, которые не вызывают сонливость. Производители препаратов обязаны указывать все побочные эффекты на упаковке и в инструкции к препарату.
В зависимости от типа аллергической реакции у ребенка, ему могут потребоваться другие виды лечения. Например:
- Если у ребенка экзема, ему могут понадобиться кортикостероидные мази.
- Если у ребенка сенная лихорадка, ему могут понадобиться спреи из носа с кортикостероидами.
- Если у ребенка астма, ему может понадобиться ингалятор, такой как Вентолин или Асмол.
- Дети, которые имеют постоянную аллергию на укусы насекомых, пылевых клещей или пыльцу, могут пройти иммунотерапию, чтобы уменьшить или избавиться от своих симптомов.
У новорожденных порой сложно выяснить, является ли симптом проявлением аллергии или другого заболевания. Грудной ребенок еще только адаптируется к этому миру, знакомится с внешними аллергенами. Основные «критические» периоды, когда может дебютировать пищевая аллергия – это когда заканчивается грудное вскармливание, или когда начинают вводиться «прикормы». Кожные аллергические реакции могут быть вызваны в том числе и применением не подходящих ребенку косметических средств (кремы, пенки, шампуни, стиральные порошки), или при контакте ребенка с какой-либо бытовой химией.
Если вы увидели у новорожденного малыша какие-то нарушения на коже или при питании – обратитесь за консультацией к педиатру. Как правило, этого бывает достаточно, чтобы скорректировать диету и образ жизни ребенка.
В сложных ситуациях вам дадут направление к иммунологу-аллергологу, чтобы он достоверно поставил диагноз и назначил лечение малышу. Аллергия современными препаратами хорошо поддается лечению. Острые приступы можно быстро купировать, а само заболевание – или вылечить или ввести в устойчивую ремиссию.
ГРУДНОЕ ВСКАРМЛИВАНИЕ
Для того, чтобы малыш реже болел, необходимо грудное вскармливание. Что дает грудное вскармливание? Оно не только улучшает работу кишечника, формирует правильный прикус, защищает от инфекционных заболеваний, но и укрепляет эмоциональную связь между мамой и ребенком.
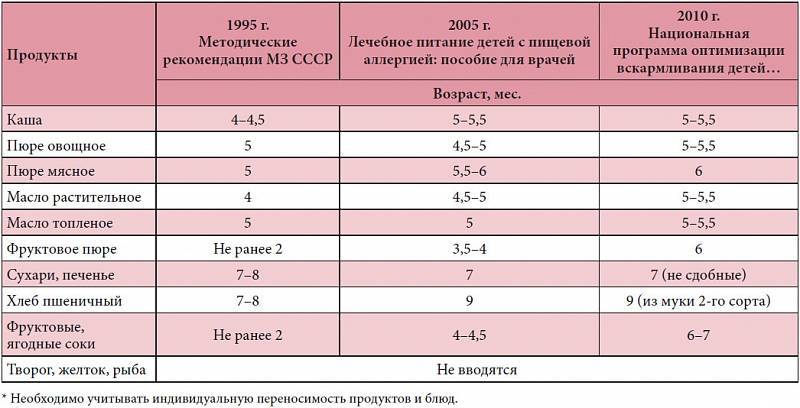
Когда мама кормит грудью, она должна соблюдать определенные правила питания: исключить молоко, заменив его на кисло — молочные продукты, и ограничить употребление куры, рыбы, цитрусовых, орехов, кофе какао, потому что эти продукты чаще всего вызывают аллергию. Если при кормлении грудью ребенок достаточно прибавляет в весе, то первые прикормы можно ввести в 6 месяцев.
При уменьшении молока у мамы лучше использовать нетрадиционные методы лечения: гомеопатию и рефлексотерапию.
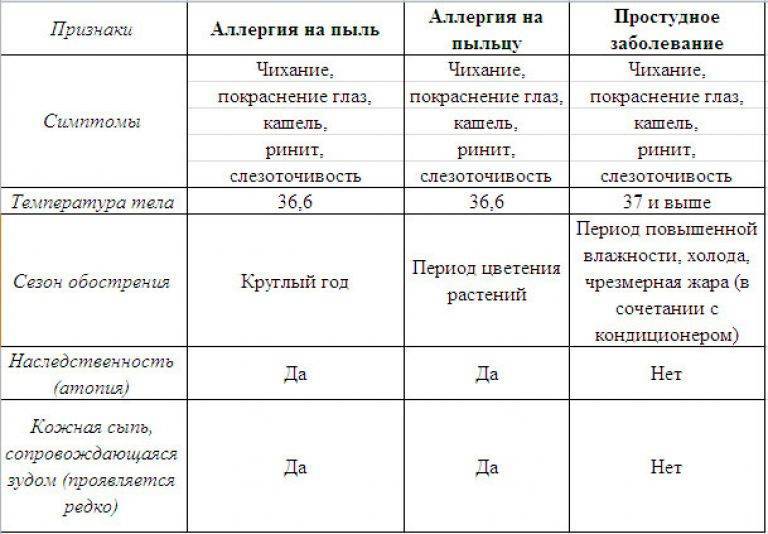
Симптомы аллергии на пыльцу
Клинические проявления поллиноза типичны, хотя некоторые варианты сенной лихорадки могут быть схожи с проявлениями острых респираторных заболеваний.
Симптомы аллергии на пыльцу характерны клинической триадой:
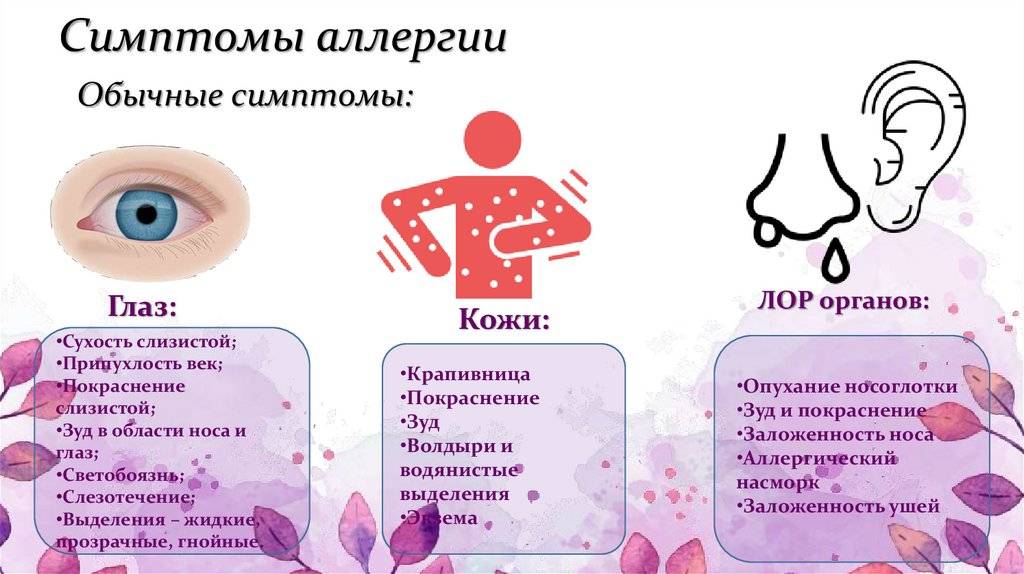
- Назальные и офтальмологические (рино-конъюнктивальные) симптомы – затруднения с дыханием, заложенный нос, слезоточивость.
- Нетипичные для ОРЗ назальные выделения – они более редкие по консистенции и частые.
- Упорное чихание, приступы могут насчитывать до 20-25 раз в течение минуты.
Кроме того, клиника поллиноза включает в себя такие признаки:
- Сильный зуд, чаще всего в носоглотке, в области глаз.
- Гнойный конъюнктивит, связанный со вторичной бактериальной инфекцией (растирание воспаленных глаз).
- Резь, «песок» в глазах, светобоязнь, отечность глаз.
- Шум, заложенность в ушах.
- Приступы бронхиальной астмы, связанные с сезонным фактором (диагностируется у 20% аллергиков).
- Аллергический дерматит.
Следует учесть, что симптомы аллергии на пыльцу проявляются только в период цветения деревьев, растений и трав. Как только провоцирующий реакцию сезон завершается, исчезает и основная симптоматика. Степень тяжести клинических проявлений зависит от уровня концентрации аллергена, то есть пыльцы, а также от степени предрасположенности человека к аллергии. У чувствительных людей симптоматика может сохраняться длительное время даже после окончания сезона цветения растений.
В тяжелых случаях могут развиваться воспалительные процессы мочеполовых органов — циститы, вульвиты, однако эти заболевания также быстро проходят вместе с основными симптомами поллиноза. Наиболее серьезным проявлением аллергии на пыльцу считается отек Квинке и анафилактический шок.
Антитела к тиреопероксидазе (АТ-ТПО)
Это иммуноглобулины, нацеленные против фермента, находящегося в щитовидных клетках. Они необходимы для формирования активной формы йода для выработки тиреоидных гормонов. Именно АТ-ТПО считаются главным маркером аутоиммунного процесса в щитовидке. Фермент этого органа играет важнейшую роль в его гормональной функции. Тиреопероксидаза принимает участие в создании активной формы йода, без которой не происходит гормональный биохимический синтез Т3 и Т4. Появление таких антител приводит к расстройству нормального функционирования органа:
- Гипертериоз— повышенное потоотделение, увеличение ЧСС, тремор верхних конечностей, расстройство сна, потеря веса.
- Гипотериоз — набор веса, формирование зоба, сухость кожных покровов, выпадение и ломкость волос, запоры, чрезмерная чувствительности к низким температурам.
Анализ на АТ-ТПО — это самый чувствительный тест для диагностирования аутоиммунных патологий щитовидки. Именно этот тест один из первых может свидетельствовать о тиреодитие Хашимото, а выявление таких антител в период вынашивания ребенка указывает на риск развития у матери послеродового тиреоидита.
Причины аллергии на пыльцу
Этиология поллиноза, то есть причины аллергии на пыльцу, — это целая серия реакций биохимического характера, когда в кровь поступает гистамин, другие вещества, провоцирующие воспалительный процесс и выделение слизистого секрета из глаз и носа. Фактором, вызывающим гипертрофированную реакцию иммунитета, являются мужские составляющие пыльцы, которые могут выделять злаки, некоторые виды деревьев, сорные травы и разнотравье. Аллергию провоцируют только такая пыльца, которая соответствует определенным параметрам, обозначенным в исследованиях знаменитого аллерголога Томмена:
- Большое количество пыльцы.
- Летучесть и свойство быстро распространяться по окружающей территории (обычно такую пыльцу продуцируют анемофильные растения).
- Иммуногенные свойства мужских частиц пыльцы, обусловленные наличием полипептидов и гликопротеидов.
- Распространенность растения на территории.
Причины аллергии на пыльцу в весенний период объяснимы выделением аллергенов березой, дубом, кленом, орешником, платаном, тополями (пух адсорбирует и переносит пыльцу других деревьев).
Второй пик заболеваемости связан с летним периодом, когда начинают цвести дикорастущие растения (травы) и злаки – кукуруза, рожь, гречиха.
Третий период аллергии на пыльцу – это осень, которая известна печальной статистикой бурных аллергических реакций на амброзию, начинающую цвести с августа. Количество диагностируемых астматических приступов, отеков Квинке и анафилактических шоков в конце лета и осенью резко возрастает и связано это именно с цветением амброзии, которую считают наиболее агрессивным растением в смысле провокации аллергии.
Также много неприятностей доставляет аллергикам цветущая полынь и лебеда.
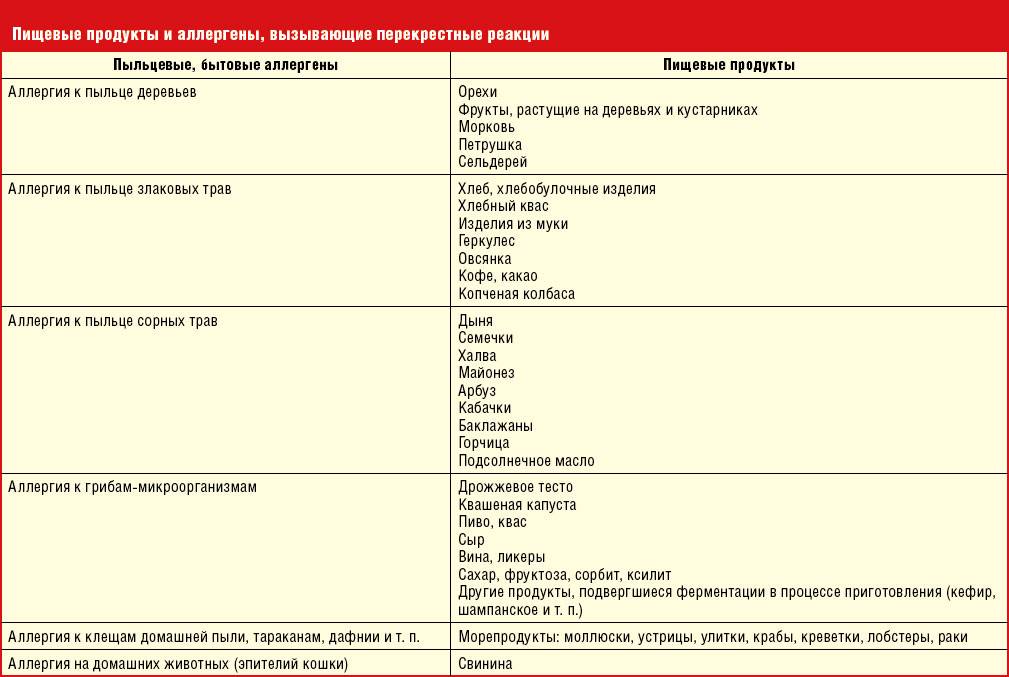
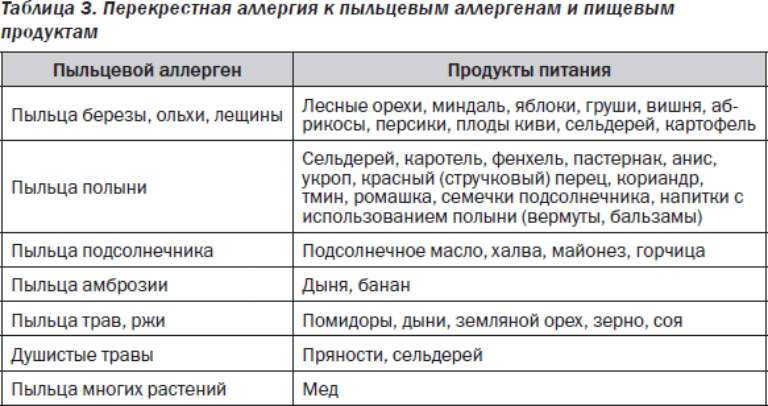
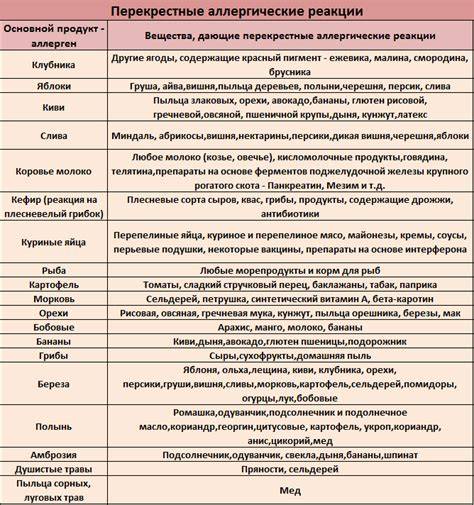
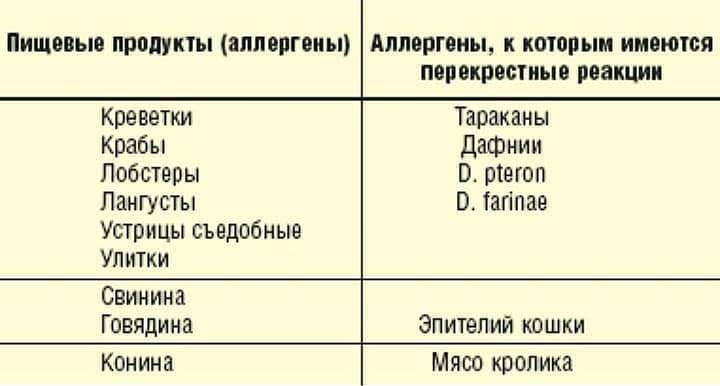
Кроме того, этиология поллиноза характерна тем, что многие растения имеют антигенную общность друг с другом, с фруктами, овощами, бахчевыми культурами, и вызывают поливалентную аллергию, у которой нет одного конкретного возбудителя.
Факторы, которые могут спровоцировать перекрестный поллиноз: Пыльца Родственные растения, деревья, цветы, луговые травы Фрукты, овощи, бахчевые культуры, орехи, продукты Лекарственные травы Пыльца цветущей березы Яблоня, орешник – лещина, ольха Фундук, морковь, яблоки, сливы, картофель, огурцы, сельдерей, помидоры, лук, киви, персики Почки березы, шишки ольхи, лист орешника Злаковые культуры – гречиха, рожь, кукуруза, пшеница, овес, ячмень Не обнаружено Не обнаружено Не обнаружено Цветение полыни Пыльца подсолнечника, одуванчик Подсолнечное растительное масло, продукты его содержащие, цитрусовые, мед и цикорий Ромашка, девясил, мать –и мачеха, календула, череда, чистотел Амброзия Подсолнечник Бананы, подсолнечное масло, семечки, дыня Одуванчик Лебеда Не обнаружено Свекла, редко – морковь, шпинат Не обнаружено
Причины аллергии на пыльцу в смысле агрессивности провокационных факторов распределяются так:
- Сорные травы, разнотравье.
- Злаковые культуры.
- Пыльцевые деревья.
Анализы для выявления аллергической реакции на пищевые продукты
Пищевая аллергия очень распространена. Часто люди не знают о том, что те или иные кожные или респираторные проявления связаны с сенсибилизацией, а ведь аллергия может приводить к серьезным проблемам со здоровьем, например, к астме. Выявить аллергическую реакцию на группы продуктов, а также установить отдельные аллергены можно, сдав кровь на пищевые аллергены.
Проведение аллергодиагностики
Даже если наличие пищевой аллергии очевидно, определить истинный аллерген довольно сложно. Особенно проблемно определяется пищевая IgG-зависимая реакция, т.к. ее проявления развиваются через несколько часов или даже дней после употребления в пищу определенных продуктов, поэтому пациент не может связать появление неприятных симптомов с каким-либо определенным видом пищи.
Аллергодиагностика проводится в несколько этапов:
- На первом этапе собирается анамнез, чтобы определить наиболее вероятные аллергены и выявить механизм развития аллергического состояния.
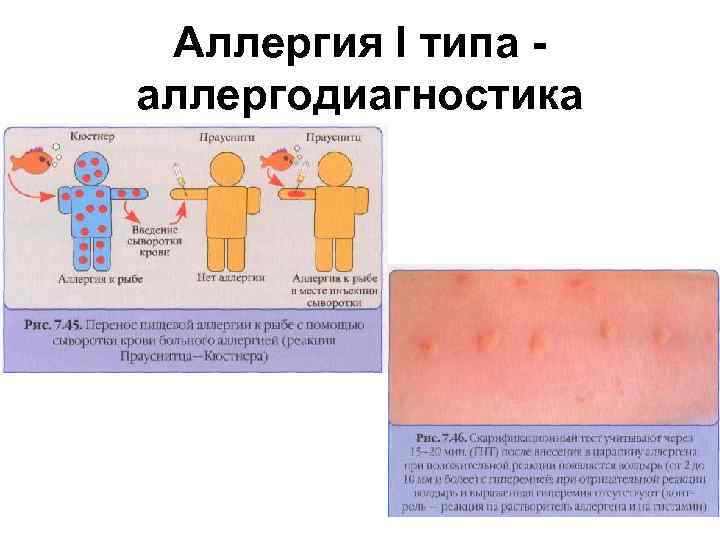
- Далее используется метод «in vivo», когда на кожу человека наносится небольшое количество белка – предполагаемого аллергена — и делаются небольшие «царапины». Если вокруг какой-либо из них образуется краснота, пузыри, возникает зуд и жжение, то проба считается положительной.
- Для получения наиболее точных результатов необходимо проведение пробы методом “in vitro”, когда в крови пациента обнаруживаются специфические антитела классов IgG (IgG4) и IgE на различные аллергены или их группы. Этот метод наиболее безопасен для пациента, прост в выполнении и максимально информативен. Установлено, что анализы крови позволяют диагностировать пищевую аллергию в 90% случаев.
Как проводится диагностика крови на наличие IgE-антител
Чтобы провести исследование, у пациента берется кровь из вены и исследуется реакция ее сыворотки на различные антигены. При наличии антител сыворотка крови даст реакцию с конкретным аллергеном, так как она содержит IgE-антитела к нему.
Этот метод отлично подойдет тем, кто хочет сдать анализ на аллергию без появления возможной аллергической реакции. В отличие от скарификационных проб, этот вид диагностики показан пациентам с практически любыми формами заболевания, его можно проводить даже в фазе обострения, не боясь появления анафилаксии.
Анализ может одновременно выявлять реакцию на 200 аллергенов. Охватить такой объем при помощи других методов исследований невозможно.
Противопоказания
Нельзя проводить анализ на пищевую аллергию, так как он не даст правильных результатов если:
- в организме идет острый инфекционный процесс;
- началось обострение аллергического или хронического заболевания;
- проводилась длительная терапия кортикостероидами;
- при тяжелом физическом или эмоциональном состоянии пациента.
В этих случаях результаты могут быть ложноположительными, поэтому лучше подождать, когда состояние стабилизируется
Перед тем, как сдать анализ на пищевые аллергены, необходимо за 3 дня до него исключить эмоциональные и физические нагрузки, не подвергаться перегреву на пляже, в бане или сауне, и за два часа до исследования нужно воздержаться от еды и сигарет. Тогда результат исследований будет точным.