SQLITE NOT INSTALLED
Кариотипирование одного или обоих супругов
Кариотипирование — это исследование количественного набора хромосом, а также их структурных перестроек (хромосомных аберраций). Перестройки могут быть внутри- и межхромосомными, могут сопровождаться нарушением порядка фрагментов хромосом (делеции, дупликации, инверсии, транслокации). Хромосомные перестройки подразделяют на:
- Сбалансированные. Иинверсии, реципрокные транслокации не приводят к потере или добавлению генетического материала, поэтому их носители, как правило, фенотипически нормальны.
- Несбалансированные. Делеции и дупликации меняют дозовое соотношение генов, и, как правило, их носительство сопряжено с существенными отклонениями от нормы.
У здорового человека должно быть 22 пары аутосом и 1 пара половых хромосом (ХХ или ХУ). Для пар, страдающих от бесплодия, кариотипирование назначается скорее из-за перестраховки, его назначение более оправдано при привычном невынашивании, особенно если оно было связано с доказанной анеуплоидией эмбриона/ов.
У пациентов с бесплодием хромосомные перестройки встречаются редко. С привычным невынашиванием сбалансированные перестройки встречаются чаще, но занимают всего лишь 4–5% в структуре причин привычного невынашивания. При этом у таких пациентов всегда есть шанс на рождение здорового ребенка без проведения дорогостоящего обследования и лечения. Без соответствующих исследований и лечения риски повторного невынашивания и рождения ребенка с тяжелыми проявлениями несбалансированной транслокации существуют, но они достаточно низкие.
Так как анализ проводится на коммерческой основе, пара должна понимать, что выявление нарушений кариотипа повлечет за собой рекомендацию делать предимплантационную генетическую диагностику эмбрионов (ПГД) на конкретную хромосомную поломку, а также ПГТ-А для исключения численных хромосомных нарушений у эмбрионов.
В каких случаях проводится ЭКО?
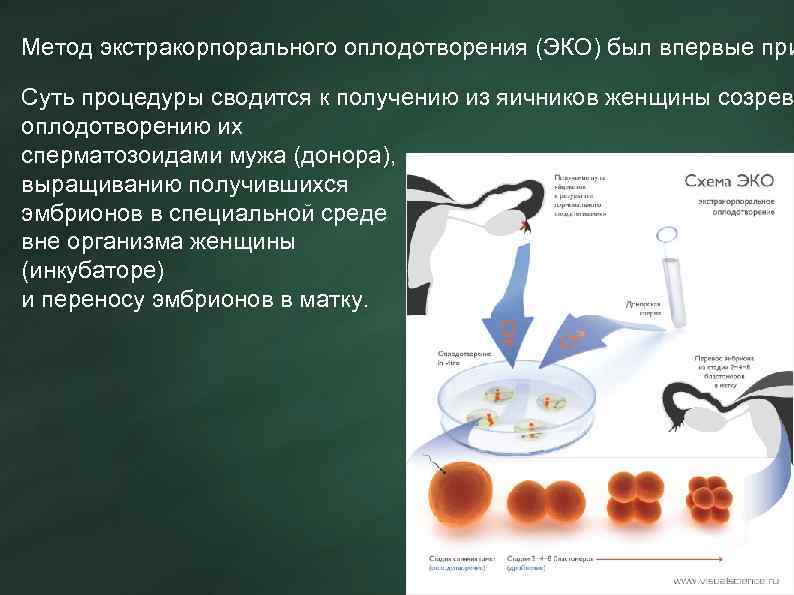
Экстракорпоральное оплодотворение назначается при диагностировании у одного или обоих родителей бесплодия. Под этим термином подразумевается неспособность семейной пары зачать естественным образом в течении 12 месяцев при ведении активной половой жизни без использования средств контрацепции. Заболевания, провоцирующие бесплодие, можно разделить на несколько категорий:
- Анатомические аномалии — врожденные или приобретенные (вследствие травм, воспалительных заболеваний, хирургического вмешательства) нарушения строения половых органов, такие как непроходимость или отсутствие маточных труб у женщин и семенных канальцев у мужчин, рубцы и спайки в матке;
- Эндокринные (гормональные) патологии — нарушения выработки гормонов, развивающиеся из-за заболеваний яичников у женщин или семенных желез у мужчин, щитовидной железы, надпочечников, а также других органов, не выполняющих секреторную функцию (печени, почек, ЖКТ и т. д.);
- Психические нарушения – сильные эмоциональные переживания, депрессия, шизофрения и другие психопатологии могут вызвать нарушения гормонального фона, провоцировать отторжение эмбрионов;
- Эндометриоз – аномальное разрастание эндометрия (слоя, выстилающего поверхность матки) и связанные с ним спаечные процессы;
- Иммунные аномалии – патологии, вызываемые реакцией женского организма на мужскую сперму, аутоиммунные заболевания мужчины, при котором собственная защитная система стерилизует сперму и т. д.;
- Сексуальные расстройства – патологии, затрудняющие или делающие невозможным естественный половой акт или зачатие, такие как эректильная дисфункция у мужчин, отсутствие или недостаточное качество спермы у мужчин, вагинизм, фригидность у женщин;
- Инфекционные заболевания – вирусы, грибки, бактерии, кишечные паразиты способны нарушить работу половых органов, вызвать общие заболевания (воспалительные, эндокринные и т. д.), затрудняющие зачатие или наступление беременности, спровоцировать слишком резкий иммунный ответ женского организма;
- Генетические нарушения – некоторые хромосомные патологии сопровождаются невозможностью зачать или выносить здорового ребенка, например синдромы Мартина-Белла, Калмана, Нунан, мускрвисцидоз и т. д.;
- Обменные нарушения – такие заболевания, как сахарный диабет, анемия, ожирение и т. д. тесно связаны с гормональными сбоями и потому являются дополнительным фактором, мешающим наступлению беременности.
Помимо этого, в медицинской практике имеются случаи психологического бесплодия. Оно развивается вследствие осознанного или неосознанного нежелания женщины беременеть, вызываемого страхом перед потерей привлекательности, болью, сопровождающей процесс вынашивания и родов и т. д. Психологическая реакция в этом случае способна вызвать физиологические последствия, мешающие зачатию – например, изменение гормонального фона, сбой в обмене веществ и т. д.
На практике бесплодие может быть спровоцировано как одной причиной, так и комплексом указанных факторов. Неспособность к нормальному зачатию выявляется как одного из родителей, так и у обоих сразу. Поэтому для определения точной причины бесплодия каждый из них проходит диагностику.
Еще одной причиной для проведения экстракорпорального оплодотворения, является отсутствие женщины постоянного полового партнера или супруга. Это может обуславливается психологическими, ценностными установки будущей матери, ее социальным положением и другими факторами. При этом физиологически она может быть абсолютно здорова физиологически. Другой, менее распространенной в нашей стране, ситуацией является желание однополой пары завести ребенка. В этом случае генетический материал для получения эмбрионов может быть взят от обоих родителей.
Что делать дома после пересадки?
Какого-либо особенного режима после пересадки соблюдать не требуется, но остаток суток после процедуры рекомендуется провести спокойно. От больницы до дома лучше добираться на такси или личном автомобиле (только не за рулем). Общественный транспорт использовать не стоит, так как в нем возможны стрессовые ситуации. Дома нужно выполнять следующие рекомендации:
- избегать стрессов и любых негативных эмоций, которые могут спровоцировать сокращение мышц матки и тем самым прервать имплантацию эмбриона;
- вести умеренно активную жизнь – в частности, полезно заниматься таким спортом, как плавание, несложные фитнес-упражнения, легкий физический труд, прогулки, позволяющие избежать застоев крови в половых органах;
- в течение 1-2 недель не посещать сауны, бани, бассейны и открытые водоемы, не принимать ванну, мыться только под теплым душем.
Физическую активность стоит чередовать с отдыхом – примерно 1-2 часа днем лучше провести лежа. Вы можете спокойно заниматься любыми домашними делами, если они не связаны с высокой физической нагрузкой.
Большое внимание необходимо уделить психоэмоциональному состоянию
До получения данных анализов важно сразу настроиться на любой исход переноса эмбрионов – как успешный, так и неудачный. Это поможет избежать разочарования и, как следствие, депрессии, которая может негативно сказаться на состоянии организма и репродуктивной системы, тем самым снизив вероятность успеха последующих попыток ЭКО
В связи с этим не следует также торопиться с домашним тестом на беременность. Если поторопиться с его прохождением, то можно получить ложноположительные результаты, способные вызвать стресс и депрессию. Поэтому сделать тест на беременность лучше по рекомендациям и под наблюдением профессионального врача.
Это поможет избежать разочарования и, как следствие, депрессии, которая может негативно сказаться на состоянии организма и репродуктивной системы, тем самым снизив вероятность успеха последующих попыток ЭКО. В связи с этим не следует также торопиться с домашним тестом на беременность. Если поторопиться с его прохождением, то можно получить ложноположительные результаты, способные вызвать стресс и депрессию. Поэтому сделать тест на беременность лучше по рекомендациям и под наблюдением профессионального врача.
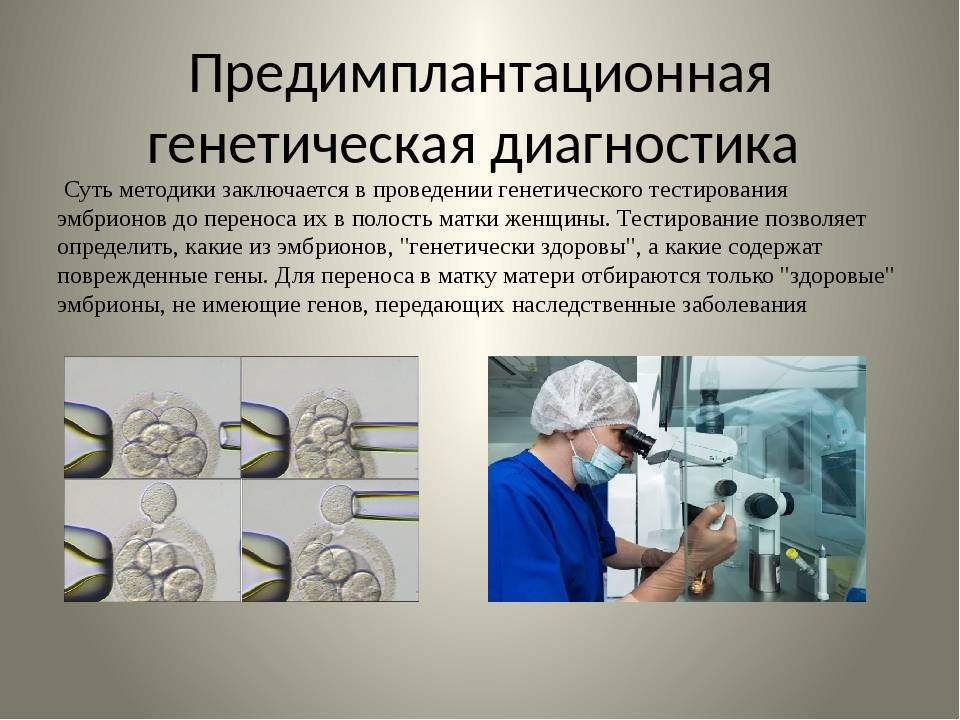
Как найти выход с помощью PGS
Истории из жизни или глазами пациентов:
«Мой младший брат родился с синдромом Дауна»
Около тридцати я вышла замуж, и мы начали стараться завести ребенка. К сожалению, проходило время, а я не беременела. У меня никогда не было серьезных проблем со здоровьем, порой были нерегулярные менструации, но все гинекологи до сих пор утверждали, что я спокойно могу стать мамой. Я начала беспокоиться, когда в течение двух лет ничего не происходило. Наконец, я уговорила мужа, чтобы мы проверили, что не в порядке. В клинике нам пришлось пройти много обследований и ответить на ряд детальных вопросов. Слава богу, доктор, которая с нами беседовала, была очень приятной. Мы как-то сразу нашли общий язык, несмотря на то, что мой любимый в самом начале «лечения» держался отстраненно. После приема мы решили также обратиться за консультацией к генетику. Я знала, что порок моего брата может означать, что у меня есть какая-то семейная генетическая отягощенность. Это подтвердил и специалист. Сомнения, однако, остались, тем более, что нам не удавалось естественным путем зачать ребенка. Результаты обследований не принесли ничего нового. Идиопатическое бесплодие, то есть бесплодие с неизвестной причиной, – так звучал диагноз. Мы решили подождать еще несколько месяцев, а если терпения не хватит дожидаться чуда, тогда довериться врачам. Под конец года мы решились попробовать ЭКО. В клинике нам предложили «ЭКО без риска» – наши эмбрионы должны были быть обследованы с точки зрения генетической отягощенности, имеющейся в моей семье. Я думаю, что это было самым правильным решением, и я благодарна врачам за помощь. Оказалось, что из четырех эмбрионов, которые правильно развивались, два были больными. Не знаю, много это или мало, но, когда я смотрю на наших близнецов, как они развиваются, смеются, играют – я так счастлива, что они здоровы.
Я столкнулась с разными мнениями и на тему ЭКО, и относительно диагностики, которую мы прошли – но у меня на это лишь один ответ. Никто не поймет, что чувствует бесплодный человек, если сам этого не испытает… Я ни секунды не жалела, что мы стали лечиться, ни разу не подумала, что поступила неправильно. Совсем наоборот – я всей душой чувствую, что это того стоило.
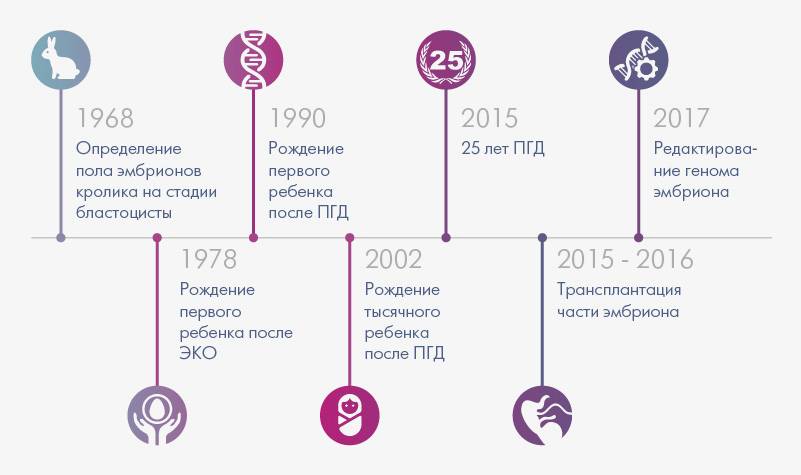
Рождение здорового ребенка после преимплантационного генетического скрининга эмбрионов у мужчины с синдромом Дауна (Journal of Assisted Reproduction and Genetics; сентябрь 2015г)
В клинику репродуктивного здоровья (Alameda County Medical Center, Калифорния), обратилась пара с 6-летней историей первичного бесплодия: женщина 26 лет с нормальным хромосомным набором и 29-летний мужчина с синдромом Дауна (трисомия по 21 паре хромосом). В результате проведения контролируемой стимуляции овуляции было получено 33 яйцеклетки, 29 из которых оплодотворили методом ИКСИ. На 5 сутки развития 13 эмбрионов хорошего качества подверглись биопсии трофэктодермы для проведения предимплантационного генетического скрининга (ПГС), после чего были заморожены методом витрификации.
Анализ показал, что 12 из 13 (92%) имели нормальный хромосомный набор.
После переноса здорового эмбриона наступила беременность, в процессе которой был проведен пренатальный генетический скрининг, подтвердивший отсутствие патологии. В результате на 41 неделе с помощью операции кесарева сечения на свет появился здоровый мальчик.
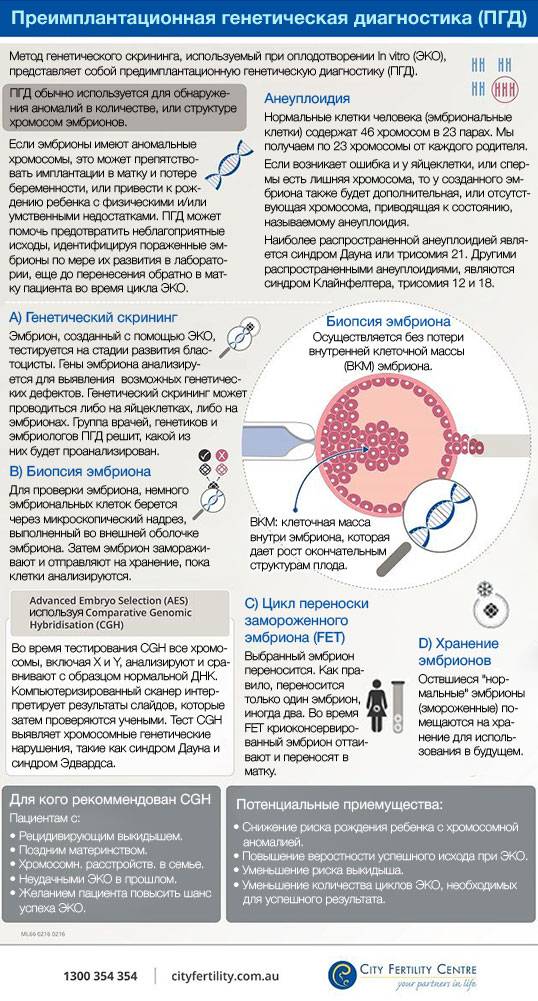
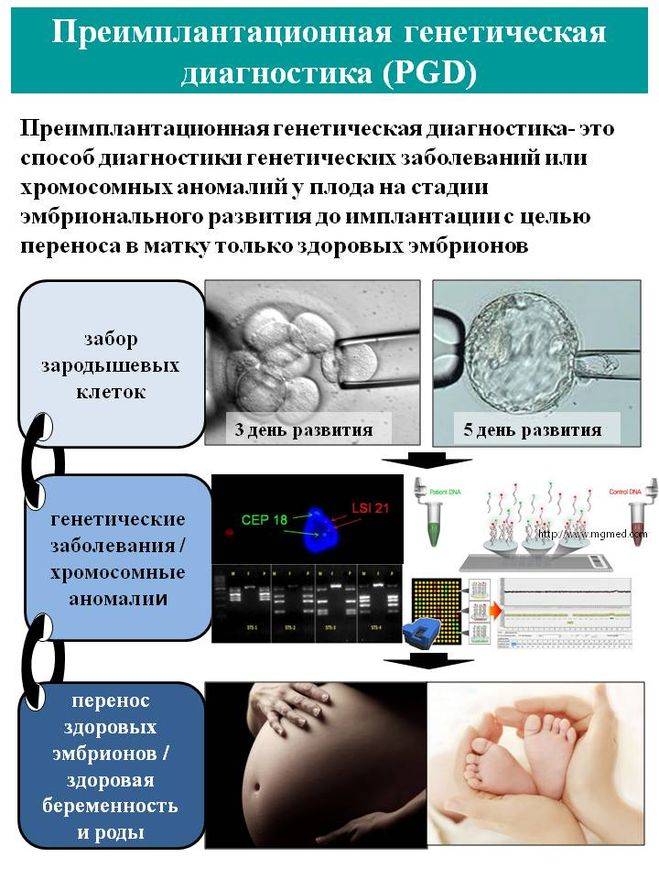
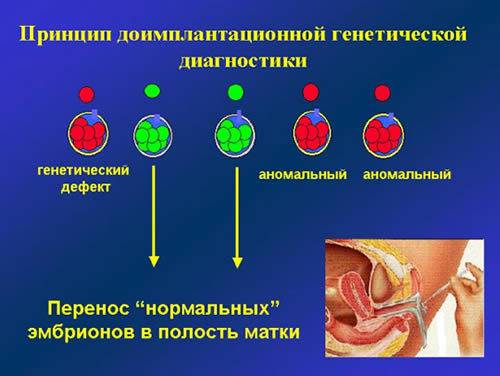
Таким образом, преимплантационный генетический скрининг (PGS) – метод, который позволяет ограничить риск пороков и болезней у ребенка и дает многим парам шанс на счастливое родительство. Представляет собой исследование клеток эмбриона перед его подсадкой в рамках цикла ВРТ (вспомогательных репродуктивных технологий). В матку женщины вводятся исключительно те эмбрионы, у которых не выявлено хромосомных нарушений!!!
Благодаря полученным знаниям, можно свести к минимуму риск возникновения у плода серьезных (а часто смертельных) генетических пороков, а также других хромосомных аномалий, для которых характерны выраженная умственная отсталость и наличие физических пороков развития.
Выполнение диагностики PGS в рамках процедуры ЭКО – это, главным образом, психологический комфорт для пациентов, которые опасаются рождения больного ребенка или имеют показания к процедуре!
Полезная информация
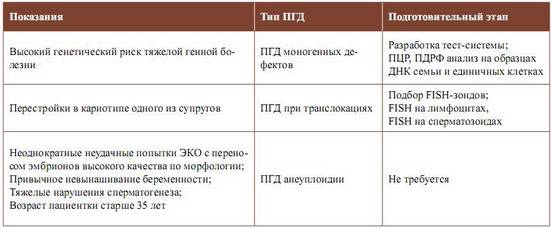
ПГД рекомендовано:
- При бесплодии, привычном невынашивании беременности
- При неоднократных неудачных попытках ЭКО
- При возрасте женщины старше 35 лет
- При наличии высокого риска передачи наследственных заболеваний
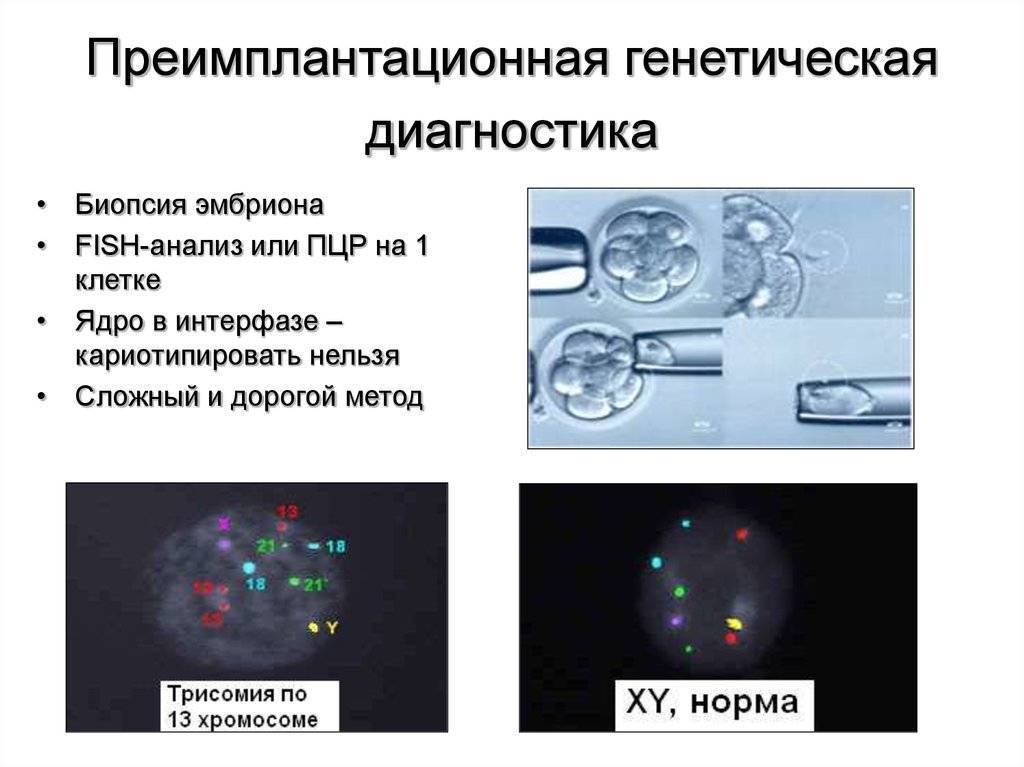
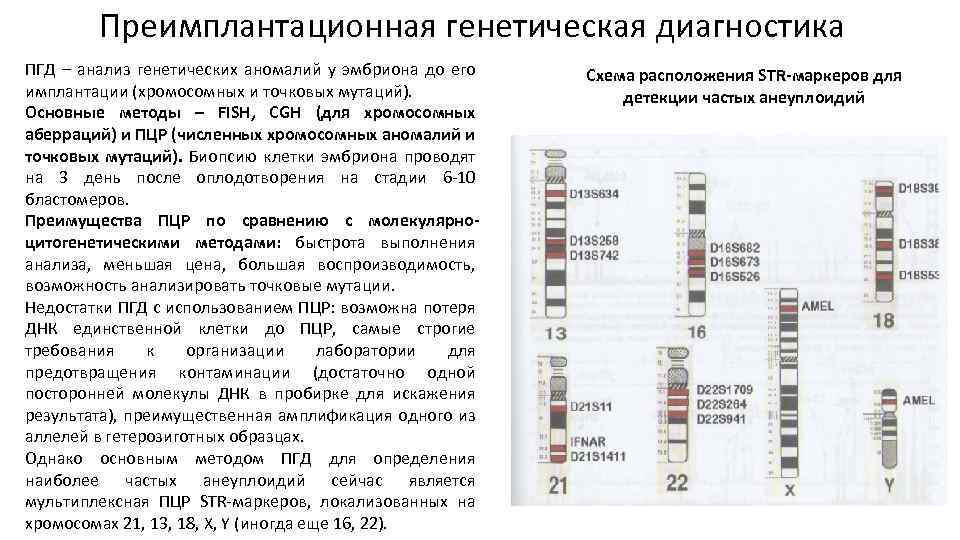
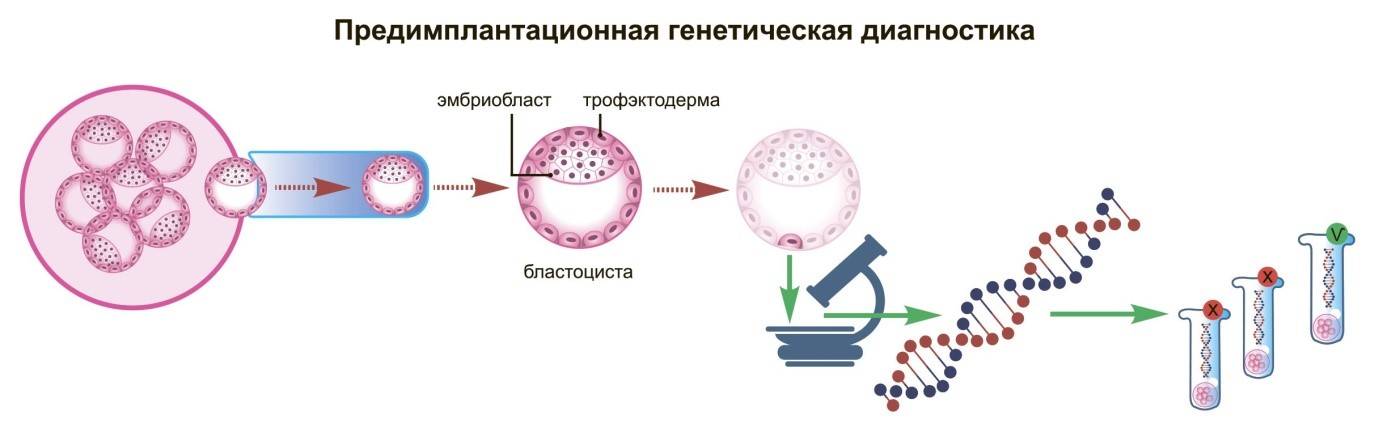
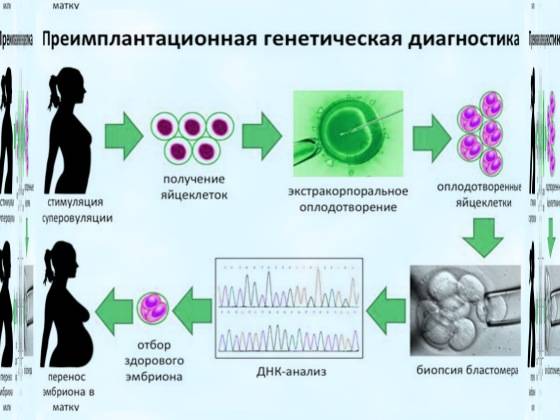
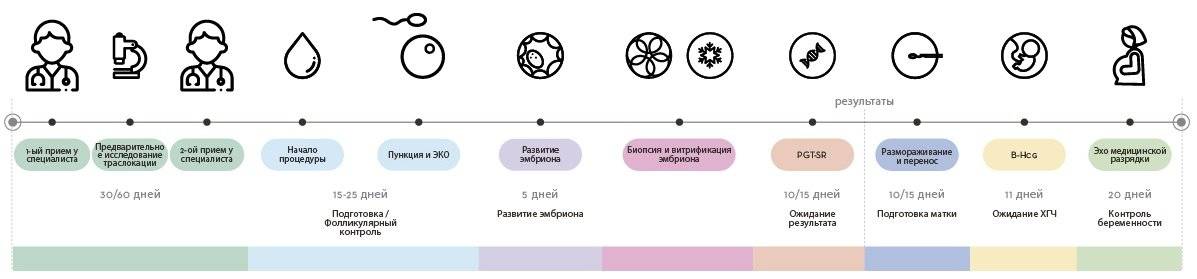
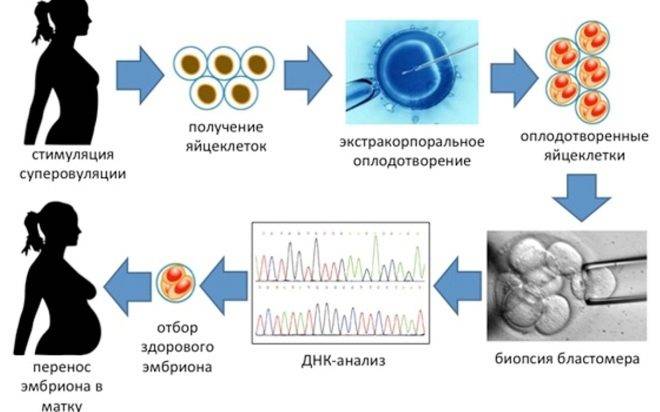
Техника выполнения ПГД
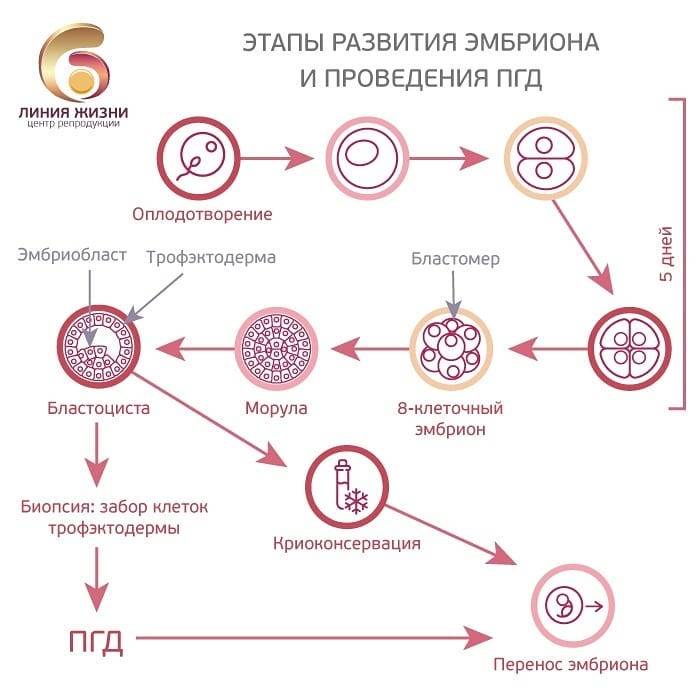
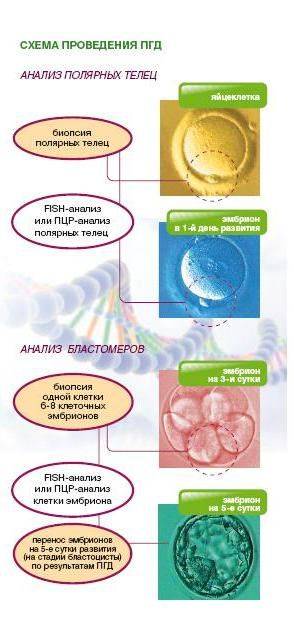
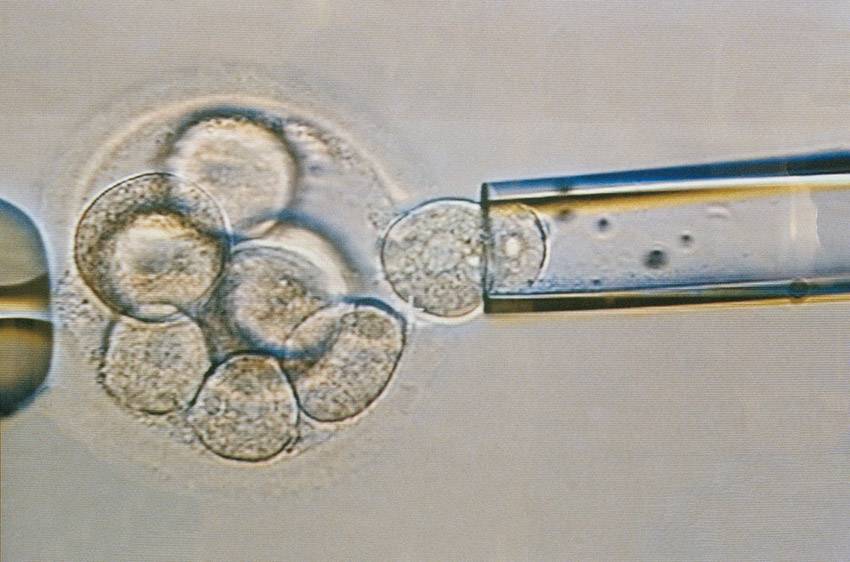
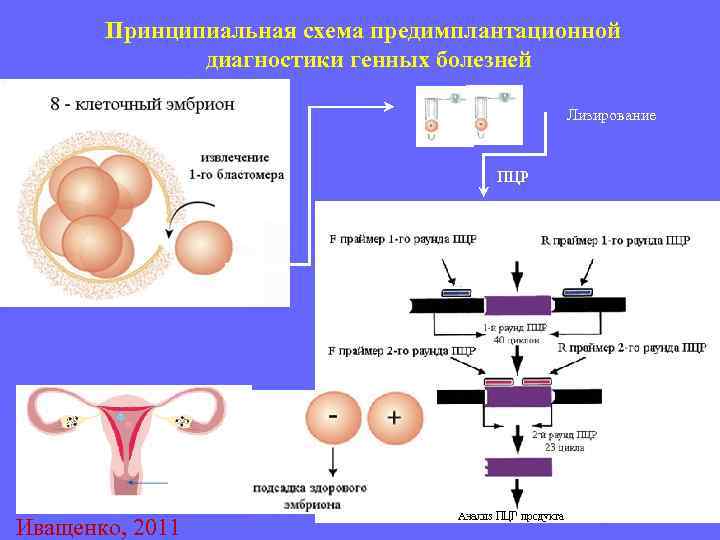
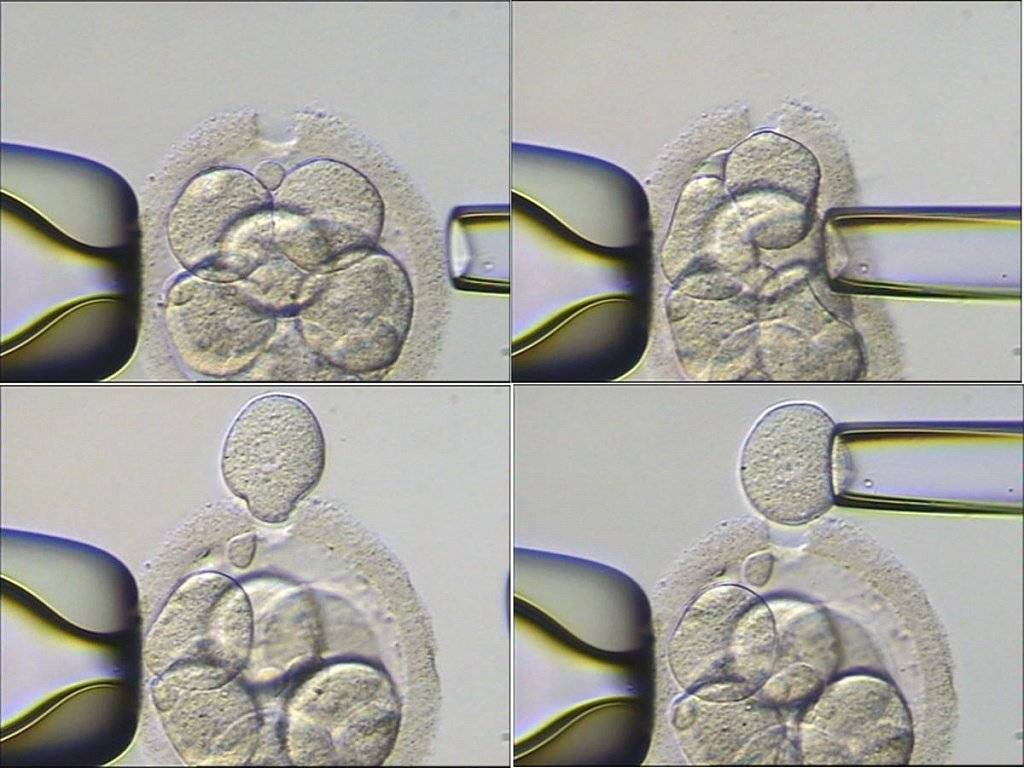
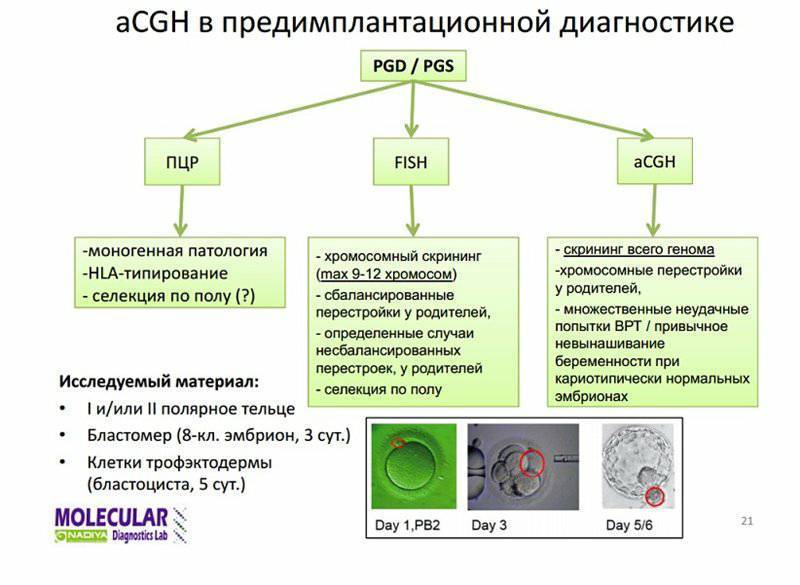
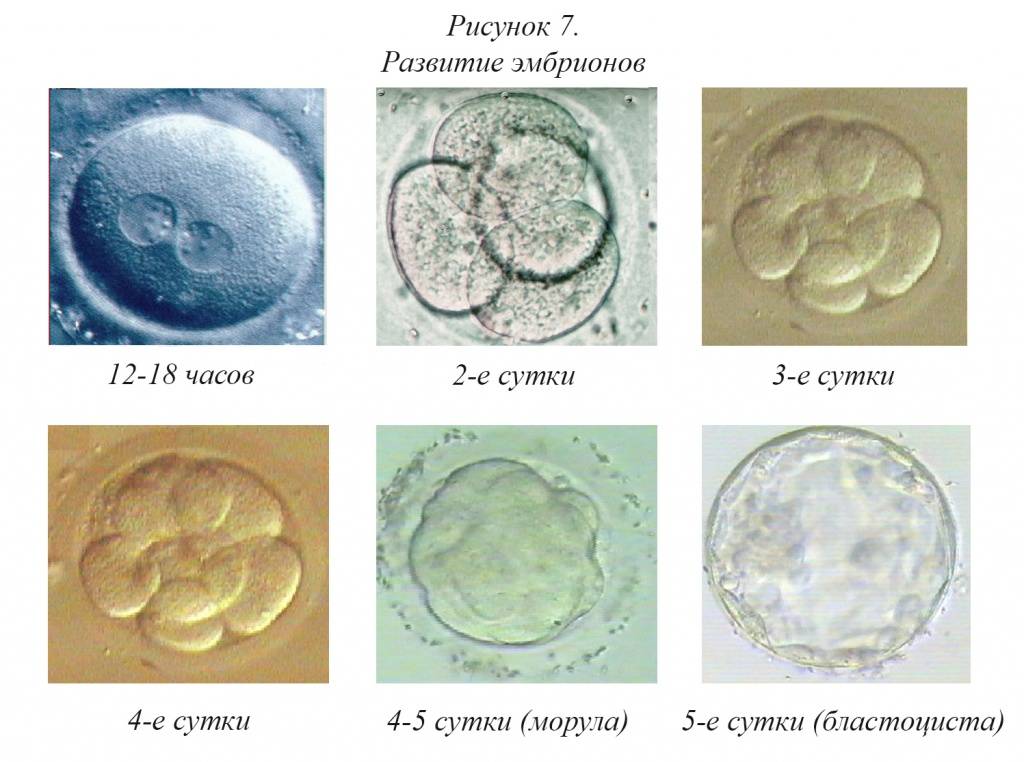
Для проведения преимплантационной генетической диагностики эмбрионам проводится биопсия на 3 день (биопсия бластомера) или на 5 день (биопсия трофэктодермы) их развития.
На третий день развития эмбрион, как правило, состоит из восьми бластомеров (клеток). Биопсия эмбриона на данной стадии представляет собой отделение одной клетки от эмбриона. При этом существует риск повреждения эмбриона, что влечет за собой снижение потенциала его дальнейшего развития. Кроме того, на этой стадии эмбрионы имеют высокий уровень мозаицизма (до 55%), то есть наличия хотя бы одной клетки, отличающейся по хромосомному набору (генетическому составу) от остальных, что обуславливает риск ложнопложительных и ложноотрицательных результатов диагностики.
Более распространенной в современной практике является биопсия эмбриона на пятый день развития. В этот момент эмбрион уже находится в стадии бластоцисты (ранней стадии развития зародыша), состоящей из двух слоев клеток: внутриклеточной массы и трофэктодермы. Впоследствии трофэктодерма участвует в образовании плаценты, а внутриклеточная масса — в образовании плода. В процессе биопсии эмбриолог с помощью микроинструментов забирает сразу несколько клеток трофэктодермы, внезародышевой ткани. Это существенно снижает риск повреждения эмбриона, риск наличия мозаицизма, получения ложноположительных и ложноотрицательных результатов исследования, обеспечивает безопасность процедуры и повышает точность диагностики.
Оборудование для проведения безопасного ПГД
В Доме Планирования Семьи отдается преимущество проведению биопсии эмбрионов на 5 день. Техника проведения такой биопсии требует от эмбриолога значительного опыта и наличия высококлассного оборудования в лаборатории.
Биопсия проводится экспертами-эмбриологами на современном и надежном оборудовании — инвертированном микроскопе Olympus, оснащенном микроманипуляторами Narishige и активным лазером OCTAX NaviLase. При проведении PGD этот лазер позволяет максимально точно и безопасно отделить одну или несколько клеток (биоптат) от эмбриона. OCTAX NaviLase минимизирует вредное воздействие на клетку за счет низкой инвазивности и минимального облучения, и является предметом гордости Эмбриологической лаборатории клиники.
Точность предимплантационной диагностики
Генетический анализ на хромосомный набор может выполняться разными методами, в числе которых метод FISH (флуоресцентная гибридизация in situ), aCGH (метод сравнительной геномной гибридизации) и NGS (метод полногеномного секвенирования). Наша Клиника использует только самые современные методы aCGH и NGS, обеспечивающие информативные и надежные результаты. Слаженная работа команды репродуктологов, эмбриологов и генетиков позволяет достичь высокий процент наступления беременности в Клинике.
Стоимость преимплантационной генетической диагностики
| Название | Цена |
| ПГД методом NGS за каждый образец (30 календарных дней) | 30387 руб. |
| ПГД методом NGS за каждый образец (7 рабочих дней) | 36000 руб. |
| ПГД методом NGS за каждый образец (1,5 рабочих дня) | 39999 руб. |
| Анализ дополнительного образцаот ПГД-эмбриона | 9996 руб. |
Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на программу ЭКО или внести депозит. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.
Работаем круглосуточно 24/7
Для Вашего удобства мы работаем 24 часа 7 дней в неделю
Индивидуальный подход ко всем пациентам
Мы учитываем особенности каждого пациента и каждой супружеской пары.
Западные стандарты лечения
Все решения находятся в рамках протоколов доказательной медицины.
Сотрудничество с ведущими клиниками
Наши врачи плотно сотрудничают с коллегами из Европы, США и Израиля.
Вопрос-ответ
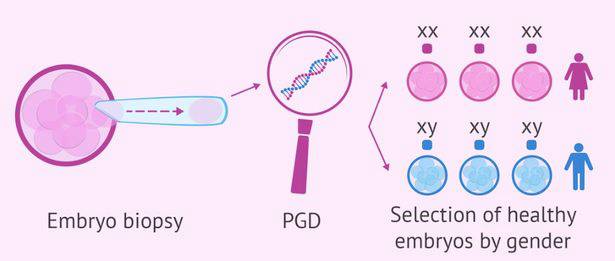
Можно ли выбрать пол ребенка в ходе преимплантационной диагностики?
Основной целью ПГД является предотвращение рождения ребенка с генетическими аномалиями и наследственными заболеваниями. В некоторых случаях патологии связаны с половой принадлежностью, поэтому выбор зародыша определенного пола является предпочтительным. Например, в случае если у одного из родителей обнаружена гемофилия.
Несмотря на главные задачи ПГД, родители могут выбрать пол будущего ребенка. В лабораторных условиях проводится диагностика всех эмбрионов на основании полученного от них материала. Возможность ошибки исключена, поскольку такой метод является более точным, чем УЗИ и прочие инструментальные исследования.
Цены на генетическую диагностику
|
ПРЕИМПЛАНТАЦИОННАЯ ГЕНЕТИЧЕСКАЯ ДИАГНОСТИКА ЭМБРИОНОВ (ПГД) |
СТОИМОСТЬ, руб. |
| ПГД-консультирование | 3 000 |
| Prenetix – неинвазивная пренатальная диагностика плода на наличие анеуплоидий 13, 18, 21, X, Y хромосом (1 чел.)(включено: краткая расшифровка анализа) | 25 000 |
| Выявление полного набора хромосом у эмбрионов пациента методом секвенирования следующего поколения NGS (за 1 эмбрион) за 12 рабочих дней | 25 000 |
| Выявление полного набора хромосом у эмбрионов пациента методом NGS (за 1 эмбрион) за 7 рабочих дней | 28 000 |
| Выявление полного набора хромосом у эмбрионов Пациента методом NGS ( за 1 эмбрион ) срочная диагностика 36 часов | 30 000 |
| Подготовительный этап ПГД для носителей структурных хромосомных перестроек | 19 000 |
| Выявление полного набора хромосом у эмбрионов пациентов-носителей транслокаций методом сравнительной геномной гибридизации array-CGH 24Sure (за 1 эмбрион) | 45 000 |
| Биопсия бластоцист | 39 000 |
| ПГД моногенных заболеваний (за 1 цикл) | 60 000…150 000 |
| Разработка индивидуальной тест-системы для ПГД моногенных заболеваний (стоимость различается в зависимости от сложности диагностики) | 70 000… 200 000 |
Стоимость теста
| Название | Цена |
| ERA-тест | 95 000 руб. |
| ERA-тест, EMMA-тест и ALICE-тест | 105 000 руб. |
Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на программу ЭКО или внести депозит. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.
Работаем круглосуточно 24/7
Для Вашего удобства мы работаем 24 часа 7 дней в неделю
Индивидуальный подход ко всем пациентам
Мы учитываем особенности каждого пациента и каждой супружеской пары.
Западные стандарты лечения
Все решения находятся в рамках протоколов доказательной медицины.
Сотрудничество с ведущими клиниками
Наши врачи плотно сотрудничают с коллегами из Европы, США и Израиля.
Стоимость ЭКО с донорской яйцеклеткой
Цена ЭКО с яйцеклеткой донора зависит от того, какой вариант из приведенных выше выбирают пациенты. По понятным причинам программа с участием родственницы обходится дешевле — в ней не надо покупать донорский биоматериал. Цена комплексной программы с витрифицированными ооцитами ниже, чем у ЭКО со стимуляцией донора под пациентку. Определиться, какое из предложений оптимально для вас, всегда поможет лечащий врач-репродуктолог. Более детально стоимость программ представлена всоответствующем разделесайта.
Особенности подбора донорских яйцеклеток в центре «Линия жизни»
В криобанке нашего центра — только качественный биологический материал с высоким потенциалом к оплодотворению и рождению здорового ребенка. Ооциты доноров тщательно проверены и подготовлены. Отсюда максимальная результативность экстракорпорального оплодотворения уже с первых попыток.
Все женщины-доноры соответствуют требованиям:
- возраст 21-33 года,
- наличие собственного здорового ребенка,
- физическое и психическое здоровье,
- отсутствие наследственных заболеваний,
- вес, не выходящий за пределы нормы,
- приятная внешность и отсутствие резко выраженных фенотипических особенностей.
По закону доноры должны пройти обследование, его состав обозначен в Приказе Минздрава, регулирующем сферу репродуктивных технологий:
- осмотр терапевта;
- осмотр гинеколога с оценкой овариального резерва;
- консультация психиатра;
- ЭКГ и флюорография;
- анализы мочи и крови, в том числе на ВИЧ, RW, гепатит;
- гинекологические мазки;
- исследование кариотипа.
Мы не ограничиваемся обязательным перечнем. Дополнительно к нему доноры яйцеклеток проходят исследование генотипа на выявление 46 опасных мутаций. Генетический скрининг позволяет исключить у будущего ребенка 23 заболевания (муковисцидоз, болезни Гирке и Тея Сакса, рецессивный поликистоз почек и др.).
При одобрении кандидатуры донора в каталог «Линии жизни» заносятся следующие его характеристики: фенотип (цвет глаз, волос, другие особенности внешности), рост, особенности телосложения, профессия, характеристики психолога, детская фотография. Эта и другая информация помогает родителям выбрать донора. Обычно пары выбирают женщину, максимально похожую внешне на будущую маму, чтобы у будущего малыша было сходство с обоими родителями.
Приходите к нам за малышом!
Центр репродукции «Линия жизни» — один из самых современных в Москве. В нашей команде работают высококвалифицированные репродуктологи и эмбриологи с обширным практическим опытом. Специалисты центра постоянно совершенствуются в профессии, следят за новыми технологиями, участвуют в отраслевых форумах, конференциях и семинарах. Донорские программы ведут специализирующиеся на них врачи.
Для повышения шансов на оплодотворение и правильное развитие эмбрионов в эмбриологической лаборатории используются высокоточные микроскопы и качественные питательные среды. Добавьте к этому тщательный отбор доноров и становится очевидно — с нами вероятность наступления беременности уже после первой попытки максимальна!
Подготовка к процедуре ЭКО
- Отказаться от вредных привычек. Курение, употребление алкоголя и психоактивных препаратов негативно влияет на весь организм. В том числе на репродуктивную систему. В сигаретах, спиртных напитках, наркотиках содержится целый комплекс веществ, вызывающих клеточные мутации, интоксикацию и иные негативные последствия для здоровья. Даже в небольших дозах они способны нанести вред репродуктивной системе и снизить вероятность успешного зачатия. Более того, у женщин вредные привычки вызывают патологии, которые даже после наступления беременности провоцируют аномалии плода или делают невозможным вынашивание и рождение ребенка.
- Проверить вес тела. Недостаточная или избыточная масса нарушают нормальную работу как мужской, так и женской репродуктивной системы, отрицательно сказываются на качестве половых клеток. Для успешного оплодотворения необходимо контролировать индекс массы тела. Высчитать его можно, разделив вес (в кг) на квадрат роста (в м2) – допустимый интервал составляет 19-30 кг/м2. При выходе за пределы этих значений ЭКО лучше перенести до тех пор, пока индекс массы тела не вернется к нормальным значениям. Также необходимо пройти медобследование, чтобы выявить возможные эндокринные, психические и другие патологии, спровоцировавшие проблемы с весом.
- Придерживаться принципов здорового питания. Для успешного зачатия оба родителя должны получать весь комплекс питательных веществ – белки, жиры, витамины, углеводы, жирные кислоты и т. д. Поэтому перед ЭКО противопоказано соблюдение строгих и монодиет, употребление продуктов с большим количеством пищевых добавок, заменителей, растительных трансжиров. Рекомендуется включить в рацион свежие овощи и фрукты, морскую рыбу, запеченное или приготовленное на пару нежирное мясо (курицу, говядину), кисломолочные продукты.
- Принимать витаминно-минеральные комплексы. В период беременности и вынашивания плода женскому организму необходимы такие витамины, как В6 и В12, фолиевая кислота – без них возрастает вероятность развития детских патологий у плода. Также полезно увеличить потребление кальция, цинка, магния, фосфора, железа и других минералов. Точную дозировку должен назначить врач-диетолог, так как гипервитаминоз также может быть опасен для матери и ее ребенка, как и недостаток биологически-активных веществ.
- Вести активный образ жизни. Обоим будущим родителям рекомендуется увеличить физическую активность – это укрепляет организм и помогает справиться со стрессом. Однако, для женщины в период проведения ЭКО противопоказаны большие нагрузки, поэтому лучше выполнять легкие упражнения по 30-40 минут в день 3-4 раза в неделю. Хорошо подойдет легкий бег, пилатес, йога или простая прогулка на свежем воздухе.
- Сделать прививки. Некоторые бактериальные и вирусные инфекции (герпес, грипп, краснуха и т. д.) в пренатальный период способны вызвать генетические отклонения у плода. Перед ЭКО женщине необходимо пройти обследования на эти заболевания и, при отсутствии иммунитета к ним, сделать прививки. Также, при наличии хронических заболеваний, рекомендуется проконсультироваться с врачом, чтобы он скорректировал курс лечения и предложил наиболее оптимальный протокол ЭКО с учетом всех рисков для матери и ребенка.
- Ограничить сексуальную активность. Подготовка к ЭКО не оказывает значительного влияния на половую жизнь будущих родителей. Однако, им обоим стоит отказаться от всякой сексуальной активности за 3-4 дня до пункции фолликулов и в течение 7 дней после экстракорпорального оплодотворения. Это необходимо для получения достаточного количества спермы у мужчин и повышения вероятности успешного закрепления эмбриона в матке.
Полный перечень всех рекомендаций индивидуален и зависит от возраста будущих родителей, состояния их здоровья и многих других факторов. Поэтому перед процедурой ЭКО им обоим нужно проконсультироваться с врачом – только он может назначить все необходимые меры, повышающие шансы на успешное наступление беременности.