SQLITE NOT INSTALLED
Реабилитация
Проводится динамический УЗИ-контроль в месте оперативного вмешательства и рентгенография легких для исключения метастазов в легких.
После удаления почки необходим постоянный мониторинг анализов мочи и крови для оценки работы второй здоровой почки.
План наблюдений разрабатывается, исходя из стадии нефробластомы (по факту диагностирования), ее гистологического строения (благоприятная или агрессивная), а также объема и вида проводимого лечения.
Важно наблюдение в связи с возможными отдаленными последствиями химиотерапии в виде слабости сердечной мышцы, нарушений пищеварения и микрофлоры, анемий и изменений в показателях периферической крови. Нефробластома редко рецидивирует, но при появлении любых симптомов (кровь в моче, лихорадка, боли в животе), необходимо немедленное обращение к врачу
Нефробластома редко рецидивирует, но при появлении любых симптомов (кровь в моче, лихорадка, боли в животе), необходимо немедленное обращение к врачу.
Основа реабилитации после лечения – это создание особого лечебно-охранительного режима с полноценным сном, дневным отдыхом и ограничением нагрузок на ребенка, защитой от инфекций и соматических заболеваний, профилактикой простуд, чтобы не было осложнений на единственный орган мочеобразования.
Важно также организовать правильное питание для ребенка с одной почкой (или частичной резекцией обеих). Показан стол №7 по Певзнеру, диета предполагает значительные ограничения соленой, жирной, жареной, кислой пищи, а также уменьшение питьевой нагрузки
Спустя несколько недель после нефрэктомии назначется физиотерапия, помогающая работе мочевыделительной системы. К ним относятся следующие процедуры: дарсонвализация, УВЧ, показано санаторно-курортное лечение с бальнеотерапией, грязелечением и приемом минеральных вод.
Осложнения
Важно внимательно оценивать жизненные показатели ребенка, так как одним из осложнений опухоли Вильмса является развитие повышенного артериального давления (почечная гипертензия). Это происходит по причине увеличения выработки почкой ренина, который сужает сосуды при повышении нагрузки на почку
Не менее опасными осложнениями после нефробластомы могут быть почечные кровотечения, в том числе в область лоханки. Вследствие этого развиваются анемии.
Начиная с третьей стадии болезни возможно развитие метастазов, которые могут быть не выявлены ранее — при диагностике и лечении по причине их малых размеров. Самыми серьезными являются метастазы в головной мозг или легкие, особенно при их росте в дальнейшем.
Единственная почка при нефробластоме у детей гораздо больше подвержена вторичным инфекционным осложнениям с восходящими пиелонефритами и развитием мочекаменной болезни. Их также можно считать отдаленными последствиями после перенесенной опухоли.
Хирургическое лечение рака почки
Основным методом лечения местнораспространённых форм рака почки является хирургический. Выполняются следующие виды операций:
Резекция почки (удаление фрагмента почки с опухолью): во время операции хирург удаляет только опухоль в пределах здоровых тканей для сохранения функции почки. Иногда эта операция жизненно необходима, например, при единственной почке, при функционально непригодной второй почки (поликистоз почки, вторично или первично сморщенная почка, дефекты развития и др).Резекция почки является основным методом лечения начальной стадии рака почки, но в некоторых случаях, при удачном расположении опухоли, может быть применена у больных со II стадией. Результаты этой операции во многом зависят от опыта врача. Резекция почки может выполняться открытым доступом – через брюшную полость, с осуществлением доступа через стенку живота, через поясничный доступ, или лапароскопическим доступом. Эндоскопический метод резекции почки обладает рядом преимуществ: небольшие кожные разрезы, меньший послеоперационный болевой синдром и короткий койко-день с возможностью быстрого восстановления и возврата к привычной жизнедеятельности и работе.
Радикальная нефрэктомия (полное удаление почки): этот вариант хирургического лечения в основном применяется при местно-распространённых и больших опухолях почки, но также может использоваться при глубоко и неудобно расположенных опухолях почки. В случае большой опухоли верхнего полюса почки необходимо удалять и надпочечник с окружающей жировой клетчаткой. Данный вид операции называется адреналэктомия. Кроме того, при наличии информации о распространенной опухоли почки с или без наличия увеличенных лимфатических узлов, расположенных вдоль сосудов почки или аорты и нижней полой вены, обязывает хирургов выполнить парааортальную лимфаденэктомию, т.е. убрать всю клетчатку вдоль этих сосудов с увеличенными лимфатическими узлами. Выполнение радикальной нефрэктомии, как и резекции, также возможно в различных вариантах: открытом или эндоскопическом.
Аблативные методики. Чаще всего рак почки развивается у пациентов старшего возраста (средний возраст 60 лет), у которых помимо опухоли присутствуют тяжелые сопутствующие заболевания, которые не позволяют выполнить хирургическое лечение. Для таких пациентов есть альтернативные аблативные методики: криоабляция и радиочастотная термоабляция опухоли. Криоабляция и радиочастотная термоабляция опухоли почки отличаются характером воздействия, т.е. либо охлаждением опухоли до экстремально низких или нагревом до крайне высоких температур. Выполнение аблативных методик возможно в различных вариантах, как в чрескожном варианте, так и при необходимости эндоскопическом. Чрескожный вариант выполняют под краткосрочным внутривенным наркозом. Методика заключается в том, что под контролем УЗИ, через стенку живота в центр опухоли устанавливают специальный электрод, после чего в зависимости от методики проводят нагревание опухоли до высоких температур или 2 цикла замораживания и оттаивания, вследствие чего опухолевые клетки погибают.
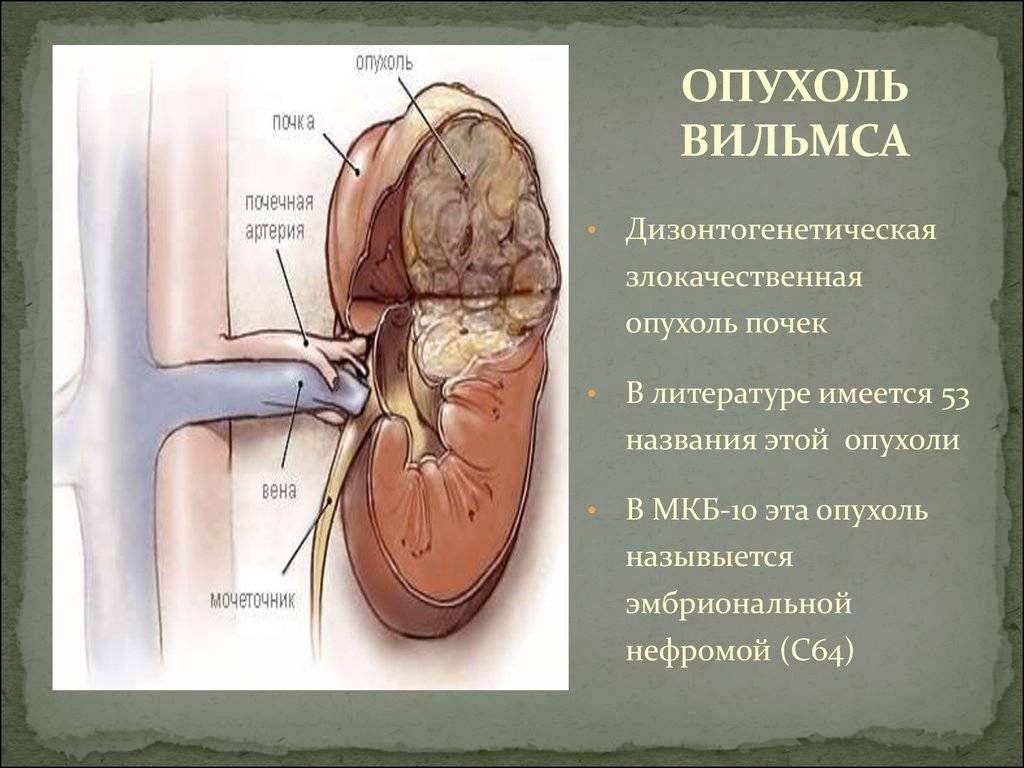
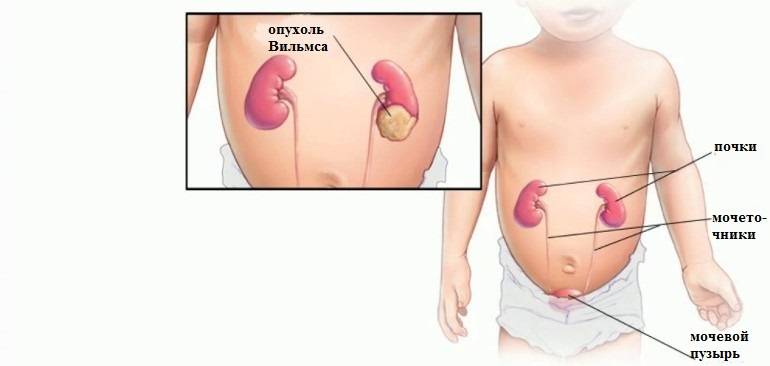
Симптомы опухоли Вильмса у детей
Из классической триады признаков опухолей почек — гематурии, пальпируемой опухоли и абдоминального болевого синдрома — опухоль Вильмса наиболее часто изначально проявляется пальпируемым образованием в брюшной полости. Боль и гематурия выявляются позже. В 60% случаев со временем присоединяется артериальная гипертензия. Помимо этого могут наблюдаться неспецифические признаки (лихорадка, кахексия и пр.)
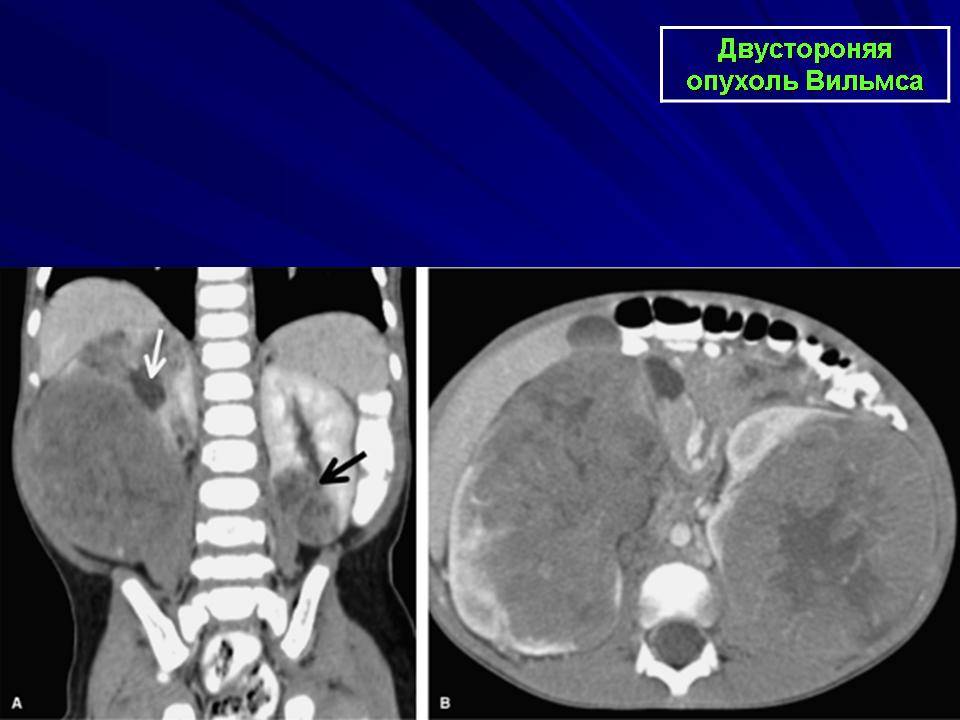
Средний возраст на момент постановки диагноза — 3 года. Следует учитывать, что опухоль Вильмса довольно часто сочетается с врожденными аномалиями мочеполовой системы,спорадической аниридией и гемигипертрофией. Известны семейные формы опухоли Вильмса, которые характеризуются высокой частотой двустороннего опухолевого поражения и более частыми врожденными аномалиями. Если у одного из родителей выявляется семейная или двусторонняя опухоль Вильмса, то у ребенка ее вероятность составляет около 30%.
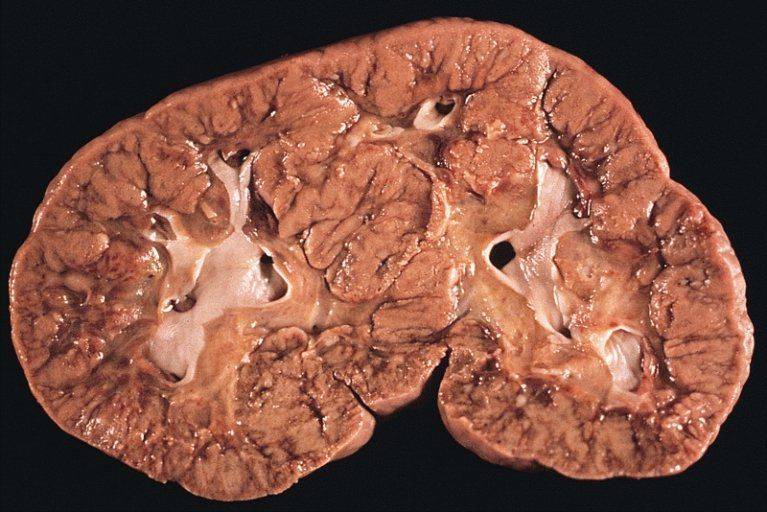
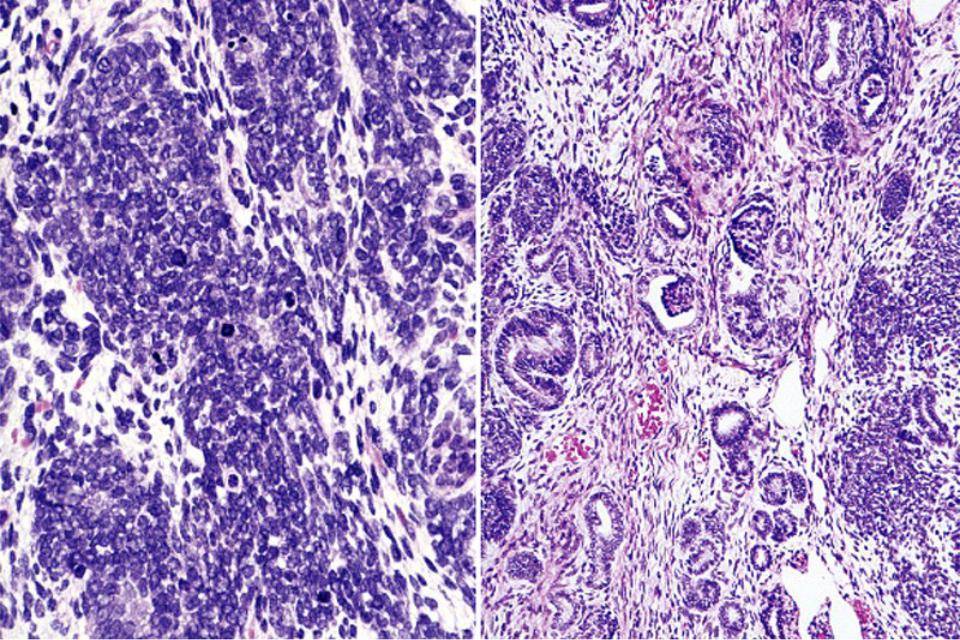
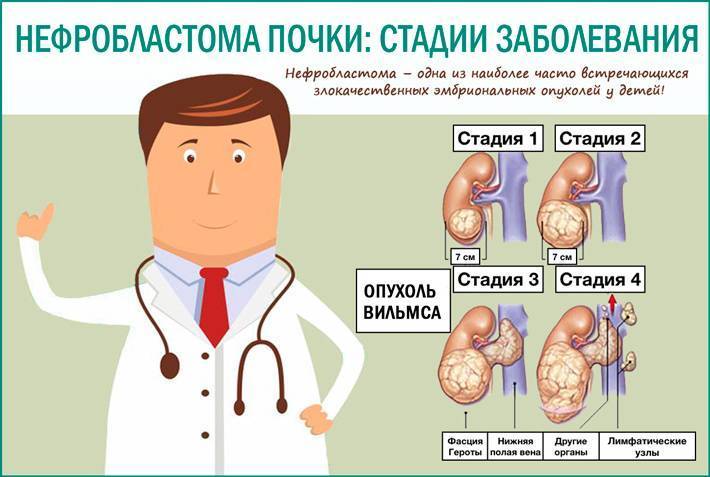
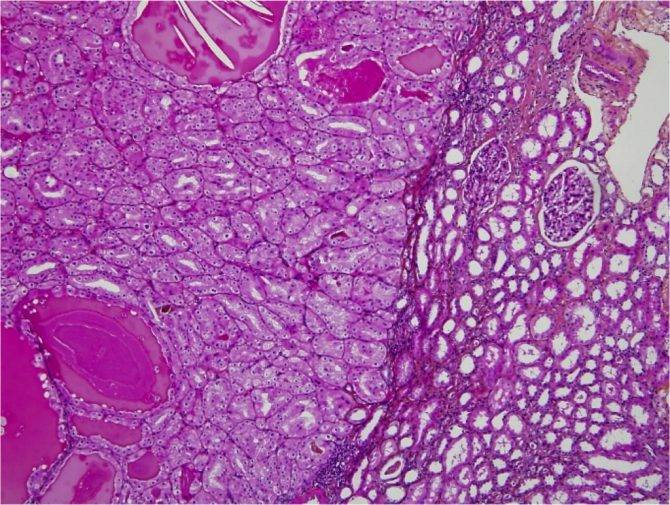
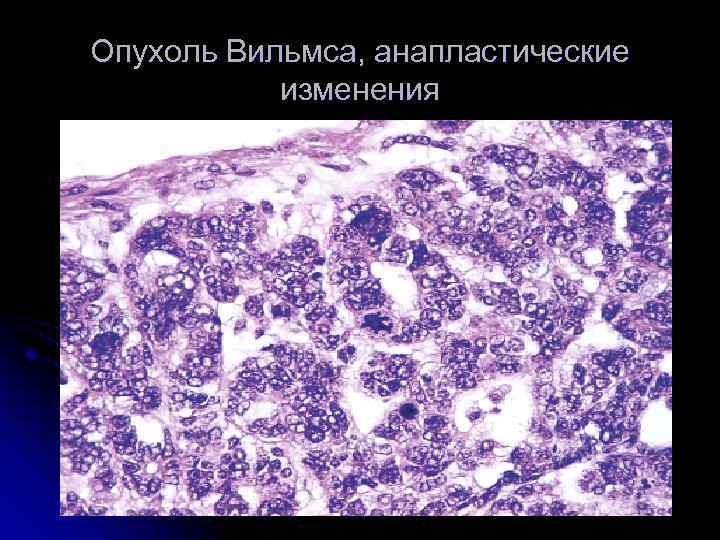
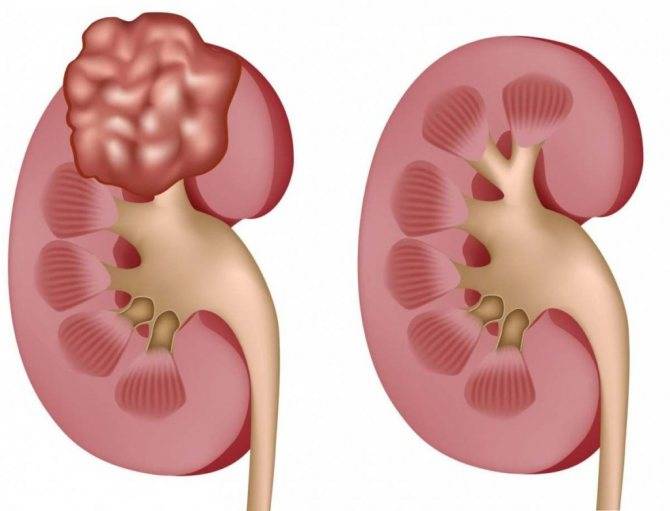
В зависимости от степени распространения опухоли выделяется 5 стадий опухолевого процесса. На I стадии процесс ограничен почкой и опухоль обычно не прорастает капсулу. Опухоль может быть удалена без разрыва капсулы, морфологически при этом не обнаруживается опухолевой ткани по краю препарата. На II стадии опухоль распространяется за пределы почки, может быть полностью удалена. Морфологически могут обнаруживаться опухолевые клетки в параренальной клетчатке. На III стадии опухолевого роста происходит негематогенное метастазирование в пределах брюшной полости (периартериальные и в воротах почки лимфоузлы; опухолевые имплантаты на брюшине; опухоль прорастает перитонеальную клетчатку; при морфологическом исследовании выявляются опухолевые клетки по краю препарата). При IV стадии отмечается гематогенное метастазирование опухоли в легкие, кости, печень, ЦНС. На V стадии происходит распространение опухоли на вторую почку.
Лекарственное лечение рака почки
Несмотря на условную радикальность хирургического лечения, пациентам с отдаленным метастазами необходимо дополнительное лекарственное лечение с применением таргетных или иммуно-онкологических препаратов.
Ежегодно фармацевтические компании разрабатывают новые лекарственные препараты, которые еще не входят в существующие стандарты лечения, в связи с чем проводятся клинические исследования для оценки эффективности этих препаратов. Целью такого исследования является улучшение методов лечения рака, внедрение новых более эффективных препаратов и, как следствие, улучшение выживаемости пациентов. Если тот или иной препарат или методика в исследовании продемонстрировали свою эффективность и лучшие показатели выживаемости по сравнению с предшествующим стандартом лечения, то при ежегодном обновлении рекомендаций их также включают в алгоритмы лечения.
Иммунотерапия опухоли
Иммунотерапия способствует активизации собственных защитных ресурсов организма, а именно иммунитета. Вещества, вырабатываемые организмом или синтезированные в лаборатории, используют для повышения сопротивляемости организма и для борьбы с опухолью. Цитокины — это группа белков организма, которые активируют иммунную систему. Наиболее часто используемые цитокины для лечения рака почки — интерлейкин-2 (ИЛ-2) и интерферон-альфа.
Интерлейкин-2 (ИЛ-2)
Ранее интерлейкин-2 использовался в качестве терапии первой линии для лечения рака почки, но учитывая тяжелые побочные явления и появление новых более эффективных таргетных препаратов, в настоящее время его применят только у строго отобранных больных, так как имеет серьезные побочные реакции. Онкологи предпочитают назначать интерлейкин 2 относительно здоровым и крепким пациентам либо тем, кто плохо отвечает на таргетные препараты.
Интерферон-альфа
У Интерферона-альфа менее серьезные нежелательные явления, чем у ИЛ-2. Интерферон-альфа в настоящее время не применяется в качестве самостоятельной терапии. Его используют в комбинации с таргетным препаратом Бевацизумабом (Авастин).
Иммунотерапия ингибиторами иммунных контрольных точек
Иммунная система защищает организм от болезни; для этого она должна отличать патогены/патологические клетки от собственных здоровых тканей организма. Иммунная система может идентифицировать и уничтожать клетки опухоли, если последняя продуцирует опухоль-специфичные антигены. Этот процесс называется иммунным надзором. Текущий иммунный ответ регулируется «пунктами иммунного контроля». Они предотвращают повреждение здоровых тканей организма. Опухолевые клетки иногда используют эти контрольно-пропускные пункты, чтобы «скрыться» от иммунной системы. Новые препараты – ингибиторы PD-1 и PD-L1 – фактически лишают их этой возможности.
Прогноз рака почки
У многих пациентов после установления диагноза, возникает вопрос о возможной продолжительности жизни. Согласно существующей статистике имеется множество возможных причин смерти человека, среди которых первые места занимают сердечно-сосудистые заболевания (такие как инфаркт, инсульт), а также травмы и отравления. Эти состояния, как правило, развиваются остро. Онкологические заболевания и рак почки в частности, к острым состояниям не относится, он является хроническим заболеванием с периодами стабилизации и возможным прогрессированием. Ваш врач, основываясь на статистике выживаемости пациентов с аналогичным диагнозом, может привести примерные показатели выживаемости в зависимости от стадии рака почки. В онкологии существуют показатели 5-летней выживаемости. Эти показатели характеризуют группу больных, которые прожили 5 лет после установления диагноза без прогрессирования. Несомненно, многие пациенты живут гораздо дольше и некоторые могут погибнуть совершенно от других (неопухолевых) причин. Стоит помнить, что это всего лишь статистика и за последние 5-10 лет в онкологии, и в лечении рака почки, произошли кардинальные изменения с появлением новых высокоэффективных препаратов, что значительно улучшило прогноз и увеличило продолжительность жизни пациентов.
На выживаемость влияет множество факторов: время установления диагноза, стадия, гистологическая структура опухоли, возраст, общее состояние пациента и некоторые лабораторные показатели крови. Ваш врач, зная вашу историю болезни и лабораторные анализы, может рассказать вам к какой группе риска вы относитесь.
Стадии и шансы на выживание
Лечение злокачественного новообразования почки
Основным способом лечения является хирургический. На 1 и 2 стадиях опухолевого процесса данный метод является радикальным. Хирургическое лечение также применяется при наличии метастазов.
Основные виды оперативных вмешательств:
- Нефрэктомия (открытая или эндоскопическая) — удаление почки с опухолью.
- Резекция почки (открытая или эндоскопическая) — органосохраняющая операция.
- Радиочастотная абляция (лапаротомная, лапароскопическая, чрескожная), криоабляция, микроволновая абляция, лазерная деструкция, применение сфокусированого ультразвука (HIFU-терапия) возможны у больных с высоким риском оперативного лечения в силу меньшей травматичности.
Лекарственное лечение — иммунотерапия («Интерферон-альфа», «Интерлейкин-2») и таргетная терапия («Сунитиниб», «Сорафениб», «Бевацизумаб», «Пазопаниб», «Эверолимус», «Темсиролимус») — применяются только при наличии метастазов.
Рак почки нечувствителен к лучевой терапии и ко всем имеющимся в настоящее время химиопрепаратам.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.

- Интерферон-альфа (противоопухолевое, антипролиферативное средство). Режим дозирования: п/к или в/м в дозе 5 млн МЕ/м2 3 раза в неделю. Лечение продолжается до прогрессирования болезни или полной регрессии метастазов. Оценка эффекта — каждые 3 месяца.
- Интерлейкин-2 (иммуномодулирующее средство). Режим дозирования: индукционная фаза — 1 и 6-я неделя по 9 000 000 МЕ п/к утром и вечером в 1–5-й день; 2–4, 7–9-я неделя по 9 000 000 МЕ п/к утром и вечером в 1–2-й день; 9 000 000 МЕ п/к вечером в 3–5-й день; 5-я неделя — перерыв. Поддерживающая фаза (через 2 недели после индукционной фазы): 1-я неделя по 9 000 000 МЕ п/к утром и вечером в 1–5-й день; 2–4-я неделя по 9 000 000 МЕ п/к утром и вечером в 1-й и 2-й дни; 9 000 000 МЕ п/к вечером в 3–5-й день. Поддерживающую фазу повторяют через 3 недели (максимум 7 курсов). Перед каждым введением препарата рекомендуется прием внутрь парацетамола в дозе 500–650 мг.
- Сунитиниб (противоопухолевое средство). Режим дозирования: внутрь, в дозе 50 мг/сут. в течение 4 нед. с последующим перерывом в 2 нед. (режим 4/2). Курс лечения составляет 6 нед.
Диагностика опухолей почек
Для диагностики применяются УЗИ почек и надпочечников — самый безопасный, дешевый и безболезненный способ, МРТ и нефросцинтиграфия. Эти исследования позволяют выявить новообразования на ранних стадиях. С помощью ангиографии или УЗ-допплерографии определяется злокачественность опухоли и ее размер.
Не всегда опухоль на УЗИ выглядит типично. Чтобы не пропустить онкологический процесс, больным назначают:
- Анализ мочи. Обнаружение крови — гематурия – частый симптом рака почек. Нарушение работы органа и присоединение инфекции вызывает появление в моче лейкоцитов и белка;
- Кровь на биохимический анализ. Увеличение паратгормона, вырабатываемого паращитовидными железами — своеобразный маркер злокачественных опухолей почки. В крови повышается уровень креатинина, мочевины, альфа-2-глобулинов, ЛДГ4, щелочной фосфатазы, кальция. Увеличение печёночных ферментов указывает на метастазирование опухоли в печень. Анализ на онкомаркеры — обязательное обследование и при других опухолях в организме.
- Анализ периферической крови (из пальца) меняется при возникновении опухоли, вырабатывающей гормоны, стимулирующие выработку эритроцитов. В крови обнаруживается большое количество красных кровяных телец. При злокачественных опухолях увеличивается СОЭ.
В спорных случаях берется фрагмент тканей на биопсию. Подтверждение злокачественности или доброкачественности новообразования помогает врачам определиться с тактикой операции.
Какие шансы вылечиться от опухоли Вилмса?
Шансы вылечить ребёнка от опухоли Вилмса очень хорошие. Благодаря высокоточным новым методам диагностики и стандартизированным протоколам комбинированной терапии выздоравливают примерно 90% больных.
У каждого конкретного ребёнка зависит в первую очередь от того, каким вариантом опухоли Вилмса он заболел и насколько болезнь успела распространиться к моменту диагноза (стадия заболевания). Обычно шансы выздороветь выше, чем менее злокачественной является опухоль и чем раньше поставили диагноз. Так вылечивают более 90% заболевших детей, у которых нет метастазов или опухоль низкой или средней степени злокачественности. У детей с опухолью высокой степени злокачественности прогноз менее благоприятный.
Тем не менее у детей на поздних стадиях опухоли Вилмса при определённых условиях могут быть хорошие шансы на выздоровление. У больных с отдалёнными метастазами (IV стадия болезни) шансы на выздоровление зависят прежде всего от того, как болезнь отвечает на химиотерапию. Если после предоперационного курса химиотерапии и операции удаётся полностью уничтожить очаг опухоли, то можно вылечить до 80% заболевших.
Необходимое замечание: названные проценты выздоровевших являются статистическими показателями. Они точно и достоверно описывают лишь совокупность всех детей, заболевших опухолью Вилмса. Статистика не может предсказать, выздоровеет конкретный ребёнок, или нет. Спросите у лечащего врача, как он оценивает с точки зрения прогноза тот вариант болезни, который нашли у Вашего ребёнка.
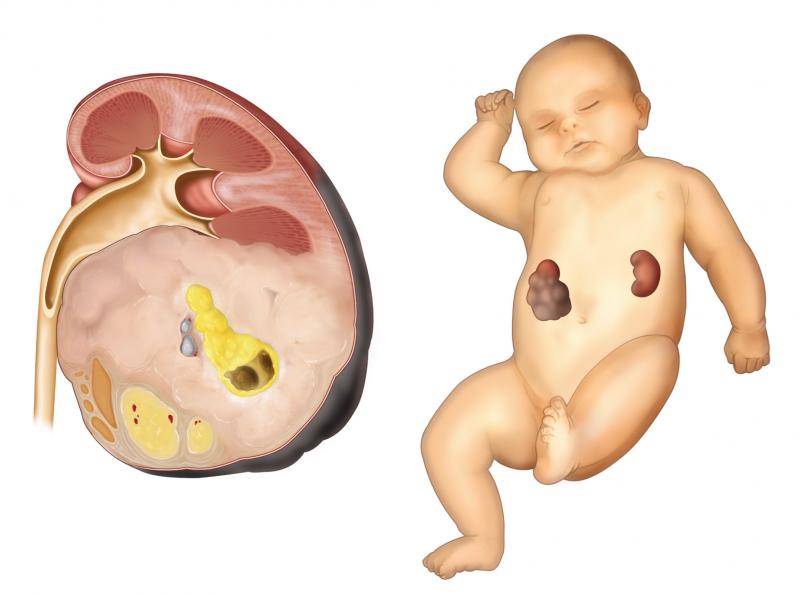
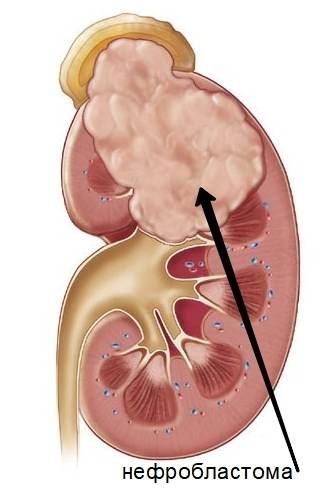
Почему дети заболевают нефробластомой?
Никто точно не знает, почему у детей появляется опухоль Вилмса. Но учёные установили, что опухоль связана с изменениями определёных ов и хромосом . Сегодня больше всего изучен так называемый на одиннадцатой хромосоме. Он важен для нормального развития почек у детей. И если в нём происходят какие-то изменения, то могут возникать опухоль и/или другие аномалии (дефекты развития). Учёные также нашли другие гены на одиннадцатой хромосоме и на других хромосомах, которые участвуют в процессе образования опухоли Вилмса. Если повреждается структура хромосомы, или определённая хромосома начинает менять своё количество, то риск заболеть нефробластомой увеличивается.
Опухоль Вилмса часто встречается у детей, у которых уже есть , например, синдром WAGR (объединяет несколько симптомов неправильного развития), синдром Беквита-Видемана (увеличивается масса тела и внутренних органов), синдром Дениса Дрэша (недоразвитие половых органов) и нейрофиброматоз 1 типа (болезнь Реклингхаузена). У детей с этими болезнями есть нарушения в развитии и повышен риск заболеть раком. Если в семье у кого-то была опухоль Вилмса, то у ребёнка из этой семьи также повышается вероятность заболеть нефробластомой. Даже если у него нет никаких отклонений в развитии из-за наследственности. „Семейные“ случаи опухоли Вилмса встречаются довольно редко (примерно около 1 %), и у этих детей опухоль обычно поражает обе почки. У большинства заболевших детей опухоль Вилмса встречается впервые (единичный случай в семье), то есть у них нет ни генетического синдрома, ни какой-либо другой наследственной болезни в семье.
Учёные не нашли связи между окружающей средой и её влиянием на возникновение нефробластомы.
МЕТОДЫ ОБСЛЕДОВАНИЯ.
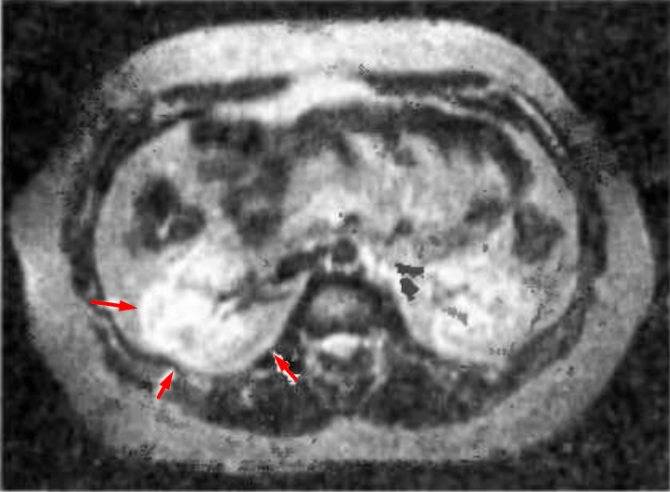
Современные методы обследования включают компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) и ультразвуковое исследование (УЗИ) и играют исключительно важную роль в диагностике большинства видов опухолей почек.
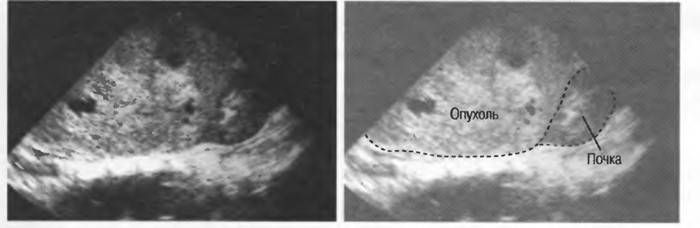
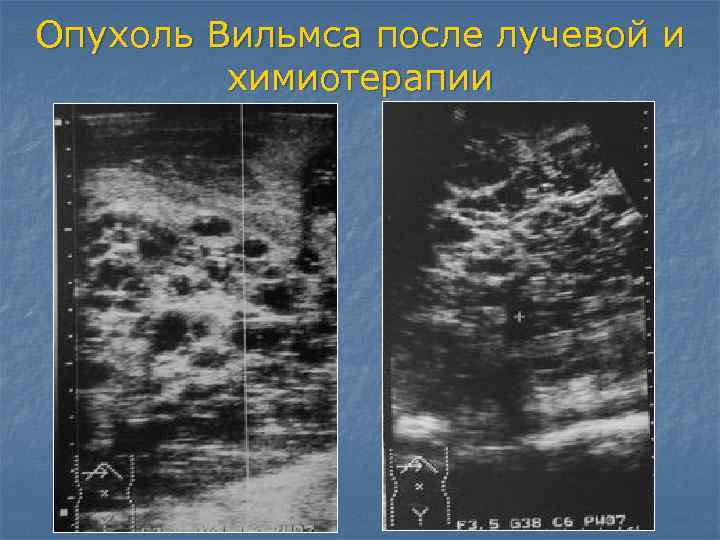
УЗИ. При данном методе используются звуковые волны для получения изображения внутренних органов. При этом ткань здоровой почки отличается от ткани опухоли, а доброкачественные опухоли от злокачественных.
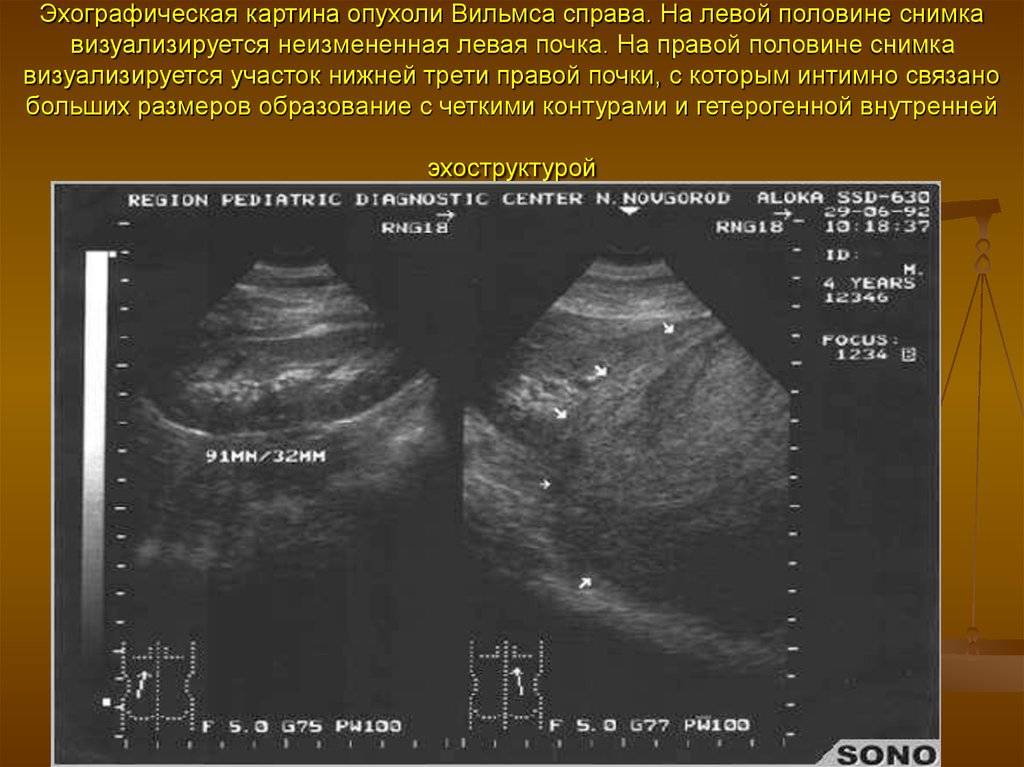
Данный метод применяется в первую очередь при подозрении на нефробластому, так как это безболезненная процедура, позволяющая обследовать весь живот.
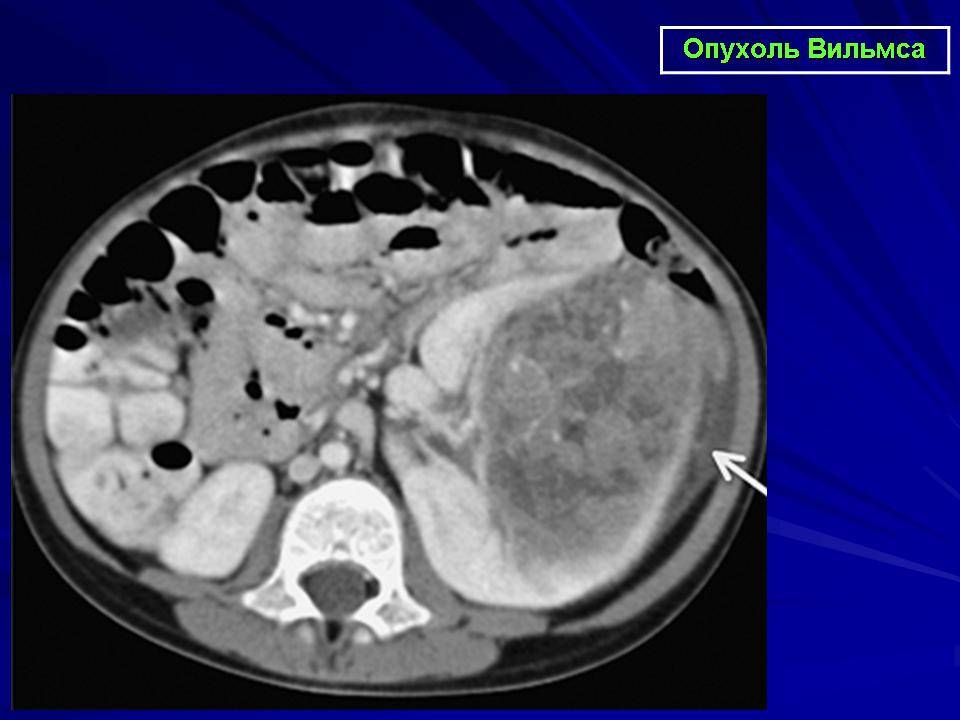
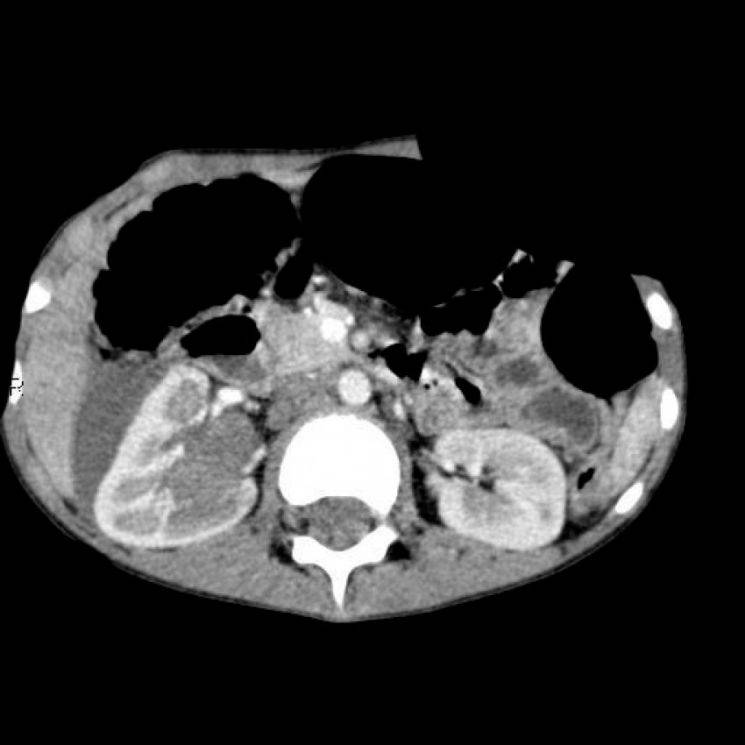
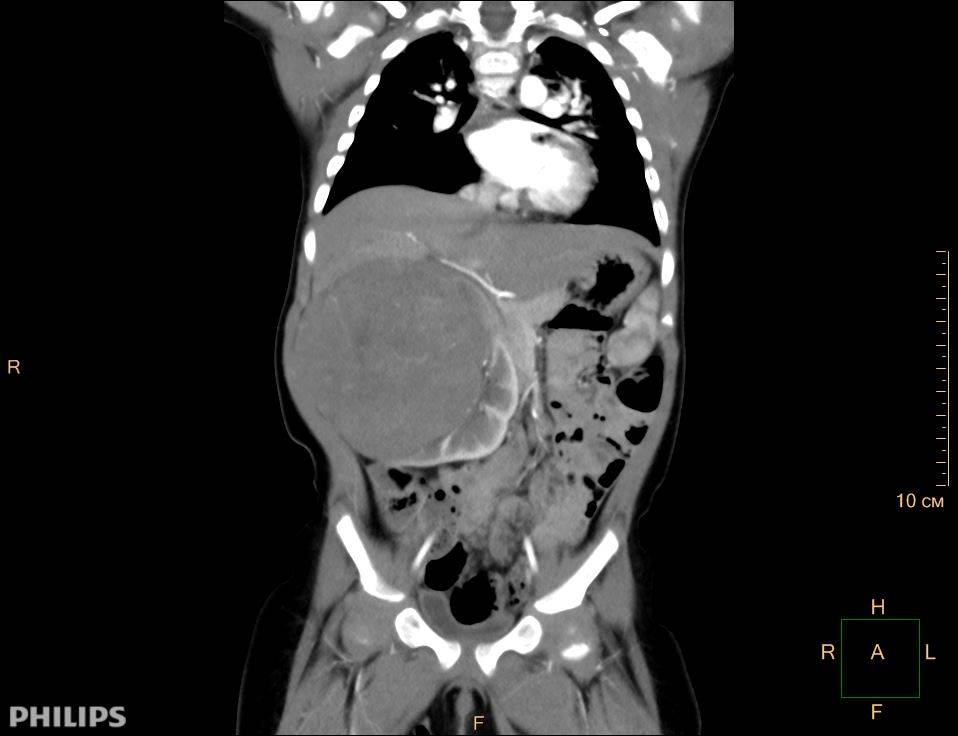
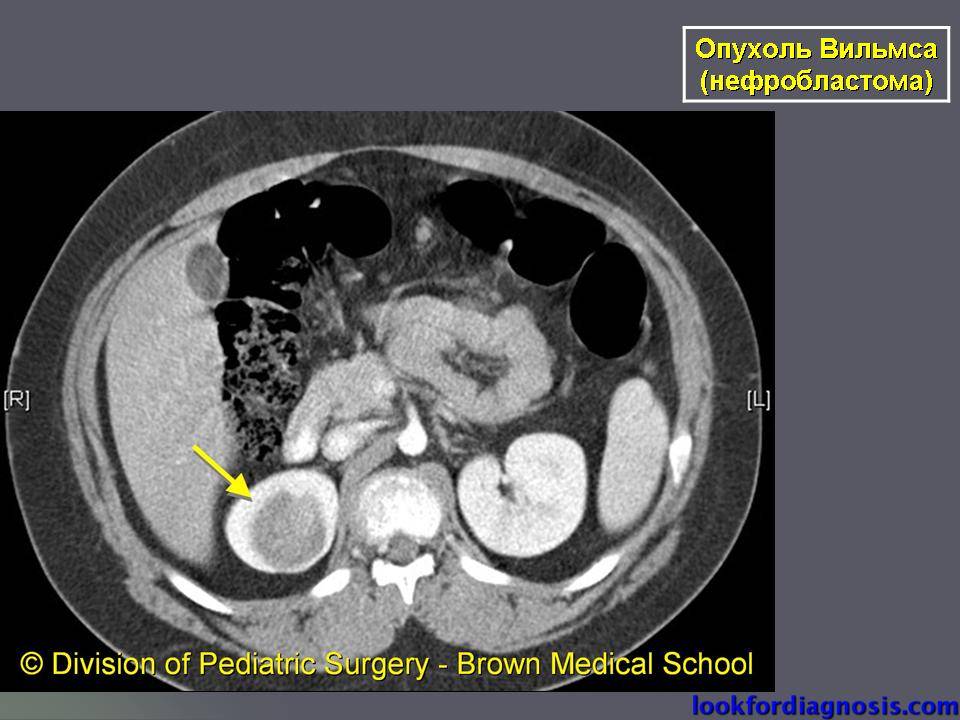
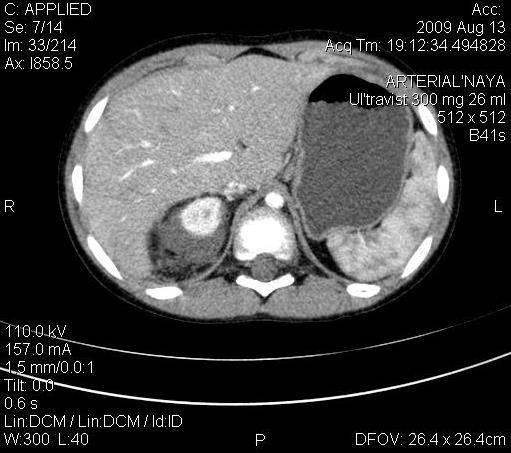
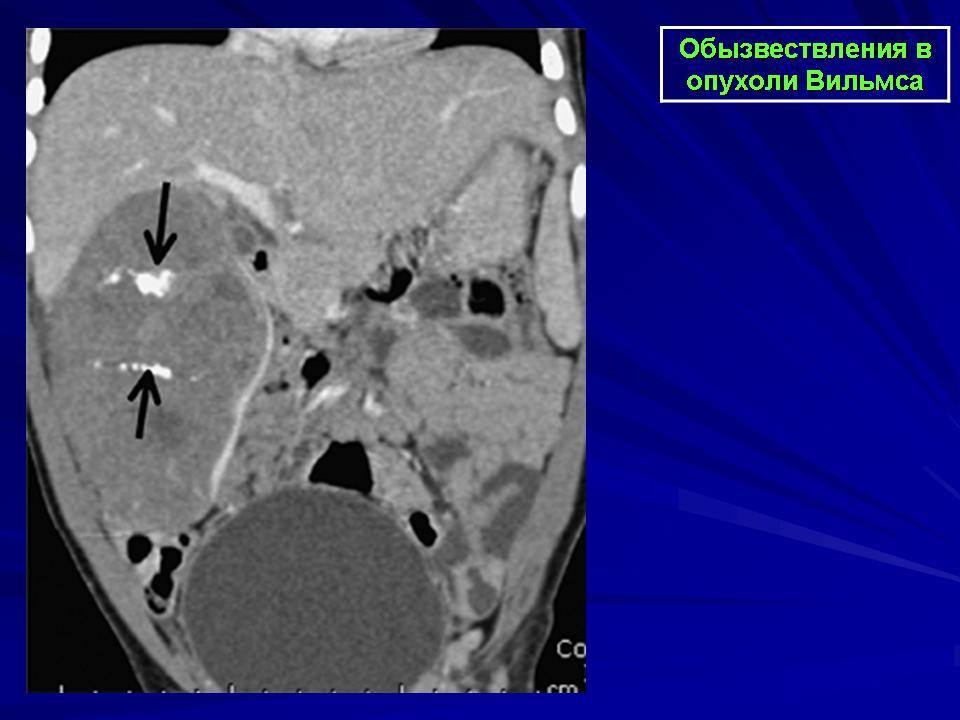
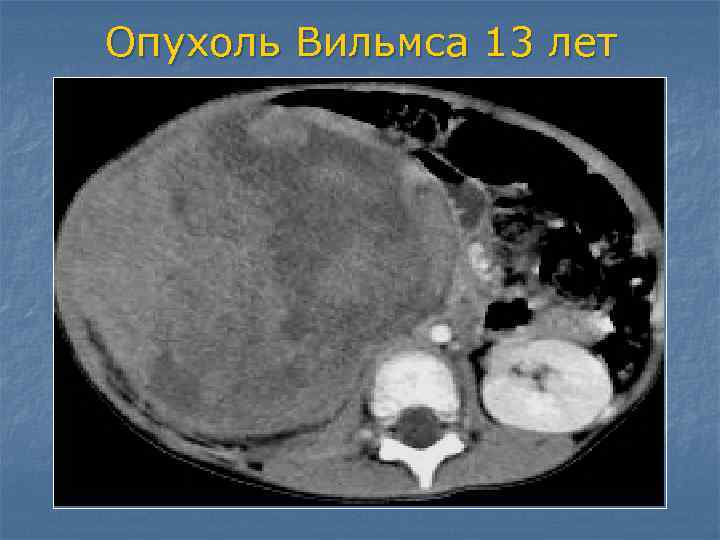
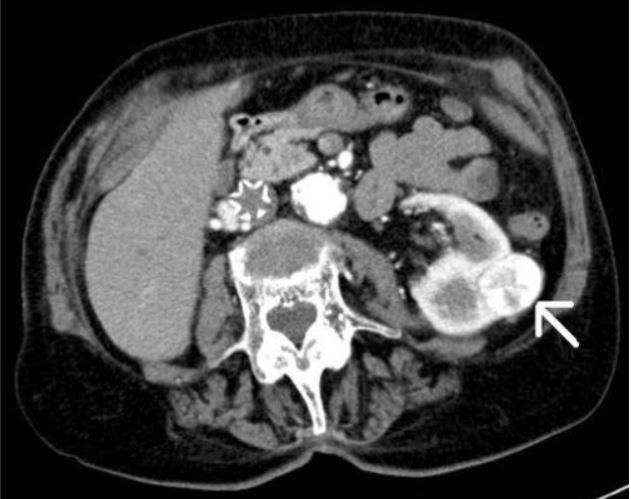
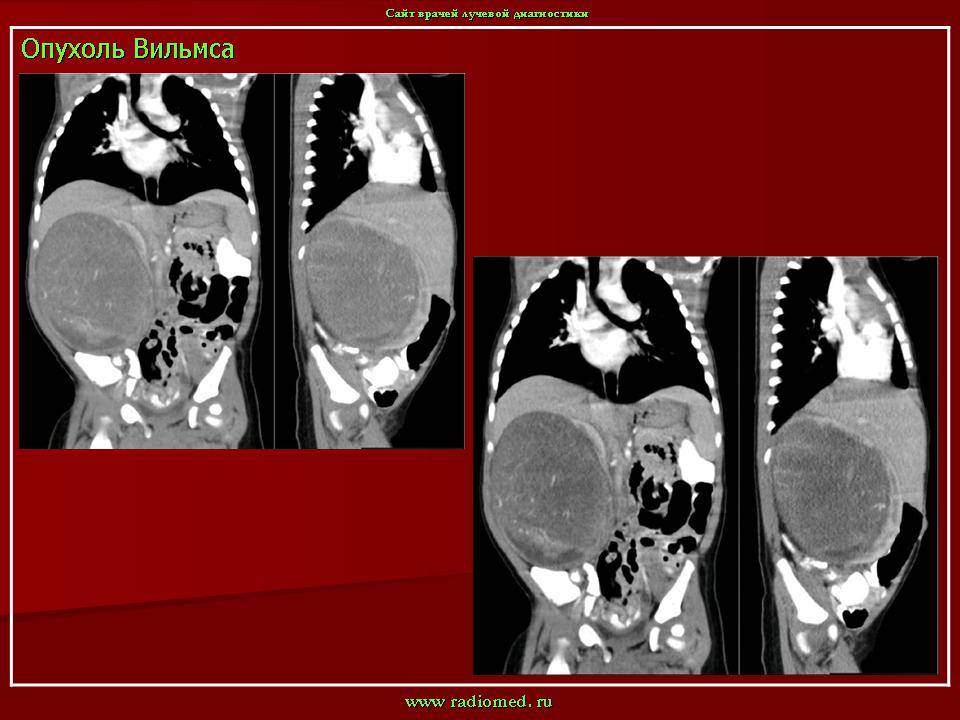
Компьютерная томография. Метод позволяет получать множественные детальные поперечные изображения тела и выявить опухоль почки. Одновременное введение контрастного вещества в вену дает возможность иметь более четкую картину исследуемой области.
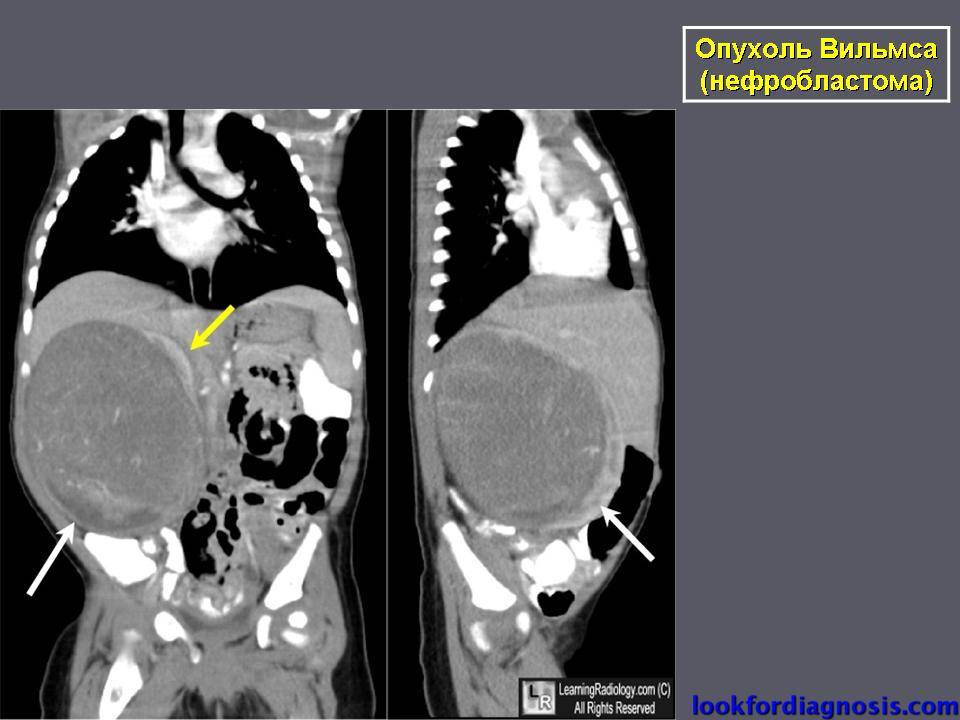
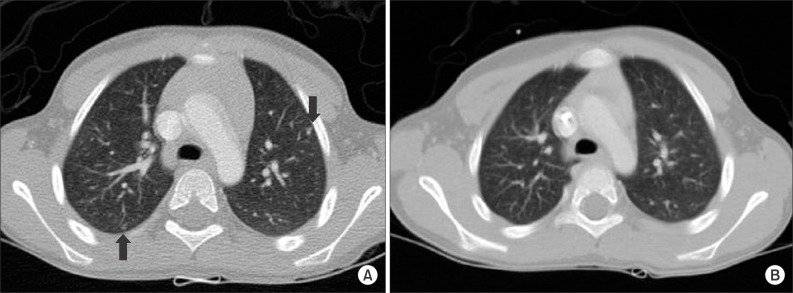
КТ — один из наиболее эффективных методов обнаружения опухоли внутри почки, а также ее распространения за пределы органа. Легкие являются наиболее частым местом возникновения метастазов при нефробластоме.
Спиральная КТ — новый усовершенствованный метод выявления мелких очагов внутри почки, при котором также используется внутривенное контрастирование.
МРТ(магнитно-резонансная томография). При этом методе применяются радиоволны и сильные магниты, позволяющие более детально изучить орган и вовлеченные в процесс сосуды по сравнению с КТ.
Ангиография
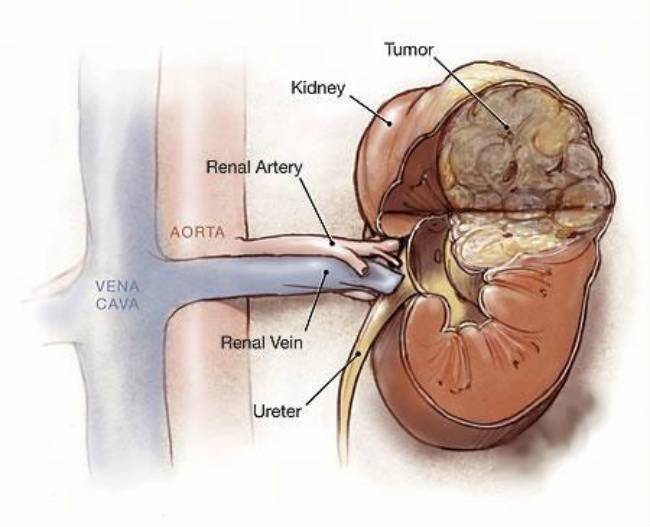
Во время этой процедуры контрастное вещество вводится в артерию, что помогает лучше рассмотреть сосуды, в том числе ведущие в почки, что крайне важно для хирурга при планировании оперативного вмешательства
Рентгенография грудной клетки позволяет обнаружить поражение легких при нефробластоме.
Сканирование костей. Радиоактивное вещество, введенное в вену, накапливается в зоне поражения костной ткани, что выявляется с помощью специального аппарата. Доза вводимого радиоактивного вещества минимальна и не вредна для ребенка.
Общие методы профилактики
Ведение здорового образа жизни с отказом от вредных привычек, тем более в период подготовки к зачатию и во время беременности. Многие негативные факторы влияют особенно сильно на зародыша, и в дальнейшем могут создавать предпосылки для развития рака. Поэтому по возможности стоит заранее оградить ребенка, развивающегося в утробе, от воздействия канцерогенов и других вредных веществ.
Специфических методов предотвращения развития нефробластомы на сегодня не разработано, важно только ведение здорового образа жизни с учетом всех факторов риска, которые влияют на развитие рака. Учитывая ее эмбриональное происхождение, самым ключевым моментом является пренатальная профилактика ее возникновения, еще до рождения
Семьям, имеющим детей с опухолью Вильмса или родственников с подобной патологией, планирующих ребенка в возрасте старше 27 лет, стоит пройти подробное медико-генетическое консультирование с получением четких рекомендаций относительно предотвращения развития инфекций в ранние сроки беременности, когда происходит закладка почек, отказ от вредных привычек, а также прием поливитаминных и минеральных комплексов, здоровое диетическое питание, снижающее попадание в организм канцерогенов.
Особенно внимательными нужно быть на ранних сроках беременности в отношении приема медикаментов и воздействия факторов окружающей среды, которые могут нарушить закладку внутренних органов плода.
После рождения требуется максимально полноценный уход с исключением инфекций и воспалительных процессов в области мочеполовой системы, а также соматических заболеваний, косвенно влияющих на работу почек.
Разновидности опухолей
УЗИ почек
Стоимость: 2 700 руб.
Подробнее
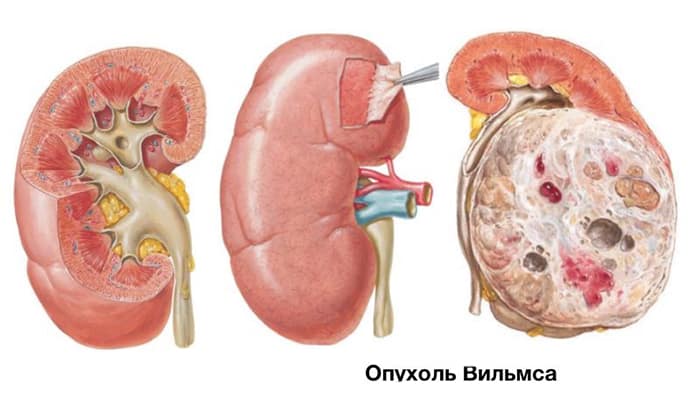
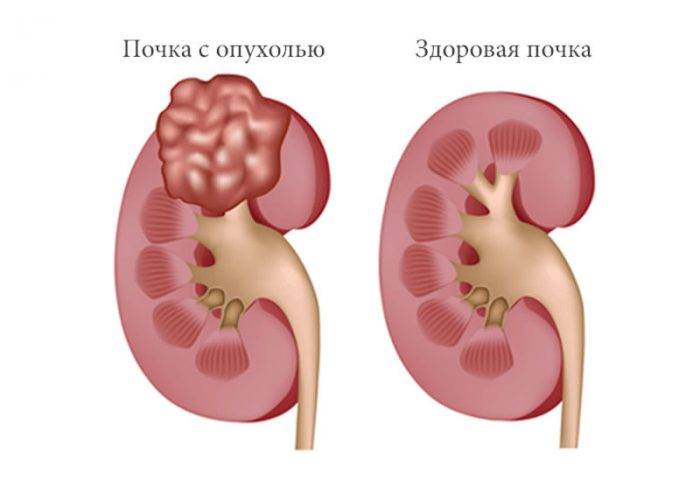
Все опухоли делятся на злокачественные и доброкачественные. В зависимости от локализации различают: опухоль паренхимы почек, опухоль лоханки и мочеточника. Среди доброкачественных новообразований чаще всего встречаются папиллома, ангиома, ангиолипома.
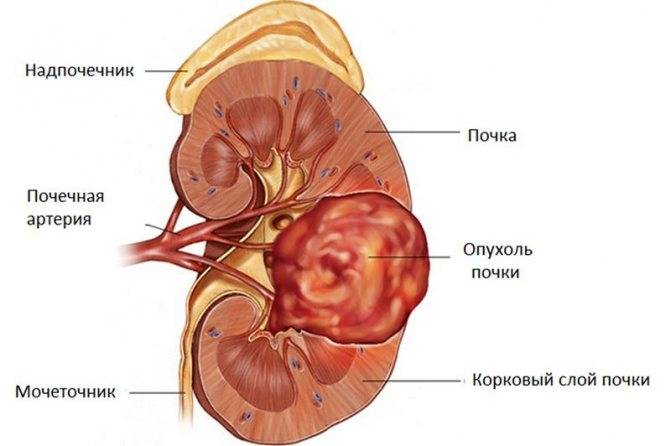
Рак почки (злокачественная опухоль почки) — в зависимости от распространенности процесса делится на несколько разновидностей:
- локализованный (рост опухоли ограничен, метастазов нет);
- местно-распространенный (раковые клетки обнаруживаются в окружающих тканях, опухоль проникает за пределы почечной капсулы, в том числе в сосудистое русло);
- генерализованный (наиболее тяжелый для лечения вид рака, характеризуется метастазированием).
В зависимости от особенностей конкретной клинической ситуации назначают лечение. При любом виде опухоли почек пациенту достаточно вовремя записаться на диагностику и следовать рекомендациям врача. На ранних этапах даже при наличии онкологии прогноз преимущественно положительный.
Что вызывает нефробластому?
Хотя существует четкая связь между нефробластомой, врожденными дефектами и генетическими мутациями, у большинства детей с этой опухолью не обнаруживается никаких врожденных дефектов или наследуемых генетических изменений.
Причина развития нефробластомы у детей еще не выяснена, однако достигнут значительный прогресс в понимании многих явлений, возникающих в процессе формирования нормальных почек у плода, а также того, как изменяется этот процесс, приводя к нефробластоме.
Почки развиваются очень рано в утробе матери. Иногда в процессе их развития могут возникать дефекты. Некоторые клетки, которые должны были бы превратиться в зрелые клетки почки, этого не делают и остаются эмбриональными (фетальными, или ранними). Некоторые скопления этих ранних почечных клеток могут существовать в течение определенного периода времени после рождения ребенка. Обычно эти клетки созревают к 3-4 годам ребенка. Если этого не случается, то клетки могут начать расти бесконтрольно. Как результат такого процесса — развитие нефробластомы. Наличие мутации или делеции генов WT1 или WT2 повышает риск того, что некоторые клетки останутся эмбриональными и приведут к развитию нефробластомы.
Симптомы опухолей почек
Новообразования долгое время могут не давать симптомов. Проявляются они только при разрастании опухоли до приличных размеров. Крупное образование растягивает капсулу почки, мешает оттоку мочи и пережимает сосуды. Больные жалуются на усиливающуюся боль в пояснице, отдающую в промежность, и бедро. Доброкачественные образования небольшого размера могут вообще не заявлять о себе, выявляясь случайно на УЗИ или МРТ.
В почечной ткани обнаруживаются различные доброкачественные опухоли:
- Кисты — полости, наполненные жидкостью. При множественных кистозных поражениях говорят о поликистозе.
- Аденомы — медленно растущие образования не вызывающие болей и не перерождающиеся в рак.
- Липомы – новообразования из жировой ткани, которые при быстром росте затрудняют работу почек. Не озлокачествляются.
- Фибромы – медленно растущие опухоли, состоящие из фиброзной ткани. Симптомы нарушения почечной функции они вызывают, только разрастаясь до больших размеров.
Злокачественные новообразования (рак и саркома) имеют различную симптоматику, но первым признаком любой почечной онкопатологии является появление крови в моче (гематурия). В дальнейшем у больного развиваются:
- слабость, усталость, утомляемость;
- лихорадка;
- тошнота, рвота, похудение;
- плохоустраняемое повышенное АД;
- задержка мочи;
- боль в пояснице.
Некоторые опухоли вырабатывают гормон эритропоэтин. У больного развивается полицитемия. Организм вырабатывает огромное количество красных кровяных телец — эритроцитов, вызывающих чрезмерное полнокровие. Наблюдается расширение кожных сосудов, вызванное увеличением и замедлением кровотока. Язык и губы приобретают синеватый оттенок, конъюнктива глаз становится красноватой, а в кончиках пальцев рук возникает сильное жжение, вызванное кровяным застоем.
Симптомы при прогрессировании опухолей почек
Симптомы развития рака почек можно охарактеризовать в подробностях так:
- Больные жалуются на кожный зуд, боль в животе, костях, суставах, приливы к голове, слабость, утомляемость, ухудшение общего состояния. Нарушение работы почек приводит к стойкому повышению АД, неснижаемому стандартными препаратами.
- Распад опухоли почки приводит к появлению крови в моче (гематурии). Урина приобретает кровяной или гнилостный запах. Сгустки крови, закрывая пути оттока мочи, вызывают почечную колику — резкие боли в пояснице, вызванные перерастяжением почечных структур скопившейся мочой.
- Сдавление опухолью вен у мужчин вызывает расширение вен семенного канатика — варикоцеле. Если при отсутствии почечной патологии эта болезнь появляется слева, то при почечных опухолях варикоцеле образуется на стороне пораженной почки, или с обоих. Поэтому поражение вен семенного канатика справа – повод срочно проверить почки на наличие опухолей.