SQLITE NOT INSTALLED
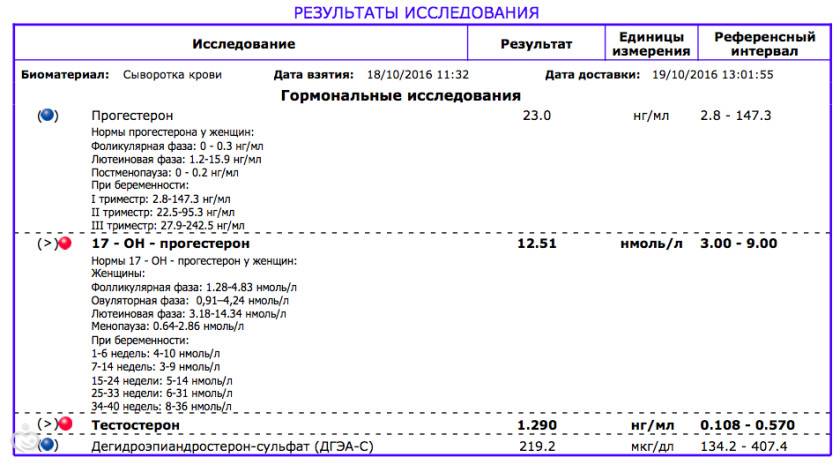
Анализ на прогестерон при беременности
Уровень половых гормонов, в том числе и концентрацию в крови беременной женщины гормона прогестерона, определяют по анализу крови. Врачи советуют женщинам, которые вынашивают ребенка, сдавать анализ на прогестерон во второй половине беременности — тогда можно диагностировать состояние плода и плаценты. Кроме того, анализ на прогестерон может быть назначен в случае, когда предполагаемая дата родов уже позади, а женщина еще не родила. Такой анализ поможет установить, является ли перенашивание беременности истинным, то есть
следует ли принимать радикальные меры по родоразрешению (при истинном перенашивании плацента стареет и уже не может в полной мере удовлетворять потребности ребенка).
Анализ крови на прогестерон сдается натощак при условии, что последний прием пищи состоялся за 8-10 часов до его сдачи. Из-за этого обычно кровь на этот анализ забирают утром, но сдать его возможно также и в другое время суток при условии, что в утренний прием пищи женщина не употребляла жиров и что с момента последней трапезы до момента забора крови прошло не менее 6 часов.
Пить перед сдачей крови на прогестерон можно, только воду. Не забудьте уведомить медсестру о сроке беременности и приеме гормональных препаратов (если вам такие были назначены).
Результат анализа на прогестерон бывает готов, как правило, на следующий день после его сдачи.
Как определить норму прогестерона?
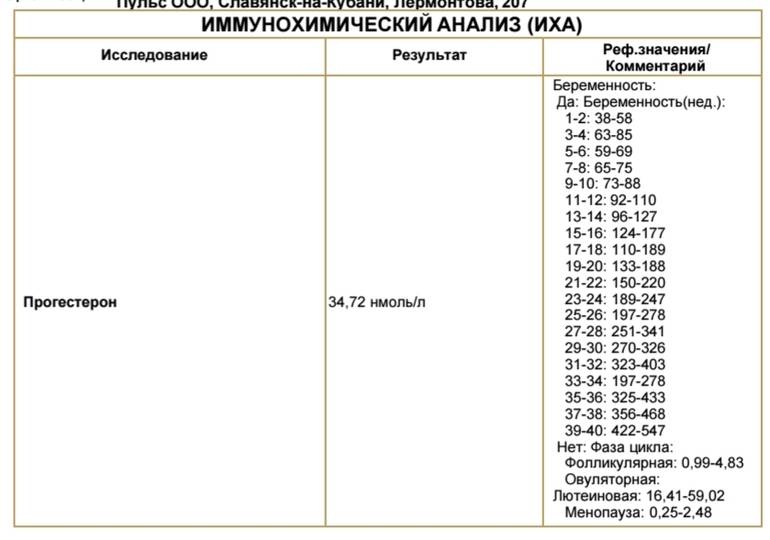
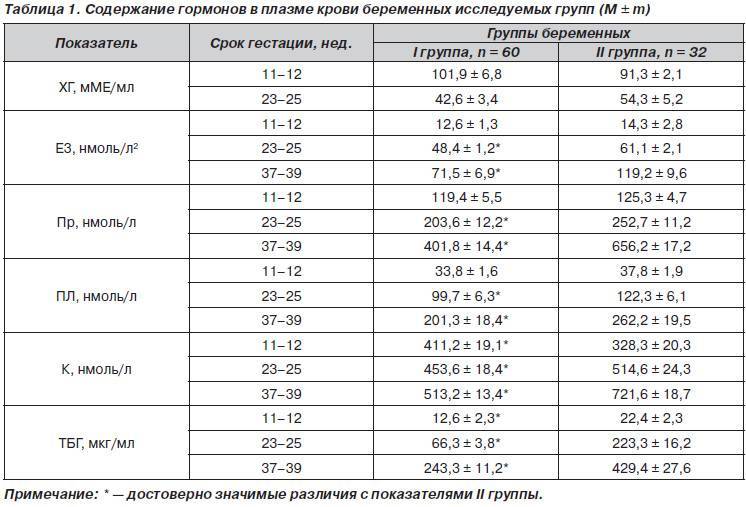
Уровень гормона в организме будущей мамочки увеличивается в зависимости от недель беременности. Для каждого периода медиками установлена определенная норма. Заниматься расшифровкой полученного результата анализа должен специалист, мы же приведем лишь примерную таблицу уровня прогестерона на различных сроках беременности:
| Срок беременности в неделях | Концентрация прогестерона нмоль/л |
|---|---|
| 5 – 6 | 18.57 +/- 2.00 |
| 7 – 8 | 32.98 +/- 3.56 |
| 9 – 10 | 37.91 +/- 4.10 |
| 11 – 12 | 42.80 +/- 4.61 |
| 13 – 14 | 44.77 +/- 5.15 |
| 15 – 16 | 46.75 +/- 5.06 |
| 17 – 18 | 59.28 +/- 6.42 |
| 19 – 20 | 71.80 +/- 7.76 |
| 21 – 22 | 75.35 +/- 8.36 |
| 23 – 24 | 79.15 +/- 8.55 |
| 25 – 26 | 83.89 +/- 9.63 |
| 27 – 28 | 91.52 +/- 9.89 |
| 29 – 30 | 101.38 +/- 10.97 |
| 31 – 32 | 127.10 +/- 7.82 |
| 33 – 34 | 112.45 +/- 6.68 |
| 35 – 36 | 112.48 +/- 12.27 |
| 37 – 38 | 219.58 +/- 23.75 |
| 39 – 40 | 273.32 +/- 27.77 |
Помните что, не смотря на приведенные показатели нормы, следует помнить об индивидуальности организма каждой конкретной женщины. Также следует отметить, что показатели могут быть указаны в других единицах измерения.
Как и когда сдают анализ?
Уровень прогестерона в крови женщины определяют при помощи анализа крови. Если у женщины отсутствует необходимость в определении прогестерона в начале беременности (отсутствие в анамнезе выкидышей, хронических заболеваний половых органов и прочее), то обычно, этот анализ рекомендуется сдать во второй половине срока, чтобы провести диагностику состояния плаценты и плода, кроме того, анализ на прогестерон назначают женщинам, перенашивающим беременность.
Анализ сдается строго натощак, за двое суток до сдачи крови следует отменить прием гормональных препаратов, не рекомендуется курить за 3-4 часа до проведения исследования, следует постараться не перенапрягаться и не нервничать за сутки до анализа.
О чем могут свидетельствовать отклонения от нормы?
Как уже говорилось выше, низкий уровень «гормона беременности» в организме будущей мамы может свидетельствовать об угрозе выкидыша, он может говорить и о задержки внутриутробного развития плода, неразвивающейся беременности. Низкий уровень прогестерона наблюдается также при переношенной беременности или в случае её осложнения (фетоплацентарная недостаточность, гестоз и прочее). Пониженный уровень также может указывать на внематочную беременность.
Резкое увеличение количества прогестерона не менее опасно, ведь это может свидетельствовать о том, что в организме будущей мамы не всё в порядке. Избыток прогестерона наблюдается при нарушении развития плаценты, почечной недостаточности, проблемах функционирования надпочечников и других заболеваниях. Нередко повышенный уровень прогестерона наблюдается у женщин при многоплодной беременности.
Употребления некоторых лекарств и гормональных средств может отразиться на результате анализа, поэтому поводу стоит заранее проконсультироваться с вашим гинекологом.
Анализ на определение прогестерона – немаловажное исследование беременной, которое помогает выявить различные проблемы и предотвратить их развитие. Именно поэтому следует обязательно сдать кровь на прогестерон во втором и третьем триместрах
Однако стоит помнить, что сделать какие-либо заключения может только врач, причем после проведения дополнительных исследований.
Как расшифровать результаты анализов при планировании беременности
О том, как называются анализы, которые нужно сдать конкретной пациентке в рамках подготовки к материнству дополнительно, расскажет врач — гинеколог или эндокринолог. Ниже приводятся нормальные значения для анализов, которые назначаются чаще всего. Разумеется, дать правильную оценку результатам анализов может только профессиональный врач, однако общие моменты женщина может выявить и самостоятельно.
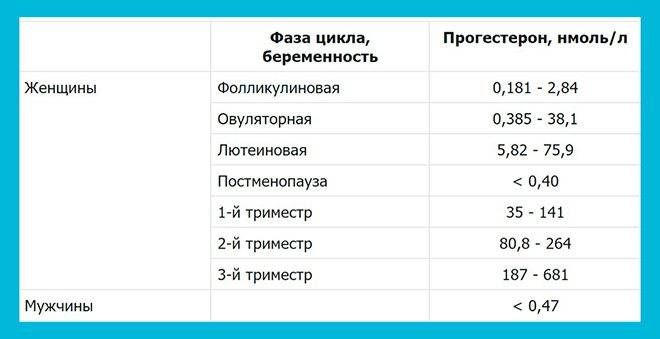
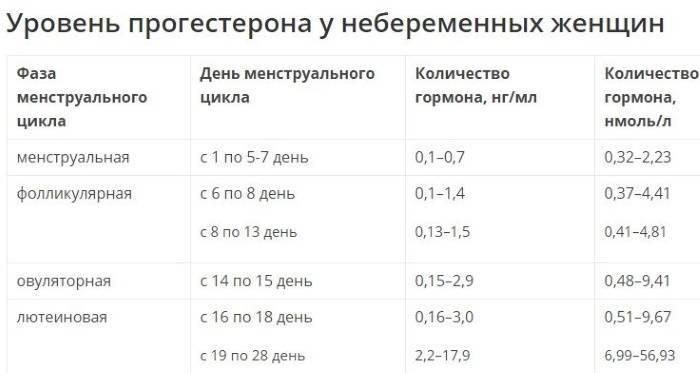
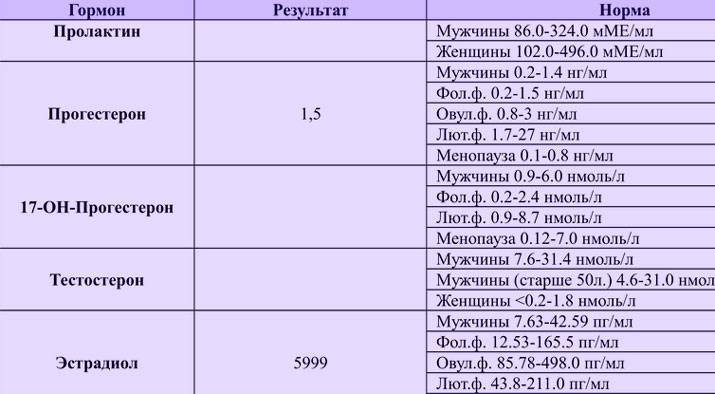
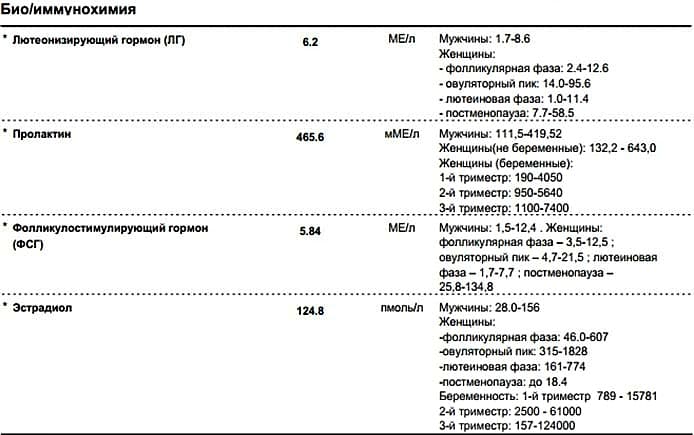
Чтобы разобраться в расшифровке результатов анализов крови, необходимо знать норму концентрации того или иного гормона в организме. У женщин нормальные показатели обычно определяются фазой менструального цикла.
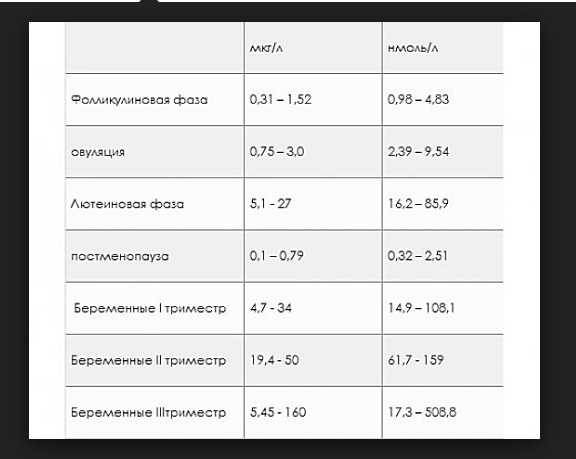
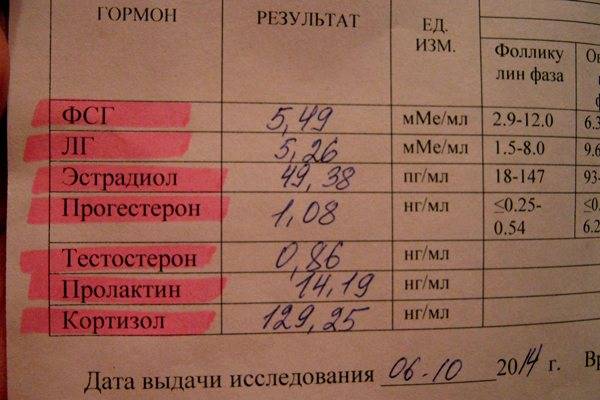
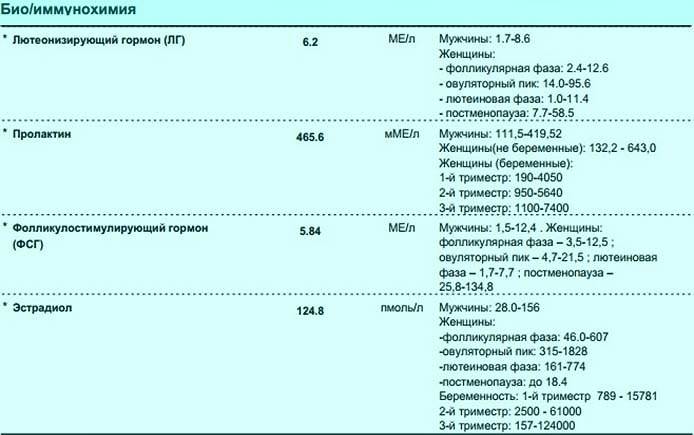
- ФСГ — фолликулостимулирующий гормон. Вещество ФСГ несет ответственность за увеличение яйцеклетки, рост эндометрия, поэтому его концентрация в организме женщины меняется в зависимости от фазы цикла, в которую проводится анализ крови. Для менструальной фазы (1-6 день) и для фолликулиновой фазы (3-14 день) нормой являются значения в пределах 3.5-12.5 мМЕ/мл, для овуляторной (13-15 день) – 4.7-21.5 мМЕ/мл, для лютеиновой (15 – начало менструации) – 1.7 – 7.7 мМЕ/мл.
- ЛГ — лютеинизирующий гормон. Нормальный уровень этого вещества в женском организме также определяется фазой. Менструальная и фолликулиновая фазы – 2.4-12.6 мМЕ/мл, овуляторная – 14 – 96 мМЕ/мл, лютеиновая – 1 -11.4 мМЕ/мл.
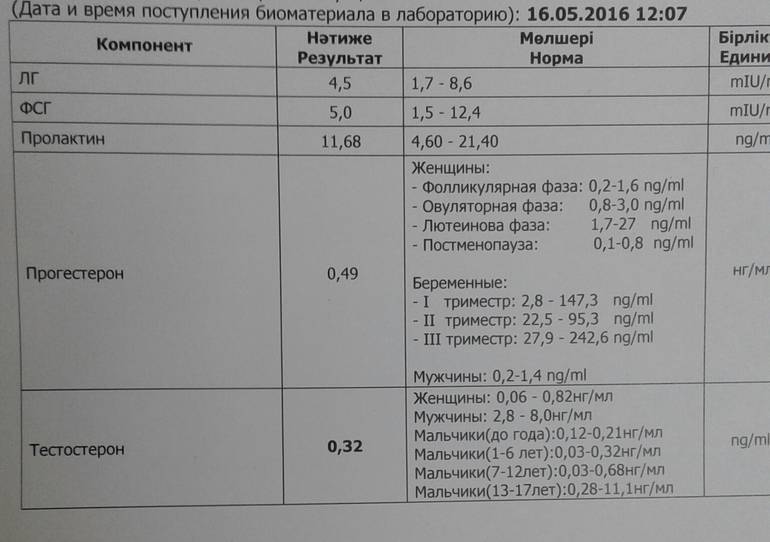
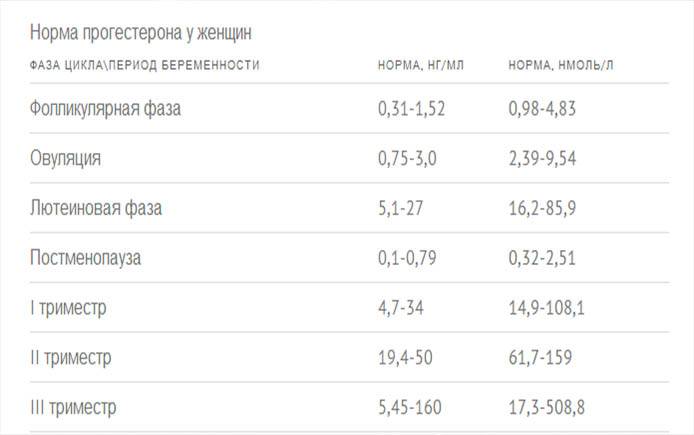
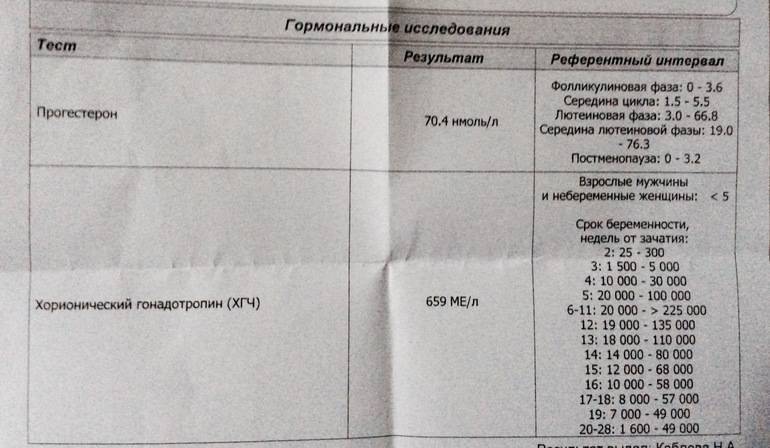
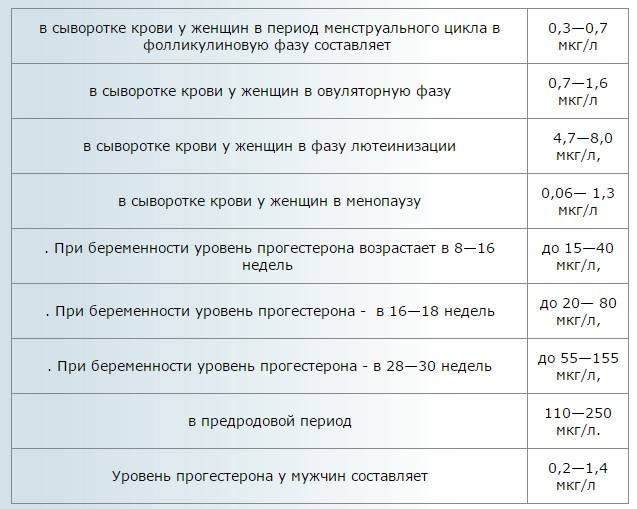
- Прогестерон. Результаты анализов, которые проводятся перед беременностью, на данный гормон также следует интерпретировать в зависимости от конкретной фазы менструального цикла. Для менструальной и фолликулиновой фазы нормальными показателями считаются 0.6 – 4.7 нмоль/л, для овуляторной – 2.4 – 9.4 нмоль/л, для лютеиновой – 5.3-86 нмоль/л.
- Пролактин. Концентрация пролактина в женском организме в результатах анализов – важная информация при бесплодии, обязательно проверяется этот показатель и в рамках планирования беременности. Норма пролактина в крови у небеременных женщин насчитывает 102-496 мкМЕ/мл.
- Эстрадиол. Нормальные показатели данного вещества также находятся в прямой зависимости от менструальной фазы пациентки. Норма эстрадиола при менструальной и фолликулиновой фазе составляет 12.5-166 пг/мл, при овуляторной – 85.8-498 пг/мл, при лютеиновой – 43.8-211 пг/мл.
- Свободный тестостерон. Несмотря на то что данный половой гормон считается «мужским», он необходим и женскому организму, его концентрация входит в перечень плановых анализов при планировании беременности. Норма для женщины старше 18 лет – 0.5-4.1 пг/мл.
- ДЭА-С. Если уровень ДЭА-С в организме женщины выходит за рамки нормы, возможно бесплодие, нарушения в работе яичников. День цикла, в который будет проводиться исследование на данное вещество, особой роли не играет. Норма для женщины – 7.2-100 нмоль/л.
Как расшифровать анализы на гормоны щитовидной железы
Анализы на гормоны щитовидки – обязательная часть проверки в рамках планирования беременности.
- ТТГ. Для женщин норма тиреотропного гормона в крови составляет 0.35-4 мкМЕ/мл. Часто проводится анализ на данное вещество и на этапе беременности. На 1-12 неделе беременности нормальным результатом являются показатели 0.35-2.5 мкМЕ/мл, для 12-24 недели – 0.35-3 мкМЕ/мл, для 24-42 недели – 0.35-3 мкМЕ/мл.
- Трийодтиронин свободный. Нормальная концентрация гормона Т3 свободного в организме женщины может составлять 2.3-4.2 пг/мл.
- Тироксин свободный. Уровень концентрации Т4 свободного может насчитывать 0.6-1.76 нг/дл.
Если при изучении расшифровки результатов анализов обнаруживаются какие-либо отклонения от нормы, обязательно следует показать ее специалисту. Только врач способен правильно определить проблему, учесть все необходимые факторы и подобрать оптимальное лечение.
Гормоны щитовидной железы
Анализ на гормоны щитовидной железы – важная часть подготовки к беременности, необходимо сдавать его и беременным. Эти вещества активно участвуют в работе яичников, выходы за рамки нормы способны создать условия для развития бесплодия.
- Т3 свободный. Это вещество щитовидной железы, которое несет ответственность за поглощение и обмен тканями кислорода.
- Т4 свободный. Данный гормон осуществляет синтез белков в организме.
- Тиреотропный гормон (ТТГ). Он отвечает за работу щитовидной железы, смена уровня его концентрации говорит о болезнях щитовидки.
Это основной перечень гормональных анализов, которые рекомендуется пройти женщине, при подготовке к беременности.
Дюфастон и его эффекты при лечении эндометриоза
Основное действующее вещество препарата – дидрогестерон – аналог природного прогестерона. В 1 таблетке Дюфастона содержится 10 мг активного компонента. Попадая в организм, он быстро всасывается в кровь, его максимальная концентрация наблюдается через 2 часа. Дидрогестерон, избирательно связываясь с прогестероновыми рецепторами в матке, способствует переходу эндометрия из фазы пролиферации в период секреции, предотвращая его избыточное разрастание. К тому же Дюфастон, как и прогестерон, готовит слизистую оболочку к возможной беременности и имплантации зародыша, снижает возбудимость мышечного слоя матки и уменьшает его сократительную деятельность.
Стоит отметить, что дидрогестерон не является производным тестостерона, поэтому при лечении эндометриоза Дюфастоном исключается андрогенная и анаболическая активность, маскулинизирующий эффект, нарушения дифференцировки и развития плода, изменения температуры тела. Препарат не меняет обмен веществ, поэтому пациентки могут не опасаться набора веса.
К тому же Дюфастон снижает воздействие эстрогенов на женский организм, следовательно, может активно применятся при бесплодии и частых выкидышах, маточных кровотечениях и других патологических состояниях, вызванных избытком эстрогенов. В то же время он не подавляет положительных эффектов этих гормонов, которые предотвращают формирование сердечно-сосудистых и нервных заболеваний.
В целом можно выделить следующие положительные эффекты Дюфастона при лечении эндометриоза:
- Подавление роста эндометриоидной ткани;
- Сохранение овуляции;
- Снижение или полное устранение межменструальных и маточных кровотечений;
- Уменьшение сократительной деятельности матки и, как следствие, купирование боли;
- Предупреждение рецидивов заболевания после оперативного вмешательства;
- Предотвращение перерождения эндометриоидных очагов в онкологические новообразования.
Какие уколы при ЭКО назначаются?
При подготовке и проведении экстракорпорального оплодотворения пациентке назначаются следующие виды гормональных инъекций:
- Уколы ХГЧ перед ЭКО. ХГЧ (хорионический гонадотропин человека) – гормон, который вырабатывается тканями плаценты и играет решающую роль в успешном протекании беременности. Помимо этого, он обладает выраженным фолликулостимулирующим действием – то есть способствует быстрому созреванию фолликулов, содержащих яйцеклетки. Подкожные инъекции препаратов на основе ХГЧ позволяют увеличить число зрелых ооцитов, продуцируемых женским организмом за 1 менструальный цикл – соответственно, повысив шансы на успешное искусственное оплодотворение.
- Уколы прогестерона и эстрадиола. Эти гормоны необходимы для подготовки эндометрия (слизистого слоя матки) к имплантации эмбриона, успешного закрепления зародыша и его дальнейшего внутриутробного развития, формирования плаценты. Чаще всего врачи используют содержащие прогестерон и эстрадиол гели и свечи, однако могут назначить и внутримышечные инъекции масляного раствора чистого вещества.
Помимо этих основных групп веществ, при ЭКО могут назначаться инъекции других гормонов, антикоагулянтов, препятствующих тромбозу вен и т. д. Список препаратов зависит от того, какой протокол ЭКО назначен пациентке. Например, в длинном поочередно используются препараты для стимуляции и сдерживания овуляции, чтобы синхронизировать процессы в женском организме и тем самым увеличить шансы на успешное зачатие. В коротком и естественном протоколе ЭКО уколы гормонов могут использоваться минимально или отсутствовать вовсе, чтобы не вызвать синдром гиперстимуляции яичников.
Как влияет прогестерон на подсадку при ЭКО
Шанс того, что эмбрион сможет имплантироваться, зависит от трех основных факторов:
- качества эмбрионов;
- состояния эндометрия;
- тонуса мышечного слоя матки.
Качество эмбрионов на этом этапе уже не изменить, но на другие два фактора как раз и оказывает влияние прогестерон. Он:
- снижает возбудимость матки и фаллопиевых труб;
- вызывает такие изменения в эндометрии, которые будут способствовать имплантации эмбриона: прекращает деление клеток эндометрия и вызывает образование в нем секрета: он будет увеличивать просвет полости матки;
- снижает тонус мышц матки и максимально устраняет возможность отдельных сокращений ее участков – чтобы эмбрион смог закрепиться в эндометрии.
Кроме того, прогестерон подавляет иммунную систему, чтобы она не отторгла эмбрион как чужеродное тело, он подавляет следующую овуляцию. Когда его концентрация снижается, женский организм получает сигнал, что пора рожать.
Следовательно, чтобы зародыш имплантировался нормально, в организме должен быть достаточный уровень этого важного гормона. Поэтому до подсадки очень важно определить именно концентрацию прогестерона и, если она составляет менее 8,7 нмоль/л, не идти в протокол, а заморозить эмбрионы до следующего цикла.
Что поможет избежать повторной трагедии?
Нередко после пережитой трагедии молодые женщины впадают в панику. Гинекологи в таких случаях говорят, что для этого нет никаких причин, что вторая беременность может наступить и привести к рождению здорового ребенка. Но при этом дают некоторые рекомендации, выполнение которых значительно снижает риск повторной трагедии.
В период планирования беременности после замершей беременности следует отказаться от курения и спиртного, продуктов, содержащих кофеин, а именно: крепкого чая, кофе, некоторых газированных напитков. Не стоит злоупотреблять жирной и острой пищей, лучше перейти на здоровое и правильное питание.
Занятия физическими упражнениями и активный образ жизни, будут способствовать общему укреплению здоровья женщины, собравшейся рожать.
И следует помнить, что некоторые медицинские препараты во время беременности запрещено употреблять. Это аспирин и аспириносодержащие препараты.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.
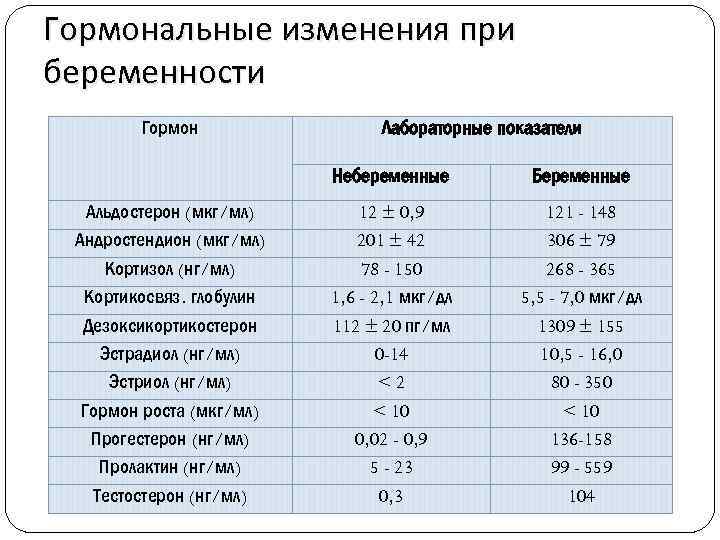
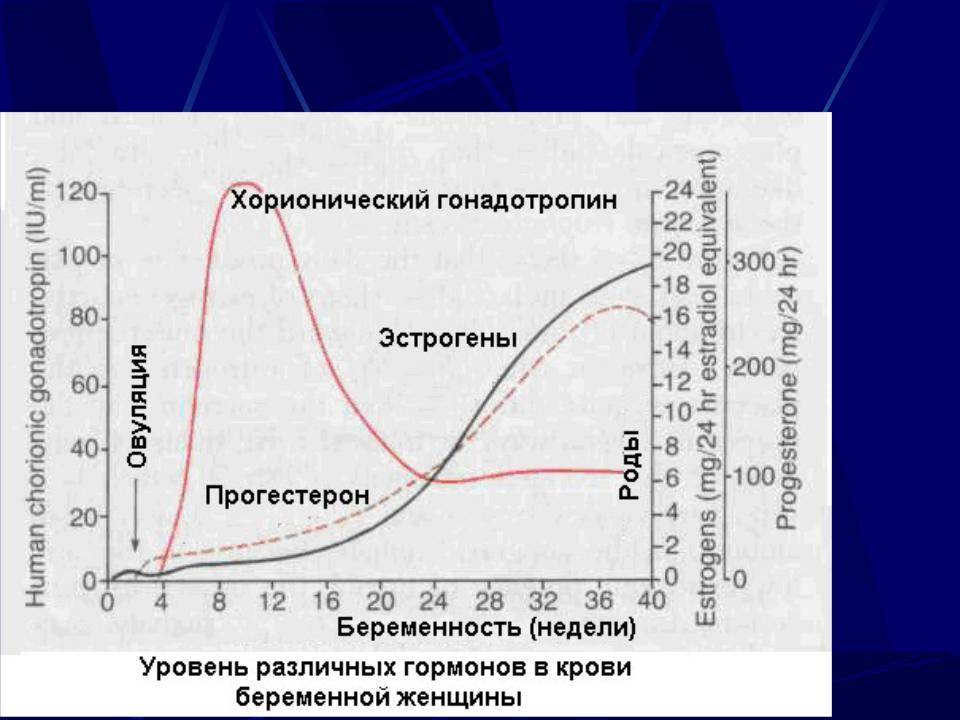
Прогестерон при беременности
И вообще, сам факт беременности наступает при норме этого элемента в организме женщины. Если уровень этого элемента низкий, то оплодотворения яйцеклетка не может присоединиться к стенкам матки.
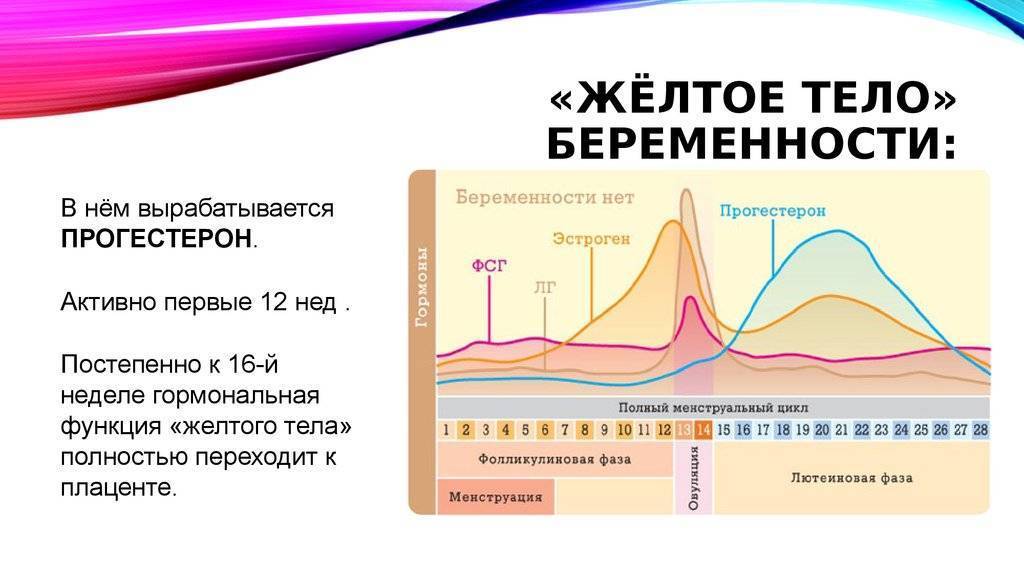
В противном случае будет происходить сокращение матки и отторжение плодного яйца. Под воздействием этого элемента матка больше не сокращается и начинает расти. Также он влияет на секрецию женского молока в груди. Соответственно именно этот гормон способствует подготовке женщины к деторождению.
Интересным фактом является то, что прогестерон вырабатывается не только в женском организме, но и мужском. У мужчин за его выработку отвечают надпочечники. Но всё же ведущую роль он играет именно для женского организма.
Прогестерон при планировании беременности
Прогестерон важен не только в период беременности, но и на этапе ее планирования. Он должен быть в организме женщины в определенной концентрации, чтобы улучшить качество плодного яйца и создать в матке благоприятные для зачатия условия. Кроме этого, прогестерон препятствует появлению кистозных и фиброзных образований в половых органах, улучшает питание жировой ткани, оптимизирует работу свертывающей системы и обеспечивает нормальный уровень глюкозы. Поэтому при планировании беременности любая девушка должна сдавать анализы на содержание прогестерона в крови. Если он выходит за пределы нормы, то нужно постараться нормализовать его уровень посредством приема препаратов прогестерона.
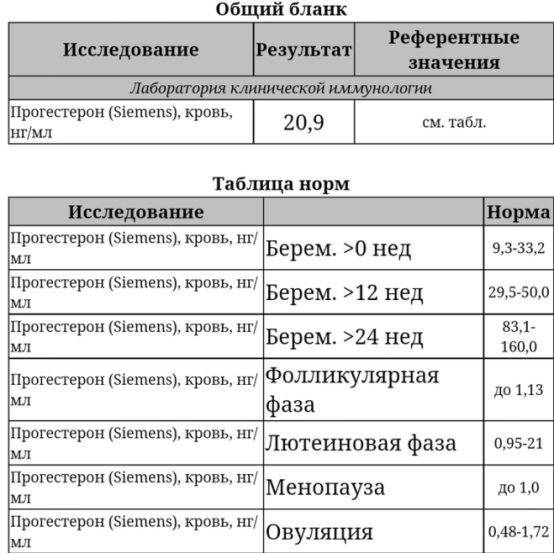
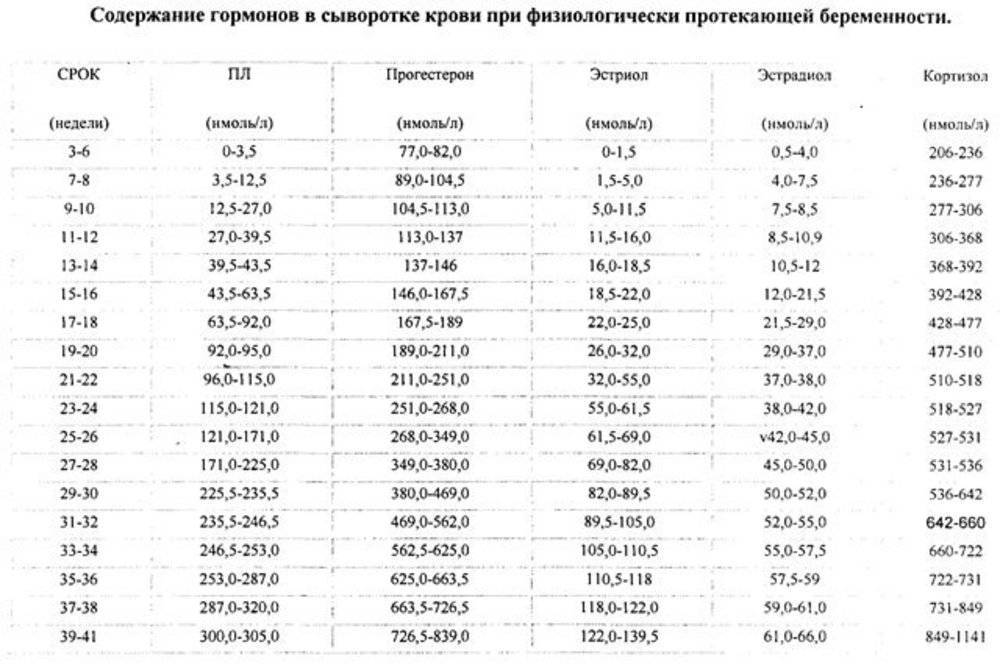
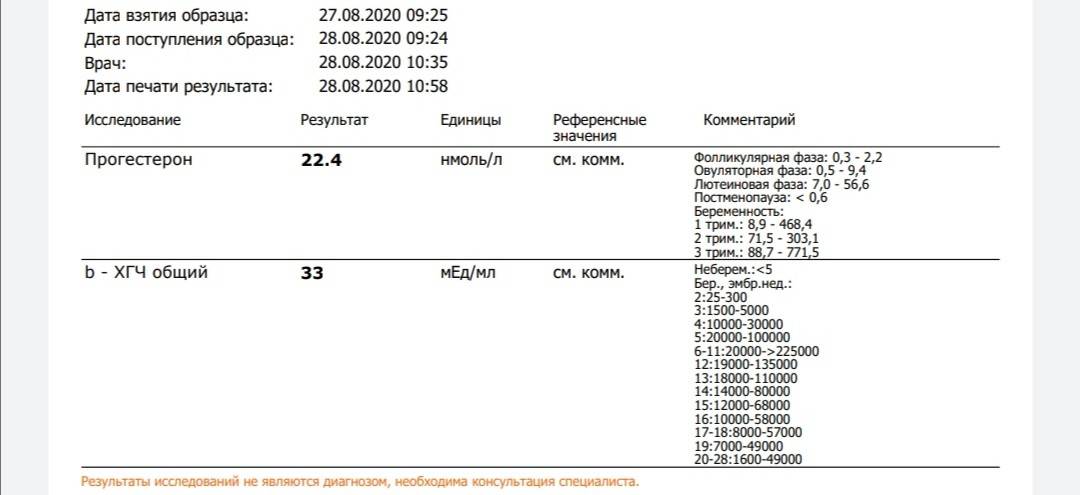
Нормы прогестерона по триместрам
Существуют нормы показателей прогестерона по триместрам, свидетельствующие о нормально протекающей беременности:
- 1-й семестр – от 9 до 468 ммоль/л;
- 2-й семестр – от 71,5 до 303 ммоль/л;
- 3-й семестр – от 88 до 771 ммоль/л.
Существует прямая зависимость между уровнем прогестерона и замиранием беременности либо гибелью плода. Когда эмбрион по каким-то причинам перестаёт развиваться, гипоталамо-гипофизной системе посылается сигнал о необходимости прекращения выработки прогестерона.
В ответ на падение уровня прогестерона матка начинает сокращаться, избавляясь от погибшего эмбриона. Начинается кровотечение, которое невозможно остановить даже приёмом искусственного аналога прогестерона.
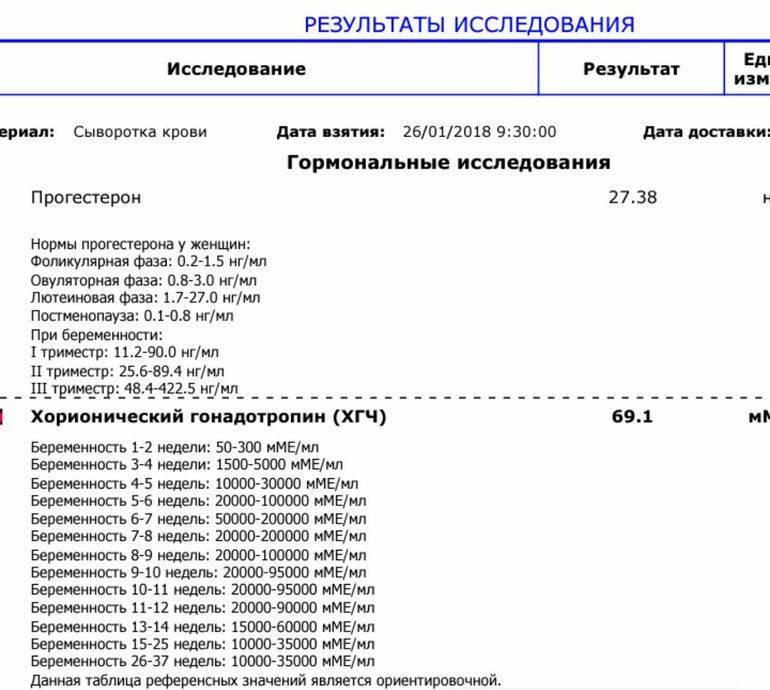
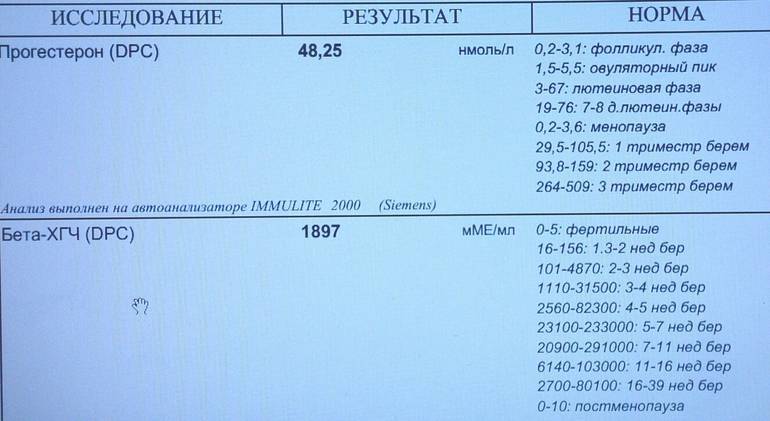
Анализ крови на прогестерон не даёт никаких прогнозов относительно того, будет ли сохраняться беременность или нет, однако снижение показателя точно указывает на имеющуюся патологию. О прекращении развития беременности говорит уровень ХГЧ — концентрация в крови гормона, вырабатываемого оболочкой плодного яйца.
Что будет, если у беременной низкий уровень прогестерона
У женщин, забеременевших методом ЭКО, нет жёлтого тела, которое бы вырабатывало прогестерон самостоятельно. По этой причине пациентки принимают искусственные аналоги гормона. Если прогестерона будет недостаточно, беременность не будет развиваться. Т.е. в этом случае показатели концентрации прогестерона очень важны.
При естественной беременности всё проходит по-другому — сдать анализ на гормоны нужно ещё до беременности.
Низкий прогестерон ещё до наступления беременности приводит к тому, что эндометрий будет не способен к нормальной имплантации эмбриона. Плодное яйцо прикрепляется плохо, что чревато нарушением кровоснабжения и угрозой выкидыша на раннем сроке. Замещающая терапия во время беременности не принесёт должного результата, поэтому проблема должна быть устранена до зачатия.
Зачем сдавать анализы на гормоны при планировании беременности?
Гормоны служат главным элементом в обеспечении и реализации детородной функции каждой женщины. Следовательно, правильное планирование беременности обязательно должно включать в себя прохождение основных анализов на гормоны. Их точный перечень будущей матери подскажет врач, в большинстве случаев это ФСГ, ЛГ, прогестерон, ДЭА-С, тестостерон, эстрадиол, пролактин, а также гормоны щитовидки (ТТГ, Т4 свободный и так далее).
Какие именно гормональные анализы необходимо сдать конкретной пациентке обычно говорит гинеколог, однако в европейской практике определен спектр обязательных мероприятий.
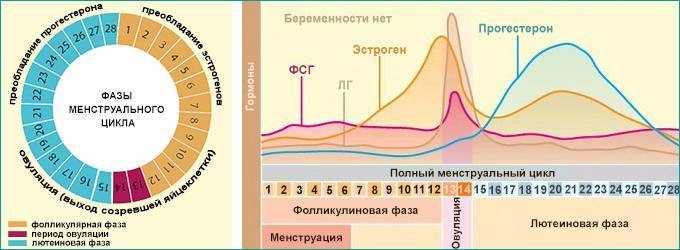
Овуляция у женщины
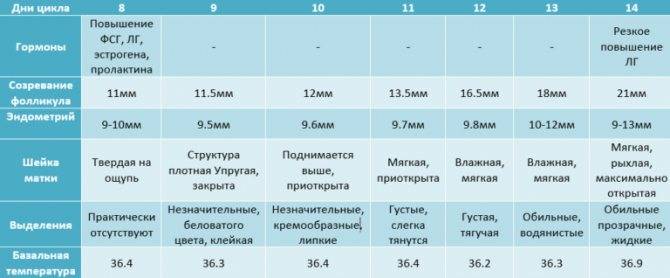
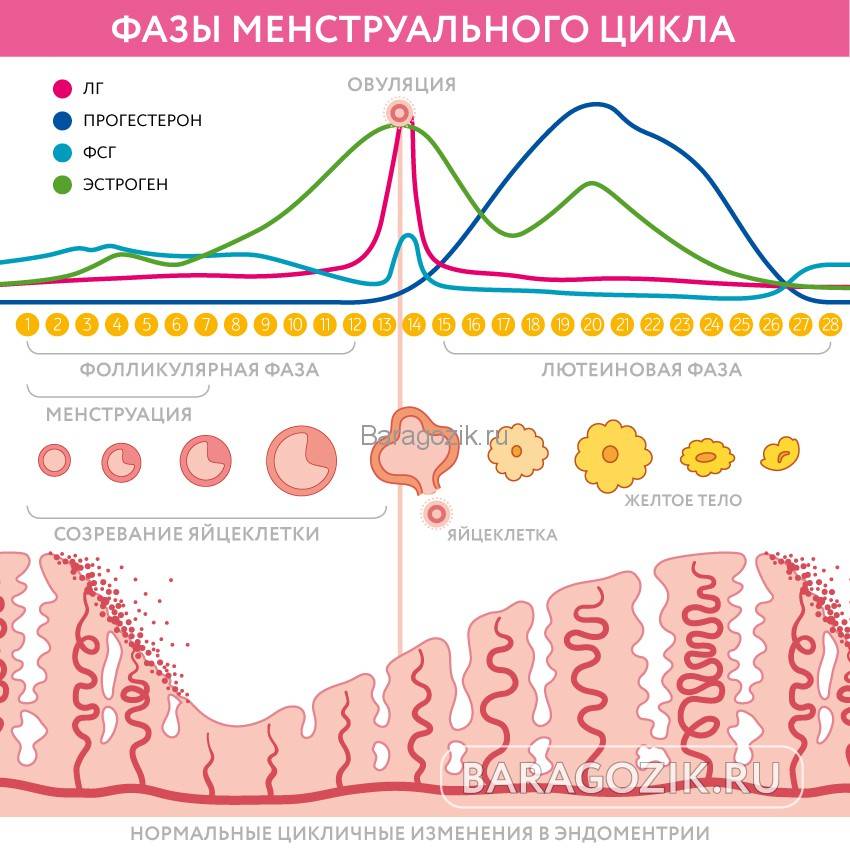
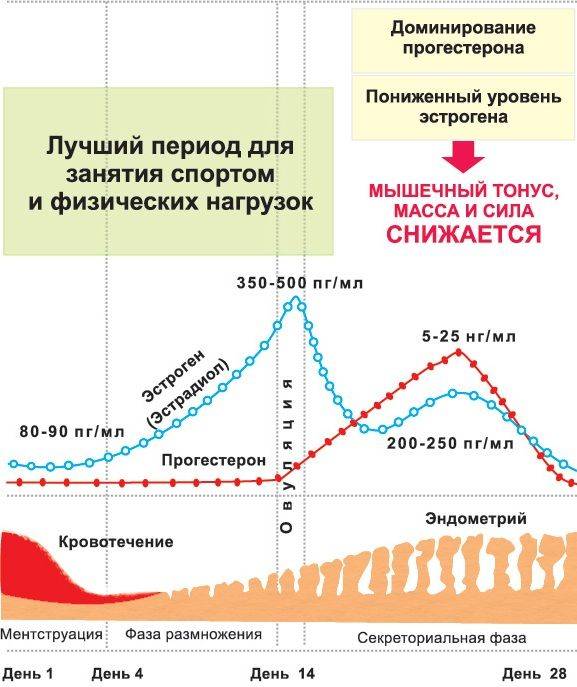
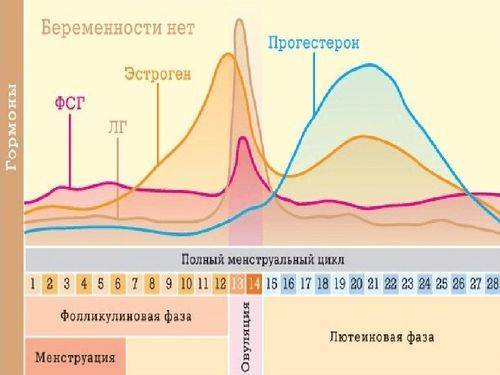
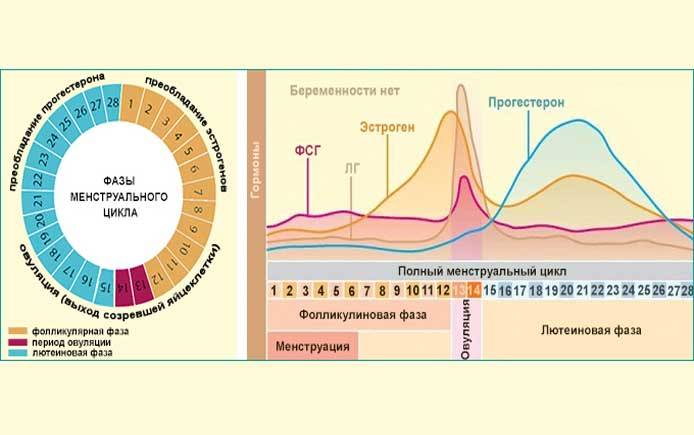
Процесс овуляции управляется гипоталамусом путём регуляции (посредством гонадотропин-рилизинг гормона) выделения гормонов, секретируемых передней долей гипофиза: ЛГ и ФСГ. В фолликулярной (предовуляторной) фазе менструального цикла фолликул яичника претерпевает ряд трансформаций под воздействием ФСГ. При достижении фолликулом определённого размера и функциональной активности, под влиянием выделяемых фолликулом эстрогенов формируется овуляторный пик ЛГ, который запускает «созревание» яйцеклетки (первое деление мейоза). После созревания в фолликуле формируется разрыв, через который яйцеклетка покидает фолликул. Между овуляторным пиком ЛГ и овуляцией проходит около 36 — 48 часов. В течение постовуляторной фазы (фазы жёлтого тела) яйцеклетка обычно перемещается по фаллопиевой трубе в направлении матки. Если произошло оплодотворение яйцеклетки, то на 3-4 день эмбрион попадает в полость матки и происходит процесс имплантации. Если оплодотворение не произошло, яйцеклетка погибает в фаллопиевой трубе в течение 24 часов.
У женщины несколько дней до и после момента овуляции представляют собой фертильную фазу. В среднем, овуляция наступает на четырнадцатый день менструального цикла (при 28-дневном цикле). Однако, отклонение от среднего наблюдается часто и в определенной степени является нормальным.
Продолжительность менструального цикла сама по себе не является надёжным источником информации о дне наступления овуляции. Хотя обычно при более коротком цикле овуляция наступает раньше, а при более продолжительном — позже, продолжительность фазы жёлтого тела у разных женщин может различаться на неделю и более.
График базальной температуры отражает температурный эффект прогестерона и косвенно (но достаточно точно) позволяет определить факт и день наступления овуляции. У Вас нет овуляции? НАЖМИТЕ ЗДЕСЬ!
Овуляторный синдром
Овуляторный синдром — это комплекс симптомов во время выхода яйцеклетки из фолликула (овуляции), главным образом болезненные ощущения в области живота, подвздошных или гипогастральных областях.
Боль может быть длительной или краткосрочной, тянущей или колющей, но в большинстве случаев в нижних отделах живота, с той стороны, где произошла овуляция. При болях в правой стороне живота следует исключить возможность аппендицита.
Причины боли во время овуляции пока не установлены, однако предполагается, что боль обусловлена разрывом стенки фолликула, а также истечением крови в малый таз, которая является сильным раздражителем брюшинного покрова. У некоторых женщин этот процесс может быть довольно болезненным, например, при наличии спаек в малом тазу или при повышенной чувствительности к боли. Предполагается так же, что овуляторный синдром является следствием хронического оофорита. ЗАПИСАТЬСЯ НА ПРИЕМ К ГИНЕКОЛОГУ-ЭНДОКРИНОЛОГУ
Другой характерный признак овуляторного синдрома — мажущие кровянистые выделения в течение 2-3 дней после овуляции. Это связано с тем, что созревший фолликул после разрыва перестает вырабатывать гормоны в достаточном количестве, а сформировавшееся на его месте жёлтое тело ещё не включилось в работу в полную силу. В результате падения уровня эстрадиола происходит небольшая отслойка эндометрия, проявляющаяся скудными кровянистыми выделениями.
Таким образом, женщины, принимающие гормональные контрацептивы, избавлены от овуляторного синдрома (по крайней мере, теоретически).
Менструальный цикл
Изменения во время цикла:А Созревание фолликулаВ Изменение уровня гормонов:1 -Фолликулостимулирующий гормон2 — Эстрогены3 — Лютеинизирующий гормон4 — Прогестерон
Менструа́льный цикл — от лат. menstruus («лунный цикл», ежемесячный) — периодические изменения в организме женщины репродуктивного возраста, направленные на возможность зачатия.
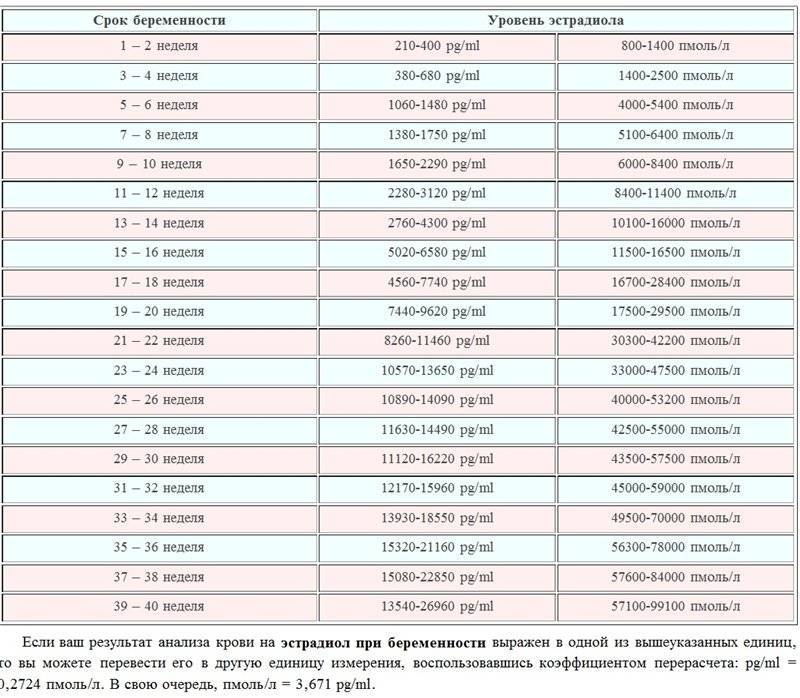
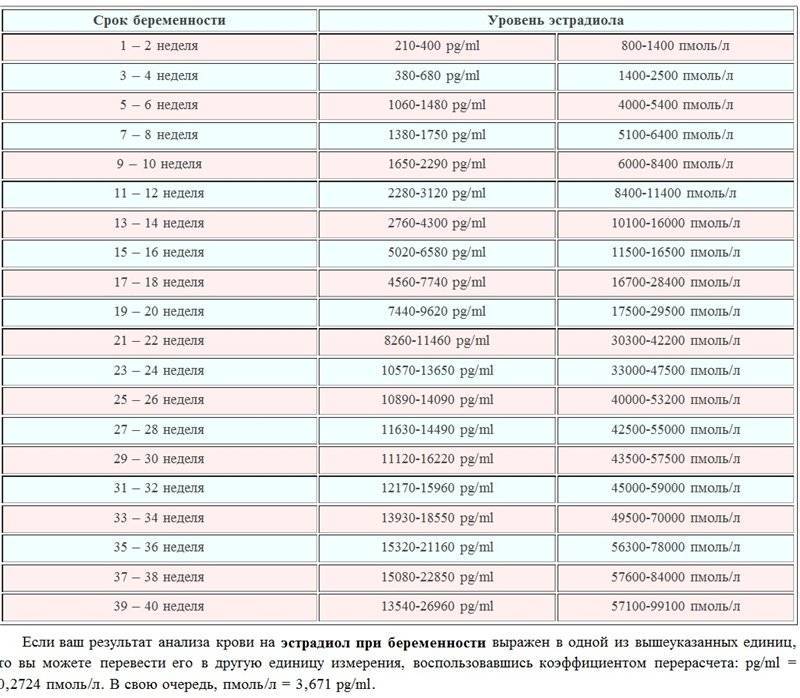
Какую роль играет эстрадиол при проведении ЭКО?
Процедура ЭКО предусматривает стимуляцию гиперовуляции, благодаря которой удается за один менструальный цикл получить не один, а несколько доминантных фолликулов. Извлеченные из организма женщины ооциты оплодотворяются спермиями в условиях пробирки, после чего полученные эмбрионы культивируются в питательной среде в течение 3 или 5 суток.
Перед проведением ЭКО специалисты определяют период, во время которого уровень эстрадиола в организме достигает максимума. В репродуктологии он носит название имплантационного окна, так как вероятность зачатия именно в этот период максимальна.
Норма эстрадиола при ЭКО – один из достоверных признаков гиперстимуляции женских половых желез. Анализ на содержание гормона проводится до подсаживания бластоцисты в полость матки. Таким образом удается отследить динамику увеличения или снижения его концентрации в плазме крови будущей матери.
Норма эстрадиола после проведения ЭКО:
|
Период гестации в неделях |
Усредненное значение эстрадиола в пг/мл |
|---|---|
|
2 |
305 |
|
4 |
530 |
|
6 |
1270 |
|
8 |
1566 |
|
10 |
1970 |
|
12 |
2700 |
|
14 |
3530 |
|
16 |
5800 |
|
18 |
6150 |
|
20 |
8530 |
|
22 |
9860 |
|
24 |
12110 |
|
26 |
12490 |
|
28 |
13060 |
|
30 |
13670 |
|
32 |
14065 |
|
34 |
16240 |
|
36 |
18240 |
|
38 |
18965 |
|
40 |
20250 |
Норма эстрадиола при ЭКО сигнализирует об успешности проведения экстракорпорального оплодотворения. Если гормон остается на том же уровне, что и до беременности и постепенно начинает расти, это значит, что имплантация эмбрионов прошла успешно.
Содержание эстрогена после ЭКО постоянно контролируется, благодаря чему удается следить за особенностями внутриутробного развития плода. Эстрадиол способствует формированию скелета ребенка и обеспечивает нормальное функционирование плаценты. Его концентрация увеличивается после переноса эмбриона, благодаря чему создаются условия для благоприятной беременности и родовой деятельности.
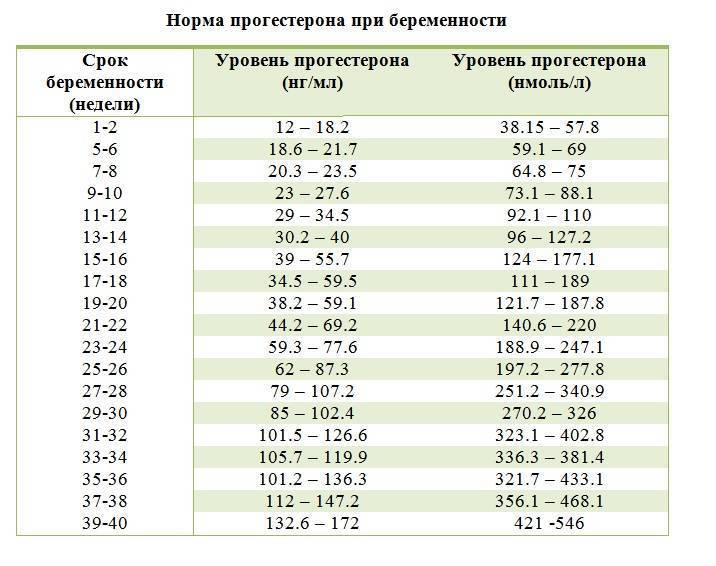
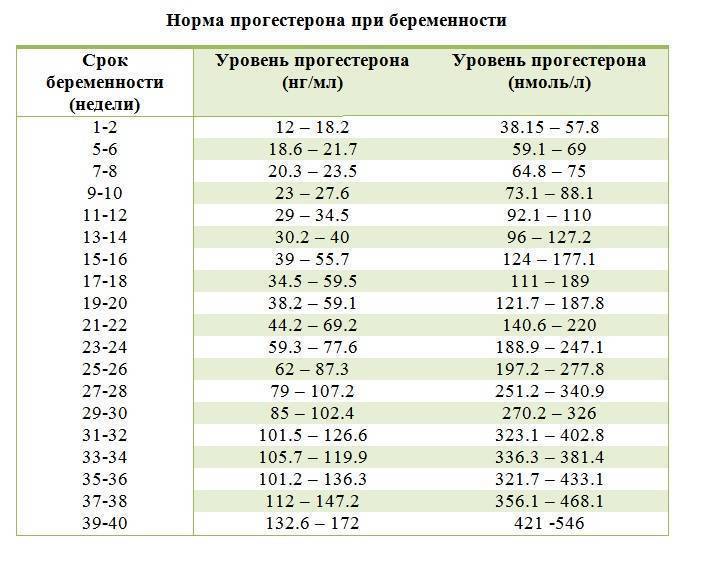
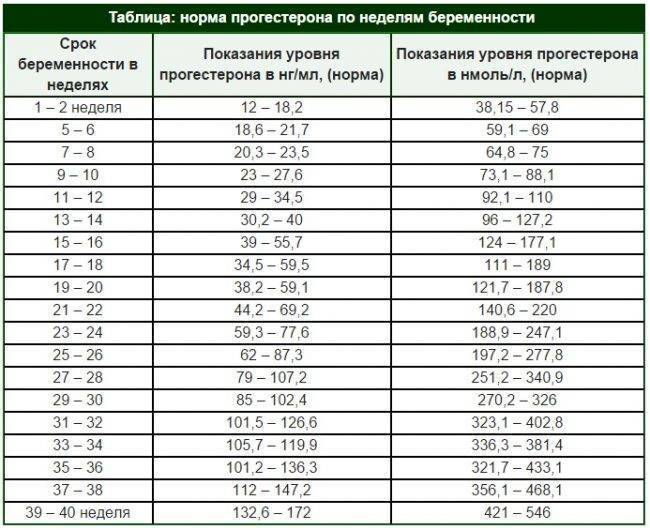
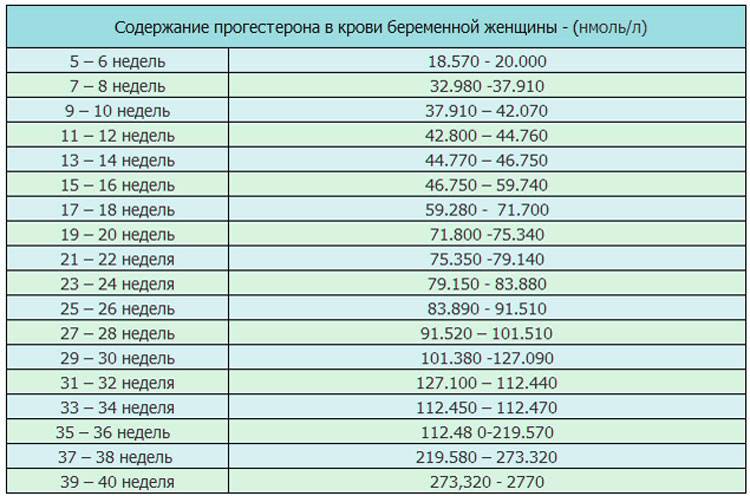
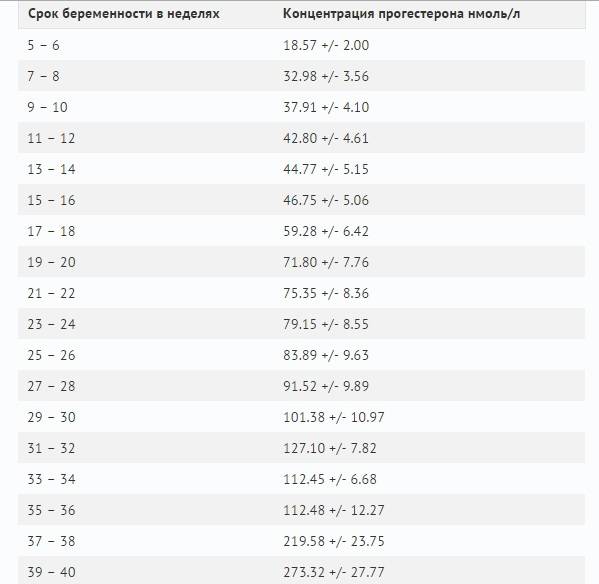
Уровень прогестерона по неделям беременности
Во время беременности уровень прогестерона постоянно изменяется, постепенно возрастая с увеличением срока. Для разных периодов установлена своя определенная норма. Так, до двенадцати недель уровень гормона должен составлять от 9 до 47 условных единиц на миллилитр. Далее до двадцать восьмой недели он увеличивается, и норма составляет от 17 до 146 условных единиц на миллилитр. Уже после 29-й недели и вплоть до рождения ребенка уровень прогестерона составляет от 55 до 200 условных единиц на миллилитр.
Но не спешите делать выводы об уровне прогестерона, если вы получили результаты анализа на руки. Его расшифровку должен проводить специалист. Ведь нормы могут разниться в каждой другой лаборатории, да и организм каждой отдельно взятой женщины — индивидуален и неповторим. Кроме того, показатели прогестерона могут указываться в разных единицах измерения. Существует, к примеру, и такая таблица уровня прогестерона по неделям:
| Срок беременности, недели | Уровень прогестерона, нмоль/л |
| 1-2 | 12.0-18,2 |
| 3-4 | 19.8-26.7 |
| 5-6 | 18.6-21.7 |
| 7-8 | 20.4-23.6 |
| 9-10 | 23.0-27.7 |
| 11-12 | 29.0-34.6 |
| 13-14 | 30.2-40.0 |
| 15-16 | 39.0-55.7 |
| 17-18 | 34.6-59.4 |
| 19-20 | 38.3-59.1 |
| 21-22 | 44.2-69.2 |
| 23-24 | 59.4-77.7 |
| 25-26 | 62.0-87.4 |
| 27-28 | 79.0-107.2 |
| 29-30 | 85.0-102.5 |
| 31-32 | 101.6-126.7 |
| 33-34 | 105.7-119.9 |
| 35-36 | 101.2-136.2 |
| 37-38 | 112.0-147.2 |
| 39-40 | 132.7-172.0 |
Подводим итоги
Когда же могут назначаться препараты прогестерона, которые обсуждаются в этой статье (Дюфастон, Утрожестан)?
- нарушения менструального цикла (после подтверждения овуляции и недостаточности прогестерона после овуляции)
- программы ЭКО (после подтверждения овуляции)
- маточные кровотечения (но существуют и гораздо более эффективные методы лечения)
- заместительная гормональная терапия (с очень большой натяжкой, так как есть более удобные и изученные препараты).
Препараты прогестерона могут применяться для профилактики и лечения преждевременных родов, а также для лечения угрозы выкидыша, но не в форме свечей и таблеток.
И еще пара замечаний.
Препараты прогестерона нельзя назвать безвредными и безобидными. У них довольно много побочных эффектов, к наиболее частым из которых относятся:
- нарушения менструального цикла
- аменорея (отсутствие менструаций)
- головная боль
- вздутие живота
И последний крайне важный аспект!
Это может привести к серьезным последствиям для организма, в частности, во время беременности. Если после прочтения этой статьи у вас возникли сомнения, насколько оправдано применение указанных препаратов в вашей ситуации, обязательно обсудите ваши сомнения с лечащим врачом и отменяйте препараты только под контролем врача!!!
- https://www.ncbi.nlm.nih.gov/pubmed/6424972
- https://www.popline.org/node/469942
- http://www.cochrane.org/CD003415/MENSTR_progesterone-for-premenstrual-syndrome
- http://www.cochrane.org/CD006175/PREG_progesterone-for-preventing-pre-eclampsia-and-its-complications
- http://www.cochrane.org/CD002126/MENSTR_use-of-progesterone-or-progestogen-releasing-intrauterine-systems-for-heavy-menstrual-bleeding
- http://www.cochrane.org/CD006770/PREG_use-of-progesterone-for-treating-preterm-labour
- http://www.cochrane.org/CD009154/MENSTR_luteal-phase-support-assisted-reproduction
- http://www.cochrane.org/CD012024/PREG_prenatal-progestogens-preventing-preterm-birth-women-multiple-pregnancy
- http://www.cochrane.org/CD003511/PREG_progestogen-for-preventing-miscarriage
- http://www.cochrane.org/CD005943/PREG_progestogen-for-treating-threatened-miscarriage
- http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD004947.pub3/full