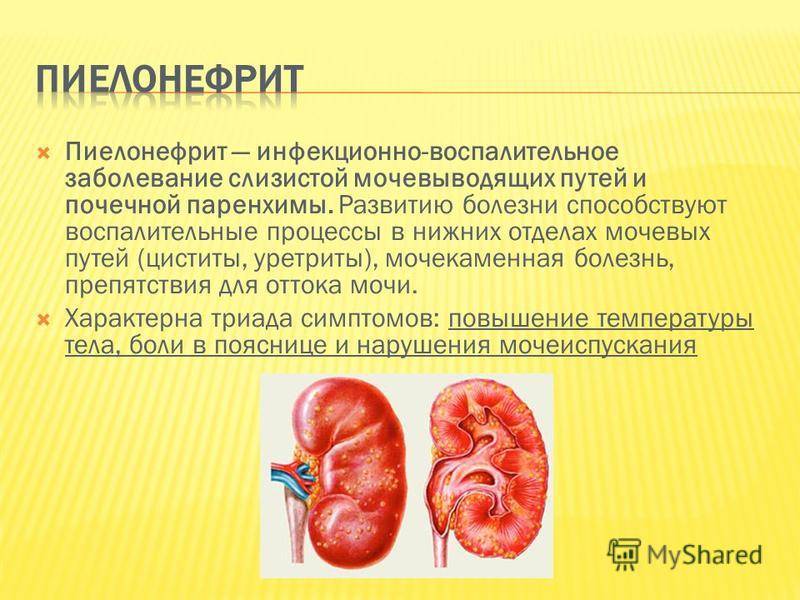
SQLITE NOT INSTALLED
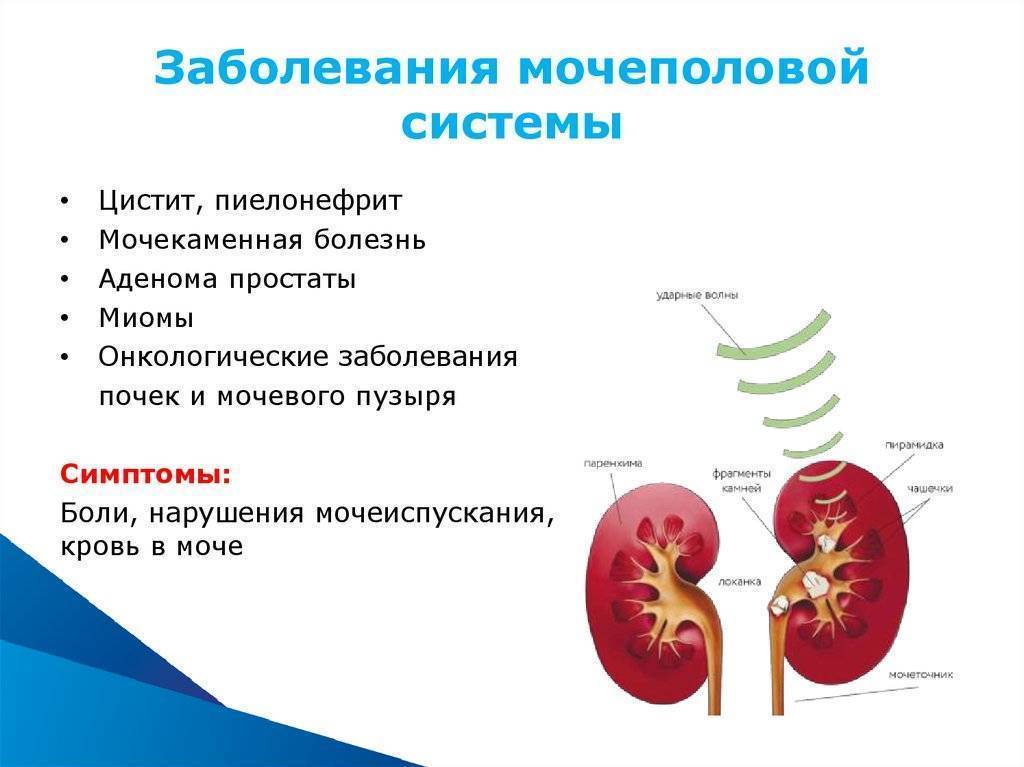
Лечение ИМВП
Основа лечения ИМВП — это антибиотики. Выбор антибиотика зависит от возраста ребенка, вида возбудителя, выявленного при посеве мочи и анализа на чувствительность этого возбудителя к антибиотикам. Большинству детей, в возрасте старше 2 месяцев, не требуется никаких уколов — антибиотики прекрасно работают в суспензиях и таблетках.
Если ребенку меньше двух месяцев, или если у ребенка неукротимая рвота, не дающая возможности принимать лекарство через рот — ребенок должен быть госпитализирован в стационар, где желательно установить внутривенный катетер и вводить антибиотик в вену (внутримышечные инъекции — это неоправданная и бесполезная боль, но, к сожалению, именно они — являются самым частым методом введения антибиотика в организм ребенка с ИМВП в нашей стране).
Антибиотики обычно назначают курсом от 5 до 14 дней.
Ответ на лечение. Вашему ребенку должно стать хоть немного легче спустя от 24 до 48 часов, с момента начала приема антибиотиков. Если ребенку не становится лучше или его состояние ухудшается — он должен быть повторно осмотрен врачом. Большинство детей, которые переносят ИМВП, не имеют никаких последствий в будущем. Нет никакой необходимости в повторных анализах мочи в будущем, если у ребенка нет симптомов повторного эпизода ИМВП.
Никакие «почечные чаи» и фитотерапия в целом — неэффективны в лечении ИМВП. Остальная терапия — симптоматическая (жаропонижающие, болеутоляющие и проч).
Лечение
ИМП как правило требует назначения антибактериальных препаратов в зависимости от вида возбудителя и степени выраженности воспалительного процесса.
Поэтому, при первых же симптомах, незамедлительно обратитесь к врачу!
При повышении температуры тела или появления озноба необходим прием жаропонижающих препаратов (парацетамол, аспирин, нурофен и т.д.)
Процесс выздоровления на прямую зависит от объема выпитой жидкости. При незначительном употреблении жидкости эффективность от антибактериальных препаратов будет незначительна и лечение будет протекать более сложно.
Некоторым пациентам может потребоваться и оперативное лечение, поэтому не следует пренебрегать дополнительными методами обследования, которые назначает врач.
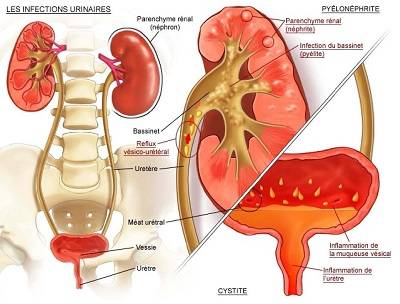
Диагностика почечной инфекции (пиелонефрит)
Как медицинские работники диагностируют почечную инфекцию?
Медицинские работники используют Вашу историю болезни, медицинский осмотр и анализы для диагностики почечной инфекции.
Врач спросит, есть ли у вас в анамнезе состояния здоровья, которые повышают вероятность развития почечной инфекции. Во время медицинского осмотра медицинский работник спросит вас о ваших симптомах.
Если вы мужчина, и врач подозревает, что у вас инфекция почки, он или она может провести цифровое ректальное исследование (DRE). Во время DRE медицинский работник просит вас наклониться над столом или лечь на бок, держа колени близко к груди. Надев перчатку, медицинский работник помещает смазанный палец в анус, чтобы проверить, не раздута или увеличенная простата блокирует шейку мочевого пузыря.
Лабораторные тесты
Анализ мочи. Для анализа мочи вы будете собирать образец мочи в специальный контейнер в кабинете врача или в лаборатории. Медицинский работник осмотрит образец под микроскопом на наличие бактерий и лейкоцитов, которые организм вырабатывает для борьбы с инфекцией. Бактерии также могут быть обнаружены в моче здоровых людей, поэтому почечная инфекция диагностируется на основании симптомов и лабораторного анализа.
Культура мочи. Медицинский работник может посеять мочу, чтобы выяснить, какие бактерии вызывают инфекцию. Медицинский работник может увидеть, как размножаются бактерии, обычно в течение 1-3 дней, и затем определить оптимальное лечение.
Диагностические тесты
Медицинский работник может использовать диагностические тесты, такие как компьютерная томография (КТ), магнитно-резонансная томография ( УЗИ ) или ультразвук , чтобы помочь диагностировать инфекцию почек. Техник выполняет эти тесты в клинике НТ-Медицина. Техник может провести УЗИ в кабинете врача. Радиолог читает и отчеты об изображениях. Вам не нужна анестезия для этих тестов. Узнайте больше о томографических тестах мочевыводящих путей.
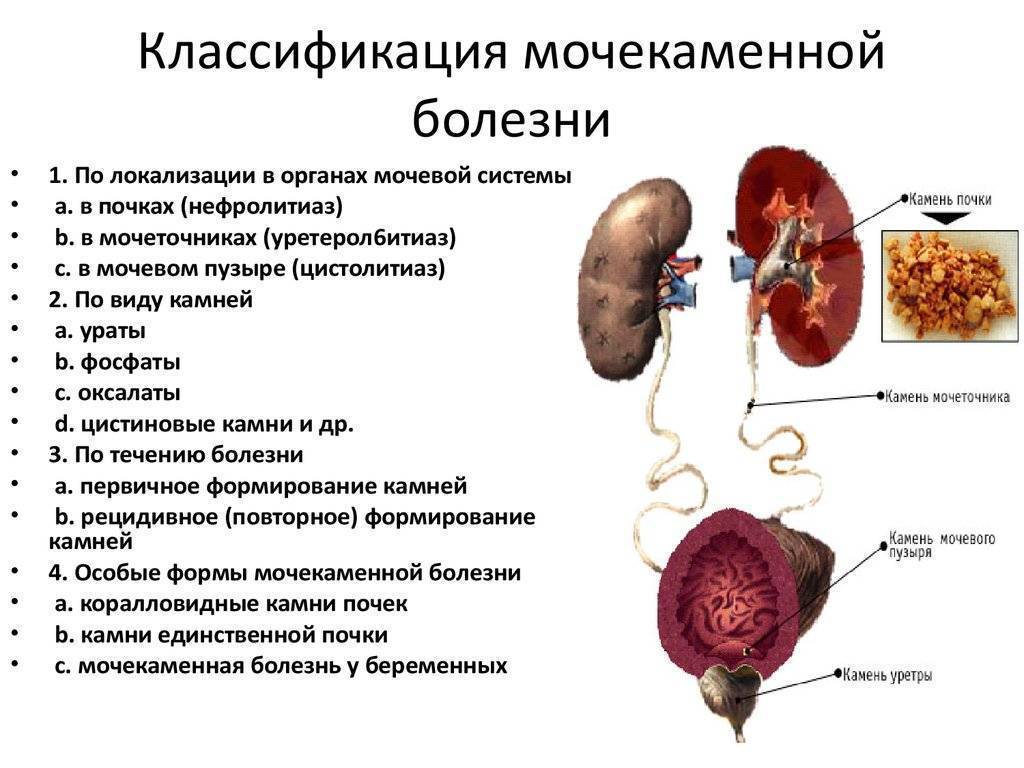
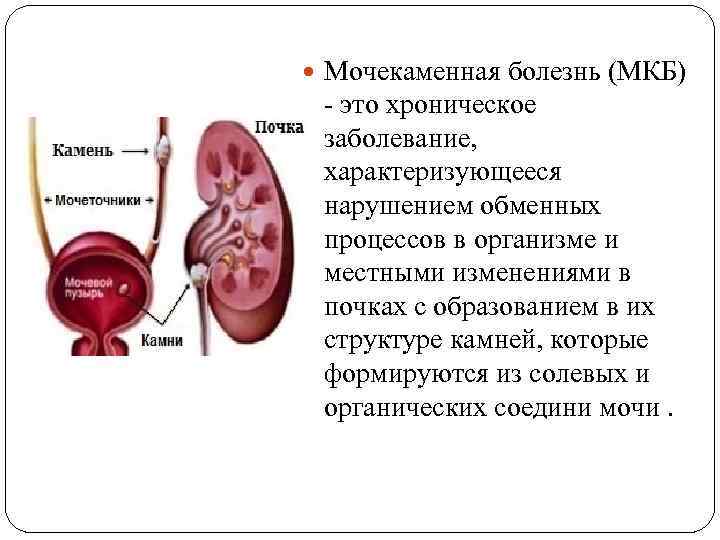
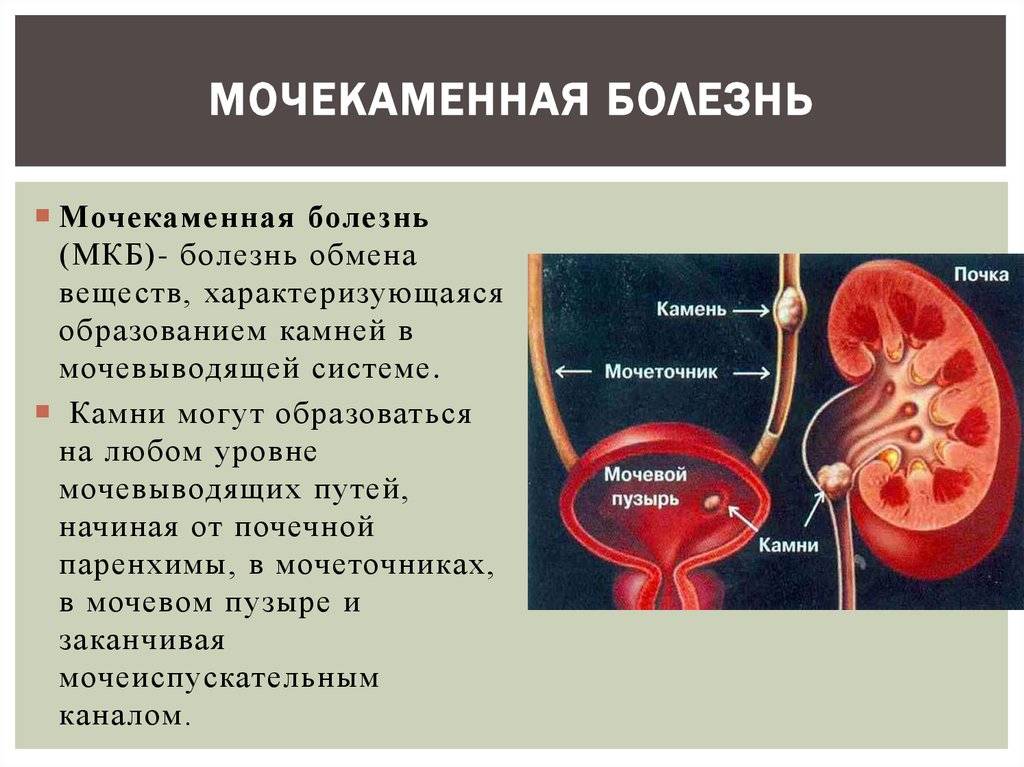
Методы диагностики мочекаменной болезни
Камень – это, по сути, инородный объект, и его существование в органах мочевыделительной системы способно привести к серьёзным последствиям. Камни в почках и мочеточнике со временем приводят к развитию пиелонефрита в острой или хронической форме; а при отсутствии должного лечения рецидивы пиелонефрита и нарушенный отток мочи могут стать причиной гибели почки. Камни мочевого пузыря способны вызвать воспаление слизистой (цистит).
Поэтому при обнаружении у себя симптомов мочекаменной болезни обязательно следует обратиться к врачу. Для подтверждения диагноза обычно делаются ультразвуковое или рентгенографическое исследование, сдаются анализы мочи и крови.
Общий анализ крови
Общий анализ крови позволяет выявить воспалительный процесс, который в значительном числе случаев присутствует при мочекаменной болезни. Однако если воспаления нет, показатели анализа могут оставаться в пределах нормы.
Общий анализ мочи
При мочекаменной болезни общий анализ мочи может показать примесь крови (результат того, что камни травмируют органы мочевыделительной системы). Также для мочекаменной болезни характерно присутствие в моче солей и белка. При развитии воспаления в моче выявляются лейкоциты и бактерии.
Для получения более полной картины дополнительно к клиническому анализу могут быть назначены анализы по Нечипоренко и Зимницкому.
Биохимический анализ крови
Биохимический анализ крови при мочекаменной болезни даёт возможность оценить нарушения метаболизма, ставшие причиной процесса камнеобразования
Обращается внимание на уровень электролитов, креатинина, кальция и фосфора, мочевой кислоты, а также паратироидного гормона
Биохимический анализ мочи
Биохимический анализ мочи используется для определения состава камней (это необходимо для принятия решения о тактике лечения). Показатели биохимического анализа позволяют судить не только о метаболических нарушениях в организме, но и о функциональном состоянии почек. С этой целью проводится сбор суточного диуреза (суточный анализ мочи).
Рентгенография брюшной полости
При обращении с жалобами на боль в животе обычно проводится обзорная рентгенография органов брюшной полости. Данное исследование позволяет обнаружить причину жалоб. В частности, рентген позволят обнаружить тени камней в проекции мочевыделительной системы. Однако существуют камни, не являющиеся рентгенпозитивными; их обнаружить с помощью данного метода нельзя.
Ультразвуковые исследования
УЗИ органов мочевыделительной системы позволяет выявить присутствие камней, их локализацию, количество и размеры. С помощью ультразвука могут быть обнаружены уратные и цистиновые камни, которые не выявляются на рентгеновских снимках. Если УЗИ проводится по результатам обзорной рентгенографии, оно может направлено на обследование конкретного органа – почек или мочевого пузыря. Камни в мочеточниках с помощью УЗИ выявить обычно не удаётся (за исключением самого верхнего и самого нижнего отделов). УЗИ почек также позволяет определить размеры почек, состояние лоханки и чашечек, возможные сопутствующие патологии.
Экскреторная урография
Метод экскреторной урографии предполагает предварительное внутривенное введение рентгеноконтрастного вещества. С помощью экскреторной урографии оценить функцию почек, строение полостной системы и проходимость мочеточников. Используется для окончательного подтверждения диагноза.
Компьютерная томография (КТ)
Компьютерная томография почек является наиболее информативным методом диагностики. Позволяет увидеть практически все виды камней. Однако по сравнению с рентгенографией и УЗИ это более дорогое исследование.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Диагностика
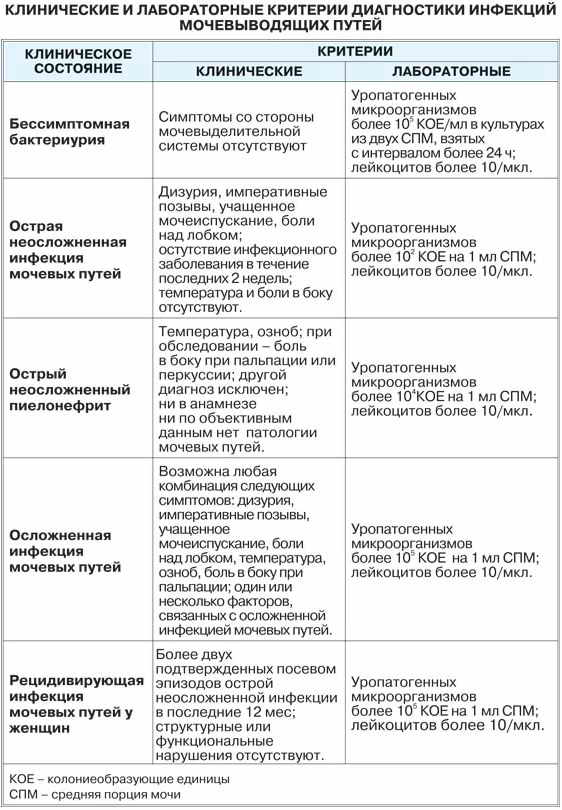
Диагностика инфекции мочевыводящих путей у грудничков основана прежде всего на выявлении бактериурии. Лейкоцитурия не относится к специфическим параклиническим симптомам инфекции мочевыводящих путей. Посев мочи с целью идентификации возбудителя и определения его чувствительности к антибиотикам следует провести до назначения антибактериальной терапии. Мочу для первого посева желательно взять катетером или при надлобковой пункции.
Изменения в анализе крови при инфекции мочевыводящих путей носят неспецифический характер и свидетельствуют об остром воспалительном процессе. Наблюдаются лейкоцитоз со сдвигом влево до палочкоядерных форм, ускоренная СОЭ, диспротеинемия, СРБ, анемия. Может определяться транзиторная азотемия. Часто клиническая картина не соответствует выраженности изменений со стороны крови. У недоношенных детей изменения со стороны периферической крови (лейкоцитоз, ускорение СОЭ и др.) могут отсутствовать. В анализе мочи – протеинурия (не более 1 г/л вследствие нарушения реабсорбции белка проксимальными канальцами); лейкоцитурия (более 10-12 лейкоцитов в поле зрения у девочек, более 5-6 – у мальчиков); бактериурия.
После 10-го дня от начала заболевания диагностическую ценность представляет иммунофлюоресцентное определение БПА (бактерий, «покрытых» антителами) – в моче. Выявление 5 и более бактерий, «покрытых» антителами, в одном поле зрения может свидетельствовать о пиелонефрите. Ультрасонография при инфекции мочевыводящих путей у грудничка фиксирует увеличение размеров почки, плотность паренхимы, соотношение слоев коркового и мозгового вещества, увеличение и деформацию лоханок. При цистите ультрасонографическое исследование выявляет увеличение размера мочевого пузыря, изменение контура, наличие остаточной мочи.
Диагностированный пиелонефрит у новорожденного ребенка – показание для проведения нефроурологического обследования – микционной цистографии (обязательно детям с циститом) и экскреторной урографии для верификации генеза заболевания
Экскреторная урография проводится после санации мочи (через 2-3 недели), но не раньше трех недель жизни новорожденного, принимая во внимание анатомо-физиологические особенности мочевой системы и токсичность рентгеноконтрастных препаратов. Микционная цистоуретрография выполняется после купирования клинических и лабораторных признаков заболевания
В отдельных случаях для уточнения диагноза рекомендуется проведение компьютерной томографии, магнитоядерного резонанса.
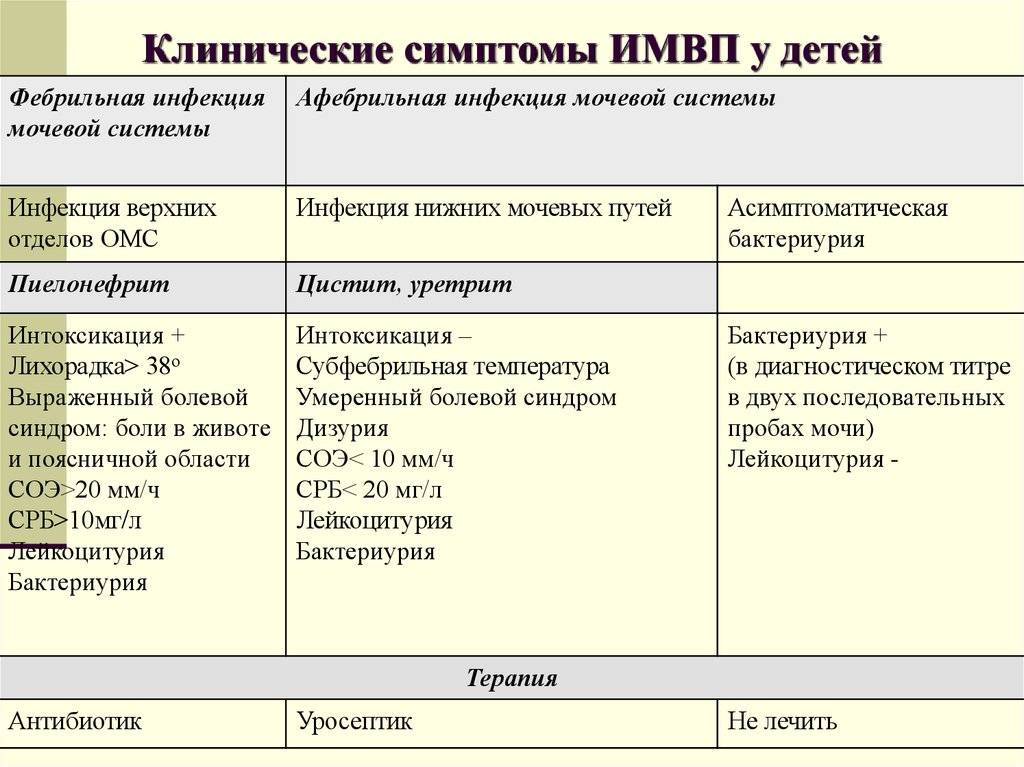
Симптомы
У грудничков инфекция мочевыводящих путей имеет полиморфную клиническую картину, часто протекает нетипично и даже бессимптомно. Наиболее тяжелый вариант инфекционного процесса в неонатальном периоде – пиелонефрит.
Начало заболевания часто сопровождается гипертермией, что не всегда характерно для других острых инфекционных заболеваний у детей периода новорожденности. Клиническая симптоматика малоспецифична. Могут отмечаться беспокойство и плач при мочеиспускании, гиперемия лица (эквивалент дизурии). Ребенок может реже мочиться, малыми порциями, слабой струей. Иногда объективно отмечается напряжение мышц передней брюшной стенки – надлобковое напряжение. Преобладают симптомы интоксикации: дисфункция желудочно-кишечного тракта (рвота, срыгивания, анорексия, неустойчивый стул) с развитием дегидратации и метаболическими нарушениями; потеря массы тела; гепатомегалия; неврологическая симптоматика (судороги).
Клиническая картина пиелонефрита у недоношенных детей наиболее неспецифична и характеризуется тяжелым состоянием ребенка, затянувшейся желтухой, синдромом дегидратации. Пиелонефрит у новорожденных детей может сопровождаться септицемией. В такой ситуации тяжело решить вопрос о том, является ли септицемия первичной или она – результат тяжелого течения пиелонефрита. Появление признаков тяжелого септического состояния до возникновения бактериурии чаще свидетельствует о гематогенном пути проникновения инфекции в почку при сепсисе.
К клиническим симптомам цистита у грудничков относится нарушение мочеиспускания в виде появления слабой и/или прерывистой струи. Ребенок при этом ведет себя беспокойно, плачет, тужится, краснеет.
Симптоматическая инфекция мочевыводящих путей (или симптоматическая бактериурия) характеризуется клиническими симптомами инфекции мочевыводящих путей и изменениями в моче.
Асимптоматическая инфекция мочевыводящих путей (или асимптоматическая бактериурия) из-за отсутствия клинической симптоматики чаще является случайной находкой при обследовании детей.
Оперативное лечение синдрома Фрейли
Как уже упоминалось оперативное вмешательство при синдроме Фрейли показано, если наблюдается значительное сдавливание почечной лоханки, нарушающее уродинамику, вследствие чего есть большая вероятность развития различных осложнений и выраженность соответствующих симптомов.
Выбор эффективного в каждом конкретном случае метода оперативного лечения находится в компетенции врача-специалиста, который основывается на степени тяжести патологии, возрастных особенностях и физиологических особенностях организма пациента. Но цель у всех этих методов одна – улучшение уродинамики почек для предупреждения осложнений.
Различные методы хирургического лечения синдрома Фрейли относятся к категории сосудистых либо пластических операций на верхних мочевыводящих путях. К ним можно отнести:
- инфундибулопластику (увеличение размеров чашечно-лоханочного соустья),
- инфундибулоанастомоз (хирургическое перемещение сосуда с последующей его фиксацией при помощи анастомоза),
- инфундибулопиелонеостомию (перемещение сосуда в искусственно созданное русло между чашечкой и лоханкой почки),
- каликопиелонеостомию (операция идентична предыдущей).
Все эти методы технически достаточно сложны, да и чреваты различными осложнениями в виде образования мочевых затеков, воспаления в области сосудистой ножки почки (педункулит), образования грубых рубцовых тканей, вызывающих стеноз сосудов.
Достаточно новым и наименее травматичным методом улучшения уро- и гемодинамики почек при синдроме Фрейли считается интрарентальная вазопексия, которая заключается в разобщении мочевых путей и патологически расположенного сосуда. Эта операция, в отличие от других, не требует вскрытия мочевых путей, а значит не возникает и связанных с таким вмешательством осложнений.
Операция является менее сложной в исполнении, чем вышеописанные, да и выздоровление пациента проходит намного быстрее. При этом сокращается длительность самой операции, а значит и воздействие наркоза на организм пациента. Исключаются и многие послеоперационные осложнения.
Скажем так, необходимость в операции возникает не всегда, да и не во всех случаях она возможна. Но появление симптоматики синдрома Фрейли является важным поводом обратиться за консультацией и лечением к врачам: урологу или нефрологу. И уже врач непосредственно займется поиском эффективного лечения.
Симптомы мочекаменной болезни
- Болевые ощущения в поясной области (это может быть непрекращающаяся или периодическая тупая либо острая боль).
- Почечная колика (стихийно возникающая сильнейшая боль, которая свидетельствует о закупорке мочеточника).
- Боль при мочеиспускании и изменение цвета урины (частая потребность справлять нужду, примеси крови или гноя в моче).
- Тошнота, рвота, повышенное артериальное давление и температура, вздутие.
У детей симптомы мочекаменной болезни нередко не совпадают с указанными. В любом случае поставить диагноз и назначить лечение может только квалифицированный специалист.
Особенности развития выделительной системы у детей
При рождении масса почек составляет всего около 12 грамм. Учитывая, что у взрослого человека масса этого органа достигает 150 грамм, почка увеличивается в размерах примерно в 10 раз, и рост органа продолжается примерно до 30-летнего возраста. В первый год жизни активно растут мочевыводящие пути, формируется жировая капсула почки, меняется толщина стенок сосудов почек.
У детей в сравнении со взрослыми (в пересчете на массу и объем тела) выделяется больше мочи, а мочеиспускание происходит чаще. Это связано с возрастными особенностями водного обмена, а также с большим содержанием углеводов в рационе детей. Реакция мочи (более кислая или более щелочная) также зависит от особенностей рациона — потребление большого количества белка делает реакцию мочи кислой, большого количества углеводов — более щелочной. Кроме того, у детей в норме в моче обнаруживается белок (у взрослых белка в моче быть не должно).
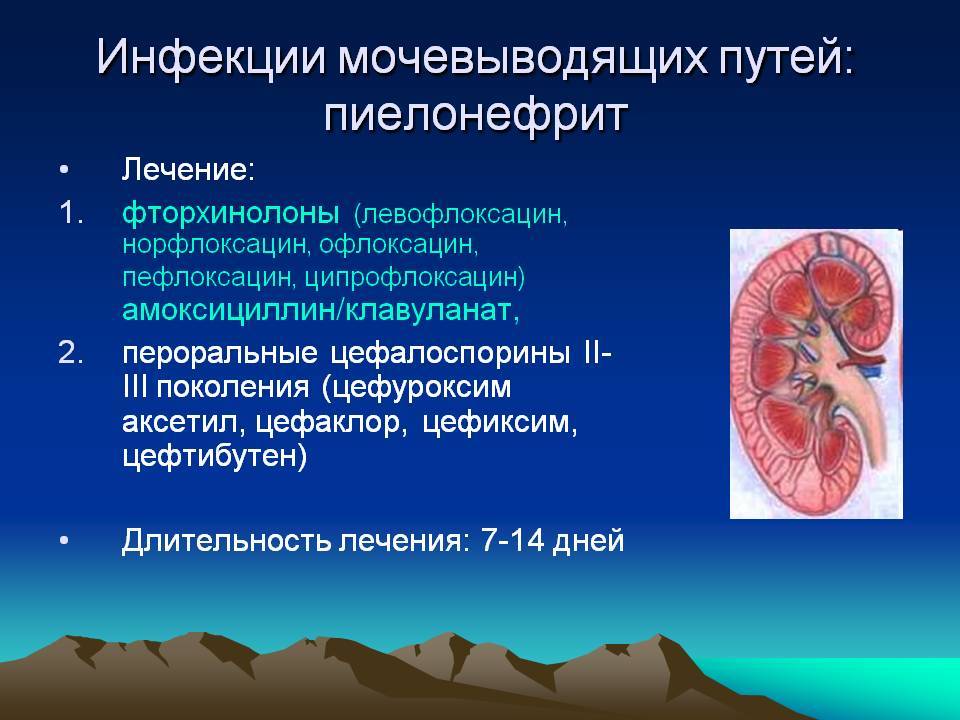
Лечение почечной инфекции (пиелонефрита)
Как медицинские работники лечат почечные инфекции?
Если у вас инфекция почек, медицинский работник назначит антибиотики. Даже до того, как будут получены результаты вашего теста, медицинский работник может назначить антибиотик, который борется с наиболее распространенными типами бактерий. Хотя вы можете чувствовать облегчение от своих симптомов, обязательно принимайте все антибиотики, которые назначает ваш лечащий врач.
Как только результаты лабораторных исследований будут получены, медицинский работник может переключить антибиотик на тот, который лучше лечит тип вашей инфекции. Вы можете принимать эти антибиотики перорально, через вену на руке, называемую внутривенно, или обоими способами.
Если вы сильно заболели почечной инфекцией, вы можете отправиться в клинику на постельный режим.
Если что-то, такое как почечный камень или увеличенная простата, блокирует ваши мочевыводящие пути, врач может решить проблему с помощью операции или другой процедуры.
Как я могу убедиться, что моя почечная инфекция полностью прошла?
Если у вас недавно была инфекция почек, медицинский работник будет часто повторять посев мочи после окончания лечения, чтобы убедиться, что ваша инфекция полностью прошла и не вернулась. Если повторный тест показывает инфекцию, вы можете принять еще один раунд антибиотиков. Если ваша инфекция вернется снова, он или она может назначить антибиотики на более длительный период времени.
Если ваш лечащий врач назначает антибиотики, принимайте все назначенные антибиотики и следуйте советам врача. Даже если вы начинаете чувствовать себя лучше, вы должны закончить полный курс лекарств.
Как я могу предотвратить инфекцию почек?
Многие инфекции почек начинаются с инфекции мочевого пузыря, поэтому профилактика инфекций мочевого пузыря может помочь предотвратить инфекции почек. Ученые все еще пытаются понять, как лучше всего предотвратить инфекции мочевого пузыря, но эти небольшие изменения в ваших повседневных привычках могут помочь:
Пейте много жидкости, особенно воды
Жидкости могут помочь вывести бактерии из мочевыделительной системы. Большинство здоровых людей должны стараться выпивать 200 гр жидкости каждый день. Если вам нужно пить меньше воды из-за других заболеваний, таких как проблемы с мочевым пузырем, почечная недостаточность или сердечные заболевания, спросите у своего врача, сколько жидкости полезно для вас.
Протрите спереди назад после использования туалета
Женщинам следует протирать спереди назад, чтобы бактерии не попали в уретру. Этот шаг наиболее важен после дефекации.
Мочитесь часто и когда возникает позыв
Старайтесь мочиться, по крайней мере, каждые 3-4 часа. Бактерии, более вероятно, будут расти в мочевом пузыре, когда моча остается в мочевом пузыре слишком долго.
Мочиться после секса
Как женщины, так и мужчины должны мочиться вскоре после секса, чтобы смыть бактерии, которые могли проникнуть в уретру во время секса.
Прогноз
Прогноз синдрома Фрейли зависит от степени поражения почки (насколько сильно нарушена уродинамика почки вследствие сдавливания почечной лоханки артериями), своевременности обращения за помощью в случае появления неприятных симптомов и эффективности назначенного лечения. Иногда люди годами не знают о своей болезни и необходимость в лечении отсутствует. А другие столько же мучаются с почками, не решаясь на операцию, а ведь при этом наблюдается самый благоприятный прогноз, если, конечно, регулярно выполнять все предписания врача после окончания операции и во время реабилитационного периода.
[], [], [], []
Особенности протекания мочекаменной болезни у женщин и мужчин
В группу риска попадают люди в возрасте от 20 до 55 лет. Самый большой процент заболеваемости наблюдается в странах Малой Азии. Мочекаменная болезнь у мужчин диагностируется в три раза чаще, чем у женщин. Тем не менее именно женщинам свойственно образование коралловидных шипованных камней, которые вызывают множество болезненных симптомов.
Симптомы у представителей обоих полов практически одинаковы. Главное различие: у мужчин боль при почечной колике иррадиирует в половой член, а у женщин — в половые губы. Довольно редко (всего в 17 % случаев) встречаются заболевания двухстороннего характера, т. е. образование камней в обеих почках.
Диагностика мочекаменной болезни
Как только появляются первые признаки мочекаменной болезни, следует незамедлительно обратиться к врачу. Чтобы правильно определить, как лечить мочекаменную болезнь, необходимо прежде всего выявить причины возникновения данного заболевания.
Какую диагностику может предложить современная медицина?
К основным методам диагностики, позволяющим определить все особенности протекания заболевания, можно отнести следующие:
- Общий анализ крови и биохимия — обязательные процедуры для выявления воспалительных процессов (уровня лейкоцитов) и патологических изменений в самой структуре органов.
- Общий анализ мочи — позволяет определить химический состав примесей, содержащихся в урине.
- Ультразвуковое исследование — самый распространенный метод, который оказывает минимальное негативное воздействие, поэтому не противопоказан даже беременным. Этот способ позволяет обнаружить даже мелкие образования.
- Экскреторная урография — рентгеновская съемка мочевой системы. В человеческом организме могут образовываться специфические камни, которые не являются преградой для рентгеновских лучей и поэтому не диагностируются данным методом.
- Компьютерная томография — объемное изображение, позволяющее получить максимально полную информацию о наличии инородных тел. Является одним из самых совершенных методов диагностики.
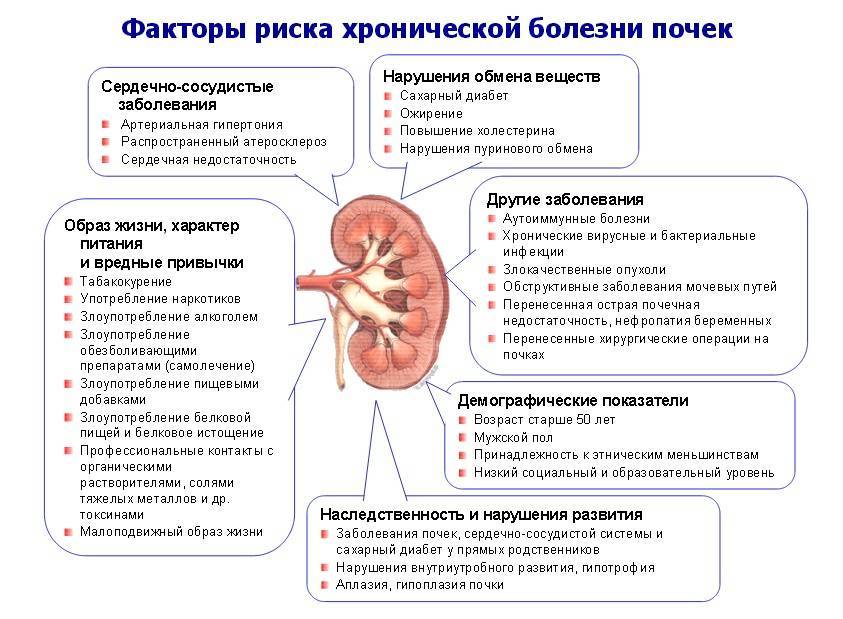
Причины и факторы риска
Если причина у женщин чаще всего связана с анатомическими особенностями, то у мужчин все совсем иначе. ИМП у молодых мужчин чаще всего связаны с инфекциями передающимися половым путем (ИППП). Пожилые мужчин более склонны к ИМП, связанно это с аденомой простаты, стриктурой уретры, нейрогенной дисфункцией мочевого пузыря, мочекаменной болезнью и др.
Escherichiacoli является самой частой причиной возникновения ИМП как у мужчин, так и женщин. Которая естественно присутствует в организме. Так же встречаются: стрептококки, стафилококки. Синегнойная палочка, протеи и другие бактерии.
Риск развития ИМП у человека увеличивается, если у него есть:
- диабет
- мочекаменная болезнь
- аденома предстательной железы
- стриктура уретры
- нейрогенная дисфункция мочевого пузыря
- невозможность полностью опорожнить мочевой пузырь (хроническая задержка мочи)
- Фимоз, хр. баланопостит
- аномалии мочевой системы
- нарушение гигиены
- частое использование антисептических растворов для интимной гигиены
Диагностика
Что бы поставить правильный диагноз, врач должен распросить о наличии жалоб, собрать анамнез заболевания, провести физикальный осмотр.
Лабораторные анализы
Общий анализ мочи – один из самых простых и довольно точных анализов для выявления подозрения и степени выраженности воспаления мочевыделительной системы.
Бактериологическое исследование мочи дает понять о наличии возбудителя и какие антибиотики необходимо назначать в конкретном случае. Анализ сдается в стерильную баночку после тщательной гигиены.
Мазок на урогенитальные инфекции, позволяет выявить специфические инфекции передающиеся половым путем.
Для постановки точного диагноза необходимо провести дополнительные методы обследования, такие как: УЗИ почек мочевого пузыря, предстательной железы; МРТ почек, забрюшинного пространства, малого таза
Дифференциальная диагностика ИМВП
ИМВП можно спутать со следующими заболеваниями:
- Вульвовагинит. Этим термином врачи называют воспаление преддверия влагалища и влагалища у девочек. Оно может сопровождаться зудом, лихорадкой, изменениями в моче, однако мочевыводящие пути при этом интактны.
- Уретрит. Воспаление или химическое раздражение уретры (при попадании мыла, шампуня, геля для душа, стирального порошка и проч). Обычно не требует лечения и проходит самостоятельно за считанные часы или дни.
- Энтеробиоз Заражение острицами может вызывать зуд, раздражение и изменения в анализах мочи. Выявляется простым соскобом на острицы с перианальной области, при отрицательном результате — анализ берется трижды.
- Баланит. Как воспаление преддверия влагалища у девочек, так и воспаление крайней плоти у мальчиков (баланит и баланопостит) — могут имитировать почти все симптомы ИМВП. Врач отличит одно от другого при осмотре ребенка.
- Аппендицит. Еще одна причина — не тянуть долго с обращением к врачу. Выраженные неясные боли в животе — повод для вызова 03 в любом случае и в любое время суток.
- Эпидидимит, орхит, простатит. Воспаление придатков яичка, самого яичка и предстательной железы — встречаются очень редко. Однако и они могут вызывать похожие симптомы и врач должен помнить об этом.
- Беременность. Не стоит забывать и об этом состоянии у старших девочек. К слову, в некоторых западных странах, все девочки старше 14 лет при поступлении в стационар проходят обязательный тест на беременность.
Причины возникновения
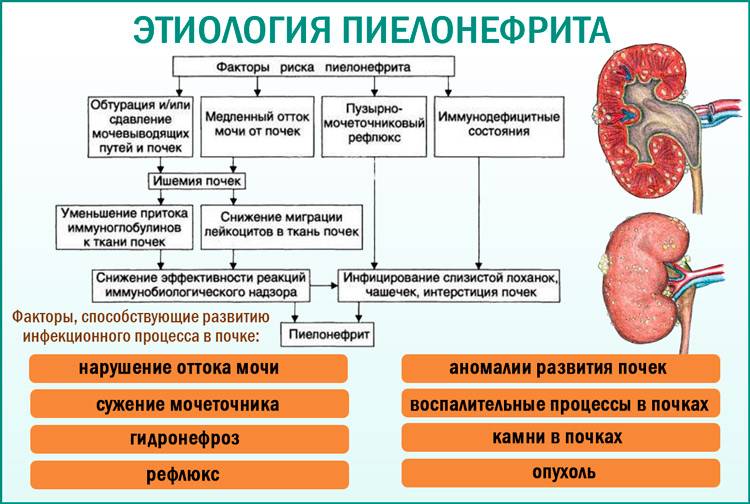
Наиболее частым возбудителем инфекции мочевыводящих путей у грудничка является Escherichia coli благодаря своей вирулентности и механизмам устойчивости – выработке плазмидных бета-лактамаз широкого спектра. Кроме кишечной палочки, этиологическими факторами могут быть грамотрицательные (Klebsiella, Enterobacter, Proteus) и грамположительные бактерии (Staphylococcus epidermalis, Staphylococcus aureus). Кишечная палочка в 75-80 % становится возбудителем неосложненной инфекции мочевыводящих путей; осложненная инфекция мочевыводящих путей чаще вызывается протеем, клебсиеллой, грибами (преимущественно Candida albicans), Pseudomonas и только в 25-40 % – кишечной палочкой.
У недоношенных детей, длительно находящихся в стационаре на этапе реабилитации, микробный пейзаж меняется; преобладают клебсиелла, синегнойная палочка, Candida. У доношенных новорожденных после хирургической коррекции врожденных пороков мочевой системы, в отделении реанимации, после использования мочевых катетеров часто развиваются нозокомиальные инфекции мочевых путей. Наиболее распространенным возбудителем в этих случаях считаются синегнойная палочка, энтерококки, грибы Candida, коагулазо-отрицательный стафилококк и только в 15-18 % – кишечная палочка.
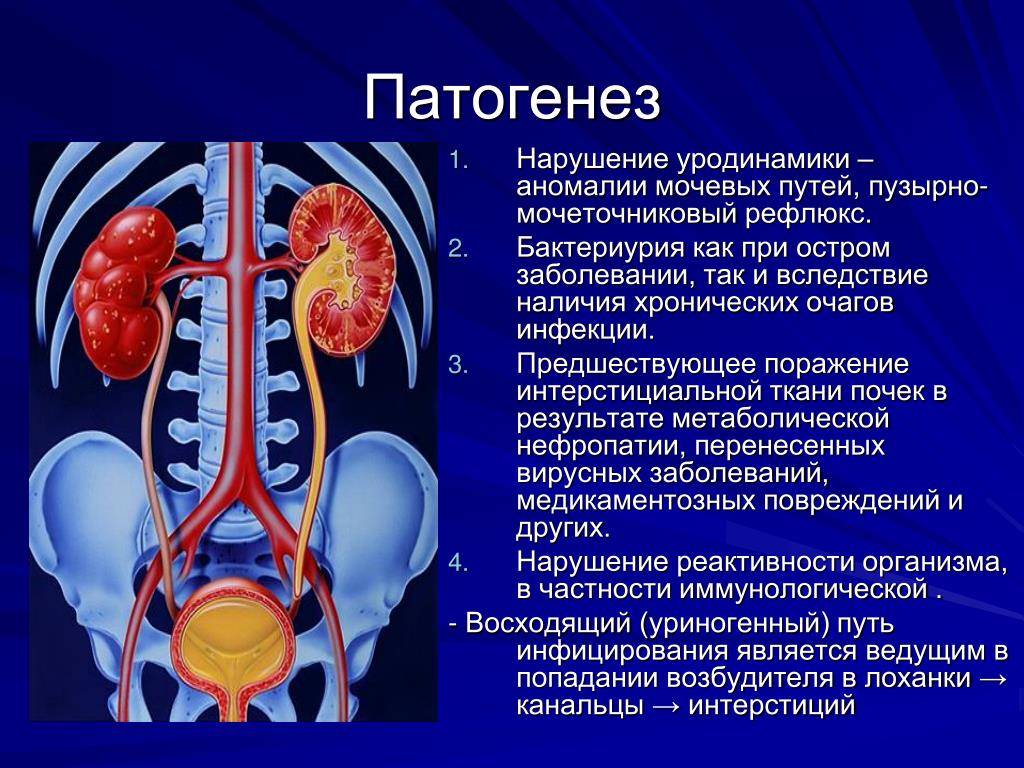
Развитие инфекционного процесса связано с нарушением равновесия в системе «макроорганизм – микроорганизм». Гематогенный путь распространения бактерий в пределах мочевыводящей системы возможен, однако встречается редко.
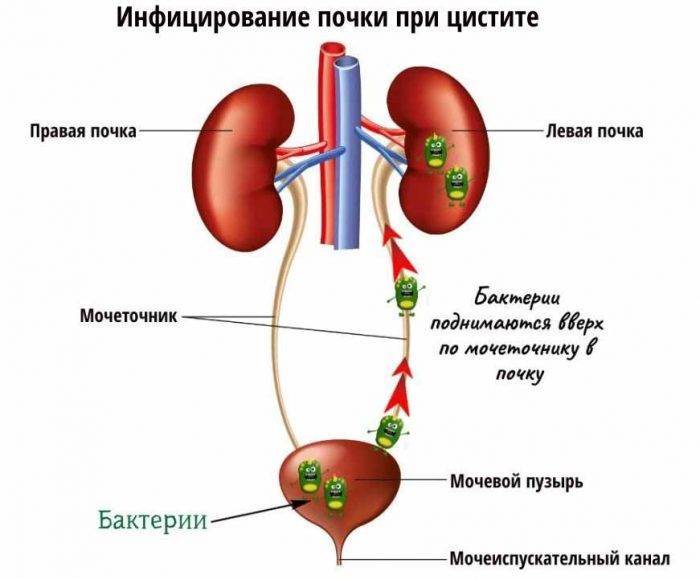
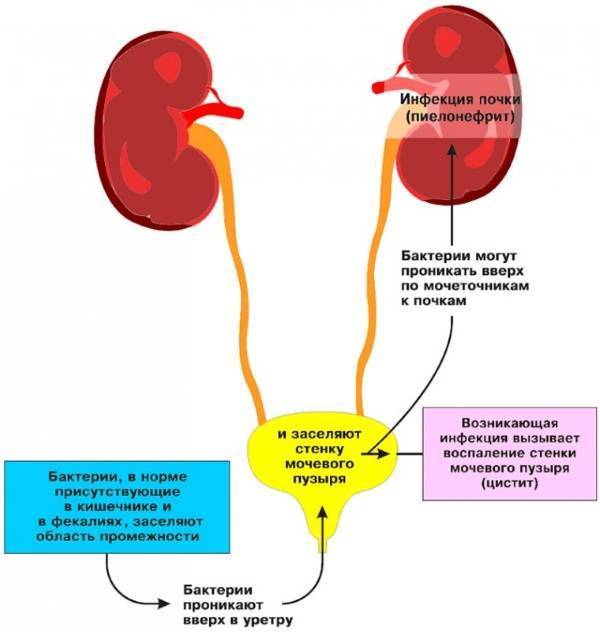
В большинстве случаев инфекция мочевыводящих путей у грудничка начинается в мочевом пузыре и потом распространяется в восходящем направлении, вызывая пиелонефрит. Восхождению инфекции способствует особая вирулентность бактерий, продуцирующих нитевидные ворсинки белковой природы, обеспечивающих фиксацию возбудителя на эпителии мочевых путей; возможность бактериальной миграции в восходящем направлении (феномен бактериальной адгезии). Восхождению инфекции также способствуют пузырно-мочеточниковый рефлюкс или обструктивная уропатия, считающиеся самыми важными факторами риска ИМП. Бактерии, достигшие почечной паренхимы, вызывают в ней воспаление. При отсутствии адекватного лечения и рецидивировании эпизодов инфекции, развиваются рубцовые изменения и необратимые поражения структуры почки. Наиболее выраженные изменения возникают при рефлюкс-нефропатии, что может стать причиной терминальной хронической почечной недостаточности.
Каковы причины мочекаменной болезни?
Причины мочекаменной болезни чаще связывают с наследственностью, а именно с нарушением метаболизма. В результате возникают изменения в химической и водно-солевой структуре мочи, в частности превышение нормы содержания:
- мочевой кислоты;
- оксалатной соли;
- соли кальция;
- фосфатной соли.
К внутренним причинам можно отнести заболевания пищеварительной системы, обезвоживание, инфекции, недостаток витамина D и неправильное питание.
Существуют и внешние факторы:
- вода, которую мы употребляем, точнее ее химический состав;
- климат, количество ультрафиолетовых лучей;
- условия на работе и в быту (малоподвижный образ жизни либо, наоборот, тяжелые физические нагрузки).
Наиболее часто встречающиеся патологии мочевыделительной системы у детей
Недержание мочи. Произвольное выделение мочи, которое ребенок не контролирует, характерно для младенцев и детей младшего возраста. Постепенно ребенок учится регулировать процесс мочеиспускания, однако в возрасте до 10 лет у детей случаются эпизоды ночного недержания мочи (энурез). Нередко он сочетается с другими патологиями — циститом, пиелонефритом. К сожалению, энурез сам по себе вызывает психологический дискомфорт у ребенка, который затрудняет выздоровление. Обычно ночной энурез связан с очень крепким сном, дневной и смешанный — с определенными неврологическими проблемами. В лечении энуреза принимают участие нефрологи, урологи, психологи, неврологи и другие специалисты. В рамках лечения в первую очередь налаживают питьевой режим, также пациентам с различными нарушениями показан прием препаратов.
Изменение количества мочи
Нередко родители обращают внимание на то, что ребенок стал мочиться мало (олигурия) или наоборот слишком много (полиурия). Олигурия может быть связана с различными патологиями почек, сосудистыми нарушениями
Полиурия характерна, в частности, для сахарного диабета, нарушений гормональной регуляции, ряда синдромов. Если вы обратили внимание на изменение количества мочи, сообщите об этом врачу.
Изменение цвета мочи. В норме моча у ребенка светлая, прозрачная. Цвет мочи может меняться при приеме определенным продуктов (например, свекла окрашивает мочу в красноватый цвет, ревень и спаржа — в зеленоватый), а также препаратов
Однако родители могут обратить внимание на изменения, не связанные с рационом или приемом лекарств. Так, появление в моче осадка, гноя может говорить о перерождении ткани почки
Красный цвет мочи говорит о попадании в нее крови, бурый цвет свидетельствует о желтухе и т.д. Об этих изменениях обязательно надо сообщить врачу и обследовать ребенка.
Вульвит. Это заболевание характеризуется острым или рецидивирующим воспалением слизистых оболочек наружных половых органов у девочек. Воспаление может распространяться и на влагалище, тогда говорят о вульвовагините. У девочек в возрасте до 10 лет эти заболевания занимают первое место среди патологий мочеполовой системы
По природе вульвовагиниты могут быть инфекционными и неинфекционными, и от этого зависит их лечение, в рамках которого большое внимание уделяется гигиене половых органов
Баланопостит. Заболевание, при котором начинается воспаление головки полового члена и крайней плоти. У детей это заболевание бывает чаще, чем у взрослых мужчин, что связано с физиологическим фимозом у мальчиков. Развитию баланопостита способствует ожирение, авитаминоз, травмирование тесным бельем, переохлаждение и другие факторы. В лечении большую роль играет тщательное соблюдение гигиены, также применяются специальные мази.
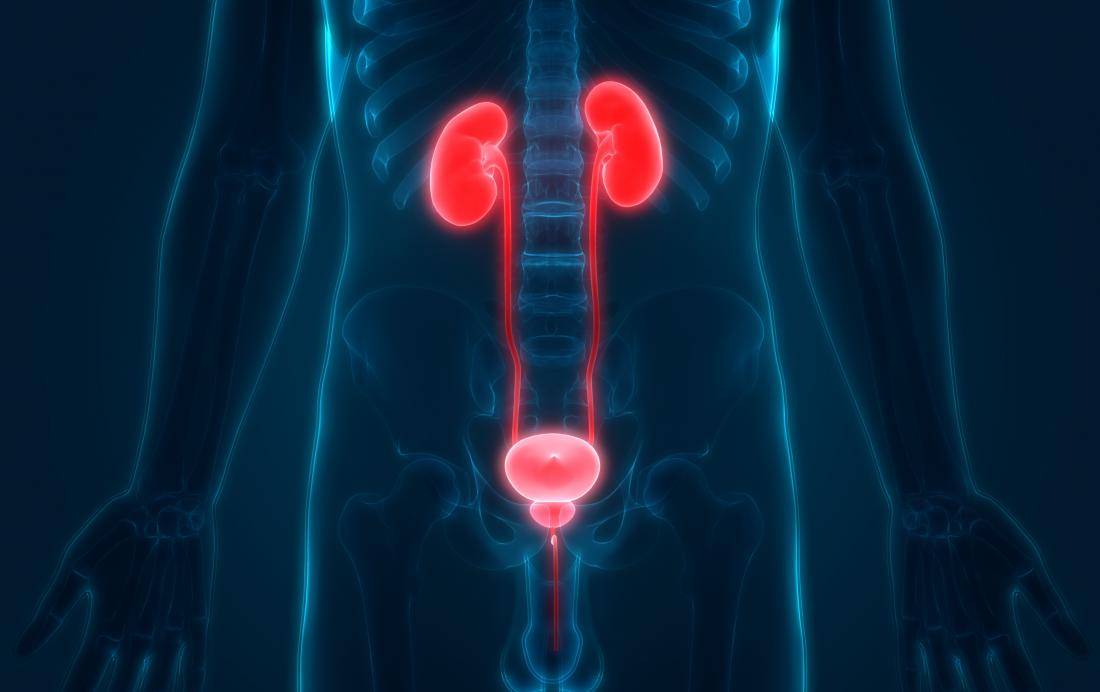
Инфекции мочевыводящих путей. Заболевание может касаться почек, мочеточников, мочевого пузыря, уретры. Таким образом, к инфекциям мочевыводящих путей относятся цистит, уретрит пиелонефрит и другие заболевания. Нередко ими страдают дети в возрасте до 3 лет. Вызывать воспаления могут бактерии, грибы, они могут быть следствиями инфекционных заболеваний. Чаще всего возбудителем инфекционного заболевания является кишечная палочка. В зависимости от локализации, патология может проявляться повышением температуры, дизурией и т.д. Для диагностики у ребенка берется бактериологический посев мочи, основное лечение состоит в приеме антибиотиков.
Дисметаболические нефропатии. Это патологии почек, которые связаны с нарушением обмена веществ, когда из организма усиленно выводятся определенные соли. Это имеет негативные последствия как для всего организма, так и конкретно для почек. Как отмечают педиатры, нарушения обмена веществ в целом встречаются примерно у 30% детей. Главная задача лечения — нормализовать диету и питьевой режим ребенка.
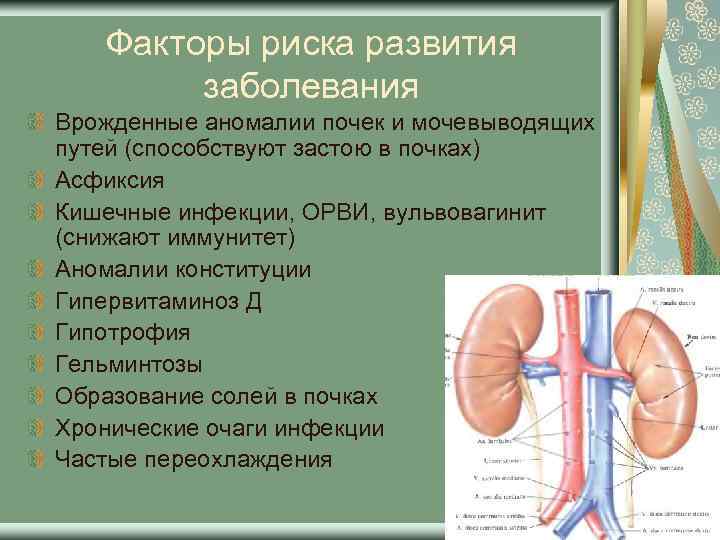
Факторы риска инфекции мочевыводящих путей
Некоторые дети имеют более высокий риск развития ИМВП. Ниже приводятся некоторые факторы риска ИМВП:
- Ранний возраст: мальчики первого года жизни, и девочки первых четырех лет жизни имеют повышенный риск развития ИМВП.
- Обрезанные мальчики (прошедшие операцию циркумцизии) болеют реже необрезанных, по некоторым данным от 4 до 10 раз реже. Однако большинство необрезанных мальчиков все же не страдает от ИМВП.
- Наличие мочевого катетера в мочевом пузыре в течение длительного периода времени
- Врожденные аномалии строения мочевыводящих путей
- Заболевания, приводящие к нарушению правильного функционирования мочевого пузыря
- Наличие одного эпизода ИМВП в анамнезе — значительно увеличивает шансы развития еще одного эпизода в будущем.
- Все причины, приводящие к застою мочи: камни в почках, обструктивная уропатия, пузырно-мочеточниковый рефлюкс, затрудняющие отток мочи синехии у девочек, фимоз у мальчиков
- Семейная история повторных и хронических ИМВП