SQLITE NOT INSTALLED
Почему появляется привычка дышать через рот?
Определить единственную причину для каждого случая сложно, но многих пациентов с такой привычкой объединяют следующие факторы:
Обструкция дыхательных путей. Часто привычка открывать рот начинается с невозможности дышать через нос: аллергии, хроническая простуда или заложенность носа, увеличенные аденоиды и гланды, астма, сломанный хрящ носа и многие другие состояния затрудняют правильное дыхание, в таком случае пациент вынужден дышать через рот. Проблема в том, что после устранения причины обструкции дыхательных путей, привычка дышать через рот остается, так как в силу входят выработанные за долгое время неправильные рефлексы дыхания, глотания и речи. Здесь требуется помощь специалиста по миофункциональной терапии (комплекс специальных упражнений, тренирующих у ребенка правильное положение языка в покое, нормальное смыкание губ и носовое дыхание).
Дыхание через рот во сне
Сосание пальцев в детском возрасте. Если в детстве ребенок часто держит пальцы во рту, то мышцы рта и челюсти будут развиваться в соответствии с этой привычкой. Когда во рту находится палец или другой предмет, то губы не могут полностью сомкнутся и формируется рефлекс выталкивания языка во время глотания и речи. Даже если вы отучите ребенка сосать пальцы, это не значит, что привычка к открытому рту уйдет самостоятельно, здесь происходит то же самое что при обструкции дыхательных путей – деформируются рефлексы дыхания, глотания и речи. В таком случае необходимо обратится к специалистам по миофункциональной терапии и ортодонтии.
Короткая уздечка языка. Это врожденная особенность некоторых детей, когда уздечка не позволяет языку свободно двигаться, что влияет на процесс дыхания и развитие речи. Чаще всего этот дефект устраняется в раннем возрасте с помощью простой хирургической процедуры. Но те, кто привык к ограничениям и неправильному положению языка испытывают больше сложностей в устранении ротового дыхания. Таким людям необходима помощь специалиста, который поможет восстановить правильное дыхание с помощью специальных упражнений до и после хирургического вмешательства. По окончании курса лечения процесс правильного дыхания становится легким и естественным.
К какому врачу обращаться?
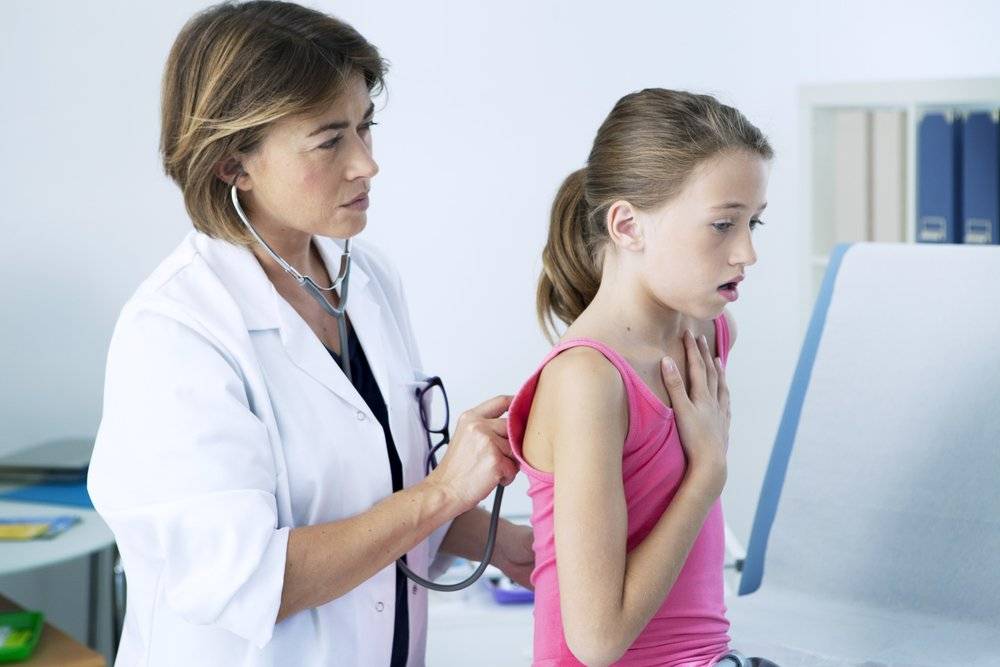
Поскольку одышка может быть связана с самыми различными заболеваниями, в первую очередь уместно проконсультироваться с врачом-терапевтом или педиатром, если проблема возникла у ребенка. На основании анамнеза, описания проблемы, физикального осмотра доктор сможет сделать предположение, почему одышка возникла, и направить пациента к узким специалистам — пульмонологу, кардиологу, гематологу, психиатру и другим. В зависимости от того, какое заболевание выявлено, врач назначает схему лечения.
Справочная литература
- Мартыненко Т. И. и др. Оптимизация ранней нозологической верификации одышки легочного или сердечного генеза //Пульмонология – 2014. – № 1. – С. 27-31.
- Shortness of breath. Mayo clinic (дата обращения 16.07.2019). URL: https://www.mayoclinic.org/symptoms/shortness-of-breath/basics/definition/sym-20050890.
- Княжеская Н. П. Бронхиальная астма: сложности диагностики //Практическая пульмонология – 2011. – № 1.
- Чикина С. Ю. Принципы оценки одышки в практике пульмонолога //Практическая пульмонология – 2006. – № 2.
- Таточенко В. К. и др. Пневмония //Педиатрическая фармакология – 2006. – Т. 3. – № 4.
- Полтавская М. Г. и др. Хроническая одышка у кардиологических больных: распространенность и этиология //Клиническая медицина – 2007. – Т. 85. – № 6. – С. 37-42.
- Полозова Е. В., Шилов В. В., Кузнецов О. А. Основные клинические проявления поражения дыхательной системы при острых тяжелых отравлениях угарным газом, осложненным термохимическим поражением дыхательных путей //Эфферентная терапия – 2009. – Т. 15. – № 3-4. – С. 35-39.
- Авдеев С. Н. Тромбоэмболия легочных артерий //Практическая пульмонология – 2009. – № 3.
- Савенко И. А. и др. Клиническая фармакология лекарственных средств, для терапии анемий в образовательном процессе //Международный журнал экспериментального образования – 2013. – № 8. – С. 132-134.
- Немеров Е. В. и др. Анализ клинических случаев с синдромом одышки //Сибирский медицинский журнал (Томск) – 2013. – Т. 28. – № 2.
- Мравян С. Р., Протопопова Т. А. Диагностика и лечение сердечно-сосудистых заболеваний при беременности – 2010.
GZEA.PD.18.09.0435j
Почему тело «дергается» во сне
— Явление называется «ночными подергиваниями». Это один из видов гиперкинезов, которые характеризуются частыми и непроизвольными сокращениями мышечных волокон. Сокращаться могут целые мышечные группы: конечности, лицо или даже все туловище, — описывает врач. — Подергивания возникают в основном в момент засыпания или во время глубокого сна.
Такое может происходить абсолютно со всеми: людьми любого возраста и пола.
— Непроизвольные движения во сне зачастую будут вариантом нормы, — успокаивает врач. — В таком случае это происходит вследствие накопления факторов стресса, выработки адреналина, который и выбрасывается в фазе быстрого или медленного сна. В результате человек вздрагивает. Длительная работа за компьютером, использование гаджетов перед сном, переизбыток информации — все это повышает вероятность такой реакции организма.
Фото: unsplash.com
Алексей Малков приводит примеры различных видов подергиваний, которые могут быть вариантами нормы: может дрожать конкретное место (палец, глаз), могут происходить спонтанные разгибания-сгибания ступней или кистей, тики век, сокращения языка, непроизвольные вращения глазных яблок. Иногда «подергивания» выражаются артикуляционно — внезапными вскрикиваниями во сне.
Как выявляется
При возникновении проявлений одышки следует обратиться к врачу. В первую очередь, он должен проверить, не является ли симптом признаком физической патологии. Для этого врач проводит опрос пациента, а после приступает к объективному обследованию: осматривает, прослушивает больного.
Чтобы исключить болезни внутренних органов, назначается ряд обследований:
- рентгенография;
- аллергопробы;
- КТ или МРТ;
- ЭКГ, УЗИ сердца;
- ОАК.
Не выявив патологию, врач отправляет больного к неврологу или психотерапевту.
Психотерапевт собирает психогенный анамнез, куда входят сведения о наличии психических расстройств, возможного психотравмирующего фактора, а также особенности развития в детстве.
Психологический анализ подразумевает исследование личности, в том числе — с помощью тестирования. Особенно эффективен Наймигенский опросник, который результативен в 90% случаев. Он был разработан голландскими пульмонологами. Включает в себя 16 позиций, характеризующих признаки ГВС. Их выраженность оценивается в пределах 0-4 балла.
В процессе неврологического осмотра проверяются неврологические симптомы, определяют повышенную потливость ладоней и стоп. Возможно проведение электромиографии.
Среди дополнительных обследований выделяют гипервентиляционную пробу, кислотно-основное обследование крови, а также баланс электролитов. Как правило, при неврогенной одышке выявляется дефицит магния и кальция в крови.
1.Затруднённое носовое дыхание
Затрудненное носовое дыхание – довольно распространённый симптом, присущий ряду заболеваний различного генеза. Тяжесть этого симптома варьирует от заложенности носа, проходящей без лечения, до жизнеугрожающих состояний. Проблемы носового дыхания в детском возрасте могут привести к патологиям развития – как физического (деформация челюстно-лицевых костей), так и нервнопсихического (отставание в развитии, проблемы с концентрацией внимания и усидчивостью).
Здоровье носа важно, поскольку в процессе дыхания на него возложен ряд функций: собственно вдыхание, очищение, согревание, увлажнение и дезинфекция воздуха. Кроме того рядом исследований подтверждается, что носовое дыхание более физиологично, чем ротовое
Люди, вынужденные дышать ртом, чаще тех, что дышат носом, имеют проблемы со сном, сердечно-сосудистые заболевания, головные боли, повышенное черепное давление.
От чего у ребенка одышка?
Диспноэ у ребенка чаще появляется по тем же причинам, по которым она возникает у взрослых пациентов. Однако из-за особой гиперчувствительности детской дыхательной системы на появление проблемы вполне способны повлиять такие факторы, как испуг, физическая перегрузка, повышенная температура, высокая температура в помещении и пр.
Не стоит пытаться определить причину нарушения самостоятельно: это должен сделать педиатр, так как не всегда такая причина бывает безобидной. Трудности с дыханием у ребенка чаще всего вызывают такие состояния:
- аллергическая реакция;
- насморк;
- астма;
- грипп, ОРВИ, аденовирусная инфекция;
- болезни сердца или легких;
- вдыхание инородного предмета (это состояние относится к экстремальным и требует срочной врачебной помощи);
- стрессовые ситуации, болезни нервной системы (так называемый синдром гипервентиляции);
- излишний вес;
- генетические патологии органов дыхания (например, муковисцидоз);
- гормональные и иммунные нарушения.
У детей осложнения развиваются намного стремительнее, нежели у взрослых. Поэтому после обнаружения дыхательных проблем у ребенка необходимо без промедления обратиться за медицинской помощью. Врач определит причину и назначит основное лечение и соответствующее средство от одышки.
От чего одышка при малейшей нагрузке?
Неполадки с сердцем зачастую на первых порах не привлекают к себе внимания. Но у многих людей первым «звоночком» становится именно одышка, причем даже при небольшой физической активности, или в состоянии покоя. Большинство болезней сердца и сосудов проявляются одышкой, однако нужно внимательно прислушаться к своему организму: нет ли других болезненных симптомов?
- При сердечной недостаточности одышка при небольшой физической активности сопровождается частым ощущением усталости, слабости. Дополнительно могут беспокоить головокружения и периодические покалывания в области сердца.
- При гипертонии диспноэ связано с избыточной нагрузкой на сердце вследствие повышенного давления. Состояние может усугубляться ощущением усталости, болью в затылке или по всей голове, звоном в ушах.
- Предынфарктное состояние протекает не только с одышкой, но и с учащением сердцебиения, выделением холодного пота, внутренним ощущением страха.
- Ишемия миокарда может протекать с выраженными признаками тошноты, потливости. Диспноэ при этом сочетается с давящим ощущением за грудиной.
- Нарушения сердечного ритма могут быть разными, но зачастую они сопровождаются чувством «выпрыгивающего» сердца, одышкой, выраженной слабостью, затуманиванием сознания.
- Пролапс митрального клапана часто провоцирует общую слабость, головокружение, одышку, чувство переполненной грудной клетки.
- Астма сердца сопровождается сильной приступообразной одышкой, синюшностью кожных покровов, повышенным потоотделением.
Если диспноэ связано с сердечными проблемами, то прием соответствующего лекарственного препарата для нормализации деятельности сердца обязательно приведет к смягчению и дальнейшему исчезновению признаков дыхательной недостаточности.
Храп и причины его возникновения без ринита
Храп возникает в результате сужения просвета гортани и глотки. В результате воздуху тяжелее проходить через респираторные пути. К сужению просвета дыхательной трубки могут приводить ряд факторов помимо ринита. Почему ребенок стал храпеть во сне, а соплей при этом нет:
- Хроническое воспаление аденоидов (аденоидит).
- Искривление носовой перегородки.
- Избыточная масса тела.
- Гипотиреоз.
- Аллергия.
Аденоидит – это воспаление глоточных миндалин. Эту причину доктор Комаровский всегда ставит на первое место. Данное заболевание может возникать, если ребенок переболел:
- Ангиной.
- ОРЗ.
- Отитом.
- Фронтитом.
- Фарингитом.
- Дифтерией.
Храп у таких детей развивается в результате сужение просвета гортани. Как правило, малыши часто ночью сопят, плохо спят. Это означает, что им трудно дышать носом. Днем они малоактивные, адинамичные и сонливые.
Искривление носовой перегородки может быть:
- Врожденным.
- Приобретенным.
В случае врожденного искривления, ребенок уже с раннего детства не может нормально спать. Страдает частыми насморками. Причиной этому может быть плохая циркуляция воздуха в носовой полости. Из-за этого скапливается избыточная слизь, которая мешает нормально дышать ночью.
У ребенка заложен нос, но нет насморка (фото: www.okeydoc.ru)
Храп у ребенка с приобретенным искривлением возникает в результате травмы. Кости черепа у детей очень хрупкие. Зачастую никаких клинических проявлений сразу не возникает. Но позже малыш начинает периодически похрапывать, когда спит. Дыхание его становится неровным и прерывистым.
Ожирение — тоже распространенная причина того, что ребенок храпит ночью. Жир откладывается на стенках верхних дыхательных путей и сужает их просвет. Храп у таких детей будет развиваться постепенно. Все зависит от степени ожирения.
Гипотиреоз – это недостаточность гормонов щитовидной железы. При данной патологии, у ребенка ночью понижается тонус мышц гортани. Это приводит к расслаблению мягких тканей горла и их отеку — отсюда храп.
Аллергия на комнатную пыль также приводит к возникновению храпа. При ее вдыхании у ребенка начинают массивно выделяться лейкоциты. Они вызывают отек носовых ходов, который ведет к храпу. Развивается заложенность носа, но соплей нет.
К кому обратиться за помощью в случае храпа у ребенка
Если ребенок храпит, нужно обратиться к своему семейному врачу по месту прописки. Доктор посмотрит ребенка и может назначить необходимые обследования. Если посчитает нужным, то направит на консультацию к детскому отоларингологу или сомнологу. На основе полученных результатов обследований врач определит причину храпа и назначит лечение.
Детский ЛОР (фото: www.csp-vrn.ru)
Какие обследования нужно будет пройти
Перечень обследований, которые скорее всего придется сделать:
- Риноскопия (передняя или задняя).
- Ларингоскопия.
- Рентгенография костей черепа.
- Общий анализ крови.
- Кожные пробы с аллергенами.
- УЗИ щитовидной железы.
Риноскопия — это инструментальный метод обследования, который проводится лор-врачом. С помощью данного исследования доктор осматривает носовые ходы и их структуру. Также получает информацию о состоянии околоносовых пазух. Процедура проводится риноскопом под местной анестезией или без.
Ларингоскопия – инструментальный метод, который выполняется гибким ларингоскопом. Позволяет врачу оценить состояние стенок гортани и глотки. Метод абсолютно безопасный и безболезненный для ребенка.
Рентгенография костей черепа назначается с целью осмотра костей лицевого отдела черепа. С помощью данного исследования исключают искривление носовой перегородки. Рентген можно делать абсолютно всем детям, но не чаще чем раз в полгода.
Общий анализ крови назначают, если подозревают хронический аденоидит. В данном случае возможно повышение лейкоцитов и СОЭ в анализе. В некоторых случаях может быть увеличение количества лимфоцитов.
Кожные пробы с аллергенами будет назначать врач–аллерголог. Методика заключается во введении под кожу частички комнатной пыли. После этого смотрят на реакцию. Если появляется покраснение, отек или чесотка, это говорит об аллергии на конкретный вид пыли.
УЗИ щитовидки могут назначить для исключения гипотиреоза. В таком случае, она будет уменьшена в размерах, относительно нормы в данном возрасте.
В чем опасность храпа у детей
Если не лечить храп у ребенка, это может привести таким последствиям:
- отставание ребенка в развитии;
- адинамия;
- сонливость на протяжении всего дня;
- ухудшение слуха и памяти;
- рассеянность;
- быстрая утомляемость;
- временная остановка дыхания во время сна.
Лихорадка
Лихорадка – это повышение температуры тела более 38 ºС. Некоторые симптомы и лабораторно-инструментальные исследования помогают понять причину лихорадки и назначить необходимое лечение.
Если лихорадка сопровождается насморком, кашлем и «покраснением горла», наиболее вероятной причиной является вирусная инфекция. Поскольку антибиотики против вирусов эффекта не оказывают, антибактериальная терапия в случае вирусной инфекции не назначается.
Насторожить должна высокая лихорадка (более 39 ºС) с ознобом. Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Родители должны знать, как помочь лихорадящему ребенку.
В детском возрасте разрешено использовать только препараты ибупрофена (10 мг/кг на прием) и парацетамола (15 мг/кг на прием). Из препаратов на основе ибупрофена в аптеке можно купить нурофен, а из препаратов на основе парацетамола – панадол, цефекон, эффералган. Метамизол-натрий (или анальгин), в том числе в составе «литической смеси» могут вызвать тяжелые осложнения со стороны крови, а нимесулид (нимулид, найз) – жизнеугрожающее поражение печени. Если у ребенка нет тяжелой фоновой патологии, например порока сердца или эпилепсии, и если он удовлетворительно переносит лихорадку (интересуется окружающим, не отказывается от питья, не жалуется на боль), жаропонижающие препараты начинают давать при температуре 38,5 – 39 ºС и выше.
И не нужно добиваться снижения температуры тела сразу до 36,6 ºС! Хорошим эффектом считается снижение лихорадки до 38 ºС. Безопасны и эффективны методы физического охлаждения – обтирание водой комнатной температуры (не спиртом и не уксусом!), которые позволяют за несколько минут снизить температуру тела на 0,5 – 1,0 ºС. Однако если у ребенка озноб, если у него холодные руки и ноги, обтирание эффективным не будет. В таких случаях помогает массаж кистей и стоп, который уменьшает спазм сосудов и улучшает периферическое кровообращение, а также используются препараты спазмолитики, например, но-шпа.
Что такое одышка?
Если у вас есть одышка при ходьбе, вы испытываете трудности с дыханием. Она может наступать внезапно (остро) или постепенно в течение определенного периода времени (хронически). Причина одышки заключается в том, что организму требуется больше кислорода, чем он получает. Поэтому вы дышите быстрее, чтобы попытаться увеличить поток насыщенного кислородом воздуха в легкие. Из легких кислород попадает в кровоток и прокачивается по всему телу сердцем.
Одышка при ходьбе. Кто страдает от одышки?
Внезапная сильная одышка — одна из самых распространенных причин, по которой люди вызывают скорую помощь или обращаются в отделения несчастных случаев и неотложной помощи.
Одышка влияет на всех нас, когда мы занимаемся спортом, особенно если у нас избыточный вес или мы не очень здоровы. Но неприятная одышка, возникающая внезапно или неожиданно, может быть вызвана серьезным сопутствующим заболеванием. Пневмония может поражать очень молодых и очень старых людей, астма имеет тенденцию поражать маленьких детей, курильщики подвергаются большему риску заболеваний легких и сердца, а у пожилых людей может развиться сердечная недостаточность. Однако все эти состояния могут поражать любую возрастную группу, и тяжелая одышка всегда нуждается в медицинской помощи.
Причины одышки.
Астма — вы можете быть хриплым и задыхающимся. Может быть спровоцирована простудой (вирусная инфекция) или аллергией (например, сенная лихорадка).
Пневмония-это тяжелая инфекция грудной клетки, при которой вам становится тяжелее дышать. Вы чувствуете себя плохо, у вас высокая температура (лихорадка) и кашель с зеленоватой мокротой.
Хроническая обструктивная болезнь легких (ХОБЛ) — это длительное заболевание легких, вызывающее одышку и кашель. Дыхательные пути воспаляются и сужаются. Она может внезапно ухудшиться в результате инфекции грудной клетки.
Сердечные заболевания — например, сердечная недостаточность, когда сердце не качает кровь должным образом.
Поскольку сердце при сердечной недостаточности работает неэффективно, происходит нарастание давления в кровеносных сосудах, которые питают сердце. Это повышенное давление заставляет жидкость накапливаться в тканях организма. Из-за гравитации лишняя жидкость проявляется в виде отека лодыжек, ступней, голеней.
Тромбоэмболия легочной артерии - это тромб в легком. Обычно из-за сгустка крови в ноге, который вызывает болезненную, опухшую икру. Сгусток развивается после длительного пребывания в неподвижности (например, после длительного перелета) и перемещается по кровотоку в легкие.
Одышка при ходьбе. Длительная (хроническая) одышка.
Вы будете задыхаться в течение некоторого времени, и это может постепенно ухудшаться. Общие причины включают в себя:
- Ожирение и недостаток физической подготовки.
- Астма — которая не очень хорошо контролируется.
- ХОБЛ — заболевание легких, как правило, связанное с курением.
- Сердечная недостаточность — постепенное наступление одышки и распухших лодыжек-усиливается при лежании. Обычно она поражает пожилых людей. Это происходит из-за того, что сердце качает неэффективно.
- Проблемы с сердечным ритмом — например, нерегулярное сердцебиение (фибрилляция предсердий) может заставить сердце работать менее хорошо, поэтому кислород не поступает к органам и тканям должным образом. Это означает, что вы должны дышать быстро, чтобы получить больше кислорода в легкие. Учащенное дыхание заставляет вас чувствовать, что вы задыхаетесь.
- Анемия — недостаточное количество гемоглобина в крови для переноса кислорода к клеткам. Это вызывает усталость и одышку.
Одышка при ходьбе. Существуют ли какие-либо методы лечения одышки?
Лечение будет зависеть от вероятной причины вашей одышки. Вам будет настоятельно рекомендовано бросить курить, если вы курильщик. Или похудеть, если вы страдаете избыточным весом.
Вы, вероятно, будете направлены к специалисту по сердцу (кардиологу) или к специалисту по легким (пульмонологу) для дальнейших тестов, в зависимости от наиболее вероятной основной причины. Одышка при ходьбе может быть симптомом серьезного заболевания. Большинство случаев будет контролироваться вашим лечащим врачом, но вы можете быть направлены для дальнейшего исследования и лечения в больницу.
ПРОСМОТРОВ:
1 329
Почему не хватает воздуха при дыхании?
Нехватка воздуха у здоровых людей возникает из-за того, что их организм получает меньший объём кислорода, чем ему надо. Она проявляется в процессе физических нагрузок, выполнения тяжёлой работы, подъёма вверх или при стрессах. Бывают случаи, когда ощущение нехватки воздуха спровоцировано слишком тесной одеждой, сдавливающей тело.
У пожилых людей оно возникает из-за возрастных изменений сердца и кровеносных сосудов и проявляется даже при небольших нагрузках. Помимо этого, затруднение дыхания, как уже упоминалось, является составляющей симптоматического комплекса ряда патологических состояний. Регулярно испытывая его, нужно обратиться за профессиональной медицинской помощью для того, чтобы точно установить причину. Самыми распространёнными из них являются:
- Пребывание в плохо проветренном помещении со спёртым воздухом;
- Нездоровый образ жизни, сопровождающийся частым потреблением алкоголя и курением;
- Ряд заболеваний лёгких;
- Патологии сердечно-сосудистой системы;
- Травматические повреждения грудной клетки.
Ещё один инициирующий фактор — вторая половина беременности. В этот период матка серьёзно увеличивается в объёме и провоцирует поджимание диафрагмы вверх, что не позволяет женщине дышать так глубоко, как она привыкла. Чем больше срок, тем сильнее и чаще ощущается дефицит, и возникает он не только при несущественных нагрузках, но и при ходьбе, сопровождаясь лёгким головокружением или потемнением в глазах.
Вышеперечисленное особенно ярко проявлено у пациенток, вынашивающих двойню, тройню или просто крупного малыша, или страдающих от такой акушерской аномалии, как многоводие, при котором наблюдается увеличенный объём околоплодных вод. Особую тревогу вызывает проблема на фоне синдрома сдавления нижней полы вены. При его наличии женщине не только трудно дышать и не хватает воздуха, но и появляются сильные головокружения, внезапная слабость, обмороки и серьёзные падения артериального давления.
Другие причины диспноэ
Одышка при малой нагрузке, без нагрузок, а также при тяжелых физических нагрузках может быть признаком ряда других заболеваний:
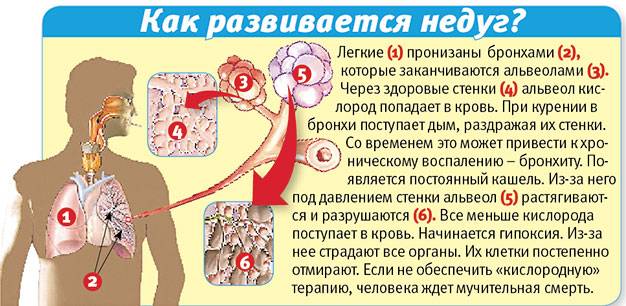
- заболевания дыхательных путей — рак легкого, туберкулез, легочная гипертензия, фиброз легких5;
- болезни сердца — ишемическая болезнь сердца, хроническая сердечная недостаточность, инфаркт миокарда, нарушение ритма сердца; диспноэ в таких случаях может сопровождаться сильным сердцебиением, болью в груди7;
- тромбоэмболия легочной артерии — потенциально опасное для жизни заболевание, проявления которого могут варьировать от постепенно развивающихся симптомов до молниеносной катастрофы8;
- отравление угарным газом — одышка сопровождается кашлем, осиплостью, першением горла9;
- анемия — в таких случаях одышка появляется при физической нагрузке, а в тяжелых случаях и в покое (одышка лежа)10;
- психиатрические расстройства, в частности, тревожные состояния, панические атаки4;
- некоторые редкие наследственные заболевания, например, болезнь Помпе2 и другие патологии.
При беременности одышка, тахикардия (учащение сердечных сокращений) может быть признаком железодефицитной анемии или других патологий11.
Комок в горле: диагностика дисфагии
Если становится трудно глотать слюну или пищу, необходимо обратиться к терапевту или педиатру (с ребенком). Врач проведет первичный осмотр и может направить вас к специалисту для дополнительных обследований и лечения. Цель обследований — определить, вызвана ли дисфагия проблемами в области рта, горла, или причина трудностей при глотании кроется в области пищевода.
Врач спросит вас о следующем:
- как долго наблюдается дисфагия;
- вам трудно глотать постоянно, или жалобы возникают периодически;
- трудности бывают при проглатывании твердой пищи, жидкой или того и другого;
- потеряли ли вы в весе.
Ниже описаны возможные виды обследований.
Тест с проглатыванием воды позволит сформировать первоначальное представление о глотательной способности пациента. Выдается 150 мл воды, которую нужно выпить как можно быстрее. Специалист засечет время и количество глотков, за которые вода будет выпита. Вместо воды могут попросить съесть йогурт или фрукт.
Видеофлюроскопия — рентгеноскопическое исследование акта глотания с помощью бария. Это одна из наиболее точных диагностических процедур для оценки глотательной способности. Исследование глотания с помощью бариевой взвеси зачастую позволяет выявить непроходимость пищевода.
Человек садится перед рентгеновским аппаратом. Затем его просят проглатывать различные продукты и напитки, смешанные со специальной нетоксичной жидкостью под названием бариевая взвесь. Барий — контраст, который будет светиться в рентгеновских лучах. Аппарат непрерывно записывает движущееся изображение на видео, позволяя подробно изучить процесс глотания.
Исследование занимает около 30 минут. После него можно есть и пить как обычно, но может потребоваться больше воды, чтобы вымыть барий из организма. Иногда после исследования слегка тошнит. Также барий вызывает запор. Кроме того, в течение нескольких следующих дней стул может быть белым, пока барий не выйдет из организма полностью. Перед процедурой можно есть и пить как обычно.
Манометрия — это исследование, позволяющее оценить работу пищевода. Для этого через нос в пищевод водится тонкая трубка (катетер) с датчиками давления, которые измеряют давление внутри пищевода при глотании. Это поможет определить, нормально ли работает пищевод.
Суточное мониторирование рН заключается в измерении кислотности в желудке и пищеводе на протяжении суток с помощью катетера, введенного через нос. Это позволяет определить, сколько кислоты затекает в пищевод из желудка, и может помочь в диагностике причины дисфагии.
Диагностическую гастроскопию также называют диагностической эндоскопией желудка или эзофагогастродуоденоскопией (ФГДС, ФГС, ЭФГДС). Это осмотр внутренних органов при помощи эндоскопа. Эндоскоп — это длинная тонкая гибкая трубка с источником света и видеокамерой на одном конце. Он вводится в пищевод по горлу и передает полученное изображения на монитор. ФГС позволяет исключить раковые новообразования или рубцы на слизистой, сформировавшиеся из-за гастроэзофагеальной рефлюксной болезни (ГЭРБ). Эндоскопия также может проводиться для лечения, например, чтобы растянуть пищевод при помощи надувного баллона или бужа (тонкого гибкого медицинского инструмента). Также в ходе процедуры может быть установлен стент — расширитель.
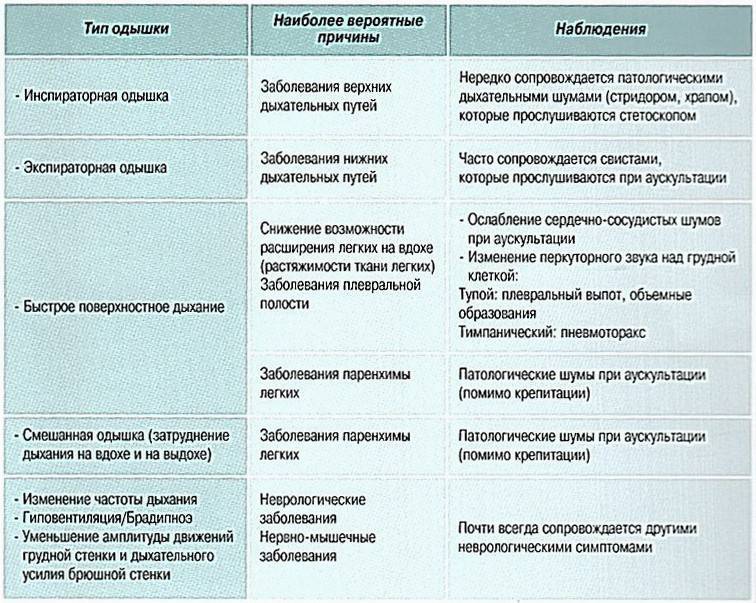
При каких состояниях нарушена частота дыхания?
Аномальная частота дыхания может указывать на различные состояния. В некоторых случаях высокая или низкая частота дыхания обусловлена физическими упражнениями. Нарушение дыхания, особенно если оно слишком быстрое, может указывать на проблемы со здоровьем. Существуют различные факторы, влияющие на частоту дыхания человека, в том числе травмы, физические упражнения, эмоции, настроение, а также ряд медицинских состояний.
Распространенные причины высокой частоты дыхания включают в себя:
Беспокойство: люди могут дышать быстрее, когда боятся или беспокоятся. Быстрое дыхание, или гипервентиляция, является распространенным симптомом приступов паники.
Лихорадка
Когда температура тела повышается, частота дыхания также может увеличиваться. Увеличение частоты дыхания помогает избавиться от жара.
Респираторные заболевания. Различные заболевания легких, такие как астма, пневмония и ХОБЛ, могут затруднять дыхание, что может привести к увеличению частоты дыхания.
Заболевания сердца
Если сердце не качает должным образом, чтобы доставлять кислород к органам, организм начинает реагировать, увеличивая дыхание.
Обезвоживание
Обезвоживание может увеличить частоту дыхания, поскольку организм пытается получить энергию для клеток.
Факторы, которые могут вызвать низкую частоту дыхания, включают:
Передозировка лекарственных препаратов. Передозировка некоторых лекарств может угнетать дыхательный ритм в мозгу, что приводит к снижению частоты дыхания.
Обструктивное апноэ во сне
Апноэ во сне включает в себя закупорку дыхательных путей, часто из-за расслабления мягких тканей в горле. Закупорка вызывает короткие паузы в дыхании и может снизить общую частоту дыхания.
Травма головы. Травма головы может влиять на область мозга, которая играет важную роль в дыхании, что может вызвать слабое дыхание.
Меры профилактики
Но длительного лечения храпа можно избежать, если при первых же его проявлениях незамедлительно принять эффективные меры противодействия:
- следить за чистотой и влажностью воздуха в помещении, где спит ребенок;
- купить хорошую, качественную подушку (лучше ортопедическую);
- обеспечить малышу умеренное, но полноценное питание, которое избавит его от лишнего веса, но при этом обеспечит всеми необходимыми витаминами и минералами;
- принимать все возможные меры по укреплению иммунитета: гимнастика, закаливание, водные процедуры, витаминотерапия;
- делать с ребенком дыхательную гимнастику, которая укрепит мягкие ткани неба и носоглотки.
- обязательно долечивать все респираторные заболевания, не допуская их перехода в хроническую форму.
Но главное – не запускать проблему. Если ваш ребенок храпит во сне уже не первую неделю и самостоятельно справиться с этим не удается – отправляйтесь к врачу и ищите причины вместе. Храп – это симптом, указывающий, что что-то не в порядке, и чем раньше будет выявлена проблема, тем легче ее исправить.
О тяжелом дыхании
Тяжёлое дыхание может быть симптомом бронхиальной астмы
Когда наши дети заболевают, то спокойная жизнь у родителей обрушается в один миг. Как правило, ведь во всех заболеваниях ребёнка родители обвиняют самих себя. Какую помощь оказать своему ребёнку, и что стало причиной болезни? — вот основные вопросы, беспокоящие всех родителей.
Беспокойство папы и мамы растёт вдвойне, когда ребёнок вдруг стал затрудненно и тяжело дышать. Безусловно, тяжёлое дыхание может быть вызвано проявлением любого заболевания, даже типичного ОРВИ, однако в определённых случаях всё может оказаться гораздо серьёзнее.
Суть проблемы
У некоторых людей открытый рот является проявлением привычки: мышцы челюсти автоматически расслабляются, когда человек сконцентрирован на чем-то ином. Для других это означает неправильное дыхание, когда поток воздуха проходит не через нос, а через рот.
Здоровый человек при правильном дыхании всегда держит рот закрытым, осуществляя вдох и выдох через нос.
Лечение привычки к открытому рту у взрослых представляет некоторую сложность: многие не замечают этой особенности, в то время как другие испытывают социальный дискомфорт и неуверенность из-за часто открытого рта. Взрослым не просто понять причины, почему им не удается постоянно держать челюсти сжатыми.
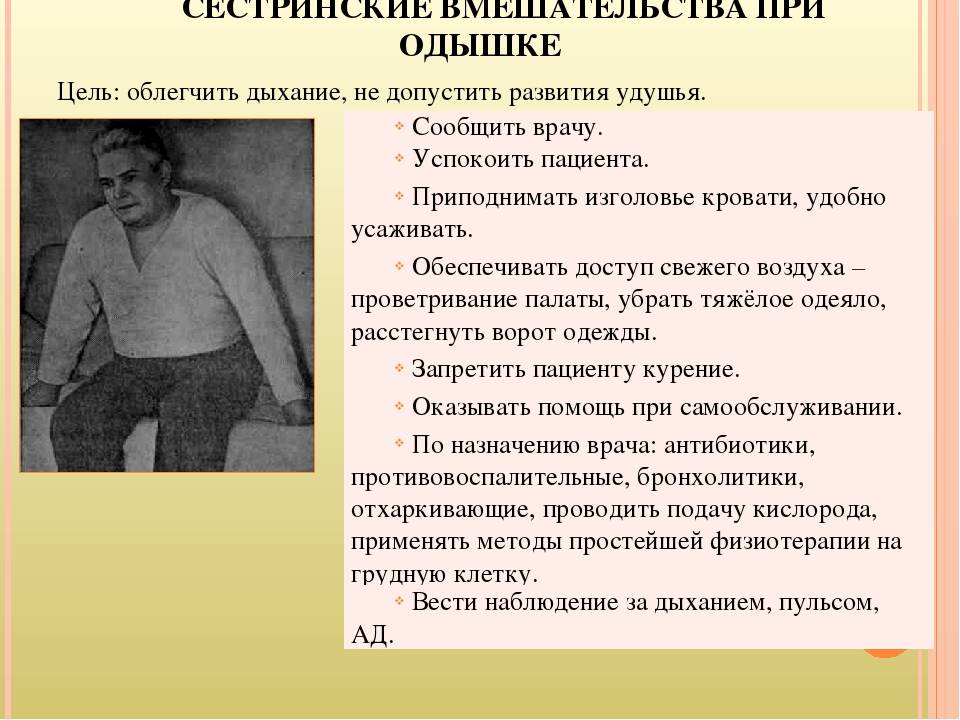
Ваши действия при одышке
Внезапный приступ одышки может быть сигналом серьезных проблем с сердцем или дыхательными путями. Если вам вдруг стало тяжело дышать и не хватает воздуха — вызовите скорую помощь (с домашнего телефона — 03, с мобильного 911 или 112), возможно вам потребуется экстренное лечение и госпитализация.
Чувство нехватки воздуха сопровождается очень тягостными ощущениями и страхом, однако врачи скорой помощи смогут снять эти симптомы, например, предоставив вам кислородную маску, пока будут выяснять причины случившегося.
Если одышка беспокоила вас в течение короткого времени, а потом прошла, тоже не стоит пренебрегать консультацией врача. Обратитесь к врачу, как только будет возможно. Вероятно, вам трудно дышать из-за хронических заболеваний, например, астмы, ожирения или обструктивной болезни легких, которые потребуют лечения.
Ниже мы рассмотрим наиболее частые причины:
- внезапной одышки;
- продолжительной, «привычной» одышки.