SQLITE NOT INSTALLED
Как устранить недомогание
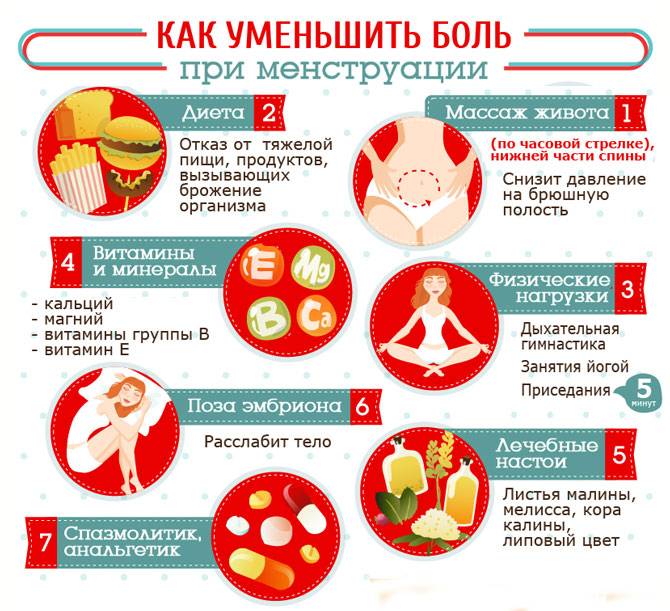
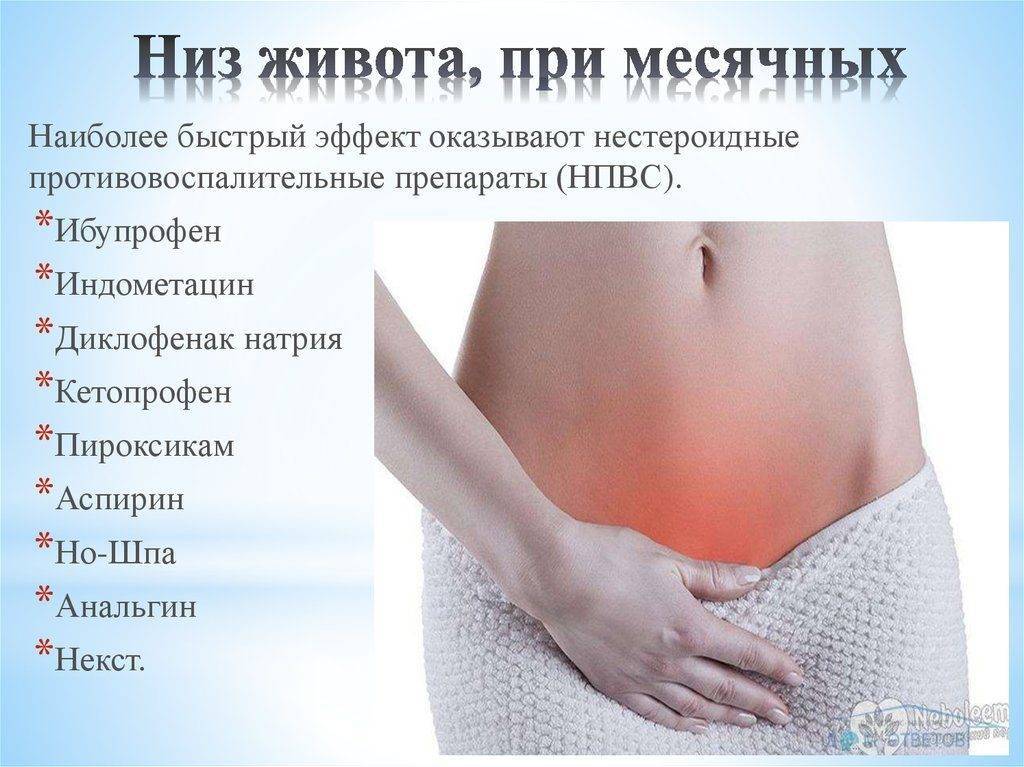
Лечение первичной дисменореи проводится симптоматически, так как она не связана с патологией репродуктивной системы. Проводятся следующие мероприятия, позволяющие облегчить боль во время месячных:
- прием препаратов из группы НПВС в таблетках или ректальных свечах в первые 2 дня после начала менструации;
- прием седативных препаратов — растительные или транквилизаторы в зависимости от выраженности болевых ощущений;
- гомеопатические средства;
- физиопроцедуры — электрофорез, иглоукалывание, ультразвук;
- витамин Е в первые 3 дня менструации;
- немедикаментозные методы — рациональное питание, занятия спортом, полноценный сон.
При легком течении дисменореи девушки могут получать лечение дома. Выраженные боли требуют госпитализации в гинекологический стационар. С учетом интенсивности симптомов меняется и лечение дисменореи.
Лечение вторичной дисменореи зависит от главного заболевания. Уменьшить боль во время месячных помогают те же способы, что при первичной дисменорее — НПВС, седативные средства, немедикаментозные способы.
При инфекционных заболеваниях назначают антибиотики или противогрибковые средства. Эндометриоз, миома матки лечатся гормональной терапией. Хирургическое вмешательство показано при крупных миомах, спаечном процессе в малом тазу. Вопрос о тактике лечения решает специалист.
Классификация дисменореи
Дисменорея — это нарушение менструального цикла, которое возникает по разным причинам. В зависимости от этого строится классификация патологии.
Первичная дисменорея не связана с какими-либо заболеваниями репродуктивной системы. Проявляется она у девочек-подростков, через год после первой менструации.
С патологическими причинами связана вторичная дисменорея. Это заболевание характерно для женщин старше 30 лет, рожавших, перенесших аборты или другие гинекологические операции.
Оценка дисменореи по степени тяжести:
- 1 степень — легкий дискомфорт, не нарушает повседневную деятельность;
- 2 степень — боли терпимые, но повседневная работоспособность снижена;
- 3 степень — женщины буквально мучаются от боли, появляются сопутствующие симптомы.
Месячные при дисменорее могут быть скудными, когда женщина может пользоваться даже ежедневной прокладкой. Обильными месячные считаются, когда женщине за день требуется сменить более трех прокладок.
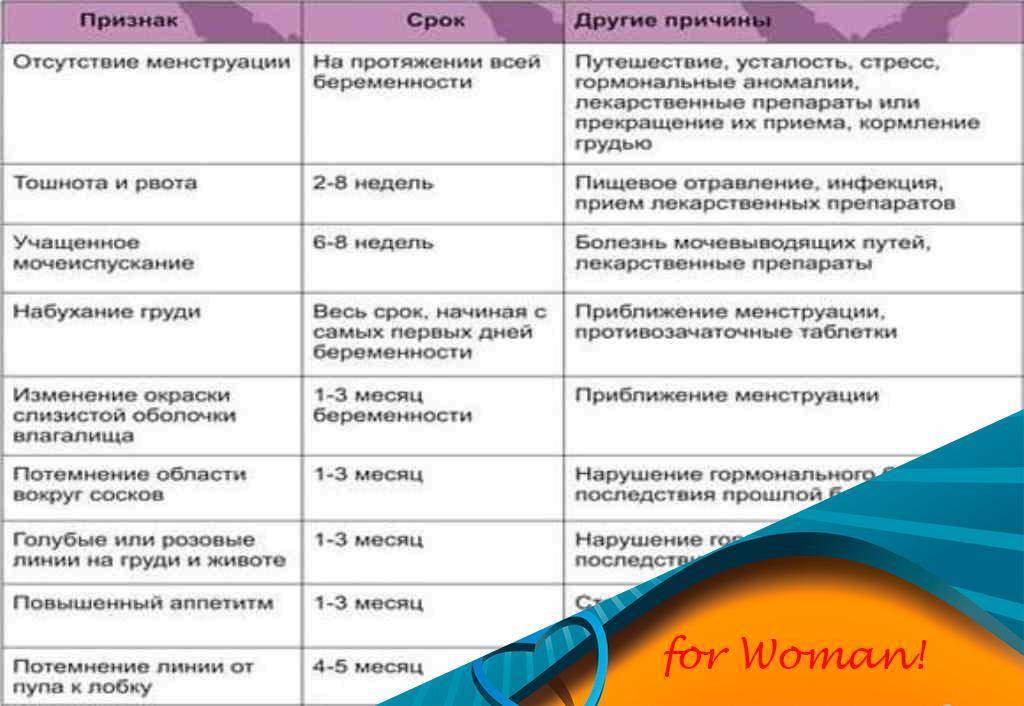
Первичная аменорея
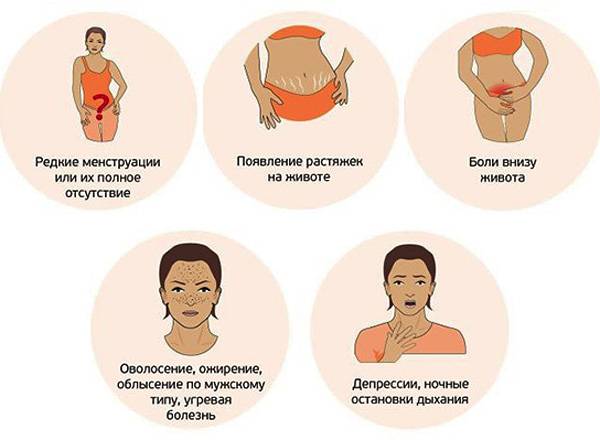
Под этим состоянием подразумевается полное отсутствие менструаций в возрасте старше 16 лет. Такое состояние может сопровождаться задержкой полового развития – у девушки недоразвиты половые органы, а рост и вес не соответствуют возрасту. Иногда в этом случае менструации не наступают и во взрослом возрасте.
Причины:
- Генетические сбои, при которых у девочки имеется неправильный хромосомный набор. Обнаружить мутации хромосом можно с помощью генетического анализа.
- Врожденное недоразвитие яичников и гипофиза, которые не в состоянии вырабатывать вещества, стимулирующие работу репродуктивной системы. У таких пациенток может наблюдаться синдром Каллмана, при котором отсутствие менструации сочетается с невозможностью воспринимать запахи – аносмией. Поскольку гормоны роста также вырабатываются гипофизарными клетками, у больных часто наблюдаются невысокий рост и общее физическое недоразвитие организма.
Отсутствие месячных без задержки развития может быть истинным и ложным.
Истинная аменорея вызвана аномалиями половой системы, возникшими из-за генетических поломок или дефектов внутриутробного развития. У таких пациенток часто наблюдаются пороки мочевого пузыря, почек, мочеточников. Поэтому девушек с такой патологией нужно показать не только гинекологу, но и урологу.
Самым тяжёлым вариантом недоразвития репродуктивной сферы считается синдром Майера-Рокитанского-Кюстнера. При этой аномалии из половых органов развиты только яичники, а вся остальная репродуктивная система отсутствует. Внешне девушка выглядит здоровой, но месячные у нее не наступают.
Ложная аменорея – менструации начинаются, но менструальная кровь не может выйти наружу. Причины этого явления:
- Слишком плотная девственная плева (гимен), не имеющая выходного отверстия.
- Недоразвитие или неправильное развитие половых путей, препятствующее вытеканию крови наружу.
В результате кровянистая масса скапливается в матке (гематометра) и маточных трубах (гематосальпингс). Это состояние требует срочного врачебного вмешательства, во время которого выделениям дают возможность вытечь наружу.
Причины жалоб при воспалении в гинекологии
Мочеполовая система женщины достаточно уязвима. Без соблюдения правил гигиены и без предохранения от различных повреждений и инфекций, эти органы часто страдают от разных заболеваний. Подразделяются такие патологические процессы на такие типы:
Специфические инфекции женских половых органов — чаще всего они возникают из-за поражения возбудителями в результате передачи половым путём. Чаще всего это воспаления, связанные с венерическими болезнями:
- Хламидиоз
- Уреаплазмоз
- Микоплазмоз
- Гарднереллез
- Сифилис
- Гонорея
- Трихомониаз
- Генитальный герпес
- ВПЧ (вирус папилломатомы)
- ВИЧ (возбудитель: вирус иммунодефицита человека)
- Гепатиты (возбудитель: чаще вирус гепатита С)
Читать о заболеваниях, передающихся половым путем (ЗППП)
Типы дисменореи
Это заболевание бывает первичным, когда отсутствует посторонняя физическая причина болей, и вторичным, вызванным каким-либо сопутствующим заболеванием.
- Первичная (функциональная) дисменорея. Первичной дисменореей чаще страдают девушки и юные женщины в возрасте до 25 лет, причем с началом половой жизни и рождением первого ребенка эта патология пропадает у половины из них. Считается, что это связано с нормализацией гормонального фона. Наиболее тяжело заболевание протекает у девушек с поздним началом менархе (первой менструации) и курящих. Первичная дисменорея может быть и наследственной.
- Вторичная (органическая) альгоменорея — результат гинекологических и внутренних патологий. Возникает независимо от возраста, но чаще характерна для рожавших пациенток от 30 лет.
Первичная дисменорея может быть двух видов:
- эссенциальная – возникает в связи с низким порогом болевым порогом;
- психогенная – обусловлена страхом ожидания менструации.
Исходя из интенсивности боли, патология бывает:
- компенсированная – симптомы и их интенсивность не изменяются от года к году;
- декомпенсированная – болезненность протекания менструаций и выраженность симптомов усиливается со временем.
Классифицируется дисменорея и по тяжести течения:
- Лёгкая (1 степень) – умеренная, кратковременная болезненность месячных, не приводящая к потере трудоспособности;
- Средняя (2 степень) – незначительное снижение трудоспособности, боли внизу живота дополняются рядом симптомов (слабость, тошнота, озноб, учащённое мочеиспускание, психоэмоциональная нестабильность);
- Тяжёлая (3 степень) – полная утрата трудоспособности, интенсивная нестерпимая боль внизу живота и пояснице дополняется симптомами средней степени и значительными нейровегетативными и обменно-эндокринными нарушениями (потеря сознания, рвота, боли в сердце и т.д.).
Средняя и тяжелая степени альгоменореи встречаются у каждой десятой пациентки.
Боли внизу живота у мужчин
Появление болевого синдрома в этой области у мужчин может иметь как общие причины, описанные выше, так и характерные только представителям сильного пола. Одним из распространенных заболеваний у мужчин старше 35 лет, которое вызывает боли, является простатит. Появление болевого синдрома свидетельствует о том, что воспалительный процесс уже перешел в стадию обострения и требует проведения лечения. Такое нередко случается у мужчин, которые игнорируют первые признаки простатита.
При воспалении предстательной железы сначала ощущаются терпимые тянущие боли в нижней области живота. С течением времени они становятся более выраженными, иногда резкими, отдают в зону яичек и паха. Дискомфорт усиливается во время мочеиспускания. Если вовремя не пролечить простатит, мужчина рискует столкнуться с другим, не менее серьезным заболеванием – аденомой простаты.
Одним из его клинических проявлений также является болевой синдром внизу живота. Боли в этом случае ощущаются постоянно и связаны со сдавливанием мочеиспускательного канала. Мужчина может самостоятельно распознать аденому простаты: на фоне хронических болей внизу живота появляется учащенное ночное и дневное мочеиспускание. Патология требует немедленного обращения к врачу.
Болевой синдром в нижней части живота появляется при воспалении в яичках или придатках. Боль носит нарастающий характер, отдает в пах и может сопровождаться повышением температуры.
В некоторых случаях боли у мужчин появляются после перенесенных инфекционных болезней половых путей, скарлатины, гриппа или паротита. В этом случае кроме болезненности внизу живота мужчины жалуются на нарушение мочеиспускания, дискомфорт в области мошонки, могут появиться скудные выделения гноя из уретры.
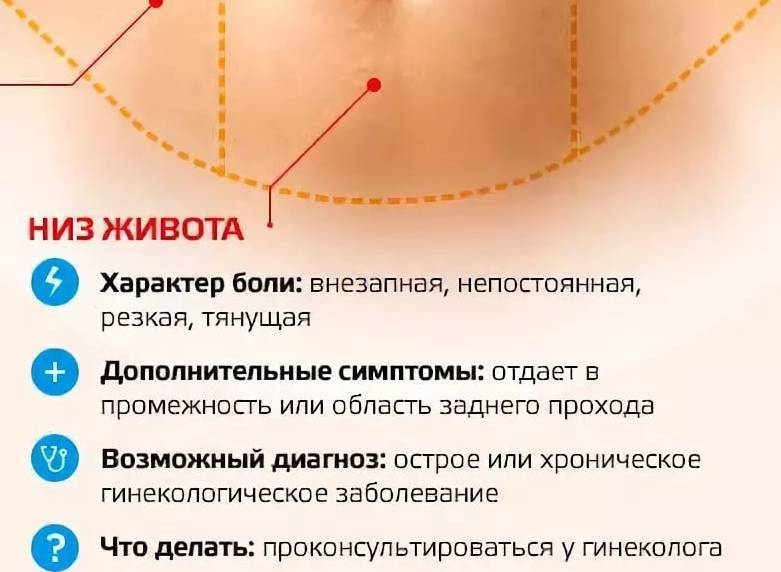
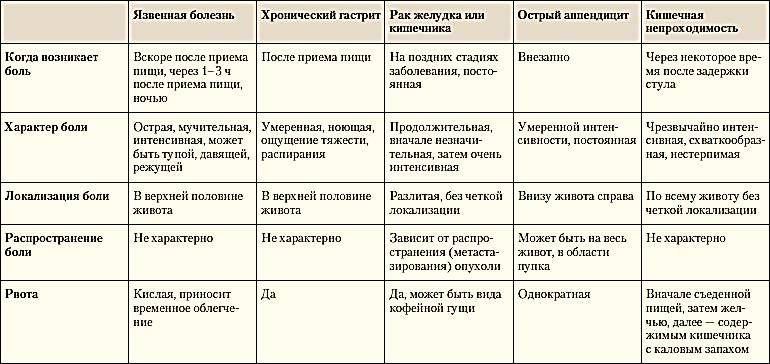
Какую диагностику проводят при болях в промежности?
Нередко при возникновении болевой симптоматики в промежности пациент не знает, к какому именно врачу ему нужно обратиться. В первую очередь, следует записаться на приём к терапевту, который, в зависимости от ситуации, даст направление к , гинекологу, или хирургу. Методы проведения диагностики во всех случаях являются специфическими, основными из них являются следующие:

- опрос пациента с целью определения характера болей и наличия дополнительной симптоматики;
- физикальный осмотр у гинеколога или уролога;
- тщательный сбор анамнеза;
- общий и биохимический анализ крови;
- общий анализ мочи;
- бактериоскопия у женщин, мазок на флору из уретры у мужчин;
- рентгенография;
- ;
- кишечника;
- осмотр слизистой прямой кишки;
- компьютерная и магниторезонансная томография;
- рентгенография толстой кишки мочевого пузыря с введением в неё контрастного вещества.
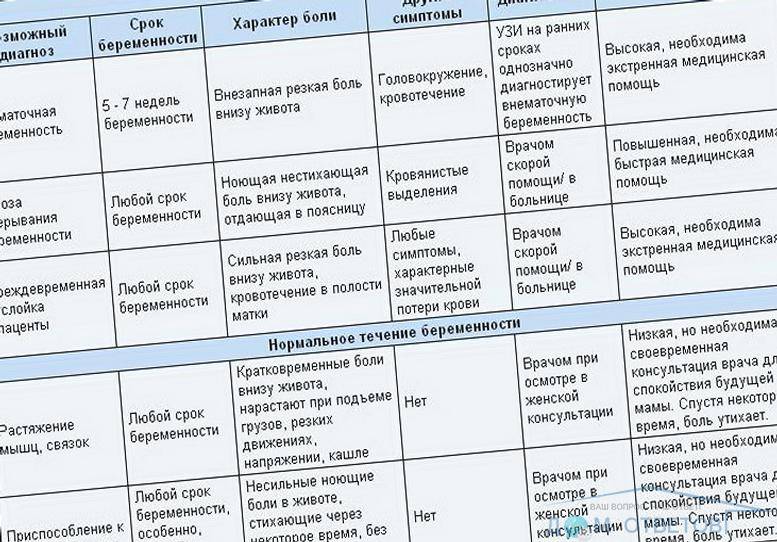
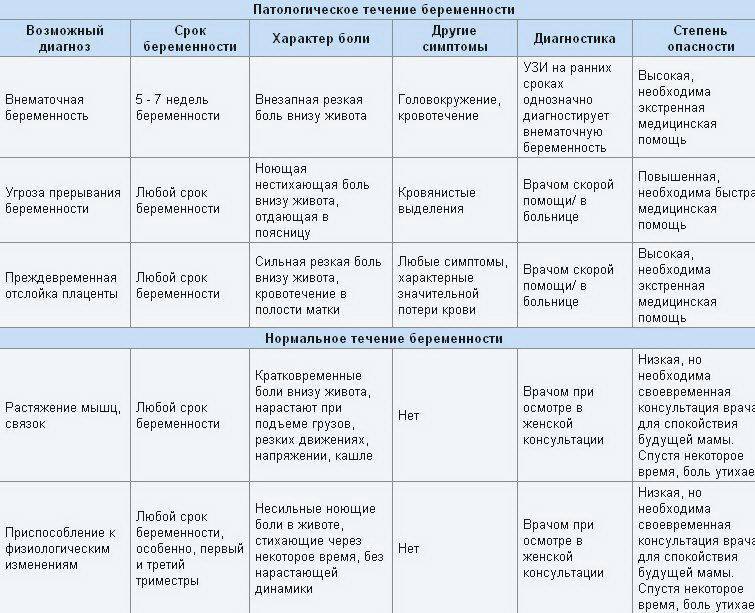
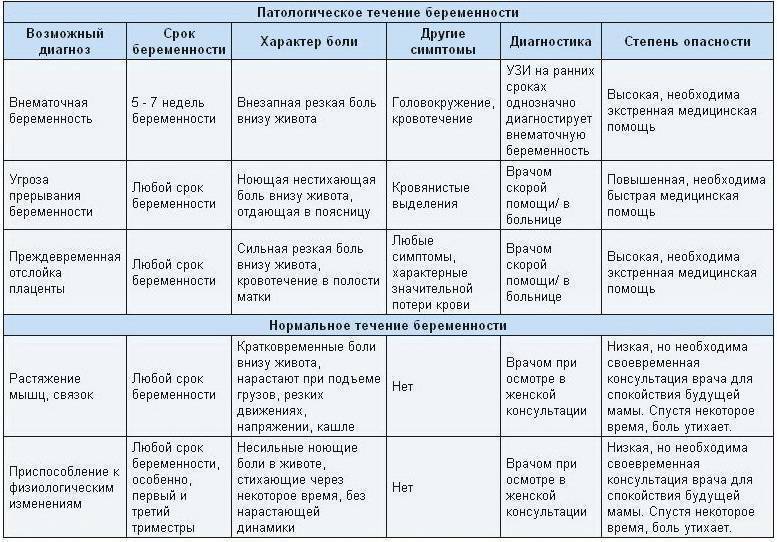
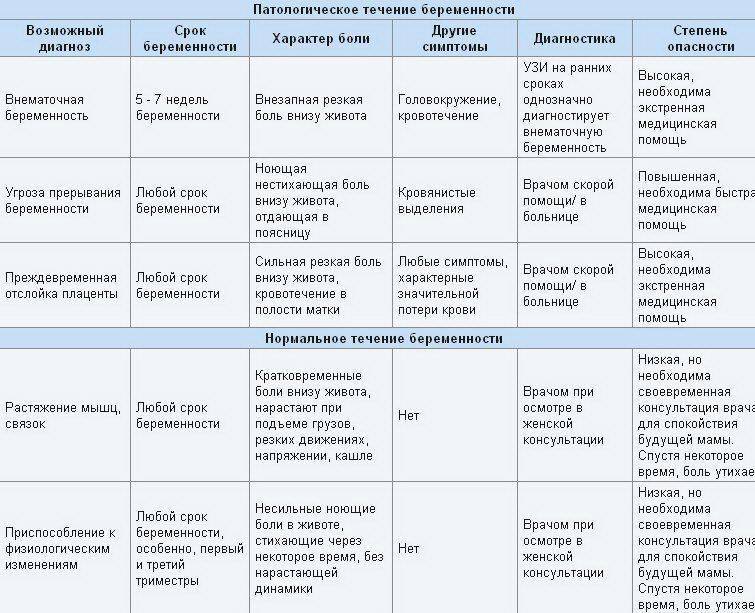
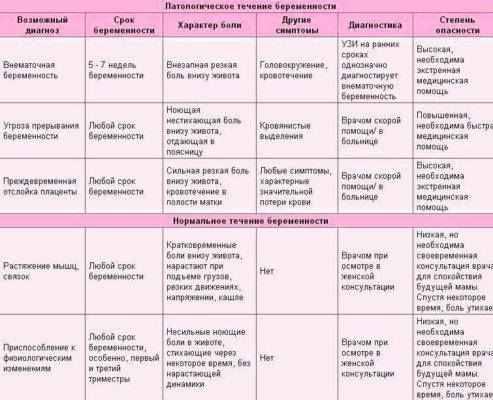
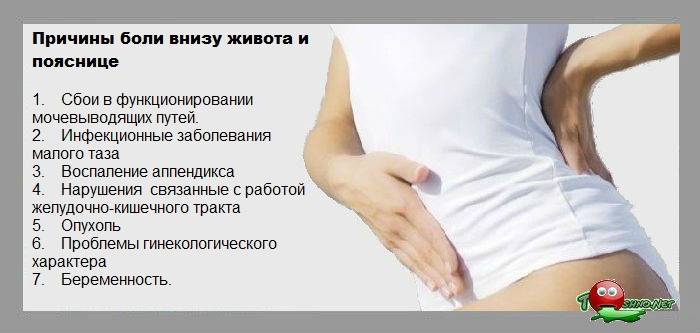
Почему при месячных болит низ живота
Гинекологи называют естественные (физиологические) и патологические причины возникновения болевого синдрома, сопровождающего период критических дней.
Физиологические причины, почему болит живот при месячных
При менструации происходит выведение наружу верхнего или функционального слоя эндометрия с последующей заменой его новыми клеточными элементами при участии базального компонента. Этот процесс характерен после наступления полового созревания и до возникновения менопаузы.
Важно! Под менопаузой понимают климактерический этап, который характеризуется отсутствием месячных в течение года и более
Отделение клеток внутреннего слоя матки не происходит хаотично. Появлению боли способствуют следующие факторы:
- Сокращение миометрия (гладких маточных мышц). В области абдоминальной полости отмечается значительное количество рецепторов. Именно поэтому у некоторых женщин очень сильно болит живот при месячных.
- Особенности расположения маточного тела. При отклонении матки наблюдается незначительная компрессия нервных окончаний. Болезненность сопровождается ощущением тяжести в крестце и пояснице.
- Уровень гормонов. Сильно болит низ живота при месячных из-за повышенной продукции простагландинов, которые вызывают сокращения матки. И также наблюдаются такие проявления, как потливость, озноб, тошнота и учащенное сердцебиение.
- Вздутие живота. Увеличение матки происходит под воздействием прогестерона. Иногда изменение размеров органа происходит из-за отеков вследствие задержки жидкости.
- Кишечное расстройство. В течение первых 2 критических дней может возникать диарея вследствие повышенного уровня простагландинов, которые расслабляют матку и кишечник.
Внимание! Выраженные боли не считаются вариантом нормы. Болезненность должна легко купироваться приемом анальгетиков и спазмолитиков. Если отмечаются сильные спазмы при месячных и интенсивные кровянистые выделения, необходимо обратиться к специалисту
Если отмечаются сильные спазмы при месячных и интенсивные кровянистые выделения, необходимо обратиться к специалисту
Болезненность должна легко купироваться приемом анальгетиков и спазмолитиков. Если отмечаются сильные спазмы при месячных и интенсивные кровянистые выделения, необходимо обратиться к специалисту.
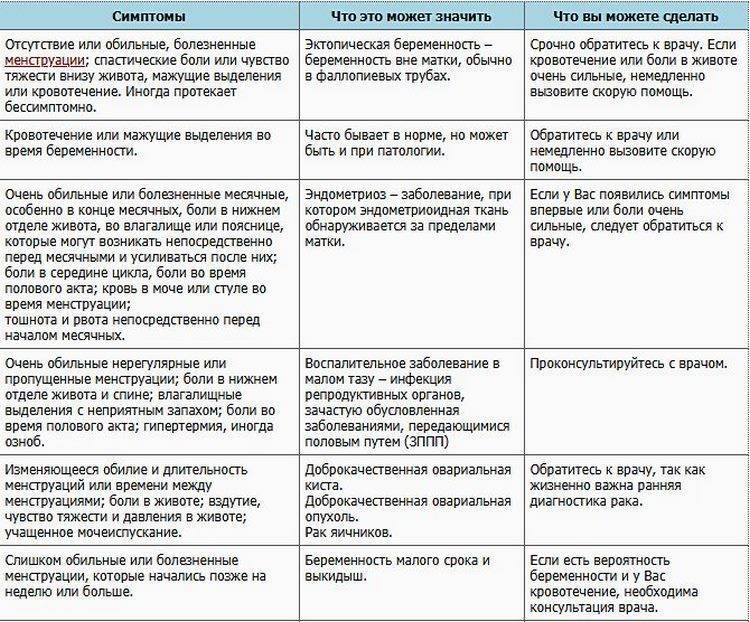
Патологические причины боли в животе при месячных
В некоторых случаях сильные боли в животе при месячных не удается купировать медикаментозными препаратами. Болевой синдром беспокоит женщину на протяжении всего периода менструации и становится причиной потери работоспособности. Симптом требует проведения обследования и назначения соответствующего лечения.
Выделяют следующие патологические факторы появления выраженных болей во время месячных:
- Гипертиреоз. При излишней активности щитовидной железы увеличивается уровень простагландинов. У женщин болит живот при менструации. Длительность и интенсивность выделений также нарастают.
- Половой инфантилизм. Этим термином обозначают общее недоразвитие или аномальное расположение тела матки. Патология обычно выявляется у молодых представительниц. Поводом для беспокойства является болезненность за несколько дней до месячных и в течение первых суток цикла. Признак говорит о недостаточной эластичности органа и узком цервикальном канале.
- Эндометриоз. При этом распространенном заболевании клетки внутреннего слоя матки распространяются за его пределы, прорастая в различные ткани организма. Болезненность во время месячных появляется из-за отторжения клеток в эндометриоидных очагах и развития воспалительного процесса. Живот болит за несколько дней до менструации, а также наблюдаются мажущие выделения. При половых актах могут возникать дискомфортные ощущения.
- Воспалительный процесс матки и придатков. Зачастую заболевания сопровождаются ознобом, повышением температуры и тошнотой. Женщины замечают, что тянет низ живота во время месячных.
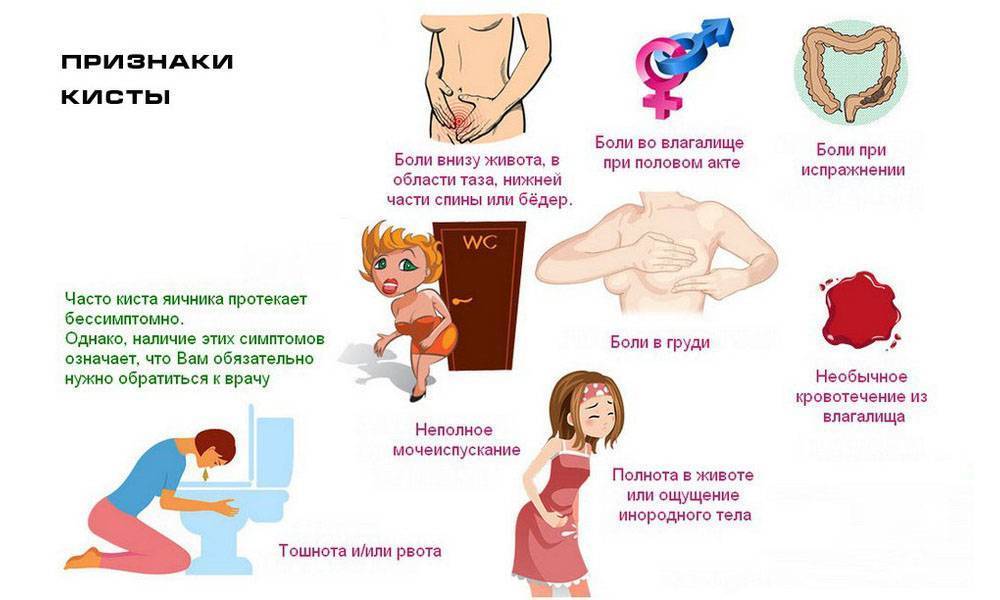
- Новообразования. Миомы и кисты нередко провоцируют болезненность в течение менструации. На выраженность симптома оказывают влияние расположение и размер образования.
Боли при месячных у подростков
У девушек подросткового возраста болит живот при становлении менструального цикла. Нормализация цикла занимает в среднем 1-1.5 года. Дискомфорт обусловлен недостаточным уровнем половых гормонов. Многие девушки отмечают, что перестал болеть живот при месячных через несколько циклов. Однако нельзя исключить врожденные аномалии развития половых органов, которые обычно проявляются после менархе.
Желудочно-кишечный тракт – входные ворота для вируса.
Вирус проникает в организм не только через дыхательные пути, но и через клетки желудочно-кишечного тракта и печени, на поверхности которых также обнаружены рецепторы (или входные ворота) для вируса. Поэтому особенностью COVID-19 является высокая частота симптомов со стороны органов пищеварения. Примерно у 15% больных, переносящих COVID-19, наблюдаются тошнота и рвота, потеря аппетита, послабление стула, боль в животе. Иногда эти симптомы оказываются первыми проявлениями болезни, то есть предшествуют симптомам со стороны дыхательной системы, лихорадке и др. Именно поэтому экспертами в мире сделано заключение, что все пациенты с впервые появившимися желудочно-кишечными жалобами, должны проходить тестирование на COVID-19.
Кроме того, примерно у 1/3 больных, особенно при тяжелом течении COVID-19, наблюдаются изменения в биохимическом анализе крови, свидетельствующие о поражении печени (повышение АСТ, АЛТ, билирубина, щелочной фосфатазы, гамма-глутамилтрансферазы).
Как правило, все перечисленные симптомы и отклонения самостоятельно проходят при выздоровлении. Однако могут наблюдаться и осложнения -образование эрозий и язв, желудочные кровотечения и другие.
Более высок риск заражения вирусом, а также осложнений этой инфекции у больных, имевших до COVID-19 какое-либо хроническое заболевание органов пищеварения. Кроме того, отрицательное действие на органы пищеварения может оказывать назначаемое сложное лечение COVID-19, в частности нестероидные противовоспалительные (ибупрофен и др.), антибиотики, противовирусные препараты и др.
Методы лечения предменструального синдрома
Много можно сделать самостоятельно. Вы можете добиться облегчения симптомов предменструального синдрома с помощью таких простых мер, как:
- пить много воды;
- придерживаться сбалансированной диеты, выбирая блюда, богатые клетчаткой, из овощей и фруктов, с низким содержанием соли, сахара и кофеина;
- регулярно заниматься спортом;
- избегать недосыпаний и стресса;
- не употреблять алкоголь.
Не рекомендуется активно пользоваться обезболивающими препаратами без консультации с врачом.
Обязательно обратитесь к врачу, если вы тяжело переносите предменструальный синдром, и он мешает вашей повседневной жизни. Для того чтобы доктор получил необходимый объём информации, если это возможно, записывайте симптомы ПМС, их частоту, тяжесть и то, как вы их переносите. Записей за три месяца будет достаточно.
Для того чтобы исключить состояния, которые могут вызывать подобные симптомы, вам могут быть назначены лабораторные и инструментальные исследования.
Что вам может назначить врач
В зависимости от вашей ситуации, вам могут быть назначены:
-
витамины и минералы (в том числе B6, E, гамма-линоленовая кислота (GLA), кальций, магний), если есть основания предполагать, что симптомы связаны с их дефицитом;
-
обезболивающие, такие как аспирин, ибупрофен и другие нестероидные противовоспалительные препараты (НПВП). Они помогут уменьшить головную боль, боль в спине и мышцах, болезненность груди и боль в области таза;
-
диуретики (если есть проблемы с выводом жидкости). Применение данных препаратов уменьшает вздутие живота, болезненность груди, препятствует набору веса (за счёт жидкости при ПМС возможно увеличение веса до 1 кг);
-
когнитивно-поведенческая терапия. Она поможет самоорганизоваться и справиться со своими симптомами;
-
антидепрессанты и успокаивающие препараты – для облегчения эмоциональных симптомов ПМС;
-
гормональные препараты – чтобы сбалансировать уровень гормонов.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку