SQLITE NOT INSTALLED
Кто может направить на проверку слуха
Обычно на исследование слуха у детей с подозрением на аутизм направляет невролог. Не все врачи считают необходимым проверить полный анамнез ребенка, уточнить про аудиологический скрининг после родов. Это довольно грубая ошибка со стороны специалиста. Дело в том, что принимая только лишь одну тугоухость за причину задержки речевого развития родители и врачи упускают из виду другие более серьезные нарушения.
Как показывает практика, родители детей у которых есть аутизм об этом знают или догадываются, но до последнего скептически к этому относятся. Они не связывают нарушение развития речи с аутизмом.
Однозначно детей с задержкой психо-речевого развития и аутизмом нужно направлять на аудиологическое исследование, но не только это важно. Зачастую родители ошибочно считают, что для задержки речевого развития достаточно, чтобы у ребенка была тугоухость первой степени
Врачи считают это неверным утверждением. Доказано, что даже при выраженной второй стадии вполне возможно формирование речи, с некоторыми трудностями, но это факт.
Как лечат нарушения слуха у детей
Врач назначает лечение в зависимости от результатов диагностики: выявленной патологии и индивидуальных особенностей ребенка.
Патологии слуха объединяются в две группы: кондуктивная и нейросенсорная (сенсоневральная) тугоухость.
При кондуктивной тугоухости нарушается проведение звука по слуховому пути. Это могут быть повреждения барабанной перепонки в результате отитов, опухоли, попадания инородных тел, образования серных пробок, атрезии (заращения) слухового прохода и так далее.
Способы лечения кондуктивных видов тугоухости зависят от конкретной ситуации. Это может быть хирургическое восстановление слухового прохода, удаление инородных тел и серных пробок, лечение инфекционных заболеваний и их последствий.
При нейросенсорной тугоухости нарушается восприятие звуков из-за поражений внутреннего уха, преддверно-улиткового нерва или слухового анализатора (отделы ствола и коры головного мозга). Нейросенсорная тугоухость вызывается генетическими факторами, инфекционными заболеваниями, применением ототоксических лекарств, травмами, опухолями.
Метод лечения зависит от причины нейросенсорной тугоухости и ее степени. При тяжелой степени, пограничной с глухотой и когда слуховые аппараты малоэффективны, врачи применяют кохлеарные имплантаты. Это устройства, выполняющие функции поврежденных или отсутствующих волосковых клеток внутреннего уха.
Кохлеарный имплантат состоит из внешнего микрофона и передатчика, который преобразует звук в электрические импульсы. Внутренняя часть состоит из приемника, который расшифровывает электрические импульсы, и электродов, которые передают расшифрованные сигналы в ушную улитку.
Имплантат позволяет ребенку с нейросенсорной тугоухостью слышать
Кохлеарный имплантат устанавливают во время хирургической операции. Ребенка погружают в медикаментозный сон, он не чувствует боли. Операция считается безопасной, серьезные осложнения, например повреждения лицевого нерва, встречаются крайне редко.
Что будет делать врач
Сначала сурдолог проверит, действительно ли у ребенка есть нарушения слуха. Если в ходе диагностики тугоухость подтвердится, врач назначит лечение
Важно знать, что нейросенсорная тугоухость не лечится, ее можно скорректировать только с помощью слуховых аппаратов (СА). В случае тяжелых потерь СА могут оказаться неэффективными, тогда ребенку будет рекомендована кохлеарная имплантация
Как сурдологи диагностируют тугоухость
Сначала врач побеседует с вами, а потом осмотрит ребенка. Специалист проверит состояние слуха у ребенка с помощью объективных методов диагностики.
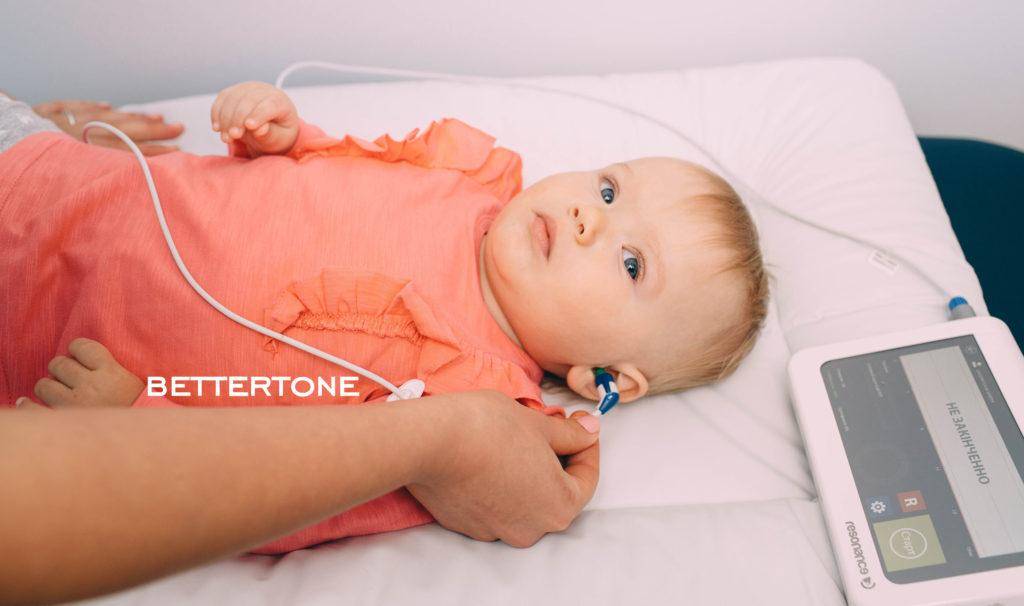
Есть и субъективные методы – это тональная или игровая аудиометрия. Базовый метод, который прекрасно подходит для взрослых. Но есть нюансы: участие пациента. Когда пациенту нет еще 3 лет, он не может осознанно выполнять распоряжения врача, а значит, результат такого теста будет недостоверен.
Если ребенку больше 3 лет, его слух можно проверить с помощью тональной аудиометрии
Игровая аудиометрия – диагностика слуха, в которой участвует сурдопедагог. Он помогает врачу и с помощью игровых методик определяет, как малыш реагирует на звуки определенного тона.
Игровую аудиометрию проводят при участии сурдопедагога
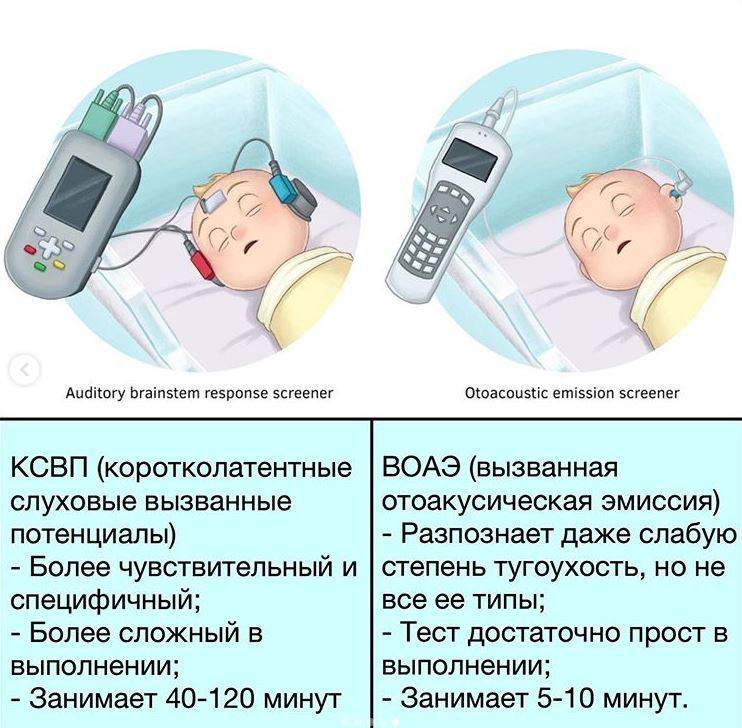
Поэтому в случае с маленькими детьми «золотым стандартом» является объективная аудиометрия, то есть ОАЭ, КСВП, АСВП, АSSR-тесты и другие. При этом по сравнению с традиционной регистрацией коротколатентных слуховых вызванных потенциалов (КСВП), регистрация акустических стволовых вызванных потенциалов (АСВП) отличается автоматическим алгоритмом, когда в анализе данных не участвует специалист.
На приеме обычно сурдологи начинают с осмотра наружного слухового прохода и барабанной перепонки с помощью отоскопа. Этот прибор в буквальном смысле позволяет заглянуть в ухо. Отоскопия – безболезненная и безопасная процедура, но маленький ребенок может испугаться чужого человека и активно протестовать.
Отоскопия позволяет визуально оценить состояние слухового прохода и барабанной перепонки
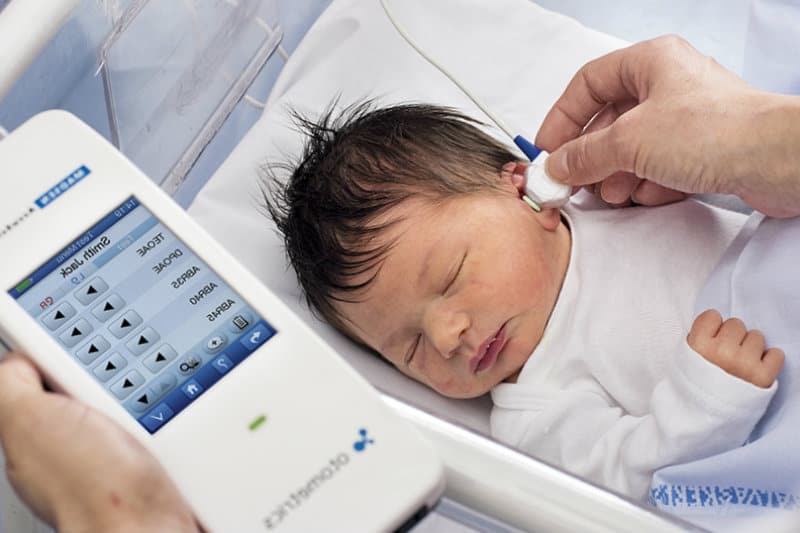
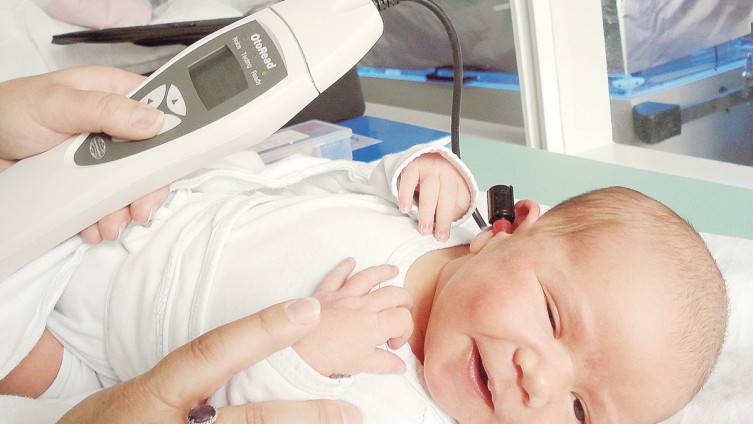
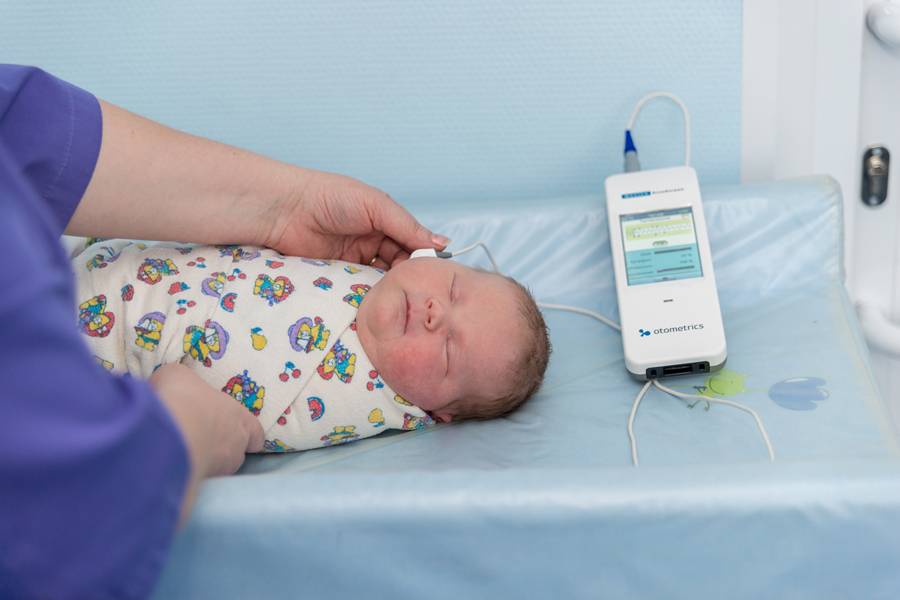
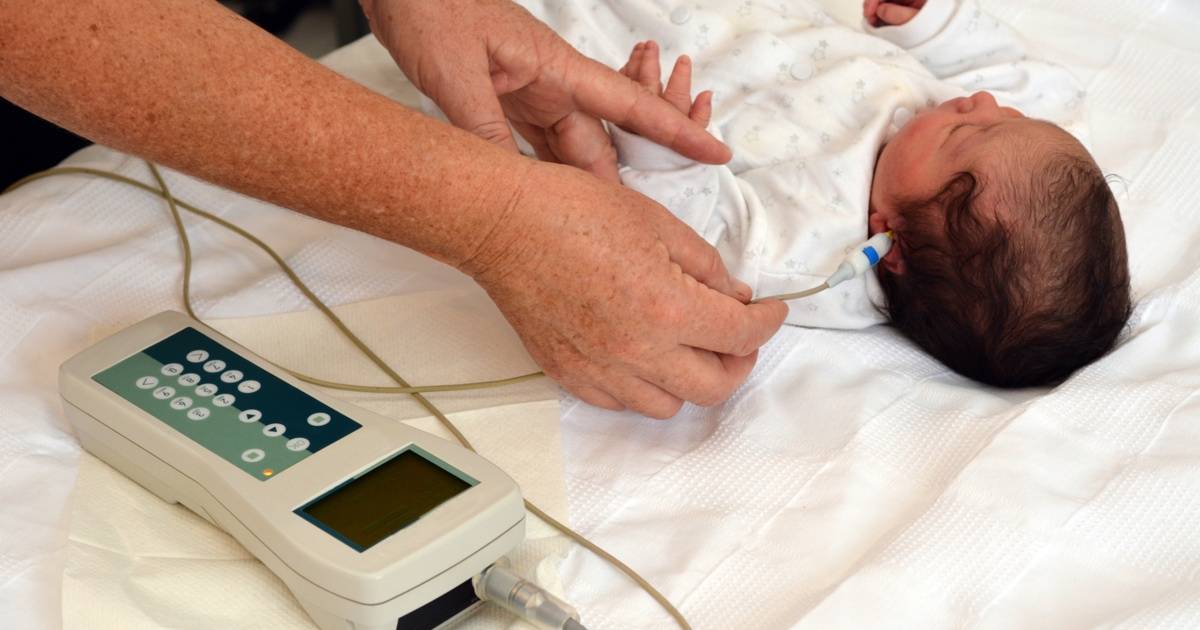
Затем врач померяет вызванную отоакустическую эмиссию. Измерение ОАЭ позволяет оценить состояние внутреннего уха и диагностировать нейросенсорную тугоухость.
Измерение ОАЭ – быстрая и безболезненная процедура
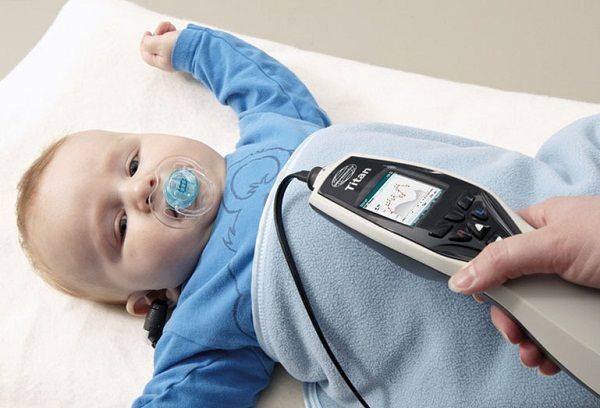
Еще один аппаратный метод диагностики – акустическая импедансометрия. Суть метода: с помощью прибора доктор измеряет акустическую проводимость среднего уха. Есть два типа импедансометрии: тимпанометрия и акустическая рефлексометрия.
Это тоже безопасная и безболезненная диагностическая процедура. Позволяет выявить нарушения функции среднего уха, патологию лицевого нерва и слуховых анализаторов.
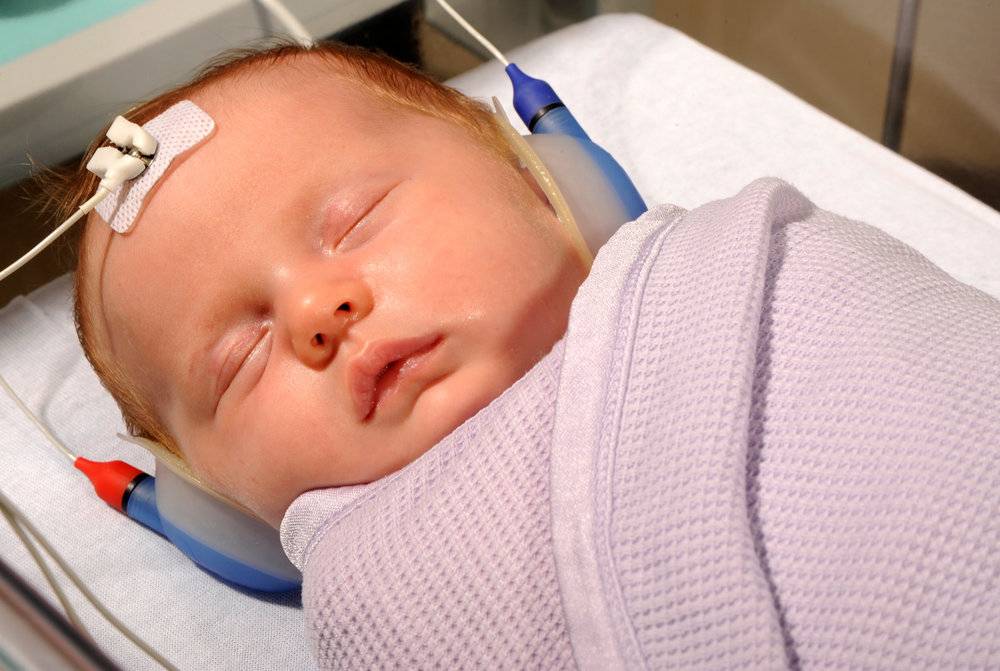
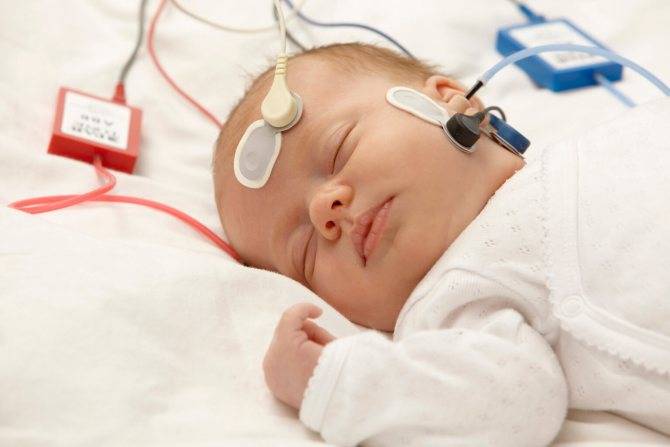
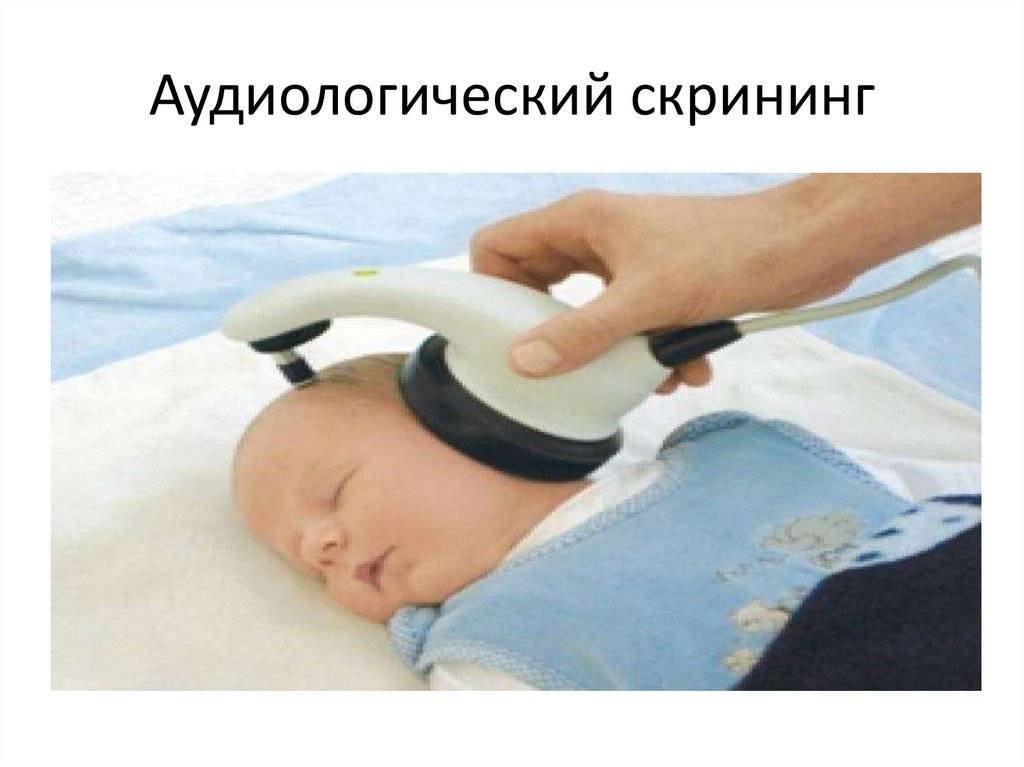
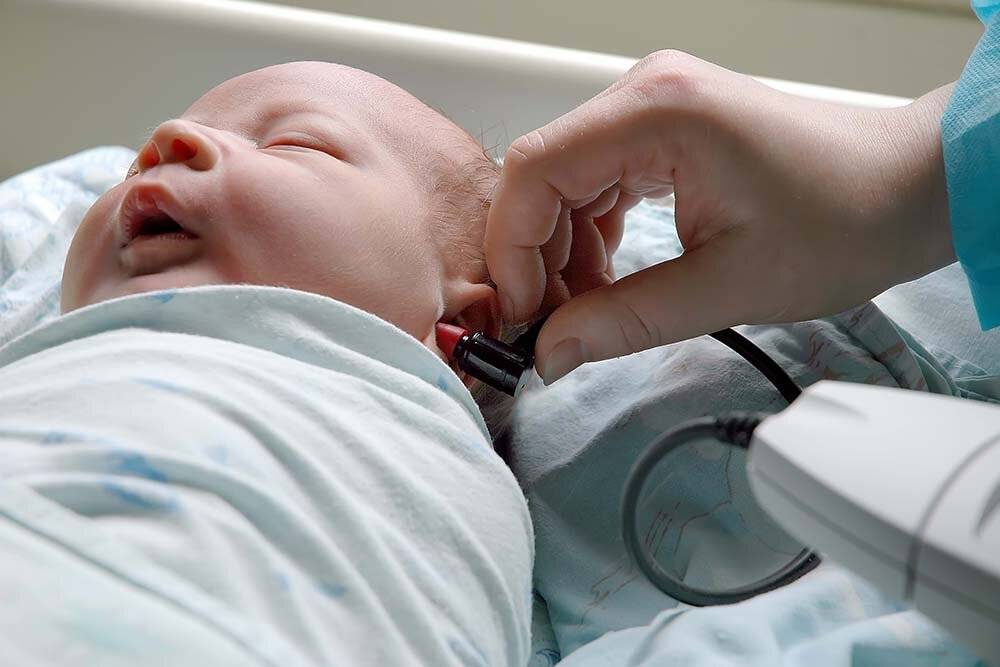
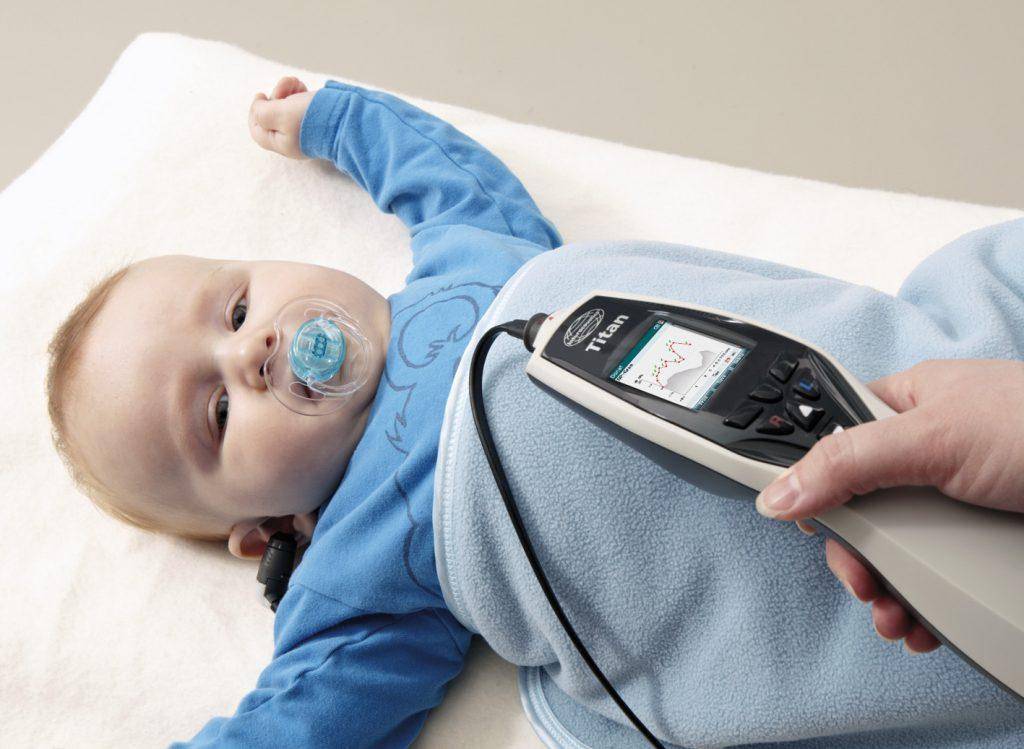
Самый надежный метод диагностики слуха у новорожденных и младенцев – регистрация коротколатентных слуховых вызванных потенциалов (КСВП). С помощью специального оборудования врач регистрирует импульсы ствола мозга, которые возникают в ответ на звуки. Во время процедуры ребенок должен спать. Для регистрации КСВП на кожу головы малыша врач накладывает датчики прибора, обработав кожу специальным скрабом. Это, пожалуй, единственный момент в подготовке, который может не понравиться маленькому пациенту.
Внешне это напоминает регистрацию кардиограммы.
Регистрацию КСВП проводят во время сна пациента
Процедура безболезненная и безвредная. Регистрация КСВП позволяет диагностировать нарушения слуха, порог слышимости, а также необходима для отбора пациента на кохлеарную имплантацию.
Регистрация КСВП может проводиться в любом возрасте
Часто задаваемые вопросы
Что дает возможность исследовать ОАЭ-тест?
Данная технология изучает состояние периферического отдела слуховой системы, то есть улитку, наружное и среднее ухо. Для более тщательной диагностики в клинике ЦЭЛТ предусмотрены другие методы диагностики, которые будут рекомендованы специалистом в случае такой необходимости.
Какой специалист будет заниматься лечением пациента, у которого отсутствует отоакустическая эмиссия?
Как правило, лечением такого пациента занимается врач-сурдолог. Специалист решает вопрос о необходимом лечении, способах коррекции слуха: слухопротезировании или кохлеарной имплантации (установки протеза, который компенсирует потерю слуха), все зависит от степени тяжести тугоухости.
Аудиологический скрининг: безопасно ли его проведение у новорожденных?
Да, аудиологический скрининг новорожденных является быстрым, абсолютно безопасным и безболезненным способом выявления патологии слуховой системы. Мало того, данная процедура позволяет предотвратить развитие более серьезных осложнений, связанных с потерей слуха.
Кто может проводить скрининг?
Скрининг может выполнить врач или медицинская сестра в отделении новорождённых .
Кроме того, помимо данных пульсоксиметрии необходимо оценить общее состояние ребёнка, цвет кожных покровов, частоту дыхания и сердцебиения, провести аускультацию сердца, оценить пульс. При асимметрии пульса показано измерение артериального давления на руках и ногах ребёнка .
Если скрининг не был проведён в роддоме, то при первом посещении педиатра разумно это сделать. Если критический порок не проявился в первые сутки жизни ребёнка — но по факту имеется — высоко вероятно, что это случится в течение первых двух недель жизни малыша .
Часто задаваемые вопросы
Организации в Санкт-Петербурге, в которых можно проверить слух вашего малыша
- Детский городской сурдологический центр. ул. Есенина, дом 26, к.4. Телефон: 338-02-03 dgsc.kzdrav.gov.spb.ru
- Санкт-Петербургский педиатрический медицинский университет, сурдологический кабинет. Литовская ул., 2 Телефон: 8-950-037-51-90 или 331-00-45
- Санкт-Петербургский НИИ уха, горла, носа и речи. Бронницкая ул., 9, Телефон: 316-45-79, 495-36-71, 8-911-245-00-54
- On-line оценка слухового поведения ребенка раннего возраста (возраст от рождения до 2х лет) http://usharik.ru/site/anketa2.php
Результат аудиологического скрининга
При отсутствии «эха» ни в коем случае нельзя сразу говорить о тугоухости.
Причинами отсутствия «эха» могут быть:
- наличие послеродовых масс в наружном слуховом проходе;
- заболевания среднего уха;
- наличие истинной патологии слуховой системы.
Если «эхо» не зарегистрировано, то Вашему малышу следует повторить проверку слуха в возрасте 1 мес. в поликлинике или территориальном центре реабилитации слуха.
Этапы нормального развития слуха и речи в первые 2 года жизни
| Возраст | Этапы развития слуха |
|---|---|
| 0-3 мес. | вздрагивает от громких звуков оживляется или успокаивается на голос матери |
| 4-5 мес. | поворачивает голову в сторону звучащей игрушки или голоса, гулит с разной интонацией |
| 6-10 мес. | реагирует на свое имя, произносит отдельные слоги /па/, /ба/, /ма/ |
| 8-10 мес. | начинает произносить разные согласные, последовательности слогов начинает понимать простые слова «нет», «пока» |
| 10-12 мес | понимает простые просьбы (Где мама? Где мячик?) повторяет звуки и простые слова за взрослым по просьбе показывает знакомые предметы |
| 1 год | произносит сам первые слова, реагирует на музыку ритмичными движениями |
| 1.5 года | выполняет простые инструкции (стой, нельзя, дай лялю) регулярно пользуется 10 или более словами |
| 2 года | прибегает, когда вы зовете из соседней комнаты по просьбе показывает различные части тела использует двухсловные фразы типа «мама дай!», «киса пить» |
Слух не всегда остается нормальным и со временем может ухудшаться.
Если у вас есть сомнения, хорошо ли ваш малыш слышит и понимает речь, то незамедлительно обратитесь к врачу и проверьте слух вашего ребенка.
Как проводится аудиологический скрининг
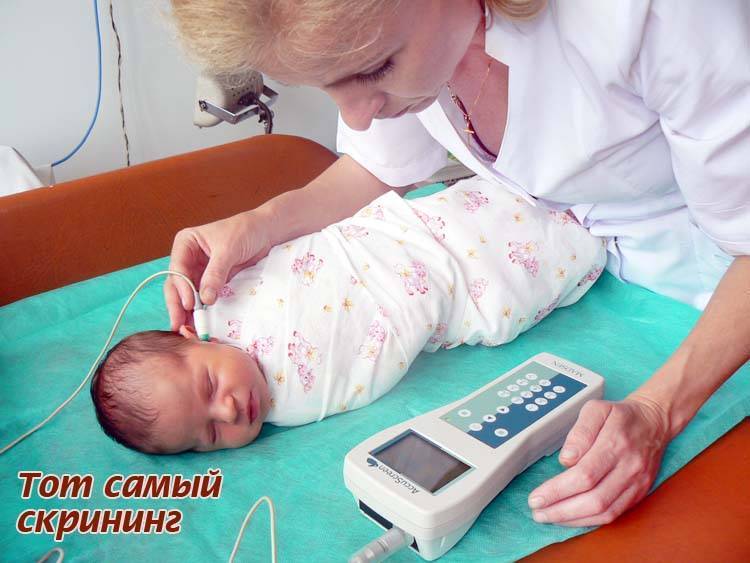
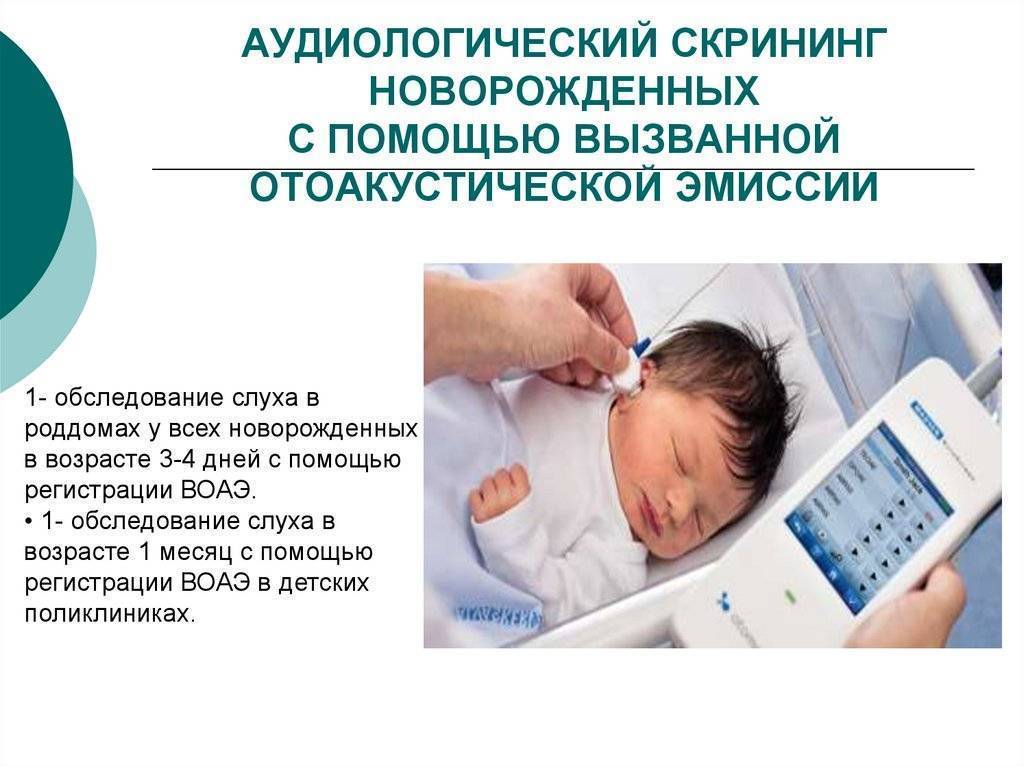
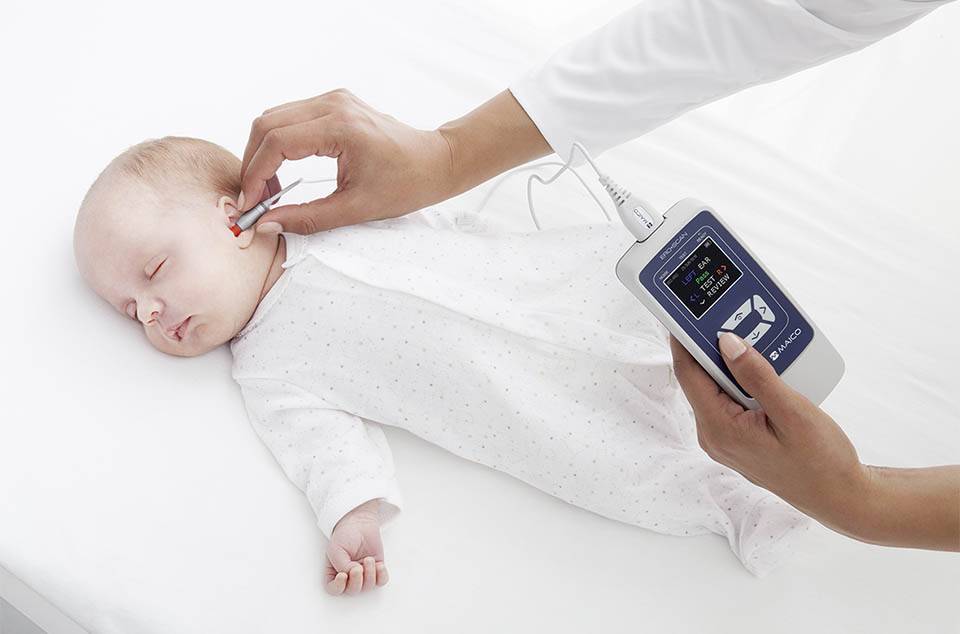
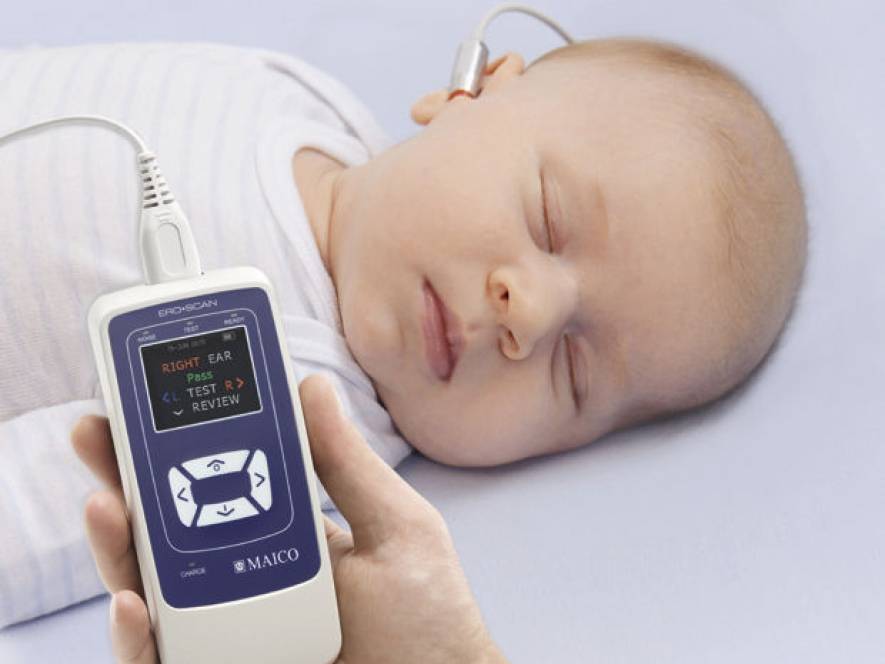
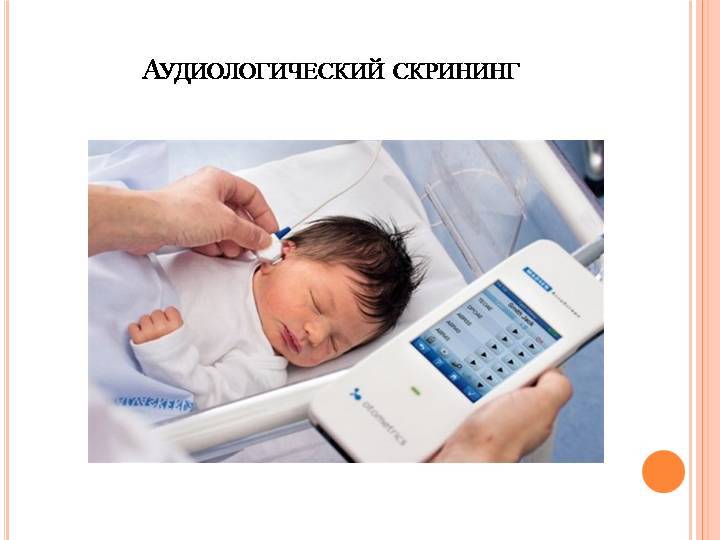
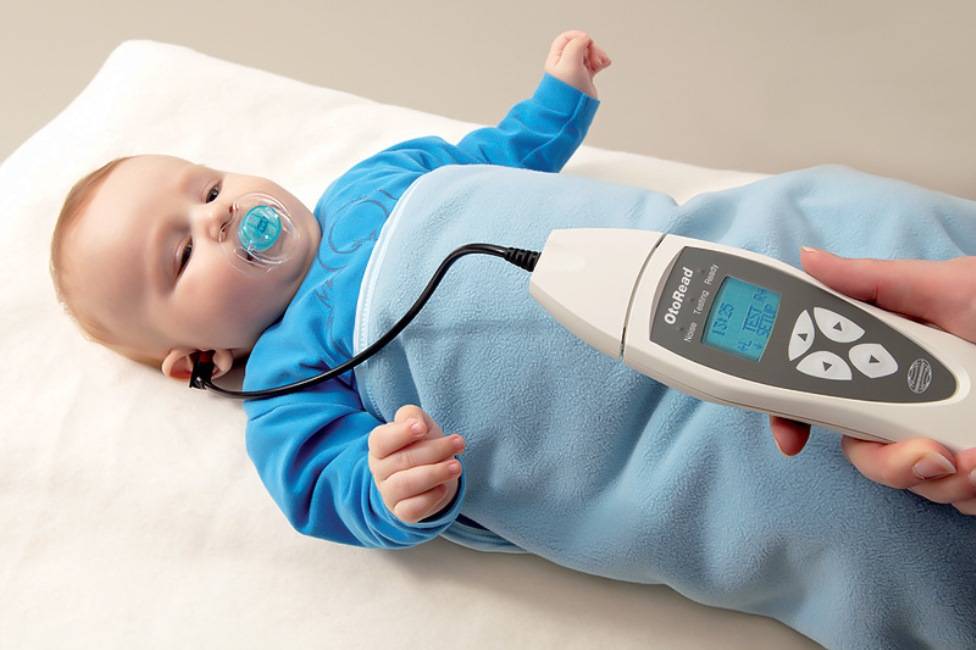
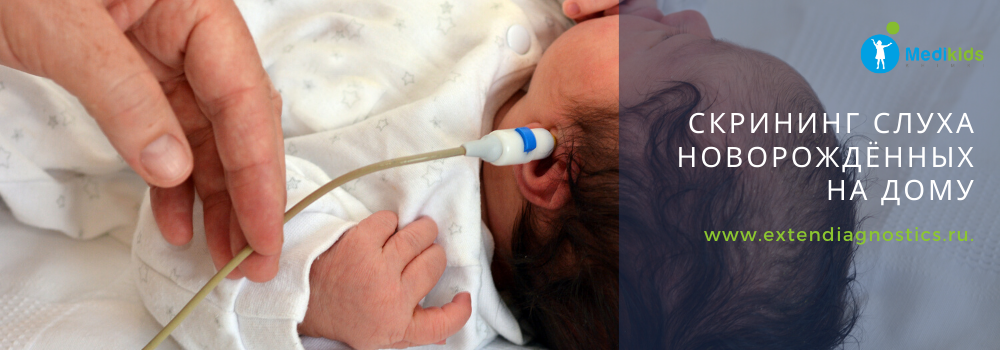
Для проверки слуха используется быстрый, безболезненный и абсолютно безопасный для здоровья малыша способ. Слух проверяется на 3-4 день после рождения ребенка методом вызванной отоакустической эмиссии. Обследование проводится во сне. В ухо ребенка вставляется маленький зонд, через который подается звук. Здоровое, слышащее ушко отвечает «эхом» на этот звук.
Зачем проводится аудиологический скрининг
Первые три года жизни ребенок учится слушать и говорить. Если малыш плохо слышит, то он будет плохо понимать речь или совсем не сможет ее понимать. Из-за этого трудно научиться говорить. С глубокими потерями слуха рождается примерно 1 ребенок из 1000. В прошлые годы для такого ребенка был бы закрыт мир звуков и полноценной жизни, у него бы не было речевого общения, социальной адаптации. Сегодня появились новые возможности ранней диагностики слуха и слухо-речевого развития слабослышащих детей.
При своевременно начатой программе помощи дети со сниженным слухом мало чем отличаются от сверстников. Они ходят в обычные детские сады и школы, учатся играть на музыкальных инструментах, изучают иностранные языки.
Однако, программа помощи наиболее эффективна, если она начата в первые месяцы жизни малыша.
Именно поэтому все новорожденные должны пройти проверку слуха сразу после рождения.
Для чего проводится аудиологический скрининг
Ключевой целью скрининговых исследований является обнаружение детей, у которых подозреваются патологии слуха. Далее их направляют в центры сурдологии для определения степени поражения слухового анализатора и дальнейшего назначения курса лечения.
Методика исследования должна отвечать определенным критериям:
- безопасность
- простота и быстрота
- невысокая стоимость
- высокая частота и точность
В нашей клинике Extendiagnostics мы предлагаем следующие методики обследования:
- выявление необходимой информации у родителей в форме опроса
- проверка рефлекторных реакций малыша на звук
- применение ОАЭ (отоакустической эмиссии)
- регистрация слуховых вызванных потенциалов
Наибольшую эффективность в диагностике нарушений слуха показывает метод ОАЭ и регистрация слуховых вызванных потенциалов. Именно они особенно чувствительны и информативны в 96% случаях. То есть показывают результат почти у всех обследуемых детей.
Подготовка ребенка для КСВП, ASSR в состоянии естественного сна
Непосредственно перед самим обследованием врач проводит ряд манипуляций – осмотр ушей, тимпанометрию, обработку кожи и установку электродов. Это обстоятельство нужно обязательно учитывать перед подготовкой.
Прежде всего необходимо понимать – ребенок не может обходиться без сна, любого ребенка можно «заставить» заснуть на необходимое время в нужном месте. Да, как ни банально, — это просто вопрос усилий родителей. Некоторые семьи считают, что сон и его продолжительность являются проблемой врача, особенно, когда исследования производятся в частной клинике. Однако, сурдолог не может насильно «усыпить» ребенка и если малыш плохо подготовлен, то исследование просто не состоится. Также нужно учитывать – чем глубже сон, тем быстрее и качественней будет произведено исследование.
Чем старше ребенок, тем требуется больше усилий для его подготовки. Самой благодатной группой являются дети до 6 месячного возраста. Хотя и они, случается, дают «прикурить».
Вот несколько советов, которые при индивидуальном подходе способны дать результат:
Накануне обследования уложите ребенка спать на 1-2 часа позже обычного.
В день назначенного обследования разбудите ребенка намного раньше – чаще рекомендуют на 1-2 часа, но иногда эту цифру нужно существенно увеличить. Однажды, у меня были родители, которые всю ночь не давали спать своему чаду.
Если дело касается малышей, целесообразно держать их немного голодными и накормить уже в кабинете врача после команды на засыпание и проведения всех подготовительных манипуляций.
Захватите с собой свое домашнее постельное белье, подушку, игрушки, одеяло, к которым ребенок привык.
Если вам далеко ехать до клиники, желательно переночевать недалеко от нее и максимально сократить время, проведенное в транспорте. Дело в том, что в дороге (машина, автобус и т.д.) дети очень хорошо засыпают, а нам это совсем не нужно.
Нельзя дать заснуть ребенку в процессе подготовки ни на минуту
Дети они такие – им достаточно 1-2 минут, чтобы «сбить» сон и дальше радовать окружающих своим бодрствованием.
Очень важно привести или принести ребенка в утомленном состоянии, но ни в коем случае уже заснувшего. Подготовительные мероприятия детей будят и исследование приходится переносить.
Использование переносных устройств (коляски, люльки, автокресла и т.д.) не всегда возможно, но иногда оказывает существенную помощь
Согласуйте вашу модель заранее с доктором.
Обследование на руках родителей очень тяжких труд прежде всего для них самих. При этом ребенка все равно придется беспокоить – одно ухо будет прижато к телу помощника, но за него нужно присоединить электрод, а также установить на «прикрытую» сторону наушник.
Не одевайте на ребенка одежду с высоким воротником и капюшоном – это затрудняет работу врача.
Обследование может производится за нескольких визитов, но это не совсем удобно для родителей и сурдолога. Крайне желательно, чтобы продолжительность одной «сессии» составляло хотя бы 15 минут.
Ссылки по теме:
- Аудиометрия
- Что делать, если ребенок не прошел аудиологический скрининг?
- Тимпанометрия
- Регистрация КСВП
- Регистрация ASSR
- Почему слух у детей исследуют во сне?
- Как сделать так, чтобы ребенок заснул для исследования слуха (КСВП)?
- Что лучше: КСВП или аудиограмма?
- Проверка слуха при подозрении на аутизм, задержке психо-речевого развития
Не упустить шанс
— Владимир Владимирович, помните, как раньше советский лор слух проверял? Шёпотом…
— Диагностика, в ходе которой лор произносил шёпотом пациенту цифры и ждал повторения, осталась в прошлом. Раньше на основе такого шептания врач составлял так называемый слуховой паспорт пациента. Я как отоларинголог участвовал в этих комиссиях. К примеру, во Владивостоке таким способом выявлялись целые «глухие» предприятия — Дальзавод, завод «Эра», мебельная фабрика. Две третьих рабочих имели выраженные степени тугоухости. Не было средств защиты, даже элементарные беруши им не выдавали, вот и теряли слух на шумном производстве. Страдали понижением остроты слуха и звукооператоры, работники связи.
Сегодня доисторические методы обследования остались в военкоматах, отдалённых деревнях. Второе десятилетие со слухом работают аудиологи или сурдологи. Слухопротезирование, сурдология развиваются семимильными шагами. Если ребёнку не подходит слуховой аппарат, ему вживляют в улитку уха специальный кохлеарный имплант, и он начинает слышать звуки на периферическом отделе головного мозга.
— Насколько развита ранняя диагностика?
— Одна из ведущих задач, внесённая в национальный проект «Здоровье», — аудиоскрининг детей, новорождённых и первых лет жизни. Ещё в конце 80-х годов англичане создали специальные датчики, с помощью которых у малышей с рождения можно проверить слух. В Приморье эти приборы с успехом используются с 2009 года в роддомах и поликлиниках. Обычно на третий или четвёртый день после рождения медсестра проверяет ребёнку слух. При отсутствии реакции на звук малыша направляют в поликлинику, а затем в наш центр, где более детально определяется вид и степень тугоухости. По статистике, на тысячу родов в Приморье 1,5-2 ребёнка рождаются глухими. В год 25-27 малышей
И нам важно их «поймать» в этот период, чтобы своевременно провести реабилитацию — слуховым аппаратом или кохлеарной имплантацией
— Раньше так рано не выявляли?
— Было много запущенных случаев. Только в 2-3 года и даже позднее ребёнка с подозрением на тугоухость или глухоту отправляли на диагностику Москву. Врачи, дефектологи родителей утешали — мол, ничего страшного. Не было совершенной диагностики, общей настороженности. Особенно в деревнях дети росли запущенными. Реакцию на звук не всегда вовремя отслеживали, хотя это несложно. Ведь как ребёнок начинает слышать? Реагирует с первых дней: открывает глаза, поворачивает голову на громкие звуки, засыпает под мамину колыбельную, потом появляется гуление, звуки и фразы. А если нет? Надеялись, ждали чуда, что к пяти годам разговорится. В итоге дети даже с остатками слуха были упущены и пополняли специализированные интернаты.
— 25 малышей в год рождаются абсолютно глухими?
— Да, у них либо абсолютная глухота, либо 3-4-я стадия тугоухости. Оговорюсь — на оба уха, односторонняя глухота не считается проблемой в России, медкомиссии за это инвалидность не дают. Слава богу, что 94-95% глухих и слабослышащих детей имеют проблему в улитке уха, которую можно скорректировать кохлеарным имплантом. (В отличие от обычного слухового устройства, которое усиливает звуки, имплант передаёт электрические стимулы непосредственно на слуховой нерв. – Ред.) 5% детей страдают глухотой центрального генеза, когда звук до слуховых центров в мозг не доходит. Таким малышам мы не можем помочь, они становятся претендентами на жестовую или дактильную речь.
Во Владивостоке на врачей скорой помощи накинулись с камнями
Подробнее
Тогда может под «наркозом»?
Это возможно, но к «наркозу» существуют определенные требования, которые могут быть соблюдены не в каждом лечебном учреждении. При его глубоком уровне, например, невозможно произвести регистрацию ASSR. Требуется предварительное обследование ребенка, привлечение дополнительных специалистов, оборудования. За рубежом основная масса исследований в возрасте от 6 месяцев до 7 лет производятся в состоянии седации. У нас наоборот, такие исследования в подавляющем числе случаев проводятся в состоянии естественного сна и лишь в некоторых клиниках, нередко за весьма существенные деньги, в медикаментозном сне. При этом нужно понимать, что обычный сон безопаснее для ребенка, чем вызванный под воздействием препаратов.
Но иногда к «наркозу» приходится прибегать. Как правило, это дети с психиатрическими заболеваниями (например, аутизмом), когда даже заснувший ребенок отличается гиперчувствительностью и не дает установить наушники для исследования, сразу просыпается.
Результаты скрининга, как их оценить?
В современных приборах, которые проводят обследование, результаты скрининга отражаются на табло в виде надписей. Если все в порядке и малыш прошел скрининг — это PASS, если же со слухом имеются проблемы и результаты сомнительны — это REFFER. Но это совершенно не диагноз, все результаты скрининга имеют предположительные результаты. При помощи прибора отбираются дети, у которых вероятны (но не обязательны) слуховые отклонения, им необходимо более прицельное обследование. Если малыш проходит скрининг, на этом его обследование завершится, если не прошел — его направляют к специалисту, уточнять — есть ли отклонения слуха.
Если результаты скрининга сомнительны, в роддоме выявили отклонения, что делать дальше? Прежде всего, повторно проходится первый этап — такое же обследование врачом уже в поликлинике. Если повторные результаты скрининга (регистрация ОАЭ) снова положительные, педиатр направит родителей с малышом в сурдологический кабинет или центры слуха, где проведут второй этап, более прицельные и глубокие исследования. Если это ребенок из группы риска, даже если результаты скрининга были хорошие, он все равно будет направлен на консультацию и второй этап обследования. Таких детей обследовать будут не педиатры, а особые специалисты — отоларингологи-сурдологи.
Как провести скрининг?
Основным методом выявления критического ВПС является пульсоксиметрия .
Во время пульсоксиметрии оценивается степень насыщения крови кислородом в разных локусах — на правой руке ребёнка (SpO2 предуктальная) и его правой или левой ноге (SpO2 постдуктальная) . Измерение может быть проведено одновременно при помощи двух датчиков или поочерёдно при помощи одного датчика .
Во время пульсоксиметрии ребёнок должен находиться в спокойном состоянии. Руки и ноги малыша должны быть тёплыми. После наложения датчика следует проверить плотность его прилегания и дождаться появления стабильной непрерывной пульсовой кривой без артефактов на мониторе .
Пульсоксиметрия может дать ложный результат, если рядом имеется яркий источник света, неплотно прилегает датчик или конечности ребёнка холодные .
Проведение неонатального и аудиологического скрининга на территории Хабаровского края
Неонатальный скрининг – это массовое обследование новорожденных детей на наследственные заболевания (адреногенитальный синдром, галактоземия, врожденный гипотиреоз, муковисцидоз, фенилкетонурия) и проводится в целях их раннего выявления, своевременного лечения, профилактики инвалидности и развития тяжелых клинических последствий, а также снижения детской летальности от данных наследственных заболеваний.
Данный скрининг проводится во всех родильных домах края, где осуществлялись роды, путем забора крови из пятки новорожденного ребенка на 4 день жизни у доношенного и на 7 день — у недоношенного ребенка, с последующим исследованием образцов крови в медико-генетической консультации КГБУЗ «Перинатальный центр».
В случае выявления отклонений в состоянии здоровья новорожденного, оказание специализированной медицинской помощи детям с выявленными наследственными заболеваниями, в том числе стационарное обследование и лечение, осуществляется государственными учреждениями здравоохранения «Перинатальный центр» и «Детская краевая клиническая больница» министерства здравоохранения Хабаровского края.
При наличии медицинских показаний, дети с наследственными заболеваниями, нуждающиеся в обследовании или лечении в федеральных специализированных медицинских учреждениях, направляются в центры в установленном порядке.
За 5 лет проведения неонатального скрининга было обследовано более 90 тысяч новорожденных, выявлено 70 новорожденных с наследственными заболеваниями. В настоящее время все дети получают лечение.
- С 2009 года в крае осуществляется универсальный аудиологический скрининг (тест на тугоухость и глухоту) новорожденных и детей первого года жизни с использованием специального оборудования и применением современных методик обследования с целью своевременного выявления нарушений слуха, оказания необходимой медицинской помощи новорожденным детям, в том числе высокотехнологичной медицинской помощи.
- Универсальный аудиологический скрининг новорожденных и детей 1-го года жизни проводится в два этапа.
- Первый этап аудиологического скрининга (регистрация отоакустической эмиссии) осуществляется новорожденным на 3-4 сутки жизни в родовспомогательном учреждении.
- При отсутствии возможности провести данный скрининг в родильном доме, тест проводится в детской поликлинике при поступлении новорожденного под наблюдение врача-педиатра.
Новорожденные, у которых при обследовании не зарегистрирована отоакустическая эмиссия, а также дети с факторами риска по тугоухости и глухоте, подлежат направлению в центр реабилитации слуха для последующего углубленного диагностического обследования (второй этап аудиологического скрининга) и решения вопроса об оказании высокотехнологичной медицинской помощи (кохлеарная имплантация). В Федеральных медицинских учреждениях. Стоимость одной квоты составляет более 1 млн. рублей.
В настоящее время за пределами Хабаровского края проведена операция кохлеарной имплантации 53 детям.
Губернатором Хабаровского края Шпортом В.И. и Директором ФГУ «Научно-клинический центр оториноларингологии» Дайхесом Н. А.
Чем раньше неслышащему ребенку провести операцию кохлеарная имплантация, тем лучше он будет говорить, развиваться, и интегрирован в среду слышащих детей.
Аудиологический скрининг новорожденных: суть процедуры и методика выполнения
Как проходит процедура проверки слуха?
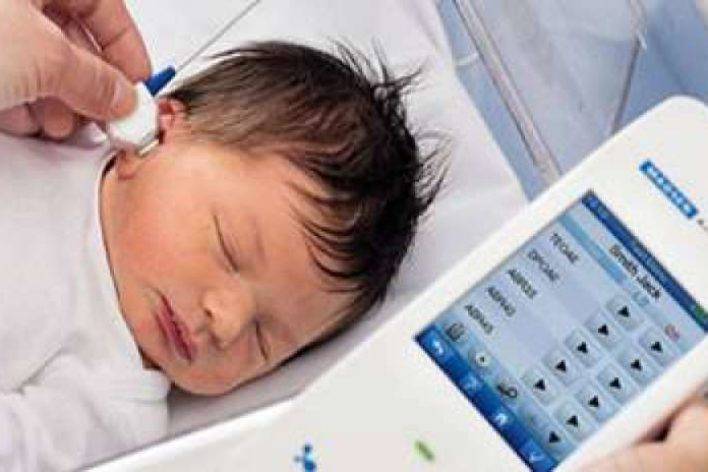
Аудиологический скрининг новорожденных: суть процедуры и методика выполненияПри проведении скрининга используется оптимальный метод для выявления тугоухости у новорожденного — регистрация вызванной отоакустической эмиссии, или ВОАЭ. Ценность метода в том, что он выявляет даже незначительное снижение слуха и регистрирует почти все отклонения в развитии каждого отдела уха.
Диагностируется слух в каждом ухе младенца отдельно. Аудиологический скрининг выполняется в тишине — между кормлениями, когда малыш спит. Если ребенок бодрствует, то для успокоения ему можно давать пустышку. Тем не менее в момент скрининга ее придется вынуть изо рта младенца. Дело в том, что сосание мешает проведению теста — вносит дополнительный звук, как следствие, снижает вероятность правильного анализа.
Слух у младенца проверяется прибором для ВОАЭ. Сразу же надо сказать, что к проведению процедуры нет никаких противопоказаний. В ухо малыша вводится специальный вкладыш — обтуратор. Затем к нему приставляется прибор — он посылает в ухо новорожденного два звуковых импульса, которые имеют разные частоты и напоминают щелчки. Сам процесс и его результат можно отслеживать на мониторе.
Как исполняется аудиологический скрининг новорожденных?
Аудиологический скрининг новорожденных: суть процедуры и методика выполненияТестирование слуха состоит из двух этапов. Первый проводится в роддоме, рекомендуемое время для теста — 4-5-й день после рождения, поскольку раньше этого срока у некоторых детей тугоухость не регистрируется. Если ребеночек не прошел скрининг в родильном доме или он из группы риска, то его врачи обследуют в 4-6-недельном возрасте. Если итог тестирования отрицательный, то оно повторяется через месяц-полтора. В том случае, если и при этом тесте нарушения слуха подтвердились, то ребенка направляют в детский сурдологический центр для более глубокого диагностического обследования.
Второй этап скрининга проводится, когда ребенку исполняется год — в центре реабилитации слуха врачом сурдолог-оториноларингологом — вне зависимости от результатов первого теста. Повторное обследование жизненно необходимо для детей из группы риска! К нему привлекают и здоровых детей, поскольку тугоухость может развиваться медленно и показать себя лишь на втором этапе скрининга.
Нельзя родителям опускать руки и сдаваться перед болезнью, если результаты аудиологического скрининга новорожденных неутешительны. Современные методы реабилитации и протезирования позволяют полностью восстановить или хотя бы максимально скорректировать слух ребенка
Родителям же важно обратиться к специалистам вовремя — чтобы они помогли малышу развиваться правильно и не отставать от других детей!Подробнее на Medkrug.RU: http://www.medkrug.ru/article/show/audiologicheskij_skrining_novorozhdennyh_sut_procedury_i_metodika_vypolnenija
Когда малыш начинает слышать
Многие мамы задаются вопросом, когда новорожденный ребёнок начинает слышать?
Некоторые родители думают, что ребёнок не слышит ни чего первые 2-3 дня после рождения из-за того, что в его внутреннем ухе жидкость. Но это ошибочное мнение. После рождения ребёнок слышит сразу, может не очень хорошо но, слышит. В дальнейшем слух ребёнка интенсивно развивается.
Уже с первых дней жизни, новорожденный реагирует на звуки. Пока только на громкие и резкие, создающие определённую вибрацию. Поэтому, не стоит переживать, если малыш не реагирует на спокойные голоса или на работающий телевизор. Новорожденные детки умеют отличать человеческий голос от любого другого звука, это говорит о том, что у детей заложен врождённый рефлекс, способность слышать. Лучше и быстрей кроха начинает узнавать голос матери, разговаривающий с ним всю беременность.
С первых минут появления на свет, младенец обладает реакцией на:
— тембр речи и голоса;
— другие различные звуки;
Проявлять реакцию на звуки и голоса может по-разному, например малыш активно двигает ручками и ножками, поворачивает голову в поисках источника голоса, замрет или вздрагивает, может заплакать. Если первые дни жизни ребёнок не реагирует на звуки или голоса, это не говорит о том, что он не слышит. Но если вас это пугает, вы всегда можете обратиться к врачу.
Новорожденные детки различают звуки или речь по нескольким признакам:
— скорость речи, например, мамина речь убыстряется и движения малыша ускоряются, ну, а если мама перешла на более спокойную речь, движения крохи становятся более плавными;
— грубая и резкая интонация может, спровоцировать у ребёнка плачь, а вот ласковая интонация доставит ему радость;
— малыши могут разделять звуки на любимые и не любимые, и если новорожденный увлёкся любимой погремушкой, он может не реагировать на другие звуки;
Молодые родители могут сами, проверить слух своего ребёнка и понять слышит ли он. Можно взять тихую музыкальную игрушку (звук должен быть не знаком для малыша), незаметно подойти к ребёнку с боку и включить музыку. Поверьте, ребёнок в возрасте месяца своей мимикой даст понять услышал ли он шум, а ребёнок старше двух месяцев повернёт глаза в сторону источника звука. Когда малыш только уснул и находится в стадии быстрого сна, тихо подойдите к кроватке и потрите руки или кашляньте. Ребёнок отреагирует движением глазных яблок, вскидыванием ручек или вдохом.
Без сомнения, впервые месяцы жизни ребёнка необходимо внимательно следить за развитием слуха у ребёнка.
На, что необходимо обращать внимание :
— в двух недельном возрасте малыш не вздрагивает при резких и громких звуках;
— в месячном возрасте у ребёнка нет реакции на звук сзади него (новорожденный должен повернуть голову);
— в три месяца ребёнка не успокаивает голос мамы (можно заметить, что он не слышит и нет ни какой реакции);
— ребёнок не подражает звукам в возрасте от двух до четырёх месяцев;
— в возрасте четырёх месяцев ребёнок должен поворачивать голову в ту сторону, откуда исходит незнакомый для него шум;
Заметив какие-либо отклонения в развитии слуха ребёнка, немедленно обратитесь к специалистам.
Нормальный слух у детей появляется ближе к трём месяцам, так устроен естественный механизм развития.
Не стоит забывать о том, что в доме, где живёт кроха не должно быть скандалов и разговоров на повышенных тонах. Так же не следует приучать малыша спать в полной тишине, малыши тогда больше пугаются от внезапных и громких звуков, например, неожиданно зазвонил домашний телефон
И помните всегда о том, что ребёнку очень важно с какой интонацией родители общаются между собой. Поэтому, разговаривайте между собой спокойно и ваш малыш будет чувствовать себя защищёно и комфортно