SQLITE NOT INSTALLED
Диета № 46
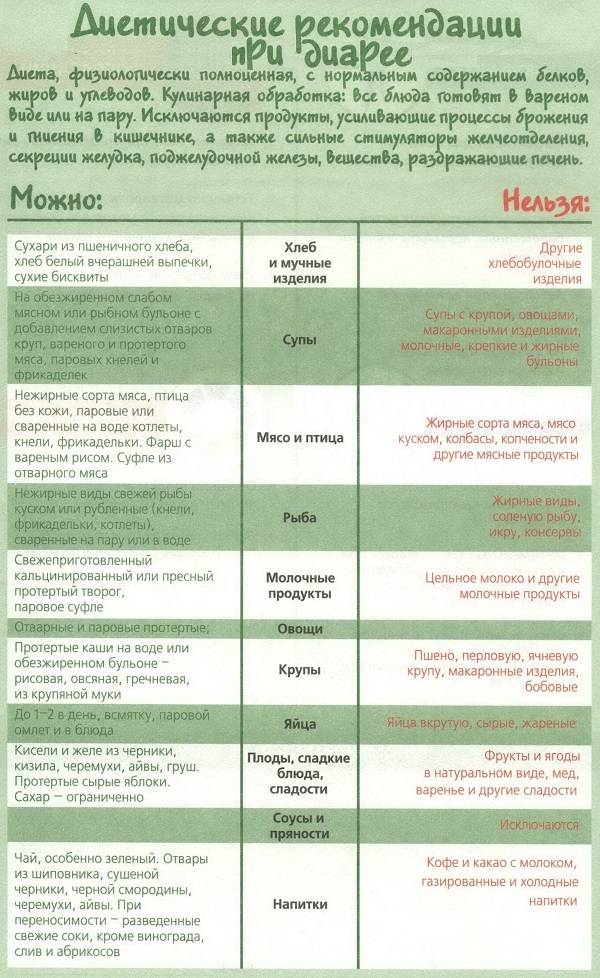
Общая характеристика диеты № 46
Диета № 46 предназначена для уменьшения воспалительного процесса, нормализации функциональной деятельности кишечника, секреции пищеварительных желёз. Блюда при диете 46 оказывают умеренное щажение на слизистую ЖКТ ребенка. Диета содержит физиологическую порцию нутриентов, обеспечивает достаточную энергетическую ценность, ограничивает употребление стимуляторов перистальтики кишечника, химических, механических и термических раздражителей секреции пищеварительных желёз всех уровней.
Что можно употреблять при диете № 46?
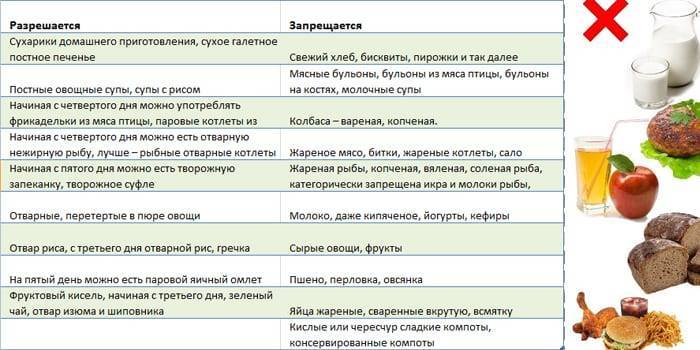
1. Тот же ассортимент, что при диете №4
2. Каши, состоящие из молока на 1/3
3. Неострый сыр
4. Молочнокислые напитки с невысокой кислотностью
5. Сладкие фрукты и ягоды, прошедшие тепловую обработку и пюрированные
6. Протертые и в виде суфле отварные овощи
7. Фруктовые и ягодные соки (перед употреблением разбавляют кипяченной водой 1:1)
8. Вермишель отварная
9. Сладости: зефир, мармелад, сухое печенье, сухой бисквит, пастила
10. Сливочное масло
11. Пшеничный подсушенный хлеб
12. Крупяные супы (протертые)
13. Рыба
Что нельзя употреблять при диете № 46?
- Жирные сорта мяса, рыбы, птицы
- Хлеб грубого помола
- Яйца, сваренные вкрутую и жареные
- Молоко в натуральном виде
- Репа
- Редис
- Капуста белокачанная
- Щавель
- Чеснок
- Свекла
- Огурцы
- Шпинат
- Бобовые
- Виноград, сливы, абрикосы, дыни
- Перец
- Маринады, копчености
- Консервы
Температура разрешенной еды и способы кулинарной разработки аналогичны таковым при диете 4. Кушают дробно, 5-6 раз в сутки. Диета назначается на разный срок – по указанию врача. В среднем срок составляет от 10 до 12 суток. Как только состояние больного стало лучше, он питается согласно диете № 4в (протертый или непротертый вариант).
Кишечные инфекции
Даже самым аккуратным и чистоплотным родителям не всегда удается избежать развития у малыша кишечной инфекции. Дело в том, что защитные функции кишечника (кислотность желудочного сока, местные иммунные факторы) у грудных детей еще не сформированы окончательно, и часть возбудителей, не опасных для взрослых, может вызвать серьезные нарушения у грудного ребенка.
Как правило, инфекция начинается внезапно — с болей в животе (ребенок плачет, сучит ножками) и поноса (иногда с включениями слизи, зелени, крови и других примесей). Кишечные инфекции могут сопровождаться подъемом температуры, однако это происходит не всегда. При появлении каких-либо из описанных симптомов обязательно вызовите врача, а до его прихода постарайтесь облегчить состояние ребенка следующими мероприятиями:
С жидким стулом ребенок теряет много воды и солей, и у него может развиться обезвоживание. Чтобы этого не произошло, малыша надо поить одним из солевых растворов — например оралитом, регидроном. Препарат энтеродез, помимо солей, содержит еще и активированный уголь, адсорбирующий токсины из кишечника. Один из этих препаратов следует постоянно держать в домашней аптечке
Очень важно полностью возместить ребенку тот объем жидкости, который он теряет со стулом и рвотой (желательно этот объем измерить). Если малыш не пьет из бутылочки, жидкость можно давать из ложечки или даже из пипетки — маленькие порции жидкости не так сильно провоцируют рвоту, как большие
Обычной кипяченой водой поить ребенка нежелательно, поскольку с кишечным содержимым теряется много солей — если давать жидкость без солей, этот дефицит будет усугубляться.
Помимо растворов для восполнения жидкости, ребенку можно дать адсорбенты (смекту, полифепан, энтеросгель) — препараты, поглощающие, подобно губке, токсины, содержащиеся в кишечнике. Но имейте в виду, что, поглощая токсины, эти препараты не уничтожают патогенные бактерии. В больших количествах они могут привести к запору.
Кормить ли ребенка в разгар кишечной инфекции? Да, кормить. Но объем питания за сутки следует снизить на 1/3-2/3 по сравнению с нормальным (в зависимости от того, какое максимальное количество пищи не приводит к рвоте). Если ребенок находится на грудном вскармливании, то продолжайте кормить его грудным молоком, искусственникам же в таких ситуациях лучше давать кисломолочные смеси. Кормите почаще, но мелкими порциями. В каждое кормление можно добавить 1/4 таблетки ферментного препарата мезим-форте. Вот, пожалуй, все меры, которые можно принять до прихода врача.
Ни в коем случае не давайте грудному ребенку антибиотики без назначения врача: некоторые из антибиотиков, часто используемые при кишечных инфекциях у взрослых, противопоказаны новорожденным (например левомицетин)
Большую осторожность следует соблюдать при использовании в грудном возрасте таких препаратов, как имодиум и другие симптоматические средства, — непременно посоветуйтесь с врачом
Как защитить ребенка от кишечных инфекций?
В первую очередь следует обратить внимание на посуду из которой вы кормите ребенка. Она должна быть сухой
Некоторые мамы подолгу кипятят бутылочки, но затем оставляют в них часть влаги. Влага способствует размножению бактерий.
Во-вторых, не следует часто переливать питание из одной посуды в другую — чем реже вы это делаете, тем лучше. Именно поэтому к современным молокоотсосам сразу пристыковывается бутылочка для кормления.
Наконец, не стоит облизывать пустышки, ложки и другую детскую посуду. Микробы, содержащиеся в полости вашего рта, не всегда безопасны для ребенка (например, бактерия хеликобактер, вызывающая язвенную болезнь или микробы, вызывающие кариес). Болезнетворные бактерии передаются главным образом от человека к человеку, поэтому упавшую на пол пустышку лучше просто ополоснуть водой (на самый худой конец даже не мыть вообще), чем облизать.
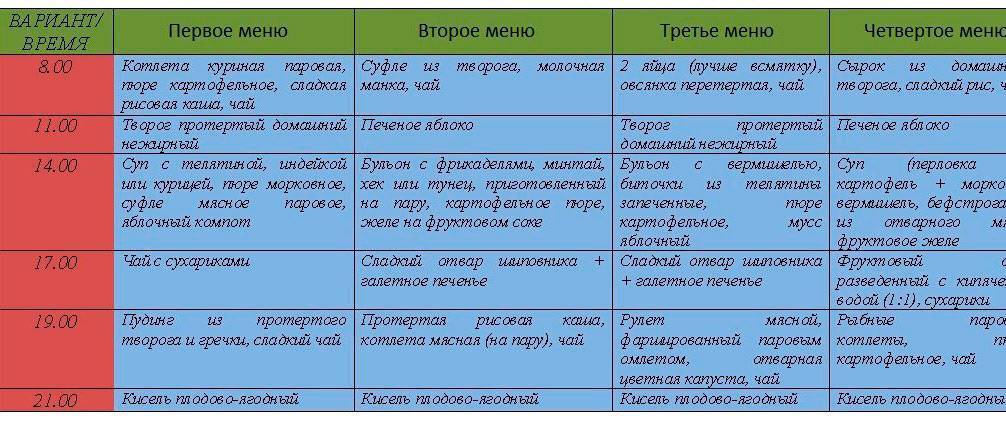
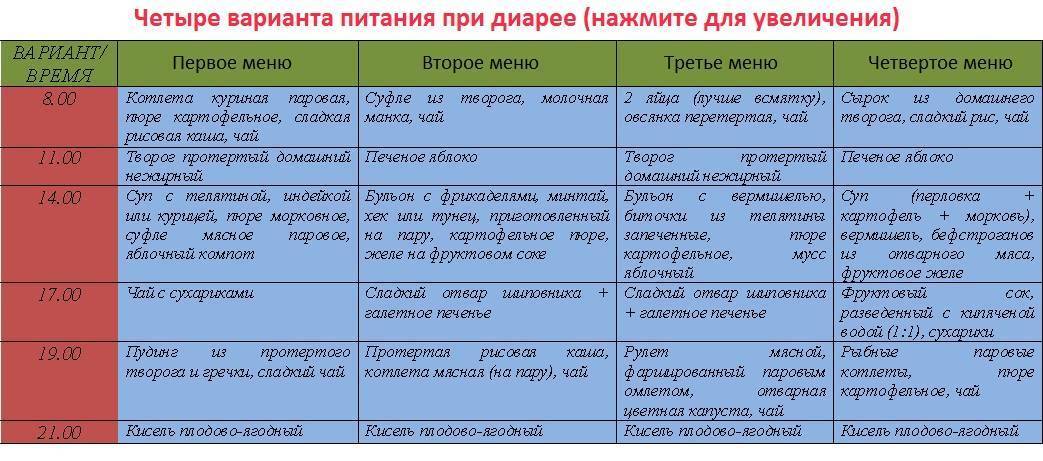
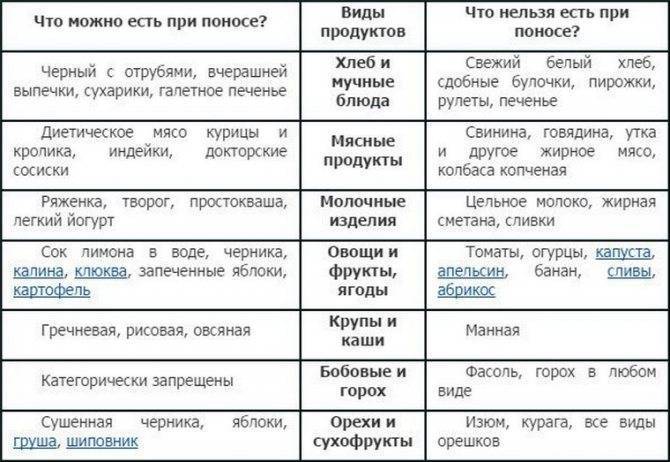
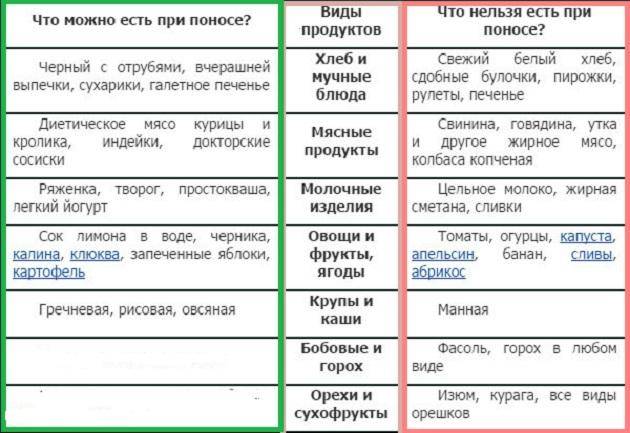
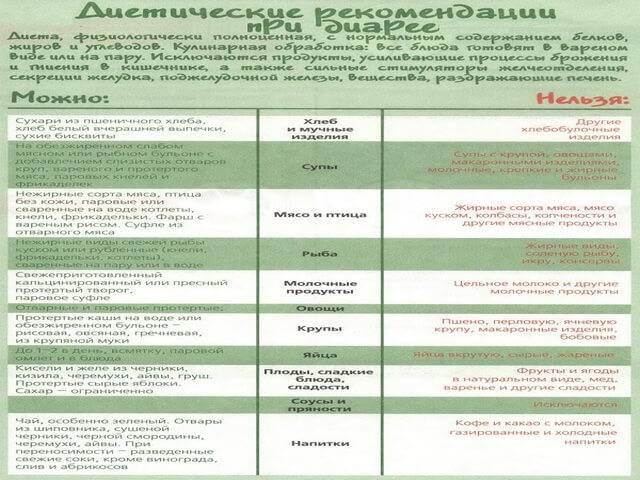
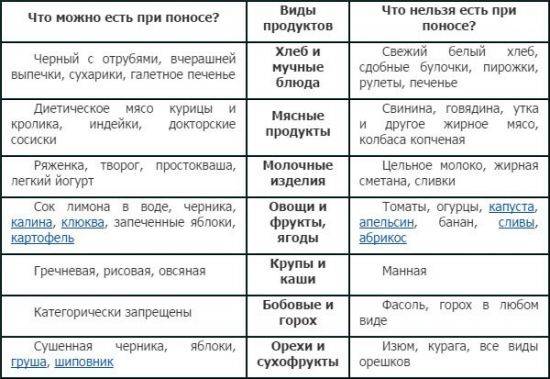
Что можно есть при диарее?

Питание при поносе должно включать пищу с высоким содержанием пектина: яблочное пюре, бананы, йогурт
Пектин – растворимые в воде волокна – помогает справиться с расстройством кишечника.
Обратите внимание на продукты, богатые калием, – фруктовые соки, картофель в мундире, бананы. При расстройстве кишечника организм активно теряет калий и необходимо его восстановление.
Не забывайте добавлять соль в блюда
Питание должно включать соленые супы, бульоны, крекеры и т. д., которые помогут удержать воду в организме и избежать обезвоживания.
Получайте достаточно протеина. При расстройстве кишечника можно кушать слабо обжаренную говядину, индейку, курицу или вареные вкрутую яйца, чтобы избежать усталости и утомления.
Ешьте овощи и фрукты после горячей обработки. Некоторые сырые овощи и фрукты могут усугубить понос. Соблюдая диету, пробуйте простой суп со спаржей, морковью, свеклой, цукини, грибами или сельдереем, суп-пюре или картошку в мундире.
Обзор
Ротавирусная инфекция (ротавирусный гастроэнтерит, кишечный грипп) — это кишечная инфекция, протекающая с температурой, рвотой, поносом и иногда сопровождающаяся симптомами простуды.
Вспышки ротавирусной инфекции характерны для осенне-зимнего сезона, за что её часто называют кишечным или желудочным гриппом. На самом деле грипп и ротавирусный гастроэнтерит совершенно разные заболевания. Возбудителем последнего является ротавирус — РНК-содержащий вирус, который при большом увеличении напоминает колесо со спицами.
Ротавирус очень заразен и легко передается от больного человека к здоровому фекально-оральным путем, то есть через грязные руки. Источниками заражения также могут быть плохо вымытые продукты питания, детские игрушки, загрязненная вода. Существует возможность передачи ротавируса воздушно-капельным путем.
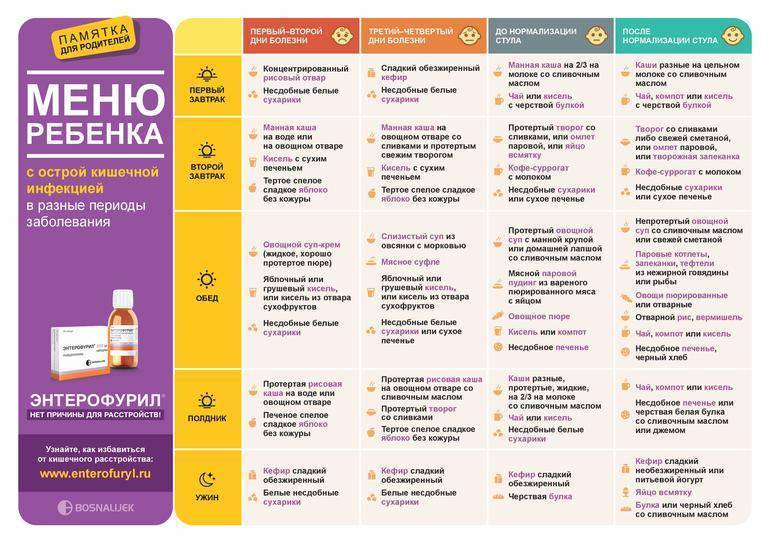
Лечение в домашних условиях
Для лечения в домашних условиях поноса у детей следует сделать акцент на вспомогательных методах, которые не причинят вреда здоровью ребенка и при этом помогут его организму быстрее восстановиться.
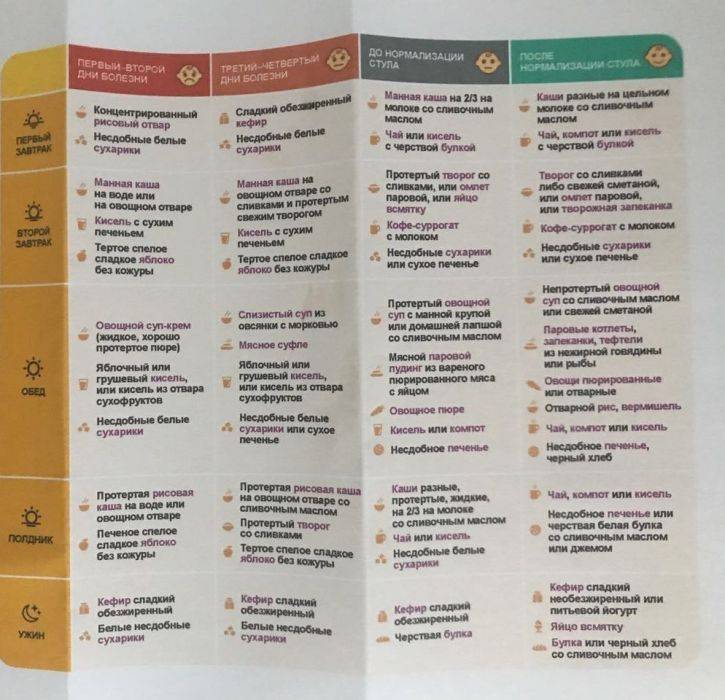
- Контроль над соблюдением правильного питьевого режима. Обезвоживание – наиболее вероятная и опасная угроза, возникающая при диарее. Поэтому следует обеспечить ребенку достаточное количество чистой негазированной воды, разбавленных соков, некрепкого чая, травяных отваров, компотов из сухофруктов и пр., и давать ему пить часто, но понемногу. Также необходимо следить за тем, чтобы питье было теплым (не горячим и не холодным!), чтобы оно легче усваивалось и не приводило к стимуляции перистальтики кишечника (это же касается и продуктов питания).
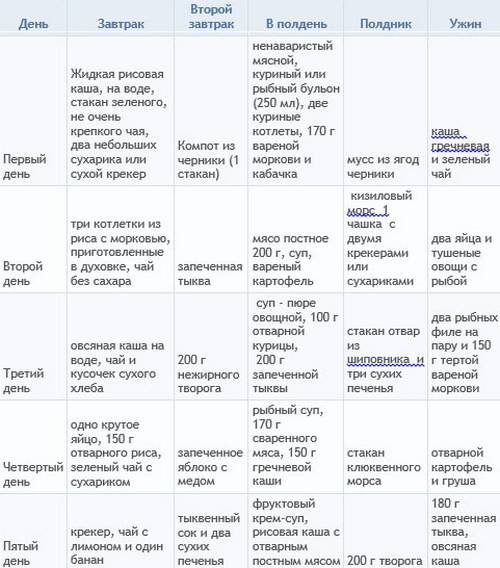
- Организация правильного режима питания и диеты. Частые приемы пищи (5–6 раз в день) небольшими порциями помогут не нагружать ЖКТ и при этом обеспечат поступление всех необходимых питательных веществ. Из рациона следует исключить жирные, жареные, острые, соленые, копченые продукты, газированные напитки, сладости и выпечку, а также овощи и фрукты в любом виде. Предпочтение следует отдать легкоусвояемым продуктам и блюдам – отварному мясу и рыбе, протертым кашам из овса, гречки или риса, крупяным супам из этих злаков, нежирному творогу, вкрутую сваренным яйцам (ограниченно). Овощи, ягоды и фрукты могут вводиться в рацион ребенка только в виде отваров из них.
Домашние методы лечения должны быть обязательно дополнены назначениями специалиста – лекарственные препараты помогут устранить причину диареи и другие симптомы, которыми она сопровождается. При выборе народных средств от поноса необходимо обязательно согласовать их применение с лечащим врачом.
О среднем отите от педиатра
20.03.202113:23
Острый средний отит — вторая по частоте встречаемости проблема после острого риносинусита у детей Это острое воспаление слизистой полости среднего уха, проявляющееся как характерными симптомами: боль в ухе, лихорадка, снижение слуха и отделяемое из уха, так и неспецифическими-возбуждение, раздражительность, рвота, диарея Вызывают воспаление как вирусы, так и бактерии, среди которых наиболее значимы пневмококк и гемофильная палочка Диагностикой должен владеть каждый педиатр — отоскопия не так сложна, чтобы её не суметь освоить Лечение антибиотиком проводится не всем детям Нетяжёлое течение одностороннего отита у детей до 2 лет и двустороннего у детей старшего возраста предполагает выжидательную тактику в течение 72 часов Наличие сильной боли в ухе или длительностью более 48 часов, лихорадка выше 39 — признаки тяжёлого течения, требующие антибактериального лечения Для обезболивания Нурофен эффективнее и надёжнее, чем капли в ухо с лидокаином
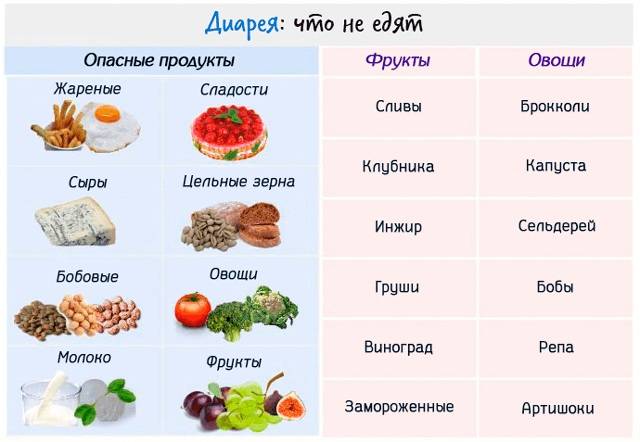
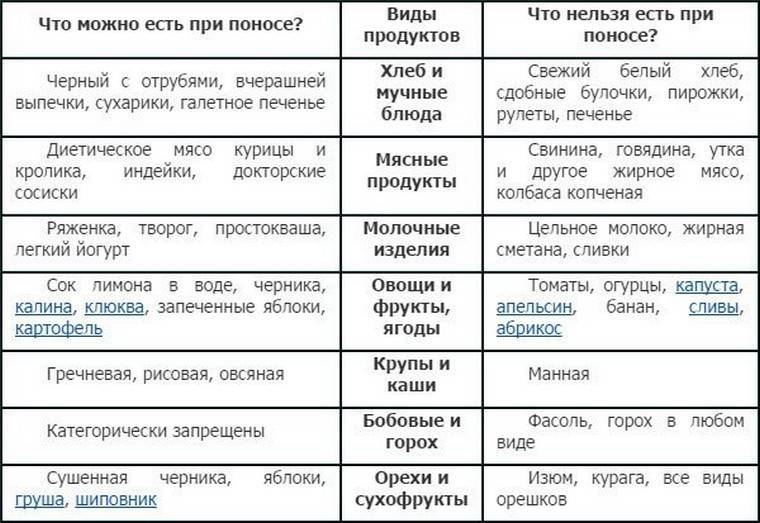
Чего следует избегать при поносе?
- Избегайте напитки и пищу, содержащую кофеин, а также очень горячую или холодную. Она будет раздражать желудочно-кишечный тракт.
- Во время диеты избегайте жирную, жареную и тяжелую пищу. Такое питание только усугубит расстройство кишечника.
- Избегайте продукты, вызывающие накопление газов в кишечнике, – жвачку, газированные напитки. Они раздражают пищеварительный тракт.
- Ограничьте молоко и молочные продукты. Их может быть тяжело переварить.
- Избегайте орехи, сырые фрукты и овощи, отруби и цельнозерновой хлеб в питании. Они раздражают пищеварительный тракт.
Старайтесь не курить и не употреблять алкоголь.

Полный список того, что едят при диарее, содержится в диете «Стол №4».
Об эпидемическом паротите
13.01.202116:00
После введения вакцинации заболеваемость снизилась более чем в 300 раз Болезнь характеризуется поражением не только слюнных желез, но и других железистых органов, в том числе и половых, а так же — нервной системы К осложнениям относятся миокардит, перикардит, глухота, артрит, нефрит, тромбоцитопения Возможно бесплодие после поражения яичек и яичников Поражение поджелудочной железы может закончиться сахарным диабетом Опасна инфекция для плода развитием врожденных пороков и глухоты После заболеванияиммунитет пожизненный, после вакцинации не менее10лет
Просмотров:149
Лечение кишечных инфекций
1
Гастроэнтерология в МедикСити
2
Гастроэнтерология в МедикСити
3
Дневник здоровья
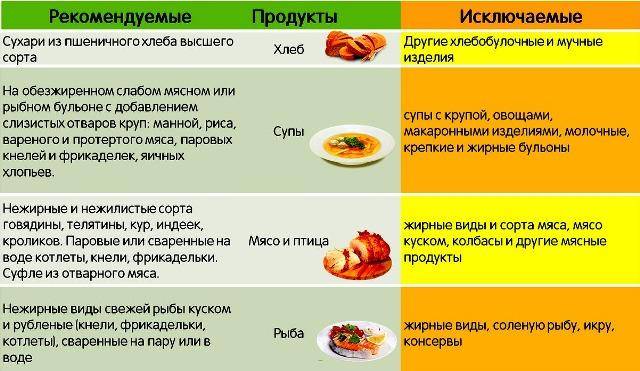
За редким исключением, лечение кишечных инфекций не зависит от возбудителя заболевания и направлено на борьбу с микробами, поддержание нормального функционирования ЖКТ, устранение диареи и предотвращение обезвоживания.
При лечении ротавирусной и других инфекций требуется соблюдение диеты, обильное питье, назначение антибактериальных препаратов и энтеросорбентов. Также при необходимости принимаются меры для снижения высокой температуры.
Основу диеты при кишечных инфекциях составляют каши на воде, кисломолочные продукты, сухари из белого хлеба и крепкий несладкий чай. Нельзя употреблять цельное молоко, темный хлеб, сахар, сырые фрукты и овощи.
Обращение к врачу – обязательно условие при наличии любых симптомов кишечных инфекций. Некоторые кишечные инфекции требуют стационарного лечения!
О риносинусите: лечение лекарствами
18.02.202118:16
Используется четыре группы препаратов:1) солевые растворы 2) сосудосуживающие 3) назальные стероиды 4) антибиотики Солевые растворы могут использоваться без назначения врача Изотонические при отсутствии отека, то есть хлюпающем, но дышащем носе Гипертонические — при наличии отека, то есть недышащем носе Сосудосуживающие используют по назначению врача, не курсом, а только как неотложная помощь, чтобы поесть или поспать с дышашющим носом Назальные стероиды назначает врач при поствирусном риносинусите Антибиотик строго по показаниям, а именно-бактериальный риносинусит
Какие антибиотики существуют и принцип их действия
Антибиотики назначают при развитии бактериальных инфекций, которые плохо поддаются лечению. Принцип их действия — борьба с бактериями-возбудителями. Антибиотики лишают микроорганизмы возможности размножаться, либо полностью уничтожают их.
Если неизвестно, какая именно бактерия вызывает воспаление, применяют антибиотики широкого спектра — они уничтожают как плохие, так и хорошие бактерии.
Группы антибиотиков
Большинство антибиотиков можно разделить на шесть групп:
| Антибиотик | Применение |
|---|---|
| Пенициллины (пенициллин, амоксициллин) | Инфекции, в том числе кожные, грудные и инфекции мочевыводящих. путей |
| Цефалоспорины (цефалексин) | Широкий спектр инфекций, а также сепсиса и менингита. |
| Аминогликозиды (гентамицин, тобрамицин) | Серьезные инфекционные заболевания как сепсис. Используются в основном в медицинских учреждениях, так как могут вызывать серьезные побочные. реакции |
| Тетрациклины (тетрациклин, доксициклин) | Акне и розацеа. |
| Макролиды (эритромицин, кларитромицин) | Инфекции легких и грудной клетки, устойчивые к пенициллину штаммы бактерий, аллергия на пенициллин. |
| Фторхинолоны (ципрофлоксацин, левофлоксацин) | Инфекции дыхательных путей и мочевыводящих путей. Больше не используются регулярно из-за риска серьезных побочных реакций. |
Симптомы поноса (диареи)
Понос — это учащенное выделение жидкого или водянистого стула. У некоторых людей также могут проявляться другие симптомы, в зависимости от причины поноса.
Дополнительные симптомы:
- желудочные колики;
- тошнота и рвота;
- головная боль;
- отсутствие аппетита.
Чрезмерная потеря воды со стулом также может привести к обезвоживанию, что может иметь тяжелые последствия, если его вовремя не опознать и не вылечить.
Признаки обезвоживания
Признаки обезвоживания у детей:
- раздражительность или сонливость;
- редкое мочеиспускание;
- бледность или мраморность кожи;
- холодные руки и ноги;
- ребенок выглядит и чувствует себя все хуже.
Признаки обезвоживания у взрослых:
- чувство усталости и упадок сил;
- отсутствие аппетита;
- тошнота;
- предобморочное состояние;
- головокружение;
- сухость языка;
- запавшие глаза;
- мышечные судороги;
- учащенное сердцебиение.
Прочитайте подробнее о симптомах обезвоживания.
Жидкий частый стул у грудных детей
Немедленно вызовите педиатра, если у вашего младенца было шесть и более приступов поноса за последние 24 часа, или если его вырвало три и более раза за последние 24 часа.
Также обратитесь за медицинской помощью, если у грудного малыша есть признаки обезвоживания.
Понос у детей старше года
Обратитесь к детскому врачу, если у вашего ребенка есть следующие симптомы:
- шесть и более приступов поноса за последние 24 часа;
- понос и рвота одновременно;
- водянистый стул;
- кровь в стуле;
- сильная или продолжительная боль в животе;
- признаки обезвоживания;
- расстройство кишечника длится более 5-7 дней.
Понос у взрослых
Вызовите на дом врача терапевта, если у вас понос и следующие симптомы:
- кровь в стуле;
- непрекращающаяся рвота;
- сильная потеря в весе;
- обильный водянистый стул;
- понос случается по ночам и мешает спать;
- вы недавно принимали антибиотики или лежали в больнице;
- симптомы обезвоживания;
- очень темный или черный стул — это может указывать на кровотечение в желудке.
Антибиотик нужен, если не справится иммунитет
09.02.202117:12
В предыдущем сообщении указывал на ведущую роль иммунитета в избавлении организма от болезнетворных бактерий Если иммунитет не справляется или мы точно знаем, что не справится, то врач назначает антибиотик Например, не каждый острый средний отит подлежит антибактериальному лечению С негнойным односторонним без выраженной боли и лихорадки иммунитет ребёнка старше 2 лет справится сам Но стрептококковую ангину будем лечить антибиотиком даже при гладком течении, ибо цель — профилактика острой ревматической лихорадки Тут иммунитет работает против организма, поэтому так важно антибактериальное лечение полным курсом 10 дней
Особенности лечения кишечной инфекции
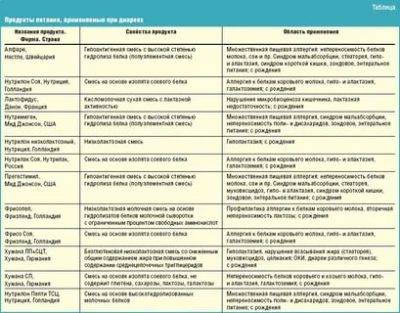
Что пить при обезвоживании, точно расскажет врач. Консультация специалиста при поносе нужна для того, чтобы определить причины жидкого стула и подобрать адекватную терапию, направленную коррекцию состояния. Чтобы остановить потерю воды и стабилизировать работу желудочно-кишечного тракта, врач может назначить антидиарейные препараты. Существует несколько групп лекарственных средств с противодиарейным действием:
- препараты кальция;
- атропиноподобные средства;
- вяжущие препараты;
- эубиотики;
- кишечные антисептики;
- препараты, направленные на устранение секреторной диареи;
- сорбенты.
Выбор лекарственного средства определяется состоянием человека, степенью тяжести диарейного синдрома, причинами расстройства и другими особенностями. Антибиотикотерапия используется для лечения только некоторых видов кишечных инфекций.
Средства для регуляции моторики кишечника, антибиотики, антисептики должен назначать врач
Самолечение недопустимо, поскольку важно выявить точные причины диареи. Для этого нужна комплексная диагностика.
Применение пробиотиков может быть целесообразным в зависимости от причин, вызвавших диарею. Исследователи Осадчук М., Урюпин А. и другие указывают на то, что «больные с диареей должны получать пробиотики, содержащие Lactobacillus GG (ATCC 53103), которые продемонстрировали эффективность у человека» (Осадчук М. А., Урюпин А. А., Осадчук М. М., Бурдина В. О., 2014, с. 1112). Пробиотики на основе лакто- и бифидофлоры могут быть частью профилактики диареи при антибактериальной терапии, а также способом коррекции состояния. Согласуйте с врачом применение дополнительных препаратов для нормализации микрофлоры.
При выборе сорбента важно получить консультацию специалиста. Некоторые сорбенты могут оказывать негативное действие на воспаленные слизистые оболочки кишечника.. Сорбенты на основе натуральных компонентов во многих случаях являются предпочтительнее: они действуют мягко, но эффективно
Одним из таких препаратов является «Фитомуцил Сорбент Форте». В его состав входит оболочка семян подорожника псиллиум — природный сорбент, который эффективно связывает и выводит токсины. Состав препарата дополнен инулином — пребиотиком, стимулирующим рост собственной полезной микрофлоры, а также живыми пробиотическими бактериями. Последние устойчивы к кислой среде желудка и способны восстановить баланс микрофлоры кишечника, усиливая противодиарейный эффект.
Сорбенты на основе натуральных компонентов во многих случаях являются предпочтительнее: они действуют мягко, но эффективно. Одним из таких препаратов является «Фитомуцил Сорбент Форте». В его состав входит оболочка семян подорожника псиллиум — природный сорбент, который эффективно связывает и выводит токсины. Состав препарата дополнен инулином — пребиотиком, стимулирующим рост собственной полезной микрофлоры, а также живыми пробиотическими бактериями. Последние устойчивы к кислой среде желудка и способны восстановить баланс микрофлоры кишечника, усиливая противодиарейный эффект.
Что делать при растройстве стула у ребенка
- отрегулируйте режим кормления, если ребенок находится на грудном вскармливании(кормить через 3 часа);
- измените свой режим питания (если кормите грудью), уменьшите употребление мяса;
- давайте ребенку больше пить (не менее 60 мл в час), для возмещения потерянной с поносом жидкости.
Глюкозо-солевые смеси продаются в аптеке без рецепта. Грудному младенцу можно вливать водичку через пипетку через каждые 10–15 минут.
Не следует при жидком стуле давать ребенку в качестве питья лимонад, неразбавленные фруктовые соки; - перед каждым кормлением давайте ребенку 1 чайную ложку 2% раствора лимонной кислоты или цитрата натрия или 15–20 капель
хилак-форте, разведенных в чайной ложке воды; - не прекращайте кормить ребенка; теория, что при поносе нельзя кормить ребенка, а необходима «голодная пауза»,
в настоящее время опровергнута. Если младенец на грудном вскармливании – это оптимальное решение проблемы: в материнском молоке
есть множество защитных факторов от поноса. Если малыш получает молочные смеси, продолжайте их давать. - если понос возник у ребенка более старшего возраста, можно ему давать:
рисовую кашу с бананом, картофельно-морковное пюре, макаронные изделия, куриное мясо, творог.
Через 2–3 дня консистенция стула улучшится, и можно перейти на нормальный рацион питания, однако после перенесенного поноса
в течение некоторого времени следует ограничить потребление молока, поскольку может развиться временное нарушение синтеза
лактазы – фермента, расщепляющего молочный сахар. К ребенку на естественном вскармливании такая рекомендация не относится.
Если малыш на искусственном вскармливании, то обычную смесь частично можно заменить безлактозной или низколактозной.