SQLITE NOT INSTALLED
Осложнения герпеса
Кожные проявления герпеса обычно легко переносятся и, как правило, исчезает без лечения. Однако в редких случаях, они могут вызвать осложнения.
К группе риска относятся люди со слабым иммунитетом, например, ВИЧ-положительные пациенты или те, кто проходит химиотерапию. Ниже в общих чертах обрисованы некоторые возможные осложнения, которые могут развиться из-за вируса простого герпеса.
Обезвоживание — недостаток жидкости в теле, который иногда становится следствием герпеса, так как язвочки на коже делают болезненным процесс приёма пищи и жидкости. Из-за болезненности во рту легко может случиться, что вы не будете выпивать в день нужный объем жидкости. Риск обезвоживания особенно высок у маленьких детей с герпесом.
Герпетический панариций (гнойное воспаление пальцев рук). Вирус герпеса может распространиться на другие части тела. Это явление известно как вторичная инфекция. Герпетический панариций (гнойное воспаление пальцев рук) является вторичной инфекцией вируса герпеса, при котором возникают болезненные ранки и пузыри на пальцах и вокруг них. Такое может произойти, если вирус герпеса через царапину или порез на вашей руке попадает под кожу. Однако герпетический панариций легко вылечить, используя противовирусные препараты.
Герпетический кератоконьюктивит — вторичная инфекция глаза, вызванная вирусом герпеса. Если вирус заражает глаза, это может вызвать воспаление (припухлость и раздражение) области глаз, а на веках могут появиться язвочки. Герпетический кератоконьюктивит, как правило, легко лечится противовирусными средствами, назначенными врачом-окулистом.
Оставленный без лечения, герпетический кератоконьюктивит может перейти на роговицу (прозрачная оболочка глаза) и заразить ее, что, в конечном счете, может привести к слепоте
Поэтому, важно не прикасаться к глазам, если у вас есть невылеченный герпес. Если это все-таки необходимо — например, чтобы снять контактные линзы — как следует вымойте руки
Симптомы и причины сыпи
Когда в организме, что-то идёт не так, он сигнализирует об этом через кожу. Она может стать сухой, изменить цвет или покрыться сыпью. Высыпания бывают в виде пятен, гнойников, пузырьков и узелков. В медицине общее название таких симптомов – экзантема. Пузырьковую сыпь (везикулы) легко отличить от всех остальных: над поверхностью кожи появляется небольшой бугорок, в котором содержится прозрачная жидкость. Если в этом бугорке гной – речь о гнойниках (пустулах), а пятна и узелки «пустые», но иногда плотные.
Такой симптом появляется при механическом поражении кожи, инфекциях, аутоиммунных сбоях
Пузырчатка – одна из опасных причин сыпи, которую важно вылечить. Это редкое аутоиммунное заболевание, при котором сыпь занимает большие участки тела, в том числе на слизистой
Сыпь может шелушиться, отдельные везикулы разного размера сливаются в единую область. При таких симптомах больному срочно нужна госпитализация. Похожие симптомы могут проявляться при псориазе. Хотя в данном случае больному ничего не угрожает, нужно обратиться к дерматологу, чтобы убедиться в диагнозе.
Есть и более серьёзные болезни, при которых также появляются пузырьки на коже. Другая аутоиммунная болезнь с пузырьковой сыпью – буллезный пемфигоид. Появляется только у людей преклонного возраста. Везикулы охватывают только кожный покров, между прыщиками появляются красные пятна, на ощупь экзантема уплотнена. Если сыпь сопровождается симптомами пищевого расстройства (вздутие, рвота, диарея и т. д.), это может быть герпетиформный дерматит. В таком случае высыпания начинаются с локтей и коленей, ягодиц, затылка.
Помимо основного признака пузырьковой экзантемы различают ряд сопутствующих симптомов. Это может быть температура, зуд, отсутствие аппетита. Такой набор симптомов определяется самой причиной, по которой появилась сыпь. Самые распространённые причины высыпаний в виде пузырьков на теле:
- Потница – болезненное состояние кожи, при котором появляется множество везикул в закрытых участках тела и кожных складках. Болезнь проявляется после перегревания, трения и потоотделения. При потнице сыпь локализуется под грудью, в ягодичной впадине, в паховых складках. У детей такое заболевание проявляется в разных частях тела. Без лечения и профилактики везикулы нагнаиваются.
- Инфекции. Везикулы часто появляются при ветряной оспе, краснухе, скарлатине, кори. Если вместе с сыпью повысилась температура, увеличились лимфоузлы, воспалились миндалины – причина, скорее всего, в инфекции. Чесать везикулы нельзя, так как после выздоровления они могут оставить рубцы.
- Герпес – вирусное заболевание, которое отличается от остальных местом высыпаний. Чаще всего при герпесе высыпания в виде пузырьков появляется на губах, в носогубных складках, реже – на половых органах. На теле формируется один или несколько везикул заполненных прозрачной жидкостью, вокруг бугорка появляется красный ободок. Сыпь на первых этапах зудит, на ощупь горячая. Такие симптомы заживают в течение недели, не оставляя следов. Пузырьки на слизистой и половых органах нужно лечить со специалистом.
- Стоматит – появление везикул во рту. Тоже может сопровождаться температурой, вялостью, воспалением и увеличением лимфоузлов.
- Чесотка – болезнь, вызванная клещом. Возбудитель передаётся при бытовых и половых контактах, в природных условиях. Мелкие пузырьки появляются между пальцами, на ладонях, половых органах. Появлению везикул предшествует сыпь в форме пятен, на месте которых постепенно появляются бугорки с жидкостью. Чесать такие высыпания нельзя, так как они легко инфицируются. Лечение проходит только под наблюдением дерматолога.
- Аллергия и укусы насекомых – самая частая и менее опасная причина пузырьковой сыпи. При этом везикулы могут появляться в любом участке тела. Сыпь может быть рассеянной по коже, при аллергии отдельные прыщики иногда объединяются. Отличительная особенность таких везикул – сильный зуд, общее самочувствие остаётся нормальным. У аллергиков симптомы проходят после приёма антигистаминных препаратов. Укусы насекомых обязательно нужно обрабатывать антисептиками, спиртом или йодом.
Кроме этих причин везикулярная сыпь появляется от царапин и укусов кошек. Это называется фелинозом, при повреждении кожи человека животное заражает рану микробами. Первые признаки появляются через 2 недели, на месте повреждения заметно уплотнение с красным оттенком. Затем на этом же участке формируется везикула, увеличиваются лимфоузлы, поднимается температура.
Волдыри на спине: что это?
Волдыри отличаются от других высыпаний несколькими признаками:
- возвышаются над кожей;
- имеют четкие границы;
- являются проявлением отека кожи.
Появление водянистых бугорков обычно мгновенное (как правило, после воздействия раздражителя). При устранении раздражителя волдыри так же быстро исчезают. Выпуклости на коже возникают как результат отека и вызывают зуд.
Некоторые дерматологи называют волдырями именно такие образования, которые мы описали выше. Пузыри с жидкостью после отеков или потертостей они относят к другим видам высыпаний. Однако большинство врачей объединяет все эти понятия в один вид.
Причины высыпаний
Причин, на самом деле, может быть большое количество. К примеру, иногда высыпания возникают вследствие механического воздействия, когда используется тесная или неудобная обувь. В результате, ноги краснеют и натираются. Иногда высыпание появляется после депиляции.
Может появиться сыпь после того, как укусит насекомое. В результате, человек чувствует зуд и начинает сильно расчесывать ранку. Таким образом, может занестись какая-нибудь инфекция. Когда кусают клещи, вполне может появиться геморрагическое высыпание.
Еще одной нередкой причиной может быть грибок. Например, микоз обозначает высыпание на стопах из-за паразитических грибков. Начало подобной болезни связано с возникновением водянистой сыпи и некоторых трещин, возникающих среди пальцев ног. Потом кожные частицы начинают шелушиться и возникают даже гнойные язвочки там, где сначала были пузырьки.
Если речь идет о чесотке, сыпь сопровождается сильным зудом. Так бывает из-за того, что чесоточный клещ передвигается под кожным покровом. Когда имеется лишай, тоже могут появляться пузырьки.
Когда сыпь вызывается аллергическими реакциями, нередко это связано с применением косметических средств или же определенных моющих препаратов, оказывающих аллергенное действие. Реакции могут быть вызваны шерстью, например. Зуд возникает из-за пылевых клещей и постельных клопов. Часто встречается пищевая аллергия, вызванная цитрусами, шоколадом, молочными продуктами и так далее.
Наконец, не следует забывать о крапивнице, как возможной причине появлении высыпаний. В таком случае сыпь может возникать и затем появляться. Впоследствии высыпания становятся волдырями – практически такими же, какие могут возникать, если человек обжигается крапивой.
Врачи немалое внимание уделяют наследственным причинам возникновения сыпи. Это может быть экзема, к примеру
При ней обычно возникают пузырьки, внутри которых содержится жидкость. Потом они начинают лопаться и заменять сухими корочками.
Во время сахарного диабета может быть кожный зуд вместе с сыпью на ногах. Если восстановить и стабилизировать нормальные показатели сахара в крови, высыпания, как правило, исчезают.
Часто встречающиеся симптомы и манипуляции в дерматологии:
- Высыпания на коже
- Вызов дерматолога на дом
- Зуд в уретре
- Кожный зуд
- Кожная сыпь
- Профилактика случайных половых связей
- Новообразования кожи
- Пиодермия
- Розовый лишай
- Стрептодермия
- Чесотка
- Шелушение кожи
- Грибковые инфекции
- Кожная инфекция
- Гной на коже
- Пузыри на коже
- Папилломы на крайней плоти
- Венерические болезни
- Строение кожи
Лечение грибковых высыпаний
Для лечения микозов преимущественно используются мази, кремы и гели. Многие противогрибковые средства продаются в аптеках без рецепта, но не стоит заниматься самолечением, чтобы не усугублять проблему.
Наиболее эффективные средства для лечения кожных проявлений грибковой инфекции:
- Канестен. Препарат с широким спектром действия. Срок применения – не менее месяца по 3 раза в день.
- Кетоконазол. Подавляет распространение микозной инфекции. Следует применять длительно, не менее 2-х месяцев.
- Тербинафин. Производится в различных формах: мазь, таблетки, порошок. Применяется кратковременно.
Народные средства также широко используются для лечения микоза. Многие из них весьма эффективны, особенно в комплексе с лекарственными средствами.
- Чеснок. Зубчик чеснока надо раздавить или хорошо измельчить ножом. При механическом разрушении клеток чеснока образуется аллицин – химическое соединение с бактерицидными и фунгицидными свойствами. Чесночная кашица наносится слоем на пораженные участки кожи. Повторяется процедура два раза в день на протяжении недели.
- Масло чайного дерева. Сильнейший антисептик, обладает противовирусным, антибактериальным и противогрибковым эффектом. Перед началом лечения надо нанести масло на маленький участок здоровой кожи для проверки реакции организма. Для лечения микоза наносить небольшое количество масла на кожу один раз в сутки.
- Яблочный уксус. Эффективен при лечении грибковой сыпи и раздражений. Уксус следует разбавить с кипяченой водой в пропорции 1:1 и смазывать пузырьки по 3 раза в день. Применять до полного излечения высыпаний.
При проведении лечебных процедур очень важно строго соблюдать правила гигиены. Для мытья рук и очищения пораженных участков кожи лучше использовать антисептическое мыло
Инфекции
К инфекциям, которые вызывают сыпь на стопах у ребенка, относятся болезни, вызванные вирусами, грибками, паразитами. Они могут затрагивать только стопы или быть системными, распространяться на весь кожный покров. Форма элементов сыпи, их количество локализация, характер, скорость появления относятся к важным диагностическим критериям.
Вирусные инфекции
При многих вирусных болезнях у ребенка кроме сыпи на теле и стопах присутствует температура, слабость, потеря аппетита, боль в горле, насморк. Причем часто высокая температура – это первый симптом инфекции, который появляется за несколько дней до сыпи. Такое развитие характерно для ветрянки, кори, краснухи, розеолы, болезни руки-ноги-рот (вирус Коксаки) легко передающихся воздушно-капельным путем. Эти состояния проходят сами собой, лечение симптоматическое.
Сыпь при каждом из них отличается:
- Ветрянка. Сыпь в виде пузырьков, которые затем лопаются, высыхают, покрываются корочками. Появляется сначала в области груди, спины. Быстро распространяется на лицо, голову, включая волосистую часть, живот, руки, ноги. Вызывает сильный зуд;
- Корь. Высыпания появляются на третий день по направлению сверху вниз. Сначала на лице, шее, плечах, далее на туловище, руках, ногах, стопах у ребенка образуется сыпь яркой окраски. Пятна склонны сливаться друг с другом. Чем ниже на теле они находятся, тем более редкие и менее красные. Пигментация на месте пятнышек сохраняется до трех недель;
- Краснуха. Бледно-розовые пятнышки появляются сразу после первых симптомов, не сливаются между собой. Сначала – на животе и груди, затем быстро распространяются на все тело: руки, ноги, лицо, спину. А через несколько дней бесследно исчезают;
- Розеола (внезапная экзантема). Сыпь представляет собой маленькие, розовые, плоские пятна или слегка приподнятые бугорки. Появляется на 3 – 5 день. Сначала на груди, спине, затем на руках, ногах. Другие симптомы отсутствуют. Сыпь сохраняется до 4 – 7 дней. Болеют розеолой преимущественно дети до 2 лет;
- Болезнь руки-ноги-рот. Сопровождается язвочками в ротовой полости, сыпью на ладошках и подошвах стоп у ребенка, иногда еще на ягодицах. Элементы сыпи болезненны, но не вызывают зуд. Выглядят как плоские красные пятнышки, иногда с мелкими пузырьками. Через 7 – 10 дней бесследно исчезают.
Фото, как выглядит сыпь на стопах и теле у ребенка при перечисленных вирусных инфекциях, смотрите ниже:
Чесотка
Чесотка – инфекционное заболевание, вызываемое микроскопическим клещом. Заражение происходит через одежду, постельное белье, полотенце, мочалку. У детей паразиты передаются через игрушки.
Для болезни характерны волдыри, вытянутая в линию сыпь, напоминающая норы клещей (чесоточный ход), усиливающийся в вечернее и ночное время зуд. Типичные места сыпи у ребенка – на кистях, стопах, туловище, боковых поверхностях пальцев, в межпальцевых промежутках.
Если выявлена чесотка, то лечиться должна вся семья. Врач назначает специальный крем, который уничтожает паразитов. Средство наносят не только на места сыпи, но и на все тело целиком, включая лицо, кожу головы, уши. Для снятия зуда помогает антигистаминный крем или крем с гидрокортизоном. Для эффективного лечения нужно провести дезинфекцию одежды, полотенец, постельного белья.
Грибковая инфекция
Поражение кожи грибком встречается довольно часто. В группе риска дети, которые посещают бассейн, носят ненатуральную или слишком жаркую обувь, создающую «парниковый эффект». Элементы сыпи – шелушащиеся розовые пятнышки округлой формы. При грибковой инфекции кожа в месте поражения становится сухой, начинает шелушиться, покрывается микротрещинками. Иногда дети испытывают зуд и жжение. Для борьбы с грибковой инфекцией врачи назначают местные противогрибковые мази, растворы, кремы.
Лечение зуда
В зависимости от того, почему чешется кожа, лечебные рекомендации будут отличаться, однако есть несколько общих правил, соблюдение которых поможет облегчить зуд
Особое внимание нужно уделить правилам личной гигиены. Во время приема ванны или душа делайте следующее:
- Используйте прохладную или чуть теплую воду (не горячую).
- Воздержитесь от использования мыла, геля для душа или дезодоранта с отдушками. Лосьоны без отдушек или кремы на водной основе можно приобрести в аптеке.
- Наносите увлажняющий лосьон или крем без отдушек после ванны или душа, чтобы не допустить пересыхания кожи.
В отношении одежды и постельного белья, придерживайтесь следующих правил:
- Не носите одежду, раздражающую вашу кожу, например, сделанную из шерсти или синтетических тканей.
- По возможности приобретайте одежду из хлопка.
- Избегайте плотно облегающей одежды.
- Используйте мягкие средства для стирки, не раздражающие кожу.
- Спите в легкой и свободной одежде.
Лекарственные препараты против зуда
В отношении лекарственных средств, придерживайтесь следующих правил:
- наносите на сухую или шелушащуюся кожу жирное увлажняющее средство;
- по назначению врача в течение нескольких дней можно пользоваться стероидными (гормональными) кремами, нанося их на воспаленные зудящие участки кожи;
- принимайте антигистаминные препараты (противоаллергические средства), чтобы прекратить зуд — перед использованием проконсультируйтесь с врачом.
Антигистаминные таблетки также могут вызывать сильную сонливость, поэтому после их приема нельзя садиться за руль, пользоваться электроинструментом или выполнять сложную работу, требующую сосредоточения внимания.
Зуд могут снять некоторые антидепрессанты, например, пароксетин или сертралин (если вам их прописывает врач, это не значит, что у вас депрессия).
Как изменить образ жизни после болезни
Когда вам удалось победить аллергию, и волдыри на теле исчезли, приступайте к профилактике. Склонным к таким нарушениям людям нужно быть начеку в течение всей жизни. Но это не значит, что вам придется соблюдать какие-то строгие ограничения.
В первую очередь подготовьтесь к тому, чтобы встретить возможный приступ во всеоружии. Купите специальные лекарства против зуда( таблетки, мази, растворы). Они понадобятся на этапе лечения болезни – и в случае появления новых волдырей. Такие мази помогают предотвратить расчесывание высыпаний и тем самым снизить вероятность присоединения инфекции.
Также нужно пересмотреть питание. Нужно обязательно сесть на диету во время обострения, а затем стараться придерживаться принципов здорового питания и избегать аллергенов.
Кроме того, нужно ограничить быстрые углеводы и уменьшить жирную пищу. Не рекомендуется употреблять консервированные продукты, копчености, цитрусовые, сладости, газированные напитки и некоторые виды ягод, орехи.
Также очень важно придерживаться строгих правил гигиены. При высыпаниях на руках или других частях тела нельзя использовать мочалки и обычные косметические средства
Запрещено использовать на пораженных участках мыло, гели для душа и кремы с отдушками. Лучше всего – перейти на специальные нейтральные средства, о которых мы поговорим ниже.
Мази от стрептодермии
При кожных поражениях, вызванных заболеваниями группы стрептодермии применяют мази, в состав которых входят антибиотики. Они угнетают жизнедеятельность микробов, приводя их к гибели.
Самые распространенные мази:
- Гентамицин;
- Банеоцин;
- Тридерм;
- Эритромицин;
- Ретамапулин;
- Бактробан и др.
Мази обычно наносят 2-3 раза в день тонким слоем на пораженные участки. Длительность лечения определяется врачом.
Применение мазей входит в комплексное лечение, но не является единственным средством борьбы с болезнью.
На корочки обычно накладывают такие мази, как:
- Левомицетиновая;
- Тетрациклиновая;
- Физидерма;
- Эритромициновая;
- Фицидин.
Обычно, через 7-14 дней симптомы кожного заболевания проходят. В сложных случаях врач может назначить курс антибиотиков на 5-7 дней.
Виды аллергических кожных реакций
Дерматит
Дерматит – одна из самых распространенных кожных реакций у младенцев. Чаще всего у грудных и маленьких детей встречается атопический дерматит. В США, например, им страдают 13% детей и подростков до 18 лет. Точные причины болезни пока неизвестны, но врачи считают, что они лежат в области генетики и факторов окружающей среды.
Существуют и другие формы аллергического дерматита, в том числе контактный. Спровоцировать контактный дерматит могут некоторые ткани, мыло, а усилить – перегрев.
Дерматит может проявляться как маленькие красные прыщики или как шелушение и сухость кожи, причем у малышей разного возраста очаги возникают в разных местах. По данным Национальной ассоциации дерматита США, до шести месяцев это кожа головы, а также лоб, щеки, подбородок (характерно, что в местах, закрытых подгузником, симптомов обычно не бывает, очевидно, благодаря постоянному увлажнению этой зоны); от шести месяцев до года – колени и локти, то есть места, которые при ползании соприкасаются с полом или ковром.
Папулезная или папулезно-везикулезная сыпь
Так проявляется, например, местная аллергическая реакция на укусы насекомых (комаров, клопов) и клещей. Сыпь чаще всего возникает у детей 2–6 лет, но случается и у новорожденных. Выглядит она как небольшие скопления красных прыщиков или волдырей, иногда наполненных жидкостью, и может сохраняться от нескольких дней до нескольких недель.
Крапивница, или уртикария
Когда в наш организм попадает аллерген, возникает реакция, в ходе которой выделяется вещество под названием гистамин. Он-то и является главным виновником возникновения крапивницы вместе с другими симптомами аллергии. Крапивница – это сильно зудящие, плоско приподнятые бледно-розовые волдыри, похожие на ожог крапивой (лат. urtica). Волдыри могут появляться в любом месте на теле и обычно представляют собой целые кластеры.
Причиной крапивницы у младенца может стать, в частности, пищевая аллергия, которой, по данным Американской академии аллергии, астмы и иммунологии, в США страдают около 6% детей в возрасте до двух лет. При пищевой аллергии уртикария порой сопровождается симптомами со стороны дыхательных путей и кишечника, в том числе кашлем, рвотой, диареей, кровью в стуле. Младенец на грудном вскармливании может вообще не есть аллергенные продукты – достаточно того, что такую пищу ест мама. Не надо забывать и о продуктах-гистаминолибераторах, которые сами по себе не аллергенны, но провоцируют выброс гистамина и, соответственно, сыпь.
Если у ребенка возникает аллергическая реакция после кормления грудным молоком, маме есть смысл вести дневник питания, чтобы разобраться, что из съеденного ею стало причиной симптомов. А выявив аллергенный продукт – отказаться от его потребления на весь период грудного вскармливания.
Прикорм тоже может стать причиной аллергии. Чтобы предотвратить кожные аллергические реакции у детей до года, педиатры советуют вводить продукты постепенно, по одному зараз, и следить за реакцией. Если возникнет сыпь, будет проще понять, какой именно продукт ее вызвал.
Пузыри на коже
Пузыри являются первичными морфологическими элементами кожи. Пузырь — экссудативный полостной элемент крупных размеров, от лесного ореха до куриного яйца и больше. Состоит из покрышки, полости, наполненной серозным содержимым, и основания. При расположении полости под роговым слоем пузырь называется субкорнеальным, в толще шиповидного слоя — интраэпидермальным, между эпидермисом и дермой — субэпидермальным.
Форма пузырей — круглая, полушаровидная, или овальная, содержимое — прозрачное, желтоватое, реже мутноватое или геморрагическое. В жидкости пузырей содержатся лейкоциты, эозинофилы, эпителиальные клетки.
Для диагностики некоторых дерматозов имеет практическое цитологическое исследование мазков-отпечатков или соскоба со дна пузыря, так как при ряде дерматозов клеточный состав имеет свои особенности. На соприкасающихся поверхностях кожи, как и на слизистых оболочках, пузыри быстро вскрываются, образуя при этом эрозивные поверхности с бортиком обрывков (бордюром) пузырных покрышек.
Пузыри возникают при вульгарной пузырчатке, буллёзном эпидермолизе, острой эпидемической пузырчатке новорожденных, многоформной экссудативной эритеме, медикаментозных дерматитах (например, при сульфаниламидной эритеме), ожогах и др. Чаще всего пузырь появляется на фоне эритематозного пятна, но может существовать и на видимо неизменённой коже (у больных вульгарной пузырчаткой).
Пузыри могут образовываться вследствие повреждения эпидермиса, например, стафилококками. При ожогах серозный экссудат приподнимает некротизированный участок эпидермиса. Образованию интраэпидермальных пузырей нередко способствуют различные внутренние факторы. При этом наблюдаются нарушение межклеточных связей (акантолиз) и дегенеративные изменения эпидермальных клеток.
При нарушении структуры базальной мембраны отёчная жидкость или экссудат, выступающие из сосудов, отслаивают весь эпидермис (эпидермолиз) и возникают субэпидермальные пузыри, например, при многоформной экссудативной эритеме. Для пузырчатки характерны интраэпидермальное расположение пузырей в шиповидном слое и наличие одиночных или расположенных скоплениями акантолитических клеток.
Причины герпеса
Типичным возбудителем инфекции является вирус простого герпеса 1 типа (ВПГ-1).
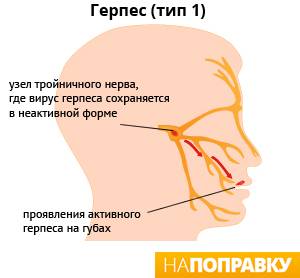 В большинстве случаев заражение вирусом происходит в раннем детстве, например, когда ребенка целует родственник или кто-то из друзей семьи с герпесом. Вирус проникает через кожу и попадает в нервную ткань, где инфекция сохраняется в неактивном (дремлющем) состоянии, пока что-то не спровоцирует ее проявление на коже.
В большинстве случаев заражение вирусом происходит в раннем детстве, например, когда ребенка целует родственник или кто-то из друзей семьи с герпесом. Вирус проникает через кожу и попадает в нервную ткань, где инфекция сохраняется в неактивном (дремлющем) состоянии, пока что-то не спровоцирует ее проявление на коже.
Факторы, которые предположительно вызывают обострение герпеса, включают:
- эмоциональное расстройство или стресс;
- усталость и переутомление;
- повреждение чувствительных к инфекции участков (например, кожи губ);
- периоды менструации;
- прямые солнечные лучи.
Как диагностировать и лечить сыпь на руках
Стоит сказать, что под понятием сыпь могут скрываться совершенно разные проявления болезни. Так, к примеру, высыпания могут быть красными и образовывать линии, кольца и гирлянды – это признак наличия красного плоского лишая. А если сыпь имеет вид пузырьков, наполненных жидкостью, это в основном свидетельствует о вирусном происхождении болезни. Существуют и другие варианты сыпи, к примеру, в виде чешуек, ороговения, узлов, пятен.
Поэтому, когда вы обращаетесь к врачу, ему необходимо уточнить все детали развития заболевания, провести осмотр пораженных участков и назначить специальные обследования для установления его причин. Только после этого дерматолог может назначить конкретный комплекс лечения.
Так, к примеру, если сыпь имеет аллергическое происхождение, это будет местное лечение и употребление антигистаминных препаратов. В то время как основой для лечения сыпи бактериального происхождения могут быть антибиотики.







