SQLITE NOT INSTALLED
Что провоцирует фурункулез
Фурункулез это системное заболевание, которое может появиться на фоне одного из провоцирующих факторов:
Ослабленная иммунная система.
Несоблюдение правил гигиены.
Частые механические травмы кожи, даже микроскопические.
Нарушенный обмен веществ.
Сахарный и другие формы диабета.
Наличие в организме постоянных источников инфекции.
Нарушение питания.
Заболевания внутренних органов.
При наличии подобных факторов необходимо обращать внимание на ранние признаки появления фурункула:
Покраснение кожи.
Зуд.
Формирование небольшого возвышения над кожей.
Болезненность образования, особенно при пальпации.
Появление беловатой иди желтоватой головки.
Локальное повышение температуры.
Общее ухудшение состояния.
В подобных случаях важно как можно быстрее обратиться к хирургу, особенно, если проявления фурункула находятся на ягодице. В противном случае созревающий нарыв будет продолжать наполняться гноем, пока не прорвется
После этого рана самоочищается и рубцуется. В то же время, при неблагоприятном течении, разрыв может произойти не наружу, а в подкожное пространство, что приводит к разлитому воспалению флегноме и так далее.
Полезная информация по теме:
- Диагностика хирургических заболеваний
- Лечение хирургических заболеваний
- Как проходит консультация хирурга
- Осмотр хирурга
- Хирургия — наука о внутренних болезнях
- Как проводится прием хирурга
- Детский хирург
- Удаление новообразований на коже
- Платный хирург
Лечение карбункула
Лечение карбункула всегда должно проходить под контролем врача. В большинстве случаев, появление карбункула — повод для госпитализации в больницу, так как это обширное гнойное поражение тканей, которое сопровождается выраженной интоксикацией организма и без медицинского лечения часто приводит к смертельно опасным осложнениям.
Лечение карбункула хирургическое, часто в несколько этапов. Проводится под общей анестезией (под наркозом). Сначала хирурги вскрывают гнойную полость и удаляют все погибшие ткани, которые иногда достигают значительного объема. После этого рану промывают антисептиками и назначают ежедневные перевязки.
Когда рана полностью очистится и начнет заживать приступают ко второму этапу операции — пластике кожи, чтобы закрыть раневой дефект и избежать грубых рубцов. Если карбункул совсем маленького размера, возможна одноэтапная операция: рану очищают, после чего сразу накладывают швы, оставив в ране дренажи. Спустя несколько дней дренажи удаляют и рана окончательно заживает.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к .
В ЦЭЛТ вы можете получить консультацию специалиста-дерматолога.
- Первичная консультация — 3 200
- Повторная консультация — 2 000
Записаться на прием
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.
При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Ни в коем случае нельзя пытаться выдавить или как-то иначе вскрыть гнойник самостоятельно. Любые неумелые манипуляции приводят к распространению гноя в тканях, что ведет только к ухудшению состояния. Вероятность осложнений при таком подходе многократно возрастает.
Лечение фурункула
На начальных этапах осуществляется преимущественно в домашних условиях, но в любом случае терапию назначает врач. В первую очередь, необходимо выявить и устранить основные причины фурункула, так как воспаление как самостоятельное заболевание возникает нечасто, соответственно необходим комплексный подход к решению проблемы. В противном случае, высока вероятность рецидивирования процесса в осложненных вариантах его течения.
В стадии инфильтрации, когда фурункул представляет собой только набухший узелок, достаточно обработки кожи антисептическими растворами и наложения компрессов со специальными мазями.
Если же имеется гнойное содержимое, стоит обратиться к специалисту. В этом случае проводится хирургическое вскрытие, затем удаление гнойного стержня или дренирование ранки турундой со специальным раствором и наложение повязки. Хорошим эффектом обладает физиолечение, ультрафиолетовое облучение.
В случае развития фурункулеза целесообразны антибиотико- и витаминотерапия, а также лечение сопутствующих заболеваний.
Фурункул на лице, особенно в области носогубного треугольника или на носу, необходимо лечить в стационаре, так как инфекция ввиду анатомических особенностей может перейти на оболочки мозга.
Конкретную схему лечения фурункула врач подбирает индивидуально для каждого пациента с учетом стадии развития воспаления, его локализации, а также особенностей организма.
Лечение фурункулеза
Чтобы вовремя выявить фурункулез, причины его появления и пройти должное лечение, следует обратиться к врачу-дерматологу. Самостоятельное лечение с помощью мази Вишневского может вызвать распространение инфекции, острое гнойное воспаление, так как препарат используют только после прорыва гнойной субстанции на этапе рубцевания. Самостоятельное выдавливание фурункулезных стержней обуславливает преждевременное вскрытие, инфицирующее патогенной микрофлорой рядом находящиеся здоровые ткани, а оставшийся внутри стержень может привести к хроническому фурункулезу.
Классификация фурункулов
Выделяют три стадии фурункула:
Инфильтрация.Наблюдается в первые 3–4 дня после инфицирования, характеризуется появлением увеличивающегося в размерах уплотненного болезненного участка красноватого цвета.
- Нагноение и некроз.В центре инфильтрата образуется гной. Над поверхностью кожи появляется гнойно-некротический стержень, который после созревания прорывается вместе с гноем.
- Заживление.Пораженные ткани постепенно покрываются грануляционными тканями и заживают, формируя рубец.
В некоторых случаях фурункул протекает стерто и некротический стержень не формируется.
Воспалительный процесс при фурункулезе бывает:
Местный.Поражение ограниченного участка кожного покрова. Обычно распространение одного нарыва вызвано его неправильным лечением.
Общий.Появление многочисленных нарывов на значительной площади кожи. Такой воспалительный процесс развивается при ослабленном иммунитете на фоне анемии, нарушений в работе нервной системы или длительных хронических заболеваний.
Нарыв, гнойник, чирей: симптомы
Нарывы развиваются постепенно. Сначала на коже под действием бактерий образуется очаг воспаления. Кожа над ним краснеет, припухает, становится теплее и плотнее окружающих тканей на ощупь. Появляется болезненность. В дальнейшем боль и отек кожи нарастает. В центре образуется очаг размягчения тканей — полость, заполненная гноем.
Если чирей расположен в поверхностных слоях кожи, его хорошо видно как ограниченное пятнышко беловато-желтого цвета. При глубоком расположении очага гной может не просвечиваться сквозь кожу. Тогда можно прощупать мягкое, заполненное жидкостью образование.
Если гнойная полость хорошо отграничена от окружающих тканей нарастает боль, чувство напряжения и давления в области нарыва. Иногда боль достигает такой интенсивности, что не дает заснуть, может быть дергающей, пульсирующей или ноющей. При благополучном развитии событий кожа над гнойником прорывается, его содержимое выделяется наружу в виде вязкой беловато-желтой жидкости, иногда с примесью крови. После этого сразу наступает облегчение. Ранка покрывается корочкой и заживает в течение нескольких дней.
К сожалению, организм не всегда легко справляется с нарывами. Если бактерии, вызвавшие заболевание, обладают выраженными агрессивными свойствами, помимо местных симптомов возникают общие жалобы. Повышается температура тела, появляется ломота в мышцах, суставах, головная боль, слабость, потеря аппетита. В непосредственной близости от гнойника можно прощупать увеличенные лимфатические узлы.
Иногда организму не удается отграничить нарыв от здоровых тканей и гной устремляется вглубь, распространяясь в подкожную жировую клетчатку, вдоль сухожилий, мышц, кровеносных сосудов и нервов. В этом случае остановить процесс очень сложно. В особо тяжелых ситуациях инфекция может проникнуть в костную ткань, вызвав гнойное расплавление костей — остеомиелит. Все эти осложнения очень опасны и требуют неотложного лечения в больнице. Вероятность неблагополучного развития событий увеличивают:
Как развивается заболевание? Какие выделяют основные стадии его развития?
У данных воспалений есть одна характерная особенность, которая помогает врачам их правильно диагностировать — появляются они лишь в тех местах, где имеется волосяной покров. То есть, скажем, на ладонях или стопах они появиться ну никак не могут.
О том, что у человека развивается фурункул, он может вообще не догадываться. Первые признаки, к сожалению, не позволяют точно идентифицировать недуг, ведь зуд, покраснения и отёк могут быть, например, последствием укуса насекомого (которых всегда много в теплое время года). Естественно, многие рефлекторно начинают расчесывать кожный покров, а делать этого ни в коем случает нельзя.
Через некоторое время появляется плотный воспалительный узелок (обычно он багрово-красного цвета), который уже заметно возвышается над уровнем кожи. При этом покраснение и отёк, которые давно сошли бы, если б это был укус насекомого, постепенно увеличиваются.
Ещё через 2-3 дня ткани начинают размягчаться, они медленно приобретают зеленоватый оттенок, появляется стержень фурункула (если он не образовывается – гной удаляют хирургическим путем), выделяются гнойные массы. Боль в месте воспаления становится очень сильной, плюс к болезненному состоянию добавляется слабость и мигрени.
В конце цикла своего развития фурункул «лопается», появляется кровоточащая ранка, которую необходимо обработать, дабы избежать заражения крови.
Причины и симптомы заболевания
Воспалительный процесс в волосяных луковицах возникает из-за гноеродных бактерий. Чаще всего это золотистый стафилококк. В нормальных условиях данный вид микроорганизмов может находиться на поверхности кожи человека и не причинять никакого вреда.
Однако под воздействием определенных факторов, например, при несоблюдении правил личной гигиены или появлении микротрещин, стафилококк может вызывать фурункулез в паху и на других участках кожи, где имеются волосяные мешочки.
К основным факторам, предрасполагающим к развитию фурункулеза, стоит отнести:
- ослабленный иммунитет;
- авитаминоз;
- наличие инфекционных или хронических заболеваний, например, таких как сахарный диабет, гастродуоденит, холецистит, болезни крови;
- нарушенный обмен веществ;
- пренебрежение правилами личной гигиены;
- частые переохлаждения или перегревы;
- ношение слишком тесного или синтетического нижнего белья;
- стрессы и хроническое переутомление.
Необходимо сказать и о симптомах фурункулеза, при возникновении которых необходимо оформить вызов хирурга на дом или посетить клинику. Так, на первом этапе развития заболевания вокруг воспаленных волосяных луковиц начинают образовываться припухлости, возникает зуд и ощущение дискомфорта.
Далее болезненные ощущения усиливаются, а фурункулы начинают уплотняться, формируя на поверхности кожи возвышенности с постепенно созревающими стрежнями. Также пациент может ощущать общую слабость, повышение температуры тела, головные боли, увеличение лимфоузлов в паховой зоне. После созревания фурункулы вскрываются, из них вытекает гной и отторгается некротический стержень.
Полезная информация по теме:
- Диагностика хирургических заболеваний
- Лечение хирургических заболеваний
- Как проходит консультация хирурга
- Осмотр хирурга
- Хирургия — наука о внутренних болезнях
- Как проводится прием хирурга
- Детский хирург
- Удаление новообразований на коже
- Платный хирург
Взаимодействия антибиотиков при фурункулах с другими препаратами
Пенициллин не принимают с такими препаратами:
- нестероидные антивоспалительные средства, аспирин – увеличивается опасность кровотечения;
- аминогликозидные антибиотики – взаимно инактивируют друг друга;
- контрацептивные препараты на основе эстрогена – снижается эффект контрацепции;
- сульфаниламидные средства – ослабляют бактерицидное действие пенициллина.
Цефалоспорины нельзя принимать совместно с употреблением спиртных напитков.
Препараты тетрациклинового ряда не назначают одновременно:
- с противокислотными средствами, магнийсодержащими слабительными, препаратами кальция и железа – данные препараты ухудшают всасываемость тетрациклинов;
- с витамином A – возможно повышение внутричерепного давления;
- с метоксифлураном – негативное воздействие на почки.
Преимущества частных клиник
Опытный персонал, высокоточное современное оборудование и уютная атмосфера – это лишь основные достоинства платных медицинских учреждений и залог эффективности диагностики и лечения пациентов. Кроме того, клиенты частных клиник имеют возможность получать дополнительные услуги, к примеру, такие как предварительная запись или вызов врачей на дом.
Найти опытного хирурга и записаться к нему на прием поможет наша справочная по частным клиникам в Москве «Ваш доктор».
Полезная информация по теме:
- Вызов хирурга на дом
- Стержневая мозоль
- Нарыв на пальце
- Вросший ноготь
- Панариций
- Удаление бородавок
- Удаление кондилом
- УЗИ брюшной полости
- Удаление папиллом
- Лечение пролежней
- Рентген
- Снятие швов
- Гастроскопия
- Колоноскопия
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
Как вылечить чирий (средства) –
- влажные тепловые компрессы (для ускорения созревания чирея),
- прием антибиотиков,
- хирургическое лечение (проведение разреза и дренирование).
1. Использование тепловых компрессов
Влажные тепловые компрессы нужны для ускорения процесса созревания чирея (формирования гноя и некротического стержня). Таким образом, быстрее произойдет вскрытие абсцесса и выделение гноя. Такие компрессы проводят несколько раз в день по 15-20 минут
На лице такие компрессы нужно проводить с большой осторожностью и только при рекомендациях врача
Маленькие фурункулы (до 5 мм) в принципе можно вылечить исключительно тепловыми компрессами (без использования антибиотиков). Но если у вас повышенная температура, то нужно будет все-таки обратиться к врачу.
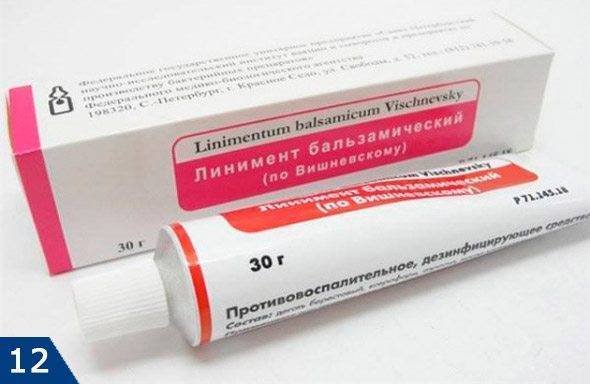 Альтернатива влажным тепловым компрессам – мазь Вишневского (рис.12) оказывает эффект сопоставимый с влажными тепловыми компрессами. Повязки с ней также усилят кровобращение в области чирия и ускорят его созревание. Повязки с мазью Вишневского можно делать при чириях любой локализации, кроме лица. На лице это чревато развитием тромбофлебита лицевых вен и серьезным инфекционным поражением мозга.
Альтернатива влажным тепловым компрессам – мазь Вишневского (рис.12) оказывает эффект сопоставимый с влажными тепловыми компрессами. Повязки с ней также усилят кровобращение в области чирия и ускорят его созревание. Повязки с мазью Вишневского можно делать при чириях любой локализации, кроме лица. На лице это чревато развитием тромбофлебита лицевых вен и серьезным инфекционным поражением мозга.
Важно: согревающие компрессы показаны именно при чирее (фурункуле), однако если Вы ошиблись с диагнозом, то они могут серьезно осложнить течение воспалительного процесса. Например, мазь Вишневского категорически противопоказана при нагноившихся липоме или атероме, лимфадените, карбункулах…
2. Хирургическое лечение (вскрытие)
Чирей можно вскрывать только тогда, когда он становится мягким (это говорит о сформированной полости с гноем), и когда в его центре формируется некротический стержень. Если в течение 1,5-2х недель не произошло самопроизвольного вскрытия и отторжение некротического стержня нужно срочно бежать к хирургу. Если чирей возник на лице или шее – к хирургу-стоматологу или челюстно-лицевму хирургу, на других участках тела – к хирургу общего профиля.
Чиреи крупных размеров нужно обязательно вскрывать и дренировать. Прием антибиотиков не может заменить хирургического лечения (если к нему есть показания), т.к. антибиотики практически не проникают через стенку абсцесса, а оказывают влияние только на окружающие его ткани и общее состояние.
Чем вытянуть гной после вскрытия чирея – теплые влажные компрессы рекомендуется использовать в том числе и после вскрытия, т.к. они стимулируют отхождение гноя и очищение раны. После вскрытия также можно использовать мазевые повязки с Левомеколем (рис.14), который помогает очистить раневую поверхность некроза и гноя.


Важно:попытки самостоятельно вскрыть чирей, выдавить его, разрезать приведут к следующим последствиям –
- увеличивается риск появления рубцов на коже после заживления,
- формирование еще 1-2 чириев в окружающих тканях,
- развитие тромбофлебита лицевых вен и, как следствие, сепсис и даже летальный исход.
3. Лечение чирия антибиотиками
Антибиотики назначаются не всегда. Рекомендуется она, если только у пациента есть симптомы интоксикации, выраженного воспаления, если чирей имеет большие размеры, или он находится в очень чувствительных местах (внутри носа или уха, в паховой области…), а также при наличии ранее перечисленных нами заболеваний.
Чирей размером до 5 мм, при отсутствии температуры – в этом случае антибиотики не нужны (при отсутствии , конечно, сопутствующих хронических заболеваний).
Чирей более 5 мм и небольшой температурой – назначаются антибиотики эффективные против золотистого стафилококка курсом от 5 до 10 дней: сульфаметоксазол (триметоприм), клиндамицин, вибромицин, миноциклин, доксициклин…
При высокой температуре и выраженном воспалении – антибиотики в этом случае принимаются не менее 10 дней. Среди препаратов выбора: рифампицин, римактан, рифадин… Если у пациента выявляется метицеллин-устойчивый штамм золотистого стафилококка (MRSA), то назначается ванкомицин или аналоги.
Имейте в виду, что Золотистый стафилококк имеет особенность очень быстро приобретать нечувствительность к различным антибиотикам, поэтому ни в коем случае нельзя заниматься самоназначением антибиотиков. Иначе в следующий случай заражения – вам уже ни один антибиотик не сможет помочь. Надеемся, что наша статья: Как лечить чирей на лице и теле – оказалась Вам полезной!
1. Высшее проф. образование автора по хирургической стоматологии, 2. На основе личного опыта в челюстно-лицевой хирургии и хирургической стоматологии, 3. National Library of Medicine (USA), 4. «Руководство по челюстно-лицевой хирургии» (Тимофеев А.А.), 5. «Хирургическая стоматология и челюстно-лицевая хирургия» (Кулаков А.).
Как бактерия стафилококка попадает в нос и развивается фурункул?
Человек может быть носителем инфекций и не подозревать об этом. При подходящих условиях (переохлаждение организма, снижение общих защитных свойств, обострение любой хронической патологии организма, перенесенный стресс, повышенные физические нагрузки, злоупотребление алкогольными напитками) стрептоккоки или стафилоккоки начинают проявлять себя.
Образованию фурункула способствует:
- несоблюдение правил личной гигиены;
- вредное производство;
- переохлаждение или перегревание организма;
- болезни желудочно-кишечного тракта;
- несбалансированное питание с недостаточным количеством витаминов, минералов, микроэлементов;
- эндокринные заболевания;
- пониженный иммунитет.
Общее описание
 Абсцесс кожи, фурункул и карбункул — это острое гнойное воспалительное заболевание мягких тканей, представляющее отграниченное скопление гноя в подкожной клетчатке.
Абсцесс кожи, фурункул и карбункул — это острое гнойное воспалительное заболевание мягких тканей, представляющее отграниченное скопление гноя в подкожной клетчатке.
В зависимости от формы гнойника и его распространения выделяют:
- абсцесс — отграниченное скопление гноя без связи с волосяным фолликулом;
- фурункул — острое гнойное воспаление волосяного фолликула;
- карбункул — острое гнойное воспаление нескольких волосяных фолликулов.
Возбудителями заболевания являются микроорганизмы, как правило, стафилококки. Пути попадания инфекции в ткани различны: микротравмы (например, после бритья), ушибы, скопление крови при травмах, являющееся благоприятной средой для размножения бактерий.
Антибиотики при фурункулах для детей
Статистика утверждает, что более 80% детей в нашей стране принимают антибиотики без достаточных на то оснований. Ведь антибиотики обладают массой побочных эффектов, что не самым лучшим образом сказывается на здоровье ребенка. На самом деле, антибиотики при фурункулах для детей считаются целесообразными лишь в 5-10% случаев, да и то только при появлении осложнений фурункулов.
Когда же назначаются антибиотики при фурункулах у детей:
- если существует опасность распространения инфекции (в таких случаях обкалывают фурункул раствором антибиотика);
- если ребенку проводят операцию по вскрытию гнойного очага (после операции назначают общую антибиотикотерапию);
- если процесс не ограничивается одним фурункулом, а развивается обширный фурункулез (используют местное и общее лечение антибиотиками);
- если ребенок самостоятельно пытался вскрыть несозревший фурункул (особенно если он расположен в области лица или на волосистой части головы).
Антибиотик назначается врачом педиатром индивидуально, в зависимости от возраста ребенка, его веса, а также стадии заболевания.
[], []
Вскрытие и обеспечение оттока
Категорически запрещено вскрывать фурункул, когда он еще твердый и небольших размеров. Проводить вскрытие следует, когда образовался некротический стержень, а сам фурункул стал мягким. В исключительном случае, когда длительное время этого не происходит, его вскрывают. Делает это хирург. Фурункулы больших размеров необходимо вскрывать и дренировать, обойтись антибактериальными средствами и компрессами не получится.
Необходимо знать, что компрессы следует применять после вскрытия чирия, а не только, чтобы ускорить его созревания. Такие компрессы ускоряют очищение очага и улучшают отток гноя.
Как развивается фурункул носа?
Для начальной острой стадии заболевания характерно ощущение дискомфорта в зоне преддверия. Появляется боль, которая может быть разной интенсивности – от не слишком сильной до нестерпимой. Нередко боль усиливается в ночной период. Если фурункул почернел в середине, это говорит о том, корень фурункула сформирован.
Характерная симптоматика:
- гиперемия пораженного участка;
- припухлость;
- боль в месте поражения;
- болевые ощущения при надавливании;
- повышение температуры тела (системный симптом).
При лабораторном исследовании крови может быть обнаружена токсемия.
В следующей стадии (гнойный фурункул), если меры приняты не вовремя или лечение было не адекватным, симптоматика усложняется. Диагностируется:
- тромбообразование в зоне угловой вены (внешне напоминает вид утолщенного шнура);
- повышение общей температуры тела до значимых величин;
- увеличение лимфатических узлов;
- отекание век, гиперемия слизистой оболочки глаза, затруднения при движении глазных яблок, боли;
- ухудшение зрения;
- выпучивание глаза.
Если не получить квалифицированную помощь, может наступить отекание зрительных нервов, которое приводит к полному или частичному параличу глазной мышцы.
Принципы диагностики
Как уже упоминалось, лечение СДВГ у детей осложнено еще и тем, что данная патология достаточно трудно диагностируется. Три основных симптома, перечисленных выше, далеко не всегда являются основанием для постановки диагноза. Врач должен длительное время наблюдать за пациентом для оценки его поведения.
Главным условием должно быть несоответствие активности и импульсивности возрасту. Это же касается и неустойчивости внимания. Таким образом, гиперактивность и нарушения внимания не являются поводом для постановки диагноза, но эти проявления подтверждают его правильность. СДВГ диагностируется при наличии 18 других клинических симптомов, при этом должны быть соблюдены такие условия:
- Длительность проявления. Тревожные симптомы должны отмечаться на протяжении большого периода времени (не менее 6 месяцев). Степень их выраженности должна быть достаточно высокой, чтобы можно было говорить о плохой адаптации ребенка;
- Постоянство. Поведение ребенка мало зависит от конкретной сферы деятельности, нарушения адаптации отмечаются практически в каждой из них (минимум 2);
- Выраженность. У ребенка возникают сложности с обучением, несмотря на то, что уровень его интеллекта находится в норме. Проблемы наблюдаются во всех видах деятельности и социальных контактах.
- Симптомы должны возникнуть и ярко проявиться в довольно раннем возрасте (до 7 лет).
- Другие психические расстройства должны быть исключены, то есть клиническая картина должна быть обусловлена только СДВГ, а не протеканием другого заболевания. Единственным исключением могут быть расстройства аутистического спектра, допускается их сочетание с синдромом дефицита внимания.
Основным методом диагностики является наблюдение и сбор информации. Тем не менее должно быть осуществлено и общемедицинское обследование. На этапе диагностики проводятся консультации нейропсихолога, логопеда и дефектолога.
Диагностика СДВГ должна быть дифференцированной. В ходе ее проведения необходимо исключить тревожные расстройства, эндокринные заболевания, нарушения слуха, дисграфию и дислексию, эпилепсию, шизофрению и т.д.
Чирей: симптомы
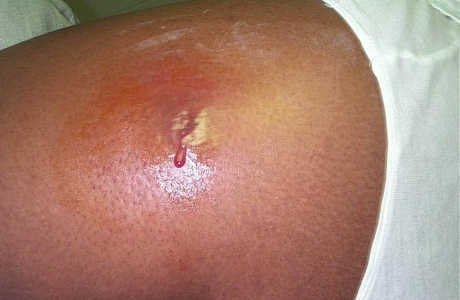
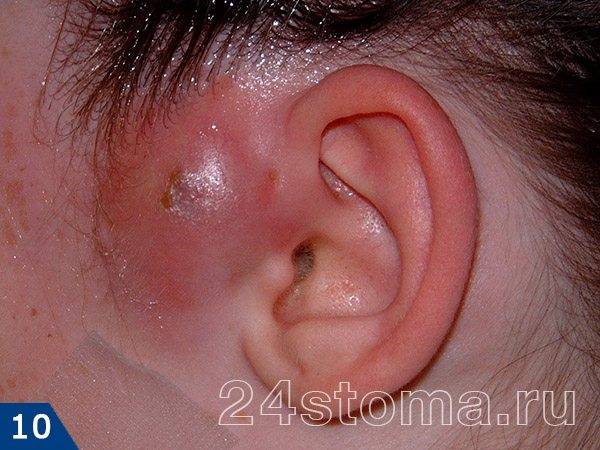
Чирей имеет несколько стадий развития. После инфицирования волосяного фолликула в течение нескольких дней происходит нарастающая инфильтрация тканей (рис.8). В это время внутри чирея еще нет гноя. Очень часто в центре инфильтрата (который выглядит как красный бугорок на поверхности кожи) можно увидеть устье волосяного фолликула с торчащим из него стержнем волоса.
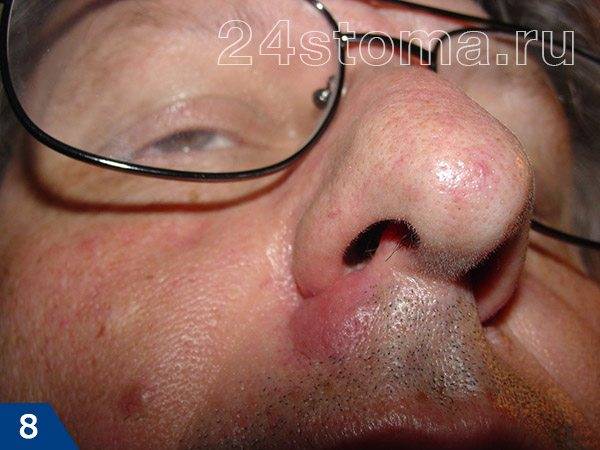
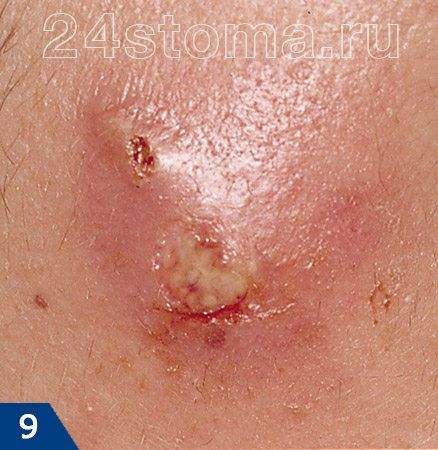
При дотрагивании можно почувствовать, что ткани напряжены и уплотнены, а само касание может быть болезненным. Примерно через 3-4 дня внутри чирея начинает образовываться полость с гноем, а также происходит некроз волосяного фолликула, что приводит к формированию некротического стержня. На поверхности чирея на этом этапе можно увидеть одно или несколько белых или черных точек (рис.9-10).
Постепенно количество гноя в внутри чирея увеличивается, что может привести к его прорыву (гной начнет сочиться через сформировавшееся отверстие). Постепенно начнет выдвигаться и отторгаться некротический стержень чирея. Внешне это выглядит как-будто торчит рог. Если стержень не выпадет сам, то нужно удалить у хирурга.
Общие симптомы – обычно наблюдается умеренная температура тела, редко высокая, иногда она вообще отсутствует (24stoma.ru). Боль обычно носит самопроизвольный характер, имеет слабую интенсивность. Сильная боль может быть в случаях, когда формируется чирей в носу (со стороны слизистой оболочки носовых ходов) или чирей в ухе (когда он формируется в самом слуховом проходе).
Схема постепенного развития чирея от стадии инфильтрации до формирования и отторжения некротического стержня, и выздоровления (рис.11) –

Чирей на лице: особенности течения заболевания
Как правило, такая локализация воспаления приводит к развитию на лице значительных отеков. Это связано с особенностями кровоснабжения лица. Особенно опасно, когда чирей возникает на верхней губе, на/в носу или в области носогубных складок.
Такая локализация чревата развитием тромбофлебита лицевой вены и попаданием инфицированных тромбов в сосудистую систему мозга, что может вызвать угрожающие жизни состояния. Поэтому проводить лечение таких чири стоит только у врача и ни в коем случае не пытаться их выдавить.
Обзор
Нарыв (чирей) — это болезненная припухлость, шишка, узелок, который формируется на фоне покрасневшей и горячей кожи. В центре нарыва образуется гнойник — очаг беловато-желтого цвета, отграниченный от окружающих тканей.
Нарывом или чирьем в просторечие называют гнойные заболевания кожи и мягких тканей: гнойники или абсцессы. Причиной заболевания являются различные гноеродные бактерии, чаще всего стафилококки и стрептококки. Предрасполагающими факторами могут быть:
- травмы и повреждения кожи (при бритье, уколах и порезах загрязненными предметами и др.),
- нарушение правил гигиены,
- снижение защитных сил организма при простуде, хронических заболеваниях.
Причины образования фурункулов –
Перечисленные выше патогенные бактерии попадают в волосяной фолликул через поры в коже (вдоль стержня волоса), а также через участки кожи с поврежденным эпидермисом. В качестве последних могут выступать ссадины, порезы при бритье. Нужно отметить, что большинство из вызывающих образование фурункулов микроорганизмов – всегда присутствуют на нашей коже, но редко приводят к развитию воспалительных заболеваний. Дело в том, что выделяемый на поверхность кожи секрет сальных желез обладает в норме кислым pH, сдерживая развитие бактерий.
Однако в ряде случаев, патогенные бактерии начинают активно размножаться, вызывая развитие воспаления. Это происходит при следующих состояниях –
- при плохой гигиене кожных покровов,
- при щелочном pH секрета сальных желез и пота,
- царапины и ссадины на коже,
- при наличии дерматологических заболеваний – таких как экзема и псориаз (в этом случае кожа становится особенно уязвима для стафилококковой инфекции),
- у пациентов с акне,
- на фоне сахарного диабета, ожирения,
- после перенесенных тяжелых ОРВИ и гриппа,
- при резком переохлаждении/ перегревании,
- авитаминоз, интоксикации, ослабленный иммунитет.
Все вышеперечисленные факторы могут поспособствовать началу развития гнойно-некритического воспаления в устье волосяного фолликула, при этом воспаление будет постепенно распространяться на сальные железы, сосочковый слой дермы. В центре очага воспаления разовьется некроз тканей, который приведет к формированию так называемого «некротического стержня». Со временем некротический стержень прорывает эпидермис и отторгается наружу, а рана заполняется грануляционной тканью с формированием рубца.
Параллельно с образованием некротического стержня происходит абсцедирование фурункула, т.е. формирование полости, заполненной гноем. Внешне это очень похоже на формирование абсцесса. Кстати, не смотря на то, что фурункул и абсцесс внешне очень похожи – первые значительно опаснее. Это связано с тем, что вокруг фурункулов не образуется сплошного демаркационного вала (как при абсцессах), и поэтому инфекция легко проникает в окружающие ткани. Именно поэтому воспаление при фурункулах часто распространяется на поверхностные вены лица – с развитием флебита или тромбофлебита.
Антибиотики при фурункулах под мышкой
Антибиотики при фурункулах под мышкой назначают в зависимости от стадии воспалительного процесса (созревания, вскрытия или заживления).
При неосложненных фурункулах под мышкой системную терапию, как правило, не практикуют. Используют только наружное лечение:
- протирание борным или салициловым спиртовым раствором (2%);
- смазывание чистым ихтиолом;
- смазывание раствором антибиотика в димексиде.
После того, как рана очистилась, применяют присыпки и мази с антибиотиками и сульфаниламидами.
При фурункулах под мышкой нельзя:
- ставить компрессы (как спиртовые, так и с антибиотиком);
- выдавливать фурункул, особенно на начальной стадии.
В некоторых случаях приходится прибегать к пункции гнойника, отсасыванию гнойникового содержимого и введение в полость очага растворов антибиотика, либо стафилококкового бактериофага.
[]






Фурункул у ребенка может быть довольно неприятной проблемой, но не стоит паниковать! Это нарыв, который часто возникает из-за инфекции. Симптомы включают покраснение, отек и болевые ощущения на пораженном участке, будь то попа, голова, нога или рука. Главное – это не допустить, чтобы инфекция распространилась. Лечение обычно включает компрессы, антисептики и, в некоторых случаях, обращение к врачу. Регулярная гигиена и здоровое питание могут помочь предотвратить подобные проблемы в будущем. Главное – следить за качеством ухода за кожей малыша!