SQLITE NOT INSTALLED
Лечим ОРЗ правильно
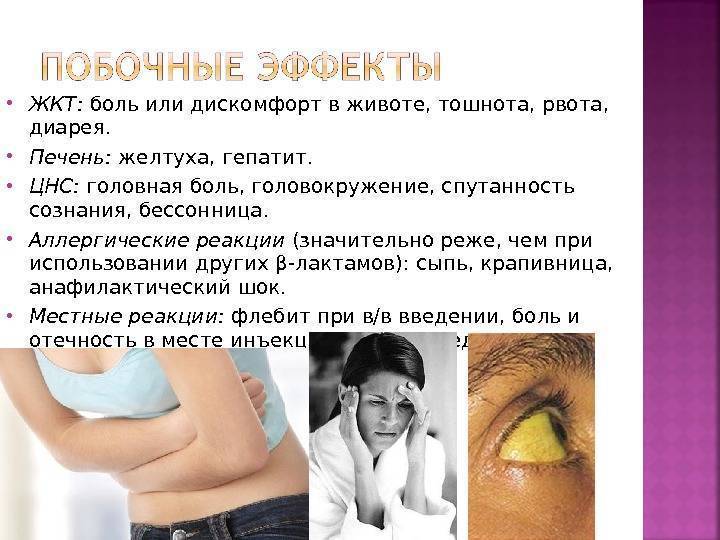
Однократная рвота при ОРЗ у ребенка не требует специальной терапии. При сильной потере жидкости врач может назначить препараты для восполнения водно-солевого баланса. Однако в целом усилия доктора и родителей должны быть направлены на борьбу с возбудителями болезни. В комплексной терапии простудных заболеваний специалисты используют Деринат. Он действует сразу в нескольких направлениях:
- уничтожает вирусы,
- укрепляет клеточный и гуморальный иммунитет,
- восстанавливает поврежденную слизистую носоглотки и не дает микробам проникать через защитный барьер,
- снижает риск присоединения вторичной инфекции.
Мамина забота, правильное питание, выполнение назначений врача и прием препарата Деринат в соответствии с инструкцией помогут ребенку побороть ОРЗ. Заботьтесь о близких и будьте здоровы сами!
Подробнее о препарате читайте на нашем сайте.
Полезные статьи:
Что делать, если у ребенка рвота.
Если у ребенка случилась рвота, прежде всего, необходимо определить, нужно ли срочно вызвать скорую помощь или у родителей есть время, чтобы самим доехать до врача с ребенком.
Тревожные признаки, при появлении которых, необходимо вызвать «Скорую медицинскую помощь»:
- Примесь крови в рвотных массах, или ротные массы цвета «кофейной гущи»,
- У детей первых месяцев жизни примесь желтого или зеленого цвета в рвотных массах
- Рвота на фоне высокой температуры, головной боли, слабости, выраженного снижения активности ребенка
- Рвота, возникающая в течение первых 2 суток после падения ребенка, травмы головы
- Многократная рвота –3-4 раза в течение 2-х часов, особенно у детей первых 3-х лет жизни. У маленьких детей обезвоживание развивается крайне быстро.
- Рвота на фоне сильной боли в животе или внезапно возникшего выраженного беспокойства, резкого крика ребенка.
Принимаем детей с рождения до 18 лет.
Высокая температура
Повышение температуры тела до 39,4⁰C может свидетельствовать о тяжелой бактериальной инфекции. Немедленно позвоните врачу, в каком бы возрасте ни был ваш ребенок. Если ребенку еще не исполнилось 3 месяцев, то немедленно обратиться к врачу нужно при температуре 37,8⁰C, если возраст ребенка от 3 до 6 месяцев – при температуре 38,3⁰C.
В общем, важен не только факт высокой температуры, но и поведение и состояние ребенка при этом. Если вы дали ребенку жаропонижающее (парацетамол), а он час после этого все еще плачет или капризничает или ведет себя необычно (например, никак не может проснуться), следует срочно вызвать врача, даже если температура была не больше 38 градусов. Если же у ребенка температура спала, он оживлен и спокоен, врача можно вызвать в плановом порядке. Тем более если высокая температура держится более 24 часов.
Что делать, если тошнит по утрам
Важно понимать, что регулярная утренняя тошнота — это сигнал о наличии патологии или заболевания и заниматься самолечением крайне не желательно. Обязательно обратитесь на осмотр ко врачу, но если такой возможности в данный момент у Вас нет, есть несколько действенных способов, которые помогут уменьшить или на время избавиться от данной проблемы:
- Медикаменты. Нужно быть очень аккуратным и Вы должны быть уверены в том, что утренняя тошнота, это не причина беременности или заболевание кишечника.
- Напитки из корня имбиря, мяты и лимона. Вы можете сделать настои из данных средств для максимально эффекта, просто добавив их в стакан и залив кипятком, через 15 минут у Вас будет очень эффективное и безопасное (при отсутствии аллергий) средство от утренней тошноты. ВЫ также, можете просто добавить их в горячей чай.
- Лекарственный сбор – если тошнота неотступно мучит по утрам, можно попробовать сбор из мяты, коры дуба и чистотела. Для приготовления напитка берут по 1 ч л листьев мяты, сушеной коры дуба и измельченного чистотела, заливают 0,5 л кипятка и на водяной бане кипят 10 минут. После отвар остужают и процеживают, принимают по 1 ст л 3-5 раз в день перед едой.
- При беременности. Есть небольшие хитрости, которыми Вы можете воспользоваться. Например не вставайте быстро с кровати, употребляйте побольше жидкости. Исключите из своего рациона жирную и тяжелую пищу. Питайтесь небольшими порциями несколько раз в день.
Затрудненное дыхание
Затрудненное дыхание может являться причиной многих заболеваний. Шумное или хриплое дыхание является признаком крупа, астматического приступа или проглоченного инородного тела. Круп – это респираторная болезнь, чаще всего сопровождающаяся лающим кашлем, усиливающимся по ночам. Затруднение дыхания при крупе происходит при вдохе, оно может облегчиться при вдыхании теплых паров воды от сильного душа или прохладного уличного воздуха. Постарайтесь оказать первую помощь и параллельно вызовите врача. Обратиться к врачу следует также при любых симптомах затрудненного дыхания, если оно продолжается более 20-30 минут.
Внезапная боль в паховой области у мальчиков
В первые недели или месяцы жизни малыша в паховой области определяется выпячивание. У мальчиков оно может опускаться в мошонку. При крике, плаче, ходьбе, чихании, позывах на стул припухлость увеличивается в размерах. Однако, в горизонтальном положении выпячивание иногда исчезает и легко и безболезненно вправляется в брюшную полость.
В 20% случаев может возникнуть внезапное ущемление грыжевого содержимого. Это означает, что кишка застряла в паховом канале, кровеносные сосуды изогнулись и перекрылись.
В результате возникают сильные боли, тошнота, рвота, беспокойство ребёнка.
В данном случае показанооперативное лечение в экстренном порядке. Поэтому не теряйте время и вызывайте либо педиатра либо скорую помощь на дом!!!
Лечение гастроэнтерита у детей
Обычно детей со рвотой и поносом можно лечить дома. В большинстве случаев гастроэнтерит (кишечный грипп) проходит через 5—7 дней.
Ухаживая за своим ребенком, примите меры для предотвращения распространения инфекции. Не пускайте ребенка в детский сад или школу в течение по меньшей мере двух суток после последнего эпизода поноса или рвоты.
Диета при гастроэнтерите.
Голодание не поможет быстрее прекратить понос и даже может продлить его. Не рекомендуется пить соки или газированные напитки, так как они могут усилить понос.
Пероральная регидратация. Если у вашего ребенка имеются признаки обезвоживания, помимо вышеуказанных рекомендаций, желательно использовать для отпаивания специальные средства для пероральной регидратации. Обычно они выпускаются в пакетиках и их можно купить в аптеке без рецепта. Растворите порошок в воде, согласно инструкции. Этот раствор помогает восстановить запас соли, глюкозы и других важных минералов, которые ребенок теряет вместе с жидкостью.
Если после того как ребенок выпил раствор, его вырвало, подождите 5–10 минут и дайте ему еще раствора. Пусть он пьет медленно, хороший способ — давать ему ложку раствора каждые несколько минут. Свяжитесь с педиатром, если каждый раз после приема раствора вашего ребенка рвет.
Как правило, рекомендуется давать ребенку раствор для пероральной регидратации каждый раз, когда из него выходит большой объем водянистого стула. Объем раствора будет зависеть от роста и веса ребенка. Проконсультируйтесь, какой объем раствора давать вашему ребенку, с врачом или фармацевтом. Также рекомендуемая дозировка указана в инструкции по применению. Прочитайте подробнее о лечении обезвоживания.
Другие методы лечения гастроэнтерита. Если ваш ребенок испытывает боль и у него повышена температура, дайте ему парацетамол. Маленьким детям может быть проще проглотить парацетамол в жидком виде, чем в таблетках. Детям до 16 лет не следует давать аспирин.
Как правило, средства от рвоты (противорвотные) и поноса при гастроэнтерите детям не рекомендуются , так как они могут иметь побочные эффекты.
Для лечения гастроэнтерита (кишечного гриппа) у детей также обычно не применяются антибиотики, так как в большинстве случаев болезнь имеет вирусную природу. Даже рвота и понос, вызванные бактериальной инфекций обычно проходят без антибиотиков. Самостоятельное использование антибиотиков для лечения легких вариантов гастроэнтерита повышает риск устойчивости микробов к антибиотикам. Лекарства из этой группы принимают только по назначению врача, в тяжелых случаях гастроэнтерита.
Госпитализация, как правило, рекомендуется лишь в случае, если у ребенка есть признаки сильного обезвоживания, в том числе следующие:
- притупление сознания, например, сонливость или невосприимчивость к окружающей обстановке;
- учащенное сердцебиение;
- учащенное дыхание;
- слабый пульс.
Возможные болезни
Чаще всего, утренняя тошнота на голодный желудок, может свидетельствовать о наличии следующих заболеваниях:
- Гастрит (желудочные язвы) — это крайне распространенное заболевание, которое может вызывать не только утреннюю тошноту, но и ряд других, крайне неприятных симптомов. Это происходит из-за воспалительных процессах в 12-перстной кишки. Больного также может мучить: жжение, вздутие желудка во время и после приема пищи, изжогу.
- Воспаление поджелудочной (панкреатит) — тоже характеризуется тошнотой по утрам, а также после приема жирной или жаренной пищи. Данной заболевание легко спутать с гастритом из-за схожести симптомов, но при панкреатите у больного начинаются проблемы со стулом и неприятного, горького привкуса во рту.
- Аппендицит – тошнота скорее всего отойдет на второй план, после того как начнет проявляться нестерпимая боль в правом боку.
- Воспаление желчного пузыря (холецестит) — данное заболевание, также может сопровождаться утренними приступами тошноты. Сопутствующими симптомами являются боль в правом подреберье и избыточное газообразование.
Как бороться с приступами рвоты?
Как вылечить кашель и насморк при ОРЗ, знают многие. Но что делать, если ребенка мучает рвота? Главное — не паниковать и сразу вызвать врача на дом. По результатам осмотра доктор поставит диагноз, определит, чем вызвано ухудшение самочувствия и назначит эффективное лечение.
Важную роль в прекращении рвоты играет правильное питание. Диета больного ребенка должна быть максимально щадящей, чтобы не перегрузить желудок и успокоить раздраженную слизистую. Во время острого периода ОРЗ рекомендуется кормить детей полужидкими рисовой и гречневой кашами, сваренными на воде. Когда приступы рвоты прекратятся, можно включать в рацион:
- кипяченое молоко, разбавленное водой,
- детские творожки,
- натуральные йогурты без добавок и красителей,
- вареные овощи — морковь и брокколи,
- фрукты — бананы и печеные яблоки,
- витаминные напитки — отвар из шиповника, ягодный морс, компот из сухофруктов.
Чтобы не спровоцировать рвоту, нужно исключить из рациона:
- рыбу, мясо и колбасные изделия,
- сладости, хлеб и сдобную выпечку,
- манную, перловую и пшеничную каши,
- полуфабрикаты,
- фрукты и овощи, не прошедшие термическую обработку,
- сливочное и растительные масла,
- газированные напитки.
Важно следить и за соблюдением питьевого режима, т.к. с рвотными массами организм теряет большое количество жидкости
Чтобы избежать обезвоживания, необходимо давать ребенку теплую негазированную воду, отвары из шиповника, кураги, чернослива, сушеных яблок и груш.
Комок в горле: причины дисфагии
Глотание — это сложный процесс, нарушать его могут самые различные факторы. Иногда это возрастные изменения глотательных мышц, которые развиваются у пожилых людей. В старшем возрасте проблемы с глотанием относительно широко распространены. Тем не менее, возрастную дисфагию не следует воспринимать как естественную часть процесса старения. Существуют определенные средства для лечения.
Другой причиной дисфагии могут быть различные хронические заболевания, например, хроническая обструктивная болезнь легких (ХОБЛ). Иногда становится трудно глотать после хирургической операции на голове или шее, что является осложнением лечения. Причинами трудностей при приеме пищи могут быть сухость во рту или язвы во рту.
Ниже описаны наиболее распространенные ситуации, когда возможно появления постоянного чувства комка в горле.
Неврологические причины дисфагии
Слово «неврологический» означает «связанный с нервной системой». Она состоит из головного, спинного мозга и нервов. Поражение нервной системы может нарушать работу нервов, ответственных за процесс глотания, что проявляется трудностями при приеме пищи. Неврологические причины дисфагии включают в себя:
- инсульт;
- болезнь Паркинсона, рассеянный склероз, деменция и болезнь двигательных нейронов;
- опухоль мозга;
- тяжелая миастения — редкое заболевание, вызывающее слабость мышц.
Врожденные заболевания и нарушения развития ребенка
Врожденные заболевания — это болезни, уже имеющиеся при рождении ребенка, нарушения развития — это отклонения в его развитии. Дисфагию могут вызывать следующие из них:
- нарушения обучаемости — когда ребенку сложно учиться, усваивать новую информацию и общаться с другими людьми;
- детский церебральный паралич (ДЦП) — группа неврологических заболеваний, нарушающих движение и координацию ребенка;
- расщелина губы и нёба — распространенный врожденный порок развития — «заячья губа» или «волчья пасть».
Непроходимость (обструкция) глотки и пищевода
Заболевания, вызывающие обструкцию (непроходимость) глотки, гортани или сужение пищевода, могут затруднять глотание. Некоторые причины обструкции:
- рак полости рта или горла, например, рак гортани или пищевода — после успешного лечения рака обструкция проходит;
- лучевая терапия — метод уничтожения раковых клеток с помощью радиоактивного излучения, после чего могут оставаться рубцы, сужающие просвет гортани или пищевода;
- гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — заболевание, при котором происходит затекание желудочного сока из желудка в пищевод, что вызывает образование рубцов, которые суживают просвет пищевода;
- инфекционные заболевания, такие как туберкулез или кандидоз, которые вызывают воспаление пищевода (эзофагит).
Болезни мышц как причина дисфагии
Дисфагию могут вызывать любые заболевания, поражающие мышцы, проталкивающие пищу по пищеводу в желудок, однако такие болезни встречаются редко. С нарушением глотания связаны:
Комок в горле: диагностика дисфагии
Если становится трудно глотать слюну или пищу, необходимо обратиться к терапевту или педиатру (с ребенком). Врач проведет первичный осмотр и может направить вас к специалисту для дополнительных обследований и лечения. Цель обследований — определить, вызвана ли дисфагия проблемами в области рта, горла, или причина трудностей при глотании кроется в области пищевода.
Врач спросит вас о следующем:
- как долго наблюдается дисфагия;
- вам трудно глотать постоянно, или жалобы возникают периодически;
- трудности бывают при проглатывании твердой пищи, жидкой или того и другого;
- потеряли ли вы в весе.
Ниже описаны возможные виды обследований.
Тест с проглатыванием воды позволит сформировать первоначальное представление о глотательной способности пациента. Выдается 150 мл воды, которую нужно выпить как можно быстрее. Специалист засечет время и количество глотков, за которые вода будет выпита. Вместо воды могут попросить съесть йогурт или фрукт.
Видеофлюроскопия — рентгеноскопическое исследование акта глотания с помощью бария. Это одна из наиболее точных диагностических процедур для оценки глотательной способности. Исследование глотания с помощью бариевой взвеси зачастую позволяет выявить непроходимость пищевода.
Человек садится перед рентгеновским аппаратом. Затем его просят проглатывать различные продукты и напитки, смешанные со специальной нетоксичной жидкостью под названием бариевая взвесь. Барий — контраст, который будет светиться в рентгеновских лучах. Аппарат непрерывно записывает движущееся изображение на видео, позволяя подробно изучить процесс глотания.
Исследование занимает около 30 минут. После него можно есть и пить как обычно, но может потребоваться больше воды, чтобы вымыть барий из организма. Иногда после исследования слегка тошнит. Также барий вызывает запор. Кроме того, в течение нескольких следующих дней стул может быть белым, пока барий не выйдет из организма полностью. Перед процедурой можно есть и пить как обычно.
Манометрия — это исследование, позволяющее оценить работу пищевода. Для этого через нос в пищевод водится тонкая трубка (катетер) с датчиками давления, которые измеряют давление внутри пищевода при глотании. Это поможет определить, нормально ли работает пищевод.
Суточное мониторирование рН заключается в измерении кислотности в желудке и пищеводе на протяжении суток с помощью катетера, введенного через нос. Это позволяет определить, сколько кислоты затекает в пищевод из желудка, и может помочь в диагностике причины дисфагии.
Диагностическую гастроскопию также называют диагностической эндоскопией желудка или эзофагогастродуоденоскопией (ФГДС, ФГС, ЭФГДС). Это осмотр внутренних органов при помощи эндоскопа. Эндоскоп — это длинная тонкая гибкая трубка с источником света и видеокамерой на одном конце. Он вводится в пищевод по горлу и передает полученное изображения на монитор. ФГС позволяет исключить раковые новообразования или рубцы на слизистой, сформировавшиеся из-за гастроэзофагеальной рефлюксной болезни (ГЭРБ). Эндоскопия также может проводиться для лечения, например, чтобы растянуть пищевод при помощи надувного баллона или бужа (тонкого гибкого медицинского инструмента). Также в ходе процедуры может быть установлен стент — расширитель.
Рвота
Если у ребенка началась рвота, прежде чем дать ему что-нибудь попить, необходимо сделать паузу приблизительно на 30-40 минут. Затем дать ребёнку несколько мелких глотков простой чистой воды: кипяченой, отфильтрованной или минеральной без газа. При возможности сходите в аптеку и приобретите какой-либо солевой раствор (Гастролит, Регидрон, Хумана-электролит). Если рвота не повторилась через 15 минут после этого, продолжайте по частям давать воду каждые 15 минут. Не давайте ребенку есть еще приблизительно 4 часа. Если рвота не прекратилась, у ребенка может произойти чрезмерное обезвоживание. Поэтому в таком случае обязательно вызовите педиатра.
Если рвота не прекращается более 24 часов, и особенно если она не сопровождается поносом, необходимо вызвать скорую помощь. Рвота и повышение температуры при отсутствии диареи могут являться признаками многих опасных болезней: аппендицита, стрептококковой ангины или инфекции мочевых путей. Если в рвоте содержатся следы крови или слизи, или рвотная масса зеленоватого цвета, это может свидетельствовать о повреждении или непроходимости кишечника и требует неотложную медицинскую помощь.
Активированный уголь или ромашка помогут?
Такие адсорбенты, как активированный уголь, не обладают прямым противорвотным действием, однако благодаря своим свойствам они адсорбируют находящиеся в просвете желудочно-кишечного тракта бактерии и вирусы и могут помогать при кишечных инфекциях, пищевых отравлениях.
Для устранения тошноты и рвоты при самолечении часто применяют растительные средства — имбирь, ромашку, мяту
Важно помнить, что фитопрепараты — это тоже лекарства, и употребление их в больших количествах небезопасно. Кроме того, не все из них проходили клинические исследования
Цветки ромашки аптечной, корень имбиря можно использовать в качестве немедикаментозного варианта лечения, они имеют некоторые положительные эффекты при тошноте и рвоте. Согласно рекомендациям ВОЗ, имбирь и ромашка могут использоваться при токсикозе беременных. Однако при их применении следует проконсультироваться с акушером-гинекологом.
Боль в мышцах после сна
Данная разновидность болевых ощущений (миофасциальный болевой синдром) с точки зрения анатомии и физиологии объясняется тем, что при спазме мышц происходит реакция имеющихся в них особых сверхчувствительных «курковых» (или триггерных) точек — уплотнений мышечной ткани диаметром несколько миллиметров. Такие точки с повышенной раздражимостью есть во многих мышцах. Именно поэтому утренняя миофасциальная боль – при малейшем растяжении мышцы во время каких-то движений — воспринимается как боль в теле после сна.
Исследования показали, что боль в самой мышце, а также в прилегающих зонах вызывается длительным мышечным перенапряжением, которое и запускает механизм формирования триггерных точек. А длительное перенапряжение мышц происходит во время вынужденного длительного пребывания в одном положении — при неправильной позе за письменным столом, перед компьютером, за рулем автомобиля. Провоцирует появление боли в мышцах их переохлаждение.
Методы лечения разных видов рвоты при раке, оказание первой помощи
Немалого успеха онкология достигла в лечении химиотерапевтической рвоты, несмотря на неполное понимание механизма действия антиэметиков. Разработаны не только стандартные схемы профилактики и лечения, но и основные принципы приёма противорвотных лекарств:
- заблаговременное прогнозирование интенсивности осложнения и индивидуальный подбор комбинации антиэметиков;
- начало приёма не при развитии осложнения, а загодя и строго по часам;
- преимущество внутривенных и ректальных форм перед принимаемыми через рот — перорально;
- добавление транквилизаторов при нервозности;
- введение в схему защищающих слизистую оболочку лекарства группы ИПП;
- адекватное содержание в крови микроэлементов и достаточный объём циркулирующей плазмы поддерживаются внутривенными капельницами.
При рвоте минимальна вероятность заброса желудочного содержимого в дыхательные пути у больного в сознании. Если пациент без сознания, что возможно в терминальной стадии рака, особенно при метастазах в головной мозг или печень, голову поворачивают набок, стараясь наклонить её пониже.
Рвотный позыв прервать невозможно, вмешательство в процесс ухудшит его течение и вызовет раздражение больного. По окончании рвоты желательно прополоскать рот, на протяжении дня восполнять утраченную жидкость питьем прохладной воды с электролитами — регидрон и только небольшими глотками.
Во всех случаях развития рвотной реакции необходимо назначение противорвотных препаратов, первоначально эффективная комбинация не гарантирует постоянства результата, актуальны постоянный контроль состояния и регулярная корректировка схемы.
Борьба с тошнотой и профилактика рвоты — динамический процесс с индивидуальными особенностями, требующий регулярной и даже постоянной помощи специалиста. В нашей Клинике пациентам помогают пережить сложный период без значимых потерь.
Как облегчить состояние ребенка с больным горлом при простуде?
Вот несколько способов сделать состояние ребенка более комфортным:
- Сделайте ребенку вкусное питье, поставьте чашку у кровати, чтобы он мог попить тогда, когда ему хочется. Оптимально – морс, чай с малиной. Питье лучше делать не сладкое, а чуть подкисленное, чтобы ребенку еще больше хотелось пить и вам не пришлось его уговаривать.
- Ребенок может отказываться от питья, это нормально. Вы должны мягко настаивать, предложите пить через соломинку, если так ему легче. Можно предложить ребенку пить маленькими глоточками.
- Ни в коем случае не вливайте жидкость силком! У детей до 3 лет это может быть опасным для жизни.
- Соблюдайте принцип «раздраженного не раздражают»! при больном горле не давайте ребенку сильно соленую, острую, ярко кислую пищу (например, апельсиновый сок), или пищу с мелкими острыми крошками (например, картофельные чипсы, рассыпчатое печенье).
- Почему не стоит употреблять сильно сладкие напитки, варенье или сиропы: микроорганизмы, живущие в горле, тоже очень любят сладкое! Сахар в чистом виде может затянуть лечение и спровоцировать дополнительное размножение микробов на миндалинах и мягком небе.
- Используйте увлажнитель воздуха, чтобы сохранить носоглотку ребенка увлажненной