SQLITE NOT INSTALLED
2.Причины стеатопанкреатита
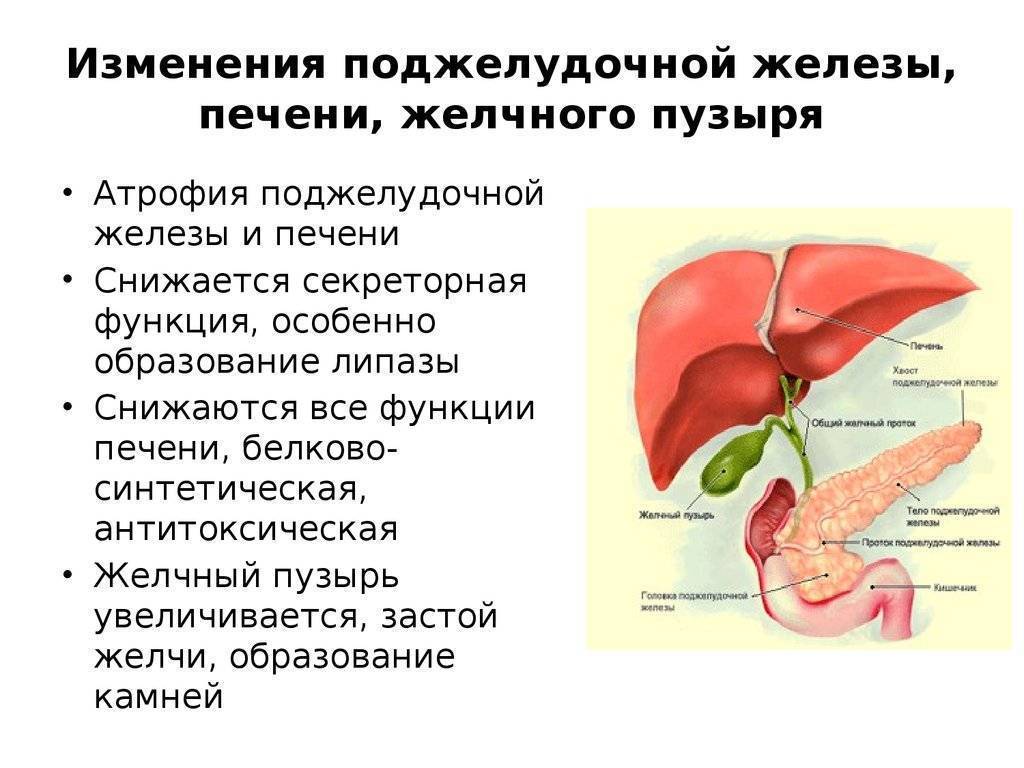
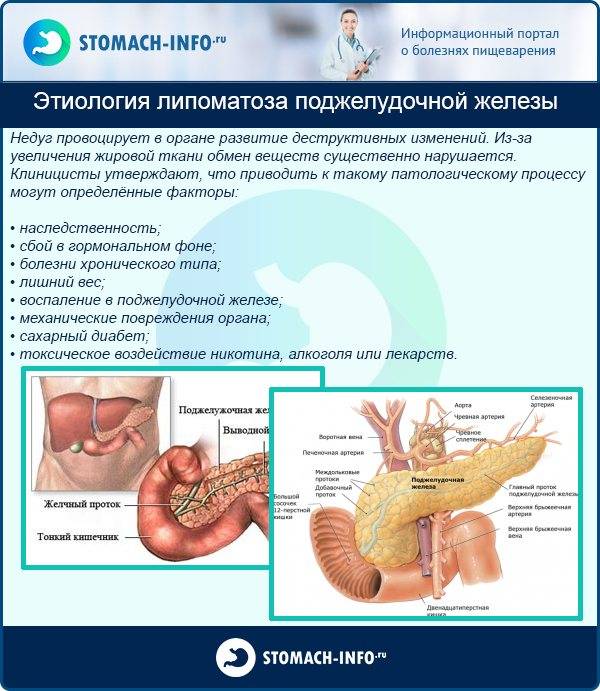
Потенциально опасные факторы, угрожающие липоматозом поджелудочной железы, условно делятся на две группы: токсические и метаболистические.
Токсическое воздействие, особенно длительное, приводит к разрушению здоровых клеток поджелудочной железы. Для сохранения объема и поддержания геометрии органа включается механизм замещения их на жировую ткань. Разрастание жировых прослоек в толще способных нормально функционировать клеток отражается на деятельности всего органа, который постепенно утрачивает функциональную состоятельность.
Наиболее распространённые факторы токсического воздействия на панкреас:
- длительная никотиновая интоксикация;
- систематическое употребление алкоголя;
- приём некоторых медикаментов, нагружающих поджелудочную железу.
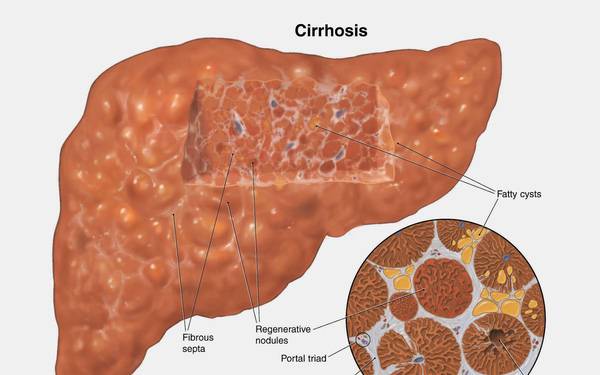
Метаболистические факторы в своём большинстве могут быть контролируемы и корректируемы. Это избыточный вес, диета, режим приёма пищи, сбалансированность питания, физическая активность. К разряду не зависящих от человека факторов, связанных с метаболизмом, можно отнести хронические заболевания ЖКТ и печени, сахарный диабет. Стеатопанкреатит может развиться вторично на их фоне.
В последнее время к факторам риска также стали относить увлечение голоданием и экстремальными диетами. Резкие перепады объёмов поступающей пищи стимулируют процессы жиронакопления в органах и тканях при наступлении благоприятных для этого условий.
Некоторые типы медицинской помощи также могут спровоцировать стеатоз (например, перентеральное питание), однако в большинстве случаев, когда назначается внутривенное питание, альтернативы ему не существует.
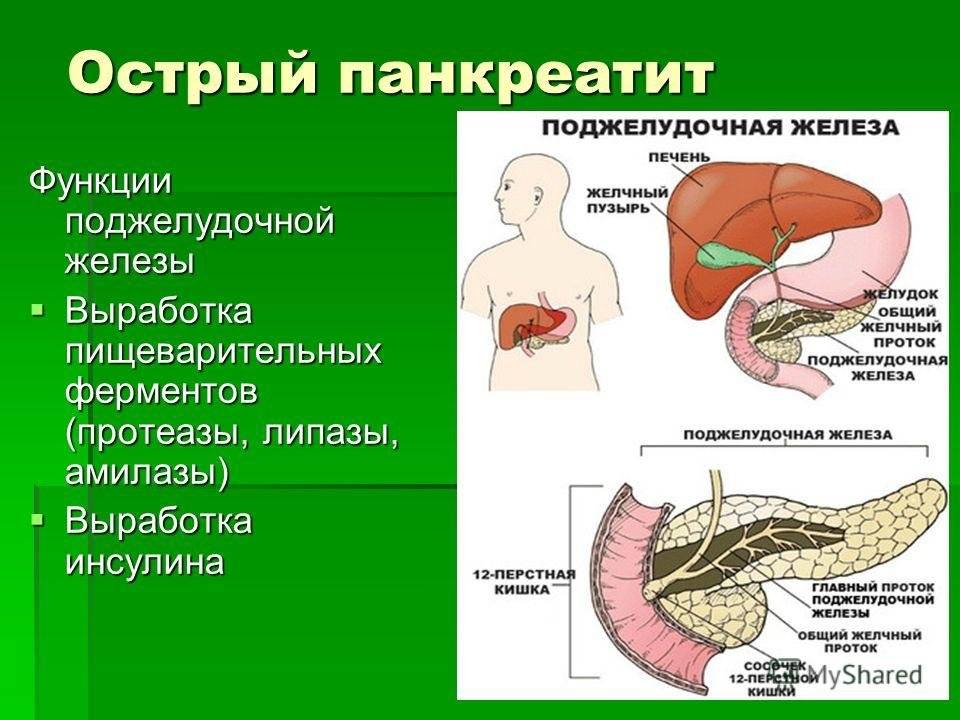
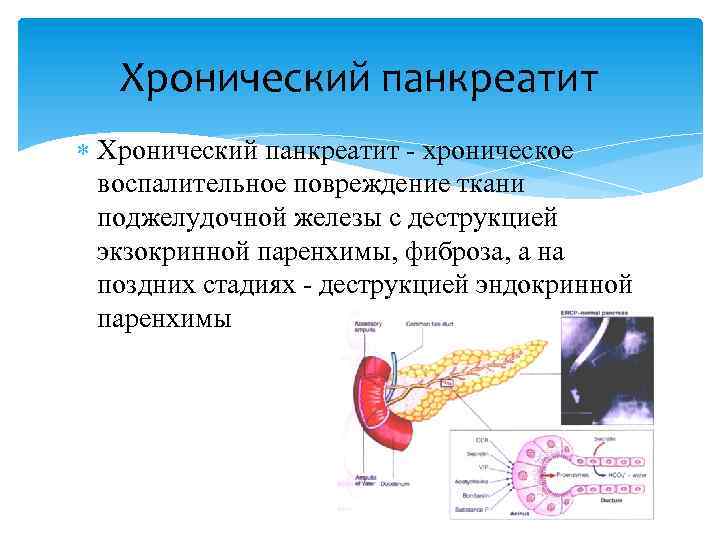
С острым панкреатитом разобрались. А хронический?
Если токсическое воздействие на поджелудочную железу не прекращается (например, человек продолжает злоупотреблять выпивкой) или орган был очень сильно поврежден при первом (остром) эпизоде панкреатита, боль возобновляется вновь и вновь.
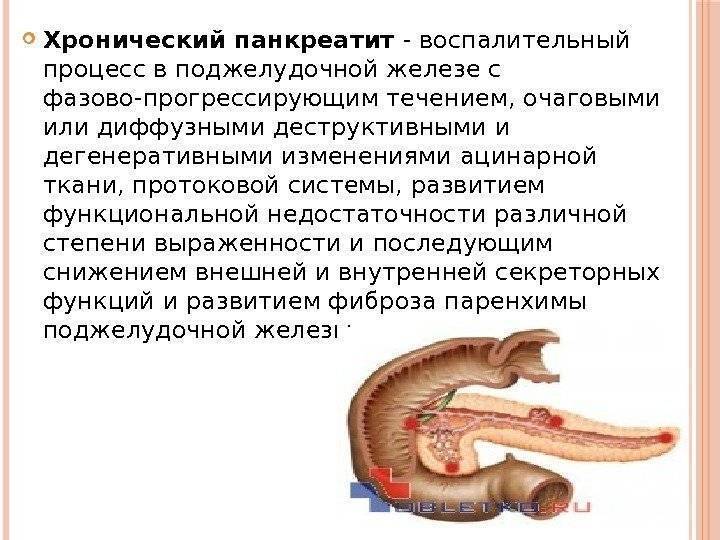
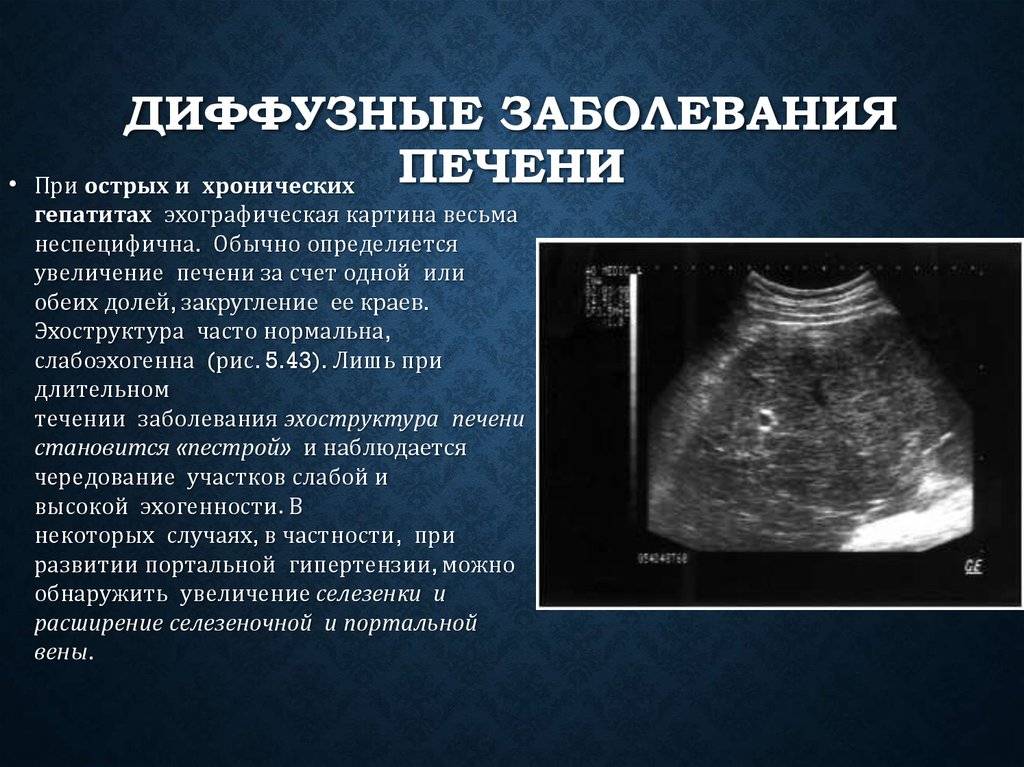
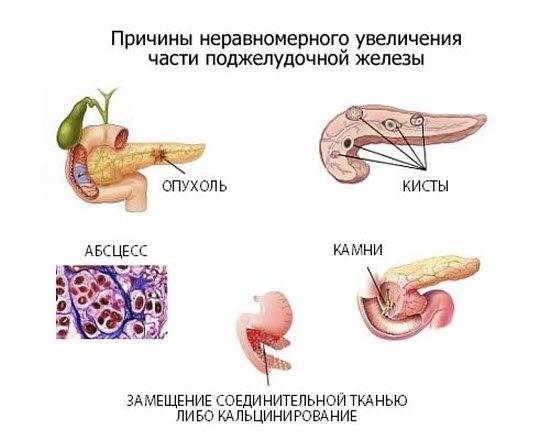
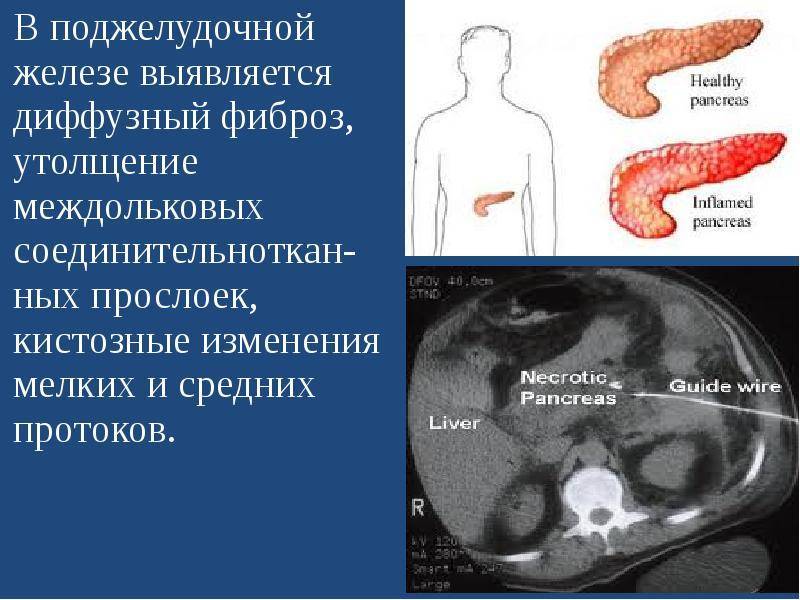
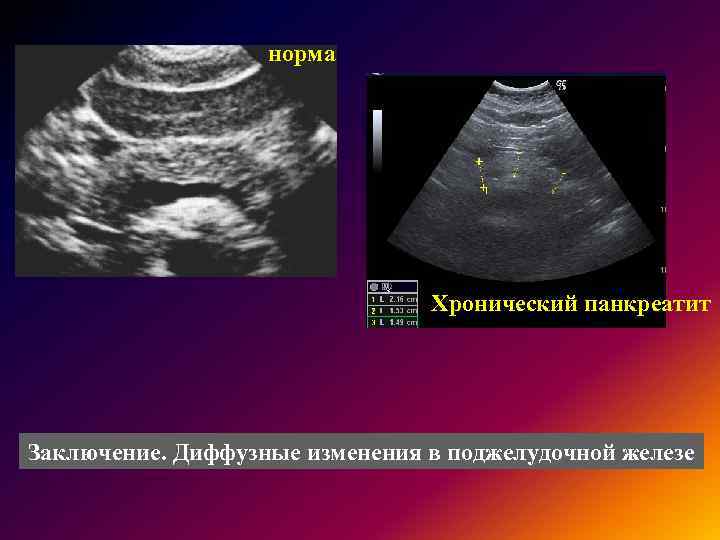
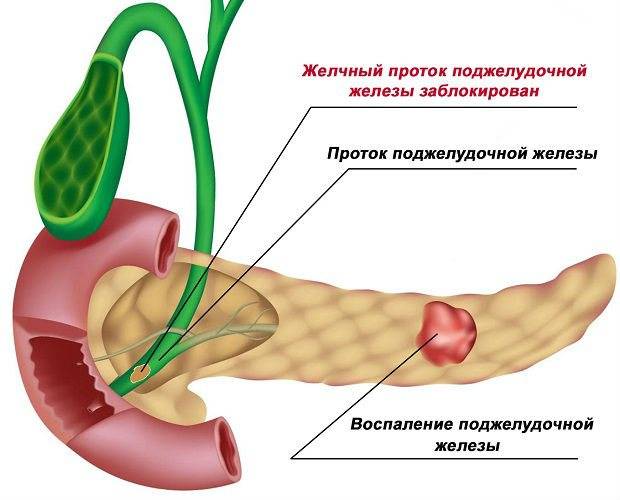
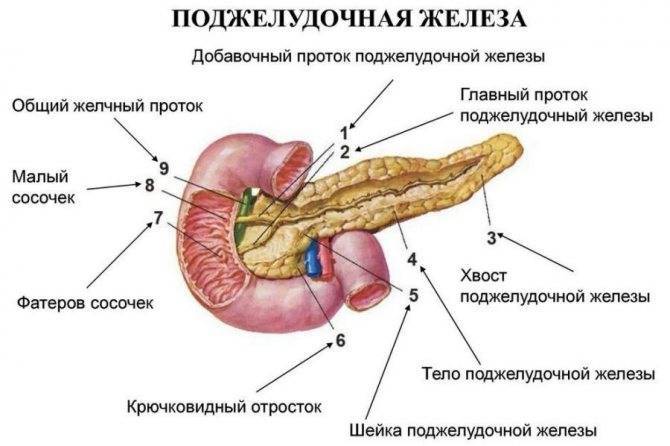
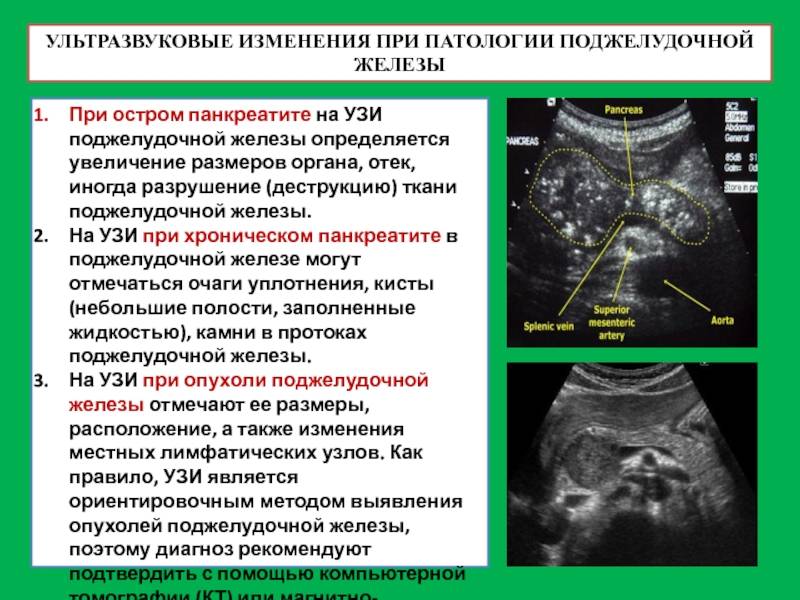
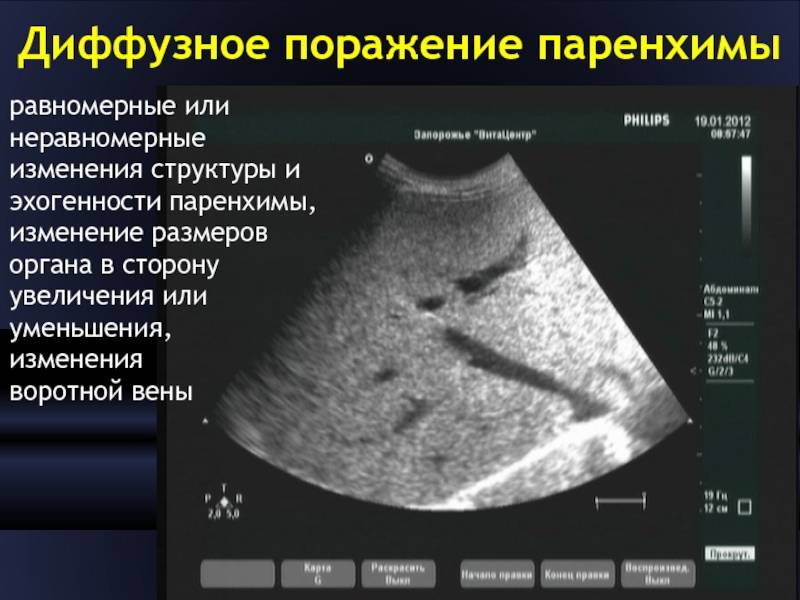
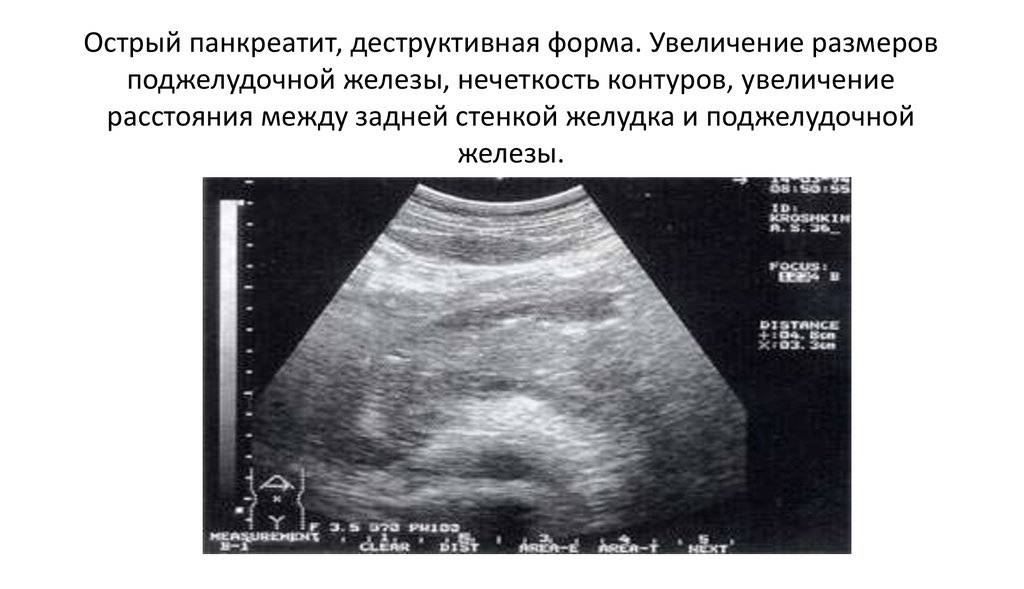
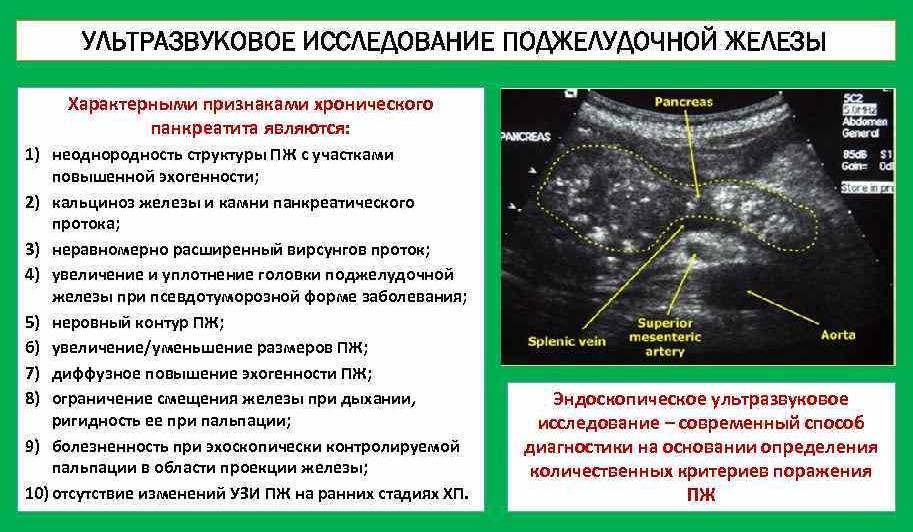
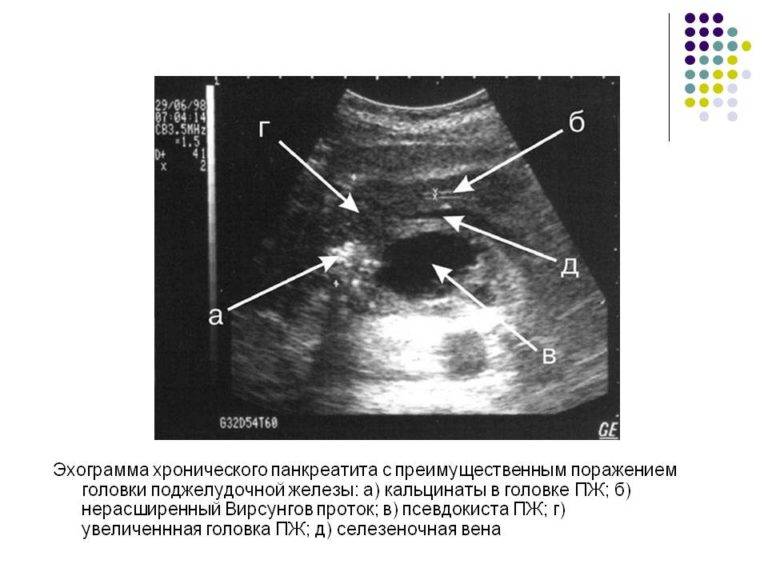
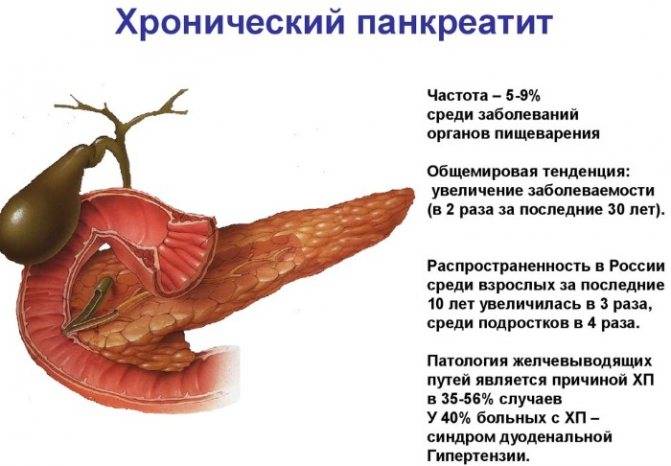
При обострениях хронического панкреатита анализы крови могут оставаться нормальными. Зато со временем могут появляться внешние признаки, которые врачи обнаруживают, обследуя поджелудочную железу при помощи ультразвука (УЗИ), рентгена (КТ, или компьютерная томография) или магнитно-резонансного исследования (МРТ). Это сужения протоков поджелудочной железы, появление в ней уплотнений — кальцинатов, а также возникновение кист — пузырьков с жидкостью на месте погибшей ткани
Обследование при подозрении на хронический панкреатит проводят ещё с одной важной целью — не пропустить рак поджелудочной железы, который может вначале сопровождаться теми же симптомами.
При постоянно возобновляющемся воспалении поджелудочной железы со временем нарушается ее функция — выделение ферментов, переваривающих пищу. В результате человека беспокоит постоянное вздутие живота, диарея, а стул становится жирным (например, плохо смывается с унитаза). Это состояние — внешнесекреторную недостаточность — удобнее всего выявить, определяя содержание панкреатической эластазы (фермента поджелудочной железы) в стуле.
Диета в комплексной терапии нарушений
На протяжении лечебного процесса нужно придерживаться назначенной диеты. В течение первых двух-трёх дней, по назначению врача, запрещена любая пища: так создается функциональный покой для поджелудочной железы. Разрешается пить щелочную минеральную воду без газа, некрепко заваренный чай, компот, кисель. Объем жидкости в эти дни также определяет врач, учитывая состояние ребенка.

Следующие шесть дней диета расширяется: добавляется перетертая теплая пища маленькими порциями 5–6 раз в день.
В дальнейшем список разрешенных продуктов увеличивается, но их по-прежнему нужно термически обрабатывать.
Хронический панкреатит у детей
Подрастая, ребенок может обрести вредные пищевые привычки. Пристрастие к сладкому и газированным напиткам способствуют развитию хронического панкреатита. Сказывается также неравномерный режим питания, который, к сожалению, типичен для большинства школьников. Среди причин хронического панкреатита у детей также значатся кишечные паразиты (глисты), отравления, травмы и инфекционные заболевания.
Хронический панкреатит обнаруживается только в момент обострения, между обострениями проявлений заболевания нет. Спровоцировать обострение может прием вредной пищи, лекарств (особенно при самолечении), болезнь.
Симптомы хронического панкреатита в период обострения:
- боль. У маленьких детей боль распространяется по всему животу или концентрируется возле пупка. У детей старшего возраста боль сосредотачивается в верхней части живота и может отдавать в спину;
- тошнота и рвота (более часто наблюдаются у детей старшего возраста);
- снижение аппетита;
- нарушения стула (понос и запор могут чередоваться);
- общее плохое самочувствие, плаксивость, быстрая утомляемость, сонливость.
Профилактические мероприятия
В периоды между острыми приступами, рекомендуют соблюдать строгую диету. Исключить из рациона все вредные продукты. Предупредите учителей, воспитателей в детском саду, врачей о том, что ребенку нельзя есть определенные продукты. Желательно предоставить список того, что разрешено употреблять в пищу или меню. Предупредите медицинских сотрудников в садах и школах о том, что у вашего ребенка присутствует такое заболевание. Обязательно проконтролируйте наличие диагноза и информации о диете в медицинской карте ребенка.

Знаменитый детский доктор Е
Комаровский советует помнить, что важно не перекармливать малыша. Многие проблемы с поджелудочной железой возникают вследствие избыточного поступления пищи
У ребенка должно оставаться легкое чувство голода. Лучше увеличить количество кормлений до шести в день, при этом порции пропорционально уменьшить. Переедание главный враг вашего ребенка. Старайтесь не злоупотреблять сладкими и мучными изделиями. Помимо того, что они вредны для фигуры, пагубное влияние оказывают и на работу поджелудочной железы.
Лечение – верный путь к выздоровлению
Если ваш ребенок приобрел такое заболевание, обязательно пройдите весь комплекс исследований. Никогда не начинайте терапию самостоятельно. Это может принести вред малышу и ухудшить течение заболевания. Возможно, появление заболевания говорит о наличии комплексной проблемы в организме. А реактивное увеличение поджелудочной железы является следствием сбоя в работе всего организма. Устранение очага сбоя приведет к скорейшему выздоровлению. Ни в коем случае не бросайте лечение, если ребенок почувствовал первые признаки облегчения. Не боритесь только с симптомами. Брошенное на полпути лечение не принесет никаких результатов и вскоре болезнь вернется. Если ребенок не получает должного лечения и не выполняет профилактические мероприятия, это приведет к опасным последствиям. Реактивные изменения способствуют разрушению тканей из-за застоя ферментов. Со временем начнется сахарный диабет. В худшем случае дойдет до хирургического вмешательства, в ходе которого орган частично удаляется.
Также советуем просмотреть: Пятна на коже при болезнях в поджелудочной: причины и методы лечения
Врачи, которые неоднократно сталкиваются с болезнями подобного рода, отмечают, что обеспечение режима и правильного питания – залог крепкого здоровья ребенка. Исключая запрещенные продукты не думайте, что вы обделяете свое чадо. Наоборот, тем самым вы облегчаете его состояние и ограждаете от того вреда, который они нанесут ребенку. Конечно, полезная еда часто бывает невкусной, но это дело привычки. В будущем ребенок будет, с удовольствием есть все приготовленные вами блюда.
Психологический аспект
Важно научится общаться с ребенком. Не отстраняйте его от участия в делах, касательно его здоровья
Ваша задача просвещать его на этот счет. Не нужно считать, что он слишком мал и ничего не поймет, только если это не грудничок. Разговаривайте с ним, объясните, что с ним происходит и как с этим бороться. Что ему нужно делать для того, чтобы всегда себя хорошо чувствовать. Чтобы не было скандалов из-за отказа купить сладкое, объясните ребенку, для чего нужна диета. Не идите у ребенка на поводу. Четко придерживайтесь режима и диеты и выполняйте все назначения врача. Проводите с ребенком разъяснительные беседы.
Для предупреждения развития болезни проходите ежегодные медицинские осмотры. Если чувствуете какие-то изменения в поведении ребенка или его самочувствии, обязательно покажите его врачу. Внимательно относитесь к жалобам, о которых рассказывает вам ребенок. Придерживаясь рекомендации, которые были описаны выше можно добиться длительного положительного эффекта и в течение долгого времени не вспоминать о реактивных изменениях в поджелудочной железе у ребенка. Вы сможете самостоятельно оказать ему первую помощь.
Диагностика
При подозрении на тимому пациента обследуют эндокринолог, хирург, онколог. Главная роль принадлежит методам визуализации. Это:
- цифровая рентгенография органов грудной клетки. Высококачественное рентгеновское изображение доступно дополнительной цифровой обработке и выделению особо важных деталей;
- компьютерная томография с возможностью трехмерной реконструкции органов средостения, тимомы и их топографо-анатомических взаимоотношений. Такая возможность очень важна для планирования операции по удалению опухоли;
- магнитно-резонансная томография. Послойное изучение мельчайших особенностей структуры опухоли вилочковой железы дает представление не только о ее взаимоотношениях с другими органами средостения, но и о доброкачественном или злокачественном характере, степени распространения и вовлечения окружающих тканей – обо всем, что имеет значение для прогноза и планирования терапии;
- медиастиноскопия – осмотр полости средостения с помощью медиастиноскопа (оптического эндоскопического инструмента, позволяющего также выполнить биопсию новообразования);
- биопсия регионарных лимфоузлов;
- гистологический и цитогенетический анализы образцов тканей, полученных в ходе биопсии;
- электромиографическое исследование при подозрении на симптоматическую миастению;
- лабораторная диагностика на онкомаркеры иммунных клеток.
Основным методом лечения тимомы является хирургическое удаление опухоли, причем операция делается в максимально короткие сроки после установления диагноза, так как компрессия органов средостения даже доброкачественной опухолью представляет угрозу для жизни.
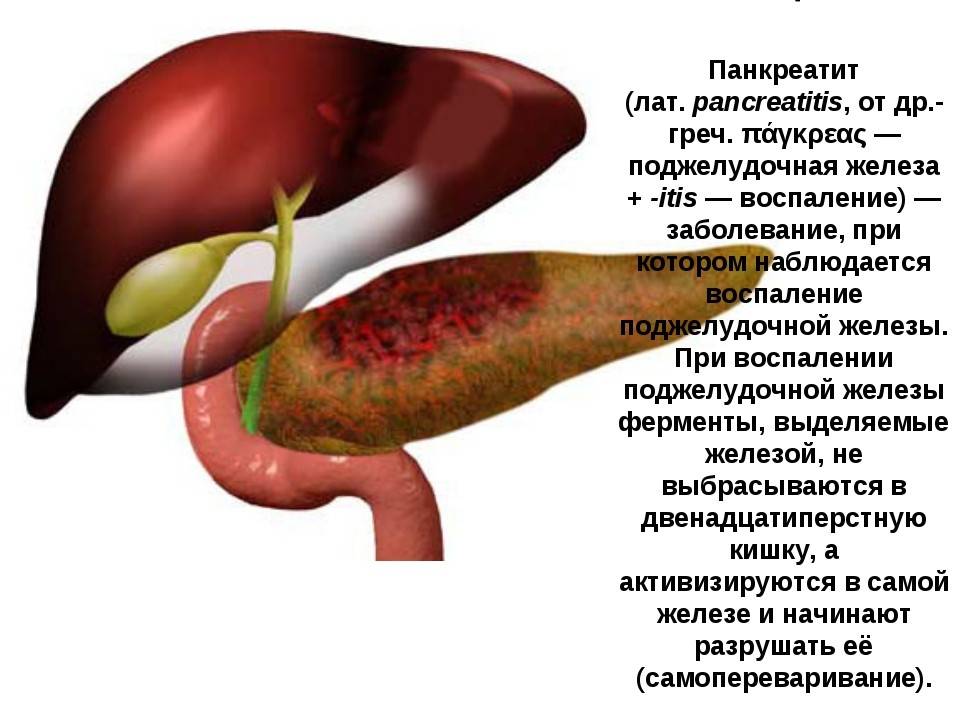
1.Что такое стеатопанкреатит
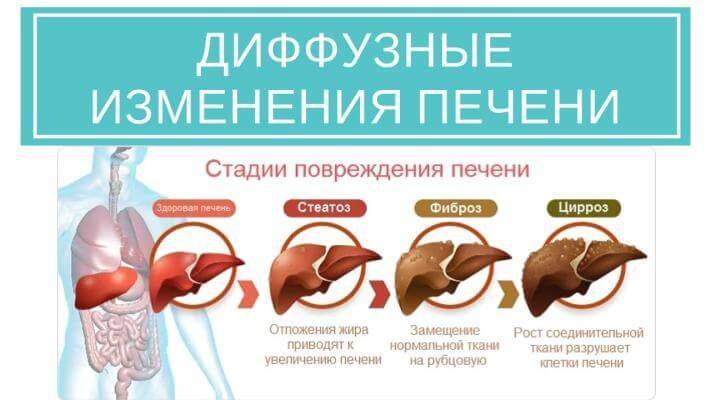
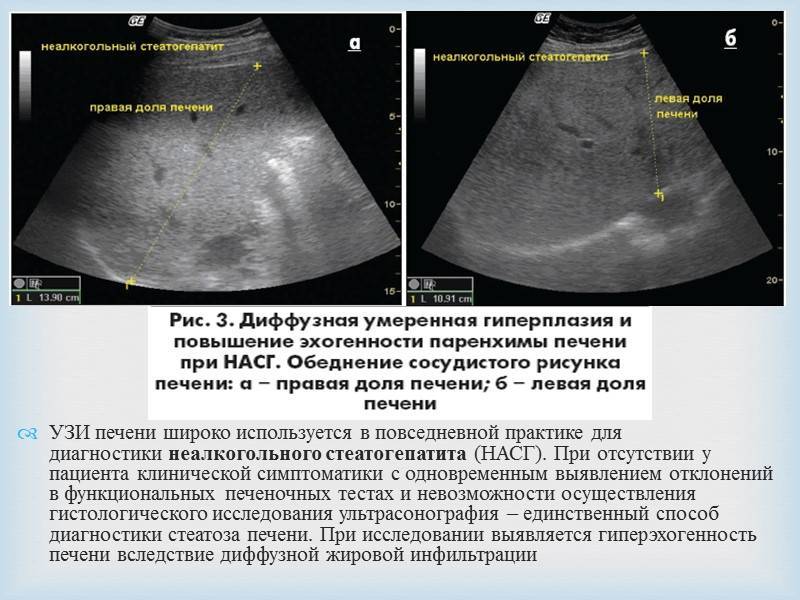
Стеатопанкреатит – заболевание, вызванное заменой жировыми клетками тканей поджелудочной железы. Данная патология относится к гастроэнтерологическому профилю, однако является одним из немногих заболеваний, связанных по большей мере с образом жизни человека. В отличие от обусловленных наследственностью, инфекциями и иными неотвратимыми факторами болезней, стеатоза поджелудочной железы можно избежать, если отказаться от вредных привычек, переедания, малоподвижного образа жизни и жиросодержащей диеты.
Коварство стеатопанкреатита в том, что он длительное время может протекать бессимптомно, а в конечном итоге привести к внезапному обострению – дисфункции поджелудочной железы.
В группе наибольшего риска по стеатопанкреатиту мужчины в зрелом и пожилом возрасте, поскольку к этому моменту многие из них длительное время употребляли никотин и алкоголь, имели погрешности в диете, переедали. Действие панкреатогенных факторов у женщин ниже, однако, после 60 лет риск развития у них стеатоза также возрастает.
Симптомы и признаки детского панкреатита
В зависимости от вида панкреатита у детей могут проявляться разные симптомы болезни. Если это острая или реактивная форма – ее характерными признаками будут являться:
- повышенная раздражительность;
- тошнота и рвота;
- появление на языке белого налета;
- диарея;
- сухость в полости рта;
- повышение температуры тела до уровня 37 градусов и выше.
Болезненный синдром такого же свойства проявляется и при хронической форме панкреатита, а дополнительными признаками являются нарушения функций кишечника (запор или диарея), снижение веса, потеря аппетита и быстрая утомляемость.
Детям с панкреатитом показано употребление в пищу продуктов, в которых содержится минимальное количество углеводов и жиров, а также блюд и продуктов, которые легко усваиваются и обладают низкими показателями энергетической ценности.
Предпочтительно давать таким детям вареную или приготовленную на пару пищу, а также любые супы или каши. Жирные и жареные блюда должны быть полностью исключены из рациона, а порции необходимо давать небольшие, но чаще, чем обычно (до шести раз в день).
Также важно увеличить потребление воды и напитков: в день ребенку необходимо выпивать 1,5-2 литра жидкости. Любые газированные и синтетические напитки, а также какао и кофе исключаются
Лучше давать детям натуральные соки или чай с лимоном. Количество соли при этом необходимо снизить: в день ее можно употреблять не более 8 граммов.
Основу рациона должны составлять следующие продукты и блюда:
- любые каши на молоке;
- супы с картофелем, макаронными изделиями, крупами и морковью;
- яйца в любом виде кроме яичницы и в количестве не более одного яйца в сутки;
- отварные или приготовленные на пару овощи.
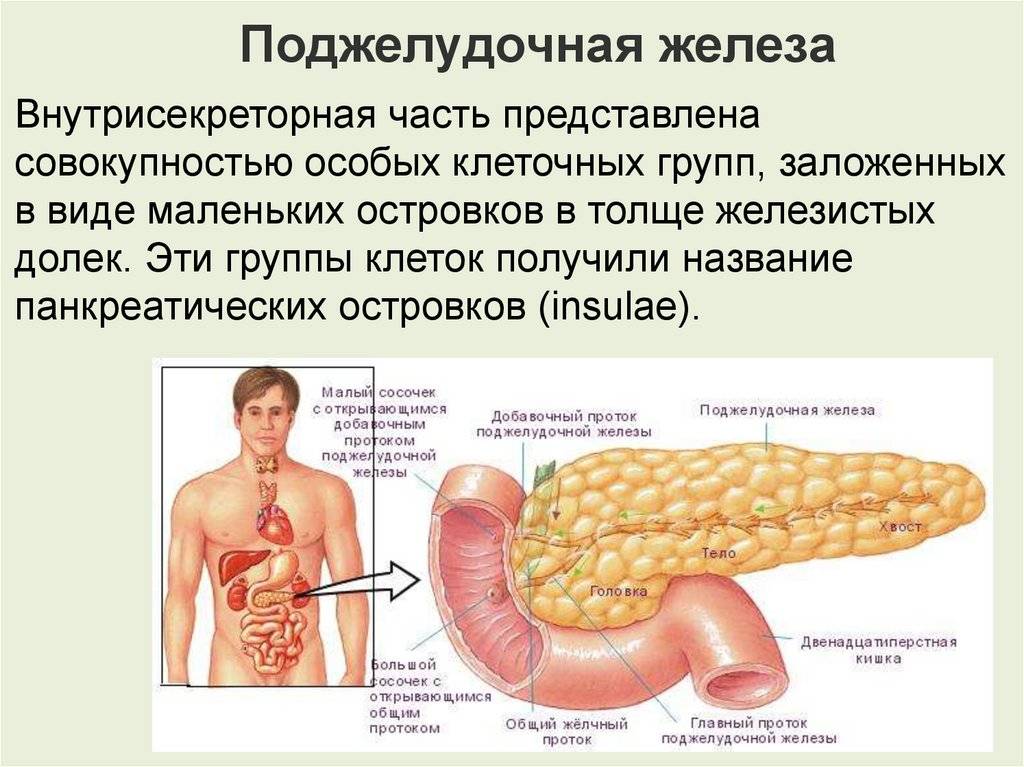
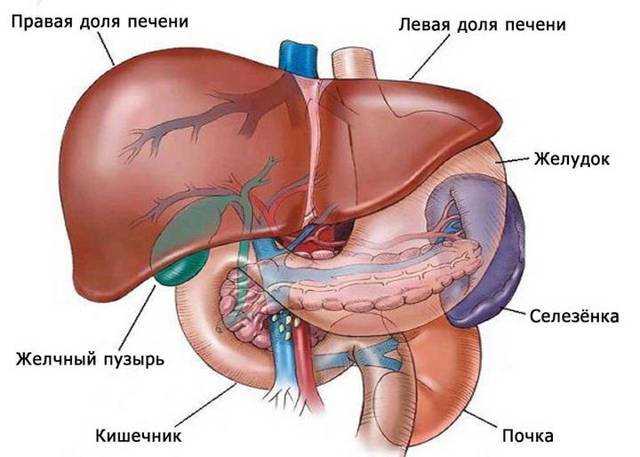
Ослабленная функция поджелудочной железы у детей может появиться при врожденном дефиците ферментов. Состояние так же вызывает повреждение 12-перстной кишки и другие патологии. Нарушение функции поджелудочной железы может наблюдаться при панкреатите. Воспаление поджелудочной железы у детей – достаточно редкая патология. Заболевание чаще встречается у взрослых.
Чаще панкреатическая недостаточность появляется у детей при неправильном питании.
Обильное употребление пищи ребенком провоцирует нехватку ферментов по отношению к пищевому комку. Также дефицит работы панкреаса развивается при наличии в рационе большого количества белковой и очень жирной пищи. В этом случае поджелудочная железа не справляется со своей работой, так как на расщепление белков и жиров уходит больше ферментных соединений.
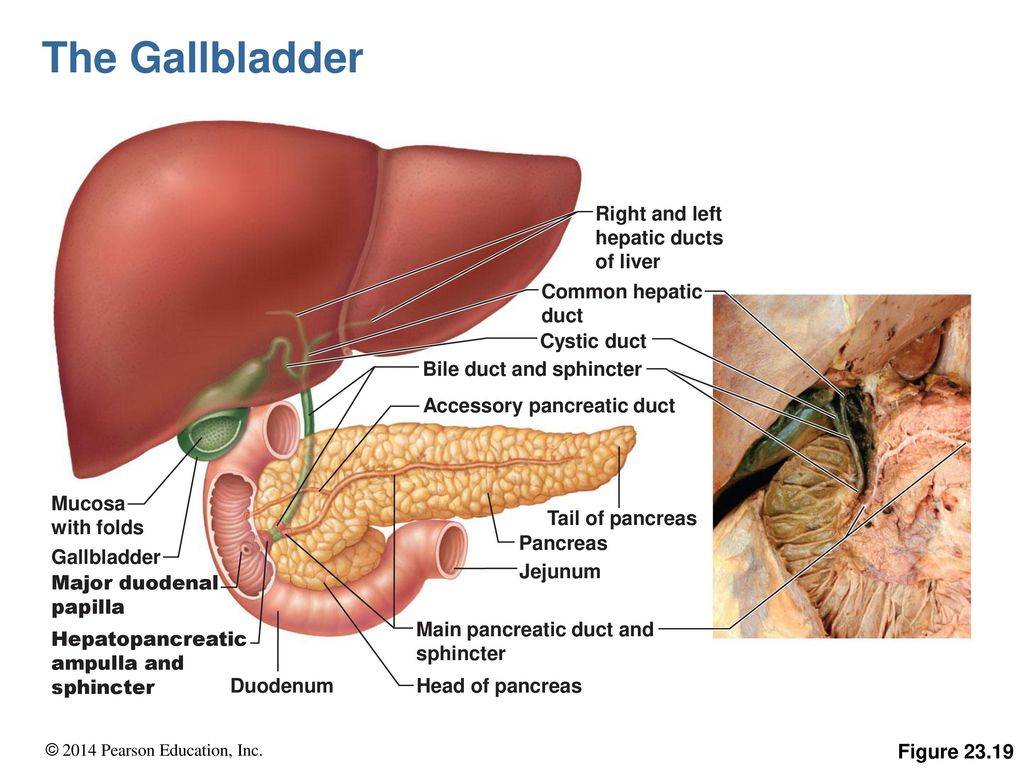
Муковисцидоз
Давать ребенку Панкреатин нужно обязательно при муковисцидозе. Заболевание можно диагностировать с рождения. Эта патология является наследственной. При муковисцидозе нарушается работа желез внутренней секреции. Больше при патологии повреждается поджелудочная железа, органы дыхания. У пациентов увеличивается количество электролитов в поте. Чаще болезнь встречается у белой расы людей.
У пациентов с муковисцидозом часто повреждаются органы дыхания в виде бронхита и других проявлений, возможна обструкция дыхательных путей. Патологии дыхания часто рецидивируют. У пациентов также нарушена пищеварительная функция. Всасывание питательных элементов в кишечнике затруднено. Расщепление и всасывание жировых и белковых молекул нарушено.
Каловые массы у пациентов имеют серый оттенок. Стул отличается неприятным запахом. Позывы на дефекацию частые, стул обильный. На фоне этих симптомов есть вероятность выпадения прямой кишки, особенно у малышей до 2-3-летнего возраста.
У детей отмечается плохое всасывание витаминов. При выраженной стеаторее (серый стул) отмечается более тяжелый дефицит витамина Е, Д, А. Эти витамины плохо всасываются, так как являются жирорастворимыми.
Так как секреция потовых желез усилена, электролитов с потом уходит значительно больше, чем у здоровых детей. При обильном потоотделении у ребенка пожжет сильно упасть давление, или случиться шок.
Панкреатин для новорожденных показан при муковисцидозе с рождения. После 48 часов жизни у детей меконий немного задерживается. Мекониальные массы становятся клейкими, что является диагностическим признаком муковисцидоза у детей первых дней жизни. Если панкреатическая недостаточность тяжелая, то у ребенка отмечается непроходимость кишечника. При коррекции дисфункции поджелудочной железы у малыша налаживается стул. Терапия помогает предупредить развитие непроходимости кишки.
Что может привести к заболеванию
При панкреатите развивается реактивное изменение поджелудочной железы. Реактивный панкреатит базируется на воспалении, когда происходит отек и поджелудочная железа многократно увеличивается в размерах. В паренхиматозной ткани начинают происходить изменения. У детей чаще встречается хроническая форма течения болезни. Острая фаза может наступить в случае нарушения диеты. Если у ребенка присутствуют болезни желудочно-кишечного тракта с рождения, то может наступить сразу острая форма развития заболевания.
Среди предпосылок течения болезни можно отметить:
- Инфекции и простуды. Ребенку достаточно простудиться, чтобы поджелудочная железа начала отекать и воспаляться.
- Нарушение работы железы. Затрудненный выход ферментов. Этому способствуют врожденные патологии, а также неправильное формирование самого органа.
- Генетическая предрасположенность.
- Ушибы или травмированные органы брюшной полости.
- Аллергические реакции.
- Пищевые отравления.
- Прием сильнодействующих антибиотиков.
У детей старшего возраста реактивные изменения вызывают:
- Патологические нарушения в работе пищевода.
- Язвы кишечника и колиты.
- Острые и хронические формы гепатита.
- Хронический холецистит.
История муковисцидоза как болезни
Уже в ХVII веке жители британских островов обреченно констатировали: «Если родитель, поцеловавший своего грудного малыша, ощутил на губах сильный «соленый привкус» – ребенку долго не прожить» («Woe is the child who tastes salty from a kiss on the brow, for he is cursed, and soon must die» – Northern European folklore). Как болезнь – МВ передавался из поколения в поколение и убивал людей прежде, чем у них появлялось потомство. Медицинский генетик Ксавьер Эстивиль предположительно указал, что мутация delF508 возникла приблизительно около 52 000 лет назад. После проведения очередных исследований было предположено, что мутация является защитным фактором к развитию диареи, которая часто являлась причиной смерти при холере. Первое исчерпывающее описание симптомов МВ и изменений, возникающих в органах при этом заболевании сделала американский патологоанатом Дороти Андерсон в 1938 году (Andersen DH. Cystic fibrosis of the pancreas and its relation to celiac disease. A clinical and pathologic study. Am J Dis. Child 1938; 56:344-99). В 1953 г. Пауль ди Сант Агнезе с сотрудниками описал феномен повышенного содержания электролитов в потовой жидкости у больных MB, что в дальнейшем в 1959 году Гибсоном и Куком было положено в основу метода пилокарпинового электрофореза для сбора пота, который используется и в настоящее время для диагностики МВ. В августе 1989 г. ученые Лап-ши Цу и Джек Риордан в сотрудничестве с доктором Францисом Коллинсом объявили об открытии гена CFTR, ответственного за МВ.
Частота встречаемости МВ в популяциях различна, среди представителей европеоидов составляет от 1:600 до 1:12000 новорожденных, среди афро-американцев распространенность 1:15000. В Испании 1: 7700, в азиатских странах 1:31000. В США число больных МВ превышает 30000, в том числе взрослых около 50%, а в странах Западной Европы больных МВ – более 35000. В России насчитывается их более 6 млн., в СНГ – 10 млн., в США -12,5млн., в мире – 275 млн.
Порочный круг муковисцидоза
В следствии роста бактерий в густой слизи (мокроте), которая частично или полностью блокирует бронхи, развивается инфекция и воспаление. Для борьбы с инфекцией иммунная система посылает в легкие нейтрофилы. Со временем нейтрофилы гибнут. В результате их гибели высвобождаются ферменты, такие как эластаза, которые разрушают легкие. Также высвобождается и ДНК, которая делает слизь еще более густой. Такая вязкая слизь еще больше закупоривает бронхи, что, в свою очередь, приводит к хронической инфекции и воспалению. Этот процесс называют порочным кругом МВ: закупорка бронхов (обструкция) – инфекция – воспаление. Порочный круг начинается в мелких бронхах, расположенных глубоко в тканях легких, иногда без видимых симптомом болезни. Затем вовлекаются более крупные бронхи, у больных появляются отчетливые симптомы болезни.
Лечение
Так как реактивные явления в поджелудочной железе не являются самостоятельным заболеванием, то не существует специфической терапии, направленной на восстановление структуры органа. Проводят лечение, цель которого – основное заболевание, ставшее причиной нарушения.
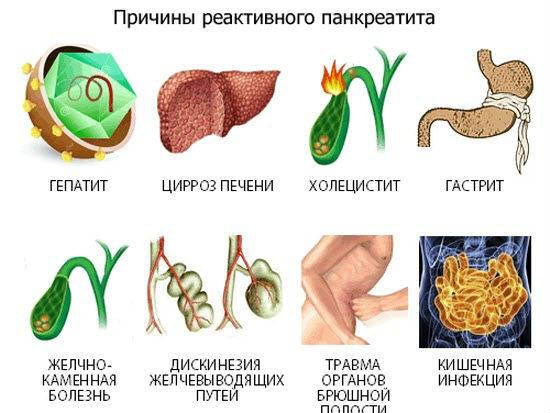 Возможные причины реактивного воспаления поджелудочной железы
Возможные причины реактивного воспаления поджелудочной железы
Все лечебные мероприятия проводятся в условиях стационара под наблюдением гастроэнтеролога или терапевта. Пациенту при этом рекомендован постельный режим
Важно придерживаться лечебной диеты, а в некоторых случаях в первые дни болезни показан полный голод. В это время допускается только пить щелочные напитки, например, минеральную воду
Если имеются умеренные нарушения функции органа, для лечения достаточно только правильного питания. Пациенту следует принимать пищу маленькими порциями по 5-6 раз в сутки. Сначала рекомендуется употреблять перетертую овсянку или гречку, сухари, чай без сахара. В последующие дни добавляют кефир, йогурты, супы, овощные пюре.
Цель такой диеты – снижение нагрузки на пораженный орган и создание условий для его восстановления. Поэтому всем пациентам с диффузными реактивными явлениями поджелудочной железы нужно отказаться от «тяжелой» пищи:
- шоколада;
- жареных, копченых блюд;
- консервов;
- мясных бульонов.
Медикаментозная терапия реактивных нарушений деятельности поджелудочной железы включает в себя следующие мероприятия:
- внутривенное введение раствора глюкозы – необходимо при возникновении признаков интоксикации;
- использование препаратов, которые снижают выработку пищеварительных ферментов и тем самым уменьшают нагрузку на больной орган;
- применение спазмолитических медикаментов, которые снимают выраженность болевого синдрома;
- прием ферментов для улучшения процессов переваривания пищи и предотвращения расстройства пищеварения.
При возникновении первых признаков реактивного заболевания поджелудочной железы необходимо как можно раньше обратиться за помощью к врачу. Чем раньше определена причина беспокойства и начато лечение, тем меньше вероятность развития тяжелых осложнений.
Профилактика этого состояния заключается в поддержании массы тела в пределах нормальных значений и предотвращении чрезмерных нагрузок на поджелудочную железу. Это значит, что всем людям необходимо соблюдать здоровую диету, которая подразумевает почти полный отказ от газированных напитков, чипсов и других вредных продуктов.
Если все же не удалось предотвратить возникновение реактивной патологии, следует соблюдать рекомендации врача по лечению и профилактике рецидивов. При соблюдении лечебной диеты вероятность повторного возникновения болезни минимальна.
Прогноз
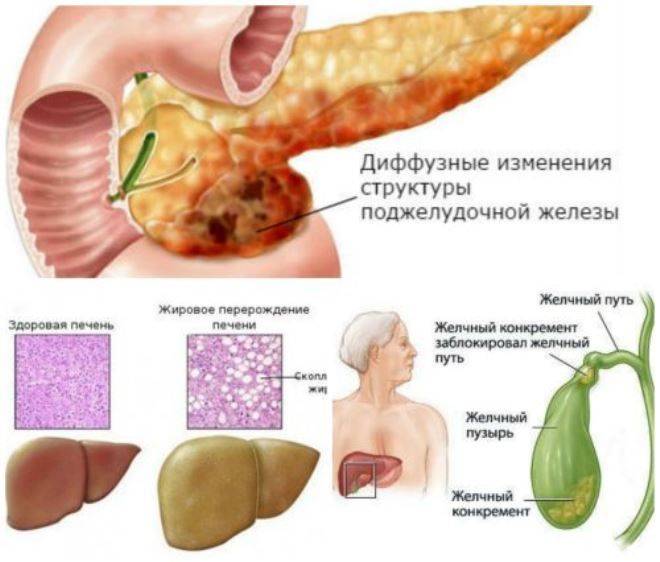
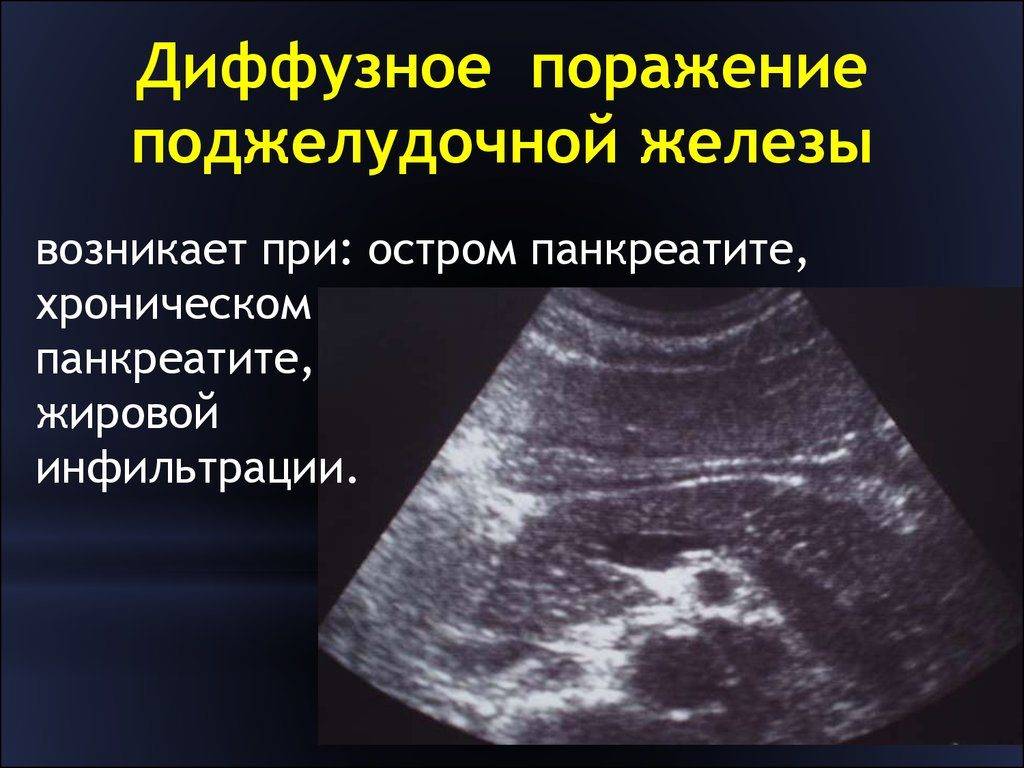
Прогноз зависит от результатов дополнительных анализов. Так, если у пациента незначительные, невыраженные или умеренные ДИПЖ, то это не требует особого лечения. Достаточно соблюдать диету и регулярно проходить обследования для диагностики состояния.
Если диффузные изменения, выраженные или очаговые, то это свидетельствует о патологическом процессе в организме. Лечение может быть как консервативным, так и хирургическим. Для этого врач проводит дополнительную диагностику, по результатам которой составляет план лечения. Прогноз данной патологии, как правило, положительный. Своевременное лечение и соблюдение мер профилактики позволяют сохранить работоспособность органа.
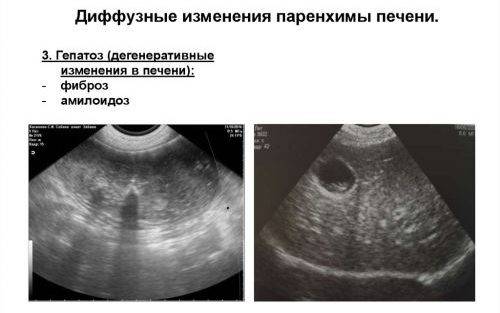
Диффузные изменения поджелудочной железы не являются поводом для беспокойства. Так как в большинстве случаев, изменения свидетельствуют о естественных процессах в организме. Но при болях и другой негативной симптоматике, врач проводит дополнительные исследования для обнаружения причин ДИПЖ и их устранения.
[], [], [], []