SQLITE NOT INSTALLED
Причины кишечной непроходимости
Существует множество причин, способствующих возникновению кишечной непроходимости. Так, спастическая ее форма развивается вследствие болезненного сокращения стенки, обусловленного гельминтами, инородными телами, травмами брюшной полости, острым воспалением поджелудочной железы, почечной и желчной коликами, плевропневмонией, пневмотораксом и другой патологией. Причиной развития спастической формы также могут выступать различные поражения нервной системы (травмы, патологии спинного мозга, инсульты и т. д.) и нарушения кровообращения.
Паралич стенки кишки, характерный для паралитической формы заболевания, развивается в результате перитонита, различных отравлений, включая пищевые, после проведения операций под наркозом и т. д.
Обтурационная кишечная непроходимость обусловлена различного рода препятствиями на пути продвижения химуса. Это могут быть каловые камни, конкременты желчного пузыря, гельминты, чужеродные тела, опухоли, растущие как внутрь кишки, так и сдавливающие стенку снаружи.
Этиология странгуляционной кишечной непроходимости кроется не только в механическом сдавлении кишки, но и в компрессии сосудов брыжейки. Это происходит в результате развития заворота, странгуляционной грыжи, инвагинации, образования узлов петель кишечника, чему могут способствовать длинная брыжейка кишки, рубцы и спайки, быстрая потеря веса, сильное переедание после голодания и другие патологические состояния. Сосудистая кишечная непроходимость развивается из-за острого нарушения мезентериального кровообращения в результате тромбоза или эмболии.
Симптоматика
Симптомы непроходимости кишечника у грудничка могут отличаться, в зависимости от формы болезни, но можно выделить ряд общих признаков для каждой из них.
- Ранний и постоянный симптом заболевания — болевой синдром. Он может появиться внезапно, без каких-либо предвестников, в любое время дня. Иногда живот начинает болеть после сильной физической нагрузки или переедания. Если заболевание возникает из-за закупорки кишечника опухолью, могут проявляться предшествующие признаки: периодическое вздутие живота, слизь и/или кровь в кале, чередование запоров с поносами. Боль в этом случае возникает без четкой локализации. Странгуляционная (возникающая вследствие сдавливания) острая кишечная непроходимость у детей характеризуется выраженным, постоянным болевым синдромом, периодически он усиливается до непереносимого. Период мнимого благополучия наступает в случае некроза ущемленного участка кишечника— боль уменьшается и даже может исчезнуть. При паралитической непроходимости болевые ощущения постоянные, не интенсивные, распирающие, при спастической чаще приступообразные, но не интенсивные.
- Задержка стула и газов — обязательный признак непроходимости. При условии инвагинации можно наблюдать выделение слизи с кровью («малиновое желе»).
- В 50-60% случаев возникает рвота, обычно совместно с тошнотой. Вначале рвота рефлекторная, ранее съеденной пищей, возникает на высоте болевого синдрома. По мере прогрессирования интоксикации она становится более обильной, включает кишечное содержимое.
- Вздутие живота равномерное или асимметричное. При высоких формах непроходимости живот может не вздуваться.
Врожденная кишечная непроходимость у детей:
- в зависимости от локализации препятствия, бывает низкой или высокой;
- по времени возникновения — постнатальной и внутриутробной;
- по выраженности сужения — частичной и полной.
Высокая непроходимость кишечника возникает в первые часы жизни, характеризуется упорной рвотой с примесью желчи, быстрой потерей веса, при полной обтурации (закупорке) — отсутствием мекония (первого кала новорожденных). При этом малыш беспокойный, живот запавший.
Если развивается врожденная низкая непроходимость кишечника, симптомы у ребенка немного другие. Сразу же видно выраженное вздутие живота, усиленную, определяемую даже визуально перистальтику. Рвота не настолько частая, застойного характера, с неприятным запахом. При подозрении на врожденную кишечную непроходимость, новорожденного нужно срочно перевести в специализированное хирургическое отделение.
Параметры процедуры
Существует несколько вариантов хирургического лечения кишечной непроходимости. Хирургическое вмешательство обычно является неотложным, что означает, что Вы можете пройти хирургическое вмешательство в течение нескольких часов или нескольких дней после того, как у Вас диагностирована непроходимость кишечника. Некоторые лекарства могут помочь при тошноте, но они не предотвращают ухудшение или улучшение кишечной непроходимости.
В идеале Вы не должны есть или пить около восьми-десяти часов до операции такого типа, но из-за срочности предоперационное голодание не всегда возможно. Операция по поводу непроходимости кишечника обычно проводится под общим наркозом в операционной.
У Вас может быть открытая операция с большим разрезом или минимально инвазивная операция с несколькими небольшими разрезами и камерой для визуализации. Это зависит от местоположения, размера и причины непроходимости кишечника. Большие опухоли или широко распространенные спайки могут потребовать открытой процедуры, в то время как небольшая опухоль или инфекция могут лечиться с помощью минимально инвазивной хирургии.
Меры профилактики рака кишки
Для того чтобы снизить риск колоректального рака, придерживайтесь некоторых рекомендаций:
- Поддерживайте нормальный вес. Ожирение — один из факторов риска рака.
- Регулярно занимайтесь спортом.
- Придерживайтесь здорового питания. В вашем рационе должно быть много овощей, фруктов, злаков, продуктов, богатых клетчаткой. Развитию рака способствует употребление в больших количествах красного и переработанного мяса.
- Сведите к минимуму употребление алкоголя, откажитесь от курения. Эти вредные привычки способствуют возникновению рака не только в кишечнике, но и в других органах.
Так как защититься от рака на 100% невозможно, важно знать о своих рисках и регулярно проходить скрининг. Запишитесь на прием к врачу в Европейской клинике, чтобы узнать, какие скрининговые программы рекомендованы в вашем случае
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Желудок
На 16-20 неделе визуализируется желудок плода как анэхогенное образование круглой или овальной формы в верхних отделах брюшной полости. Если желудок не наполнен амниотическими водами, то можно говорить об атрезии пищевода (полном отсутствии просвета).
При диафрагмальной грыже желудок смещён и также не может быть определён на УЗИ. Также амниотическая жидкость отсутствует при поражении ЦНС у плода. Если плод заглатывает вместе с жидкостью кровь, в желудке визуализируются гиперэхогенные включения. Они также видны при опухолях желудка, но они обычно сопровождаются другими пороками развития. Размеры органа увеличиваются при кишечной непроходимости, многоводии, утолщении стенок, отсутствии малой кривизны. Уменьшение размеров желудка типично для микрогастрии, которая возникает на фоне отсутствия мочевого пузыря или неправильного положения печени. В 52% случаев плод погибает до 24-й недели беременности, ребёнок рождается нежизнеспособным. Щелевидный желудок характерен для недоразвитии на ранних стадиях беременности. Данная патология исправляется после рождения малыша: ребёнку конструируют желудок из части тонкого кишечника. Операция крайне сложная, но аномалия не является показанием для выполнения аборта. Атрезия желудка характеризуется отсутствием эхотени и предполагает образование плёнки с отверстием или без него, расположенной поперёк стенок желудка. Если это изолированная патология, то в 90% случаев она устраняется хирургически. Но обычно атрезия желудка сочетается со сращиванием пищевода, асцитом (излишним скоплением жидкости), недоразвитостью лёгких. Агенезия желудка предполагает полное отсутствие органа. Это типично для тяжёлых хромосомных аномалий, от которых плод погибает в пренатальный период. Большое значение в диагностике имеет УЗИ на 22 неделе. некоторые отклонения исчезают сами собой, а некоторые требуют немедленного вмешательства.
У ребенка с атрезией анального отверстия встречаются различные варианты строения или анатомии.
- Анальное отверстие может быть слишком узким и располагаться не на своем обычном месте, что приводит к болезненному опорожнению прямой кишки и упорным запорам.
- Анальное отверстие может отсутствовать снаружи, а внутри прямая кишка имеет отверстие соединяющее ее с другим органом в области таза – уретрой, влагалищем или мочевым пузырем. В подобных случаях развиваются инфекции или кишечная непроходимость. Сообщение между прямой кишкой и другими органами носит название свища или фистулы.
- Анальное отверстие может отсутствовать, а прямая кишка, соединяется с органами мочевой и репродуктивной систем, образуя единый канал или полость, называемый персистирующей клоакой., через которые выделяется и стул и моча. Клоака – самый сложный порок развития нарушает работу всех соединяющихся органов и приводит к инфекционным осложнениям.
Причины воспаления яичка у мальчиков
Основные причины можно классифицировать по возрасту:
- у новорожденных мальчиков орхит может появиться из-за инфекции, полученной через пупочные сосуды;
- у детей дошкольного возраста и у подростков орхит может появиться после перенесенной свинки (эпидимического паротита).
Также причинами орхита у подростков и детей младшего возраста являются:
- заболевания вирусного характера (мононуклеоз, ОРВИ, ветряная оспа и пр.);
- такие инфекции, передающиеся половым путем, как хламидиоз, трихомоназ, сифилис и т.д. (при передаче от матери в период беременности или при родах и у сексуально активных подростков);
- травмы яичек;
- воспаления половых органов;
- аномальное строение половой системы (врожденное);
- цитомегаловирус и молочница;
- сниженный иммунитет и общее слабое развитие ребенка.
Хроническое или острое воспаление яичка (орхит) или придатка (эпидидимит) у детей школьного и дошкольного возраста по симптомам и результатам анализов определит врач. При своевременном обращении в медицинский центр «Энерго» вы обеспечиваете себя и своего ребенка качественным и квалифицированным лечением.
Обращение к врачу необходимо, как только были замечены первые признаки заболевания. Чем дольше родители откладывают визит, тем дольше ребенок будет испытывать сильную боль и дискомфорт, что может оказать негативное влияние на его психику и развитие.
Первичный прием – это осмотр пациента, сбор жалоб и другой необходимой информации с последующим назначением анализов. План лечения и посещений назначается исходя из общих положений о лечении данного недуга, но индивидуально для каждого конкретного клинического случая.
Диагностика орхита (воспаления) яичка у ребенка во время лечения и по имеющимся симптомам:
- общий и бактериологический анализ мочи;
- ультразвуковое исследование (УЗИ) мошонки и доплерография;
- биопсия области яичка и т.д.
Диагностика позволяет определить причину воспаления, а также тип лекарственных средств, которые будут наиболее эффективны при лечении маленького пациента.
Повторный прием
На повторном приеме доктор составляет план лечения орхита у детей и подростков для устранения симптомов на основании результатов анализов. Если информации по пациенту недостаточно, то возможно назначение дообследований.
С каждым последующим визитом доктор анализирует состояние ребенка и может корректировать лечение. Если назначенный план не приносит должных результатов, то подбираются другие методы и препараты.
Что назначают при лечении воспаления яичка у детей и мальчиков-подростков?
Обычно при орхите рекомендуют:
- строгий постельный режим и покой;
- приподнимать мошонку с помощью свернутого полотенца или не тесного тянущегося нижнего белья, чтобы уменьшить болезненные ощущения;
- щадящую диету;
- прием антибиотиков и противовоспалительных препаратов;
- препараты уменьшающие интоксикацию организма;
- холодные компрессы.
В сложных и запущенных случаях возможно хирургическое вмешательство: при гнойниках – вскрытие, в качестве крайней меры – удаление яичка. Если на фоне орхита развиваются другие инфекции мочеполовой системы или вирусные заболевания, то возможно назначение более сложного и комплексного курса.
Контрольный прием
После прохождения полного курса лечения обязателен контрольный прием у лечащего врача. Он назначается через 21–30 дней. После осмотра доктор также может назначить курс восстановительной терапии для повышения и укрепления иммунитета ребенка.
Заболевание излечивается, но сроки и методы лечения подросткового и детского орхита яичка индивидуальны. Весь план лечения подробно обсуждается с родителями на приеме у врача.
Как избежать этого неприятного и болезненного для ребенка заболевания:
- сделать прививки от эпидимического паротита;
- соблюдать правила гигиены половых органов (в случае с маленькими детьми – своевременно менять подгузники, подмывать ребенка и т.д.);
- соблюдать правила посещения мест, где может быть занесена инфекция (бассейны, детские сады, школы, аквапарки и т.д.);
- носить дышащее и не тесное нижнее белье, которое не приведет к травме или сдавливанию половых органов;
- укреплять иммунитет ребенка (физкультура, питание, прием витаминов, прогулки и т.д.);
- проходить профилактические осмотры у врача-уролога.
Проконсультироваться по любым вопросам детского здоровья или записаться на прием вы можете через онлайн-форму регистрации на сайте или по телефону 8 812 901 03 03.
Причины нарушений формирования органов ЖКТ у плода, статистика
Аномалии строения органов ЖКТ связаны с нарушением эмбриогенеза на стадии 4-8 недель беременности, когда идёт образование отверстия пищеварительной трубки. Изначально она заканчивается с обоих концов, однако к концу 8 недели происходит образование каналов, а слизистый эпителий закрывает просвет кишечной трубки. Среди наиболее часто встречающихся патологий можно выделить стенозы (сужения или растяжки стенок) или атрезии (сращивания).
Больше всего страдает 12-перстная кишка, что связано с особенностями её эмбриогенеза. 1/2 случаев сопровождается пороками других внутренних органов — сердца, сосудов, прямой кишки, печени, желудка. Некоторые случаи настолько тяжёлые, что малышу при жизни придётся сделать множество операций, и они не будут являться гарантом его нормального существования.
Аномалии органов ЖКТ на УЗИ видны на сроке 11 недель. Ультразвуковая диагностика не является 100% гарантией того, что у малыша будут серьёзные отклонения, поэтому её результаты являются основанием для более детального обследования женщины.
Беременной делают кариотипирование на выявление хромосомных нарушений. Также она проходит анализ амниотической жидкости, и по результатам обследования (если они плохие и диагноз подтвердится) ей рекомендуют прервать беременность
Классификация
Если рассматривается кишечная непроходимость у детей, классификация учитывает много моментов.
В зависимости от механизма развития:
- Динамическая кишечная непроходимость у детей появляется, если нарушена регуляция моторики, она бывает: спастической (возникает спазм кишки) и паралитической (полностью исчезает перистальтика).
- Механическая — создается препятствие в кишечнике, которое мешает прохождению его содержимого. Такой вид подразделяется на следующие подвиды:
- странгуляционный — сдавливается кишка, ее брыжейка, нервы и сосуды;
- обтурационный — развивается в результате перекрытия просвета кишечника из-за разных причин (глисты, каловые камни);
- смешанный — есть признаки странгуляции и обтурации (примерами такого вида является инвагинация и спаечная кишечная непроходимость у детей).
В зависимости от уровня, на котором возникла непроходимость:
- высокая (тонкокишечная);
- низкая (толстокишечная).
По характеру непроходимости — частичная и полная.
По происхождению:
- врожденная кишечная непроходимость у детей;
- приобретенная.
По течению:
- острая — развивается в случае полной непроходимости кишечника;
- хроническая — возникает, если кишечник непроходим частично, при данной форме присутствуют периоды обострения и ремиссии;
- рецидивирующая — симптомы не постоянные, заболевание имеет перемежающийся характер.
Причины кишечных колик
Колики в кишечнике вызываются спастическими сокращениями толстого или тонкого отдела. Наиболее часто такие спазмы берут свое начало от тонкой кишки, постепенно захватывая всю протяженность кишечника.
Спазм кишки чаще всего бывает следствием раздражения. Причин такого раздражения можно перечислить достаточно много:
- заболевания желудка, поджелудочной железы, и даже болезни ротовой полости не дают возможности хорошо обработать пищу, которая поступает в кишечник недостаточно переваренной;
- переедание, прием слишком большого количества пищи за один присест;
- употребление некачественной или несвежей пищи;
- употребление непривычной, экзотической пищи;
- бактериальные поражения кишечника (сальмонеллез, дизентерия и пр.);
- отравление грибами, ядами, другими токсическими веществами;
- отравление солями тяжелых металлов (например, свинцом);
- стрессовые ситуации, чрезмерное нервное напряжение;
- глистные инвазии;
- кишечная непроходимость.
Причины возникновения
Так как существует врожденная и приобретенная кишечная непроходимость у новорожденных, нужно отдельно рассмотреть причины каждой из форм болезни.
К основным причинам, из-за которых может возникать врожденная болезнь, относятся:
- аномалии развития, при которых происходит сдавливание части кишки (например, деформированные органы — кольцевидная форма поджелудочной железы, аберрантный сосуд);
- врожденные атрезии и стенозы кишечника;
- мекониальный илеус (закупорка тонкой кишки у маленьких детей), при котором вязкий меконий закупоривает просвет кишки;
- врожденные пороки, нарушающие поворот и фиксацию брыжейки;
- аномальное развитие стенки кишки (болезнь Гиршпрунга).
Приобретенная непроходимость кишечника у детей возникает по таким причинам:
- образование спаек после перенесенных ранее травм, операций;
- выраженная глистная инвазия;
- инвагинация — развитие болезни происходит, если один участок кишечника внедряется в другой;
- некротический энтероколит в период новорожденности;
- новообразования кишечника;
- отравления токсинами;
- метаболические нарушения.
Наиболее частой формой кишечной непроходимости у детей раннего возраста является инвагинация (70-80% от всех случаев). Чаще всего инвагинацию диагностируют у грудничков в возрасте от 5 до 10 месяцев, на этапе введения прикорма, когда характер питания малыша претерпевает серьезные изменения. По этой причине, существует мнение, что нарушения этого питания или его режима могут выступать причиной инвагинации у детей.
Прочими причинами возникновения инвагинации выступают различные желудочно-кишечные заболевания, а также механические причины (новообразования, дивертикул Меккеля, кровоизлияние в стенку кишечника при болезни Шейнлейн-Геноха, и пр.). При этом, у детей первого года жизни механические причины инвагинации диагностируются значительно реже, чем у детей старшего возраста.
В кишечнике ребенка в месте инвагинации появляется опухолеподобная структура под названием «инвагинат», которая и перекрывает просвет кишки, вызывая негативные симптомы.
Диагностика холецистита
Для точной постановки диагноза требуется проведение всестороннего обследования, включающего лабораторные и инструментальные методы.
К какому врачу обратиться
Первый этап диагностики — осмотр врачом-гастроэнтерологом. В его задачу входит сбор подробного анамнеза и первичного осмотра. Опрос проводится с целью определения симптомов, давности первого приступа болезни, образа жизни пациента, его пищевого поведения, наличия сопутствующих заболеваний.
Врач-гастроэнтеролог осматривает ротовую полость и определяет наличие налета на языке — признака воспалительного процесса в организме. Болевые ощущения при пальпации правой части живота позволяют диагностировать холецистит с высокой долей достоверности, но для уточнения формы заболевания необходим ряд исследований.
Какие анализы сдать
Задача дальнейшего обследования — определить причины воспаления желчного пузыря, застоя желчи и нарушения моторики. Для этого назначаются:
- Общий и биохимический анализ крови. Повышение концентрации лейкоцитов в крови и высокий показатель СОЭ свидетельствуют о воспалительном процессе в организме. Высокая активность печеночных ферментов (АСТ, АЛТ) в результатах биохимии — признак проблем с печенью или желчным пузырем.
- Ультразвуковое исследование желчного пузыря позволяет оценить его размер и толщину стенки. УЗИ помогает увидеть камни в пузыре и желчных протоках и определить их размер, форму и точное расположение. Кроме того, на УЗИ врач оценивает степень воспаления протоков и наличие проблем с выводом желчи.
- Дуоденальное зондирование проводится для взятия желчи для лабораторного исследования и оценки моторики желчного пузыря. Желчь отправляется на бакпосев для выявления инфекционного агента. После выделения возбудителя проводится тестирование на чувствительность штамма к различным антибиотикам. Анализ желчи помогает дополнительно подтвердить наличие камней и мелких твердых частиц в пузыре по концентрации желчных кислот.
- Холецистография — рентген с введением контрастного вещества — назначается для выявления анатомических особенностей желчного пузыря, его формы и контуров, рельефа внутренней стенки.
Если после всех обследований остается сомнение в наличии холецистита, врач может назначить лапороскопию для визуальной оценки характера морфологических изменений органов.
Важно! У лиц пожилого возраста диагностика холецистита может вызвать определенные затруднения из-за большого количества сопутствующих патологий и снижения общей реактивности организма. Такие пациенты требуют особого внимания при выборе диагностических методов
Стомирование
Стомирование — процесс оперативного вмешательства, конечным результатом которого становится стома. Стомирование проводится при невозможности движения биологических жидкостей и воздуха вследствие блокировки заболеванием естественных анатомических путей.
В большинстве случаев стомирование проводится по экстренным показаниям, когда жизнь человека находится в опасности из-за прекращения движения воздуха или биологических субстратов.
Плановое наложение стомы имеет преимущества перед экстренной операцией по всем аспектам — клиническому и психологическому, потому что позволяет подготовить организм и сознание больного к существенному изменению жизнедеятельности.
Хирургическое лечение кишечной непроходимости
При подготовке к операции на кишечнике выполняют аспирацию содержимого желудочно-кишечного тракта через зонд и внутривенную инфузию солевых растворов — для восполнения потерь жидкости и электролитов.
Для обезболивания применяют эндотрахеальный наркоз, затем создают лапаротомический доступ к кишечнику: на передней брюшной стенке выполняют надрез и проводят ревизию органов брюшной полости.
«Типичные» места локализации механических препятствий — печеночный и селезеночный углы ободочной кишки, отверстия диафрагмы, карманы связки Трейца и места локализации внутренних грыж.
Следующим этапом хирургического вмешательства является восстановление пассажа кишечника — разъединение спаек (синехиолизис), расправка перекрута или удаление опухоли (правосторонняя или левосторонняя колэктомия). После устранения причины непроходимости, оценивают жизнеспособность кишки. При обнаружении участков некроза выполняют ее резекцию.
Заключительные этапы операции — декомпрессия кишечника для уменьшения интоксикации, стимуляции его моторики, и наложение швов.
Послеоперационный период
После оперативного лечения пациент поступает в палату интенсивной терапии, где круглосуточно находится под контролем врача и младшего медицинского персонала на протяжении суток после операции.
В первые 3 суток питание вводят парентерально — в виде растворов глюкозы, белковых гидролизатов и аминокислот. На 4 сутки разрешается жидкая пища и питье.
В стационаре пациент проводит 7-10 дней, длительность восстановительного периода составляет 4-6 недель.
Виды анастомозов кишки
Способ восстановления целостности кишечной трубки после резекции зависит от анатомических условий и состояния кишки. Рассматривают три вида анастомозов.
- Анастомоз «конец в конец» (по типу восстановления труб газопровода) наиболее физиологичен и наиболее часто используется для восстановления целостности кишечной трубки.
- Анастомоз «бок в бок» накладывается в случаях несоответствия ширины просвета соединяемых концов кишки. В этой ситуации просветы кишечных трубок ушиваются наглухо, сбоку производится вскрытие просвета сближенных приводящей и отводящей петель. Накладывается боковой анастомоз.
- Анастомоз «конец в бок» накладывается в определенных условиях для обеспечения физиологичности поступления кишечного содержимого. Могут быть анастоматизированы участки тонкой кишки, например, при резекции желудка по Ру. Либо соустье накладывается между тонкой и толстой кишкой, например, при удалении правого фланга ободочной кишки (правосторонняя гемиколэктомия).
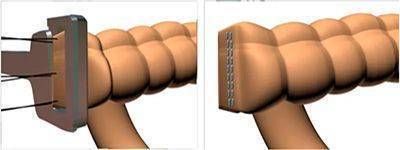
По методам выполнения выделяют ручной и аппаратный шов. Разработка и внедрение в хирургическую практику сшивающих аппаратов произвело революционный прорыв в хирургии желудочно-кишечного тракта. Аппараты обеспечивают надежное, прецизионное наложение шва. Исключается зависимость качества наложения анастомоза от квалификации хирурга. Аппаратный анастомоз надежен, прежде всего, за счет трехрядного скобочного шва, создающего герметичное сшивание тканей.
Применение сшивающих аппаратов значительно ускорило и облегчило наложение надежных анастомозов в труднодоступных, неудобных для ручного шва местах и значительно облегчило выполнение сложных операций, в частности, при низких резекциях нисходящей ободочной и прямой кишки.
Следует заметить, что компания Auto Suture первой в мире стала применять титановые скрепки, которые не дают артефактов при , что в последующем стало мировым стандартом для сшивающих аппаратов.
Сшивающие аппараты делятся на три группы в зависимости от функционального предназначения:
- аппараты для прошивания кишки, закрытия дефекта кишки (накладывают скрепочный шов, отсечение тканей производится скальпелем);
- линейные сшивающие аппараты для формирования межкишечных анастомозов (производят одновременное рассечение и прошивание тканей);
- циркулярные аппараты отсекают и сшивают ткани кишки, обеспечивая формирование полноценного межкишечного анастомоза «конец в конец».
Факторы, повышающие риск развития непроходимости кишечника у ребенка
Данные факторы вытекают из причин возникновения непроходимости. Среди основных, можно отметить неправильное и несвоевременное введение прикорма в рацион ребенка первого года жизни, а также грубые нарушения режима питания малыша.
Повышать риск развития непроходимости кишечника у ребенка могут невылеченные или запущенные гельминтозы и прочие заболевания желудочно-кишечного тракта, особенно, если они сопровождаются запорами, а также травмы и операции на брюшной полости, в результате которых могут образовываться спайки.
К тому же, несвоевременное обращение к врачу и нерегулярное прохождение медицинских осмотров ребенка также могут привести к несвоевременной диагностике врожденных патологий, усугублению симптомов заболевания, его запоздалой диагностике и лечению.
Виды и симптомы непроходимости кишечника
Кишечная непроходимость — это неотложное состояние, связанное с частичным или полным нарушением продвижения пищи по желудочно-кишечному тракту из-за механических препятствий или расстройств двигательной активности кишечника.
Существуют механический и динамический виды кишечной непроходимости.
Динамическая непроходимость проявляется парезом (снижение силы, отсутствие произвольных движений) толстой кишки, и бывает вызвана травмой, перитонитом, гипокалиемией, длительным отсутствием двигательной активности и отравлением солями тяжелых металлов.
Механическая непроходимость кишечника чаще всего обусловлена:
- Онкологической патологией — образованием опухоли в просвете кишечника;
- Перекрутом кишки (странгуляционная непроходимость);
- Наличием спаек, сращений между петлями кишечника, образовавшихся после перенесенной ранее операции;
- Удлинением нижней части ободочной кишки у пожилых людей;
- Резким переходом с естественного вскармливания на искусственное у детей до 1 года.
Признаки непроходимости кишечника, какой бы причиной она не была вызвана, одинаковы — это схваткообразные боли в животе с перерывом в 10-15 минут, тошнота, рвота (часто с запахом кала), вздутие живота и задержка стула.
Куда обратиться при симптомах непроходимости кишечника?
Кишечная непроходимость — это острое хирургическое заболевание пищеварительной системы, которое требует срочной госпитализации. Неотложную помощь при проявлении симптомах «острого живота» можно получить круглосуточно в Медицинском доме Odrex. Это крупная частная клиника с собственным отделением хирургии и службой скорой помощи.
Оперативные вмешательства на желудочно-кишечном тракте в Odrex проводят хирурги со стажем работы более 20 лет. Клиника располагает инновационным диагностическим оборудованием и оснащенными на высоком уровне операционными, с уникальными наркозными станциями и системами стерилизации воздуха.
В клинике есть современные одноместные и двухместные палаты для максимально комфортного пребывания пациентов, которые перенесли не только операции при непроходимости кишечника, но и другие оперативные вмешательства.
Лечение и диета
Лечение кишечной непроходимости у детей включает такие моменты:
- при подозрении на данную патологию показана госпитализация в хирургический стационар;
- пока не установлен диагноз окончательно, нельзя принимать слабительные, исключены клизмы и промывание желудка;
- лечение может быть консервативным и оперативным.
Метод лечения выбирается в зависимости от формы болезни и сроков обращения к врачу. При врожденной непроходимости кишечника у ребенка, мекониальном илеусе, пилоростенозе, показано хирургическое лечение.
Если возникла спаечная кишечная непроходимость у детей, обязательно проводится оперативное вмешательство. Это самая опасная форма заболевания. Иногда возникает необходимость выведения кишки на брюшную стенку.
При развитии некроза кишечника, в случае позднего обращения, при операции удаляется область поражения. Если возник перитонит, показано комплексное лечение с использованием дезинтоксикационных препаратов, антибиотиков, общеукрепляющих препаратов, обезболивающих, симптоматических средств.
Острая кишечная непроходимость у детей, возникшая при инвагинации, при условии раннего обращения за квалифицированной медицинской помощью, лечится консервативно. Специальным аппаратом в кишечник нагнетают воздух, и под рентгенологическим контролем стараются расправить инвагинат. После такой процедуры малыш наблюдается некоторое время в стационаре. В дальнейшем проводится рентгеновский снимок с использованием взвеси бария.
При непроходимости кишечника у грудничка, спровоцированной глистами, сначала ее пробуют лечить консервативно. При неэффективности такой терапии проводится операция.
Динамическая кишечная непроходимость у детей лечится консервативно: устраняется вызвавшая ее причина.
Диета
Чтобы восстановить здоровье после болезни, показано диетическое питание. Кушать нужно небольшими порциями и часто. Из рациона исключаются сдоба, хлеб, молочные продукты, бобовые, капуста, сладкие, жирные и соленые блюда.
Рекомендована пища, приготовленная на пару, нежирная, с высоким содержанием грубых волокон. Овощи и фрукты в свежем виде есть нежелательно. Из напитков можно пить отвары трав, зеленый некрепкий чай, воду, кисели. Следует исключить газировки, сладкие и холодные напитки.







